Операция по удалению остеофитов пальца
Заболевания
Операции и манипуляции
Истории пациентов
Из этой статьи вы узнаете почему появляется косточка на большом пальце, как лечить косточку консервативно, какие показания для операции по удалению косточки, какие существуют операции на косточке большого пальца, сколько стоит операция на косточках, что делать после операции на косточках, какие могут быть осложнения и многое другое.
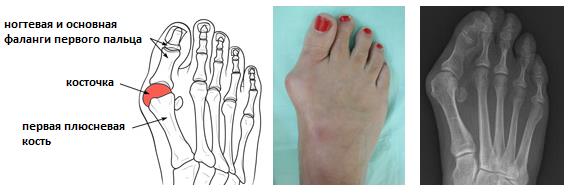

Артроз большого пальца ноги, а вернее, первого плюсне-фалангового сустава получил название Hallux Rigidus, что в переводе с латинского означает тугоподвижный (Rigidus) первый палец стопы (Hallux). Первый плюснефаланговый сустав наиболее часто из всех суставов стопы поражается артрозом. Среди всех деформаций переднего отдела стопы Hallux Rigidus уступает только Hallux Valgus. Значительно чаще встречается в возрастной группе от 30 до 60 лет.
Появление Hallux Valgus связывают с множеством факторов. Традиционно возникновение халюс вальгус связывают с ношением обуви на высоких каблуках. И действительно, нельзя не обратить внимание на то, что вальгусное отклонение первого пальца значительно чаще встречается именно у женщин. Узкий и тесный мыс и высокий каблук приводят к перераспределению нагрузки на передний отдел стопы. Но это далеко не единственная причина. Предрасположенность к халюс вальгус наблюдается у лиц с плосковальгусной стопой, поперечным плоскостопием, эквиноварусной деформацией стопы, синдромами гипермобильности соединительной ткани. Все эти анатомические особенности вкупе с ношением обуви на высоком каблуке приводят к перегрузке первого плюсне-фалангового сустава, повреждению его суставной капсулы с внутренней стороны и отклонению первого пальца кнаружи. Если палец отклоняется от своей оси, то все крепящиеся к нему сухожилия в последующем будут приводить к усилению деформации.
После того как такое отклонение произошло, никакие консервативные меры уже не способны вернуть его в нормальное положение и направлены только на борьбу с болью и замедлением прогрессирования болезни. Если пациент не начинает лечение и продолжает носить обувь с тесным мысом и каблуком то деформация будет быстро прогрессировать.
Возникновение артроза первого плюсне - фалангового сустава, Hallux Rigidus связано с рядом анатомических особенностей, таких как чрезмерно длинная и приподнятая кверху первая плюсневая кость, генетические причины, предыдущие травмы первого плюсне - фалангового сустава. Также он наиболее часто поражается при таких метаболических расстройствах как подагра, когда в полости сустава откладываются соли мочевой кислоты, и при ревматоидном артрите, когда ткани сустава атакует собственная иммунная система. Подагра и ревматоидный артрит после нескольких таких атак приводят к возникновению артроза первого плюсне - фалангового сустава, на фоне которого и формируется характерная болезненная тугоподвижность.
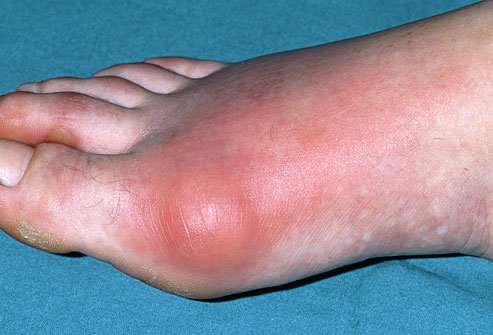
Боли в области первого плюсне-фалангового сустава могут наблюдаться как при вальгусном отклонении первого пальца так и в случае его артроза. При халюс вальгус боли часто связаны с воспалением суставной сумки, или бурсы, расположенной по внутренней поверхности сустава и служащей для уменьшения трения между суставной сумкой, кожей и костью. Когда ось первого пальца отклоняется кнаружи и сама стопа распластывается данная область находится в постоянном натяжении и дополнительно травмируется обувью. Также боли при вальгусном отклонении первого пальца связаны со смещением всего комплекса сухожилий сгибателей первого пальца с расположенными внутри них сесамовидными костями кнаружи.
Боли сопровождают и артроз первого плюсне-фалангового сустава. В этом случае они чаще затрагивают тыльную поверхность сустава или захватывают весь сустав целиком. Боли при этом связаны прежде всего с износом суставного хряща, формированием костных наростов, которые в свою очередь травмируют суставную сумку и окружающие мягкие ткани. Боли при подагре и ревматоидном артрите поначалу носят волнообразный характер и связаны прежде всего с атаками заболевания. То есть в случае подагры – с повышением уровня мочевой кислоты в крови которая кристаллизируется в суставной жидкости, а в случае ревматоидного артрита с повышением уровня антител которые повреждают суставную сумку и приводят к её воспалению.
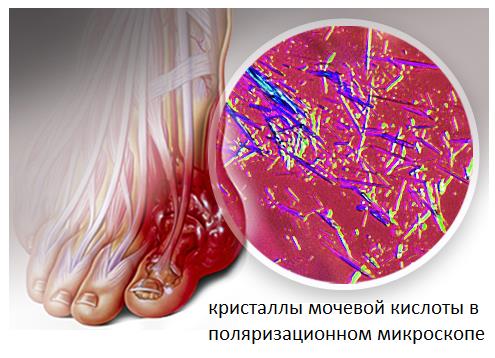
Подагра проявляется внезапными, сильными атаками болей, покраснения и отёка суставов. При этом наиболее часто поражается именно первый плюсне-фаланговый сустав. Подагрическим артритом может заболеть кто угодно, но существуют определенные предрасполагающие факторы (они перечислены ниже). Подагра широко распространена, частота её встречаемости в популяции колеблется от 3,6 до 5,3%.
Подагрическая атака часто начинается внезапно, в течение нескольких часов, часто ночью, у пациента появляется ощущение, что большой палец горит, а любые движения в нём вызывают нестерпимую боль. Приступ длится около 3-5 дней, но остаточные боли могут продолжаться и 2-3 недели после окончания приступа.
Приступы подагры связаны с формированием кристаллов моноурата натрия в суставе, что вызывает воспаление, интенсивную боль, а после нескольких подобных атак - разрушение суставного хряща. Главным условием для появления этих кристаллов служит высокий уровень мочевой кислоты в сыворотке крови. Мочевая кислота является конечным продуктом биологического распада таких веществ как нуклеиновые кислоты и белки. В норме количество мочевой кислоты не велико и она выводится из организма почками. Но в случаях когда в пищу употребляется большое количество пищи богатой нуклеиновыми кислотами (например красное мясо и красное вино) уровень мочевой кислоты значительно возрастает, что может привести к повышению её концентрации в синовиальной жидкости сустава и выпадению в виде острых, иглообразных кристаллов моноурата натрия.
Факторами риска подагрического артрита являются:
-наследственность (повышенная продукция мочевой кислоты или нарушенное выведение её почками)
-диета (содержащая большое количество нуклеотидов, которые при расщеплении выделяют огромное количество мочевой кислоты)
-ожирение (повышенная продукция мочевой кислоты)
-нарушение функции почек (сниженное выведение мочевой кислоты)
-алкоголизм (алкоголь конкурирует с мочевой кислотой за выведение почками)
-приём препаратов (тиазидные диуретики, и малые дозы аспирина - часто применяемые в лечении гипертонии, значительно увеличивают концентрацию мочевой кислоты за счёт нарушения её выведения почками)
-пол и возраст. До менопаузы риск подагрического артрита у женщин крайне низок и подагрой от 30 до 50 лет намного чаще болеют мужчины. Однако после 50 вероятность заболеть подагрой у женщин значительно выше.
Если рассматривать подагру в контексте косточек на ногах, то следует сказать, при своевременном и грамотном лечении основного заболевания сами по себе косточки не будут доставлять вам неудобств.
Острая подагрическая атака купируется интраартикулярной инъекцией ГКС (или системным приёмом ГКС в случае если бывает вовлечено множество мелких суставов) и приёмом высоких доз НПВС на протяжении 2-5 дней, с последующим приёмом НПВС в более низкой дозировке на протяжении 7-10 дней. Хорошо помогает бороться с болевым синдромом местное применение холода по 15 минут каждые 4-5 часов и возвышенное положение конечности. Принимать препараты снижающие уровень мочевой кислоты во время острой атаки не нужно, это только растянет её во времени. После того как атака подагры завершилась, больному следует чётко следовать диете со сниженным содержанием нуклеотидов, соблюдать питьевой режим, отказаться от приёма алкоголя. Также производится контроль уровня мочевой кислоты крови, если этот показатель снижается недостаточно на фоне одной диеты то к лечению добавляется аллопуринол (препарата для снижения уровня мочевой кислоты).
В случае если лечение подагрического артрита и самой подагры было начато несвоевременно, проводилось неправильно, или подагра по каким либо причинам плохо поддавалась терапии, велика вероятность формирования выраженного артроза как следствие разрушения сустава кристаллами мочевой кислоты. В такой ситуации встаёт вопрос о лечении артроза, так как полностью разрушенный сустав не способен уже выполнять свою функцию и причиняет своему владельцу боль уже в отсутствии подагрических атак. О хирургическом лечении артроза читайте ниже.
Ревматоидный артрит – хроническое заболевание, приводящее к поражению множества суставов. Чаще всего первыми поражаются пястно-фаланговые и проксимальные межфаланговые суставы кистей. Ревматоидный артрит широко распространённое заболевание, частота его встречаемости в популяции колеблется от 0,6 до 1,3%.
Чаще всего у людей страдающих ревматоидным артритом поражаются сразу несколько суставов стопы, в том числе переднего отдела. Как следствие формируется серьёзно выраженный халюс вальгус с когтевидной деформацией остальных четырёх пальцев.
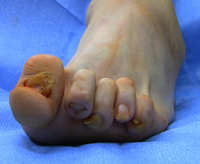
Ревматоидное поражение стопы часто сопровождается вывихом во 2-5 плюсне-фаланговых суставах. Такая деформация стопы приводит к формированию серьёзных мозолей как на подошвенной поверхности стопы так и на когтевидно деформированных пальцах. Ношение любой обуви при этом становится практически невозможно. В таких ситуациях встаёт вопрос о хирургической коррекции деформации.
Но чаще всего боли в области косточки возникают при воспалении суставной сумки по внутренней (при халюс вальгус) или по тыльной (при артрозе) поверхности первого плюсне-фалангового сустава. Само по себе воспаление не является показанием к оперативному лечению и в большинстве случаев хорошо поддаётся консервативным мерам.
Для медикаментозного снятия воспаления назначается НПВС (например ибупрофен), противовоспалительные мази (например найз), компрессы водка+вазелин 1:1 на ночь, сухой холод местно по 15-20 минут 4-5 раз в день.
Если у вас сформировалась ригидная форма Hallux Valgus или вы испытываете постоянные боли в области первого плюсне-фалангового сустава из-за выраженного артроза выход только один – оперативное лечение.
Если консервативные меры не обеспечили вам удовлетворительного качества жизни, то остаётся только один выход – оперативное лечение. Выбор конкретной методики зависит от нескольких факторов:
1) Вид и степень деформации
2) Возраст и степень активности пациента
3) Сопутствующая патология
4) Хирургические навыки и предпочтения хирурга
5) Техническое оснащение операционной
6) Наличие фиксаторов той или иной конструкции
Клинические рекомендации по лечению вальгусной деформации первого пальца стопы и артроза первого плюсне-фалангового сустава были разработаны к.м.н. Сорокин Е.П. на базе отделения хирургии стопы РНИИТО им Р.Р.Вредена в 2013 году. Они находятся в свободном доступе, вы можете ознакомиться с ними по приведенным ниже ссылкам.
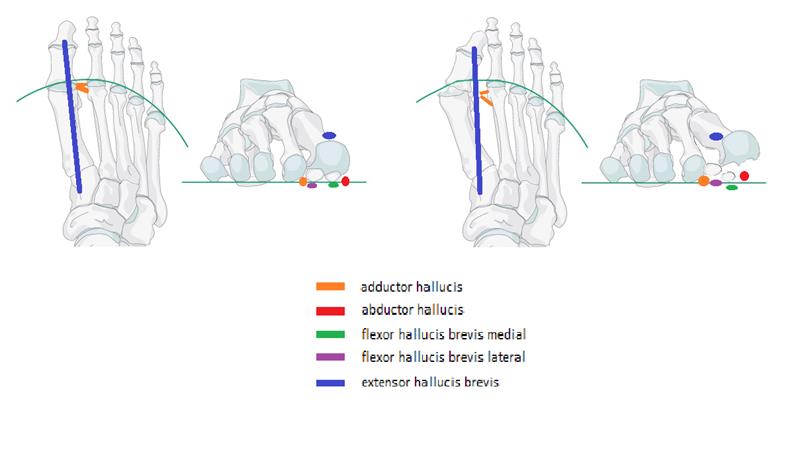
В литературе описаны более 200 операций по поводу халюс вальгус. Для того чтобы понять, какая именно операция вам показана, хирургу - ортопеду понадобятся снимки ваших стоп и полноценный клинический осмотр. На рентгенограммах оцениваются такие углы как: межплюсневый угол 1-2, угол халюс вальгус, межфаланговый угол халюс вальгус, дистальный плюсневый суставной угол. Ниже приведена картинка позволяющая понять о каких углах идёт речь.
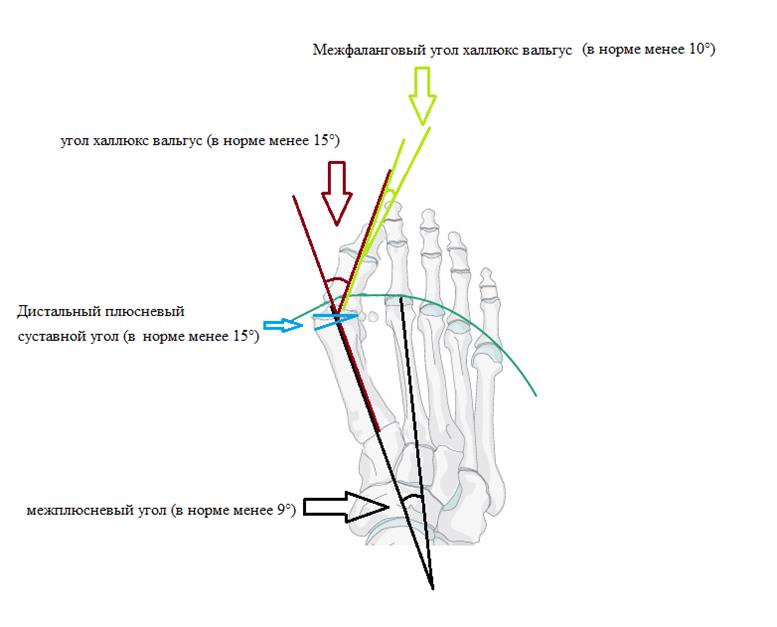
После измерения углов хирург - ортопед оценивает подвижность суставов. При выявлении ригидной деформации в первом плюсне-фаланговом суставе или избыточной подвижности в 1 клиновидно-плюсневом суставе хирургическая тактика может значительно измениться.
Ниже приведена таблица регламентирующая выполнение той или иной операции при халюс вальгус в зависимости от степени и сопутствующих факторов. Конечно она не является истиной в последней инстанции, так как в каждом конкретном случае хирург должен учитывать и многие другие факторы, но она позволяет легко сориентироваться и сузить перечень возможных вмешательств. Данная классификация основана на национальных клинических рекомендациях.
Если у человека случился перелом кости, то нередко его можно лечить только оперативным вмешательством, проводя остеосинтез. Остеосинтез – это скрепление или соединение костей для сращения перелома. Для этого используют специальные металлоконструкции-фиксаторы, которые способствуют закреплению концов кости в одном положении и дальнейшему их сращению. В некоторых случаях показано удаление металлоконструкции после остеосинтеза. Что влияет на решение об удалении фиксатора? Нередко почти треть операций по лечению переломов костей проходит с осложнениями.…
| Первичный прием врача-травматолога | 2000 |
| Повторный прием врача-травматолога | 1800 |
| Анестезия местная | 600 |
| Анестезия проводниковая (кисть, стопа) | 1200 |
| Внутрисуставная иньекция препарата Дьюралан | 19200 |
| Вправление вывихов больших суставов (локоть, плечо, колено) | 4800 |
| Вправление вывихов малых суставов (МФС, ПФС) | 2000 |
| Вправление надколенника | 2200 |
| Вросший ноготь удаление | 4500 |
| Вскрытие гематомы | 2400 |
| Дипроспан-лидокаиновая блокада | 3000 |
| Закрытая ручная репозиция костных отломков (1 категория) | 1200 |
| Закрытая ручная репозиция костных отломков (2 категория) | 2400 |
| Закрытая ручная репозиция костных отломков (3 категория) | 3600 |
| Изготовление ортопедических индивидуальных стелек SURSIL-ORTHO (1 пара) | 3250 |
| Иммобилизация при травмах для транспортировки | 1350 |
| Искусственная кость | 1800 |
| Коррекция ортопедических стелек | 1100 |
| Лазерное лечение вросшего ногтя (1-кат. сложности) | 5400 |
| Лазерное лечение вросшего ногтя (2-кат. сложности) | 5900 |
| Наложение большой гипсовой лонгеты | 2400 |
| Наложение большой циркулярной пластиковой повязки | 2650 |
| Наложение косметического внутрикожного шва | 2400 |
| Наложение повязки Дезо | 500 |
| Наложение средней гипсовой лонгеты | 1800 |
| Наложение фиксирующей повязки на г/с | 500 |
| Наложение фиксирующей повязки на лучзап. | 500 |
| Наложение фиксирующей повязки на к/с | 500 |
| Наложение бинтовой повязки | 500 |
| Наложение фиксирующей лейкопластырной повязки на пальцы | 250 |
| Направление биологического материала на гистологическое исследование | 1800 |
| Опорожнение подапоневротической гематомы | 1200 |
| Остановка кровотечения из раны легированием сосуда | 1450 |
| Первичная хирургческая обработка раны (1-ая категория сложности) | 2400 |
| Первичная хирургическая обработка раны (2-ая категория сложности) | 4200 |
| Первичная хирургическая обработка раны (3-ая категория сложности) | 4800 |
| Перевязка чистой раны | 600 |
| Периартикулярная блокада лучезапястного сустава | 1450 |
| Периартикулярная блокада плечевого сустава | 1800 |
| Пластика послеоперационных рубцов | 3600 |
| Пункция коленного сустава лечебно-диагностическая | 1350 |
| Пункция коленного сустава с внутрисуставным введением препарата | 2000 |
| Пункция сустава с внутрисуставным введением препарата Ферматрон | 6000 |
| Пункция сустава с внутрисуставным введением препарата | 1350 |
| Репозиция отломков костей при закрытом переломе | 2200 |
| Смена гипсовой лонгеты на пластик на голеностопном суставе | 3000 |
| Смена гипсовой лонгеты на пластик на лучезапястном суставе | 1800 |
| Смена гипсовой повязки на пластик от пальцев до верхней трети бедра | 4200 |
| Снятие малой циркулярной пластиковый повязки | 600 |
| Снятие большой циркулярной пластиковой повязки | 850 |
| Снятие гипса | 800 |
| Снятие послеоперационных швов | 800 |
| Удаление доброкачественного новообразования кожи молекулярно- резонансным методом - область лица, шеи, декольте - более 0,5 см в диаметре (1 элемент) | 1800 |
| Удаление доброкачественного новообразования кожи молекулярно-резонансным методом - грудь, живот, спина - до 0,5 см в диаметре (1 элемент) | 600 |
| Удаление доброкачественного новообразования кожи молекулярно-резонансным методом - лицо, шея, область декольте - до 0,5 см в диаметре (1 элемент) | 600 |
| Удаление доброкачественных образований кожи размером менее 5 мм | 1800 |
| Удаление доброкачественных образований подкожно-жировой клетчатки и соединительной ткани | 3600 |
| Удаление доброкачественных образований подкожно-жировой клетчатки и соединительной ткани в сложных анатомических зонах | 9600 |
| Удаление инородного тела из мягких тканей (1 категории) | 2400 |
| Удаление инородного тела из мягких тканей (2 категория) | 4200 |
| Удаление инородного тела из мягких тканей (3 категория) | 8400 |
| Удаление металлоконструкции | 12000 |
| Удаление спицы | 3000 |
| Удаление стержневой мозоли | 2800 |
| Хирургическая обработка осложненной раны (1-кат. сложности) | 2400 |
| Хирургическая обработка осложненной раны (2-кат. сложности) | 3600 |
| Хирургическое лечение эпикондилита | 30000 |
| Турбокаст запястье | 9000 |
| Турбокаст голеностоп | 11650 |
| Турбокаст локоть | 13200 |
| Артродез спицей Киршнера | 12000 |
| Гипсовая иммобилизация | 1200 |
| Наложение малой гипсовой лонгеты | 1200 |
| Наложение пластиковой повязки | 1800 |
| Наложение малой циркулярной пластиковой повязки | 1800 |
| V-Y пластика | 18000 |
| Болезнь Де Кервена. Оперативное лечение | 16200 |
| Гигрома кисти. Удаление гигромы | 8400 |
| Контрактура Дюпюитрена. Игольчатая апоневротомия (1 палец) с учетом стоимости препарата | 21600 |
| Контрактура Дюпюитрена. Субтотальная апоневрэктомия (1 палец) | 27600 |
| Коррекция деформации пальца | 33600 |
| Металлоконструкция | 19500 |
| Остеосинтез переломов кисти. Без стоимости металлоконструкции | 26400 |
| Первичный шов сухожилий. До 3- х недель после травмы | 28800 |
| Пластика сухожилий. Первый этап. | 42000 |
| Пластика сухожилий. Второй этап | 39000 |
| Повторная операция на кисти | 16800 |
| Стенозирующий лигаментит . Иссечение кольцевидной связки | 13200 |
| Тенодез | 38400 |
| Туннельный синдром. Рассечение связки | 25200 |
| Туннельный синдром. Эндоскопия. | 48000 |
| Удаление опухоли | 16800 |
| Удаление остеофитов на фалангах кисти | 2400 |
| Хирургическое лечение эпикондилита | 33600 |
| Винт Герберта | 9000 |
| Деформация Тейлора | 30000 |
| Деформация Хаглунда | 28800 |
| Коррекция Hallux Valgus легкой степени | 33600 |
| Коррекция Hallux Valgus средней степени | 45600 |
| Коррекция Hallux Valgus тяжелой степени | 60000 |
| Коррекция длины пальца | 34800 |
| Молоткообразные пальцы. Коррекция деформация (1 палец) | 14400 |
| Неврома Мортона - удаление | 28800 |
| Обувь Барука | 2200 |
| Остеосинтез переломов стопы. Без стоимости металлоконстракции | 26400 |
| Повторная операция | 14000 |
| Удаление пяточной шпоры. Чрескожная операция | 30000 |
| Удаление экзостоза кости | 33600 |
| Шов нерва | 27600 |























Если у человека случился перелом кости, то нередко его можно лечить только оперативным вмешательством, проводя остеосинтез. Остеосинтез – это скрепление или соединение костей для сращения перелома. Для этого используют специальные металлоконструкции-фиксаторы, которые способствуют закреплению концов кости в одном положении и дальнейшему их сращению. В некоторых случаях показано удаление металлоконструкции после остеосинтеза.
Что влияет на решение об удалении фиксатора?
Нередко почти треть операций по лечению переломов костей проходит с осложнениями. В результате фиксаторы приходится удалять раньше запланированного срока. Кроме того, в медицине наметились несколько тенденций, которые сильно осложняют принятие решений об удалении металлоконструкций травматологами. Так, с каждым годом появляется все больше производителей фиксаторов и каждый использует новые технологии, виды сплавов и формы фиксаторов. Еще одним фактором является мобильность пациентов. Нередко, делая операцию по лечению перелома в одной клинике, удалять металлоконструкции больной обращается уже в другую. Поэтому многим врачам достаточно сложно принять решение о необходимости удаления имплантатов.
Все показания к проведению операции по удалению фиксаторов можно разделить на две группы: абсолютные и относительные. К категории абсолютных относятся такие показания:
• Глубокие ткани оказались инфицированы из-за нестабильности фиксации металлоконструкции;
• Склонность пациента к аллергическим реакциям на определенный вид сплавов или металл;
• Конструкция утратила стабильность, начала расшатываться, в то время как перелом еще не сросся или начал образовываться ложный сустав из соединительной ткани;
• Если удаление фиксатора – это один из этапов лечения. Так бывает, например, если был проведен остеосинтез лодыжки с установкой позиционного винта. Этот винт по прошествии определенного периода времени требуется удалить;
• Необходимо провести ортопедическое вмешательство по показаниям, а имплантат мешает это сделать;
• При отказе пациента от удаления фиксатора может неизбежно возникнуть осложнение или новое заболевание;
• Если металлоконструкция установлена у пациентов молодого возраста, которые находятся в периоде роста – в этом случае фиксатор будет просто тормозить рост костей, что может привести к деформации;
• Если у пациентов высокая двигательная активность с физической нагрузкой по роду деятельности, например, каскадеры, спортсмены, артисты цирка;
• Соответствие требованиям военной или профессиональной медицинской комиссии;
• Установленный ранее фиксатор низкого качества, а также случаи, когда в ране остались предметы из металла, не предназначавшиеся для имплантации, например, кусок хирургического сверла или инструмент.
К относительным показаниям можно причислить случаи, когда фиксатор доставляет психологический дискомфорт, а также трудности, связанные с ношением обуви или сложности с занятиями простыми физическими упражнениями. Также удаление металлоконструкции после остеосинтеза показано женщинам детородного возраста, которые планируют беременность. Это объясняется тем, что еще не до конца изучено, как влияет тот или иной сплав фиксатора на плод.
Помимо существенных причин, по которым врач назначает удаление штифтов, спиц и прочих фиксирующих кости элементов, существуют и серьезные противопоказания к проведению таких операций. К ним относятся:
• Случаи, когда фиксатор расположен в такой анатомической зоне тела, что повторное оперативное вмешательство может привести к травмам и повреждениям тканей и анатомически важных узлов и органов. Это касается фиксаторов, расположенных в области таза, в передней зоне позвоночника и в плечевой области, если во время операции был выделен лучевой нерв;
• Переломы бедра у людей преклонного возраста, страдающих остеопорозом. У таких пациентов высокая вероятность повторного перелома бедра после удаления фиксаторов достигает 70%.
Каждый пациент уникален, поэтому решение о проведении подобной операции принимается врачом индивидуально. В нашей клинике особый подход к каждому пациенту, поэтому врач тщательно взвешивает все аргументы за и против операции. Благодаря современному оборудованию и большому опыту врачей риски – минимальны.
Если у человека случился перелом кости, то нередко его можно лечить только оперативным вмешательством, проводя остеосинтез. Остеосинтез – это скрепление или соединение костей для сращения перелома. Для этого используют специальные металлоконструкции-фиксаторы, которые способствуют закреплению концов кости в одном положении и дальнейшему их сращению. В некоторых случаях показано удаление металлоконструкции после остеосинтеза. Что влияет на решение об удалении фиксатора? Нередко почти треть операций по лечению переломов костей проходит с осложнениями.…
| Первичный прием врача-травматолога | 2000 |
| Повторный прием врача-травматолога | 1800 |
| Анестезия местная | 600 |
| Анестезия проводниковая (кисть, стопа) | 1200 |
| Внутрисуставная иньекция препарата Дьюралан | 19200 |
| Вправление вывихов больших суставов (локоть, плечо, колено) | 4800 |
| Вправление вывихов малых суставов (МФС, ПФС) | 2000 |
| Вправление надколенника | 2200 |
| Вросший ноготь удаление | 4500 |
| Вскрытие гематомы | 2400 |
| Дипроспан-лидокаиновая блокада | 3000 |
| Закрытая ручная репозиция костных отломков (1 категория) | 1200 |
| Закрытая ручная репозиция костных отломков (2 категория) | 2400 |
| Закрытая ручная репозиция костных отломков (3 категория) | 3600 |
| Изготовление ортопедических индивидуальных стелек SURSIL-ORTHO (1 пара) | 3250 |
| Иммобилизация при травмах для транспортировки | 1350 |
| Искусственная кость | 1800 |
| Коррекция ортопедических стелек | 1100 |
| Лазерное лечение вросшего ногтя (1-кат. сложности) | 5400 |
| Лазерное лечение вросшего ногтя (2-кат. сложности) | 5900 |
| Наложение большой гипсовой лонгеты | 2400 |
| Наложение большой циркулярной пластиковой повязки | 2650 |
| Наложение косметического внутрикожного шва | 2400 |
| Наложение повязки Дезо | 500 |
| Наложение средней гипсовой лонгеты | 1800 |
| Наложение фиксирующей повязки на г/с | 500 |
| Наложение фиксирующей повязки на лучзап. | 500 |
| Наложение фиксирующей повязки на к/с | 500 |
| Наложение бинтовой повязки | 500 |
| Наложение фиксирующей лейкопластырной повязки на пальцы | 250 |
| Направление биологического материала на гистологическое исследование | 1800 |
| Опорожнение подапоневротической гематомы | 1200 |
| Остановка кровотечения из раны легированием сосуда | 1450 |
| Первичная хирургческая обработка раны (1-ая категория сложности) | 2400 |
| Первичная хирургическая обработка раны (2-ая категория сложности) | 4200 |
| Первичная хирургическая обработка раны (3-ая категория сложности) | 4800 |
| Перевязка чистой раны | 600 |
| Периартикулярная блокада лучезапястного сустава | 1450 |
| Периартикулярная блокада плечевого сустава | 1800 |
| Пластика послеоперационных рубцов | 3600 |
| Пункция коленного сустава лечебно-диагностическая | 1350 |
| Пункция коленного сустава с внутрисуставным введением препарата | 2000 |
| Пункция сустава с внутрисуставным введением препарата Ферматрон | 6000 |
| Пункция сустава с внутрисуставным введением препарата | 1350 |
| Репозиция отломков костей при закрытом переломе | 2200 |
| Смена гипсовой лонгеты на пластик на голеностопном суставе | 3000 |
| Смена гипсовой лонгеты на пластик на лучезапястном суставе | 1800 |
| Смена гипсовой повязки на пластик от пальцев до верхней трети бедра | 4200 |
| Снятие малой циркулярной пластиковый повязки | 600 |
| Снятие большой циркулярной пластиковой повязки | 850 |
| Снятие гипса | 800 |
| Снятие послеоперационных швов | 800 |
| Удаление доброкачественного новообразования кожи молекулярно- резонансным методом - область лица, шеи, декольте - более 0,5 см в диаметре (1 элемент) | 1800 |
| Удаление доброкачественного новообразования кожи молекулярно-резонансным методом - грудь, живот, спина - до 0,5 см в диаметре (1 элемент) | 600 |
| Удаление доброкачественного новообразования кожи молекулярно-резонансным методом - лицо, шея, область декольте - до 0,5 см в диаметре (1 элемент) | 600 |
| Удаление доброкачественных образований кожи размером менее 5 мм | 1800 |
| Удаление доброкачественных образований подкожно-жировой клетчатки и соединительной ткани | 3600 |
| Удаление доброкачественных образований подкожно-жировой клетчатки и соединительной ткани в сложных анатомических зонах | 9600 |
| Удаление инородного тела из мягких тканей (1 категории) | 2400 |
| Удаление инородного тела из мягких тканей (2 категория) | 4200 |
| Удаление инородного тела из мягких тканей (3 категория) | 8400 |
| Удаление металлоконструкции | 12000 |
| Удаление спицы | 3000 |
| Удаление стержневой мозоли | 2800 |
| Хирургическая обработка осложненной раны (1-кат. сложности) | 2400 |
| Хирургическая обработка осложненной раны (2-кат. сложности) | 3600 |
| Хирургическое лечение эпикондилита | 30000 |
| Турбокаст запястье | 9000 |
| Турбокаст голеностоп | 11650 |
| Турбокаст локоть | 13200 |
| Артродез спицей Киршнера | 12000 |
| Гипсовая иммобилизация | 1200 |
| Наложение малой гипсовой лонгеты | 1200 |
| Наложение пластиковой повязки | 1800 |
| Наложение малой циркулярной пластиковой повязки | 1800 |
| V-Y пластика | 18000 |
| Болезнь Де Кервена. Оперативное лечение | 16200 |
| Гигрома кисти. Удаление гигромы | 8400 |
| Контрактура Дюпюитрена. Игольчатая апоневротомия (1 палец) с учетом стоимости препарата | 21600 |
| Контрактура Дюпюитрена. Субтотальная апоневрэктомия (1 палец) | 27600 |
| Коррекция деформации пальца | 33600 |
| Металлоконструкция | 19500 |
| Остеосинтез переломов кисти. Без стоимости металлоконструкции | 26400 |
| Первичный шов сухожилий. До 3- х недель после травмы | 28800 |
| Пластика сухожилий. Первый этап. | 42000 |
| Пластика сухожилий. Второй этап | 39000 |
| Повторная операция на кисти | 16800 |
| Стенозирующий лигаментит . Иссечение кольцевидной связки | 13200 |
| Тенодез | 38400 |
| Туннельный синдром. Рассечение связки | 25200 |
| Туннельный синдром. Эндоскопия. | 48000 |
| Удаление опухоли | 16800 |
| Удаление остеофитов на фалангах кисти | 2400 |
| Хирургическое лечение эпикондилита | 33600 |
| Винт Герберта | 9000 |
| Деформация Тейлора | 30000 |
| Деформация Хаглунда | 28800 |
| Коррекция Hallux Valgus легкой степени | 33600 |
| Коррекция Hallux Valgus средней степени | 45600 |
| Коррекция Hallux Valgus тяжелой степени | 60000 |
| Коррекция длины пальца | 34800 |
| Молоткообразные пальцы. Коррекция деформация (1 палец) | 14400 |
| Неврома Мортона - удаление | 28800 |
| Обувь Барука | 2200 |
| Остеосинтез переломов стопы. Без стоимости металлоконстракции | 26400 |
| Повторная операция | 14000 |
| Удаление пяточной шпоры. Чрескожная операция | 30000 |
| Удаление экзостоза кости | 33600 |
| Шов нерва | 27600 |























Если у человека случился перелом кости, то нередко его можно лечить только оперативным вмешательством, проводя остеосинтез. Остеосинтез – это скрепление или соединение костей для сращения перелома. Для этого используют специальные металлоконструкции-фиксаторы, которые способствуют закреплению концов кости в одном положении и дальнейшему их сращению. В некоторых случаях показано удаление металлоконструкции после остеосинтеза.
Что влияет на решение об удалении фиксатора?
Нередко почти треть операций по лечению переломов костей проходит с осложнениями. В результате фиксаторы приходится удалять раньше запланированного срока. Кроме того, в медицине наметились несколько тенденций, которые сильно осложняют принятие решений об удалении металлоконструкций травматологами. Так, с каждым годом появляется все больше производителей фиксаторов и каждый использует новые технологии, виды сплавов и формы фиксаторов. Еще одним фактором является мобильность пациентов. Нередко, делая операцию по лечению перелома в одной клинике, удалять металлоконструкции больной обращается уже в другую. Поэтому многим врачам достаточно сложно принять решение о необходимости удаления имплантатов.
Все показания к проведению операции по удалению фиксаторов можно разделить на две группы: абсолютные и относительные. К категории абсолютных относятся такие показания:
• Глубокие ткани оказались инфицированы из-за нестабильности фиксации металлоконструкции;
• Склонность пациента к аллергическим реакциям на определенный вид сплавов или металл;
• Конструкция утратила стабильность, начала расшатываться, в то время как перелом еще не сросся или начал образовываться ложный сустав из соединительной ткани;
• Если удаление фиксатора – это один из этапов лечения. Так бывает, например, если был проведен остеосинтез лодыжки с установкой позиционного винта. Этот винт по прошествии определенного периода времени требуется удалить;
• Необходимо провести ортопедическое вмешательство по показаниям, а имплантат мешает это сделать;
• При отказе пациента от удаления фиксатора может неизбежно возникнуть осложнение или новое заболевание;
• Если металлоконструкция установлена у пациентов молодого возраста, которые находятся в периоде роста – в этом случае фиксатор будет просто тормозить рост костей, что может привести к деформации;
• Если у пациентов высокая двигательная активность с физической нагрузкой по роду деятельности, например, каскадеры, спортсмены, артисты цирка;
• Соответствие требованиям военной или профессиональной медицинской комиссии;
• Установленный ранее фиксатор низкого качества, а также случаи, когда в ране остались предметы из металла, не предназначавшиеся для имплантации, например, кусок хирургического сверла или инструмент.
К относительным показаниям можно причислить случаи, когда фиксатор доставляет психологический дискомфорт, а также трудности, связанные с ношением обуви или сложности с занятиями простыми физическими упражнениями. Также удаление металлоконструкции после остеосинтеза показано женщинам детородного возраста, которые планируют беременность. Это объясняется тем, что еще не до конца изучено, как влияет тот или иной сплав фиксатора на плод.
Помимо существенных причин, по которым врач назначает удаление штифтов, спиц и прочих фиксирующих кости элементов, существуют и серьезные противопоказания к проведению таких операций. К ним относятся:
• Случаи, когда фиксатор расположен в такой анатомической зоне тела, что повторное оперативное вмешательство может привести к травмам и повреждениям тканей и анатомически важных узлов и органов. Это касается фиксаторов, расположенных в области таза, в передней зоне позвоночника и в плечевой области, если во время операции был выделен лучевой нерв;
• Переломы бедра у людей преклонного возраста, страдающих остеопорозом. У таких пациентов высокая вероятность повторного перелома бедра после удаления фиксаторов достигает 70%.
Каждый пациент уникален, поэтому решение о проведении подобной операции принимается врачом индивидуально. В нашей клинике особый подход к каждому пациенту, поэтому врач тщательно взвешивает все аргументы за и против операции. Благодаря современному оборудованию и большому опыту врачей риски – минимальны.
Читайте также:


