Операция по удалению гигромы сухожилия
Кроме терапевтического лечения гигромы, практикуют следующие методы:
- Хирургическое иссечение образования, при котором вероятность его повторного появления гораздо ниже, чем при физиолечении, пункции или лекарственной терапии.
- Удаление гигромы лазером.
- 1 Преимущества хирургического лечения
- 2 Показания
- 3 Подготовка к операции
- 4 Особенности
- 5 Этапы операции
- 6 Удаление гигромы лазером
- 7 Осложнения
- 8 Послеоперационный период
Преимущества хирургического лечения

Нужно ли удалять сухожильную кисту или ганглий конечности оперативным путем и почему полноценная операция по удалению гигромы рассматривается, как наиболее эффективный и радикальный способ устранения аномального выроста?
Существует промежуточный вариант, объединяющий терапевтический и хирургический способ лечения – пункция гигромы. В ходе пунктирования через тонкий прокол удаляют внутреннее содержимое капсулы и вливают лекарственные растворы, обеззараживающие и способные рассосать стенки кисты.
Но даже такой продуктивный метод дает 96 – 97% рецидивов. Пациентам приходится неоднократно делать процедуру пункции гигромы кисти, суставного ганглия на стопе, в подколенной зоне, поскольку пациент обнаруживает, что спустя короткое время киста появилась повторно.
Чтобы навсегда убрать грыжу, необходимо полностью иссечь аномальную соединительную ткань, образующую оболочку гигромы и активно вырабатывающую секрет, который вновь заполняет капсулу, вызывая обострения. Только тогда стоит ожидать полного излечения.
В связи с вышеприведенными причинами, наиболее результативным способом лечения профессиональные врачи считают иссечение гигромы хирургическим путем. При грамотном ведении операции и последующем соблюдении рекомендаций в периоде восстановления возможность рецидива значительно снижается.
Показания
В каких случаях ганглий удаляют хирургическим путем? Основные показания для оперативного вмешательства:
- активный рост псевдоопухоли;
- инфицирование и нагноение;
- сильные боли при движениях и в покое из-за сдавливания нервно-сосудистых узлов;
- затруднения при движении сустава, снижение трудоспособности;
- неэстетичный внешний вид, при котором гигрома воспринимается пациентом, как косметический дефект;
- высокий риск разрыва капсулы, если аномальный вырост локализуется на участке, где его легко повредить, например, на пальце;
- размер псевдоопухоли более 10 – 15 мм;
- ячеистая структура ганглия (несколько объединенных капсул).
Подготовка к операции
Удаление гигромы хирургическим путем проводится только после диагностических исследований, поскольку врач должен быть уверен, что подкожная шишка именно гигрома, а не раковая опухоль или доброкачественное образование другого вида.

Когда диагноз подтвержден, принимается решение о хирургическом удалении гигромы на ноге, запястье, плюсне и других участках. До операции больному выдается направление на типовой комплекс обследований: проведение электрокардиограммы, анализы на кровь и мочу, биохимия крови, выявление вируса ВИЧ, половых болезней, гепатита, легочная флюорография.
Пациенту желательно определить для себя удобное время для выполнения операции из-за ограничений в трудовой или спортивной деятельности, поскольку в период реабилитации на несколько недель вводится запрет на нагрузку сустава.
- острые инфекции;
- болезни крови с нарушением ее свойств;
- температура выше 37,5C;
- тяжелые патологии в периоде обострения;
- беременность.
Особенности
- Операция по удалению при небольшой гигроме чаще проводится в рамках амбулаторного лечения или в дневном стационаре. В случае крупных образований, осложненных разрывом стенок, нагноением, сделать операцию лучше в стационаре, где врач сможет отслеживать любые изменения в состоянии пациента и поведение самой грыжи. Именно по этим причинам может потребоваться госпитализация.
- Обезболивание при стандартной операции проводят путем местной анестезии. Общий наркоз предусматривается для редких сложных случаев, когда хирург предполагает, что удалять псевдоопухоль и чистить раневое ложе придется дольше обычного или необходимо вскрытие сустава.
- Сколько продолжается процедура? Как правило, длительность операции находится в пределах 30 – 40 минут.
- Многие пациенты считают, что убирать шишку в области сухожилия — довольно просто. Однако определенное затруднение возникает, если проводится удаление кисты лучезапястного сустава. Поэтому удаление гигромы на запястье проводят только квалифицированные хирурги, обладающие реальным практическим опытом. Это обусловлено тем, что вблизи кисты располагаются крупные сосуды, связки и нервные пучки. А чтобы предотвратить рецидивы патологии, важно полностью иссечь и капсулу, и перешеек, соединяющий ее с суставной сумкой, а затем правильно ушить поврежденные ткани.
Этапы операции
Операция по удалению гигромы запястья и сухожильных ганглиев на других участках проводится по типичной схеме:
- Выполняют местное или общее обезболивание.
- Делают небольшой надрез над псевдоопухолью.
![]()
Хирург может или сначала пунктировать кисту – то есть, откачать ее содержимое и затем приступить к иссечению стенок гигромы, или провести радикальное удаление всей капсулы вместе с содержимым. Это определяется локализацией, размером и структурой грыжи (однокамерная или ячеистая). Нельзя допустить, чтобы стенки разорвались и содержимое грыжи попало в суставные и мышечные ткани.- Выделение капсулы гигромы из смежных тканей проводят до места ее вхождения в суставную или сухожильную сумку. Удаление верхней и боковых стенок капсулы недостаточно. Если небольшая часть оболочки остается нетронутой, то спустя 6 – 12 недель она разрастается и вновь образует капсулу, где скапливается жидкость.
- Затем врач орошает раневое ложе бактерицидными, обезболивающими, антибактериальными растворами, ушивает сухожильную или суставную сумку и рассеченные ткани и кожу.
- Швы снимают на 7 – 12 день.
Пациентов часто беспокоит вопрос — накладывается ли гипс после хирургического лечения гигромы и зачем вообще это нужно?
После операции требуется обеспечить иммобилизацию (неподвижность) сустава, накладывая плотную повязку и фиксируя его гипсовой лонгетой или более удобным ортезом.
Без фиксации возрастает риск нарушения подвижности сустава по причине образования грубой рубцовой ткани и спаечного процесса в области разрезов. Лонгета и ортез не мешают обработке раны и смене повязок. Продолжительность фиксации сустава определяется местоположением грыжи и сложностью операции. Средние сроки составляют от 2 до 5 недель.
Если пациент страдает от послеоперационных болей, разрешается 5 – 10 дней принимать анальгезирующие препараты в таблетках или инъекциях (Диклофенак, Анальгин, Кетонал, Ксефокам).
При подозрении на острое воспаление немедленно назначаются антибактериальные средства, от которых не следует отказываться, чтобы не допустить нагноения, если в рану попала инфекция.
Удаление гигромы лазером
Многие пациенты считают, что лазерное удаление гигромы делают, не рассекая кожу. По факту, лечение лазером отличается от хирургической операции только техникой разрезания ткани – надрез на коже проводят с помощью лазерного луча, который затем используют, чтобы отрезать шейку ганглия и полностью удалить капсулу. Такой метод требует обязательной пункции псевдоопухоли.
Сегодня практикуют более современную технику лазерного удаления, в ходе которой:
- В коже и стенке гигромы делают два прокола специальными эндоскопическими иглами.
- Через одну канюлю откачивают содержимое, через другую внутрь грыжи вводят лазерный световод, который выпаривает клетки оболочки капсулы, не затрагивая соседние ткани.
- После этого ложе грыжеподобной кисты обрабатывают обезболивающим раствором и накладывают швы. Процедура занимает от 20 минут до часа.
- снижается вероятность инфицирования раны, поскольку лазер обладает бактерицидным эффектом;
- необходимо лишь местное обезболивание;
- кровотечение отсутствует за счет коагуляции — запаивания сосудов при высокой температуре;
- очень маленький разрез и почти незаметный послеоперационный шрам;
- исключается травмирование соседних тканей;
- снижается риск спаечных процессов и грубого рубцевания;
- более короткий этап восстановления;
- активизация регенерационных процессов в тканях благодаря лазерно-лучевому воздействию;
- оптимальный способ для лечения детей старше 7 лет.

Лазерное удаление гигромы кисти проводят профессиональные хирурги, особенно если она формируется на внутренней поверхности запястья, где существует риск повредить крупные вены и нервные узлы.
При сравнении классической хирургической техники с лазерным методом, многие специалисты утверждают, что частота рецидивов значительно сокращается при традиционной операции. Это объясняется тем, что в процессе иссечения грыжи лазером, невозможно зашить ее устье в месте ее соединения с синовиальной сумкой сустава.
Осложнения
После удаления гигромы посредством лазерной техники или хирургического скальпеля, возможны осложнения, как при любой операции.
Нередко пациент жалуется, что после того, как сухожильный ганглий на запястье вырезали, у него опухла рука. Такое явление естественно в течение 7 – 10 дней из-за операционной травмы тканей.
Если отек, покраснение, боль увеличиваются, не следует ждать улучшения, а сразу же обращаться к лечащему хирургу.
Гораздо реже наблюдают:
- проникновение в ранку вредоносных микроорганизмов, нагноение;
- кровотечение в случае повреждения крупного сосуда или при низкой свертываемости крови;
- повреждение нервных волокон в зоне операции, нарушение чувствительности и ухудшение функционирования сустава;
- вторичный рост грыжи;
- разрастание фиброзной (рубцовой) ткани, образование спаек.
К сожалению, у третьей части пациентов гигрома после операции появляется повторно. Среди основных причинных факторов, формирующих условия для рецидива:
- Нарушение процесса роста клеток фиброзной ткани (наследственный фактор).
- Неполное иссечение капсулы (ошибка при операционном или лазерном иссечении).
- Не выполнено ушивание ткани на участке соединения капсулы с суставной сумкой.
- Нарушение режима иммобилизации сустава или ранний отказ от ношения лангеты, фиксирующего ортеза.
- Раннее возвращение к спортивной или трудовой деятельности, провоцирующей развитие болезни.
Чтобы предупредить осложнения или значительно снизить вероятность их развития, необходимо:
- полностью пройти диагностические мероприятия и комплекс обследований;
- не утаивать от врача болезни, являющиеся противопоказаниями для операции;
- выбрать профессионального и опытного хирурга;
- не нарушать режим фиксации сустава и полностью выполнять назначения в период восстановления.
Послеоперационный период
Восстановление и реабилитация после хирургического или лазерного устранения псевдоопухоли – это важная часть послеоперационного лечения гигромы. Насколько быстро заживает поврежденный участок, где удалили гигрому, во многом определяется соблюдением рекомендаций. Если врач не диагностировал осложнение, то заживление ранки ожидается к 7 – 12 дню, что зависит от размеров аномалии, вида операции (скальпельное удаление гигромы или лазерное), участка локализации подкожного узла.
Правила, которых следует придерживаться в послеоперационный период:
- Обязательно носить лонгету, ортез столько времени, сколько определит врач, учитывая все особенности лечения.
- До 3 – 5 недель ограничить нагрузку на пострадавший сустав. Если гигрома была на ноге, желательно на 7 – 10 дней исключить передвижение без костылей.
- Одновременно нужно постепенно и осторожно разрабатывать сустав, выполняя комплекс восстановительных упражнений, назначенный хирургом. Начинать этим заниматься необходимо в строго предписанное время, а не сразу после операции.
- Не пренебрегать физиолечением, многократно сокращающим восстановительный этап (грязевые обертывания, прогревания, УВЧ, электрофорез, магнитную терапию, лечение озокеритом).
Правильное поведение больного на восстановительном этапе существенно повышает шансы на окончательное избавление от гигромы сустава.
Операция по удалению гигромы – это единственный способ полностью избавиться от новообразования и минимизировать риски его повторного возникновения. Если процедура была выполнена правильно, а пациент тщательно подготовлен, то вероятность развития осложнений будет минимальной.
Особенности проведения операции
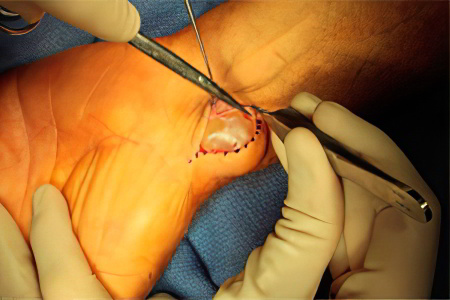
Вырезание гигромы – это эффективный способ удаления кисты. Можно попытаться справиться с ней с помощью пункции или физиотерапевтического лечения, но гарантии 100%-ого выздоровления не даст ни один специалист.
Многих пациентов интересует, можно ли удалить гигрому без последствий для здоровья. Нужно понимать, что любая операция сопряжена с риском осложнений, но они будут минимальными, если пациент пройдет тщательную подготовку, а саму процедуру будет проводить профессионал. Поэтому подбирать медицинское учреждение, где удалить гигрому нужно с особой тщательностью. Врачи должны обладать необходимой квалификацией и иметь разрешение на проведение операций такого плана.
Подготовка
Прежде чем пациенту будет проведена операция, он должен пройти ряд обследований, которые включают в себя:
Пальпация гигромы хирургом. Врач определяет размер и состояние опухоли, оценивает ее структуру и пр.
УЗИ. Это исследование перед операцией проводится в обязательном порядке. В ходе его выполнения удается точно определить размеры, форму и строение опухоли, а также ее локализацию по отношению к другим тканям и структурам (нервным волокнам, суставам, сухожилиям, кровеносным сосудам).
МРТ назначают в том случае, если у врача имеются сомнения относительно природы опухоли, либо при ее нахождении в труднодоступных местах.
Пункция гигромы. Процедура сводится к забору содержимого опухоли, которое направляют на гистологический анализ. Пункция позволяет исключить наличие в новообразовании злокачественных клеток.
Общая подготовка к операции сводится к сдаче анализа крови на биохимию, на оценку системы свертываемости. Также кровь сдают на ВИЧ, на гепатит и на сифилис.
Как проходит операция по удалению гигромы?

Подготовка к хирургическому вмешательству не сложна. Однако гигромы часто располагаются в непосредственной близости к нервным окончаниям, к сухожилиям и суставам, поэтому от хирурга требуется высокое мастерство.
По сути, гигрома – это киста, которая располагается на синовиальной сумки. Прежде чем решиться на вмешательство, человек должен подробно расспросить врача о том, как проходит операция. Доктор должен удалить не только само тело опухоли, но ее перешеек, после чего ушивается синовиальная сумка и края раны.
Некоторую сложность представляет операция по удалению гигромы, располагающейся на лучезапястном суставе. В этом месте сосредоточено много кровеносных сосудов и нервных окончаний. Их повреждение грозит нарушением функции конечности. Поэтому выполнять процедуру должен специалист, практикующийся в области микрохирургии кисти. Хирурги общей практики не всегда осведомлены обо всех нюансах того, как удаляют гигрому на руке, поэтому не берутся за выполнение операции.
Гигромы чаще всего располагаются именно в области лучезапястного сустава, хотя иногда они обнаруживаются на ступнях. В группе риска находятся спортсмены, которые в значительно мере нагружают нижние конечности. Такая операция имеет определенные особенности проведения, но ее схема отработана. Поэтому если врач имеет достаточную квалификацию, то риски развития осложнений минимальны.
Этапы операции по удалению гигромы

После того как все подготовительные мероприятия будут завершены, врач назовет пациенту дату, когда будет выполнено хирургическое удаление гигромы. Чаще всего процедуру выполняют с применением местной анестезии. Однако в тяжелых случаях человеку может быть выполнен общий наркоз. Он показан тогда, когда гигрома крупная, располагается в труднодоступном месте и операция будет растянута во времени.
Среднее время проведения процедуры – 30 минут.
Основные этапы того, как делается операция:
Доктор выполняет надрез кожи над кистой.
Затем врач аккуратно отделяет опухоль от окружающих тканей.
Важно найти место крепления гигромы к синовиальной сумке и рассечь его. Иногда хирурги удаляют опухоль вместе с ее содержимым, а иногда предварительно выполняют пункцию гигромы, откачивая находящуюся внутри жидкость.
Важно удалить опухоль до самого основания. Если этого не сделать, то через некоторое время она вновь наполнится жидкостью и потребуется повторное хирургическое вмешательство.
Завершающим этапом операции является ушивание тканей синовиальной сумки и самой раны, через которую был осуществлен доступ к гигроме.
Поверх наложенных швов накладывается повязка. Если есть необходимость, то доктор дополнительно фиксирует сустав с помощью лангеты. Повязку нужно будет менять каждый день. Швы будут сняты через 7-10 дней. Лангет носят немного дольше.
Удаление гигромы лазером
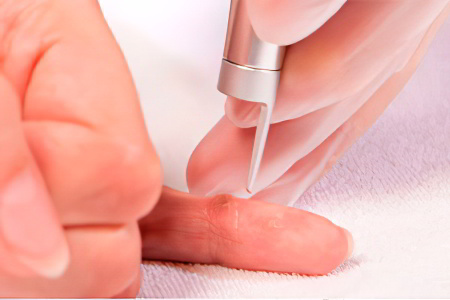
Удаление гигромы лазером – это инновационная методика, которая минимизирует риски развития осложнений. Вместо скальпеля хирург использует лазерный луч, что позволяет с большей точностью контролировать глубину разреза. В ходе его выполнения сосуды прижигаются (коагулируют), что препятствует развитию кровотечения. Высокие температуры способствуют уничтожению бактериальной флоры, поэтому риск инфицирования тканей минимален. Однако врач должен действовать осторожно, чтобы не нарушить целостность кисты и не допустить попадания ее содержимого в окружающие ткани.
Есть еще один способ удаления гигромы лазером. При этом выполняют прокол новообразования 2 иглами. В один прокол вводят лазерный светодиод. С его помощью опухоль выжигают изнутри. Через вторую иглу доктор откачивает жидкость. Такое вмешательство менее травматично. После выполнения операции на конечность накладывают давящую повязку.
Удаление гигромы лазером, также как и ее иссечение скальпелем, требует тщательной подготовки пациента к операции.
К основным преимуществам использования лазера относят:
Операция по времени занимает около 20 минут.
Процедура практически бескровная, так как лазер прижигает все сосуды.
Шрам после такого рассечения тканей малозаметный, быстрее заживает.
Полноценное восстановление наступает спустя неделю. Однако некоторые специалисты придерживаются того мнения, что классическое иссечение гигромы скальпелем уменьшает вероятность ее рецидива, чем при ее удалении лазером. Дело в том, что в последнем случае ушивание ворот гигромы не проводят (ворота – это то место, где опухоль соединяется с суставом).
Реабилитация
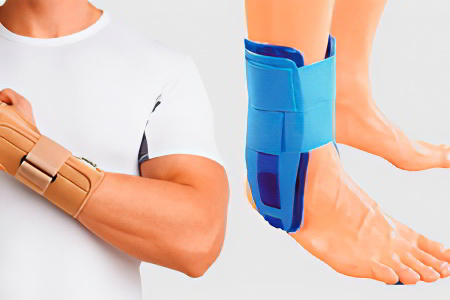
Так как все манипуляции хирург выполняет в непосредственной близости от суставов, период реабилитации должен быть расписан поэтапно. В противном случае рубцовая ткань сильно разрастется, что может нарушить подвижность сустава.
Стерильную повязку, которая прикрывает шов, нужно будет менять каждый день. Лангет должен надежно фиксировать сустав, но при этом его следует расположить таким образом, чтобы он не препятствовал смене повязки. Носят лангет на протяжении 21-30 дней. Конкретные сроки зависят от сложности и массивности хирургического вмешательства.
В восстановительный период нужно минимизировать нагрузки на сустав, но полностью их не ограничивают. Врач рекомендует пациенту определенные упражнения, которые позволят разработать конечность и быстрее вернуть ей былые функции.
Способствуют восстановлению суставов и сухожилий физиопроцедуры.
Эти методы применяют как сами по себе, так и в комплексе.
Осложнения после удаления гигромы
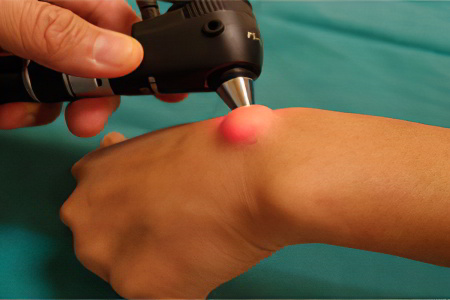
Операция по удалению гигромы сопряжена с риском развития таких осложнений, как:
Занесение в рану инфекции.
Чрезмерное разрастание рубцовой ткани на синовиальной сумке.
Чтобы уменьшить вероятность осложнений, необходимо тщательно подготовиться к проведению операции, а после ее выполнения соблюдать все врачебные рекомендации.
Стоимость хирургического вмешательства широко варьируется и зависит от техники ее выполнения, места расположения гигромы, массивности процедуры. Чем меньше опухоль, тем проще от нее избавиться. Поэтому не стоит затягивать с обращением к доктору.

Автор статьи: Быков Евгений Павлович | Онколог, хирург

- Симптоматика заболевания
- Варианты лечения
- Особенности различных локализаций гигром
- Подготовка к операции
- Современные методы и способы удаления
- Лазерное удаление опухоли
- Реабилитация после операции
- Осложнения операции и рецидивы
Гигрома – новообразование в виде опухоли. Представляет собой своеобразную шишку, наполненную жидкостью. Склонна образовываться на стопах, пальцах кисти рук или ног, но излюбленное место появления – тыльная сторона лучезапястного сустава.
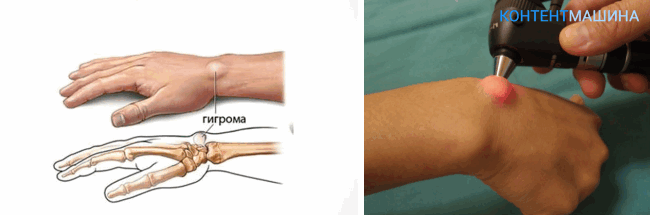
До определенного момента опухоль не доставляет неудобств человеку. Боли она не причиняет, внешне мало заметна.
Но гигрома имеет свойство разрастаться, тем самым причиняя неудобства, из-за сдавливания окружающих ее тканей и нервов. Если вовремя не обратиться за помощью, то отмечается ограниченная подвижность сустава или конечности.
Важно! Как только появилось подозрение на гигрому, незамедлительно обратитесь к врачу для точной постановки диагноза!
Симптоматика заболевания
Диагностика гигромы на начальной стадии затруднена из-за слабовыраженной симптоматики. Очень часто все начинается с малозаметного образования. Болезнь может не иметь ярко выраженного болевого синдрома.
Обязательно нужно убедиться, что появившиеся небольшая опухоль именно гигрома, а не что-то другое, более серьезное.
Есть несколько показателей того, что речь идет именно о гигроме:
- Опухоль имеет четкие грани. Она как будто отделена от остальных тканей.
- Новообразование имеет шаровидную форму.
Гигрома – это одиночная опухоль, но случается появление нескольких образований из одного сустава.
Внимание! Любая опухоль – повод обратиться к врачу!
Иногда гигрома развивается медленно, но рост может значительно ускоряться, и уже за 2–3 часа небольшое образование превращается в опухоль внушительных размеров. Несмотря на то, как происходит развитие болезни, переживать не стоит, ведь в злокачественную такая опухоль не превращается.
Еще одним симптомом и поводом обратится за помощью в медучреждение, являются болезненные ощущения близ находящихся тканей. Это происходит из-за того, что по мере роста опухоль сдавливает нервные окончания.
Чтобы врачу-хирургу диагностировать гигрому достаточно внешнего осмотра проблемы, но иногда есть необходимость в проведении дополнительных обследований – ультразвукового и томографического.
Варианты лечения
Если новообразование диагностировали на раннем этапе, то существует несколько видов лечения.
- Физиотерапия. Для лечения применяются парафиновые обертывания, электрофорез, солевые ванны. Также хорошо себя показали прогревания и грязевые обертывания. Не применяется такой тип лечения в случае острой фазы заболевания, когда развивается воспалительный процесс.
- Лечение с помощью медикаментов. Такое лечение возможно в случае если нет воспаления с гнойным накоплением. Речь идет о противовоспалительных препаратах нестероидного и стероидного вида. При ином протекании болезни рационально оперативное вмешательство.
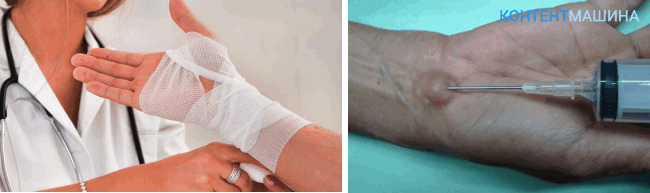
- Пункция. Данный способ возможен если размер опухоли не превышает 1 см. С помощью шприца вытягивают жидкость, наполняющую гигрому, а вместо нее закачивают другую, которая препятствует новому росту опухоли.
- Раздавливание. Этот метод старинный и его применяют крайне редко. Гигрому, в прямом смысле, раздавливают – мешочек с жидкостью лопает и его содержимое плавно расходится по окружающим тканям. Из недостатков – рецидив заболевания.
- Удаление. Полностью и без возврата удалить гигрому можно только хирургическим путем. Процент рецидива минимален. Сама процедура простая и безопасная.
Особенности различных локализаций гигром
Расположение гигромы связано с причинами ее возникновения:
- профессиональное изменение суставов у музыкантов, пианистов, людей, работающих за компьютером;
- непривычные нагрузки на сухожилия;
- травмы сухожилий и суставов;
- воспаления сухожилий, которые предшествовали гигроме;
- роды;
- ношение тесной обуви.
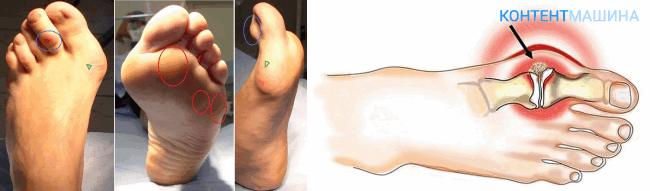
Варианты локализации:
- Гигрома лучезапястного сустава. Местоположение – ладонь или тыльная сторона ладони. Размеры такой опухоли варьируются диаметром в 3–6 см. Является следствием постоянной и длительной работы, которая нагружает запястье.
- Гигрома кисти располагается на тыльной стороне ладони и появляется из-за ушибов, травм. Имеет небольшой размер – до 2 см в диаметре.
- Гигрома пальца. Образовывается на любой стороне пальца и имеет шаровидную форму. Не доставляет дискомфорта, пока размер не достигнет 3–4 мм.
- Подколенная гигрома. Основное месторасположение – под коленом. Редко появляется сбоку и очень редко спереди коленной чашечки. Из-за того, что опухоль имеет много места для роста, может развиваться до 10 см в диаметре.
- Гигрома стопы. Причиной роста может стать неправильно подобранная обувь, которая жмет или травма из-за длительного занятия спортом. Болезненна из-за того, что приходится носить обувь.
- Гигрома шеи. Диагностируется редко и часто является врожденным дефектом или следствием пороков развития. Требует удаления, поскольку может стать причиной затрудненного дыхания или удушья.
Подготовка к операции
Удаление гигромы — несложная операция, но она требует тщательной подготовки. Необходимо провести ряд обследований, которые смогут подтвердить, что речь идет именно о гигроме, а не об опухоли другого типа.
Стандартные процедуры, которые назначают перед хирургической операцией:
- ультрозвуковое обследование опухоли;
- пункция образования;
- магниторезонансная томография;
- пальпация.
После того как диагноз подтвержден и становится понятно, что без хирургического вмешательства не обойтись, проводится ряд анализов – общий и биохимический анализ крови, ЭКГ. А также анализ крови на сифилис и ВИЧ, гепатит, флюорография и анализ мочи.
- беременность;
- плохая свертываемость крови;
- хронические заболевания;
- болезни инфекционного характера.
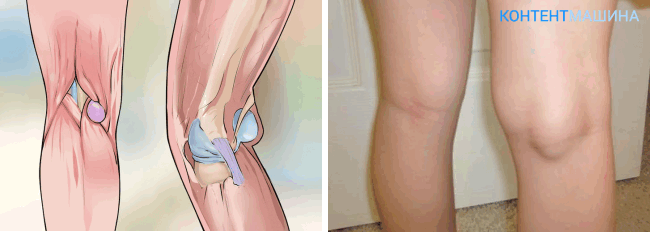
Современные методы и способы удаления
Убедившись, что пациент полностью готов к операции, нет противопоказаний и все анализы в порядке, врач начинает процедуру удаления.
Анестезию используют местную. Если планируется длительная по времени операция, то возможен общий наркоз.
Врач-хирург разрезает ткань над гигромой и аккуратно удаляет капсулу с жидкостью без остатка. Далее ушивается синовиальная сумка и непосредственно сам надрез. На послеоперационную рану накладывается повязка и лангет, чтобы минимизировать движение сустава.
Вся операция длится около 30 минут. Если случай осложнен наличием нескольких образований, то время может значительно увеличиться.
Удаление лазером имеет ряд преимуществ. Такая операция проводится быстрее, оставляет маленький рубец на ткани, помогает избежать сильного кровотечения. Часто используется для удаления опухолей детям. Практически отсутствует риск развития инфекции.
Отпускают больного домой уже через 40–60 минут после проведения процедуры удаления.

Реабилитация после операции
Реабилитация после операции несложная и длится 7–10 дней. В этот период необходимо менять повязку на ране, чтобы избежать риска возникновения инфекции. Лангет обеспечит неподвижность сустава для скорейшего выздоровления.
Специалист порекомендует лечебные восстанавливающие упражнения, в отдельных случаях электрофорез или прогревание.
Совет! Чтобы быстрее восстановиться после операции – прислушивайтесь к рекомендациям врача!
Осложнения операции и рецидивы
Как и после любой операции, в случае удаления гигромы, возможны осложнения:
- повреждения нерва;
- инфицирование раны;
- кровотечение;
- воспаление раны.
Возможны рецидивы заболевания. Гарантировать, что новая гигрома не появится никогда невозможно и это не зависит от вида удаления или лечения. Некоторые способы сводят возможность рецидива к минимуму, но не всегда пациент сам может выбрать желаемый способ избавления от недуга.
Читайте также:



