Операция на костях посмотреть
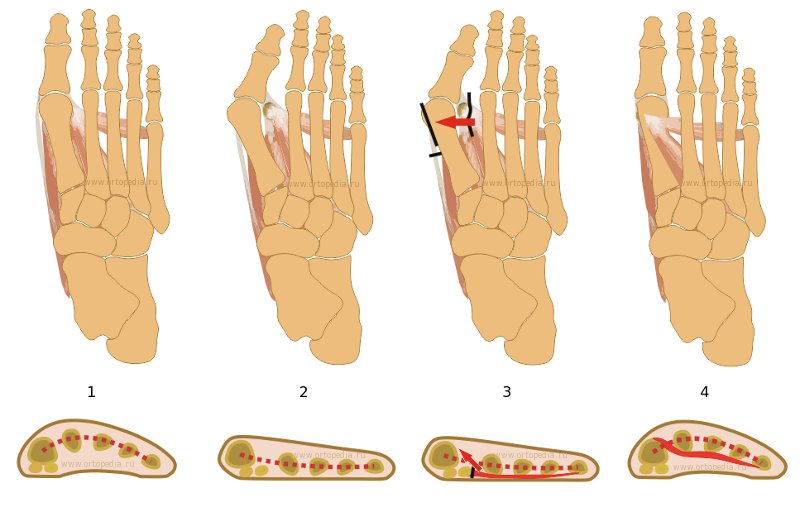
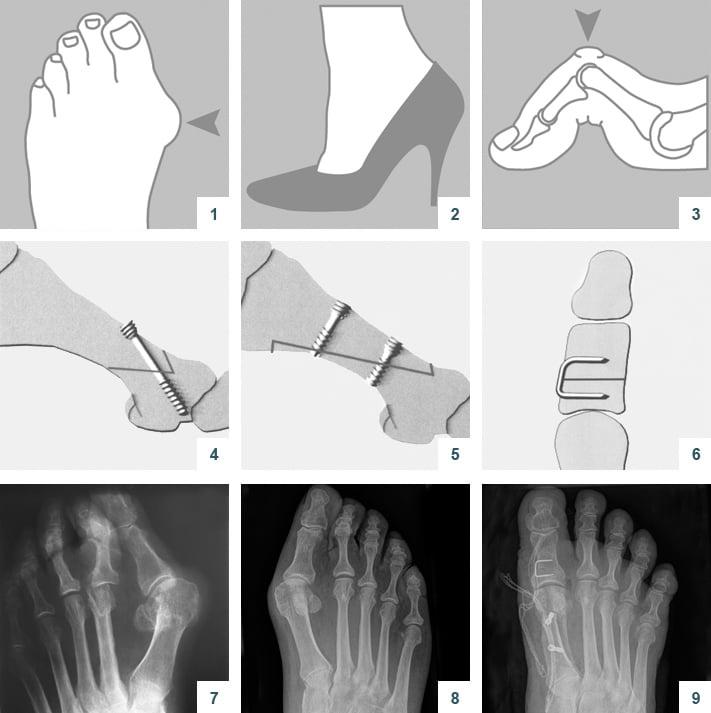
На рисунке в верхнем ряду изображены кости стопы, а также мышцы, непосредственно вовлеченные в развитие деформации переднего отдела стопы, вид сверху.
В нижнем ряду - вид спереди на виртуальный срез стопы на уровне головок плюсневых костей.
1. На первой картинке схематически изображена нормальная стопа. В норме головки плюсневых костей удерживаются связками и мышцами и приближены друг к другу. Если посмотреть на стопу спереди (нижний рисунок), то можно увидеть как плюсневые кости формируют так называемый поперечный свод стопы. Этот свод наряду с продольным сводом играют важную амортизационную функцию стопы, которая при ходьбе гасит ударную нагрузку. Нормальная работа сводов стопы предохраняет голеностопный, коленный, тазобедренный суставы, позвоночник и все внутренние органы от излишнего сотрясения при ходьбе. В нормальной стопе тяга мышц, приводящих и отводящих 1 палец сбалансированы, и тем самым палец удерживается в правильном (ровном) положении.
2. На второй картинке продемонстрировано положение костей и мышц при развитии поперечного плоскостопия или. Несоответствие прочности связок и нагрузки на стопы приводит к тому, что связки постепенно перерастягиваются. При этом плюсневые кости расходятся и отдаляются друг от друга. При больших деформациях они расходятся веерообразно. При этом теряется упругость поперечного свода. Головка 1 плюсневой кости начинает подниматься вверх, а головки 2-3-4 плюсневых костей опускаются вниз. В результате чего основная нагрузка с 1 плюсневой кости переносится на головки 2-3-4 плюсневых костей, что приводит к болям и образованию натоптышей под ними. Мышца приводящая 1 палец продолжает удерживать его приблизительно в том положении, где он находился и до развития распластанности, а 1 плюсневая кость как бы вывихивается из под него. Получается, что плюсневая кость стремится отклониться кнутри, а палец продолжает притягиваться приводящей мышцей кнаружи. Образуется угол между 1 плюсневой костью и 1 пальцем, который и формирует костное выпячивание - "шишку" на внутренней поверхности стопы.
Опущение головок 2-3-4 плюсневых костей приводит к формированию деформации 2-3-4 пальцев - они за счет натяжения сухожилий мышц-разгибателей поднимаются кверху и за счет сухожилий мышц-сгибателей сгибаются книзу. Это приводит к формированию молоткообразной, иногда когтеобразной деформаций пальцев. Кроме того отклоняющийся в их сторону 1 палец не оставляет места 2-3-4 пальцам, в результате чего пальцы находят один на другой.
Деформация прогрессирует у кого-то быстро, у кого-то медленно. Но всегда только в одном направлении. Развившаяся деформация не может уменьшиться без оперативного лечения. Если деформация небольшая и не вызывает сильных болей, можно попытаться лечить ее с помощью стелек и других ортопедических приспособлений. С помощью такого лечения можно замедлить развитие заболевания и уменьшить болевой синдром. Устранить деформацию можно только путем оперативного лечения!
3. Существует много способов оперативного лечения этого заболевания. Большинство из них связано с пересечением и выравниванием костей стопы так, чтобы 1-й палец выглядел ровным, как на здоровой стопе.
При этом восстановления поперечного свода не происходит и головки 2-3-4 плюсневых костей остаются опущенными. Если нет свода, нет и гашений ударной нагрузки.Со временем деформация может возвратиться (рецидировать). Большое количество предложенных операций говорит об их несовершенстве. На наш взгляд наиболее совершенной (физиологичной)операцией является операция не на костях, а на мягких тканях(связках, сухожилиях, мышцах). как указывалось выше, мышца, приводящая 1-й палец, удерживает его, а нагружаемая 1-я плюсневая кость, "вывихиваясь" из-под 1-го пальца, уходит кнутри. Возникает угловая деформация(hallux valgus). Значит операция должна освободить 1-й палец, чтобы он не отклонялся кнаружи, и удержать от смещения 1-ю плюсневую кость. Такой операцией будет пересадка сухожилий приводящей 1-й палец мышцы: с пальца - на 1-ю плюсневую кость. Если эту мышцу натянуть при пересадке сухожилия, да ещё закрыть сверху 1-ой плюсневой кости - то она:
а) опустит 1-ю плюсневую кость
б) восстановит свод стопы (как тетива стягивает лук для стрельбы)
4. Поперечный свод стопы восстанавливается (так как поднимаются 2-3-4 плюсневые кости, 1-ая - опускается); 1-ая плюсневая кость приводится ко 2-ой, а освободившийся 1-й палец устанавливается в правильное положение. Что может быть физиологичнее этой операции, результат которой виден на этом рисунке?
Для лечения переломов в современной травматологии используются различные металлоконструкции. Они могут быть установлены как внутрь кости (спицы и интрамедуллярные стержни) так и на кости (пластины и винты). Для каждого вида перелома предпочтительно использование определенного вида металлофиксаторов.
Выполняемое хирургически соединение сломанных костей с использованием внутренних металлофиксаторов позволяет избавить пациента от громоздких гипсовых повязок, обеспечивают больному мобильность, уменьшает сроки его реабилитации, позволяет быстрее вернуться к повседневной трудовой и спортивной активности.

Так нужно ли удалять металлоконструкции после сращения перелома или это необязательно?
Есть случаи, когда без удаления пластины или стержня с винтами обойтись невозможно. К таким ситуациям можно отнести наличие гнойного процесса в области металлоконструкции при неудовлетворительной фиксации костей (остеосинтезе), непереносимость больным импланта или возникновение аллергии на металл, из которого изготовлена металлоконструкция. В этих случаях без удаления имплантов не обойтись и сделать это нужно как можно быстрее.
При повреждении связок, например, в области акромиально-ключичного сочленения или дистального межберцового синдесмоза голеностопа кости фиксируются в правильном положении друг относительно друга винтами или пластинами на время сращения поврежденных связок. Как только связки срастаются, обычно через 2-3 месяца, металлоконструкции обязательно следует удалить, иначе возможны осложнения такие, например, как поломка винта или пластины.
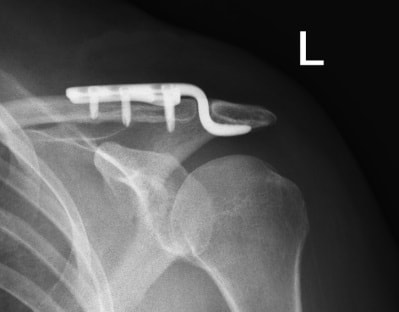
При вывихе ключицы, акромиально-ключичное сочленение фиксируется крючковидной пластиной. Часто пациенты по каким-либо причинам забывают удалить пластину в срок. Организм незамедлительно отвечает на это развитием значительного артроза в области сустава. Образующиеся костные разрастания (остеофиты) повреждают мышцы и сухожилия плечевого сустава и вызывают даже у молодых пациентов значительные боли в плече.
Некоторые пациенты по роду своей деятельности имеют высокий риск получить повторную травму после операции, например, профессиональные спортсмены особенно экстремальных видов спорта. У этой группы пациентов металлоконструкцию следует удалять сразу после сращения. При повторном переломе, наличие металлического фиксатора на кости значительно усложнит лечение, особенно хирургическое.
Имплантированные металлофиксаторы также могут быть преградой для прохождения пациентом службы в армии или на флоте. Для того чтобы работать по некоторым специальностям, необходимым условием является отсутствие в организме металлических имплантов. Вышеназванным группам пациентов также требуется удаление металлоконструкций после операций.
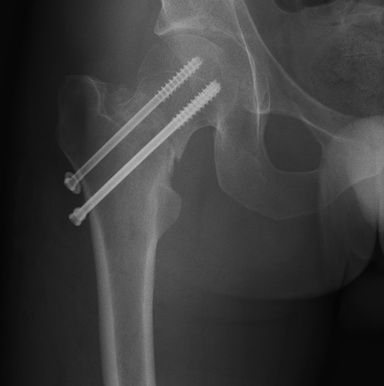
Во время операций по фиксации костей, в процессе сверления, нередко ломаются и остаются в кости спицы или сверла. Также в былые годы, при операциях на костях, использовали самодельные пластины и винты, изготовленные из сплавов, запрещенных к применению в медицине. Такие металлофиксаторы и обломки инструментов из костей лучше удалять.
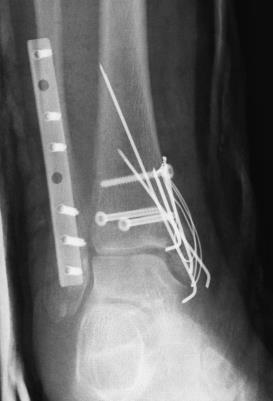
У худых пациентов наличие подкожно расположенной пластины, например, в области голеностопного сустава может вызывать неприятные ощущения при ношении обуви. Некоторые девушки, планирующие беременность беспокоятся о влиянии металла в организме на плод. Существую пациенты, для которых просто наличие инородного тела в организме является непереносимым. Всем этим группам пациентам предпочтительнее удалять металлофиксаторы после сращения перелома.
Решение по удалению металлоконструкции принимает врач травматолог-ортопед на основании собранного анамнеза заболевания, клинического осмотра и изучения рентгенограмм. На рентгенограммах или компьютерных томографиях должны быть четкие признаки сращения перелома. В тех случаях, когда пластина или винты расположены в области важных нервов или сосудов, удаление металлоконструкции сопряжено с риском повторного перелома в этой зоне. Если пациент страдает серьезными, сопутствующими заболеваниями, в удалении металлофиксатора могут отказать.
Операции по удалению производятся в плановом порядке после предоперационного обследования и подготовки. При миграции фиксатора, например, спицы в область жизненно важных органов или перфорация проволокой кожи удаление выполняется экстренно.
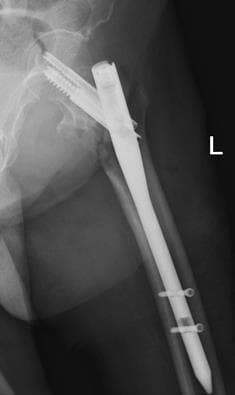
Хирургическая операция по удалению пластин, винтов, стержней и даже спиц не такая простая, как может показаться. На некачественных, чаще отечественных винтах, при откручивании на шляпке повреждаются шлицы, в результате чего удаление винта превращается в сложную с технической точки зрения задачу. Извлечение из кости сломанных винтов и стержней требует особых навыков от хирурга и наличие специального инструментария.
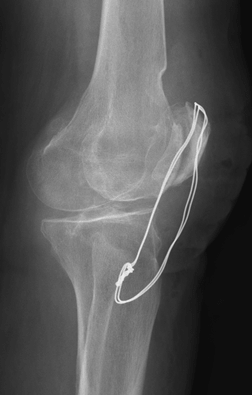
В нашей клинике выполняются операции по удалению металлоконструкций после консолидации (сращения) переломов. Решение вопроса об операции принимается в ходе консультации, на которую Вы можете записаться он-лайн или по телефону. На прием желательно взять с собой рентгенограммы и выписки из медучреждения, где выполнялась установка металлофиксатора. Свежие рентгеновские снимки или компьютерную томографию, которую Вы, при необходимости, можете выполнить у нас.
В нашем стационаре созданы все условия для комфортного пребывания пациентов в одно и двух местных палатах. Операции проводят опытные врачи, имеющие за своими плечами не одну сотню успешно выполненных хирургических вмешательств по удалению металлофиксаторов.
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Операция по удалению металлоконструкции — от 29000 до 49000 рублей в зависимости от сложности
- Пребывание в клинике
- Анестезия
- Операция
- Расходные материалы для операции
* Анализы для госпитализации в стоимость не входят
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Перевязки или снятие послеоперационных швов
В литературе можно найти описание более чем 400 методик оперативного лечения халлюс-вальгуса. В прошлом ортопеды боролись с вальгусной деформацией путем хирургического удаления суставных головок, что приводило к серьезному нарушению функций стопы. Поэтому сегодня врачи предпочитают делать менее травматичные операции.
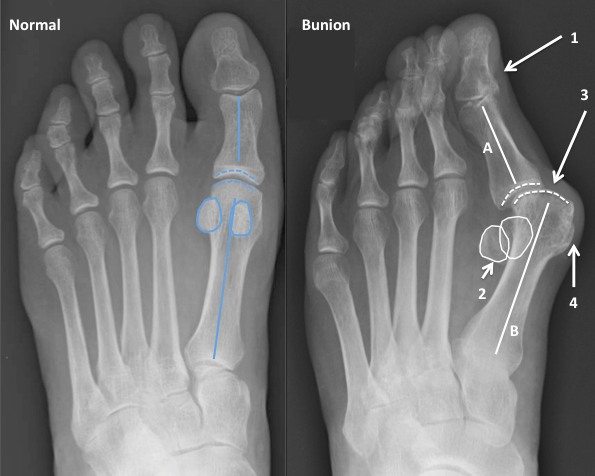
Что такое вальгусная деформация? Вначале Hallux Valgus вызывает искривление только большого пальца стопы. В результате у человека увеличивается нагрузка на головки 2-4 плюсневых костей, что ведет к молоткообразной деформации II-V пальцев. Своевременное хирургическое лечение помогает избежать этого неприятного явления.
Виды операций на стопе
Операции, которые делают при вальгусной деформации, можно условно разделить на малоинвазивные и реконструктивные. Первые менее травматичны, однако эффективны только при экзостозах и начальной деформации. Малоинвазивные хирургические вмешательства выполняют через два-три прокола размером 3-4 мм.
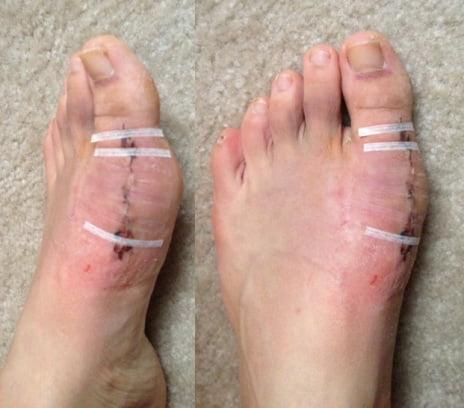
Шрам после вмешательства.
Реконструктивные вмешательства помогают справиться с выраженной вальгусной деформацией, сопровождающейся изменением положения костей стопы. Такие операции более инвазивны и сопряжены с большей травматизацией. Их выполняют через разрез длиной 2-4 см на медиальной поверхности стопы. В ходе хирургического вмешательства врач восстанавливает нормальной положение костей плюсны и фиксирует I плюсне-клиновидный сустав в правильной позиции.
Таблица 1. Виды операций.
| Особенности проведения | Показания | |
| На мягких тканях | Во время операции врач работает только с мышцами, сухожилиями и суставной сумкой. | Hallux Valgus I степени без деформации головки плюсневой кости. |
| На костях | Суть таких хирургических вмешательств заключается в подпиливании костей и/или выполнении остеотомии. | Вальгусная деформация II-III степени. |
| Комбинированные | Подразумевают одновременное удаление костных наростов и пластику связок. | Выраженный Hallux Valgus с нарушением функций стопы. |
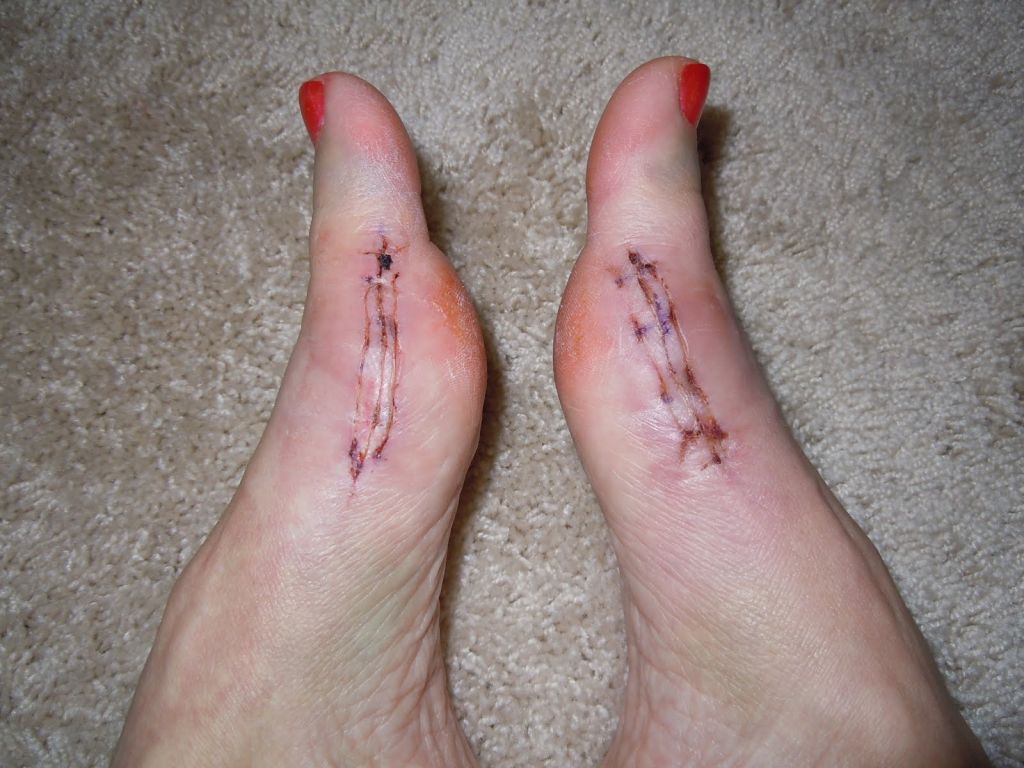
Во время малоинвазивных операций хирург использует микроинструменты, позволяющие выполнять сложные манипуляции со связками и суставной капсулой. При необходимости он подпиливает кости с помощью микрофрез, которые отдаленно напоминают стоматологический инструментарий.
Название хирургических техник
На начальных стадиях болезни врачи стараются делать малоинвазивные операции. После них пациент быстро восстанавливается и уже через 3-4 недели возвращается к привычному образу жизни. При запущенной вальгусной деформации возникает необходимость в более сложных хирургических вмешательствах.
Давайте посмотрим, какие из них чаще всего используют в современной ортопедии.
Наиболее популярна среди всех хирургических вмешательств на мягких тканях стопы. Ее суть заключается в перемещении сухожилия m. adductor halluces на головку I плюсневой кости. Это позволяет сблизить между собой кости плюсны и восстановить нормальный мышечно-сухожильный баланс стопы.
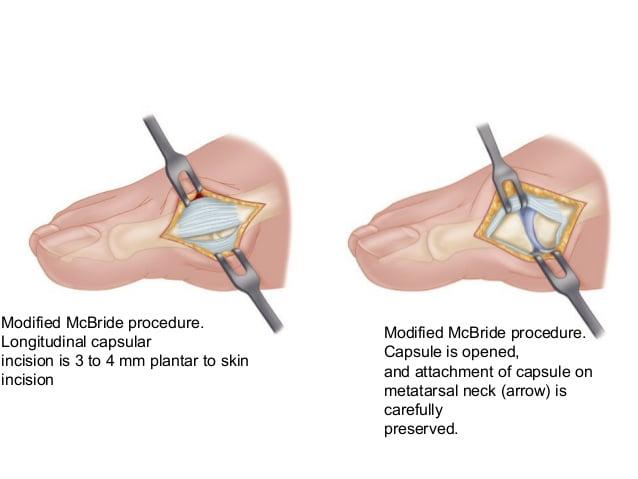
К сожалению, отводящая мышца первого пальца неспособна противодействовать постоянной нагрузке. Именно поэтому частота рецидивов после операции McBride довольно высока. Если человек не устраняет действие провоцирующих факторов – у него вскоре снова развивается Hallux Valgus. Избежать этого помогает ношение ортопедической обуви, отказ от каблуков и тяжелой физической работы.
При ярко выраженных деформациях операцию McBride дополняют остеотомией I плюсневой кости SCARF.
Относится к миниинвазивным операциям. Во время хирургического вмешательства больным выполняют поперечную остеотомию через кожный разрез длиной 1 см. После этого дистальный костный фрагмент смещают в латеральном направлении и фиксируют с помощью специальной спицы.
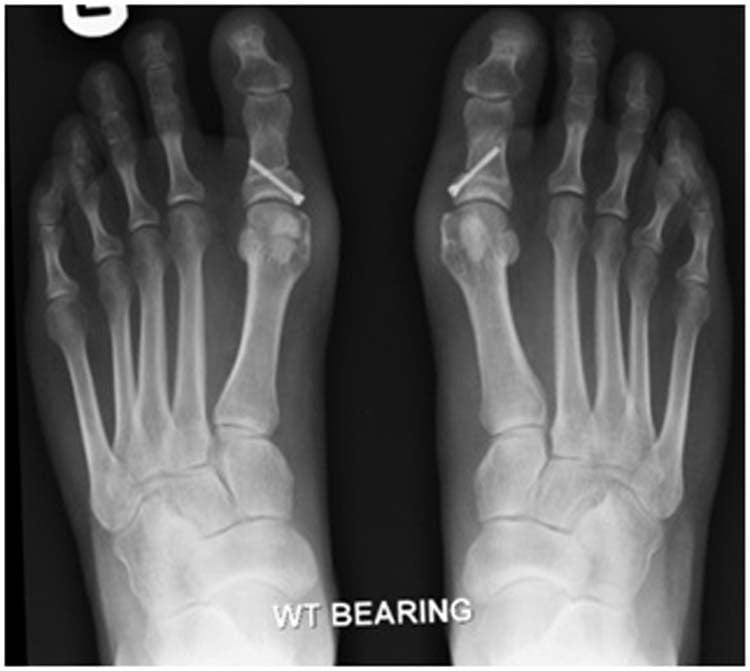
В ходе операции хирург выполняет V-образую остеотомию. Он перепиливает первую плюсневую кость в области головки, а костные фрагменты соединяет с помощью специальных титановых винтов. Поскольку фиксация очень прочная, в послеоперационном периоде пациент не нуждается в гипсовой иммобилизации.
Отметим, что Chevron-остеотомия эффективна только при незначительной деформации первого пальца стопы. В наше время в ортопедии ее используют все реже. Вместо нее большинство врачей делает Scarf-остеотомию.
Z-образная остеотомия Scarf – это золотой стандарт лечения вальгусной деформации. Она позволяет установить головку плюсневой кости под нужным углом. В ходе хирургического вмешательства врачи также убирают деформацию суставной капсулы и меняют направление некоторых сухожилий.
Когда операции Scarf недостаточно – хирурги делают проксимальную клиновидную остеотомию или артродез.
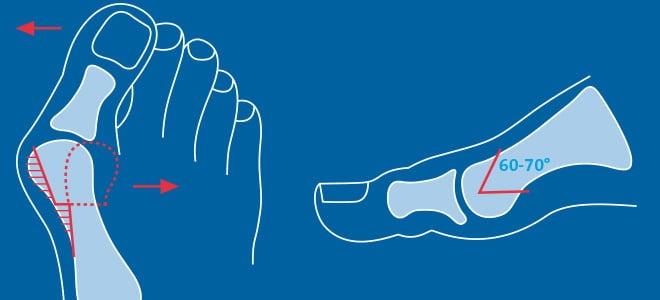
Важно! У большинства пациентов с вальгусной деформацией врачи выявляют костную мозоль (экзостоз). Нарост локализуется на медиальной поверхности головки I плюсневой кости. Как правило, его удаляют во время всех операций, в том числе и малоинвазивных.
Не путайте спиливание костного нароста с остеотомией. Это две совершенно разные манипуляции. Цель первой – убрать косметический дефект, второй – восстановить нормальное функциональное состояние стопы. Помните, что удаление костной мозоли (операция Шеде) не в состоянии излечить вас от Hallux Valgus.
Артродез при вальгусной деформации
Артродезирование – это полное обездвиживание плюсне-клиновидного сустава путем соединения формирующих его костей. Операцию делают лицам с поперечно-распластанной деформацией и Hallux Valgus с гипермобильностью I плюсне-клиновидного сустава.
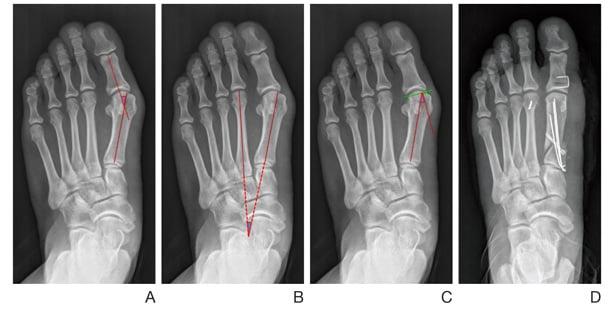
Тест для выявления патологической подвижности:
- пальцами одной руки удерживайте II-V плюсневые кости;
- второй рукой возьмите I плюсневую кость и попробуйте смещать ее в тыльно-подошвенном направлении;
- посмотрите, насколько сильно вам удалось сдвинуть ее с места;
- смещение кости более чем на один сагиттальный размер большого пальца указывает на наличие гипермобильности.
Артродез – это наиболее травматичная операция, подразумевающая полное удаление плюсне-клиновидного сустава. Ее делают только в крайнем случае, когда другие методы оказываются неэффективными.
Операция молоткообразной деформация пальцев ног
Как известно, на поздних стадиях Hallux Valgus сочетается с молоткообразной деформацией II-V пальцев. Она выглядит непривлекательно и негативно сказывается на функциях стопы. Для ее исправления используют целый ряд хирургических вмешательств.

К ним относятся:
- Закрытая редрессация. Суть методики заключается в насильственном исправлении дефекта нехирургическим путем. К сожалению, редрессация дает незначительный эффект, а после нее нередко возникают рецидивы.
- Тенотомия или транспозиция сухожилий. Операции выполняют на связках стопы. Их умелое пересечение или перемещение позволяет исправить молотообразную деформацию пальцев.
- Резекция костей. Во время хирургического вмешательства врачи иссекают основание средней или головку основной фаланги. Это позволяет избавиться от избыточной костной массы и устранить деформацию.
- Остеотомии Вейля или Уилсона. Напоминают операции Scarf и Chevron, однако выполняются на II-V плюсневых костях. Хирурги рассекают их, после чего фиксируют костные фрагменты титановыми винтами.
В лечении молоткообразной деформации наиболее эффективна остеотомия. Именно ее выполняют в самых тяжелых и запущенных случаях.
Восстановительный период
Вставать с постели пациентам разрешают уже на следующий день после операции. Первое время ходить им разрешают только в туфлях Барука.
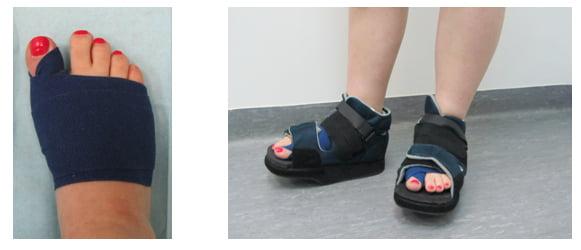
В первые дни после хирургического вмешательства больные находятся под наблюдением лечащего врача. Из стационара их выписывают на 2-3 сутки. Если во время операции человеку накладывали нерассасывающиеся швы – их снимают на 10-14 день.
Что касается обуви, пациентам требуется как минимум 3 месяца носить ортопедические стельки. Надевать каблуки можно лишь спустя полгода после хирургического вмешательства. При этом их высота не должна превышать 6 см.
Цена операции на стопе
Стоимость хирургического лечения зависит от степени деформации, вида и сложности операции, уровня медицинского учреждения и квалификации работающих там специалистов. Удаление экзостоза в Москве стоит от 40 000 до 50 000 рублей. Цены на реконструктивные операции начинаются с 70 000 рублей. Отметим, что в стоимость не входит предоперационное обследование, консультации специалистов, расходные материалы и реабилитация.
Если вы хотите прооперироваться за границей – обратите внимание на Чехию. Лечение там обойдется вам в евро включая реабилитацию. В Германии и Израиле такая же операция будет стоить гораздо дороже.
Пособие знакомит с методикой проведения основных операций, рассматривается взаимное расположение органов и тканей в различных частях тела. Для студентов высших медицинских учебных заведений.
- ЛЕКЦИЯ 1. ВВЕДЕНИЕ В ТОПОГРАФИЧЕСКУЮ АНАТОМИЮ
- ЛЕКЦИЯ 2. ТОПОГРАФО АНАТОМИЧЕСКОЕ ОБОСНОВАНИЕ ОПЕРАЦИИ НА ГОЛОВЕ
- ЛЕКЦИЯ 3. ТОПОГРАФИЯ И ОСОБЕННОСТИ СТРОЕНИЯ ВИСОЧНОЙ ОБЛАСТИ
- ЛЕКЦИЯ 4. ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ ОСНОВАНИЯ ЧЕРЕПА И ГОЛОВНОГО МОЗГА
- ЛЕКЦИЯ 5. ЛИЦЕВОЙ ОТДЕЛ ГОЛОВЫ
- ЛЕКЦИЯ 5. ОПЕРАЦИИ НА ЧЕРЕПЕ И ГОЛОВНОМ МОЗГЕ
- ЛЕКЦИЯ 6. ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ ШЕИ
- ЛЕКЦИЯ 7. КЛЕТЧАТОЧНЫЕ ПРОСТРАНСТВА ШЕИ
- ЛЕКЦИЯ 8. ОПЕРАЦИИ НА МЫШЦАХ И СУХОЖИЛИЯХ
- ЛЕКЦИЯ 9. ОПЕРАЦИИ НА КОСТЯХ И СУСТАВАХ
- ЛЕКЦИЯ 10. АМПУТАЦИИ И ЭКЗАРТИКУЛЯЦИИ
- ЛЕКЦИЯ 11. ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ ОБЛАСТИ КИСТИ
- ЛЕКЦИЯ 12. ОПЕРАЦИИ ПРИ ГНОЙНЫХ ЗАБОЛЕВАНИЯХ КИСТИ
- ЛЕКЦИЯ 13. ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ ГРУДНОЙ СТЕНКИ
Приведённый ознакомительный фрагмент книги Оперативная хирургия и топографическая анатомия: конспект лекций для вузов (А. В. Фишкин) предоставлен нашим книжным партнёром — компанией ЛитРес.
ЛЕКЦИЯ 9. ОПЕРАЦИИ НА КОСТЯХ И СУСТАВАХ
1. Остеосинтез – это фиксация костных отломков с помощью металлических конструкций. Различают закрытые (без повреждения кожи) и открытые переломы костей. При закрытых переломах, не поддающихся одномоментному сопоставлению отломков, или при невозможности иммобилизации применяют скелетное вытяжение. Через метафиз сломанной кости проводят спицу, которую фиксируют в специальной скобе и натягивают подвешенным, через шнур, грузом. Остеосинтез осуществляется со стороны, свободной от крупных сосудов и нервов. К бедренной кости – по линии от верхушки большого вертела до задней трети латерального мыщелка бедра – разрез ведут через промежуток между m. vastus lateralis и m. biceps femoris. К большеберцовой кости – со стороны ее свободной передней поверхности. К малоберцовой кости – по линии, проходящей от шейки малоберцовой кости к заднему краю латеральной лодыжки. Разрез проходит между трехглавой мышцей голени и малоберцовыми мышцами. Доступ к плечевой кости – по латеральной борозде, от акромиона лопатки до латерального надмыщелка плечевой кости: в верхней трети заходят в дельтовидно—грудную борозду; в средней трети идут через промежуток между трехглавой и плечевой мышцами, по латеральной межмышечной перегородке; в нижней трети через промежуток между плечелучевой и плечевой мышцами. Для остеосинтеза используют винты (мыщелковый, для губчатого и кортикального слоя, спонгиозные), пластинки, проволку, спицы, стержни (гвозди). Пластинки имеют различную форму и подбираются яндивидуально.
Компрессионным остеосинтезом называются все виды соединения костей с помощью металлических конструкций, увеличивающих устойчивость отломков за счет их сжатия. Один из таких аппаратов – компрессионно—дистракционный аппарат Илизарова, применяемый при переломах трубчатых костей, лечении ложных суставов, корригирующих остеотомиях, при удлинениях конечностей, замещении дефектов и артродезах.
2. Операции при остеомиелите (гнойном воспалении кости). Различают гематогенный и травматический остеомиелит. Операции проводятся при безуспешности консервативного лечения. Трепанация костномозговой полости проводится с целью дренирования гнойного очага. Для этого в диафизе просверливают несколько отверстий диаметром до 1 см. Секвестрэктомия проводится с целью вскрытия секвестральной коробки, заполненной гноем, продуктами распада костной ткани и секвестрами, отделенную от здоровой ткани кости демаркационным валом. Границы полости уточняют с помощью рентгенографии и посредством фистулографии. После выскабливания полости ее пломбируют мышечно—фасциальным лоскутом на сосудистой ножке или ауто – и гомотканью.
3. Пункции суставов применяются с диагностическими и лечебными целями. При диагностической пункции в полость сустава вводят рентгеноконстрастный раствор или воздух, которые позволяют определить состояние костей, хрящей и суставной капсулы (артрография, пнемоартрография), забор экссудата на анализ. Цель лечебной пункции – удаление воспалительного экссудата, введение лекарственных препаратов. Пункцию проводят через предварительно анестезированный участок кожи на разгибательной поверхности сустава, где нет крупных сосудов и нервов. Кожу перед проколом предварительно смещают, чтобы не сформировался сквозной канал.
4. Артротомия – операция вскрытия сустава. Цель – доступ и дренирование полости сустава. Доступ должен обеспечивать широкий обзор пораженных отделов сустава. Мышцы, прикрывающие сустав, разъединяют по ходу волокон. Пересечение их делают в пределах сухожилий, у места прикрепления мышц к кости, иногда вместе с участком кости. При вскрытии синовиальной оболочки есть опасность повреждения суставного хряща, для этого капсула берется в складку, оттягивается и рассекается. Дренажные артротомии проводят, если пункция не дала эффекта, при этом делают не менее двух разрезов – апертуру и контрапертуру. При артротомии локтевого сустава производят три продольных разреза: два передних и один задненаружный. Вскрытие коленного сустава производят 4 отдельными парапателярными разрезами. При артротомии голеностопного сустава по Войно—Ясенецкому сустав вскрывают тремя отдельными разрезами: переднелатеральным, переднемедиальным и заднемедиальным. При гнойном коксите артротомия дает отток экссудата.
5. Резекция сустава проводится при поражении хрящей и костей сустава. Различается:
• экономная — удаляются только пораженные участки суставных поверхностей
• гемирезекция – удаляется одна из сочленяющих костей
• полная резекция сустава
В зависимости от того, вскрывается или нет суставная капсула, различают внутрикапсульную и внекапсульную резекции. Внекапсульная резекция – иссечение костных концов, составляющих сустав, за границами прикрепления капсулы.
6. Артродез (артрориз) – ортопедическая операция с целью укрепления так называемых разболтанных суставов. Эти операции необходимы, когда мышцы не в состоянии управлять движениями сустава. Их делят на внутрисуставные и внесуставные. При внутрисуставных артродезах сращение поверхностей достигается посредством удаления хряща и применения ауто – и гомокостных штифтов, скрепляющих суставные поверхности. При внесуставном артродезе кости соединяют костной пластинкой, уложенной поверх невскрытой суставной капсулы.
7. Артропластика – резекция сустава с последующим восстановлением его функции. Объём операции зависит от характера сращения суставных поверхностей. При фиброзном анкилозе проводится операция артролиза, т. е. рассечения сращений между суставными поверхностями. При костном анкилозе производится остеотомия. При артропластике используют прокладочный материал, препятствующий повторному сращению вновь образованных суставных поверхностей. При этом используют биологические и аллопластические материалы (широкая фасция бедра, полнослойные лоскуты кожи и др.). Фиксация прокладочного материала различна. Прокладки в виде гомохрящевых, акрилатовых или металлических колпачков укрепляются с помощью интрамедуллярных стержней.
- ЛЕКЦИЯ 1. ВВЕДЕНИЕ В ТОПОГРАФИЧЕСКУЮ АНАТОМИЮ
- ЛЕКЦИЯ 2. ТОПОГРАФО АНАТОМИЧЕСКОЕ ОБОСНОВАНИЕ ОПЕРАЦИИ НА ГОЛОВЕ
- ЛЕКЦИЯ 3. ТОПОГРАФИЯ И ОСОБЕННОСТИ СТРОЕНИЯ ВИСОЧНОЙ ОБЛАСТИ
- ЛЕКЦИЯ 4. ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ ОСНОВАНИЯ ЧЕРЕПА И ГОЛОВНОГО МОЗГА
- ЛЕКЦИЯ 5. ЛИЦЕВОЙ ОТДЕЛ ГОЛОВЫ
- ЛЕКЦИЯ 5. ОПЕРАЦИИ НА ЧЕРЕПЕ И ГОЛОВНОМ МОЗГЕ
- ЛЕКЦИЯ 6. ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ ШЕИ
- ЛЕКЦИЯ 7. КЛЕТЧАТОЧНЫЕ ПРОСТРАНСТВА ШЕИ
- ЛЕКЦИЯ 8. ОПЕРАЦИИ НА МЫШЦАХ И СУХОЖИЛИЯХ
- ЛЕКЦИЯ 9. ОПЕРАЦИИ НА КОСТЯХ И СУСТАВАХ
- ЛЕКЦИЯ 10. АМПУТАЦИИ И ЭКЗАРТИКУЛЯЦИИ
- ЛЕКЦИЯ 11. ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ ОБЛАСТИ КИСТИ
- ЛЕКЦИЯ 12. ОПЕРАЦИИ ПРИ ГНОЙНЫХ ЗАБОЛЕВАНИЯХ КИСТИ
- ЛЕКЦИЯ 13. ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ ГРУДНОЙ СТЕНКИ
Приведённый ознакомительный фрагмент книги Оперативная хирургия и топографическая анатомия: конспект лекций для вузов (А. В. Фишкин) предоставлен нашим книжным партнёром — компанией ЛитРес.
Читайте также:


