Операция дюамеля при паховой грыже у детей
Паховая грыжа. Методом выбора является оперативное лечение паховой грыжи. Современное развитие детской хирургии, анестезиологии, службы реанимации и интенсивной терапии позволяет проводить операции у детей любого возраста. В настоящее время считается, что оперативное лечение по поводу паховой грыжи показано в любом возрасте ребенка по установлению диагноза. Однако, грыжесечение у новорожденного при необходимости возможно лишь в детском хирургическом учреждении, где имеется центр или отделение хирургии новорожденных. При не осложненной паховой грыже плановое оперативное вмешательство оптимально в возрасте 6 месяцев. При наличии частых повторных ущемлений срок плановой коррекции рационально уменьшить до 3 мес. При наличии относительных противопоказаний /ослабленное состояние ребенка, гипотрофия, рахит и т.д., паховой грыже, сопровождающейся гнойничковыми поражениями кожи, опрелостями, пневмонией и пр. / срок оперативного вмешательства откладывают на более старший возраст /6-12 месяцев/.
Единственно радикальным способом лечения паховых грыж у детей является оперативное вмешательство. Консервативное лечение /применение бандажей и др./ успеха в детском возрасте не имеет.
В связи с тем, что причиной грыж у детей служит наличие необлитерированного влагалищного отростка брюшины, основной целью оперативного лечения является удаление грыжевого мешка. Укрепление передней стенки и сужение наружного отверстия пахового канала имеют второстепенное значение. Поэтому у детей применяют более простые методы грыжесечения, чем у взрослых.
У детей применяют следующие основные способы грыжесечения: по Дюамелю, по Ру-Краснобаеву и по Мартынову. Операции Дюамеля и Ру- Краснобаева показаны детям младшего возраста /до 5 лет/ при наличии неосложненной паховой грыжи. Способ Мартынова применяют у детей старшего возраста, при ущемленных паховых грыжах и при больших грыжах в любом возрасте.
Все хирургические вмешательства проводят под общим обезболиванием.

Рис. 3. Оперативный доступ при грыжесечении.
Оперативным доступом (рис. 3) чаще всего служит косой разрез кожи по ходу пахового канала, реже пользуются поперечным разрезом по кожной складке паховой области. После разреза кожи обнажают апоневроз наружной косой мышцы живота, наружное паховое кольцо и пупартову связку. Затем, начиная от шейки, производят выделение грыжевого мешка от элементов семенного канатика. После вскрытия грыжевого мешка его прошивают у шейки шелком, перевязывают и отсекают. Культя хорошо выделенного грыжевого мешка после отсечения должна уйти вверх под мышцы живота. Удаление оставшейся дистальной части грыжевого мешка необязательно.

Рис. 4. Схема грыжесечения по Дюамелю.
Метод Ру-Краснобаева предусматривает проведение пластики пахового канала без его вскрытия: на ножки наружного пахового кольца накладывают шов с таким расчетом, чтобы суженное отверстие свободно пропускало элементы семенного канатика /для контроля вводят кончик мизинца/. Затем для сужения пахового канала накладывают несколько швов на апоневроз, формируя его дупликатуру (рис. 5).


Рис. 5. Схема грыжесечения по Ру-Краснобаеву.
У девочек паховый канал зашивают наглухо, так как нет необходимости оставлять просвет для семенного канатика.

Рис. 6. Схема грыжесечения по Мартынову.
Модификацией операции является способ Рошаля, при котором лоскут апоневроза фиксируется к пупартовой связке гофрирующим швом путем дополнительного вкола иглы.
Основными причинами рецидива паховой грыжи служит недостаточно высокое пересечение вагинального отростка, а также технический "конфликт" оперирующего хирурга с шейкой грыжевого мешка. Оперативное лечение в подобных наблюдениях проводят, соблюдая приведенные выше принципы.
Ущемленная паховая грыжа. Наличие ущемленной паховой грыжи является показанием к срочной операции. Однако, у недоношенных новорожденных и грудных детей, а также у детей старшего возраста с сопутствующими заболеваниями /ОРИ, пневмония, диспептические расстройства, гнойничковые поражения кожи и др./ возможно проведение консервативного лечения, в том случае, если с момента ущемления прошло не более 12 часов.
Абсолютными показаниями к операции являются случаи, когда не известен анамнез или с момента ущемления прошло более 12 часов; наличие воспалительных изменений в области грыжевого выпячивания; ущемление у девочек (независимо от срока его возникновения, так как содержимым грыжевого мешка у них обычно бывают придатки матки, которые не только ущемляются, но и ротируются, что ведет к их быстрому некрозу), безуспешность попыток консервативного вправления.
Консервативное лечение включает в себя комплекс мероприятий, направленных на создание условий для самостоятельного вправления грыжевого содержимого. С этой целью больному вводят спазмолитики, обезболивающие препараты в возрастной дозировке, назначают теплую ванну или грелку на область грыжевого выпячивания, после чего укладывают ребенка с приподнятым ножным концом. Консервативное лечение проводят в течение 1,5-2 часов, после чего, при его неэффективности, переходят к оперативному вмешательству. Приблизительно в 1/3 случаев удается ликвидировать ущемление консервативным путем. Следует помнить, что попытки вправить грыжу руками абсолютно недопустимы, так как может произойти повреждение ущемленных органов.
В случае вправления грыжи в результате консервативных мероприятий или после премедикации до начала наркоза ребенка оставляют в стационаре для динамического наблюдения /опасность повторного ущемления и некроза вправленного грыжевого содержимого/, проводят необходимое исследование и оперируют в плановом порядке.
Техника операции при ущемленной паховой грыже имеет некоторые особенности: вначале необходимо вскрыть грыжевой мешок и произвести ревизию его содержимого. При ущемлении 2-х кишечных петель нужно помнить об опасности ретроградного ущемления, для исключения которого осматривают промежуточную петлю. Если ущемленные органы не изменены, их вправляют в брюшную полость. Перед вправлением ущемляющее наружное паховое кольцо рассекают вместе с апоневрозом. В ряде случаев бывает необходимым рассечь и внутреннее паховое кольцо. После погружения органов в брюшную полость грыжевой мешок обрабатывают обычным способом. В дальнейшем ревизуют весь семенной канатик. Особое внимание обращают на яичко, осторожно возвращая его в мошонку. Если ущемление грыжи сочеталось с крипторхизмом, то грыжесечение заканчивают обязательным низведением и фиксацией яичка. Предпочтение отдают методу Петривальского-Шумакера. Пластику пахового канала у мальчиков производят по методу Мартынова или Рошаля, у девочек паховый канал ушивают наглухо.
Если при ревизии грыжевого содержимого обнаруживаются признаки нарушения кровообращения в стенке кишки, в ее брыжейку вводят 0,25 % раствор новокаина, согревают кишку салфетками, смоченными в теплом, физиологическом растворе. При отсутствии эффекта от этих мероприятий нежизнеспособный участок кишки резецируют с наложением межкишечного анастомоза. В тех случаях, когда содержимым грыжевого мешка являются придатки матки или сальник, их также резецируют в пределах здоровых тканей.
Прогноз при паховой грыже благоприятный. При плановой oneрации летальные исходы не наблюдаются. Однако они могут быть в 0,8-2,5% случаев при ущемленной грыже и связаны с общими осложнениями (пневмонии и др.). Следует отметить, что улучшение результатов грыжесечения и снижение числа осложнений связано с постоянной информацией большого и часто меняющегося коллектива хирургов, с совершенствованием тактики и техники грыжесечения, а также с обучением и строгим контролем работы молодых хирургов.
Водянка оболочек яичка и семенного канатика. В связи с тем, что в течение первых лет жизни водянка нередко рассасывается, оперативное лечение производят после 2-3-го года жизни ребенка.
У детей раннего возраста при большой, напряженной водянке яичка во избежание его атрофии иногда показано применение пункционного метода лечения.
Для хирургического лечения водянки оболочек яичка и семенного канатика применяют операцию Росса, Винкельмана и Бергмана. При всех типах операций доступ к паховому каналу и вагинальному отростку брюшины аналогичен таковому при операции по поводу паховой грыжи.

Рис. 7. Схема устранения водянки оболочек яичка ( А – по Россу; Б,В – по Винкельману).
Операция Винкельмана (рис. 7 – Б,В) показана при изолированной водянке яичка. После выделения и удаления вагинального отростка его дистальную часть (собственно оболочки яичника) продольно рассекают на стороне противоположной придатку, выворачивают вокруг яичка и сшивают несколькими швами.
При больших водянках и рецидивирующих их формах применяют операцию Бергмана, при которой оболочки яичка иссекают, не сшивая их. Следует отметить, что данная операция, ввиду её нефизиологичности и травматичности, практически не имеет использования в детской хирургии
При наличии кисты семенного канатика, ее выделяют от окружающих тканей и целиком вылущивают.
В случае развития остро возникшей кисты или водянки у ослабленных детей с сопутствующими заболеваниями допустима оторочка оперативного вмешательства и проведение пункционного способа лечения.
а) Показания для операции при паховой грыжи у детей:
- Плановые: при установлении диагноза; информации, предоставленной родителями или педиатром достаточно. Чем младше пациент, тем выше риск ущемления и тем быстрее нужна операция.
- Альтернативные операции: нет.
б) Предоперационная подготовка. Предоперационные исследования: физикального обследования достаточно; ультразвуковое исследование (редко).
в) Специфические риски, информированное согласие пациента:
- Рецидив (1% случаев)
- Повреждение семенного канатика/яичка (1% случаев)
- Расхождение раны (1% случаев)
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине, плоская подушка под ягодицами.
е) Доступ. Поперечный разрез в нижней складке живота.
ж) Этапы операции:
- Расположение пациента
- Доступ
- Обнаружение наружного пахового кольца
- Рассечение апоневроза наружной косой мышцы живота
- Смещение мышцы и нерва
- Продольное разделение мышцы, поднимающей яичко - Пережатие грыжевого мешка
- Вскрытие грыжевого мешка
- Проведение ножниц под грыжевым мешком
- Диссекция основания грыжевого мешка
- Иссечение грыжевого мешка
- Фиксация культи грыжевого мешка
- Восстановление мышцы, поднимающей яичко
- Фиксация внутренней косой мышцы
з) Анатомические особенности, серьезные риски, оперативные приемы:
- Семенной канатик всегда находится дорзальнее грыжевого мешка.
- Грыжевой мешок часто очень тонкий, и поэтому может легко порваться.
- Всегда требуется ушивание брюшины.
- Предупреждение: избегайте передавливания или грубых манипуляций с семявыносящим протоком (приведет к окклюзии).
и) Меры при специфических осложнениях. Ущемленные грыжи: после наступления общего обезболивания не предпринимайте попыток вправления, а скорее обнаружьте грыжу, возможно путем расширения грыжевого дефекта в верхнебоковом направлении, и осмотрите ее содержимое после вскрытия мешка. В неясных ситуациях может потребоваться лапаротомия.
к) Послеоперационный уход после операции на паховой грыже у ребенка:
- Медицинский уход: обычно операция проводится в однодневном стационаре, если гарантируется адекватный педиатрический уход за выздоравливающим.
- Возобновление питания: спустя 4-6 часов после окончания обезболивания.
л) Этапы и техника операции при паховой грыже у детей:
1. Расположение пациента
2. Доступ
3. Обнаружение наружного пахового кольца
4. Рассечение апоневроза наружной косой мышцы живота
5. Смещение мышцы и нерва
6. Продольное разделение мышцы, поднимающей яичко
7. Пережатие грыжевого мешка
8. Вскрытие грыжевого мешка
9. Проведение ножниц под грыжевым мешком
10. Диссекция основания грыжевого мешка
11. Иссечение грыжевого мешка
12. Фиксация культи грыжевого мешка
13. Восстановление мышцы, поднимающей яичко
14. Фиксация внутренней косой мышцы
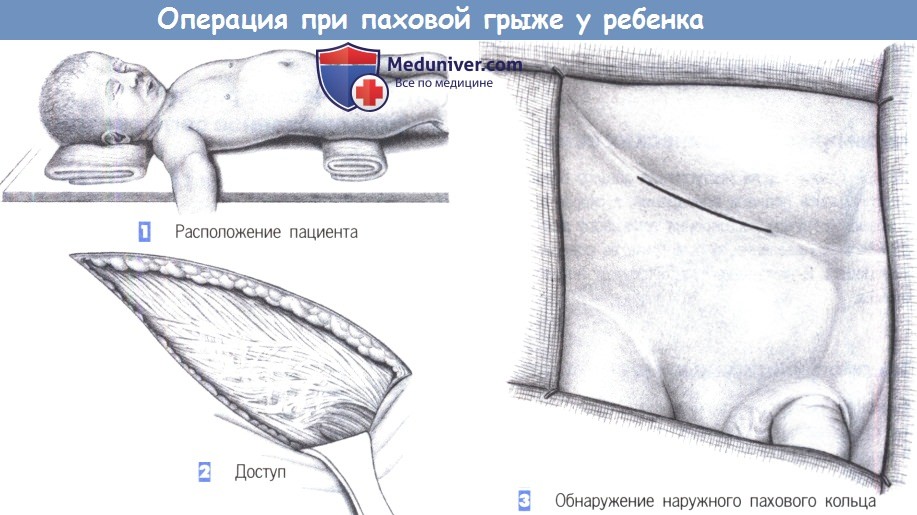
1. Расположение пациента. Положение ребенка лежа на спине с плоской подушкой под ягодицами, чтобы поднять таз.
2. Доступ. Доступ через разрез кожи 2-3 см длиной в нижней складке живота.
3. Обнаружение наружного пахового кольца. Тракция нижнего края раны в каудальном направлении позволяет обнаружить наружное паховое кольцо. Оно обычно оставляется интактным.
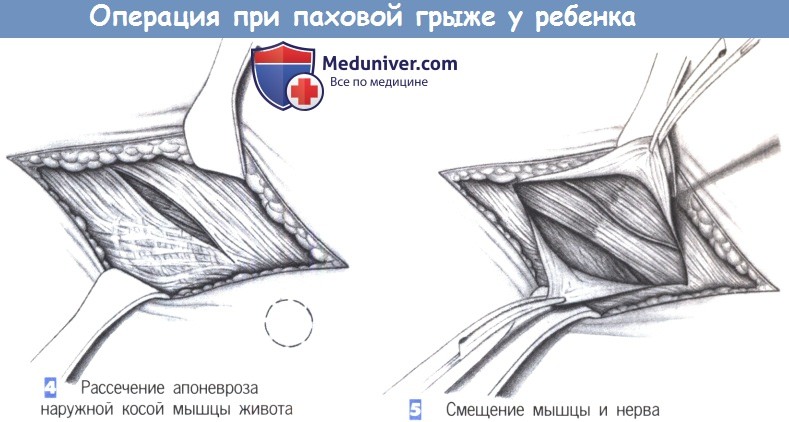
4. Рассечение апоневроза наружной косой мышцы живота. Рассечение апоневроза наружной косой мышцы живота выполняется над паховым каналом с сохранением целостности наружного пахового кольца.
5. Смещение мышцы и нерва. Для захвата краев апоневроза используются зажимы, вводятся крючки и тупо разводятся мышцы. Внутренняя косая мышца и идущий поверх нее подвздошно-паховый нерв отводятся в краниомедиальном направлении. Теперь может быть введен крючок или ранорасширитель с кремальерой.
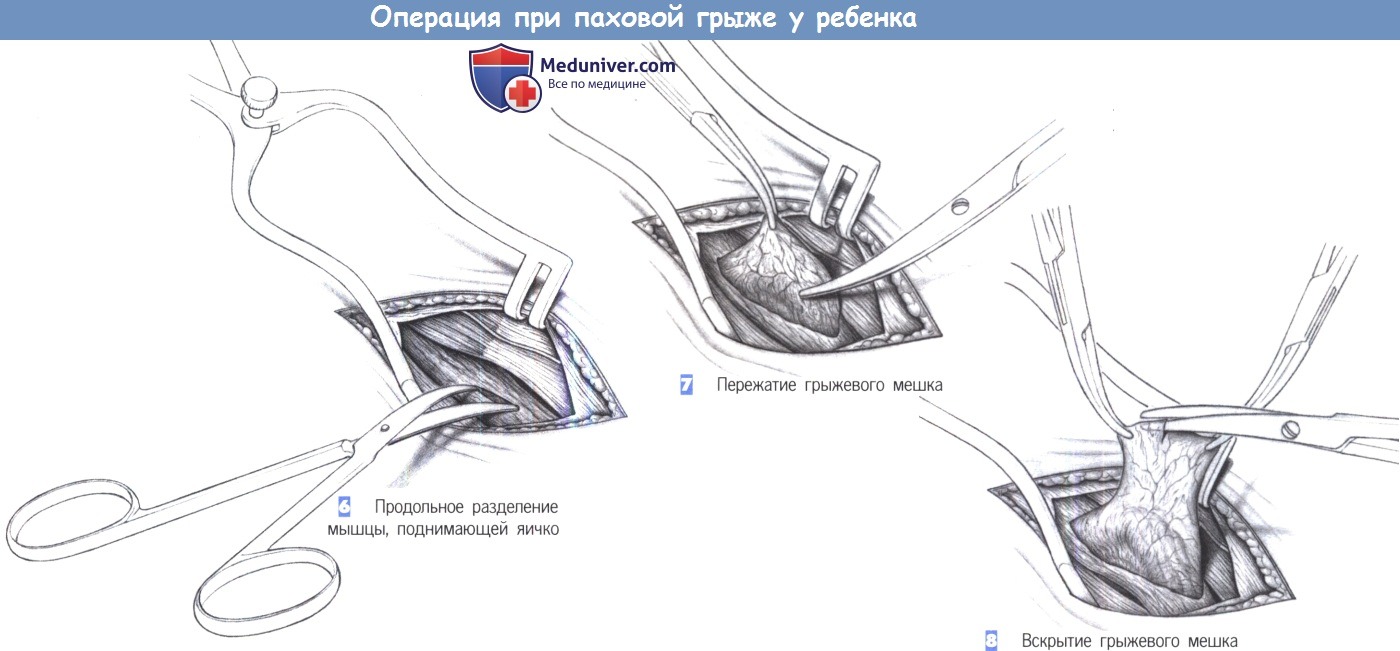
6. Продольное разделение мышцы, поднимающей яичко. Волокна мышцы, поднимающей яичко, лежащие ниже внутренней косой мышцы, продольно разделяются ножницами и разводятся. Ниже обнаруживается беловатый блестящий грыжевой мешок, лежащий почти всегда спереди и латеральнее семенного канатика.
7. Пережатие грыжевого мешка. Грыжевой мешок захватывается зажимом или пинцетом и тупо отделяется от мышцы, поднимающей яичко.
8. Вскрытие грыжевого мешка. Отделенный грыжевой мешок захватывается зажимами и вскрывается между ними. Необходимо убедиться в том, что семенной канатик находится на безопасном расстоянии.
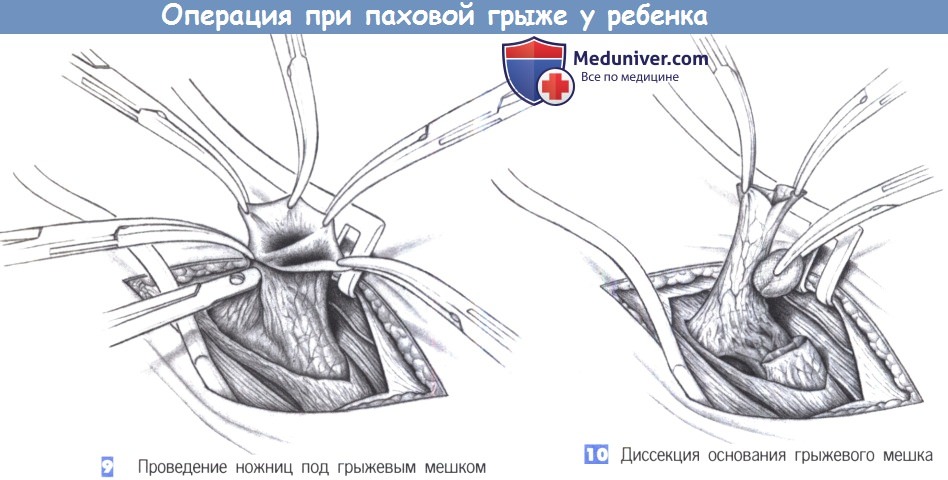
9. Проведение ножниц под грыжевым мешком. После вскрытия грыжевого мешка и захвата его четырьмя зажимами, ниже мешка, как можно ближе к внутреннему паховому кольцу, проводятся ножницы Витгенштейна. Мешок отделяется от семенного канатика путем небольшого раскрытия концов ножниц, видимых через грыжевой мешок. После окончания туннелирования под грыжевым мешком, он с осторожностью пересекается, чтобы не повредить сосуды и проток.
10. Диссекция основания грыжевого мешка. Оставшуюся дистальную часть мешка оставляют открытой. Проксимальная часть тупо отделяется от семенного канатика и выделяется до внутреннего пахового кольца. Рекомендуется захватить мешок двумя зажимами и освободить его от протока и семенных сосудов при острожном потягивании. Тонкие соединительнотканные тяжи можно пересечь ножницами. Диссекция продолжается до внутреннего кольца, при этом грыжевой мешок освобождается со всех сторон.
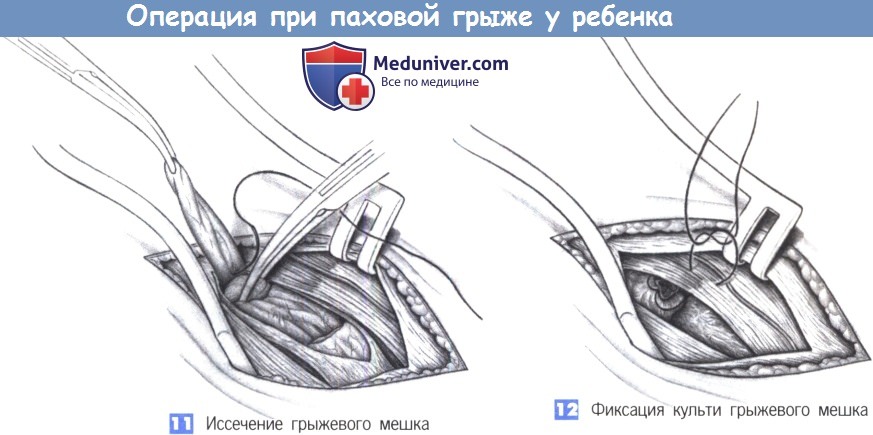
11. Иссечение грыжевого мешка. Грыжевой мешок закручивается, перевязывается с прошиванием у основания (4-0 PGA) и иссекается.
12. Фиксация культи грыжевого мешка. Для фиксации круглой связки матки у девочек используется техника Бастианелли, заключающаяся в фиксации грыжевого мешка под брюшной стенкой лигатурой, которой был прошит мешок и которая была оставлена длинной.
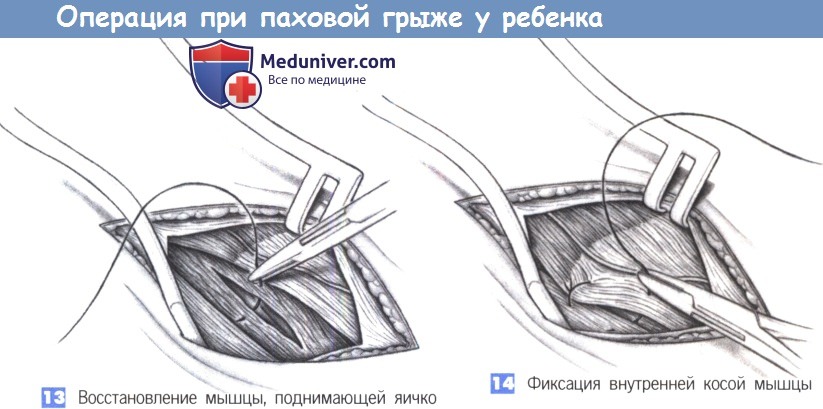
13. Восстановление мышцы, поднимающей яичко. После погружения мешка в ткани волокна мышцы, поднимающей яичко, могут быть сопоставлены одним или двумя швами (6-0 PGA).
14. Фиксация внутренней косой мышцы. При широком внутреннем паховом кольце внутренняя косая мышца фиксируется к паховой связке перед семенным канатиком одним или двумя швами (4-0 PGA). Операция завершается непрерывным швом апоневроза наружной косой мышцы, подкожными швами и рассасывающимися внутрикожными швами (6-0 PGA).
Полный текст:
- Статья
- Об авторах
- Cited By
Введение. Хирургическое лечение паховых грыж у детей на сегодняшний день заключается в высокой перевязке грыжевого мешка без выделения дистальной его части и без пластики пахового канала. Низкая частота послеоперационных рецидивов грыж и атрофий яичка дала основание считать данную технику грыжесечений оптимальной. Однако неоднозначными остаются подходы к выбору тактики консервативного ведения пациентов и роли инструментальных методов обследования пациентов при выставлении показаний к операции.
Материалы и методы. На базе Областной детской клинической больницы (г. Ярославль) проведен ретроспективный анализ 684 клинических наблюдений за мальчиками в возрасте от 1 месяца до 17 лет, обратившихся с паховыми и пахово-мошоночными грыжами в период с 2011 по 2015 год.
Результаты и обсуждение. За период исследования было госпитализировано 89 (10,3 %) мальчиков с ущемлением паховых и пахово-мошоночных грыж. У 86 из них с продолжительностью симптомов ущемления до 12 часов были предприняты попытки консервативного вправления грыж. Вправление произошло у 10 (11,6 %) мальчиков без прямого воздействия на грыжевое выпячивание. Остальным 56 (65,1 %) детям было предпринято мануальное вправление грыж, которое оказалось успешным у 47 (83,9 %) из них. Экстренное грыжесечение по поводу ущемления грыж потребовалось в 23 наблюдениях (3,1 %). Дети старше 7 лет с ущемленными грыжами не встречались. Плановые грыжесечения у 54 из 183 мальчиков (29,5 %) сопровождались отеками и гематомами мошонки в раннем послеоперационном периоде.
Заключение. Метод консервативного вправления ущемленных грыж оказался эффективным у большинства пациентов при раннем обращении в стационар и позволил снизить частоту экстренных грыжесечений. А ультразвуковое исследование паховых каналов у мальчиков может служить методом скрининга асимптомных грыж.
Введение
В первом десятилетии ХХ века были сформулированы принципы хирургического лечения паховых грыж у детей, включающие высокую перевязку грыжевого мешка без выделения дистальной его части и без пластики пахового канала. Низкая частота послеоперационных рецидивов грыж и атрофий яичка 3 дала основание считать данную технику грыжесечений оптимальной у детей 8.
Нерешенным остается вопрос о возрасте мальчиков, который следует считать оптимальным для грыжесечения [8, 11-14]. До сих пор доминирует мнение о том, что паховую грыжу целесообразно оперировать у детей с возраста 6 месяцев или сразу после обнаружения из-за высокого риска ущемления грыжи 15 и нарушения развития яичка вследствие его компрессии грыжевым содержимым [18]. Вместе с тем исследования показали, что открытое грыжесечение у детей, особенно раннего возраста, сопровождается риском повреждения семенного канатика и высокой частотой послеоперационных орхитов и отеков мошонки как клинических эквивалентов нарушений кровотока в яичках [8, 19]. Риск повреждения элементов семенного канатика с последующим развитием бесплодия порождает тенденцию воздерживаться от хирургического вмешательства у детей младшего возраста [20].
Целью исследования явился анализ опыта хирургического лечения мальчиков с грыжами пахового канала с оценкой возможностей физикальной и ультразвуковой диагностики, обоснованности показаний к хирургическому лечению в зависимости от возраста детей и течения ближайшего послеоперационного периода.
Материалы и методы
Мы провели анализ 684 клинических наблюдений за мальчиками в возрасте от 1 месяца до 17 лет, обратившихся с паховыми и пахово-мошоночными грыжами в хирургическое отделение нашей клиники в период с 2011 по 2015 год. Поскольку наша клиника является единственной для оказания хирургической помощи детскому населению региона, то эти данные мы использовали для определения частоты встречаемости грыж пахового канала у мальчиков.
Состояние операционной раны и мошонки в ближайшем послеоперационном периоде проводилось по оценкам хирургов, отраженным в медицинской документации.
У 89 (10,3 %) пациентов были признаки ущемленных грыж. У 66 из них были предприняты попытки консервативного вправления. Во время экстренных грыжесечений осуществляли ревизию содержимого грыжевого мешка и оценку состояния ущемленного органа. Для восстановления жизнеспособности ущемленного кишечника применяли согревание теплым физиологическим раствором и новокаиновую блокаду брыжейки. У двух пациентов с ущемлением червеобразного отростка в грыжевом мешке были произведены аппендэктомии.
В послеоперационном периоде с первых суток осуществляли питание детей соответственно возрасту. Двигательный режим расширяли в соответствии с самочувствием ребенка и выраженностью послеоперационной боли. Обезболивание проводили нестероидными анальгетиками. Антибактериальную терапию детям с неосложненными грыжами не назначали. Она была проведена 2 детям с воспалением ущемленного червеобразного отростка в паховой грыже.
Дети выписывались из стационара на 7-е послеоперационные сутки после снятия швов и полного выздоровления. Пациентам с двусторонней грыжей (35 наблюдений — 5,1 %) рекомендовали оперативное лечение контралатеральной грыжи через 2 месяца после выписки. Статистическую обработку данных проводили при помощи Microsoft Exel 2007 и комплекта программ Statistica (v 10.0). При сравнении частот встречаемости признака использовании Критерий χ 2 , для оценки различий показателей трех и более групп применяли критерий Краскела — Уоллиса, степень взаимосвязи признаков определяли методом ранговой корреляции Спирмена.
Результаты и обсуждение
Общее количество наблюдавшихся пациентов (684 мальчика) в соотношении с численностью детского населения мужского пола нашего региона позволило рассчитать частоту встречаемости паховых и паховомошоночных грыж — 727:100 000.
Односторонние грыжи были выявлены у 649 (94,9 %) и двусторонние — у 35 (5,1 %) детей. Односторонние грыжи чаще были справа (426 детей — 62,3 %). Паховые грыжи преобладали в 1,7 раза. Данные анализа клинических наблюдений по стороне вовлечения и типу грыж представлены в таблице 1.
Грыжи через паховый канал у детей являются аномалией развития. С учетом роли системных наследственных факторов, в частности синдрома дисплазии соединительной ткани, в возникновении аномалий развития органов незавершившаяся облитерация вагинального отростка брюшины требует дальнейшего комплексного изучения для уточнения изолированного или системного (конституционального) характера ее как стигмы. В результате могут быть выявлены дополнительные этиологические, патогенетические и другие факторы предрасположенности к формированию паховых грыж, что может способствовать улучшению диагностики и лечения данного заболевания.
Мы оценивали объективные и субъективные симптомы проявлений грыж у наблюдавшихся детей. У 665 пациентов с постоянно присутствующими грыжами для их диагностики мы использовали физикальные критерии. Однако у 19 (2,8 %) детей в момент обращения их к нам мы не смогли выявить грыжевое выпячивание физи- кальными методами, хотя анамнестические сведения о ранее установленном диагнозе паховой грыжи имелись. Этим пациентам мы назначили ультрасонографи- ческое исследование паховых областей и обнаружили расширение глубокого пахового кольца и необлитери- рованный вагинальный отросток на вовлеченной стороне. В дальнейшем во время плановых грыжесечений у этих детей был выявлен грыжевой мешок. Мы расценили эти данные как признаки субклинической формы грыжи. У 9 (1,4 %) детей с односторонней физикально диагностированной грыжей ультразвуковое исследование позволило выявить субклиническую форму грыжи в контралатеральной паховой области. Таким образом, ультразвуковое исследование паховых каналов у мальчиков может служить методом скрининга асимптомных грыж.
Таблица 1. Характеристика клинических наблюдений по стороне вовлечения и типу грыж
Table 1. Clinical observation characteristics by side affected and hernia type
Таблица 2. Сроки выполнения грыжесечений в зависимости от возраста мальчиков
Table 2. Hernia repair surgery timeline by patient's age
Неущемленные грыжи не вызывали существенных субъективных симптомов у детей. Но чем младше были пациенты, тем труднее была оценка этих симптомов и тем больше возрастала ценность физикальной и ультразвуковой диагностики грыж. У детей младше 3 лет с непостоянно присутствующими грыжами эпизоды их появления ассоциировали с беспокойством, нарушением сна и отказом от еды. Пальпация грыж провоцировала беспокойство детей. Эти клинические знаки мы считаем проявлениями реакции висцеральной брюшины на механическое воздействие со стороны грыжи или вследствие манипуляций с ней. Более того, мы склонны рассматривать их как предвестники ущемления грыжи, поскольку висцеральная брюшина внедряющейся кишки провоцирует защитное сокращение мышц передней брюшной стенки (висцеросомати- ческий рефлекс), которое блокирует спонтанное вправление кишки в полость брюшины.
Мы согласны с тем, что паховая грыжа, проявившаяся однажды клинически, не имеет тенденции к саморазрешению и не может быть вылечена консервативными методами [17].
Документацию паховой грыжи, выявленной хирургом и подтвержденной данными ультразвукового исследования, мы считаем показанием к хирургическому лечению даже при неэффективной провокации появления грыжевого выпячивания непосредственно перед операцией. Возраст наблюдавшихся детей имел значение в сроках оперативного лечения грыж. В этом аспекте мы также считаем рубежным трехлетний возраст детей. Показаниями к плановому грыжесечению у мальчиков старше 3 лет были выявленные хирургом паховые и пахово-мошоночные грыжи, постоянно присутствующие или эпизодически спонтанно появляющиеся и исчезающие, не вызывающие дискомфорт и беспокойство. У пациентов младше 3 лет хирургическое вмешательство рекомендовали при постоянно присутствующей грыже, а также если эпизоды появления грыж ассоциировали с беспокойством, нарушением сна, отказом от еды, если пальпация грыж провоцировала беспокойство детей. К этим же показаниям мы относили ассоциации грыж с крипторхизмом.
Показаниями для экстренного грыжесечения были ущемленные паховые и пахово-мошоночные грыжи с продолжительностью симптомов более 12 часов и отсутствием эффекта от консервативного вправления грыж. Распределение пациентов по срокам грыжесечений в зависимости от возраста детей представлено в таблице 2. Как видно из представленных данных, экстренное грыжесечение по поводу ущемления грыж потребовалось в 23 наблюдениях (3,1 %). Все эти наблюдения имели место у детей дошкольного возраста, причем в возрасте первых 3 лет в 3,5 раза чаще (78,8 %) (критерий χ 2 , p = 0,008). Детей старше 7 лет с ущемленными грыжами мы не встретили.
Во время операций при ущемленных грыжах разрез и вскрытие пахового канала производили над грыжевым выпячиванием с рассечением наружного пахового кольца. Производили ревизию содержимого грыжевого мешка. Решение о дальнейшем ходе операции принимали с учетом выраженности нарушения кровотока и вторичных изменений в ущемленном органе.
Плановые грыжесечения у 54 из 183 мальчиков (29,5 %) сопровождались отеками и гематомами мошонки в раннем послеоперационном периоде. Данные об их частоте развития и выраженности, документированные по визуальным оценкам хирургов на первые послеоперационные сутки, в зависимости от возраста оперированных пациентов, представлены в таблице 3. Приведенные данные свидетельствуют о том, что чем младше были дети, тем чаще и больше были отек и гематомы мошонки. Это обусловлено тем, что чем миниатюрней семенной канатик, тем выше риск его интра- операционной травматизации. Мы рассматривали отек и гематомы мошонки как физикальный эквивалент изменений кровотока в яичках. Поэтому у детей младшего возраста мы выполняем операции с использованием операционных луп и микрохирургического инструментария. При пахово-мошоночных грыжах мы погружали дистальную часть грыжевого мешка после пересечения в мошонку без попыток полного выделения вагинального отростка брюшины на протяжении. Благодаря этому мы не выявили зависимости выраженности послеоперационного отека мошонки от типа грыж (критерий Спирмена (p = 0,24; r = -0,28)) (табл. 4).
Рецидивы грыж произошли после плановых операций у трех мальчиков (0,44 %). Это были дети в возрасте от 1,5 до 3 лет. У 1 ребенка рецидив возник на фоне острого бронхита, сопровождавшегося сильным кашлем, который явился провоцирующим фактором. У двух пациентов первичные операции были выполнены хирургами со стажем работы менее 3 лет. Поэтому, несмотря на мнение о незначительной технической сложности, для успешности этих операций требовались достаточный опыт в детской хирургии, хорошее знание анатомии паховой области, деликатное обращение с сосудами яичка и семявыносящим протоком.
Экстренные операции (23 пациента) сопровождались дополнительными проблемами. Они были связаны с находками в грыжевом мешке (табл. 5).
При ревизии в грыжевом мешке была обнаружена петля кишки (20 наблюдений). Стенки кишечника были с цианозом и петехиальными кровоизлияниями. У 17 детей сразу после рассечения ущемляющего наружного пахового кольца кровоток в кишечнике полностью восстановился самостоятельно. Трем детям для восстановления жизнеспособности кишки понадобились согревание ее теплым физиологическим раствором и инфильтрация брыжейки новокаином (5 мл 0,25 % раствора). У двух пациентов в грыжевом мешке был обнаружен червеобразный отросток с признаками гангренозного воспаления. Этим детям были произведены аппендеэктомии. При ущемлении сальника у 1 мальчика выявлены признаки некроза пряди, в связи с чем выполнена ее резекция.
У 9 мальчиков с давностью ущемления от 2 до 10 часов ревизия грыжевого мешка оказалась невозможной. После медикаментозной релаксации во время введения в наркоз грыжевое содержимое мигрировало в брюшную полость. Оперативное вмешательство у них выполняли по экстренным показаниям, однако техника соответствовала таковой при неущемленной грыже.
Читайте также:


