Операции восстановление приводящей мышцы
Перспектива хирургического вмешательства пугает многих: операции сопряжены с риском для жизни, а еще страшнее — ощутить себя беспомощным, потерять контроль над собственным телом, доверившись врачам на время действия наркоза. Между тем, работа хирурга — лишь начало пути, ведь результат лечения наполовину зависит от организации восстановительного периода. Медики отмечают, что залог успеха — в правильном настрое самого пациента, который готов работать над собой в тесном сотрудничестве со специалистами.





Особенности послеоперационной реабилитации
У восстановительной терапии много целей. К ним относятся:
- предупреждение возможных осложнений операции;
- снятие болей или ограничений в подвижности;
- ускорение выздоровления и психологическое восстановление после заболевания;
- возвращение пациента к активной здоровой жизни.
Дело в том, что восстановление больных после операций — это полноценная система медицинских мероприятий, разработкой которой занимается целая наука, реабилитология. Цивилизованный мир уже давно отказался от идеи предоставлять больным полный покой на долгое время после операции, ведь такая тактика усугубляет состояние пациента. К тому же с внедрением в медицинскую практику малоинвазивных операций, акцент реабилитации сместился с заживления кожных покровов в области рубца на восстановление полноценной работы организма уже на вторые–третьи сутки после вмешательства.
Не стоит в период подготовки к операции зацикливаться на мыслях о самом вмешательстве, это приведет к лишним переживаниям и страхам. Реабилитологи советуют заранее обдумать, что вы будете делать, придя в сознание, в первые сутки после операции. Полезно взять с собой в больницу плеер, книгу или планшетный компьютер с любимым фильмом, которые помогут вам отвлечься от неприятных ощущений и настроиться на позитивный лад.
Особенно важна грамотная организация восстановительного периода после операции для пожилых больных, которые тяжелее переносят хирургические вмешательства. В их случае ощущение беспомощности и вынужденного ограничения подвижности часто перерастает в тяжелую депрессию. Люди в возрасте иногда до последнего терпят боль и дискомфорт, стесняясь жаловаться медицинскому персоналу. Негативный психологический настрой мешает выздоровлению и приводит к тому, что после операции пациент уже никогда не оправится окончательно. Поэтому задача родственников — заранее подумать о том, как будет проходить реабилитационный период, выбрать подходящую клинику и врача, ответственного за быстрое восстановление и хорошее самочувствие пожилого человека.
Продолжительность восстановления после хирургического лечения зависит от многих факторов. Самый существенный из них — характер операции. Так, даже человеку с крепким здоровьем после небольшого вмешательства на позвоночнике потребуется как минимум 3–4 месяца, чтобы вернуться к полноценной жизни. А в случае обширной полостной операции на брюшной полости пациенту на протяжении нескольких лет придется придерживаться строгой диеты, чтобы предотвратить образование спаек. Отдельный разговор — операции на суставах, которые часто требуют многочисленных сеансов физиотерапии и лечебной гимнастики, направленной на возвращение утраченных функций и подвижности конечности. Ну а после экстренных вмешательств при инсульте или инфаркте пациенту иногда приходится восстанавливаться многие годы, чтобы вернуть себе способность к самостоятельности и труду.
Сложность операции — далеко не единственный критерий продолжительности реабилитации. Врачи обращают особое внимание на возраст и пол пациента (женщины, как правило, восстанавливаются быстрее, чем мужчины), наличие сопутствующих заболеваний, вредных привычек и уровень физической подготовки до операции. Немаловажна и мотивация человека к выздоровлению — поэтому в хороших реабилитационных центрах наряду с врачами работают психологи.
В арсенале восстановительной терапии — впечатляющее количество методов, каждый из которых имеет свои сильные и слабые стороны. Большинству пациентов в послеоперационный период рекомендуют использовать комбинацию из нескольких назначений, попутно фиксируя, что именно приносит большую пользу для здоровья в каждом конкретном случае.
Реабилитация — сложный процесс, однако не стоит заранее считать его невыполнимой задачей. Эксперты признают, что главное внимание следует уделить первым месяцем послеоперационного периода — своевременное начало действий по восстановлению больного поможет ему выработать привычку работать над собой, а видимый прогресс станет лучшим стимулом к скорейшему выздоровлению!
После распада СССР навыки и достижения отечественной реабилитологии были во многом утрачены. И лишь в последнее десятилетие врачи вновь обратили внимание на важность восстановительной медицины. Без квалифицированной помощи специалистов качественная реабилитация невозможна, она подобна самолечению, которое редко оказывается эффективным. Поэтому нельзя игнорировать вопрос о долечивании пациента после операции — выбор условий для реабилитации столь же важен, как и выбор хирурга и больницы.
На сегодняшний день существует три основных формата для прохождения реабилитации:
- Реабилитационные отделения при медицинских учреждениях. В некоторых государственных и частных медицинских центрах работают кабинеты или целые отделения для реабилитации. Направление туда можно получить после лечения в стационаре по полису ОМС или в виде дополнительной платной услуги. К сожалению, такой формат обычно не предполагает широкого спектра методов восстановительной терапии и работает по амбулаторному принципу (пациент приезжает на занятия самостоятельно).
- У чреждения санаторно-курортного долечивания. Как правило, такие здравницы располагаются на берегу моря или поблизости от лечебных грязей или минеральных источников. Это — хороший вариант, чтобы провести отпуск с пользой для здоровья и улучшить свое состояние при хронической болезни. Однако не всегда при санатории качественно организована система послеоперационной реабилитации: работа с больными поставлена на поток, отсутствует индивидуальный подход, а высокая стоимость поездки и лечения приводит к тому, что многие пациенты не имеют возможности остаться на курорте продолжительное время.
- Специализированные центры восстановительной медицины. Эти медицинские учреждения обычно расположены вблизи от городов, но в экологически чистых зонах. Часто там есть все условия для продолжительного пребывания больного, а персонал может при необходимости взять на себя круглосуточную заботу о пациенте, если его родственники по каким-то причинам не могут остаться в центре на весь период реабилитации. Специалисты таких учреждений подготовлены для взаимодействия с пациентами разного возраста, перенесшими операции или тяжелые заболевания. Сегодня такая форма реабилитации признана оптимальной и при этом по стоимости не превосходит лечения в санаториях или отделениях частных клиник.
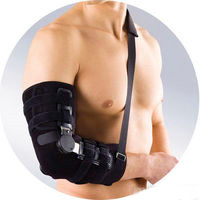
Эта памятка разработана специально для людей, перенесших операцию по восстановлению вращательной манжеты. Определенное время после выписки пациенту будет разрешено использовать только одну руку в повседневной жизни. В связи с этим, не будет лишним подготовиться к выполнению простейших операций самостоятельно или с чьей-нибудь помощью. В этом руководстве представлены рекомендации, как лучше осуществлять уход за собой. Если у вас возникнут вопросы или сложности, вы можете обратиться за помощью к вашему врачу.
Обратите внимание! Главное в реабилитации следовать советам лечащего врача.
Принципы правильного использования ортеза (брейса)
Для закрепления руки в оптимальном положении после операции вам будет предписано надевать брейс (ортез) на протяжении, приблизительно, 5 недель. Не рекомендуется снимать его во время сна, а только на время водных процедур или разминки для руки, предписанной врачом.
Чтобы не допустить осложнений в работе сустава, необходимо будет время от времени (4 или более раз в день) выполнять гимнастические упражнения, предписанные лечащим доктором. Гимнастика будет включать в себя упражнения для разработки кисти, лучезапястного и локтевого сустава. Во время душа руку необходимо полностью расслаблять и держать ее в том же положении, что и в ортезе или держать ее свисающей.
Надевают брейс поверх одежды.
- Прооперированную руку согнуть в локте таким образом, чтобы угол сгиба быт равен 90 градусов. Если вы одеваете ортез сидя, то подложите что-нибудь под руку.
- Далее необходимо дееспособной рукой поддержать прооперированную и уместить ее в ортез. Важно, сделать это так, что б локтевому суставу было комфортно.
- Найдите застежку, которая захватывает внешнею сторону руки, и пристегните руку. Обычно она находится между внутренней стороной локтя и запястьем.
- Дееспособной рукой необходимо поместить плечевой ремень на здоровое плечо. Удобнее всего провести эту операцию можно, перекинув ремень через голову. После чего отрегулируйте длину и зафиксируйте его.
- Следующее действие: пристегните поясной ремень, предварительно отрегулировав его.
- Проконтролируйте, чтобы сгиб локтевого сустава соответствовать 90 градусам.
- Согните локоть прооперированной руки, так, что б угол локтевого сгиба равнялся 90 градусам. Для удобства можно воспользоваться подушкой, положенной под больной локоть.
- Наденьте ортез.
- Повторите шаги 3-6 описанные выше.
В первое время для осуществления ванных процедур или операций, связанных с одеждой (одевание, раздевание), вам будет необходима помощь. Нужно быть осторожным в ванной, если вы сомневаетесь, что сможете удержать равновесие, лучше просите, чтобы вам помогли. А также во избежание проскальзывания, положите под ноги резиновый коврик.
Перед выпиской ваш лечащий врач проделает с вами всю процедуру одевания. Если вы что-то забудете или запутаетесь, далее эта процедура детально расписана.
Обратите внимание! Снимать одежду нужно начинать со здоровой руки, а надевать, начиная с прооперированной!
.jpg)
Подберите для себя одежду, которая не будет стеснять движений, а также будет иметь застежку спереди. Постарайтесь не использовать одежду со сложной для одной руки системой застегивания (молнии, крючки, маленькие пуговицы). Женщинам следует носить бюстгальтеры без бретелей или имеющие застежку спереди. Удобнее всего для процессов одевания и снимания будут спортивные брюки либо брюки на эластичном поясе.
Инструкция по сниманию одежды
- Расстегните все застежки, которые находятся на ортезе. Снимите шейную ленту, это будет удобно осуществить, перекинув ее через голову.
- Достаньте руку из брейса. Будьте предельно аккуратны.
- Можно приступать к процессу снятия одежды. Сначала снимите рукав со здоровой руки.
- Бережно снимите рукав с больной руки, задействовав для этого здоровую руку.
- Брюки (юбку) стяните на бедра. Действие выполняется здоровой рукой. Дальше присядьте и стяните одежду вниз, после чего переступите ногами.
Обратите внимание! Во время всего процесса одевания или раздевания рука должна находиться в том же положении, что и в ортезе или свободно свисать. Для достижения рукой такого состояния, можно согнуть ее и заправить за пояс.
- Одевая верхнюю часть одежды (кофты, рубашки), помогающий человек, в первую очередь одевает рукав на прооперированную руку, натягивая его.
- Прооперированная рука во время одевания должна свисать, не допуская ее напряжения или быть согнутой точно так же, как в ортезе.
- Далее надевается ортез. Засуньте прооперированную руку в ортез и застегните липучки.
- Наденьте шейный пояс, идущий через плечо.
- Закрепите поясной фиксатор.
Основной принцип! Раздеваться всегда начинаем со здоровой руки, а одеваться – с больной!
Одежда, которая застегивается на груди
- Присядьте. Больную руку ослабьте и свесьте.
- Одеваясь, задействуйте только здоровую руку! Наденьте рукав на прооперированную руку. Делайте это, аккуратно натягивая его.
- Полностью надев первый рукав, положите рубашку на спину, как бы набрасывая на плечи. Далее наденьте рукав на здоровую руку. Обратите внимание! Следите за тем, чтобы прооперированная рука не меняла своего положения!
- Застегните застежки. Работайте только дееспособной рукой.
- Наденьте ортез.
Цельная одежда, одевающаяся через голову (майки, футболки и т.д.)
- Займите удобное для вас положение. Соберите майку гармошкой по всей окружности.
- Наденьте рукав на прооперированную руку. Делайте это, аккуратно натягивая его.
- Просуньте голову в отведенное для нее отверстие.
- Наденьте рукав на вторую руку, просунув ее в него.
- Расправьте одежду вниз.
Самостоятельное надевание бюстгальтера
Рекомендуется вместо классического бюстгальтера в послеоперационный период отдать предпочтение моделям без бретелек или с застежкой спереди. Все модели одеваются таким образом:
- Перед тем как начать одевать, застегните бюстгальтер.
- Присядьте и надевайте через ноги, как юбку.
- Поднимите бюстгальтер до талии, и аккуратно наденьте бретельки. Если бретельки пристегивающиеся, то можно надеть обе, если нет, то натяните на дееспособную руку.
Приблизительно, спустя шесть недель после операционного вмешательства, надевать вещи вы сможете обеими руками.

Желательно использование обуви без шнуровок и молний. Предпочтительно носить шлепанцы, обувь без застежек (слипоны, мокасины и т.д.) или же на липучках.
Обязательно подбирайте обувь по размеру, так вы сможете избежать падения.
Сразу после операции и еще несколько недель после этого, не следует принимать ванну или душ самостоятельно. Поскольку прооперированную руку задействовать нельзя, нужно будет, чтобы кто-то помог вам с мытьем второй руки.
Обратите внимание! До снятия швов руку запрещено мочить! Защитить швы от намокания во время водных процедур можно с помощью водонепроницаемой наклейки или полиэтиленовой пленки, обернутых вокруг прооперированной руки.
- Если вы решили обтираться перед сном, убедитесь, что все принадлежности для этого размещены так, чтоб здоровой рукой было удобно ими пользоваться. Во время обтирания убедитесь, что вам удобно. Прооперированная рука должна находиться в состоянии покоя, для этого, сняв ортез, положите под нее подушку, что б она не меняла положения.
- После принятия душа можно надеть сразу же махровый халат, таким образом вы вытрите тело. Заранее положите одежду так, чтобы было легко до нее дотянуться.
В первое время после операции старайтесь долго не стоять, в том числе и в душе. Это связано с возможной слабостью послеоперационного периода. Также стоит быть осторожным и несколько недель после выписки. В ванной рекомендуется использовать специальные сидения на ванну или стул для принятия душа, они предотвратят возможное падание.
По дому вы можете делать то, с чем справитесь только дееспособной рукой.
Обратите внимание! Для прооперированной руки запрещено толкать или тянуть что-либо.
Для приема пищи в течение первых 5 недель вам можно задействовать исключительно дееспособную руку.
Существуют вспомогательные кухонные приспособления (нескользкие подставки), которые помогут облегчить вам процесс приема пищи. Постепенно вы сможете пользоваться и второй рукой. Те же рекомендации касаются и процесса приготовления пищи.
Советуем использовать готовые продукты из кулинарии или полуфабрикаты. Эти виды пищи не требуют сложных операций для приготовления, и с ними легко справиться одной рукой.
Максимальный вес, который можно поднимать прооперированной рукой, составляет примерно 200-300 грамм. Этого следует придерживаться в течение первых шести недель. Более тяжелые предметы воздерживайтесь поднимать, пока не разрешит лечащий врач, обычно это наступает через три месяца после операции.
Не сложные действия по дому можно выполнять не раньше, чем через 5 недель после операции. К полному объему работы по дому можно приступить только через 3 месяца.


Рекомендуется спать на спине. Категорически запрещается засыпать на боку с прооперированной рукой.
Чтобы обеспечить полусидящие положение, можно положить подушку, приподняв ею спину, а также подпереть прооперированную руку подушкой для большего удобства.
Как альтернатива, разрешается спать на здоровом боку, подперев больную руку еще одной подушкой.
- Беречь прооперированное плечо.
- Важно держать спину ровной.
- Запрещено делать упор на больную руку, даже при вставании.
- Следить за тем, чтобы рабочие поверхности были не выше локтевого сустава.
Изменение положения тела
- При условии, что не появляются болевые ощущения, через 6 недель после операции разрешается вставать, опираясь на прооперированную руку. До этого можно пользоваться исключительно здоровой рукой.
- Учитывая, что определенное время мышцы прооперированной руки были обездвижены, то их физические возможности ослабли. В связи с этим не желательно поднимать тяжести. Исключение составляет лечебная гимнастика, разработанная вашим лечащим врачом.
- В первое время после операции запрещается подъем веса больше чашки чая. Со временем, постепенно можно приподнимать не тяжелые предметы, но не выше плеча.
- Те же рекомендации подходят для толкающих и двигающих движений.
Поднятие прооперированной руки
- Во время ношения ортеза, а также после его снятия, болевые ощущения, связанные с поднятием руки вверх, будут сохраняться. При условии выполнения всех указаний вашего врача, постепенно будет возвращаться полная двигательная активность руки.
Ходьба по лестнице
- До шестой недели после операции держаться за поручни разрешается только рукой вне ортеза. По истечении этого времени можно будет задействовать и прооперированную руку.
Возвращение к работе
- Если работа исключительно административная, то приступить к ее выполнению можно уже через несколько недель после операции. В случаях, когда работа имеет физических характер, то разрешение на ее выполнение должен дать ваш лечащий врач. Это связано с тем, насколько быстро восстанавливаются мышцы плеча, но не раньше 6 недель после операции.
- Допускается садиться за руль только после снятия ортеза и исчезновения болевых ощущений. Обычно это 6 недель после операции.
Спустя 4-6 недель после операции
После снятия ортеза вас может беспокоить, что рука ослабшая и ею сложно управлять. Не стоит переживать, это результат того, что ею долго не двигали, чтобы рука стала быстрее полноценно работать, необходимо ежедневно стараться ею двигать. Совершать движения можно с помощью второй руки или с чьей-нибудь помощью.
- Одеваясь, стоит придерживаться тех же рекомендаций, что и для руки в ортезе с добавлением подъема прооперированной руки за локоть. Также вы сможете поместить больную руку в область кармана.
- В вопросах личной гигиены появляется возможность исполнять больше действий, например, больной рукой можно: чистить зубы, пользоваться дезодорантом, умыться, побриться, причесаться. Правда, все эти операции осуществляются с поддержкой здоровой руки.
- По время выполнения домашней работы, можно дополнительно разрабатывать больную руку. Занятиями, подходящими для этого, есть: протирание поверхностей от пыли, доставание небольших предметов. Любые движения должны поддерживаться здоровой рукой.
Обратите внимание! Двигать больной рукой необходимо обязательно ежедневно, но с поддержкой.
Спустя 6-12 недель после операции
Движения прооперированной рукой становятся увереннее, к тому же она больше не нуждается в поддержке.
- Одеваясь, все процедуры, включая застегивание бюстгальтера за спиной, можно осуществлять двумя руками.
- В вопросах личной гигиены тоже задействуются обе руки во всех процессах.
- Разрешается подъем руки для доставания предметов, находящихся выше плеча.
- Важно придерживаться правильной осанки, иначе можно заработать закрепощение мышц.
Понемногу используйте обе руки во всех повседневных действиях, приучайте их к правильным движениям. Это укрепит руку и расширит диапазон движений.
Обратите внимание! Данная памятка несет только рекомендательный смысл. Все вопросы вам следует задавать лечащему врачу.
Клинико-морфологические аспекты повреждения мышц
Морфологические и функциональные изменения в мышцах существенно различаются в зависимости от варианта их повреждения (прямая травма, ранения сухожилий, денервация, острая ишемия).
Прямая травма мышц. Как известно, мышца не способна к истинной регенерации, и при травме образуется рубец, объем и локализация которого существенно влияют на функциональные последствия повреждения. Последние определяются двумя основными показателями:
1) степенью повреждения внутримышечных нервных проводников;
2) объемом мышцы, сохранившим сократительную способность.
Вполне понятно, что жизнеспособность мышечной ткани может быть сохранена лишь при достаточно высоком уровне кровообращения, нарушение которого в течение нескольких часов приводит к гибели мышечных волокон.
Реакция мышцы на травму сухожилий.
После пересечения сухожилия мышца пассивно сокращается и остается в этом укороченном состоянии. Параллельно развитию атрофии от бездействия ее объем и сила постепенно снижаются.
При многолетней давности травмы больной отвыкает сознательно включать ее в действие и в результате развивающейся дисфункции мышца в значительной степени утрачивает способность к быстрому произвольному сокращению. Если нормальную длину мышцы не восстановить в течение первых 5—6 нед, то укорочение мышечного брюшка становится стойким, а функциональные возможности снижаются, и в тем большей степени, чем более продолжителен период бездействия.
Однако и удлинение (перерастяжение) мышцы, например после выполненного с укорочением сухожильного шва, резко снижает ее сократительные способности. По данным экспериментов, увеличение длины мышцы на 4,5% снижает ее сократимость на 73—78% даже через 6 мес после операции.
Денервация мышц. Выключение нервного влияния вызывает стойкое нарушение функции мышцы и постепенные морфологические изменения, которые проявляются рубцовым перерождением мышечных волокон с утратой способности к сокращению. Считают, что уже через год реиннервация мышцы становится в функциональном отношении бесперспективной.
Ишемические поражения мышц. Острые нарушения кровообращения наиболее сильно влияют на мышечную ткань в связи с высоким уровнем метаболизма в ней. Известно, что даже при некотором снижении объемной скорости кровотока (например, после перевязки магистрального сосуда при наличии хорошо выраженного коллатерального русла) сила и выносливость мышц падают.
При критическом снижении гемодинамики выраженность и обратимость метаболических нарушений определяются прежде всего фактором времени и могут завершаться частичным, субтотальным или тотальным некрозом. При частичных некрозах последующий фиброз пораженных участков проводит к укорочению мышцы, снижению ее сократительной способности и нарушению функции кинематической цепи.
Пластические операции при дефектах мышц
Пластические операции, выполняемые при дефектах мышц, предусматривают подключение мышц-синергистов, транспозицию мышц и их свободную пересадку.
Подключение мышц-синергистов заключается в том, что сухожилие пораженной мышцы подшивают к сухожилию соседней мышцы-синергиста. При этом последняя, сохраняя и свою функцию, начинает выполнять дополнительную работу (рис. 15.2.1, а, б).
Однако при дефектах мышечных групп может осуществляться и несвободная пересадка мышц-антагонистов, что требует их последующего переобучения. Наиболее часто такие операции осуществляют на предплечье при невосстановимых повреждениях глубокой ветви лучевого нерва, когда перемещенные сухожилия мышц ладонной группы предплечья берут на себя функцию мышц тыльной группы.
В некоторых случаях необходимо полное выделение мышцы в донорском ложе на сосудисто-нервном пучке с последующим перемещением и места ее начала, и точки прикрепления (например, при пересадке широчайшей мышцы спины для пластики передней группы мышц плеча).
В клинической практике встречаются ситуации, когда несвободная пересадка мышц на большие расстояния является безальтернативным методом лечения. Так, отсутствие подходящих для анастомозирования двигательных нервов на предплечье весьма характерно для ишемических поражений и последствий множественных травм нервов на проксимальных уровнях. Это делает невозможной свободную пересадку мышц для получения их активного функционирования. Наш опыт свидетельствует о том, что транспозиция широчайшей мышцы спины в ложе сгибателей или разгибателей пальцев может привести к хорошему результату, особенно у дисциплинированных волевых пациентов.
Свободная пересадка мышц
Впервые операция данного типа была выполнена в условиях клиники в 1974 г. K.Harii и соавт., которые пересадили тонкую мышцу бедра при параличе лицевого нерва. В последующем подобные вмешательства получили распространение и при дефектах групп мышц верхней конечности.
Общая характеристика метода. Если при повреждении мышцы или мышечной группы местные тканевые ресурсы не позволяют восстановить утраченную функцию, то свободная пересадка мышц из удаленных анатомических областей может стать безальтернативной. Одним из наиболее существенных недостатков данного метода является необходимость денервации и последующей реиннервации мышцы, что всегда сопровождается снижением ее функциональных возможностей.
По данным экспериментов, сила мышц после их свободной пересадки и реиннервации восстанавливается лишь на 50—80% от нормы. Это связано прежде всего с тем, что в связи с отсутствием мышечных сокращений на протяжении периода реиннервации (продолжительностью в несколько месяцев) происходит атрофия мышечных волокон. Кроме того, уменьшение длины мышцы и расстояния между точками ее начала и прикрепления также снижает силу сокращений. Наконец, немаловажную отрицательную роль играют сращения пересаженной мышцы с окружающими тканями.
Требования к донорским мышцам. Донорская мышца должна отвечать следующему ряду требований, делающих ее пересадку целесообразной:
— питающий мышцу сосудистый пучок должен снабжать всю мышцу или ее достаточно длинную часть, а также включать сосуды, подходящие по диаметру для анастомозирования;
— двигательная иннервация мышцы должна обеспечиваться одним нервом, входные ворота которого должны быть анатомически постоянными;
— взятие мышцы не должно сопровождаться значительными функциональными утратами и косметическими дефектами в донорской зоне;
— мышца должна иметь высокую сократимость, близкую к сократимости замещаемых мышц.
Последнее требование является исключительно важным в связи с тем, что сухожилия сгибателей пальцев кисти перемещаются на уровне канала запястья при полном сокращении мышц на расстояние 6—7 см. Исследования показали, что наилучшими характеристиками обладают тонкая мышца бедра, широчайшая мышца спины и большая грудная мышца. Это делает их основными донорскими источниками.
Описана успешная пересадка двух нижних порций передней зубчатой мышцы для восстановления активной оппозиции I пальца кисти после его тотальной ампутации и восстановления.
Основные принципы операций. Свободная пересадка мышцы считается оправданной только при наличии интактного двигательного нерва в воспринимающем ложе, ветвь которого можно использовать для реиннервации трансплантата. Для максимального уменьшения периода ре-иннервации пересаженной мышцы сшивать двигательный нерв следует как можно ближе к месту его входа в мышечное брюшко.
Понятно, что период ишемии трансплантата должен быть минимальным. Лучше, если он не превышает 2 ч, что требует продуманного и четкого выполнения микрососудистого этапа операции. Особое внимание следует уделять сохранению нормальной длины используемого участка мышцы, что позволяет рассчитывать на максимальное восстановление ее сократимости.
Для этого применяют анатомический метод, основанный на том, что перед выделением мышцы в донорской зоне ее переводят в состояние максимального расгяжения путем придания определенного положения конечности. Затем на ее поверхность накладывают единичные швы, расстояние между которыми составляет 5 см (рис. 15.3.1, а). Последующая часть вмешательства может завершаться полной реконструкцией поврежденной кинематической цепи (одноэтапная операция) или разделяться на два этапа.
Одноэтапная операция. После перенесения мышцы в воспринимающее ложе и фиксации ее проксимального конца пальцы кисти переводят в положение полного разгибания и одновременно вытягивают трансплантат до восстановления исходного расстояния между маркировочными швами (рис. 15.3.1, б). В этом положении сухожилия вшивают в мышцу и после восстановления сосудов и нервов фиксируют в положении релаксации, когда ее длина вновь уменьшается (рис. 15.3.1, в). Данный прием может быть использован и при несвободной пересадке мышц.
Существенным недостатком описанной выше техники является продолжительный период реиннервации пересаженной мышцы, а следовательно, и бездействия всей кинематической цепи. Следствием этого является фиксация периферического отдела мышцы, а также выделенных и вшитых в него сухожилий формирующимися рубцами. По этой причине з последующем иногда приходится выполнять тендомиолиз, эффективность которого не всегда велика.
Двухэтапная операция. В связи с критической ролью рубцов в хирургии сухожилий кисти двухэтапная операция особенно целесообразна при пластике ладонной группы мышц предплечья. В ходе первого этапа по методике, описанной выше, осуществляют пересадку мышцы с ее фиксацией к плотным тканям нижней трети сегмента либо к лучевой кости. Сухожилия сгибателей пальцев оставляют интактными.
После реиннервации мышцы и достижения (в ходе реабилитации) изометрических мышечных сокращений достаточной силы проводят второй этап операции. В ходе его подключают соответствующие сухожилия к дистальному концу мышцы.
В этом случае восстановленная кинематическая цепь позволяет начать реабилитационную программу в самые ранние сроки, а следовательно, и получить хороший функциональный результат.
Результаты операций. При расположении зоны шва нерва вблизи места входа в мышечное брюшко первые признаки активного сокращения мышцы могут появиться уже через 2 мес после трансплантации. Окончательные результаты могут быть оценены лишь в поздние сроки (через 2—3 года), на протяжении которых восстановление функции постепенно прогрессирует.
Исходы свободных пересадок мышц во многом определяются характером и тяжестью патологических изменений тканей воспринимающего ложа и других звеньев нарушенной кинематической цепи. Ограниченное число наблюдений пока не позволяет делать окончательные выводы. Тем не менее установлено, что после пересадки мышц в ложе сгибателей или разгибателей предплечья возможно восстановление полного объема движений пальцев с силой сокращения на уровне 50% от исходного.
Читайте также:


