Операции на венах верхних конечностей
Лекция № 3
Операции на сосудах (продолжение)
Микрохирургия сосудов
При диаметре артерии менее 5 мм обычная техника шва непригодна. У детей, имеющих небольшой калибр магистральных сосудов, во всех случаях используется микрохирургическая техника. Оперируют под операционным микроскопом, дающим увеличение в 6-40 раз. Калибр нити должен быть приблизительно в 100 раз меньше калибра сосуда. Пользуются атравматическими иглами, калибр которых в 3 раза превышает калибр синтетической нити. Поэтому на сосудах диаметром более 3 мм используют иглы калибром 150 мкм (нить 50 мкм), сосудах диаметром 1-3 мм иглы 100-130 мкм (нить 35-40 мкм). При диаметре сосуда менее 1 мм применяют иглы калибром 30-80 мкм с нейлоновой нитью соответственно 10-30 мкм. Для получения такой тонкой иглы на конец нити напыляют слой металла и заостряют его вручную под микроскопом. Наименьший диаметр сосуда, который можно сшить, 0,5 мм. Чтобы наложить анастомоз на сосуд диаметром 1 мм, требуется 6-8 узловых швов и около часа кропотливой работы.
1. используют двойные сосудистые зажимы, фиксированные на общем основании;
2. для остановки кровотечения из боковых ветвей мелкого сосуда применяют биполярный коагулятор, ток в котором находится между кончиками микрохирургического пинцета;
3. ножницы и иглодержатели снабжены пружинным или электрическим механизмом;
4. кресла, подлокотники и т.д.
Пластика сосудов
При невозможности сблизить концы поврежденной артерии прибегают к сосудистой пластике. На заре хирургии сосудов артерии пытались заменить трубками из различных материалов. Испытывались трубочки из слоновой кости, перьев птиц, стекла, серебра, магния, резины. Попытки эти оказались безуспешными из-за тромбоза трубок. Началом успешной пластики можно считать первое десятилетие XX века. В качестве заменителя артерии была предложена аутовена. Она была испытана в эксперименте Каррелем и успешно применена на практике Каррелем, Лексером и Леришем. Однако трансплантация вены не получила широкого распространения из-за неоправданных опасений, что тонкостенная вена, неприспособленная к высокому артериальному давлению, начнет расширяться и превратится в аневризму. В поисках необходимого материала остановились на использовании артерий, взятых от человека.
Если используются собственные сосуды, операция называется аутопластикой, если сосуды берутся от трупов – это гомопластика. Аутопластика артерией имеет ограниченное применение (глубокая артерия бедра, артерии ампутированной конечности). Для гомопластики артерии брались от трупа и подвергались лиофилизации, т.е. высушивались при температуре 60 0 в вакууме и хранились в ампулах. Перед операцией артерию извлекали и помещали на 30-40 мин в физиологический раствор. Такая обработка не полностью подавляла антигенные свойства трансплантата. Пересаженные артерии через несколько лет дегенерировали, тромбировались, аневризматически расширялись и разрывались.
В 1952 году американские хирурги сообщили об использовании для пластики сосудов пористых трубок текстильного производства, изготовленных из синтетических материалов. Толчком к этому послужило случайное наблюдение. Они обнаружили, что тяж шелкового шва, пересекающего полость желудочка сердца собаки, покрывался в течение нескольких месяцев блестящей пленкой микроскопических тромбов. На основании этого они пришли к решению: заменить дефект артерии протезом из материала тонкой сетчатой структуры. Такой протез должен отвечать следующим требованиям: быть химически нейтральным, проницаемым для живых тканей, способным к пассивной пульсации (эластичным), сохранять длительное время механическую прочность. Материалом для изготовления протезов стали синтетические нити из дакрона, тефлона, лавсана. Отечественный материал – лавсан – получил свое название от разработчика – Лаборатории высокомолекулярных соединений Академии Наук СССР.
Если соединяют концы поврежденной артерии напрямую, такая операция называется протезированием. Если же соединяют проксимальный и дистальный участки артерии в обход пораженного участка, такая операция называется шунтированием. Шунтирующие операции обычно применяются при заболеваниях сосудов. При них препятствующий кровотоку участок артерии не удаляется.
Однако синтетические протезы можно применять на сосудах калибром не менее 6 мм (8 мм). При меньших калибрах они тромбируются…
Поэтому в детской хирургии используется аутовена. Опасения, что вена будет растягиваться и превратится в аневризму, не подтвердились. В венозной стенке хорошо выражен коллагеновый каркас. Каллагеновая основа настолько прочна, что на разрыв вена оказывается прочнее артерии. Как показала практика, со временемстенка вены перестраивается. Этот процесс называется артериализацией вены. В качестве трансплантата берется v. jugularis externa? v. saphena magna, v. cephalica.
Операции на венах
В венозной системе конечностей различают глубокие и поверхностные вены. Глубокие вены сопровождают магистральные артерии, поверхностные идут независимо от артерий и широко анастомозируют между собой, образуя венозную сеть. Между поверхностными и глубокими венами также имеются многочисленные анастомозы, называемые коммуникантными венами. Первостепенное значение для венозного оттока имеет клапанный аппарат, препятствующий ретроградному току крови.
Поверхностные вены нижней конечности не обеспечивают полностью отток от поверхностных тканей. Часть крови оттекает из них по коммуникантным венам в глубокие вены. Коммуникантные вены нижних конечностей снабжены клапанами, которые препятствуют ретроградному току крови из глубоких вен в поверхностные. Поэтому нарушение оттока крови по поверхностным венам компенсируется глубокими венами, а нарушение оттока по глубоким венам (подколенной и бедренной) поверхностными венами не компенсируется. Следовательно, при патологии поверхностных вен нижних конечностей их можно удалять, а при нарушении оттока по глубоким венам (подколенной и бедренной) поверхностными венами не компенсируется. Следовательно, при патологии поверхностных вен нижних конечностей их можно удалять, а при нарушении оттока по глубоким венам (бедренной и подколенной) его следует восстанавливать.
Поверхностные вены верхней конечности развиты лучше, они обеспечивают отток крови от поверхностных тканей и частично от мышц. Коммуникантные вены не имеют клапанов, и кровь в них может течь в обоих направлениях. Поэтому нарушение оттока крови по поверхностным венам компенсируется глубокими венами, а нарушение оттока по глубоким венам (плечевой и подмышечной до места впадения v. cephalica) компенсируется поверхностными венами. Следовательно, при патологии поверхностных вен верхних конечностей их можно удалять, а при нарушении оттока по глубоким венам отток восстанавливается через поверхностную венозную сеть.
Восстановительные операции на венах
Общие принципы операций на артериях в равной мере относятся и к операциям на венах. Способность венозной системы конечностей к компенсации оттока через многочисленные анастомозы позволяет чаще прибегать к лигатуре как способу окончательной остановки кровотечения. Однако при повреждении таких крупных вен, как подколенная, бедренная, подключичная, могут наступить тяжелые нарушения венозного оттока. А перевязка подколенной вены может осложниться даже гангреной голени. Поэтому при повреждении крупных вен необходимы восстановительные операции.
Ввиду низкого венозного давления и малой скорости кровотока процессы тромбообразования в венах протекают значительно активнее, чем в артериях. В связи с этим даже незначительное сужение, возникающее при непрерывном обвивном шве, на венах неприемлемо. Шов должен быть узловым. Если сближение отрезков вены не вызывает затруднений, их перед наложением шва срезают косо. Таким образом избегают циркулярного сужения в месте соединения вен.
Потребность в протезировании магистральных вен возникает при их повреждении с диастазом. В качестве трансплантата используется аутовена, чаще большая подкожная. Поскольку диаметр восстанавливаемой вены обычно значительно больше, трансплантат формируют из нескольких отрезков v. saphena magna, которые после продольного рассечения сшивают друг с другом. Обычно достаточно трех отрезков, чтобы получить трансплантат нужного диаметра.
При заболевании глубоких вен с нарушением кровотока, как и при заболеваниях артерий, для восстановления магистрального кровотока применяются шунтирующие операции. Обычно это касается бедренной и подколенной вены. В качестве шунта используется большая подкожная вена. Центральная ее часть и место впадения в бедренную вену остаются нетронутыми, а периферическая выделяется, пересекается и вшивается в глубокую вену ниже уровня препятствия.
Когда назначается хирургическое вмешательство?
- прогрессирующая боль в ногах;
- усталость ног даже при небольших нагрузках;
- постоянная отечность ног;
- обширный варикоз, выпирание вен на ногах.
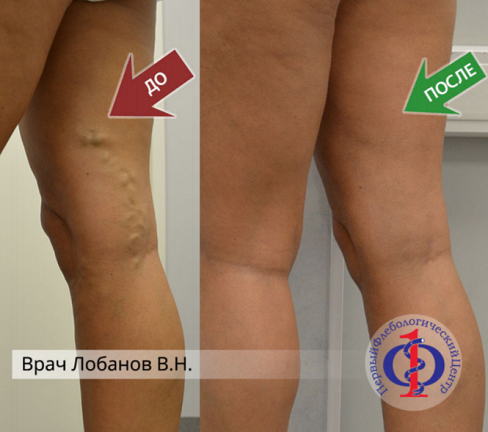
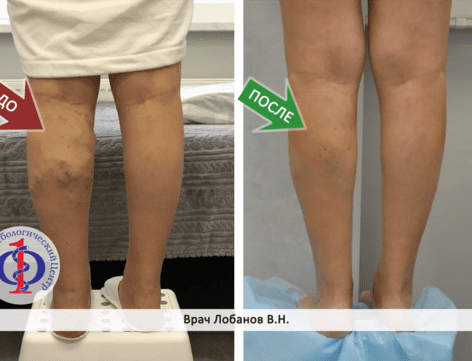
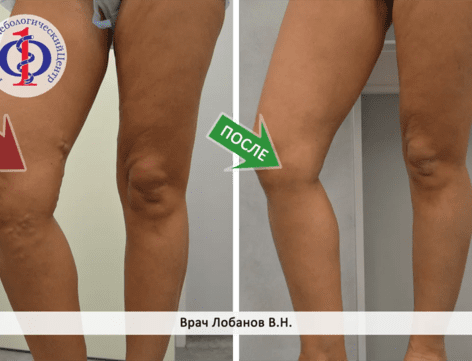
Операция устранит симптомы варикоза (боли, отеки, усталость ног) и, что важно, предотвратит дальнейшую деформацию вен, наладит венозный отток. Косметические дефекты, сопровождающие варикозную болезнь, также исчезают или становятся менее заметными после процедуры.
В современной медицине практикуются несколько методов лечения варикозной болезни хирургическим путем. Наш Центр применяет наиболее эффективные, малоинвазивные и проверенные из них - это лазерное удаление пораженной вены ЭВЛК и минифлебэктомия.
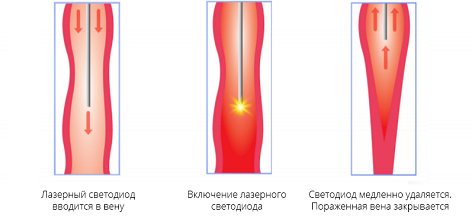
Лазерное удаление ЭВЛК применяется в странах Европы и в передовых клиниках России. Быстрый, безболезненный способ лечения варикоза без косметических дефектов и длительного восстановления. Операция проводится под местной анестезией путем введения лазерного световода в небольшой прокол на коже и лазерного воздействия на пораженный участок вены.
Минифлебэктомия тоже проводится с минимальной травматизацией кожных покровов, так как варикозно расширенная вена удаляется через микропроколы размером около 1 мм. Период восстановления после минифлебэктомии занимает меньше времени и проходит легче, по сравнению с устаревшими методами операционного вмешательства. После операции на коже практически не остается следов и шрамов.

Ориентировочная стоимость оперативного вмешательства при лечении варикозного расширения вен:
Лазерное удаление варикоза
Обращаем ваше внимание на то, что цены не фиксированные. Окончательная стоимость операции в каждом конкретном случае определяется только после консультации с врачом-флебологом, на основании результатов УЗИ и назначенных анализов.
Варикоз – болезнь, которая возникает неожиданно и зачастую спрогнозировать ее динамику невозможно: она может не беспокоить долгие годы, а может в одночасье стать причиной инвалидности или даже летального исхода. Поэтому держать недуг под контролем, безусловно, нужно. И если при очередном посещении флеболога вы услышите от врача, что необходима операция, значит, не стоит откладывать на потом.
- Надежное лечение.
Современные методики – далеко не нововведения. Все операции, включая минифлебэктомию и лазерное удаление ЭВЛК, применяются во всем мире уже не один год. Эти методики и их результативность хорошо изучены, существует научно подтвержденная статистика. Именно поэтому мы без сомнений рекомендуем подобные операции и проводим их в своем Центре. - Красивый результат.
Варикоз проявляется выступающими венами, телеангиоэктазиями. После операции косметические дефекты полностью исчезают или становятся менее заметными (зависит от стадии заболевания). Фактически, безболезненным и быстрым способом вы возвращаете своим ногам красоту и здоровье. И мы плавно переходим к третьему фактору ЗА операцию. - Здоровье ваших ног.
Удаление пораженной вены позволяет восстановить венозный отток в ногах, исчезают боль, тяжесть и другие досаждающие симптомы заболевания. При соблюдении рекомендаций врача в период восстановления, ведении здорового образа жизни и регулярном наблюдении у флеболога вы лишаете варикоз шансов на возврат.
2
Операция под местной анестезией
60 мин.
3
Пребывание в палате
- Получение выписки
- Рекомендации
60 мин.
Удаление варикоза за 3 часа, результат на всю жизнь!

- первую перевязку на следующий день после операции;
- вторую перевязку спустя два-три дня;
- через две недели после второй операции – осмотр у лечащего врача;
- шесть месяцев наблюдения у врача-флеболога (бесплатно) при необходимости.
Период восстановления потребует от пациента соблюдения ряда важных рекомендаций в будничной жизни:
- не поднимать тяжести;
- исключить физические нагрузки;
- ежедневно совершать короткие пешие прогулки;
- выполнять комплекс лечебных упражнений;
- исключить из рациона жирную, острую, соленую пищу, алкоголь;
- отказаться от курения;
- следить за весом;
- есть больше овощей и фруктов, особенно содержащих витамин С;
- в первые два месяца обязательно носить компрессионные чулки или специальный бинт.
Кроме того, мы рекомендуем впоследствии ежегодно посещать флеболога или сосудистого хирурга с профилактической целью.
- Главная
- О центре
- Новости
- Советы флеболога
- Варикоз и беременность
- Сравнение методов лечения
- Семь мифов о варикозе
- Восемь мифов о лечении варикозной болезни.
- Лечение варикоза лазером
- Лечение варикоза радиочастотой
- Минифлебэктомия
- Склеротерапия
- Кларивейн ClariVein
- Криосклеротерапия CLaCS
- Нетермальная абляция вен VenaSeal
- Главная
- О центре
- Новости
- Советы флеболога
- Варикоз и беременность
- Сравнение методов лечения
- Семь мифов о варикозе
- Восемь мифов о лечении варикозной болезни.
- Флебологи
- Лечение варикоза
- Лечение варикоза лазером
- Лечение варикоза радиочастотой
- Минифлебэктомия
- Склеротерапия
- Кларивейн ClariVein
- Криосклеротерапия CLaCS
- Нетермальная абляция вен VenaSeal
- Результаты
- Отзывы
- Цены
- Контакты
Профсоюзная, 104
- Вы здесь:
- Центр флебологии
![]()
- Заболевания вен
![]()
- Варикоз рук
![]()
- Удаление некрасивых вен на руках
Удаление некрасивых вен на руках
Не секрет, что многие, чаще всего молодые женщины недовольны внешним видом своих рук. Причиной этого являются крупные вены, которые эстетически смущают их обладательниц.
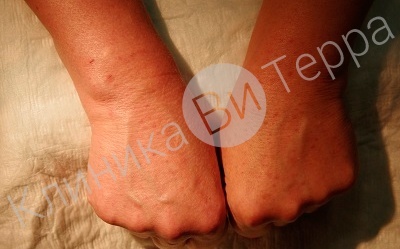
Некрасивые варикозно расширенные вены на обеих кистях
Наиболее частые места локализации расширенных вен — тыльная сторона кисти и предплечье. Пациентки встают перед выбором: либо мирится с наличием подобных вен, либо их удалить. Следует отметить, что функциональное расширение вен верхних конечностей для здоровья угрозы не несет. Удаляются вены на руках исключительно по эстетическим показаниям.
Хирургия или склеротерапия на руках, что лучше?
В настоящее время существуют три основных метода удаления вен на руках. Это компрессионное флебосклерозирование (склеротерапия), лазерная эндовазальная коагуляция радиалами Slim (ЭВЛК Biolitec), микрофлебэктомия по методу Варади.
Склеротерапия вен на руках
Во время склеротерапии в расширенный просвет вены вводится определенной концентрации склерозант в виде мелкодисперсной пены, после чего создается компрессия (сдавление) и просвет вены закрывается.
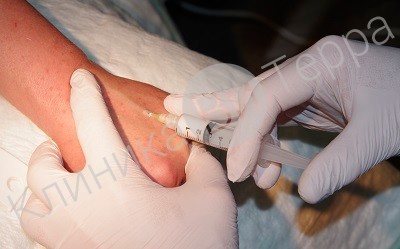
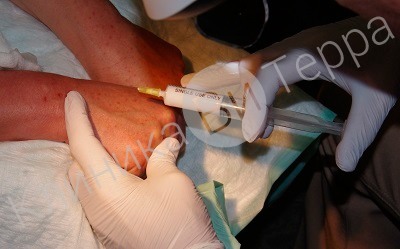
Так проводится сеанс пенной склеротерапии вен на руках
Данный метод чаще всего применяется для удаления небольших вен, как правило, на тыле кисти. Рассасывание склерозированных вен зависит от их диаметра, в среднем этот процесс занимает 1,5 - 2 месяца. Непродолжительное время (несколько дней) надо носить компрессию в виде специальных перчаток или рукава.
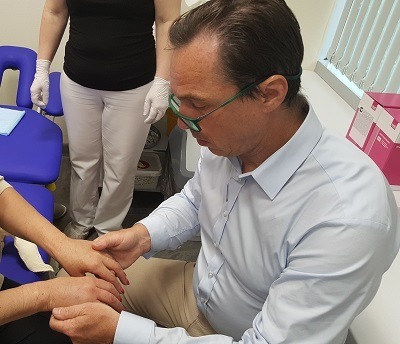
Осмотр на следующий день после склеротерапии рук
Эндовазальная лазерная коагуляция применяется для неизвитых вен с диаметром более 3 мм, как правило, на предплечье. После пункции вены иглой, в её просвет вводится лазерный световод Slim, создается инфильтрационная (местная) тумесцентная анестезия и импульсами лазера просвет вены полностью облитерируется. Стенки вены срастаются, а её остатки рассасываются. Косметический эффект заметен уже через 2-3 недели.
Микрофлебэктомия по методике немецкого профессора Варади применяется для значительно извитых вен, которые, к счастью, встречаются не так часто. Через микропроколы под инфильтрационной (местной) анестезией специальным инструментом удаляют измененные вены. После процедуры накладывается асептическая повязка и, на непродолжительное время, компрессия. Косметический эффект заметен через 2 недели, когда исчезнут небольшие синяки.

Счастливая пациентка после проведенного сеанса склеротерапии рук с профессором A.Flor
Учитывая практически полное отсутствие такого опыта в России, сотрудники Центра получили неоценимые знания в этой области флебологии и успешно применяют его на практике у наших пациентов.

После родов у меня на голени появилась выпуклая вена. Флеболог сказал: клапаны не работают, кровь застаивается, надо удалять.

Дело было в августе 2018 года. В частной клинике за консультацию врача и УЗИ вен обеих ног я заплатила 1500 рублей. Там же я узнала стоимость операции по удалению вены — еще 50 тысяч. Но денег мне стало жалко, и я сделала операцию по ОМС.
С тех пор прошел год, и вена меня пока что не беспокоит. В этой статье расскажу, как все прошло.
На момент операции мне было 29 лет. До этого серьезных проблем со здоровьем у меня не было, а опытом операций не могла поделиться даже бабушка. Кроме того, я боюсь боли и на приеме у стоматолога прошу сделать мне два укола. Поэтому операция по ОМС, особенно в обычной местной горбольнице, ассоциировалась у меня только с тем, что я видела в кино: 70-летние пациенты, ободранные больничные стены, падающая на голову штукатурка, общий санузел на этаже, хмурый медперсонал. Не скрою, мне было очень страшно.
Теперь, когда все прошло хорошо, я спокойнее отношусь к операциям и бесплатной медицине. Если среди читателей найдутся люди, которые боятся врачей не меньше меня, возможно, эта статья поможет им преодолеть свой страх и поправить здоровье за счет государства.
Направление на операцию
Дорога к операции за бюджетные деньги начинается в поликлинике, куда человек прикреплен. У меня она выглядела так: сначала я пришла к хирургу общей практики в поликлинике, он дал направление к сосудистому хирургу в больнице, сосудистый хирург дал направление на операцию и сам же прооперировал.
В моем случае все упрощалось за счет того, что поликлиника и больница находятся в одном здании. При них же работает консультативный центр с узкими специалистами: кардиологом, эндокринологом, маммологом, гастроэнтерологом, сосудистым хирургом и другими врачами. Поэтому, по сути, меня направляли из одного кабинета в другой.
Записаться к врачам у нас можно по телефону через регистратуру или на специальном сервисе Краснодарского края. Записывают не на определенное время, а на временной интервал: например, с 9 до 13. В это время нужно прийти и в порядке живой очереди пройти на прием. К хирургу общей практики в поликлинике я попала уже на следующий день, а записи к сосудистому хирургу пришлось ждать две недели.
Хирург в поликлинике посмотрел на заключение частного флеболога, пощупал вену и дал направление к сосудистому хирургу в консультативном отделении. Сосудистый хирург подтвердил диагноз частного коллеги: вену надо удалять. Если этого не сделать, со временем на ноге начнут появляться гниющие язвы, а внутри вены будут образовываться тромбы — в общем, приятного мало. Операция называется флебэктомией, и ее делают по ОМС.
А еще я была не готова морально. К моим страхам перед операцией добавлялось общественное мнение в лице родных, коллег и соседей. Они уверяли, что в местной больнице мне изуродуют ногу, поэтому на операцию непременно надо ехать в краевой центр, Краснодар (Москву, Нью-Йорк , нужное подчеркнуть). А еще в Геленджике есть шаман — он заговорит вену, и все будет отлично.
Попутно я нагуглила, что наркоз — вещь непредсказуемая, я могу уснуть и не проснуться. Поэтому время мне нужно было еще и затем, чтобы написать завещание и дать мужу ценные указания по поводу кремации.

Операцию назначили на 13 декабря. Через неделю после этой даты планировался новогодний корпоратив в другом городе, и я уже мысленно с ним попрощалась: пока я отойду от наркоза, пока мне снимут швы, пока я вернусь к привычной жизни. Все это приводило меня в состояние, близкое к панике.

Флебэктомию варикозно измененных вен делают по ОМС или за деньги. В 4-й сочинской городской больнице, где меня оперировали, деньги — это 54 тысячи рублей, на 10 тысяч дешевле, чем в частном медцентре, куда я обратилась сначала
Анализы перед операцией
Сосудистый хирург также выдал мне список анализов, которые необходимо сдать для операции:
- Общий анализ крови.
- Общий анализ мочи.
- ЭКГ.
- Флюорография.
- Анализы на ВИЧ и СПИД.
- Анализ на группу и резус-фактор крови.
- УЗИ вен.
С этим списком я пришла к участковому терапевту, которая дала мне все направления и объяснила, что в каком порядке делать. Это было примерно за месяц до операции.

Флюорографию я сделала в тот же день: так как поликлиника и больница в одном здании, я просто спустилась на один этаж в отделение рентгенологии, простояла час в очереди и полчаса погуляла по больничному скверу, пока ждала результаты. Кровь, мочу и ЭКГ я сдала на следующий день, это заняло примерно три часа. Почти все анализы были готовы через 3 дня, ВИЧ и СПИД — через 10 дней.
С УЗИ вен что-то пошло не так: до конца года все места оказались расписаны, и я на него не попала. Но сосудистый хирург меня успокоил: перед операцией все равно нужно будет еще раз делать исследование, поэтому сейчас за него можно не платить.
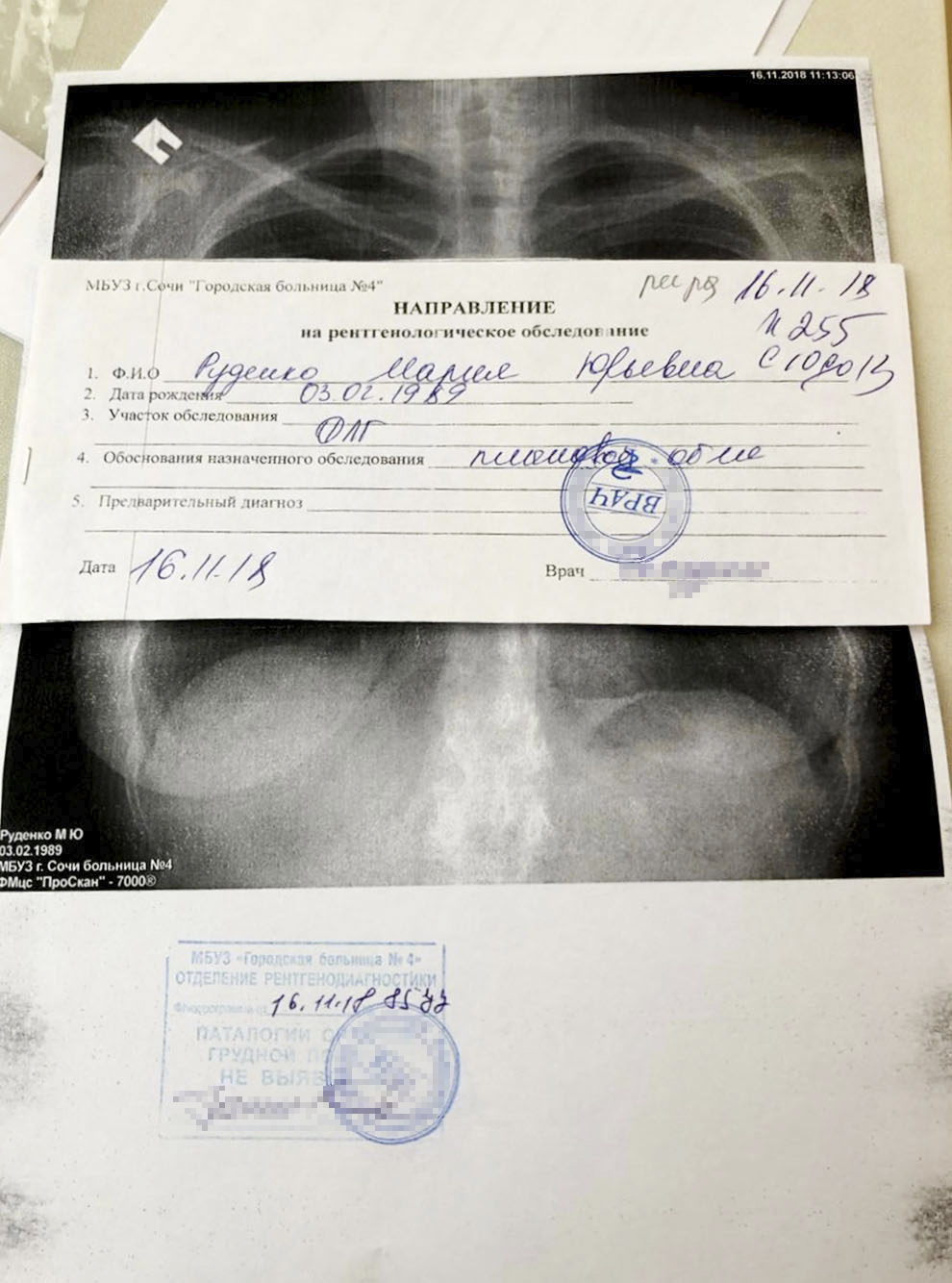 Результаты флюорографии и анализов крови |  |


Госпитализация
Я проверила завещание, купила подарки к Новому году и нарядила елку, а потом начала собираться в больницу. В сумку сложила документы, чулки, пижаму, полотенце, теплую шаль, зубную пасту, гель для душа, конфеты, кофе, термокружку, книгу и наушники. Забегая вперед, книжку можно было не брать, а с количеством конфет я погорячилась.
В приемном отделении обнаружилось, что я не взяла направление на операцию от хирурга общей практики в поликлинике. Я еще раз порадовалась, что все в одном здании: на улице +5 °C и дождь — типичная сочинская зима. В регистратуре поликлиники мне пошли навстречу и выдали талон на прямо сейчас. Проведя в очереди всего сорок минут, я получила заветный документ.
В отделении сосудистой хирургии мне открыли больничный на время пребывания в стационаре. Как мне сказали, на все уйдет 3—5 дней , но лишнее время никто меня держать в больнице не будет. Как только я окончательно приду в себя и ничего не будет угрожать здоровью, меня выпишут.

Обстановка в отделении отличалась от образа больницы, который сформировался в моем сознании благодаря кинематографу. Городскую больницу № 4 основали еще в 1960-х годах , но к Олимпиаде здание перестроили и модернизировали. Видимо, поэтому я не обнаружила ободранных стен, стонущих больных и решеток на окнах. Меня положили в палату на двоих с отдельным санузлом, шкафом, зеркалом, большой кроватью и кучей розеток и кнопок в изголовье. Было очень чисто и тихо.
 В палатах чисто и куча непонятных кнопочек и лампочек |  На каждого пациента — анамнез |
После госпитализации в палату пришел хирург и сообщил, что операция назначена на завтра на 11 утра и что мне даже можно съесть легкий ужин. Позднее меня навестил анестезиолог и сказал, что анестезия будет спинной — то есть я буду в себе, просто не буду чувствовать нижнюю часть тела. Я очень этому обрадовалась, потому что боялась наркоза — это когда человека выключают полностью. Появились шансы, что завещание мне не пригодится.
Обрадовалась я настолько, что позвонила маме. Она приехала и привезла картошку фри, капучино и сырный соус — судя по запахам из столовой, мне туда не хотелось. Легкий ужин состоялся в холле отделения. Но пришлось расходиться, потому что меня потерял хирург. Он искал меня для УЗИ. Мы изучили мои вены, а потом врач нарисовал на ноге разлиновку будущей операции и подробно объяснил, что мне предстоит.
Вкратце вот как я все поняла. В паху и на щиколотке делают лазером небольшие надрезы, около 2 см каждый. Варикозную вену прокалывают по всей длине и вытаскивают из разрезов, как струну. Операция малоинвазивная, то есть с минимальным вмешательством в организм и минимальными рисками. После операции нашла у себя 10 проколов и два небольших ожога от лазера — никаких швов и шрамов. Я о таких технологиях не знала, да и когда узнала, не верила, что в Сочи так действительно умеют. Простите, врачи.
Цель операции при варикозной болезни — нормализация кровотока по глубоким венам. Поэтому если операция по удалению варикоза показана, не стоит медлить с ее проведением, потому что чем раньше она проведена, тем быстрее наступит нормализация кровотока, улучшение или излечение других нарушений и осложнений варикозной болезни.
- При обширном варикозе;
- Если подкожные вены патологически расширенны;
- Если варикозное расширение подкожных вен сопровождается повышенной утомляемостью ног и отечностью;
- Если на лицо признаки нарушения оттока крови — ощущение тяжести, отеки, повышенная утомляемость ног даже без варикозного расширения поверхностных вен;
- Если присутствуют трофические нарушения кожи, которые не поддаются консервативному лечению (независимо от наличия или отсутствия варикозного расширения подкожных вен);
- Варикоз сопровождается трофическими язвами;
- При остром тромбофлебите варикозно расширенных вен.
- На поздней стадии варикозной болезни;
- При гипертонической болезни;
- При ишемической болезни сердца;
- При тяжелых инфекционных процессах;
- Пожилой возраст больного;
- Воспалительные процессы на ногах, экзема, пиодермия, рожистое воспаление и др.
- Не проводят операции при варикозе и во второй половине беременности.
Подготовка к операции по удалению вен абсолютно несложная:
- Примите душ;
- Полностью обрейте ногу, на которой будет проводиться операция;
- Перед операцией кожа ног должна быть здоровой и отсутствовать какие-либо гнойничковые заболевания;
- Если операцию планируется делать под общим обезболиванием, накануне операции назначают обязательные очистительные клизмы;
- На операцию приходите в просторной обуви и одежде;
- Если вы принимаете какие-либо лекарства, обязательно сообщите об этом вашему врачу;
- Во время операции могут быть использованы различные лекарственные препараты, и если вы имеет не переносимость или аллергию на какие-либо лекарства, особенно на новокаин и йодсодержащие вещества, обязательно сообщите об этом своему хирургу.
При хирургическом лечении варикозной болезни больные вены просто удаляют. Такая операция занимает около 1—2 часов. Удаление подкожных вен не мешает нормальному кровотоку и безопасно для организма, потому что через подкожные вены (а именно их и поражает варикоз), в норме протекает не более 10% крови. 90% венозной крови переносят глубокие и так называемые соединительные вены ног. Поэтому при удалении вен под кожей эти сосуды без труда берут груз кровообращения на себя. После операции остаются практически незаметные шрамики, всего 4—5 мм.
В случае выявления неправильно функционирующих клапанов вен, выполняется экстравазальная коррекция несостоятельных клапанов, с целью восстановления нормального оттока крови. После операции на венах требуется следовать некоторым рекомендациям, основная из которых — эластическая компрессия.
После операции пациенту рекомендуется круглосуточно на протяжении 1,5—2 месяцев использовать эластичный бинт или эластичные чулки. Дополнительно для восстановления функции прооперированных ног назначают венотонизирующие препараты.
Однако такие операции до сих пор сопровождаются высоким риском рубцевания. В последнее время разработаны методы, которые позволяют выполнить пластическую операцию на клапанах большой подкожной вены без иссечения вен. Эти операции при варикозной болезни очень эффективны, но до сих пор очень сложны и владеет ими небольшой круг специалистов.
После операции по удалению вен рекомендации будут различаться для каждого пациента — все зависит от степени варикоза у больного, наличия хронических заболеваний, общего состояния здоровья, а также от характера и объема операции. Поэтому после вмешательства на венах внимательно слушайте своего хирурга и следуйте его рекомендациям.
С первых часов после операции рекомендуется поворачиваться, сгибать ноги и т.д. А простое приподнимание конца кровати на 8—10 см значительно улучшает венозный кровоток.
На следующий день после операции при лечении варикозного расширения вен выполняется перевязка с применением компрессионного трикотажа или эластичного бинта на обе ноги от кончиков пальцев до коленных суставов. Разрешается ходить только после перевязки. Также после удаления вен рекомендуются лечебная физкультура и легкий массаж как профилактика тромбообразования.
7—10 суток после операции не следует заниматься аэробикой, гимнастикой или на велотренажерах, а также посещать сауну и баню. На 8—9 сутки снимают швы и назначают курс лечебной физкультуры и водных процедур. Эластичная компрессия необходима еще не мене 2 месяцев после освобождения от швов.
Особенно важны упражнения при варикозе для лиц пожилого возраста. Это идеальная профилактика послеоперационных осложнений — замедления венозного оттока крови и послеоперационных тромбозов. Возможно, для профилактики тромбообразования также назначат лекарственные препараты.
Косметический эффект после флебэктомии во многом зависит от стадии варикозной болезни, особенности самой венозной системы и наличия или отсутствия осложнений варикозной болезни. Так, на начальных стадиях варикоза размеры и количество рубцов можно свести к минимуму. Если варикозная болезнь запущена и сопровождается трофическими язвами, дерматитами и обширной пигментацией, эти косметические дефекты остаются даже после операции наряду с небольшими рубцами на местах разрезов.
Косметический эффект флебэктомии серьезно зависит и от индивидуальной предрасположенности к формированию рубцовой ткани. У одних даже при серьезном повреждении кожи формируются тонкие рубцы. У других даже при совсем незначительном повреждении есть предрасположенность к формированию грубого, выступающего над поверхностью кожи келлоидного рубца.
В последние годы все более широкое распространение получает метод минифлебэктомии (микрофлебэктомии).
Минифлебэктомия — это удаление вен через крохотные проколы кожи. Для выполнения этой процедуры не требуются серьезные надрезы, как для операции при варикозном расширении вен. В зависимости от стадии варикоза, для выполнения микрофлебэктомии может не потребоваться ни стационара, ни общего наркоза. Процедура минифлебэктомии может выполняться амбулаторно, при минимуме местной анестезии. Цена минифлебэктомии зависит от протяженности проблемного сосуда.
После удаления варикозно расширенных вен на ногах образуются синяки. Синяки сами проходят через 2—3 недели, а через 1—2 месяца практически никаких следов варикоза и операции не остается.
Если вам необходима консультация специалиста или квалифицированное лечение, рекомендуем Вам обратиться в нашу клинику!
Читайте также:




