Операции на сухожилиях шов сухожилий
Рис. 47. Иммобилизация кисти и пальцев после шва сухожилий сги бателей.

Рис. 48. Иммобилизация кисти и пальцев после шва сухожилий раз гибателей.
После сшивания сухожилий необходима иммобилизация. При повреждении сгибателей накладывается тыльный гипсо вый лонгет, как показано на рис. 47, на три недели; при по вреждении разгибателей — ладонная гипсовая шина (рис. 48), также на три недели.
Кожные швы снимают на 10—12-й день, через 2—3 суток после операции снимают верхние слои повязки.
В зависимости от течения раны начиная с 6-го дня разре шается 3—4 раза в сутки производить пассивные осторожные движения. Через 8—10 дней — уже активные легкие движения. Через 12—13 дней активные движения учащаются и увеличиваются в объеме. Через 21 день удаляется гипсовый лонгет, снимается капроновый шов, фиксирующий центральный конец сухожилия, и назначается активная гимнастика в сочетании с теплыми водяными ваннами.
Необходимо больного обучить следующей методике актив ных движений. Пальцами здоровой руки фиксируется основная фаланга пальца со сшитым сухожилием, при этом больной дол жен производить без особого насилия сгибание и разгибание в межфаланговых суставах. Овладев этой методикой, больные получают обычно хороший функциональный результат. Допол нительно следует назначить массаж, грязь, парафин.
Восстановление движений — процесс медленный, и оконча тельный результат сказывается через 6—12 месяцев.
Первичный шов сухожилий сгибателей на предплечье. На предплечье часто встречаются повреждения нескольких сухо жилий, нервов и сосудов. По локализации раны, по наличию тех или других функциональных нарушений и неврологических расстройств можно поставить диагноз повреждения соответ ствующих сухожилий, нервов и сосудов.
Обезболивание местное, внутрикостное или поперечного се чения, реже наркоз.
При обработке раны неопытный хирург может спутать кон цы перерезанного нерва с концами поврежденного сухожилия и испытать большие затруднения при их распознавании. Для ориентировки в поврежденных тканях ватными шариками, смо ченными в теплом физиологическом растворе, снимается кро вяной налет с поврежденных сухожилий и нервов, после чего отчетливо выступает разница в их цвете: сухожилия имеют пер ламутрово-блестящий глянцевато-желтоватый цвет, а нерв — матово-серый. Прежде всего дифференцируются перифериче ские концы сухожилий, глубоких сгибателей посредством натя гивания за конец сухожилия (глубокий сгибает среднюю и ног тевую фалангу, поверхностный же только среднюю фалангу).
Сложнее ориентироваться в центральных концах. Здесь важно выделить отдельно концы поверхностных и глубоких сги бателей. Какой центральный конец будет сшит с тем или дру гим периферическим концом, уже не имеет большого практи ческого значения. Для большей уверенности в работе опери рующий должен иметь перед глазами анатомические атласы и обязательно пользоваться ими.
После наложения швов на сухожилия глубоких сгибателей следует наложить шов на срединный нерв (см. стр. 99), а если поврежден локтевой нерв, то сшить и его.
После сшивания глубоких сгибателей поверхностные сгиба тели обычно приходят в соприкосновение и накладывать швы на них уже нетрудно.
Первичный шов сухожилий сгибателей на ладони и пальцах.
Шов этот является довольно трудным вследствие тесных ана томических соотношений. Сухожилия II — V пальцев на ладони располагаются среди плотных фиброзных образований, которые составляются из ладонного апоневроза и идущих от него к пястным костям фиброзных отростков. Расположение это имеет существенное значение, так как образующиеся сращения в об ласти сухожильного шва с неподвижными фиброзными образо ваниями часто делают неподвижным сшитое сухожилие. Еще в большей степени сказывается это в соотношении области пальцев. Здесь сухожилия помещаются в синовиальном влага лище, которое охватывается связками, образующими апоневро тический туннель; на уровне основной фаланги и проксималь ной фаланговой складки имеется сложное анатомическое соотношение глубокого и поверхностного сгибателя. Поэтому повреждения сухожилий в этой области, а равно операция сухожильного шва грубо нарушают сложную структуру сколь зящего механизма сгибателей.
В результате повреждения и последующей операции не редко здесь образуются сращения, затрудняющие подвижность.
При ранении ладони с повреждением сухожилий сгибателей в той или иной степени происходит их расхождение. Перифери ческие концы сухожилий уходят в дистальные отделы сухожильно-апоневротического туннеля. Чтобы вывести их в рану, следует сильно согнуть пальцы в межфаланговых и пястно-фа ланговых суставах и, как только покажется конец сухожилия, необходимо его взять на нитяную держалку, за которую удобно подтянуть сухожилие для наложения шва.
В случаях, когда ранение ладони происходит в средней и проксимальной частях и когда центральные концы сухожилий нередко уходят за карпальную связку, следует значительно расширить рану в проксимальном направлении и путем отда вливания мышц на предплечье и сгибания кисти в лучезапяст ном суставе обнаружить центральный конец сухожилия. Если при этом центральный конец сухожилия обнаружить не удается, надо частично или полностью рассечь карпальную связку и найти конец сухожилия, после чего связку сшить. После нало жения шва прикрыть червеобразной мышцей. Можно ограни читься швом только одного глубокого сгибателя, но лучше на ложить шов и на поверхностный сгибатель, тем более если концы его подходят один к другому.
Более сложным является наложение шва при повреждении сгибателей на уровне основной и средней фаланг. В этих слу чаях центральный конец сухожилия уходит на ладонь и для
того, чтобы его найти, надо произвести дополнительный раз рез на ладони. Здесь отыскивается и прошивается шелковой нитью центральный конец. Затем берется проводник Розова (рис. 49) и проводится из раны и на пальце по направлению к ладони, здесь к концу его привязывают шелковую нить с сухо жилием. Нить вместе с сухожилием протягивается в рану на пальце, и накладывается шов на сухожилие. В этих случаях концы поверхностного сгибателя отсекаются.
При ранениях сухожилий сгибателей между дистальной ладонной складкой и первой межфаланговой первичный шов сухожилий редко дает хорошие результаты. Поэто му лучше в этом месте его не накладывать, а огра ничиться наложением швов на кожу, а через 10—20 дней произвести раннюю тендопластику.
Первичный шов сухожилий разгибателей. При повреждении сухожилий разгибателей, как правило, накладывается первичный шов. Повреждение сухо жилий в области пястнофаланговых и межфаланго-

Про водник Розова.

Рис. 50. Шина Розова при отрыве сухожилия разгибателей в об ласти ногтевой фаланги.
вых суставов нередко сопровождается вскрытием сустава, за бота о последнем выступает на первый план. Необходимо про мыть сустав раствором риванола или фурацилина, зашить капсулу, а затем сшить и сухожилие, которое интимно связано с капсулой.
При повреждении на предплечье сухожилий разгибателей всех пяти пальцев и отводящих I палец необходимо расширить рану и разобраться в периферических и центральных концах сухожилий, а затем их сшить; точное знание анатомии этой области или пользование анатомическими атласами гаранти рует правильное сшивание концов сухожилий.
Подкожные разрывы сухожилий разгибателей пальцев. При
ударе по оси пальца иногда происходит разрыв сухожилия раз гибателя пальца в области второго межфалангового сустава. В этих случаях необходима длительная иммобилизация ногте вой фаланги в положении гиперэкстензии в течение 4—5 не дель. Для этого можно воспользоваться шиной Розова (рис.50).
Ранний вторичный шов сухожилий
Основным условием для раннего вторичного шва или ран ней тендопластики является гладкое заживание раны. Опера ция производится через 1,5—2 месяца после травмы. Иссе кается кожный рубец, производится расширение раны, и дальше операция производится так же, как и при первичном шве.
Повреждения ахиллова сухожилия
Повреждения ахиллова сухожилия могут быть открытыми и закрытыми, последние встречаются реже.
Ранения сухожилия могут быть частичными и полными. При открытых ранениях необходим шов сухожилия.
Положение больного на столе — на животе, ноги вы тянуты, под область голеностопного сустава положить валик, чтобы пальцы стопы слегка касались стола.
Обезболивание — местная, инфильтрационная анесте зия.
Техника операции. Для наложения шва на сухожилие необходимо расширить рану кверху и книзу. При частичном ранении расхождения концов сухожилия не происходит, но наложить швы на разрыв сухожилия необходимо.
При полном рассечении сухожилия концы его могут разой тись значительно, но в свежих случаях соединение концов про извести нетрудно. Периферический конец обычно обнаружи вается на месте, а центральный может отойти кверху на зна чительное расстояние.
Чтобы сблизить концы сухожилия, необходимо стопе при дать подошвенное сгибание и согнуть конечность в коленном суставе под тупым углом, т. е. подложить под голеностопный сустав валик больших размеров. Сшивать сухожилие можно простым матрасным швом.
Чтобы менее перетягивать ткань сухожилия и тем самым не ухудшить ее кровоснабжения, Г. Ф. Синяков рекомендует шел ковой нитью № 1 при помощи тонкой круглой иглы прошивать сухожилие на 0,5 см от конца, захватывая его неглубоко, за тем накладывать рядом другой стежок и нить затягивать; по лучается обвивной шов вокруг пучков сухожилия. На каждый конец перерезанного сухожилия таких швов накладывают по три: один на боковую поверхность справа, второй — слева и
третий — на заднюю поверхность ахиллова сухожилия
Одну нить центрального и другую периферического конца сухожилия берет хирург, две другие — его помощник, и нити завязываются, чтобы концы сухожилий плотно соприкасались
(рис. 51,6). Для того, чтобы в послеоперационном периоде

Рис. 51. Шов ахиллова сухожилия (по Г. Ф. Си някову).
а —наложение швов на разошедшиеся концы сухожилия; б — завязывание швов.
кон цы сшитого сухожилия не разошлись, центральный его конец на 4—6 см выше наложенных швов фиксируется шелковой нитью к коже.
После сшивания сухожилия при вышеупомянутом положе нии конечности на нее накладывается гипсовая повязка сроком на три недели. Когда гипсовая повязка "снимается, ногу осто рожно выпрямляют в коленном суставе и стопе придается лег кое подошвенное сгибание. Это положение фиксируется съем ным гипсовым лангетом еще на три недели. В течение этого периода назначают ванны, массаж и умеренную гимнастику. Через шесть недель лечение считается законченным.
Закрытые повреждения ахиллова сухожилия встречаются редко, появляются обычно после травмы или после резкого, внезапного подошвенного сгибания стопы в результате
быст рого сокращения икроножных мышц. Больные жалуются на боль в икроножной мышце, их беспокоит слабость ноги и неопорность переднего отдела стопы. Местно наблюдается при пухлость и впадина на месте разрыва сухожилия.
При наличии явных признаков разрыва следует предприни мать оперативное вмешательство, т. е. накладывать также пер вичный шов, как и при ранении ахиллова сухожилия.
Предупреждение ошибок и опасностей
1. Основной причиной ошибок, приводящих к грубым на
рушениям функции, является нечеткое знание топографической
анатомии сухожилий и нервных стволов.
2. Неполное применение в послеоперационном периоде функ ционального лечения.
Оперативные вмешательства на сухожилиях относятся к сложному разделу хирургии и связаны с анатомическими особенностями строения сухожилий (волокнистое строение, обильное кровоснабжение, наличие синовиальных влагалищ). Основные операции на сухожилиях направлены на восстановление целостности поврежденных сухожилий путем наложения швов (тенорафия) или пластического замещения дефектов.
Повреждения сухожилий делятся на следующие группы:
I. Закрытые повреждения:
а) подкожные разрывы;
б) вывихи сухожилия (встречаются крайне редко и в большинстве случаев в области наружной лодыжки – вывих сухожилия малоберцовой мышцы).
II. Открытые повреждения:
в) огнестрельные повреждения.
При хирургическом лечении повреждения сухожилий сгибателей и разгибателей пальцев имеются особенности, обусловленные тем, что сухожилия разгибателей лежат сравнительно поверхностно, на значительном протяжении не имеют сухожильных влагалищ и концы их при пересечении далеко не расходятся и это создает благоприятные условия для наложения первичного шва с хорошими функциональными результатами. Гораздо сложнее обеспечить восстановление функции пальцев при повреждениях сухожилий сгибателей, особенно в пределах синовиальных влагалищ.
В зависимости от сроков наложения сухожильные швы подразделяют на следующие виды:
1) первичный шов – накладывается в первые 24 часа после повреждения при выполнении ранней первичной хирургической обработки;
2) вторичный ранний – накладывается через 2-3 недели после повреждения, когда рана заживает первичным натяжением;
3) вторичный поздний – накладывается через 2-3 и более месяцев с момента травмы.
Первичный шов сухожилий, сгибателей может проводиться только в условиях стационара квалифицированным хирургом. Если этих условий нет, то целесообразнее ограничиться обработкой кожной раны, а шов сухожилий и нервов произвести через 2-3 недели в плановом порядке. Шов сухожилий разгибателей дает удовлетворительные функциональные результаты в 50-60 % случаев, а при сшивании сухожилий сгибателей – всего 20-30 %.
К.Ю. Джанелидзе (1936) сформулировал следующие требования для шва сухожилий, остающиеся неизменными до сих пор:
1) шов должен быть простым по технике выполнения;
2) шов не должен нарушать кровоснабжения сухожилия, для чего в шов необходимо захватывать минимальное количество сухожильных пучков, шов не должен разволокнять сухожилие;
3) шов должен обеспечивать гладкую, скользящую поверхность сухожилия;
4) шов должен быть прочным;
5) над сухожилием должно быть, по возможности, восстановлено фасциальное или синовиальное влагалище.
К настоящему времени предложено несколько десятков способов сшивания сухожилий. Многие из них не отвечают предъявленным требованиям.
Сшивание сухожилий производится шелком, капроном, нейлоном, а также танталовой проволокой диаметром 0,1 мм.
Иммобилизация конечности, пальцев на 2-3 недели является необходимым условием для прочного сращения с минимальным образованием рубцовой ткани. В последующем обязательно функциональное лечение.
Для улучшения функции мышц, при посттравматическом укорочении сухожилий выполняют операцию тенотомию – рассечение сухожилий, для их последующего удлинения. С этой целью применяют Z-образное рассечение сухожилий (по Байеру) или порционную тенотомию (по Вульпиусу).
Для замещения крупных дефектов сухожилий используют ауто-, алло- и иногда ксенопластику.
В заключение необходимо подчеркнуть, что операции на сосудах, нервах и сухожилиях относятся к специализированным операциям, требующим от хирурга высокой квалификации и знания ряда биологических законов.
Лекция 3
Тема: ОПЕРАЦИИ НА КОСТЯХ И СУСТАВАХ. АМПУТАЦИИ КОНЕЧНОСТЕЙ
Операции на костях
Операции на костях и суставах занимают одно из ведущих мест в травматологии и ортопедии. При выполнении оперативных вмешательств на костях и суставах необходимо придерживаться следующих принципов:
- выбор рационального доступа (вне прохождения сосудисто-нервных пучков, по межмышечным перегородкам);
- рациональное решение оперативного приема (экономное, бережное отношение к кости, надкостнице, суставным поверхностям, зонам роста костей и окружающим тканям);
- учет возрастных особенностей строения костей, суставов.
Наиболее распространенной операцией на костях является остеосинтез – соединение костных отломков при переломах. Показаниями для хирургического лечения перелома являются – открытые переломы, закрытые переломы с интерпозицией костных отломков, ложные суставы. Выделяют следующие виды остеосинтеза:
1. Экстрамедуллярный (накостный) – фиксацию отломков производят с помощью проволочных лигатур (костный бандаж), шурупов, металлических пластинок.
2. Интрамедуллярный (внутрикостный) – фиксацию отломков осуществляют путем введения в костномозговой канал металлических, полимерных или металлополимерных конструкций (спиц, гвоздей, штифтов). После сращения кости эти конструкции удаляются.
В зависимости от способа введения штифта различают:
- антеградный интрамедуллярный остеосинтез (штиф вводят со стороны проксимального отломка по направлению к линии перелома);
- ретроградный интрамедуллярный остеосинтез (штифт вводят в проксимальный отломок со стороны перелома, сопоставляют отломки и забивают штифт в обратном направлении).
Ряд хирургов для фиксации костных отломков вместо металлических конструкций используют костные трансплантаты. Различают экстра-, интра- и экстра-интрамедуллярную костный остеосинтез. Преимущества остеосинтеза с помощью костных трансплантатов – отсутствие необходимости в повторной операции для удаления фиксаторов и ускорение регенерации кости в области перелома. Однако недостаточная прочность трансплантатов вынуждает после операции осуществлять дополнительные способы иммобилизации конечности (гипсовая повязка).
3. Компрессионно-дистракционный – фиксация отломков осуществляется с помощью специальных аппаратов (Илизарова, Волкова-Оганесяна, Гудашаури, Калнберза). Принцип компрессионно-дистанционного остеосинтеза заключается в том, что с помощью спиц, проведенных через кость и закрепленных в кольцах или дугах аппарата, костные отломки можно приближать и разводить. Компрессия (сдавление) костных отломков ускоряет регенерацию кости и способствуют быстрому образованию костной мозоли. Дистракция (растяжение) костных отломков позволяет при необходимости удлинить конечность.
Кроме этого, применение компрессионно-дистракционных аппаратов дает возможность сразу после операции активно пользоваться конечностью, что является профилактикой развития атрофии мышц, контрактур в суставах, пролежней, т.е. тех осложнений, которые наблюдаются при наложении гипсовых повязок.
- аутопластика (использование тканей самого больного);
- аллопластика (использование костей, взятых у трупа, с предварительной консервацией);
- ксенопластика (применение костей животных);
- протезирование (применение полимерных материалов).
Резекция кости. При патологических процессах (опухоли, остеомиелит, деформация) выполняют резекцию кости – ее частичное иссечение. Различают следующие виды резекции кости:
1. По объему резекции – частичная (краевая), когда длина кости не изменяется.
- полная (сегментарная), когда происходит уменьшение длины кости.
- расширенная, вместе с костью удаляют окружающие мягкие ткани.
2. По технике – чрезнадкостничная (участок кости удаляют вместе с надкостницей).
- поднадкостничная ( при резекции кости надкостница сохраняется).
В зависимости от показаний и задач операции, резекция кости может быть окончательной (при удалении патологического очага) и временной (при выполнении оперативного доступа).
Остеотомия. Остеотомия (рассечение кости) – ортопедическая операция, которая применяется для исправления деформаций и удлинения конечностей. Иногда остеотомии выполняют с целью укорочения конечности или для получения трансплантата. Выделяют следующие основные виды остеотомий:
1. По показаниям –
а) коррегирующие – направлены на исправление врожденных или приобретенных деформаций конечностей.
б) удлиняющие – направлены на увеличение длины конечности.
2. По технике выполнения –
а) закрытую – производят через небольшой разрез мягких тканей, достаточных для введения остеотома.
б) открытую – производят после широкого обнажения кости. Открыта остеотомия позволяет визуально контролировать ход операции, однако она более травматична.
3. По месту выполнения: диафизарная, метафизарная, эпифизарная, подтвердительная, надмыщелковая.
4. По форме рассечения кости: косая, поперечная, лестничная, сфероидная, углообразная.
При выполнении остеотомии нужно учитывать два непременных условия:
- площадь соприкосновения поверхностей фрагментов кости должна быть максимальной, что важно для регенерации кости,
- должна быть обеспечена хорошая фиксация костных фрагментов в необходимом положении.
В настоящее время после выполнения остеотомий для удлинения конечности или исправления ее деформации фиксацию костных фрагментов производят с помощью компрессионно-дистракционных аппаратов.
Операции на суставах
Операции на суставах необходимо выполнять с учетом их анатомо-физиологических особенностей, легкой ранимостью и восприимчивостью к инфекции, а также с использованием оперативных доступов, щадящих околосуставные образования и связочный аппарат. На суставах выполняют следующие операции: пункцию, артротомию, артролиз, артрориз, артродез, артропластику, резекцию, пластику или замещение удаленных суставов.
Артротомия – вскрытие полости сустава. Выполняется с целью дренирования полости сустава при гнойно-воспалительных заболеваниях или с целью оперативного доступа для выполнения какой-либо операции на суставе.
Артролиз – операция направленная на иссечение фиброзных спаек в полости сустава. Показанием к операции является контрактура сустава. Операцию производят при сохраненных суставных поверхностях пораженных костей. Этапы операции: артротомия, рассечение спаек, установление суставных концов костей в правильном положении, помещение между ними лоскута жировой ткани, для предупреждения образования новых сращений. После операции наступает частичное восстановление подвижности сустава, однако возможны рецидивы.
Артропластика – операция, направленная на восстановление подвижности сустава, либо создание условий, препятствующих образованию анкилоза после резекции сустава. Артропластика на суставах руки более эффективна (они статистически менее нагружены), чем на суставах ноги. С появлением искусственных суставов интерес к классической артропластике значительно снизился. Однако в молодом возрасте эта операция иногда является операцией выбора. Этапы артропластики:
2. Разъединение суставных поверхностей по суставной щели, моделирование или создание формы костных концов близкой к нормальной конфигурации сустава.
3. Укрытие суставных поверхностей пластинкой широкой фасции бедра.
4. Иммобилизация конечности.
5. Разработка сустава.
Артродез – оперативное вмешательство, направленное на искусственное создание анкилоза (неподвижности сустава) в удобном для конечности положении. Показаниями для этой операции являются патологическая подвижность или разболтанность в суставе. Выделяют несколько способов артродеза:
1. Внутрисуставной – операция выполняется со вскрытием полости сустава и заключается в резекции суставных поверхностей или нанесении на них шероховатостей, соединение их с помощью шурупов, гвоздей с последующей иммобилизацией конечности в функционально выгодном положении.
2. Внесуставной – неподвижность в суставе создается без его вскрытия путем параартикулярного введения костного трансплантата или экстракапсулярной фиксации суставных поверхностей с помощью металлических пластинок.
3. Комбинированный – сочетание внутри- и внесуставного.
В настоящее время часто применяют компрессионный артродез, когда суставные поверхности фиксируются с помощью компрессионных аппаратов.
При ранениях, гнойных поражениях, туберкулезе, злокачественных новообразованиях суставов выполняется операция резекция сустава. В зависимости от объема удаления суставных поверхностей резекция сустава может быть:
- экономной, когда удаляются только хрящевые поверхности эпифизов;
- полной, когда удаляются суставные концы костей вместе с хрящами и синовиальной оболочкой.
В зависимости от техники выполнения выделяют:
- внутрисуставную или интракапсулярную резекцию, при которой вскрывается полость сустава;
- внесуставную или экстракапсулярную, когда полностью удаляют единым блоком эпиметафизы обеих костей вместе с капсулой без вскрытия полости сустава.
После выполнения резекции сустава развивается анкилоз. Однако, резекция сустава может быть и первым этапом операции эндопротезирования – пластики сустава. В настоящее время широкое распространение получили металлополимерные протезы различных суставов. Алло- и ксенотрансплантаты суставов используются редко.
Ампутация конечности
Ампутация конечности – это удаление ее периферической части на протяжении кости. Наряду с этим, периферический отдел конечности можно удалить, пересекая мягкие ткани на уровне суставной щели. Такая операция называется экзартикуляцией.
В мирное время 47 % ампутаций проводятся по поводу осложнений сосудистых заболеваний конечностей и 43 % – в связи с травмой. Показания для выполнения этой операции делятся на две группы:
– абсолютные (или первичные) показания, когда периферическая часть конечности нежизнеспособна, но протекающие в ней процессы нe угрожают жизни пострадавшего;
– относительные (или вторичные) показания, когда периферическая часть конечности жизнеспособна, но протекающие в пей процессы угрожают жизни пострадавшего.
Абсолютные (первичные):
1) некроз дистального отдела конечности, гангрена, вызванная окклюзией питающих сосудов, ожоги и обморожения IV ст.;
2) отрыв дистального отдела конечности при невозможности его реплантации. Следует учесть, что для реплантации конечности после полного ее отрыва, необходим ряд условий, включающих сохранение жизнеспособности тканей, особенно магистральных сосудов, квалификацию хирурга, возможность последующего наблюдения и т. д.;
3) повреждения тканей конечности, при которых на одном уровне наблюдаются сочетание трех компонентов:
а) раздробление кости или костей;
б) полный разрыв всех сосудисто-нервных пучков;
в) разрушение более 2/3 объема мышц.
Относительные (вторичные) показания:
1) анаэробная инфекция (газовая гангрена);
2) острое гнойное воспаление (например, гонит) с угрозой развития сепсиса;
3) хронический неепецифический (например, хронический остеомиелит) или специфический (туберкулез костей и суставов) воспалительный процесс, длительное время не излечивающийся и угрожающий амилоидным перерождением внутренних органов (печени, почек);
4) злокачественные опухоли тканей конечностей;
5) уродства конечностей и приобретенные деформации, не поддающиеся коррекции.
Сухожилие состоит из волокон, составляющих первичные пучки, между которыми лежат сухожильные клетки. Каждый пучок окружен соединительной тканью (эндотеноном), все сухожилие окружает более плотная оболочка (перитенон).
Тонкий слой рыхлой клетчатки, в котором располагается сухожилие с оболочками, называется паратеноном. Во всех этих образованиях отмечается густая кровеносная сеть, особенно в области перитенона. В последнем проходят сосудистые стволики, которые при операциях на сухожилиях необходимо щадить.
В области пальцев кисти и стопы, где сухожилия заключены в синовиальные влагалища, основные его сосуды проходят в складках влагалища, называющегося сухожильной брыжейкой (мезотеноном), которое располагается на внутренней поверхности сухожилий. Повреждение сухожильной брыжейки может привести к некрозу сухожилия.
Учитывая такое строение сухожилий, техника наложения сухожильных швов представляет собой большие трудности. Так, наложенные на концы сухожилия лигатуры нередко прорезаются, разволокняя их. При захвате в шов большого количества сухожильных волокон нарушается их кровоснабжение, а расположение узлов на поверхности сухожилия нарушает их скольжение.
Требования к швам сухожилий:
а) шов должен быть простым и технически легко выполнимым,
б) шов не должен существенно нарушать кровоснабжение сухожилия;
в) при наложении шва необходимо обеспечивать сохранение гладкой, скользящей поверхности сухожилия и ограничиться применением минимального количества нитей;
г) шов должен крепко удерживать концы сухожилий в течение длительного времени и не допускать их разволокнения.
По времени наложения различают:
первичные швы — накладывают в первые 24 часа после нарушения целости сухожилия при отсутствии признаков воспаления раны;
вторичные ранние швы — накладывают из первые 4—6 недель после повреждения тогда, когда кожная рана зажила;
вторичные поздние швы — накладывают через 6—8 недель после повреждения. В более поздние сроки прибегают к пластике сухожилия.
По способу наложения различают: швы с нитями и узлами на поверхности сухожилия: внутриствольные швы с узлами, погруженными между концами сухожилий; внутриствольные швы с узлами и нитями на поверхности сухожилий; комбинированные швы.
По месту наложения различают: швы сухожилий, расположенные вне синовиальных влагалищ: швы сухожилий, расположенные в синовиальных влагалищах.
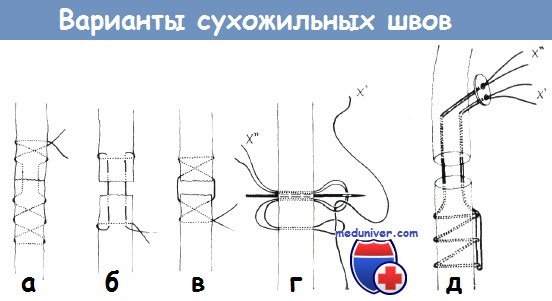
Сравнительное изображение различных способов сухожильного шва:
а) шов Буннелла с одной нитью,
б) способ Кирхмейера,
в) способ Изелена;
г и д) удаляемый шов Коша
Соединение сухожилий, расположенных вне синовиальных влагалищ. Концы разорванного сухожилия захватывают пинцетами, экономно отсекают до появления нормальной волокнистой структуры.
Способ Брауна. Подтянутые концы сухожилия заводят один за другой и сшивают боковыми П-образными швами.
Способ Литтманна. Если центральный отрезок сухожилия более толстый, чем периферический, и последний не слишком натянут, то центральный отрезок сухожилия рассекают пополам, между двумя его половинами помещается периферический конец. Накладывают отдельные сквозные П-образные швы, а свободные концы центрального отрезка подшивают к периферическому от резку сухожилия отдельными узловыми швами.
Способ Пульвертафта — применяют только в тех случаях, когда концы сухожилий не натянуты и могут быть сопоставлены на протяжении 3—4 см.
Через боковой разрез, произведенный на одном из концов сухожилия под углом 90°, проводят другой конец сухожилия, который затем через такой же разрез выводят на другую сторону. В местах разреза сухожилия фиксируются одно к другому отдельными узловыми швами. Метод чаще применяют при пересадках сухожилий.
Шов сухожилий, расположенных в синовиальных влагалищах:
Шов Ланге — накладывают одной длинной лигатурой, которой вначале прошивают лериферический конец сухожилия в поперечном направлении. В местах выхода лигатуры сухожилие прошивают продольно так. чтобы нити вышли в торце периферического конца. Затем лигатуры проводят продольно с торца центрального конца сухожилия и выводят на боковую поверх ность. Когда концы сухожилий адаптированы, нити завязывают на поверхности сухожилия. Этот шов хорошо адаптирует концы сухожилий, однако узел размещается на поверхности сухожилия, что мешает его скольжению.
Шов Кюнео — накладывают шов двумя прямыми иглами, надетыми на концы одной лигатуры. Отступив на 2—2,5 см от конца сухожилия, его прошивают одной иглой в поперечном направлении. Затем последовательно с двух сторон сухожилие прошивают в косом направлении так, чтобы стежки перекрещивались друг с другом. Место последнего выкалывания иглы должно находиться на краю плоскости, сечения сухожилия. Таким же образом накладывают шов на другой конец сухожилия, после чего нити завязывают.
Шов Баннелла — съемный внутриствольный шов с разгрузкой проксимального отрезка сухожилия. В качестве шовного материала используют тонкую хром-молибденовую или танталовую проволоку. Отступив 2—2.5 см от края проксимального отрезка, сухожилие прошивают в поперечном направлении. Под этот шов подводят вторую проволоку, за которую поперечный шов может быть извлечен из сухожилия после того, как прочно срастутся его концы. С помощью двух прямых игл проксимальный отрезок прошивают проволокой крест-накрест и выводят ее концы у края среза сухожилия. Этой же проволокой в продольном направлении (со стороны среза прошивают длинный отрезок сухожилия. Концы проволоки выводят из сухожилия под острым углом и проводят через кожу. Натянув концы проволоки до полной адаптации срезов сухожилия, их проводят через отверстие в пуговице и связывают на ней. Проволоку, с помощью которой будет удалена после сращения сухожилия фиксирующая его проволока, также выводят на кожу и закрепляют на другой пуговице. Для снятия шва отсекают фиксирующую сухожилие проволоку под пуговицей и вытягивают ее.
Сухожильные швы Блоха—Бонне и Розова малотравматичны и прочны. Они отличаются тем, что при первом из них нить после поперечного прошивания сухожилия проводят на плоскости его сечения крестообразно, а при втором — продольно.
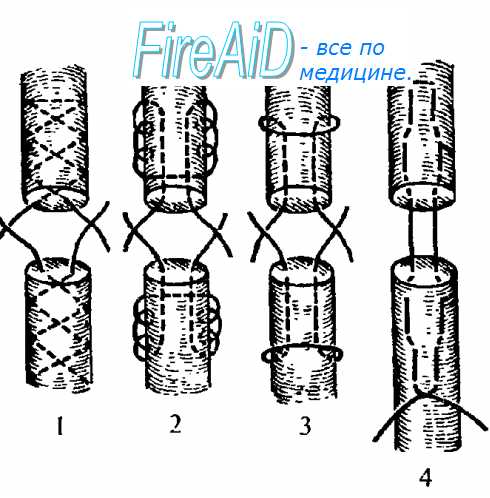
Виды внутриствольных адаптирующих швов сухожилия:
1 — по Кюнео;
2 — по Казакову;
3 — по Блоху—Бонне—Розову;
4 — по Ланге.
Читайте также:


