Несросшийся перелом и ложный сустав ладьевидной кости
При несросшихся переломах и ложных суставах ладьевидной кости наиболее распространенными являются следующие оперативные методы: костнопластические операции, субтотальный артродез запястья, резекция шиловидного отростка лучевой кости, эндопротезирование ладьевидной кости.
Впервые костную пластику кортикальным трансплантатом при лечении несросшихся переломов ладьевидной кости предложили в 1928 г Adam.s и Leon.ard В 1937 г Н M.atti использовал для костной пластики несросшихся переломов ладьевидной кости трансплантат из губчатой аутокости Отечественными ортопедами много сделано для разработки техники костнопластических операций при лечении переломов ладьевидной кости кисти [Ситен-ко М И , 1929; Приходько А К , 1936; Ховенко Н В , 1950; Аниси-мов В Н , 1968; Шелухин Н И , 1969; Кузьмин К П , 1969; Блохин В Н , 1969; Ашкенази А И , 1975].
Костная аутопластика кортикальным трансплантатом.
Показанием к этой операции является несросшийся перелом ладьевидной кости и ложный сустав давностью не более 1 '/г—2 лет Подвижность между фрагментами ладьевидной кости или отсутствует или выражена незначительно Абсолютными противопоказаниями к операции служат: асептический некроз одного из фрагментов ладьевидной кости, деформирующий артроз кистевого сустава III стадии, маленький (менее '/з) проксимальный отломок ладьевидной кости.
Положение больного на спине, кисть укладывают на приставном столике тыльной поверхностью кверху Обезболивание — наркоз.
Техника операции Разрез кожи S-образный длиной 8—10см Его начинают от основания II пястной кости, ведут через 1 in.terstylloidea и заканчивают на 4 см проксимальнее ее Венозные анастомозы идущие в поперечном направлении пересекают и перевязывают Через центр раны в косом направлении проходит сухожилие длинного разгибателя большого пальца Влагалище этого сухожилия рассекают продольно в проксимальном направлении на 3 см Сухожилие длинного разгибателя большого пальца крючком отводят в локтевую сторону, а сухожилие разгибателя II пальца в лучевую сторону Между ними рассекают капсулу кистевого сустава продольно в проекции кожного разреза.
Ассистент сгибает кисть, после чего становятся хорошо видны оба полюса ладьевидной кости При ревизии кистевого сустава устанавливают плоскость перелома ладьевидной кости Необходимо убедиться в отсутствии смещения между фрагментами и определить величину проксимального фрагмента Наиболее подходящим для пластики кортикальным трансплантатом являются случаи, где несращение локализуется в дистальной или средней третях ладьевидной кости Освобождают дистальную часть ладьевидной кости, для чего отсекают место прикрепления связок к бугорку ладьевидной кости В области тыльной поверхности бугорка ладьевидной кости от мягких тканей распатором освобождают поверхность размером 0,5x0,5 см (место введения трансплантата) Кисть максимально сгибают и отводят в локтевую сторону Этим положением достигается прочная фиксация отломков ладьевидной кости в правильном положении Можно дополнительно фиксировать кость, введя леватор к проксимальному ее полюсу.
Сверлом диаметром 3 мм со стороны освобожденной площадки на тыльной поверхности бугристости ладьевидной кости делают канал, проходящий через центр плоскости перелома в проксимальный фрагмент ладьевидной кости Ориентировочная длина канала 2,5 см В канал вставляют спицу-измеритель Делают прямую и боковую рентгенограммы кисти, по которым определяют правильность прохождения канала через оба отломка ладьевидной кости и определяют точно длину трансплантата.
Костный аутотрансплантат из бугристости большеберцовой кости размером 0,4x4 см берут по обычной методике Костный аутотрансплантат после предварительной обработки скальпелем плотно забивают в образованный канал Избыточный конец аутотрансплантата в области бугорка ладьевидной кости скусывают кусачками Листона Капсулу сустава ушивают кетгутом Накладывают наводящие швы на сухожильное влагалище длинного разгибателя большого пальца Рану зашивают наглухо Циркулярную гипсовую повязку накладывают от проксимальных межфаланговых суставов с фиксацией в положении отведения основной фаланги I пальца Кисть фиксируют гипсовой повязкой в положении разгибания 25—30° и лучевого отклонения 10° Средний срок фиксации 2,5—3 мес.
Костная аутопластика губчатым аутотрансплантатом.
Операция показана при несросшихся переломах и ложных суставах ладьевидной кости любой локализации Операция противопоказана при асептическом некрозе одного из фрагментов, а также при деформирующем артрозе кистевого сустава III стадии.
Положение больного, анестезия и оперативный доступ к ладьевидной кости те же, что и при пластике кортикальным трансплантатом.
Техника операции После вскрытия капсулы кистевого сустава производят ревизию сустава и определяют направление плоскости перелома ладьевидной кости На уровне плоскости перелома производят мобилизацию отломков кости, после чего приступают к обработке их соприкасающихся поверхностей Обработку можно производить острой ложкой Фолькмана, но лучше использовать для этого стоматологические цилиндрические и продольные фрезы В качестве привода применяют портативную бормашину.
1 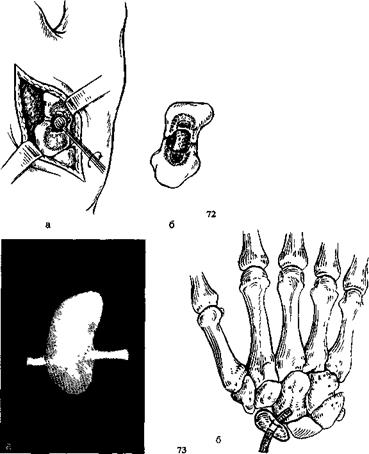
.
72 Костная аутопластика ладьевидной кости по Матти.
а—подготовка ложа, 6—трансплантат установлен.
73 Эндопротезирование ладьевидной кости.
Придав кисти положение разгибания и лучевого отведения, достигают плотной фиксации отломков ладьевидной кости Проводят трансартикуляр-ную стабилизацию кистевого сустава двумя спицами Рану послойно зашивают наглухо Иммобилизация гипсовой повязкой в среднем 3 месяца.
Ладьевидная кость — это одна из небольших костей запястья. Ее перелом чаще всего возникает при падении на отведенную руку. Симптомами перелома ладьевидной кости являются боль и отек в области тотчас выше основания большого пальца. Боль может усиливаться, когда вы попытаетесь взять что-либо пальцами или всей кистью.
Лечение переломов ладьевидной кости зависит от тяжести и локализации перелома и может быть как консервативным, так и хирургическим. Часть ладьевидной кости отличается плохим кровоснабжением, и перелом может в еще большей степени его нарушать, что осложняет процесс сращения перелома.
Лучезапястный сустав образован двумя костями предплечья — лучевой и локтевой, и восемью костями запястья. Кости запястья расположены в два ряда и образуют основание кисти. Каждый ряд состоит из четырех костей.
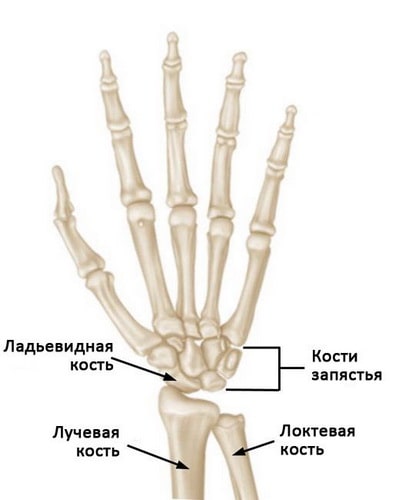
Нормальная анатомия кисти и лучезапястного сустава. Ладьевидная кость — это одна из небольших костей запястья.
Ладьевидная кость — это одна из костей запястья, расположенная со стороны большого пальца кисти и сочленяющаяся непосредственно с лучевой костью. Эта кость выполняет важную роль в обеспечении движений и стабильности лучезапястного сустава. Кость получила свое название благодаря вытянутой и изогнутой форме, напоминающей греческую ладью.
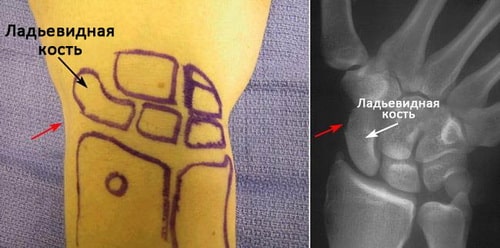
Локализация ладьевидной кости запястья. Красными стрелками отмечена область анатомической табакерки.
Переломы подразделяются в зависимости от выраженности смещения фрагментов.
- Переломы без смещения. При таких переломах фрагменты кости сохраняют свое правильное положение.
- Переломы со смещением. При этих переломах костные фрагменты смещаются, между ними может формироваться промежуток или они могут накладываться друг на друга.
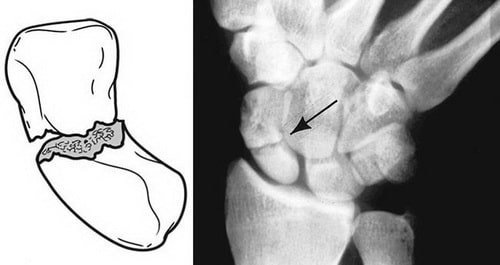
Перелом ладьевидной кости обычно происходит при падении на выпрямленную руку, когда вы приземляетесь с опорой на разогнутую кисть. При таком механизме травмы также может ломаться дистальный конец лучевой кости.
Подобные повреждения могут возникать при занятиях спортом или автомобильных авариях.
Переломы ладьевидной кости встречаются во всех возрастных группах, в т.ч. у детей. Специфических факторов риска или заболеваний, которые увеличивают вероятность таких переломов, не существует. В некоторых исследованиях показано, что использование специальной защиты при занятиях такими видами спорта, как роликовые коньки или сноуборд, снижает риск переломов в области лучезапястного сустава при травме.
Переломы ладьевидной кости обычно приводят к появлению боли и отека в области анатомической табакерки у основания большого пальца кисти. Боль может усиливаться при движениях в лучезапястном суставе и 1 пальце, либо когда вы пытаетесь что-либо взять кистью.
При отсутствии деформации лучезапястного сустава перелом ладьевидной кости может быть неочевиден. При некоторых переломах боль выражена незначительно, и перелом может быть пропущен или ошибочно принят за повреждение связок.
Боль, которая не проходит в течение нескольких дней после травмы, может быть признаком перелома. В таких случаях важно обратиться к врачу. Раннее и правильное лечение перелома ладьевидной кости позволяет предотвратить ряд возможных осложнений.

Симптомы перелома ладьевидной кости обычно локализуются в области анатомический табакерки у основания большого пальца.
В ходе осмотра доктор расспросит вас о состоянии вашего здоровья в целом и попросит описать ваши симптомы. Также он попросит вас рассказать об обстоятельствах вашей травмы.
Затем доктор осмотрит лучезапястный сустав. При большинстве переломов ладьевидной кости будет болезненность непосредственно в области этой кости, т.е. в анатомической табакерке. Также доктор обратит внимание на такие возможные признаки, как:
- Отек
- Кровоизлияния
- Ограничение движений
Рентгенография. Это основной метод диагностики переломов ладьевидной кости, позволяющий в т.ч. оценить смещение фрагментов. Также рентгенография назначается для исключения любых других переломов.
В некоторых случаях перелом ладьевидной кости не виден на рентгенограмме. Если доктор подозревает такой перелом, но не видит его на рентгенограмме, он может порекомендовать вам иммобилизацию лучезапястного сустава в течение 2-3 недель с последующей повторной рентгенографией. Нередко по истечении этого периода перелом ладьевидной кости становится виден на рентгенограмме. В течение всего этого периода вы должны носить гипс или брейс и избегать тех видов физической активности, которые могут усугубить возможную проблему.
Магнитно-резонансная томография (МРТ). МРТ позволяет получить более детальные изображения костей и мягких тканей запястья. Иногда МРТ позволяет увидеть перелом ладьевидной кости раньше, чем он становится виден на рентгенограммах.
Компьютерная томография (КТ). Это весьма информативный метод диагностики переломов, позволяющий более точно оценить в т.ч. характер смещения фрагментов ладьевидной кости. Информация, полученная при КТ, поможет доктору выбрать наиболее оптимальную тактику лечения.
Выбор метода лечения переломов ладьевидной кости определяется несколькими факторами:
- Локализация перелома в пределах кости
- Смещение фрагментов
- Давность травмы
Переломы дистального полюса. Переломы дистального полюса ладьевидной кости, т.е. ближе к основанию большого пальца, обычно хорошо срастаются в течение нескольких недель при соответствующей иммобилизации и ограничении физической активности. Эта часть ладьевидной кости хорошо кровоснабжается, т.е. здесь есть все условия для хорошего заживления перелома.
При таких переломах выполняется иммобилизация лучезапястного сустава и большого пальца кисти гипсовой или полимерной фиксирующей повязкой.
Сроки заживления перелома у разных пациентов могут быть разные. Процесс заживления контролируется повторными рентгенологическими или другими исследованиями.
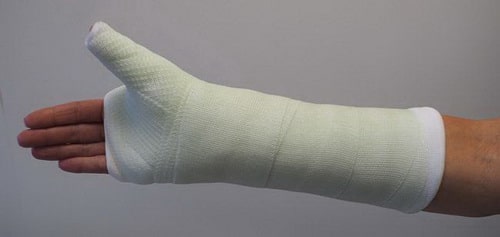
При некоторых переломах ладьевидной кости для удержания фрагментов на период их заживления выполняется иммобилизация, включающая предплечье, лучезапястный сустав и большой палец.
Переломы проксимального полюса. Если ладьевидная кость ломается в своей центральной части (талия) или ближе к лучевой кости (проксимальный полюс), сращение фрагментов может быть проблематичным в связи с не очень хорошим кровоснабжением этой части ладьевидной кости.
Иммобилизация в таких случаях может включать и локтевой сустав, чтобы максимально ограничить движения кости и стабилизировать фрагменты.
При переломе ладьевидной кости в области талии или проксимального полюса, либо при смещении фрагментов доктор может порекомендовать хирургическое лечение. Целью операции является восстановление нормального положения и стабилизация фрагментов с целью создания оптимальных условий для заживления перелома.
Репозиция. При операции в условиях анестезии доктор добивается восстановления правильного положения фрагментов. В некоторых случаях для этого выполняется небольшой разрез или используются специальные инструменты. В других случаях выполняется полноценный доступ и фрагменты репонируются под контролем глаза. Возможна репозиция фрагментов под контролем небольшой видеокамеры, называемой артроскопом.
Внутренняя фиксация. Для фиксации фрагментов в правильном положении до полного их сращения используются металлические конструкции — винты и/или спицы.
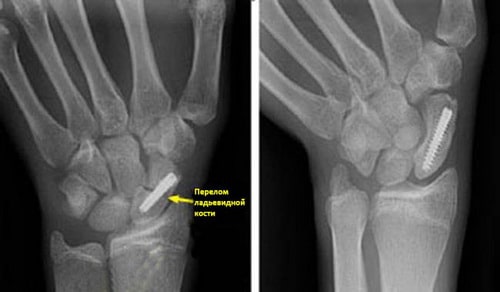
(Слева) На рентгенограмме представлен перелом ладьевидной кости, фиксированный винтом. (Справа) Эта рентгенограмма сделана через 4 месяца после операции. Перелом полностью консолидировался.
Место и размер доступа зависят от локализации перелома ладьевидной кости. Иногда для введения винта или спицы достаточно небольшого разреза. В других случаях необходим полноценный доступ, обеспечивающий адекватную репозицию фрагментов под контролем глаза. Разрез может выполняться по тыльной или ладонной поверхности запястья.
При определенных типах переломов мы применяем очень небольшие доступы (менее 1,0 см), через которые выполняют репозицию перелома и фиксацию его винтом в правильном положении. Такая операция выполняется под постоянным рентгенологическим контролем.
Кроме того, доктор может ввести в сустав небольшую камеру, называемую артроскопом, и визуализировать перелом на экране монитора. Такой метод помогает контролировать репозицию и фиксацию перелома и позволяет уменьшить объем хирургической травмы.
Сегодня ведется много исследований различных вариантов костных трансплантатов и костных заместителей, стимулирующих регенерацию костной ткани. Также ведутся исследования костных морфогенетических белков, участвующих в нормальных процессах перестройки костной ткани.
Костная пластика. В некоторых случаях может быть показана костная пластика в сочетании с внутренней фиксацией или без таковой. Костная пластика предполагает помещение здоровой костной ткани в область перелома. Она стимулирует регенерацию костной ткани и сращение перелома. Для забора костного материала можно использовать лучевую кость этого же предплечья или бедро.
Вне зависимости от выбранного метода лечения вам может быть рекомендовано ношение шины или гипса до 6 месяцев или до сращения перелома. В отличие от большинства других переломов переломы ладьевидной кости срастаются медленно. В течение всего периода заживления вы должны избегать следующих видов активности (если только это не разрешит доктор):
- Поднятие, перенос и другие манипуляции с грузами весом более 0,5 кг
- Броски/метание предметов этой рукой
- Занятие контактными видами спорта
- Лазание по деревьям
- Занятие такими видами деятельности, которые связаны с риском падения на кисть, например, катание на коньках или прыжки с трамплина
- Работа с тяжелыми или вибрирующими инструментами
- Курение (может замедлять или препятствовать сращению перелома)
У некоторых пациентов после перелома ладьевидной кости ограничиваются движения в лучезапястном суставе. Чаще всего подобная проблема возникает при длительной иммобилизации или более обширных вмешательствах.
На протяжении всего периода реабилитации необходимо уделять внимание сохранению движений в пальцах кисти. Доктор предложит вам комплекс упражнений или направит вас к физиотерапевту, который поможет вам максимально восстановить подвижность и силу лучезапястного сустава и кисти.
Несмотря на адекватно проводимое лечение и значительные усилия как со стороны врачей, так и самого пациента, полная функция лучезапястного сустава может так и не восстановиться.
В случаях несращения перелома ладьевидной кости доктор может рекомендовать операцию и костную пластику. Существует несколько вариантов такой костной пластики. В случаях ложных суставов могут использоваться костные трансплантаты, имеющие собственное кровоснабжение (васкуляризированные трансплантаты). При коллапсе (т.е. уменьшении размеров) фрагментов для восстановления формы кости могут использоваться структурные трансплантаты, например, из бедренной кости.
Наиболее эффективным методом лечения подобного состояния является костная пластика васкуляризированным костным трансплантатом до момента, когда разовьется выраженный коллапс кости или остеоартрит лучезапястного сустава.
Ложный сустав или аваскулярный некроз ладьевидной кости может вести к остеоартрозу лучезапястного сустава. Это состояние характеризуется изнашиваем и повреждением суставного хряща.
Симптомы остеоартрита включают:
- Боль
- Скованность
- Ограничение движений
- Боль при физической нагрузке
Лечение остеоартроза направлено в первую очередь на купирование симптомов заболевания. Это могут быть нестероидные противовоспалительные средства или безрецептурные анальгетики, фиксация лучезапястного сустава и отказ от видов активности, усиливающих боль в суставе. Иногда купирования болевого синдрома можно добиться за счет введения в сустав кортикостероида.
Если консервативное лечение оказывается неэффективным, доктор может порекомендовать операцию. Предложено несколько вариантов хирургического лечения остеоартрита лучезапястного сустава.
ХИРУРГИЧЕСКИЕ МЕТОДЫ ЛЕЧЕНИЯ НЕСРОСШИХСЯ ПЕРЕЛОМОВ И ЛОЖНЫХ СУСТАВОВ ЛАДЬЕВИДНОЙ КОСТИ КИСТИ
Вакарчук И.Г., Марин И.М., Горня Ф.И.
УДК 617. 576-089, 616-001.5, 617 (086,3)
Кафедра травматологии, ортопедии и ВПХ Государственного медицинского университета им “Н.Тестемицану” Республики Молдова
Переломы ладьевидной кости кисти занимают 1,2-3,9% из всех переломов опорно-двигательного аппарата и до 88% из переломов костей запястья (1,2).
Лечение несросшихся переломов и особенно достижение сращения при ложных суставах весьма проблематично. Наилучшие результаты получены при лечение несросшихся переломов ладьевидной кости открытым сопоставлением фрагментов с остеосинтезом шурупом (4,5,6,7) при условии достижения максимальной адаптации отломков (3).
Наш опыт (1978-1998 гг.) основан на лечение 181 больного в возрасте от 15 до 60 лет, с несросшихся переломом ладьевидной кости ( 41 больной ) и с ложным суставом ( 140 больных ). Перелом на уровне проксимальной треть выявлен у 58 больных, у 91 - в средней трети, у 32 - в дистальной трети. l - тип перелома был у 79 больных, у 68 - ll тип, lll тип - у 23 и тип lV-у 11 больных.
Деформирующий артроз кистевого сустава в предоперационном периоде был выявлен у 39,5%. Кистовидная перестройка одного или обеих фрагментов выявлены в 23,02%, а асептический некроз в 15,1%.
Мы произвели ряд палиативных и радикальных хируругических вмешательств.
Паллиативные хирургические вмешательства произведены в 22 (13,1%) случаях: У 8 - удаление проксимального фрагмента, только стилоидэктомия - у 8 и у 6 - моделирующую резекцию, после сращения многооскольчатого перелома. За последние годы сторонников отдельных паллиативных вмешательств стало меньше. Несращение отломков ладьевидной кости приводит к возникновению и нарастанию дегенеративно-дистрофических изменений из-за нестабильности в кистевом суставе.
Радикальных хирургических вмешательств произведено в 159 (87,85%) случаях. У 20 больных со смещением фрагментов, произвели открытое сопоставление и остеосинтез спицами. Сращение отломков ладьевидной кости наступило в 15 (75%) случаях. Еще меньше процент сращения при использование дистракционно - компрессионного метода лечения. Используя этот метод у 31 больного, сращение достигли только в 58,1% случаях. При изучении неудач этих методов часто выявляли возникший диастаз между фрагментами, что и заставило нас (И.Г. Вакарчук) разработать и изготовить стержневой аппарат маленького размера, которого легко накладывать и при необходимости легко удалить.
Стержневой аппарат, состоит из двух частей - стержнедержателей, изготовленных из неокисляемых сплавов и соединенных стяжкой-дистрактором, имеющим мелкую резьбу, что увеличивает диапазон дистракции - компрессии и четырех стержней.
Стержнедержатели имеют на боковых поверхностях с каждой стороны по две канавки для стабильной фиксации стержней, и прижимные зажимы.
Стержни изготовлены из спиц Æ 2,0мм., но лучше Æ 1,2мм, для меньшей травматизации мягких тканей. Сплав железа и титана придаёт им достаточную эластичность для максимальной адаптации фрагментов путем “управляемой” компрессии в аппарате, а их вязкость позволяет при маленьком диаметре фиксировать стабильно и исключает их перелом в костной ткани. Они снабжены на одном конце расплющением под ключ, а другой конец копьевидно заточен и снабжен резьбой, что обеспечивает легкое введение в костную ткань и исключает их миграцию.
Разработали методику открытого и закрытого внеочагового остеосинтеза ладьевидной кости кисти данным аппаратом.
Открытый остеосинтез фрагментов ладьевидной кости стержневым аппаратом наружной фиксации осуществляем следующим образом:
S - образным разрезом длиной 8 - 10см от основания 2 пястной кости проходит через “анатомическую табакерку” и продолжается проксимальнее межшиловидной линии. Венозные сосуды, которые проходит перпендикулярно кожному разрезу, перевязываем и пересекаем. Сухожилье длинного разгибателя перемещаем в лучевую сторону, а разгибатель ll пальца в локтевую сторону. Между ними разрезаем суставную капсулу. Ревизия сустава с определением место перелома и плоскость его прохождения, изменения в суставе. Удаляем рубцовую ткань, в проксимальный и в дистальный фрагменты вводим по 2 стержня с резьбой. Рану послойно ушиваем. Асептическую повязку на рану. Далее проводим Монтаж аппарата с металлическими стержнями. В первую очередь фиксируем основной стержень из проксимального и основной стержень из дистального фрагментов, приспосабливая максимально в канавку стержненесущих частей аппарата и фиксируя прижимными зажимами. В последующем, фиксируем в стержненесущие части прижимными зажимами стабилизирующие стержни, которые могут быть моделированы для более плотного прилегания в канавке из стержненесущей части.
С 5 - 7 дня, после спада отека мягких тканей, начинаем “управляемую” компрессию по 0,15 - 0,6мм в сутки, для максимальной адаптации фрагментов, которая подтверждается рентгенологически.
После сращения фрагментов, которое подтверждается R - логически удаляем стержневой аппарат и назначаем курс восстановительной терапии.
Аппарат позволяет путем “управляемой” компрессии максимально адаптировать фрагменты и одновременно сохранить движения пальцев и кисти на всем протяжение лечения. Этот аппарат был использован у 28 больных со сращением через 14 недель, в 89,28% (у 25 больных).
Свободную костную пластику использовали у 32 больных, со сращением в 87,5%.
У 35 больных произвели васкуляризированную костную пластику. Были использованы три метода васкуляризированой костной пластики:
1. Костную пластику перелома ладьевидной кости, мигрирующим костным трансплантатом из головки ll пястной кости, на базе тыльного сосудистого пучка (23 больных).
2. Костную пластику мигрирующим васкуляризованым костным трансплантатом, из дистального метафиза лучевой кости, на базе лучевого сосудистого пучка. Считаем использование магистрального сосудистого пучка нецелесообразным и поэтому эту операцию выполнили только у одного больного.
3. Использование костного трансплантата из дистального метафиза плечевой кости с реваскуляризацией (11 больных). Часто в состав этого трансплантата включаем участок кожи, который служит показателем кровоснабжения комплекса ткани (мониторинг).
Сращение перелома ладьевидной кости после васкуляризированой костной пластики достигнуто в 94,3% (у 32 больных).
Избирательный артродез произвели у 5 больных, в 80% после неудавшихся первичных хирургических вмешательств. Во всех случаях делали трехсуставной артродез с сохранением движении в лучезапястном суставе.
Артродез лучезапястного сустава произвели у 8 пострадавших, чаще всего при осложнении ложного сустава деформирующим артрозом лучезапястного сустава 111 ст. с восстановлением в послеоперационном периоде силы кисти.
1. У больных с несросшимся переломом ладьевидной кости кисти, без смещения фрагментов, закрытый остеосинтез стержневым аппаратом позволяет стабильно их фиксировать, сохраняя движении пальцев и кисти на всем протяжении лечения.
2. При несросшихся переломах или ложных суставах ладьевидной кости кисти со смещением отломков показано открытое сопоставление фрагментов с остеосинтезом стержневым аппаратом, который позволяет путем “управляемой” компрессии оптимально их адаптировать.
3. Васкуляризированая костная пластика улучшает кровоснабжение в очаге перелома и позволяет получить сращение фрагментов при асептическом неоартрозе или кистовидной перестройке одного или обеих фрагментов.
4. Ложный сустав ладьевидной кости и нестабильность кистевого сустава с дегенеративно-дистрофическими изменениями и деформирующим артрозом ll ст. является показанием для избирательного артродеза, а при lll ст. - артродез лучезапястного сустава.
1. Ашкенази А.И. Хирургия кистевого сустава//Москва, Медицина, 1990
2. Богоявлинский И.Ф. Переломы костей запястья.//Ленинград, Медицина,1972
3. Юмашев С.Г. Травматология и ортопедия//Москва, Медицина, 1995
4. Eddelond A., Eiken O.// Fractures of the scaphoid. Scand. J. surgery. 1995. N 9 p. 234-239.
5. Cooney W.P.// Nonunion of the scaphoid. Orthop. Traum. 1982. N 6
6. David P. Green.// Operative Hand Surgery. New York. 1988





Владельцы патента RU 2277879:
Изобретение относится к области медицины, а именно к травматологии и ортопедии при хирургическом лечении несросшихся переломов и ложных суставов ладьевидной кости запястья. Изобретение обеспечивает сращение переломов и ложных суставов ладьевидной кости запястья за счет создания оптимального кровотока в патологической зоне и предупреждает тромбоз имплантируемых сосудов. Способ лечения несросшихся переломов и ложных суставов ладьевидной кости запястья осуществляют путем выполнения доступа к зоне повреждения, выделения ближайшего к зоне перелома сосудистого пучка (тыльной запястной ветви лучевой артерии и вены) с окружающими периваскулярными тканями, его мобилизацию, формирования канала в ладьевидной кости, имплантации сосудистого пучка в канал кости и его фиксации. Новым в решении поставленной задачи является то, что имплантируют близлежащий сосудистый пучок с сохраненным кровотоком. 4 ил.
Предлагаемое изобретение относится к области медицины, а именно к травматологии и ортопедии, и может быть использовано при хирургическом лечении несросшихся переломов и ложных суставов ладьевидной кости.
Известен в хирургической практике способ лечения асептического некроза головки бедренной кости путем имплантации перевязанной артерии в зону некроза (1).
Наиболее близким к предлагаемому является лечение асептических некрозов полулунной кости, несросшихся переломов и ложных суставов ладьевидной кости методом имплантации сосудистого пучка (2).
Доступ к ладьевидной или полулунной костям и сосудистому пучку осуществляют через дугообразный разрез, начинающийся во втором межпястном промежутке, который отклоняют в лучевую или локтевую сторону соответственно проекции кости. В качестве сосудистого пучка для имплантации использовали вторую тыльную пястную артерию с сопровождающей веной. На уровне деления ее на собственно пальцевые сосуды пучок отсекают и дистальный конец его перевязывают. После атравматичного выделения сосудистого пучка в полулунной или ладьевидной кости по их оси просверливают канал диаметром 3-3.5 мм на глубину, определяемую по рентгенограммам. После этого специальным проводником погружают сосудистый пучок в канал и фиксируют нитью, прошивая ее через кожу. Рану послойно зашивают и накладывают гипсовую шину.
Однако указанные способы обладают существенными недостатками, а именно:
1. При имплантации перевязанного сосудистого пучка не исключен риск развития тромбоза.
2. Перевязка и пересечение имплантируемого сосудистого пучка лишает кровоснабжения ранее питаемую им зону.
3. Для имплантации используют сосуды малого калибра, которые не способны осуществить реваскуляризацию крупного сегмента.
4. При имеющемся обширном рубцовом процессе и отсутствии вследствие оперативных вмешательств подходящих сосудов не всегда возможно выполнить реваскуляризацию известными способами.
Исходя из существующего уровня технологий лечения несросшихся переломов и ложных суставов ладьевидной кости запястья была поставлена задача: достичь сращения перелома ладьевидной кости запястья за счет создания оптимального кровотока в патологической зоне и предупредить тромбоз имплантируемых сосудов.
Поставленную задачу решают следующим образом.
Способ лечения несросшихся переломов и ложных суставов ладьевидной кости кисти осуществляют путем выполнения доступа к зоне повреждения, выделения ближайшего к зоне перелома сосудистого пучка (тыльной запястной ветви лучевой артерии) с окружающими периваскулярными тканями, его мобилизацию, формирование канала в ладьевидной кости, имплантацию сосудистого пучка в канал кости и его фиксацию. Новым в решении поставленной задачи является то, что имплантируют близлежащий сосудистый пучок с сохраненным кровотоком.
Поясняем существенные отличительные признаки предлагаемого способа.
Имплантация близлежащего сосудистого пучка с сохраненным кровотоком обеспечивает эффективную реваскуляризацию, поскольку имплантируемый участок сосудистого пучка не подвергается травме по типу перевязки, провоцирующей, как правило, внутрисосудистый тромбоз (3). Больший диаметр сосудов и большее количество периваскулярных тканей создают адекватную реваскуляризацию, что способствует усилению процессов репаративной регенерации костной ткани.
Проведенные патентные исследования по подклассам А 61 В 17/56 и анализ научно-медицинской информации, отражающей существующий уровень лечения ложных суставов и несросшихся переломов ладьевидной кости кисти, не выявили технологий, идентичных предложенной. Таким образом, предлагаемый способ лечения повреждений костей кисти является новым.
Взаимосвязь и взаимодействие существенных приемов предлагаемого способа обеспечивают достижение нового технологического и медицинского результата в решении поставленной задачи, а именно достичь сращения отломков костей в зоне ложного сустава и несросшегося перелома ладьевидной кости запястья за счет создания оптимального кровотока в патологической зоне и предупреждения тромбоза имплантируемых сосудов. Таким образом, предложенное техническое решение имеет изобретательский уровень.
Предлагаемый способ лечения несросшихся переломов и ложных суставов ладьевидной кости кисти является промышленно применимым в области практического здравоохранения, так как может быть воспроизведен неоднократно и не требует исключительных средств для осуществления.
Сущность предлагаемого способа заключается в следующем.
В проекции ладьевидной кости запястья выполняют доступ к сосудистому пучку, а именно запястной ветви лучевой артерии и вены осуществляют мобилизацию сосудистого пучка. Затем осуществляют мобилизацию запястной ветви лучевой артерии и вены. В продольном направлении перпендикулярно зоне ложного сустава в ладьевидной кости с помощью сверла формируют канал в диаметре, на 2 мм превышающий диаметр сосудистого пучка. С помощью стальной проволоки, проведенной через этот канал, сделан продольный распил. Приоткрыв образовавшуюся костную крышку, в канал погружают сосудистый пучок с периваскулярными тканями и сохраненным кровотоком. Костную крышку закрывают (см. приложение к описанию фиг.1). Рану послойно ушивают наглухо. Иммобилизация гипсовой шиной от локтя до пястно-фаланговых суставов. Через 5 месяцев костная мозоль хорошая, структура кости восстановлена, больной пользуется конечностью, объем движений в кистевом суставе близок к норме. Больной трудоспособен. Сущность предлагаемого способа поясняется клиническим примером.
Больной Ш., 20 лет. Поступил в клинику НЦ РВХ СВНЦ СО РАМН через 8 месяцев после получения травмы с жалобами на боли в области лучезапястного сустава, ограничение движений: разгибание - 10 градусов, сгибание - 15 градусов, лучевая девиация - 5 градусов, локтевая девиация - 5 градусов. В течение 8 месяцев лечился амбулаторно в условиях травмпункта.
Диагноз: Ложный сустав ладьевидной кости левого запястья, асептический некроз проксимального костного фрагмента ладьевидной кости (см. приложение к описанию фиг.2). В качестве сосудистого пучка для транспозиции использовали тыльную запястную ветвь лучевой артерии с сопровождающими венами и периваскулярными тканями. Выполнен S-образный разрез длинной 6 см в проекции ладьевидной кости и сосудистого пучка. Тыльная запястная ветвь лучевой артерии, вены и периваскулярные ткани мобилизованы. В продольном направлении, перпендикулярно зоне ложного сустава, в ладьевидной кости сформирован канал, в диаметре на 2 мм превышающий диаметр сосудистого пучка. С помощью стальной проволоки, проведенной через канал, сделан продольный распил. Приоткрыв образовавшуюся костную крышку, в канал погружен сосудистый пучок с периваскулярными тканями и сохраненным кровотоком. Костная крышка закрыта, рана послойно ушита наглухо. Иммобилизация гипсовой шиной от локтя до пястно-фаланговых суставов.
Через 5 месяцев костная мозоль хорошая, структура кости восстановлена, больной пользуется конечностью, объем движений в кистевом суставе близок к норме. Разгибание - 50 градусов, сгибание 55 градусов, лучевая девиация - 20, локтевая девиация - 25 градусов. Проходимость сосудистого пучка сохранена (см. приложение к описанию фиг.3, 4). Пациент вернулся к своей профессии слесаря-сборщика летательных аппаратов.
Способ лечения несросшихся переломов и ложных суставов ладьевидной кости запястья, включающий оперативный доступ, выделение ближайшего к зоне повреждения артериовенозного пучка с окружающими периваскулярными тканями, его мобилизацию, формирование канала в ладьевидной кости, имплантацию сосудистого пучка в канал кости и его фиксацию, отличающийся тем, что в сформированный канал вводят проволоку, с ее помощью делают продольный распил с образованием костной крышки, в него погружают мобилизованную тыльную запястную ветвь лучевой артерии с сопровождающими венами и периваскулярными тканями с сохраненным кровотоком, закрывают костную крышку.
Читайте также:


