Неэпителиальные опухоли мягких тканей
Неэпителиальные доброкачественные опухоли прямой кишки встречаются редко и в общей сложности составляют около 3 % всех доброкачественных опухолей толстой кишки.
Гладкомышечные опухоли толстой кишки (лейомиомы и лейомиосаркомы) составляют по отношению к доброкачественным и злокачественным новообразованиям этого органа 0,2—0,4 %.
Патогенез и патологическая анатомия. Источником развития лейомиомы могут быть гладкие мышцы внутренних органов (желудочно-кишечный тракт, бронхи, матка, яичники), стенок сосудов. Лейомиомы возникают в любом возрасте у лиц обоего пола, чаще в возрасте 30-50 лет.
Макроскопически опухоль представляет собой четко отграниченный узел плотной консистенции, окруженный слегка склерозированными тканями, что создает впечатление инкапсуляции. Размеры опухоли самые различные, но не более 5 см (в желудочно-кишечном тракте, в коже), но в забрюшинном клетчаточном пространстве, средостении легко могут достигать 15—20 см.
Микроскопически лейомиома состоит из опухолевых мышечных клеток веретенообразной формы, которые собираются в пучки, идущие в различных направлениях.
Источники развития лейомиосарком те же, что и у лейомиом. Пол и возраст значения не имеют. Протекает крайне злокачественно: обычно возникают ранние гематогенные метастазы, рецидивы после удаления редки.
Макроскопически опухоль имеет форму узла диаметром 15— 20 см и более. Поверхность разреза пестрая ввиду наличия очагов кровоизлияний, участков некроза и расплавления тканей.
Микроструктура разнообразна. Типичные лейомиосаркомы характеризуются большим сходством с лейомиомами. Лишь при исследовании периферических отделов становится очевидным инфильтрирующий рост опухоли, которая не отодвигает ткани, как лейомиома, а инфильтрирует и разрушает их.
Возникновение лейомиосарком вследствие озлакочествления зрелых опухолей в большинстве случаев не наблюдается, однако возможны исключения.
Клинические проявления доброкачественных и злокачественных гладкомышечных опухолей очень сходны и мало отличаются друг от друга. Для этих образований характерен следующий симптомокомплекс: болевой синдром, примесь крови и слизи в кале, чувство дискомфорта и инородного тела в области прямой кишки и заднего прохода, похудание, а также запор. Таким образом, клинические признаки этих опухолей также мало отличаются от клинических проявлений доброкачественных и злокачественных образований толстой кишки.
Дифференциальная диагностика гладкомышечных опухолей толстой кишки в предоперационном периоде представляет большие трудности. На основании комплекса диагностических методов (пальцевое, эндоскопическое, рентгенологическое, ультразвуковое исследования, биопсия) правильный предоперационный диагноз удается установить лишь у небольшого числа больных.
Для лейомиом характерны в большинстве своем небольшой размер опухоли (до 5 см), плотноэластическая консистенция, довольно
четкие границы и отсутствие инфильтративного роста, подвижность по отношению к окружающим органам и тканям.
Для лейомиосарком характерен большой размер опухоли (15-20см и более), границы образования не дифференцируются, опухоль практически не смещаема из-за выраженного внекишечного компонента, часто вовлекается слизистая оболочка кишки с образованием участков изъязвления и гиперемии.
Наиболее достоверные и информативные данные для дифференциальной диагностики лейомиом и лейомиосарком получены при ультразвуковом исследовании, особенно при использовании эндокишечного датчика.
Для лейомиом характерны следующие рентгенологические признаки: центральный или краевой дефект наполнения с маловыраженным внутрипросветным компонентом, округлой формы с четкими границами, слизистая оболочка над образованием не изменена.
При лейомиосаркомах выявляются следующие рентгенологические признаки: большой размер (более 10 см), резкий переход контура дефекта наполнения в неизмененные отделы прямой кишки, неровность или нечеткость контура дефекта наполнения и признаки прорастания в слизистую оболочку кишки, что проявляется обрывом складок, потерей эластичности.
Микроскопическое исследование, к сожалению, не всегда может дать четкий ответ о злокачественности лейомиомы.
Лечение
При небольших лейомиомах прямой кишки (до 1,5 см) операцией выбора является электроэксцизия опухоли чрез эндоскоп. При крупных образованиях (до 5 см) нижнеампулярного отдела прямой кишки показана органосохраняющая операция с использованием трансанального или промежностно-анального доступа, при расположении в ректовагинальной перегородке — трансвагинально. Наличие лейомиомы большого размера (более 5 см) является показанием к полостным операциям — передней и брюшно-анальной резекций прямой кишки.
При лейомиосаркомах выбор способа оперативного вмешательства определяется степенью злокачественности опухоли и ее локализацией. Возможно выполнение брюшно-промежностной экстирпации, брюшно-анальной и передней резекций прямой кишки. Наличие лейомиосаркомы высокой степени злокачественности служит показанием к экстирпации прямой кишки независимо от уровня расположения опухоли.
Прогноз при лейомиомах достаточно благоприятный. Частота рецидивов в пределах 25 %, индекс малигнизации 20 %. 5-летняя выживаемость пациентов в среднем составляет 85 %.
При лейомиосаркомах частота рецидивов несколько выше — 30 % и значительно ниже результаты 5-летней выживаемости, которая в среднем составляет 60-70 %.
Из неэпителиальных опухолей липомы встречаются чаще всего. Распознают их при эндоскопическом исследовании по характерному желтоватому просвечиванию через неизмененную слизистую оболочку. Они мягкой консистенции с гладкими округлыми контурами. Обычно липомы не имеют тенденции к росту и не подлежат лечению. Однако при больших размерах, которые могут привести к нарушению пассажа по толстой кишке, необходимо хирургическое лечение.
Карциноид — аргентаффинома, опухоль, происходящая из диффузной нейроэндокринной системы желудочно-кишечного тракта. Заболевание наблюдается весьма редко — менее 0,5 % случаев. Локализация карциноида чаще всего в червеобразном отростке, однако небольшие образования обнаруживаются в дистальных отделах толстой кишки. При аппендикулярном карциноиде типичный для других локализаций этой опухоли карциноидный синдром (тахикардия и покраснение кожи верхних отделов туловища) почти не наблюдается.
Патоморфология
Карциноид состоит из однотипных клеток с однотипным ядром. Опухоль бывает одиночной, редко множественной. Карциноид располагается в подслизистом слое, имеет плотную консистенцию, на разрезе желтоватого цвета, как правило, не превышает 2 см в диаметре. В червеобразном отростке опухоль обычно локализуется в области верхушки и в средней части. Карциноиды толстой кишки могут давать метастазы. В настоящее время наиболее распространено представление о карциноиде как о пороке развития, основу которого составляют скопления энтерохромаффиноцитов (клеток Кульчицкого). Карциноид имеет нейроэктодермальное происхождение. Об этом свидетельствует обнаружение в карциноидах серотонина, продуцируемого энтерохромаффиноцитами, большое количество которого, образующегося в злокачественных карциноидах, может вызвать так называемый карциноидный синдром, выражающийся в подъеме артериального давления, гиперемии кожных покровов верхней половины туловища, иногда частый жидкий стул.
Клиника
В большинстве случаев клинические проявления отсутствуют. Он чаще является находкой при исследовании толстой кишки (ректоромано-, колоно-, ирригоскопии).
Лечение
Чаще всего удаляется путем электроэксцизии при эндоскопическом исследовании. Диагноз устанавливается после гистологического исследования.
Прогноз хороший, рецидивы практически не развиваются.
Мезенхимомы параректалъной клетчатки — это опухоли сложного строения, состоящие из производных нескольких видов ткани мезенхимного происхождения. Различают доброкачественные мезенхимомы, построенные из зрелых компонентов мезенхимы (ангиофибролипома,рабдомиофиброангиомиома, остеофибролипома и др.)., и злокачественные, характеризующиеся наличием саркомы в одном или нескольких тканевых компонентах. Макроскопически мезенхимомы бывают различной величины и формы, но чаще встречаются опухоли больших размеров, имеющие капсулу. Консистенция их чаще однородная, мягкоэластическая, реже неоднородная — чередование плотных и мягких участков. На разрезе опухоль обычно серо-розового или бурого цвета с различными оттенками. Цвет образования зависит от преобладания той или иной ткани в ее составе. Микроструктура мезенхимомы характеризуется многокомпонентным тканевым составом.
Клиника определяется размером опухоли и ее локализацией. Эти новообразования локализуются в клетчатке полости малого таза. Верхний полюс опухоли может находиться под тазовой брюшиной, достигая мыса крестца и паравезикальной клетчатки. Нижний полюс опухоли может располагаться под кожей в области промежности, деформируя ее, и виден на глаз. Наиболее частым симптомом является образование видимой или прощупываемой опухоли в области промежности. Иногда первыми симптомами бывают нарушения мочевыведения или частичная толстокишечная непроходимость, возникающая вследствие сдавления или смешения мочевого пузыря или прямой кишки.
Диагностика мезенхимом параректальной клетчатки трудна. Изучение жалоб и анамнеза позволяет заподозрить наличие опухоли. При прощупывании через кожу промежности определяется опухоль мягкой консистенции, реже с участками уплотнения. При исследовании через задний проход отчетливо ощущается скольжение опухоли по задней или заднебоковой стенке прямой кишки. Кроме того, при мезенхимомах наблюдаются положительный симптом кашлевого толчка и увеличение видимой части опухоли при натуживании.
Важное значение в распознавании мезенхимом имеют рентгенологические методы исследования, одним из которых является париетография. Информативность метода увеличивается при дополнении его пневморектографией, томографией и уроцистографией (по показаниям). При этом удается выявить связь опухоли с окружающими органами и тканями. Особое место в диагностике мезенхимом параректальной клетчатки занимает селективная ангиография, которая позволяет установить локализацию опухоли, т. е. характер, источники кровоснабжения и связь с подвздошными сосудами. Необходимо также использовать ректоромано- и цистоскопию. Возможно проведение чрескожной пункционной биопсии, которая часто позволяет установить гистологическое строение опухоли.
Мезенхимомы параректальной клетчатки часто приходится дифференцировать от промежностных грыж, тератоидных образований, лейомиом, липом, паразитарных кист.
Лечение
Хирургическое лечение мезенхимом является весьма сложным вмешательством, так как при нем отмечаются значительные нарушения топографеанатомических взаимоотношений органов и структур таза. Для удаления мезенхимом параректальной клетчатки используют два доступа: промежностный и брюшнопромежностный. Выбор оперативного доступа зависит от локализации и размера опухоли. Промежностный доступ целесообразно использовать в случаях, когда верхний полюс параректальной опухоли располагается не выше мыса крестца. Показанием к применению комбинированного доступа служит высокое расположение верхнего полюса образования — выше мыса крестца.
Лучевое и химиотерапевтическое лечение мезенхимом малоэффективно.
Прогноз при злокачественных мезенхимомах неблагоприятный.
Злокачественная лимфома — это системное заболевание, которое иногда локализуется в одном из участков кишечника на относительно ограниченном протяжении или преимущественно поражает лимфатическую ткань обширных отделов или всего кишечника и его брыжейки.
Заболевание это редкое, вызывает большие трудности в дифференциальной диагностике с такими заболеваниями, как рак, язвенный колит и гранулематозный колит.
Клиническая картина характеризуется неспецифичностью симптомов: кишечные кровотечения, диарея, боль в животе, чаще без четкой локализации, слабость, истощение, иногда через переднюю брюшную стенку пальпируются крупные опухоли с четкими границами. Эндоскопическое исследование и биопсия не всегда позволяют распознать заболевание, особенно при диффузном поражении стенки кишки без поражения ее слизистой оболочки. В этом случае отмечаются бледность и мраморность слизистой оболочки, неравномерность просвета кишки, наличие сужений, отсутствие гаустрации, выбухание в просвет отдельных участков, ригидность стенки. При нарушении кровоснабжения слизистой оболочки на этом фоне могут возникать изъязвления и воспалительные изменения, сопровождающиеся гнойными и кровянистыми выделениями, фибринозными наложениями и контактной кровоточивостью.
При контрастном рентгенологическом исследовании распознавание этого заболевания представляет большие трудности из-за схожести симптоматики с болезнью Крона и язвенным колитом, раком толстой кишки.
Лечение
Хирургическое лечение редко показано и малоэффективно. Иногда операция предпринимается для установления окончательного диагноза и обоснования последующего химиотерапевтического и комбинированного химиолучевого лечения.
Данная информация приводится исключительно в ознакомительных целях и не должна использоваться для самостоятельного лечения.
Опухоли мягких тканей – это все неэпителиальные опухоли, кроме опухолей ретикулоэндотелиальной системы. Мягкими тканями человека называют все анатомические образования, которые располагаются между костями скелета и кожными покровами. К ним относятся гладкие мышцы, синовиальная ткань, жировая межмышечная прослойка, подкожная жировая клетчатка, поперечно-полосатые мышцы.
Согласно статистике, злокачественные опухоли мягких тканей в системе общих онкопатологий человека занимают около 1%. Так, на 100 000 населения Российской Федерации, заболеваемость составляет в среднем 2,3% (данные 2007 года). Количество мужчин и женщин со злокачественными новообразованиями мягких тканей одинаково. Возрастной статистики заболевания, как правило, нет, но чаще всего опухоли мягких тканей диагностируются у людей после 25 лет. Преимущественно они локализуются на конечностях, либо на бедре.
Классификация опухолей мягких тканей
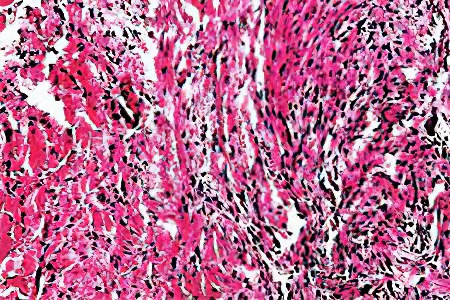
Классификация опухолей мягких тканей злокачественной природы выглядит следующим образом:
Липосаркома – опухоль, поражающая жировую ткань. Подразделяется на низко- и высокодифференцированные опухоли, а также отдельно выделяют смешанный тип новообразований.
Рабдомиосаркома – опухоль, поражающая мышечную ткань. Это новообразование может быть веретеноклеточным, гигантоклеточным и смешанным.
Лейомиосаркома – опухоль, поражающая мышечную ткань. Новообразования могут быть круглоклеточными, либо веретеноклеточными.
Гемангиосаркома – опухоль, поражающая кровеносные сосуды. Подразделяется новообразование на саркому Капоши, гемангиоперицитому и гемангиоэндотелиому.
Лимфангиосаркома – опухоль, поражающая лимфатические сосуды.
Фибросаркома – опухоль, поражающая соединительную ткань. Новообразования подразделяются на веретеноклеточные и круглоклеточные опухоли.
Синовиальная саркома – опухоль, поражающая синовиальные мембраны. Новообразования бывают круглоклеточными и веретеноклеточными.
Саркомы из нервной ткани. Различают нейрогенные саркомы, невриномы, шванномы, ганглионейробластомы, симпатобластомы.
Фибросаркомы поражают кожу и относятся, как и невриномы, к опухолям эктодермальной этиологии.
Причины опухоли мягких тканей
Причиной возникновения опухоли мягких тканей следующие:
Причины опухолей мягких тканей более чем в 50% обусловлены предшествующей травмой.
Часто наблюдается процесс малигнизации опухоли, при котором доброкачественное новообразование трансформируется в злокачественное.
Возможно формирование опухоли из рубцовой ткани. Таким образом часто формируется фибросаркома.
Болезнь Реклингаузена в ряде случаев становится причиной образования неврином.
Фактором риска выступает радиоактивное облучение организма.
Возможно развитие опухолей мягких тканей на фоне предшествующих патологий костей.
Множественные опухоли мягких тканей выступают проявлением заболеваний, передающихся по наследству, например, туберозного склероза.
Не исключены генетические механизмы, обуславливающие развитие опухолей мягких тканей.
В медицинской литературе имеются предположения относительно того, что саркомы мягких тканей могут возникать после перенесенных вирусных инфекций, однако четких доказательств этой теории пока не предоставлено.
В целом, о причинах развития опухолей мягких тканей на настоящий момент времени известно немного. Общепризнанным тезисом является лишь то, что чаще всего злокачественному новообразованию предшествует травма мягких тканей.
Симптомы опухоли мягких тканей

Симптомы опухолей мягких тканей чаще всего смазанные и не дают яркой клинической картины. Больные обращаются к врачу, чаще всего, по поводу самостоятельно определенной подкожной опухоли.
Иными симптомами опухолей мягких тканей могут быть:
Опухоль на протяжении длительного времени остается безболезненной, не нарушает работу конечностей и внутренних органов, никак не беспокоит человека. В связи с этим, обращения за медицинской помощью не происходит.
Больной может обратиться к доктору с жалобой на невралгию, на ишемию или на иные нарушения, которые возникаю в результате давления опухоли на нерв или на сосуд. Это напрямую зависит от ее места расположения.
По мере прогрессирования заболевания, происходит потеря массы тела, возможно развитие лихорадки. Человек начинает страдать от сильной слабости, которую не в состоянии объяснить.
Кожные покровы нарушаются, как правило, при опухолях больших размеров. Чаще всего это проявляется в изъязвлении кожи.
Сами опухоли по консистенции плотные, эластичные, хотя иногда возможно обнаружение мягких участков. Если таковые имеются, то чаще всего это указывает на процесс распада новообразования.
Следует отдельно рассмотреть наиболее яркие симптомы опухоли мягких тканей различных видов:
Симптомы синовиальной саркомы. Самой часто диагностируемой опухолью мягких тканей является синовиальная саркома, которая поражает людей разного возраста. Она располагается чаще всего рядом с суставами или костями рук и ног, и проявляется болезненными ощущениями. Ее консистенция может быть разнообразной – эластичной (при образовании внутри опухоли кистозных полостей) и твердой (при откладывании в опухоли солей кальция).
Симптомы липосаркомы. Липосаркома может возникнуть на любом участке тела, где имеется жировая ткань. Ее излюбленным местом локализации является бедро. Границы опухоли размыты, но пальпируется она хорошо. Именно это и является ведущим симптомом опухоли. Рост новообразования медленный, метастазы оно дает редко.
Симптомы рабдомиосаркомы. Опухоль чаще поражает мужчин в возрасте после 40 лет. Новообразование хорошо прощупывается в толще мышц и представляет собой плотный неподвижный узел. Боли для этого вида опухоли не характерны. Излюбленным местом ее локализации является шея, конечности, таз и голова.
Симптомы фибросаркомы. Эта разновидность опухоли предпочитает мышцы конечностей и туловища. Представляет собой бугристое новообразование с относительной подвижностью. Узел может иметь овальную или круглую форму. Чаще формируется опухоль у женщин, достигает крупных размеров, при этом кожные покровы изъязвляются редко.
Симптомы ангиосаркомы. Это собирательный термин для обозначения злокачественных опухолей кровеносных сосудов. Опухоли чаще всего имеют мягкую консистенцию, не болят при надавливании на них. Располагаются такие новообразования в глубинных слоях мягких тканей.
Симптомы невриномы. Так как невриномы поражают нервные волокна, процесс их формирования и развития в 50% случаев сопровождается болями и иными расстройствами со стороны нервной системы. Растут такие новообразования медленно, чаще всего располагаются на бедрах и на голени.
Остальные злокачественные опухоли развиваются очень редко, и главным их симптомом служит появление пальпируемого подкожного новообразования.
Диагностика опухоли мягких тканей
Диагностика опухоли мягких тканей начинается с пальпации образования и с его осмотра. В обязательном порядке больного направляют на рентген места поражения и на гистологические исследование опухоли.
Рентген дает информацию при наличии плотной опухоли. При этом врач получает сведения относительно взаимозависимости опухоли с рядом расположенными костями скелета.
Выполнение ангиографии позволяет определить систему кровоснабжения опухоли, дает точную информацию о ее месторасположении.
МРТ и КТ позволяют уточнить степень распространенности онкологического процесса. Информативны эти два вида инструментальной диагностики в плане получения информации о новообразованиях, расположенных на туловище и при их прорастании вглубь других органов.
Аспирационную биопсию выполняют для забора тканей опухоли с целью дальнейшего проведения цитологического исследования. Именно этот метод позволяет судить о характере онкологического процесса.
Лечение опухоли мягких тканей
Лечение опухоли мягких тканей базируется на трех методах – это хирургическое вмешательство, лучевая терапия и химиотерапия. Зачастую эти методы комбинируют, чтобы добиться лучшего эффекта. В приоритете остается оперативное удаление злокачественного новообразования.
Так как практически все опухоли мягких тканей склонны к рецидивам, операцию чаще всего выполняют радикальную с максимально полным иссечением окружающих опухоль тканей. Ампутации и экзартикуляции выполняют в том случае, если новообразование не удается иссечь из мягких тканей по причине его прорастания и метастазирования.
Химиотерапию и лучевую терапию применяют в том случае, если диагностированный тип опухоли является к этим методам лечения чувствительным. Так, на лучевое воздействие хорошо реагирует рабдомиосаркома, ангиосаркома. Невриномы, фибросаркомы и липосаркомы являются опухолями с низкой чувствительностью к химио- и лучевой терапии.
Прогноз на пятилетнюю выживаемость зависит от типа опухоли, от возраста больного, от стадии заболевания и пр. Наиболее неблагоприятный прогноз при синовиальной саркоме (5-летняя выживаемость не превышает 40%). Остальные опухоли при успешно проведенной операции имеют более высокий порог выживаемости.

Автор статьи: Быков Евгений Павлович | Онколог, хирург
Опухоли из меланинобразующей ткани
Меланома (меланобластома, злокачественная меланома) - незрелая опухоль меланинобразующей ткани.
· пигментная оболочка глаза;
· мозговой слой надпочечников;
Чаще всего меланомы локализуются в коже лица, конечностей и туловища.
По макроскопической картине выделяют две формы - узловую меланому и поверхностно распространяющуюся меланому.
Микроскопически резко выражен полиморфизм, опухоль состоит из веретенообразных или полиморфных, уродливых клеток. В цитоплазме большинства клеток обнаруживается меланин желтовато-бурого цвета. Иногда встречаются беспигментные меланомы, которые отличаются наибольшей агрессивностью. Очень много митозов.
Меланома рано дает гематогенные и лимфогенные метастазы практически во все органы.
Меланинобразующие клетки нейрогенного происхождения (меланоциты) могут быть источником опухолеподобных образований, называемых невусами, и истинных опухолей - меланом.
Невусы встречаются в коже, часто на лице, туловище в виде выбухающих образований темного цвета. Различают несколько видов невусов, из которых важнейшими являются:
- эпителиоидный, или веретеноклеточный (ювенильный);
Пограничный невус представлен гнездами невусных клеток на границе эпидермиса и дермы. Внутридермальный невус, встречающийся наиболее часто, состоит из гнезд и тяжей невусных клеток, которые располагаются только в дерме. Невусные клетки содержат много меланина. Нередко обнаруживаются многоядерные гигантские невусные клетки. Сложный невус имеет черты как пограничного, так и внутридермального (смешанный невус). Эпителиоидный (веретеноклеточный) невус встречается на лице преимущественно у детей (ювенuльный невус), состоит из веретенообразных клеток и эпителиоидных клеток со светлой цитоплазмой. Характерны многоядерные гигантские клетки, напоминающие клетки Пирогова-Лангханса или клетки Тутона. Меланина в клетках мало или он отсутствует. Невусные клетки образуют гнезда как на границе с эпидермисом, так и в толще дермы. Голубой невус встречается у людей в возрасте 30-40 лет в дерме, чаще в области ягодиц и конечностей. Он имеет вид узелка с голубоватым оттенком, состоит из пролиферирующих меланоцитов, которые могут прорастать в подкожную клетчатку. По строению голубой невус близок к меланоме, но является доброкачественным новообразованием и лишь изредка дает рецидивы.
Меланома (меланобластома, злокачественная меланома) - злокачественная опухоль меланинобразующей ткани, одна из самых злокачественных опухолей с выраженной наклонностью к метастазированию. Она развивается в коже, пигментной оболочке глаза, мозговых оболочках, мозговом слое надпочечников, редко - в слизистых оболочках. Возможно развитие меланомы из невуса. Большинство меланом локализуется в коже лица, конечностей, туловища. Меланома может иметь вид коричневого пятна с розовыми и черными вкраплениями (поверхностно-распространяющаяся меланома), сине-черного мягкого узла или бляшки (узловая форма меланомы). Она состоит из веретенообразных или полиморфных, уродливых клеток. В цитоплазме большинства их обнаруживается меланин желто-бурого цвета. Иногда встречаются 6еспигментные меланомы. В опухоли много митозов, отмечаются очаги кровоизлияний и некроза. При распаде опухоли в кровь выбрасывается большое количество меланина и промеланина, что может сопровождаться меланинемией и меланинурией. Меланома рано дает гемаготенные и лимфогенные метастазы.
Опухоли мягких тканей
Как и все опухоли, новообразования мягких тканей классифицируют по гистогенезу, степени зрелости и клиническому течению.
Опухоли фиброзной ткани:
Опухоли из жировой ткани:
Опухоли мышечной ткани (гладкой и поперечнополосатой)
Опухоли кровеносных и лимфатических сосудов:
Опухоли синовиальных тканей:
Опухоли мезотелиальной ткани
Опухоли симпатических ганглиев:
Зрелые, доброкачественные фибробластические опухоли
Фиброма - это зрелая опухоль из волокнистой соединительной ткани. Локализуется чаще между эпидермисом и костью в подкожно-жировой клетчатке, в сухожилиях и фасциях верхних и нижних конечностей, туловища. Во внутренних органах эта опухоль встречается крайне редко.
Макроскопически фиброма имеет вид узла с четкими границами, плотной или мягкой консистенции в зависимости от гистологического строения, на разрезе розовато-белого цвета с выраженной волокнистостью.
Микроскопически фиброма представлена пучками соединительнотканных волокон, имеющих различную длину и толщину, расположенных в различных направлениях. Полиморфизм фибробластов выражен слабо, ядра гиперхромные.
Клинически фиброма растет медленно, не оказывает общего влияния на организм, если не локализуется в жизненно важных органах, то течение ее доброкачественное. Вероятность малигнизации невелика. Мягкие фибромы нередко рецидивируют.
Десмоид - соединительнотканное новообразование, по гистологической картине напоминающее фиброму. Отличается инфильтративным ростом.
Тканевой и клеточный атипизм выражены слабо. В зависимости от локализации различают:
Абдоминальный десмоид протекает относительно доброкачественно, не склонен к малигнизации. Экстраабдоминальный десмоид наблюдается часто в молодом возрасте и у мужчин, и у женщин. Локализуется в зоне апоневрозов и фасций на конечностях, в плечевом поясе, ягодицах. Отличается быстрым агрессивным инфильтративным ростом, несмотря на отсутствие большого числа митозов. Часто рецидивирует, нередко озлокачествляется.
Незрелые, злокачественные фибробластические опухоли
Фибросаркома - незрелая, злокачественная опухоль волокнистой соединительной ткани. Фибросаркомы являются относительно редкими опухолями.
Макроскопически фибросаркома может расти в виде узла и в виде инфильтрата.
Микроскопически она состоит из незрелых фибробластоподобных клеток и коллагеновых волокон. В зависимости от степени катаплазии клеток различают дифференцированные и низкодифференцированные фибросаркомы.
Дифференцированные фибросаркомы характеризуются выраженным полиморфизмом и гиперхромией ядер. Для низкодифференцированных фибросарком характерен мономорфизм, дисхромия и гипохромия ядер, обилие атипичных митозов. Метастазируют фибросаркомы преимущественно гематогенным путем в легкие, реже - в печень, затем лимфогенно в регионарные лимфоузлы.
Зрелые, доброкачественные опухоли из жировой ткани
Липома - одна из самых частых опухолей мягких тканей.
Макроскопически липома чаще имеет вид узла дольчатого строения, мягкоэластической консистенции, желтого цвета, по внешнему виду напоминает жировую ткань. При локализации между мышцами может быть нечетко отграничена, симулируя инфильтративный рост. Может достигать больших размеров (более 20 см), особенно при забрюшинной локализации.
Микроскопически опухоль обычно построена по типу обычной жировой ткани и отличается от нее различными размерами долек и жировых клеток. При наличии большого количества прослоек плотной волокнистой соединительной ткани говорят о фибролипоме. Обилие сосудов в опухоли в некоторых случаях позволяет говорить об ангиолипомах.
Клинически в большинстве случаев липома отличается доброкачественным течением.
Гибернома - зрелая доброкачественная опухоль из бурого жира. Встречается чаще у женщин во всех возрастных группах.
Гибернома локализуется чаще всего на шее, спине, бедре, стенке живота, в средостении, т. е. в местах, где в норме и в эмбриогенезе содержится бурый жир.
Макроскопически имеет форму узла дольчатого строения, бурого цвета.
Микроскопически состоит из полигональных и округлых клеток, формирующих дольки, отграниченные тонкими соединительнотканными прослойками. Ядра клеток расположены центрально, содержат одно ядрышко. Цитоплазма мелкозернистая, эозинофильная или пенистая (мультилокулярные жировые клетки). Химический состав жира даже в одной клетке различен. Часто выявляется холестерин.
Гибернома не рецидивирует и не метастазирует.
Незрелые, злокачественные опухоли из жировой ткани
Липосаркома - незрелая злокачественная опухоль из жировой ткани. Чаще всего они возникают в мягких тканях бедра, голени и забрюшинной области.
Макроскопически липосаркома имеет форму узла или конгломерата узлов с инфильтрацией окружающих тканей. Консистенция плотная, поверхность разреза сочная, пестрая - с очагами ослизнения, кровоизлияний и некроза.
Микроскопически резко выражен тканевой и клеточный полиморфизм. Она состоит из липобластов различной степени зрелости, встречаются гигантские клетки с причудливыми ядрами.
На основании преобладания тех или иных клеточных форм, составляющих опухоль, различают:
· полиморфную (низкодифференцированную) липосаркому.
Последняя отличается наиболее злокачественным течением. Поскольку липосаркомы часто могут быть множественными, развиваясь одновременно или последовательно в одном или различных участках тела, очень трудно судить о частоте метастазирования. Большинство вариантов липосарком клинически протекают медленно и редко дают метастазы.
Злокачественная гибернома - незрелая злокачественная опухоль из бурого жира. Локализация опухоли, пол и возраст больных совпадают с аналогичными показателями для гиберномы.
Макроскопически злокачественная гибернома напоминает липосаркому. При локализации под кожей нередко изъязвляется.
Микроскопически характерен резко выраженный полиморфизм мультилокулярных клеток, имеющих полигональную форму. Очень много гигантских одно- и многоядерных клеток с гомогенной базофильной и мелкозернистой цитоплазмой. Митозов мало.
Клинически склонна к рецидивам. Очень редко метастазирует.
Читайте также:


