Недифференцированный полиартрит что это такое
Что это и чем опасен недифференцированный артрит
Недифференцированным артритом принято считать заболевание, которое может носить признаки нескольких разновидностей артрита и поочередно или в совокупности проявлять свойственные им симптомы. Стремительное поражение суставных и околосуставных тканей носит аутоиммунный характер, что делает невозможным предупреждение или профилактику данного заболевания (определить заранее поражение того или иного состава нельзя).

В случае недифференцированного артрита поставить точный диагноз после первого обследования очень трудно. Болезнь носит хронический характер и может не проявлять свойственных артриту привычных симптомов. Данное заболевание опасно сбоем в работе иммунной системы.
Иммунитет вырабатывает тела для защиты организма от атаки инородных тел. При этом антитела активно поражают клетки соединительных тканей. Такое аутоиммунное заболевание может привести к необратимым реакциям организма. Именно поэтому над решением данной проблемы работают лучшие специалисты со всего мира.
Особенности болезни
Опытный доктор-ревматолог может диагностировать данное заболевание при первых симптомах. Сложность заключается в том, что невозможно предсказать последствия болезни для организма. Появление разных форм артрита усложняет слежение за течением болезни, поэтому делать какие-либо прогнозы невозможно.
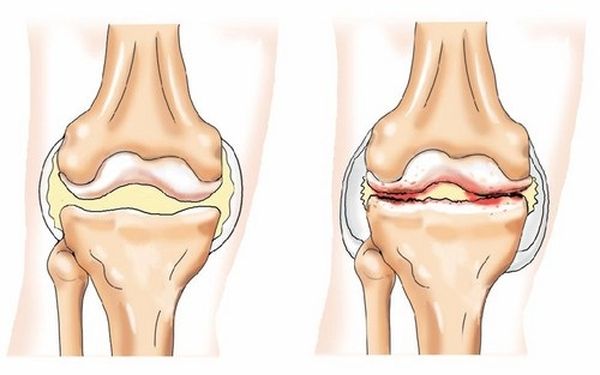
На сегодня недифференцированный артрит не отнесен ни к одной из существующих клинических позиций. Самым вероятным последствием признаков этого заболевания является ревматоидный артрит. Особенно подвержены этому заболеванию беременные женщины, так как беременность значительно ослабляет организм, и в нем возникают воспалительные процессы. Высокий процент риска для тех, кто имел проблемы с суставами до беременности.
Причины возникновения
Любому артриту присуще наличие факторов, провоцирующих возникновение недуга. Можно выделить основные:
- наличие генетически обусловленной предрасположенности: склонность к заболеванию передается по наследству, возникает внезапно и не лечится. При помощи лечения поддерживают функции суставов и устраняют негативные симптомы;
- воспалительные процессы, вирусные инфекции: заболевание развивается параллельно с инфекцией или как ее следствие. Людям, восприимчивым и склонным к воспалению суставов, рекомендуется всячески избегать возможных источников заражения;
- болезни с аутоиммунной этиологией, реакция на аллергические проявления, заболевания центральной нервной системы;
- влияние внешних факторов: возникает как следствие травм, чрезмерных нагрузок, переохлаждения и т. п.

Симптомы и диагностика
Недифференцированный артрит является следствием реакции иммунной системы организма, которая вырабатывает поражающие собственные ткани антитела. Вначале под разрушительные действия воспалительных процессов подпадает синовиальная оболочка. Далее следует поражение суставов, хрящей и костей.
Отторжение вызывает болевые ощущения и воспалительные реакции. Кровеносная система реагирует на нарушения и, как следствие, страдает нервная система, нарушается сосудистый тонус. Как говорилось ранее, артрит данного типа совмещает симптоматику всех остальных видов. Но можно выделить следующие симптомы:

- появление приступов боли, неприятных ощущений;
- нарушение двигательной функции, сопровождаемое скованностью;
- опухание и отеки околосуставных тканей;
- повышение локальной температуры пораженного участка и покраснение кожных покровов;
- общая слабость организма;
- начало процесса деформации сустава.
При появлении первых симптомов следует записаться на прием к врачу, желательно ревматологу. После первичного осмотра специалист назначит комплекс диагностических методов: все виды анализов крови, пункция для исследования внутрисуставной жидкости; анализ мочи, ревмопробы. Параллельно с лабораторными исследованиями пациенту назначают рентген, компьютерную и магнитно-резонансную томографию, артроскопию. Возможно также назначение ультразвукового исследования сустава.
Лечение недифференцированного артрита

При правильно подобранном лечении на ранних стадиях недифференцированный артрит имеет хорошие прогнозы. Более поздние стадии заболевания поддаются терапии менее результативно. Первостепенная задача врача – остановить прогрессирование болезни, улучшение состояния пациента и ремиссия. На первом этапе медикаментозного лечения назначаются анальгетики и нестероидные препараты, которые снимают болевой синдром и останавливают воспалительный процесс. При этом отдают предпочтение препаратам с минимальным перечнем побочных эффектов.
В запущенных случаях, при которых данные средства уже не помогают, назначают специальную группу стероидных препаратов. В связи с тем, что они содержат большие дозы гормональных веществ, их применяют только при сильных нарушениях и изменениях суставов. Неизменно также назначение хондропротекторов, которые воздействуют непосредственно на причины возникновения заболевания.
Препараты данного типа не только снижают скорость и силу развития болезни, но и восстанавливают поврежденные суставные ткани. Если состояние пациента стабильно, назначают физиотерапевтические процедуры, лечебную физкультуру. Данные меры помогают бороться с разрушительными процессами и развитием фиброза. В случае если медикаментозная терапия не дала желательных результатов, прибегают к более радикальным мерам – хирургическому вмешательству и протезированию.
Появления и лечения недифференцированного артрита можно попытаться избежать. Ведите здоровый образ жизни и избегайте неоправданных рисков.
Из этого видео вы узнаете о том, как лечить артрит и какие симптомы заболевания существуют.
Болезнь отличается упорным хроническим течением, прогноз часто непредсказуем. Клиника неспецифична, что затрудняет выявление этиологического фактора. Лечение длительное, иногда не дающее явных результатов.
Причины
Недифференцированный артрит развивается при сбоях в работе иммунной системы, когда вырабатываются антитела против собственных суставных тканей.
Результатом такого воздействия является воспалительная реакция: связочно-суставные элементы и хрящи отекают, человек испытывает боли, затрудняющие движения в суставах.
Выявлены факторы, провоцирующие патологию:
- наследственная предрасположенность к заболеваниям суставов, наличие в семье случаев аутоиммунных нарушений;
- длительная или хроническая перегрузка сочленений, в том числе на фоне физического труда, спортивных занятий;
- переохлаждения и травмы опорно-двигательного аппарата;
- частые стрессы;
- колебания гормонального фона, вызванные разными причинами;
- инфекционные заболевания вирусной, бактериальной или грибковой этиологии;
- аллергия;
- ожирение;
- отравления при работе с тяжелыми металлами и анилиновыми красителями.
Симптомы
Артрит недифференцированного типа обусловлен развитием острого воспаления в области суставной капсулы, хряща и связок. При этом одновременно начинается деструкция суставных структур.
Типичны следующие признаки заболевания:
- выраженный болевой синдром, усиливающийся при незначительных физических нагрузках;
- отечность суставов;
- локальное покраснение кожи с повышением температуры над пораженными сочленениями;
- ограничение активных и пассивных движений в суставах;
- нарушение общего состояния: тошнота, миалгии.
Болезнь начинается с поражения крупных суставов конечностей, но постепенно распространяется на более мелкие сочленения. Так формируется полиартрит неясной этиологии, справиться с которым очень сложно. Этот процесс характерен для пожилых людей из-за слабой иммунной защиты.
После затихания остроты процесса боли уменьшаются, но суставы постепенно деформируются, объем движений в них значительно снижается, вплоть до полной неподвижности. Человек утрачивает способность обслуживать себя.
Какой врач лечит недифференцированный артрит?
При возникновении болей в суставах человеку нужно посетить участкового терапевта. Доктор назначит необходимые анализы и обследования. С полученными результатами пациент направляется к ревматологу.Часто лечением патологии занимаются ортопеды или артрологи. Узкие специалисты уточняют диагноз и назначают адекватную терапию.
Диагностика
Выявить недифференцированный артрит помогают тщательный сбор анамнеза, анализ жалоб и динамики развития патологии, осмотр пациента.
Осуществляются лабораторные обследования:
- общий и биохимический анализы крови;
- иммуннограмма;
- специальные тесты на возбудителей инфекций и аутоантитела;
- общий анализ мочи.
Применяются следующие инструментальные методы диагностики:
Из специальных диагностических методов популярны артроскопия — осмотр полости сустава с помощью эндоскопа. Информативен анализ синовиальной жидкости, взятой путем внутрисуставной пункции.
Лечение
Цель лечения недифференцированного артрита — перевод заболевания в стадию стойкой ремиссии, остановка аутоиммунного процесса. Терапия должна быть комплексной и комбинированной. Основные направления: медикаменты, физиолечение.
Важным компонентом является симптоматическое лечение для уменьшения болей, отека в области суставов, мышечных спазмов. Это улучшит самочувствие пациента, облегчит движения в суставах и предотвратит полиартрит.
Применяются препараты следующих групп:
- Нестероидные противовоспалительные средства — Диклофенак, Мовалис, Ибупрофен.
- Анальгетики — Баральгин, Пентальгин.
- Глюкокортикостероидные гормоны назначаются в запущенных случаях коротким курсом при неэффективности НПВС.
- Миорелаксанты, способствующие мышечному расслаблению.
Также необходимо остановить прогрессирование процесса, которое приведет к разрушению внутрисуставных структур. Это возможно при нейтрализации провоцирующих факторов. В зависимости от этиологии поражения суставов рекомендуют антибиотики, противовирусные средства, иммунодепрессанты.
Если остановить процесс не удается, формируется недифференцированный полиартрит, при котором наблюдается множественное поражение различных суставов.
В комплексной лекарственной терапии обязательны следующие медикаменты:
- хондропротекторы для защиты хрящей — Хондроксид, Алфлутоп;
- витамины группы B — Мильгамма;
- антиоксиданты и сосудистые средства.
В период стихания воспаления суставов рекомендуется физиолечение. Назначают электропроцедуры, магнитотерапия, фонофорез, грязевые аппликации, индивидуально подобранный комплекс лечебной физкультуры.
Если консервативное лечение не дало результатов, сустав грубо деформирован или почти разрушен, проводится эндопротезирование сустава или другие виды хирургического вмешательства.
Профилактика
Возникновение заболевания суставов можно предотвратить, соблюдая простые правила:
- здоровый образ жизни;
- отказ от курения, алкоголя;
- ограничение употребления крепкого кофе;
- контроль массы тела;
- своевременное лечение любых травм скелета;
- прием витаминно-минеральных комплексов для усиления иммунной защиты.
Говоря о профилактике, нельзя не упомянуть о правильном питании. В рацион обязательно должны включаться овощи, фрукты, кисломолочные продукты, нежирное мясо, зелень, каши и яйца.
Недифференцированный артрит при отсутствии своевременной диагностики и терапии приводит к существенному ограничению движений, а иногда и самообслуживания. Поэтому при появлении болей в сочленениях непонятного происхождения нужно обращаться за помощью к специалисту. Если лечение начато вовремя, возможно избежать осложнений и сохранить здоровые суставы.
Полезное видео про артрит
Что способствует развитию заболевания
Заболевание относится к аутоиммунным, при котором собственный иммунитет нападает и разрушает сустав, считая его враждебным органом. Провоцируется состояние следующими факторами:
- предрасположенность, передаваемая по наследству — практически у всех больных обнаружен дополнительный ген HLA-B 27;
- часто регистрируемые аллергические поражения;
- заболевания тяжелыми инфекционными заболеваниями в прошлом или настоящем;
- ранее перенесенная травма сустава;
- воспалительные заболевания различных органов;
- нарушения работы кровеносных сосудов;
- погодные условия, при которых часто случается переохлаждение организма;
- стрессовые ситуации, напряжение нервной системы;
- постоянная нагрузка на сустав.
Что такое серонегативный полиартрит
Ревматоидный фактор имеет диагностическое значение. Его наличие способствует образованию подкожных узелков и внесуставных осложнений, которые характерны для любого вида полиартрита. При отсутствии этого компонента наблюдаются характерные особенности в начале патологического процесса.
Серонегативный артрит проявляется большей активностью на начальной стадии развития. У пациентов отмечаются сильная слабость, перепады температуры, поражение регионарных лимфоузлов, потеря веса.
Изначально поражается только один сустав, но затем в процесс вовлекаются и другие сочленения. Принято считать, что серонегативный артрит — это такое заболевание, которое может иметь непредсказуемое течение. В отличие от серопозитивной формы, чаще поражаются крупные суставы. Заболевание начинается остро. Постепенно активность процесса уменьшается, но патология распространяется на мелкие суставы.
Отличием этой формы также является отсутствие скованности и боли по утрам, что всегда беспокоит пациентов при любом другом виде полиартрита. Иногда эти симптомы есть на начальном этапе заболевания и в слабо выраженном виде. Серонегативная форма заболевания имеет более благоприятный прогноз, характеризуется меньшей степенью функциональных нарушений сустава. На поздней стадии деформация пальцев и тугоподвижность суставов отмечается реже, чем при других формах полиартритов.
Разделяется недифференцированный воспалительно-деструктивный артрит на несколько видов. Данная классификация помогает в правильном постановлении окончательного диагноза, который влияет на выбор индивидуальной схемы лечения пациентов.
| Виды | Краткое описание |
| Олигоартикулярный артрит НА типа | Артрит такого типа поражает до 3-4-х суставных соединений разной локализации. В основном патология проявляется на мелких суставах рук и ног. Далее прогрессируя, артрит захватывает более крупные сочленения. Болеют и взрослые и дети, все зависит от реактивности организма и общего состояния. Если процесс запущен, лечение только оперативное. |
| Полиартрит | Множественный тип НА охватывает несколько сегментов суставных соединений (руки, ноги, позвоночник, тазобедренная область). Данный тип специфичен пациентам пожилого возраста или женщинам в периоде климактерических изменений. |
| Серонегативного вида | При исследовании сыворотки крови и синовиального ликвора не обнаруживается ревматоидный фактор в виде С-реактивного белка. |
| Серопозитивного типа | В анализах крови и синовиальной жидкости присутствует ревмофактор , концентрация которого зависит от степени осложнений при НА типе. |
| Реактивного течения | Молниеносная форма НА, она быстро поражает множество суставов и систем и трудно поддается лечению. |
| Подострого типа | Данный вид артрита медленно развивается и купируется лекарствами НПВС, ингибиторами агрессии иммунной системы, гормональными медикаментами или препаратами золота. |
По распространению и реактивности НА бывает медленного, умеренного и быстрого прогрессирования. А также недифференцированный артрит разделяется на скрытый и явный. То есть без особой клинической картины, скрытой под другой болезнью, и с яркой симптоматикой артрита.
Как лечить
Комплексное лечение включает следующие компоненты:
- лекарственная терапия;
- немедикаментозные методы;
- диета и лечебная физкультура.
Для улучшения прогноза пациенту необходимо вести здоровый образ жизни, исключить физические перегрузки и переохлаждения, отказаться от вредных привычек. На течение заболевания во многом влияют стрессовые ситуации, которые негативно сказываются на ослабленном иммунитете. В связи с этим назначаются не только симптоматические препараты, но и витаминные комплексы, седативные и общеукрепляющие средства.
Немедикаментозное лечение включает соблюдение диеты. Ослабленный организм нуждается в полиненасыщенных жирных кислотах, которые в достаточном количестве присутствуют в жирной морской рыбе и растительных маслах. Ограничивается употребление жареных и маринованных блюд с большим содержанием соли и приправ.
Для лечения полиартрита первой и второй степени применяются следующие лекарства:
- Базисные противовоспалительные средства (БПВС) — Сульфасалазин, Азатиоприн, Метотрексат.
- Биологические препараты — Ритуксимаб, Инфликсимаб.
- Нестероидные противовоспалительные средства — Нимесулид, Диклофенак, Парацетамол.
- Глюкокортикостероидные гормоны для внутреннего приема и внутривенного введения — Дексаметазон, Преднизолон.
Большинство БПВС не эффективны для лечения серонегативного артрита в качестве монотерапии, потому чаще они назначаются в комбинации с НПВС и глюкокортикоидами. Пациентам нередко приходится покупать дорогостоящие препараты, которые сложно достать на отечественном фармацевтическом рынке.
Для устранения симптоматики и предупреждения прогрессирования заболевания назначаются физиотерапевтические процедуры. Основная их цель — сохранение функции сустава и повышение эффективности основного лечения.
Назначаются следующие физиопроцедуры:
- лекарственный электрофорез или фонофорез с использованием противоспалительных и гормональных препаратов;
- парафиновые или озокеритовые ванночки или аппликации;
- УВЧ;
- УФ-терапия;
- электростимуляция периартикулярных мышц;
- магнитотерапия;
- массаж;
- лечебная физкультура.
Рецепты народной медицины дополняют лечение суставов, помогая справиться с болью и скованностью. Народное лечение может включать такие средства:
- отвар травы донника, тысячелистника и коры дуба для лечебной ванночки;
- мазь, приготовленная из листьев лопуха, зверобоя, мать-и-мачехи и вазелина;
- смесь из ромашки, хмеля и корня конского щавеля для компресса.
Некоторые травы являются аллергенами, иногда содержат токсичные вещества. Поэтому их неправильное употребление может привести к отравлению организма и прогрессированию полиартрита. Безопаснее лечить суставы местными средствами.
Серонегативный полиартрит как недифференцированная форма заболевания может протекать непредсказуемо. Его выявление на ранней стадии дает возможность предупредить типичные для полиартрита последствия. При генетической предрасположенности рекомендуется регулярно проходить обследование у специалистов, что даст возможность вовремя заметить патологические изменения и принять адекватные меры.
Лечение
Основа медикаментозной терапии составляет:
- НПВС группы ЦОГ: Индометацин, Диклоберл, Ибупрофен, Нимесил, Мовалис.
- Иммунодепрессанты: Циклоспорин, Пеницилламин, Циклофосфан, Хлорбутин, Циклоспорин А, Винкристин.
- Гормональные средства: Кеналог, Преднизолон, Гидрокортизон.
- Медикаменты на основе золота: Ауротиомалат, Ауранофин.
- Лекартсва для лечения малярии: Хинин сульфат, Плаквенил, Делагил.
Список дополняют, лекарства устраняющие болевой синдром, инфекцию, отек, а также медикаменты восстанавливающие соединительную и хрящевую ткань.
Лечение направлено на снятие болевого синдрома, уменьшение воспаления и отека, снижение температуры тела, восстановление подвижности сустава и поддержание организма в состоянии длительной ремиссии. Лечением занимается врач-ревматолог.
Оно включает использование различных методов терапии: прием таблеток, мазей, внутрисуставные инъекции, аппликации, физиотерапия, лечебная гимнастика, мануальная терапия и рефлексотерапия.
Для обезболивания, снятия воспалительного процесса и отека применяют негормональные противовоспалительные лекарственные средства (НПВС), такие как Диклофенак, Ибупрофен, Мелоксикам, Нимесулид.
При острой форме заболевания проводится гормональная терапия (Преднизолон) и назначаются цитостатики.
Для предотвращения разрушения хрящевой и костной ткани назначают хондропротекторы и витамины. Это могут быть препараты, содержащие хондроитин, глюкозамин и кальций (Артра, Терафлекс, Кальцемин).
При серьезных разрушениях суставов проводят хирургические операции по восстановлению или замене сустава.
Для поддержания состояния стойкой ремиссии пациенту необходимо будет на протяжении всей жизни следить за состоянием своего здоровья.
Лечение народными средствами возможно в период ремиссии и только по согласованию с врачом. Это связано с тем, что экстракты растений обладают биологически активными веществами, оказывающими большое воздействие на организм, они могут вызывать аллергические реакции, иметь побочные эффекты и противопоказания в индивидуальной форме.
Лечение народными методами включает применение травяных настоек, растирок и мазей, компрессы и ванны. Они способствуют уменьшению болей, воспалений и отеков, общему укреплению организма и благоприятно влияют на метаболизм.
Эффективными средствами в этой области являются экстракты хвоща, крапивы, календулы, полевого рыжика, эвкалипта, чабреца и многих других. Растирки и мази изготавливают на основе жиров животного происхождения: барсучьего или медвежьего.
- Хвощ и крапива способствуют восстановлению хрящевой ткани и улучшают усвоение кальция в организме. Настойки из хвоща можно принимать внутрь или делать ванны из отваров хвоща и крапивы.
- Белая ива напоминает по действию аспирин, она обладает антисептическими свойствами и снимает воспаление. Из коры ивы готовят чай: 1 чайную ложку заваривают стаканом кипятка, настаивают 10 минут и пьют два раза в день в течении 14 дней.
- Имбирь также обладает противовоспалительным эффектом. Тертый свежий имбирь добавляют по 1 чайной ложке в чай два раза в день.
- Из листьев лопуха и капусты делают аппликации на ночь. Лист растения обдают кипятком, закрепляют над больным суставом и закрепляют сверху мягкой тканью.
- Из масла окопника делают растирки пораженных областей. Он способствует уменьшению отека, боли и воспаления.
Если медикаментозная терапия оказывается бессильна, то врачи могут принять решение о назначении хирургического вмешательства. При возможности стараются использовать малоинвазивные методы, такие как артроскопия.
В случае острого течения болезни и при серьезных разрушениях суставов проводят эндопротезирование – операцию по восстановлению или замене сустава и его частей.
Это группа длительно-текущих (хронических) воспалительных заболеваний соединительной ткани, возникающих как у детей (ювенильные спондилоартропатии), так и у взрослых с генетической предрасположенностью.
Этиология заболевания предположительно инфекционная.
Спондилоартропатия характеризуется воспалением позвоночника, периферических и крестцово-подвздошных суставов. Частота заболевания – 5-12 пациентов на 1000 человек.
Спондилоартропатия бывает таки следующих видов:
- анкилозирующий спондилит (болезнь Бехтерева);
- псориатический артрит;
- реактивный артрит;
- синдром Рейтера;
- энтеропатический артрит (болезнь Уиппла, недифферинцированный неспицефический колит, болезнь Крона);
- недифферинцированный вид.
Особенности разновидностей заболевания:
- Серонегативная спондилоартропатия ( анкилозирующий артрит) является причиной скованности и боли в поясничном отделе, которая через какое-то время может плавно перейти в область лопаток. В тяжелых случаях может произойти глубокое поражение позвоночника, вызывающее непроходящую скованность в спине. Также в процесс могут быть вовлечены суставы нижних конечностей. У детей все основные симптомы проявляются с колен, бедер, пяток, и только потом переходят на позвоночник.
- Псориатическая спондилоартропатия тесно связана с возникновением псориаза (появление красных и белых чешуек на коже), симптомы которого предшествуют симптомам артрита. На пальцах рук и ног могут появиться ямочки, утолщения, волдыри, принимающие желтоватые оттенок. Такие образования могут дать знак, тому, что воспалительный процесс затронул крупные суставы. Кроме того, у пациента может появиться сильный отек пальцев.
- Реактивный артрит очень похож на псориатический, однако причина его возникновения и скорость распространения поражения разные. Реактивный артрит вызывается различными инфекциями и патогенными микрофлорами, которые могут проникнуть в позвоночник после сторонних заболеваний. Если наряду с болью, отеком конечностей и воспалением суставов появляется и поражение кожи, то это болезнь Рейтера.
- Энтеропатический артрит вовлекает в патологический процесс воспаления позвоночника и стенку кишечника. Симптомы могут проявляться и исчезать с различной интенсивностью, но в основном, если у пациента начинает болеть живот, появляются и признаки артрита. Заболевание также поражает коленный, локтевой, голеностопный и тазобедренный суставы.
Ученые до сих пор не выяснили причину возникновения заболевания, однако многие утверждают, что во всем виноваты генетические аспекты, а именно носительство антигена HLA-B27, выявленного у 80-90% обратившихся пациентов.
Среди остальных причин возникновения заболевания, выделяют урогенитальные инфекции (хламидиоз, уреаплазмоз), желудочно-кишечные инфекции ( дизентерия, сальмонеллез, иерсиниоз, кампилобактериоз), инфицирование клебсиеллами.
Несмотря на то, что существует несколько видов спондилоартропатии, их симптоматика все равно имеет общие черты:
- быстрая утомляемость организма как в спокойном состоянии, так и в условиях повышенной активности;
- острая боль в области поясницы, отдающая в ягодицы;
- скованность в нижней части спины после сна, проходящая в течение дня и после активных тренировок.
У взрослых развитие заболевания заключается в поражении позвоночника, когда как у детей страдают суставы ног или рук.
Патология часто становится причиной воспалительных заболеваний глаз, например, увеита.
В некоторых случаях, запущенные стадии могут привести к потере работоспособности, так как при деформации позвоночника разговор о трудовой деятельности человека уже не идет.
Хроническая спондилоартропатия может развить осложнения в виде заболеваний сердца и легких.
Чаще всего эта болезнь имеет легкую форму и может еще долгое время не быть замеченной пациентом.
К доктору обращаются уже при наличии болей, а это уже не начальная стадия, либо при удачном стечении обстоятельств, когда при стороннем обследовании удается увидеть начало поражения.
Лечение направлено в первую очередь на ликвидацию боли и дискомфортных ощущений, исправление осанки, вытягивание пораженных участков, чтобы избежать деформации суставов.
Воспаление лечится с помощью нестероидных противовоспалительных препаратов, применение других лекарств варьируется в зависимости от вида заболевания.
Основные методы лечения:
- Немедикаметозное. Пациентам рекомендуется сохранять осанку при ходьбе, носить фиксирующие корсеты и заниматься лечебной физкультурой. Особой популярностью пользуется плавание и упражнения с разгибанием позвоночника и с растяжением мышц. Пациентам с особым видом деятельности, например автомобилистам, рекомендуется обустроить свое место работы таким образом, чтобы не навредить себе еще больше.
- Медикаментозное. На начальных стадиях применяются быстродействующие лекарственные средства, такие как НПВС. Они в течение 48 часов уменьшают боли в спине и суставах, однако, по истечению данного времени боль может вернуться снова. Больным с периферическим артритом и высоким риском распространения воспалительного процесса назначаются лекарства длительнодействующие – сульфасалазин и метотрексат.
- Хирургическое. Операции проводятся в зависимости от того, на какой стадии находится заболевание. Артропластика тазобедренного сустава применяется при тяжелых поражениях, остеотомия показана при тяжелых кифозах грудного отдела позвоночника. Также ряд операций связан непосредственно с воздействием на сердце и легкие (протезирование аортальных клапанов, установка кардиостимулятора и резекция легкого).
Также прогноз может ухудшаться при воспалении шейного отдела, приводящего к компрессии спинного мозга, а также при развитии амилоидной нефропатии, чего можно избежать с помощью приема НПВС.
Применение лечения снижает вероятность летального исхода почти до нуля, более 90 процентов пациентов возвращаются к полноценной жизни.
Читайте также:


