Наследственные заболевания нервной системы нервно мышечное заболевания
Наследственные заболевания нервной системы – это большая гетерогенная группа болезней, в основе которых лежит генетически обусловленное поражение периферических нервов, спинного мозга, скелетных мышц.
Классификация
I. Наследственные болезни обмена веществ, протекающие с поражением нервной системы.
1. Наследственные нарушения обмена аминокислот: фенилпировиноградная олигофрения, гистидинемия, гомоцистеинурия, алкаптонурия, нарушение обмена тирозина, триптофана.
2. Наследственные нарушения обмена липидов: болезни Нимана-Пика, Гоше, амавротическая идиотия, болезнь Тея-Сакса, липодистрофии.
3. Нарушения обмена углеводов: галактоземия, фруктоземия, пентозурия, гликогенозы.
4. Муколипидозы: нейровисцеральный липидоз.
5. Нарушение билирубинового и пигментного обменов: гипербилирубинемия, конституциональная печеночная дисфункция, хроническая негемолитическая желтуха, порфирия.
II. Наследственные болезни соединительной ткани.
1. Мукополисахаридозы – гаргоилизм.
2. Синдром Марфана.
3. Синдром Черногубова-Элерса-Данлоса
4. Несовершенный остеогенез, синдром ломких костей, голубых склер и глухоты.
III. Факоматозы – заболевания, относящиеся к эктодермально-мезодермальным дисплазиям. Название этой группы заболеваний происходит от слова факос – пятно, т.к. одним из обязательных симптомов является изменение пигментации кожных покровов. Кроме того, отмечается патология нервной системы и внутренних органов. К группе факоматозов относятся:
1. Нейрофиброматоз Реглингхаузена.
2. Энцефалотригеминальный ангиоматоз Штурге-Вебера.
3. Туберозный склероз Бурневилля.
4. Системный ангиоретикуломатоз Гиппеля-Линдау.
5. Атаксия-телеангиэктазия (синдром Луи-Бар).
IV. Наследственные системные дегенерации нервной системы.
1. Заболевания с преимущественным поражением мозжечка и его связей. Спино-церебеллярные атаксии:
1) Семейная атаксия Фридрейха.
2) Наследственная атаксия Пьера-Мари.
3) Оливо-церебеллярная атрофия Холмса.
4) Поздняя кортикальная мозжечковая атрофия Мари-Фуа-Алажуанина.
5) Оливо-понто-церебеллярная дегенерация: а) тип Менцеля, б) тип Дежерина-Тома, в) дентато-рубральная атрофия.
2. Дегенеративные заболевания с преимущественным поражением пирамидных путей:
1) Семейная спастическая параплегия Штрюмпеля.
2) Синдром спастической параплегии с ретинальной дегенерацией.
3) Синдром Фергюсона-Критчли – наследственно-семейное заболева-ние, напоминающее рассеянный склероз.
3. Дегенеративные заболевания подкорковых ганглиев:
1) Болезнь Паркинсона.
2) Хроническая хорея Гентингтона.
3) Гепато-церебральная дистрофия (болезнь Вильсона-Коновалова).
4) Семейная кальцификация базальных ганглиев.
5) Торсионная дистония (деформирующая мышечная дистония).
6) Двойной атетоз.
7) Наследственное дрожание.
8) Синдром Жилль де ла Туретта.
9) Прогрессирующая семейная миоклонус-эпилепсия.
4. Нейроретинальные дегенерации:
1) Синдром Лоренса-Муна-Бидля.
2) Наследственная атрофия зрительных нервов Лебера.
V. Нервно-мышечные заболевания.
1. Спинальные амиотрофии:
1) Детская амиотрофия Верднига-Гоффмана.
2) Юношеская амиотрофия Кугельберга-Веландера.
3) Прогрессирующая спинальная амиотрофия взрослых Дюшенна-Арана.
4) Спинальный вариант мышечной дистрофии Ландузи-Дежерина. Неврогенный плече-лопаточно-лицевой синдром.
5) Неврогенная форма окуло-фарингеальной атрофии.
2. Невральные амиотрофии:
1) Невральная амиотрофия Шарко-Мари-Тута.
2) Интерстициальная гипертрофическая невропатия Дежерина-Сотта.
3) Синдром Русси-Леви.
4) Болезнь Рефсума.
3. Первичные прогрессирующие мышечные дистрофии:
1) Псевдогипертрофическая детская – тип Дюшенна.
2) Благоприятно текущая псевдогипертрофическая – тип Беккера-Кинера.
3) Конечностно-поясная или ювенильная Эрба.
4) Плече-лопаточно-лицевая Ландузи-Дежерина.
5) Дистальная мышечная дистрофия.
6) Окулярная и окуло-фарингеальная форма.
7) Непрогрессирующие мышечные дистрофии.
8) Синдром ригидного позвоночника.
4. Лопаточно-перонеальная амиотрофия Давиденкова.
5. Миотонии:
1) Миотония Томсена.
2) Врожденная парамиотония Эйленбурга.
3) Дистрофическая миотония (болезнь Гоффмана-Россолимо-Штейнерта-Куршмана).
4) Нейромиотония (синдром Исаакса).
6. Пароксизмальная миоплегия и миоплегические синдромы:
1) Гипокалиемическая пароксизмальная миоплегия (болезнь Шахновича-Вестфаля).
2) Гиперкалиемическая форма (болезнь Гамсторп).
3) Нормокалиемическая форма.
4) Вторичные формы пароксизмальной миоплегии – фенокопии наследственных заболеваний при тиреотоксикозе, гиперальдостеронизме, желудочно-кишечных заболеваниях, сопровождающихся рвотой, поносом, гипоталамических синдромах, гипернатриемии, назначении медикаментов, способствующих выведению калия, у больных с уретросигмостомией.
Методы исследования больных с наследственными заболеваниями
1. Исследование дерматоглифики.
3. Составление кариограмм.
5. Исследование иммунитета.
6. Биохимические анализы.
7. Электрофизиологические методы исследования:
Скорость распространения возбуждения по двигательным и чувствительным волокнам;
8. Биопсия мышц и нервов.
Миопатии (первичные прогрессирующие мышечные дистрофии)
Миопатии – это группа наследственных заболеваний, проявляющихся мышечной слабостью и атрофией мышц. Прогрессирующие миопатии называются миодистрофиями. Гистологически при миопатиях выявляется снижение числа мышечных волокон и изменение размеров оставшихся.
Патогенез большинства миопатий изучен мало. Предложено несколько гипотез: мембранная, сосудистая, нейрогенная. Согласно им генетически обусловленный дефект локализуется либо в сосудах, либо в нервах. Возникновение миопатии Дюшенна связано с делецией генов в 21 хромосоме. В мембране мышечных клеток отсутствует белок дистрофин, за счет этого нарушается обмен в миоците и его нормальное функционирование.
Патогенез других миопатий менее изучен.
Наиболее часто встречаются следующие формы миопатий форма Дюшенна, форма Эрба (тазо-плечевая), форма Ландузи-Дежерина (плече-лопаточно-лицевая миопатия).
Миопатия Дюшенна
Заболевание описано Дюшенном в 1853 году. Частота встречаемости 3,3 на 100 000 населения. Наследуется по рецессивному типу, связанному с Х-хромосмой. В подавляющем большинстве случаев болеют мальчики.
Кроме этого характерны дистрофические изменения в костно-суставной системе. Характерны деформации стоп, позвоночника. Обнаруживаются изменения в сердечно-сосудистой системе: лабильность пульса, артериальная гипертензия, глухость тонов, расширение границ сердца, возможны изменения на ЭКГ. Среди нейроэндокринных расстройств возможно развитие синдрома Иценко-Кушинга.
Течение данного заболевания прогрессирующее и злокачественное. К 7-10-летнему возрасту возникают значительные двигательные дефекты, а к 14 годам полная обездвиженность больных.
Диагностика осуществляется на данных клинической картины, изучении генеалогии, хотя возможна в трети случаев спонтанная мутация. При биохимическом исследовании выявляется увеличение активности Креатинфосфокиназы (КФК) в 30-50 раз выше нормы.
Миопатия Эрба-Рота (тазо-плечевая форма)
Частота встречаемости 1,5 на 100 000 населения. Наследуется по аутосомно-рецессивному типу.
Начинается заболевание в 14-16 лет. Встречается с одинаковой частотой у мальчиков и девочек. Отмечаются случаи начала заболевания в 5-10 лет. Первоначально атрофии подвергаются мышцы плечевого или тазового пояса. В зависимости от этого выделяют восходящий и нисходящий типы развития заболевания. Появляются симптомы осиной талии, утиной походки, крыловидных лопаток, гиперлордоза в поясничном отделе позвоночника. В меньшей степени, чем при форме Дюшенна, характерно появление контрактур и псевдогипертрофий. Снижаются сухожильные рефлексы.
Течение болезни чаще всего медленно-прогрессирующее. Однако, описываются случаи и со злокачественным течением.
Диагностика основана на клинических данных, возраст больных 14-16 лет, исследуется генеалогия больных. КФК либо не повышена, либо умеренно повышена.
При проведении ЭМГ выявляются признаки первично-мышечного поражения.
Миопатия Ландузи-Дежерина (плече-лопаточно-лицевой тип)
Заболевание описано в 1884 году. Частота его составляет 1-2 на 100 000 населения. Тип наследования аутосомно-доминантный.
Заболевание проявляется в возрасте 10-20 лет. Поражаются мышцы плечевого пояса, лица и лопаток.
В некоторых случаях атрофии мышц распространяются на другие группы мышц, тогда возникают другие варианты миопатии Ландузи-Дежерина.
В икроножных и дельтовидных мышцах возможно развитие псевдогипертрофий.
Сухожильные рефлексы снижаются с бицепса и трицепса. В пораженных мышцах снижен тонус.
Течение болезни медленно прогрессирующее. В течение долгого времени больные сохраняют трудоспособность.
Лечение миопатий
Направлено на сохранение и поддержание двигательной активности больных в течение как можно более длительного периода времени.
Особое значение в этом процессе играет ЛФК. Она позволяет отсрочить обездвиженность больных. Тренировки начинают как можно раньше. Больного и его родственников обучают комплексу упражнений. Занятия ЛФК предотвращают развитие контрактур и деформаций. Проводятся упражнения на объем движений, коррекция положения тела в кровати, кресле, частая смена положения и позы. Практикуется раннее применение шин.
Рекомендуется следить за весом больных. Избыточный вес ухудшает двигательные функции.
Из медикаментозных препаратов назначают АТФ, витамины группы В, витамин Е, анаболические стероиды (ретаболил, неробол).
Лечение может затормозить течение патологического процесса, но вылечить больных миопатией на сегодня невозможно.
Невральная амиотрофия Шарко-Мари-Тута
Встречается с частотой 1 на 50 000 населения. Наследуется по аутосомно-доминантному, рецессивному типу, сцепленному с Х-хромосомой.
Патоморфология. Изменения демиелинизирующего типа обнаруживают в периферических нервах. Могут быть изменения в задних и боковых столбах спинного мозга, атрофия и дегенерация в передних и задних столбах спинного мозга. В мышцах обнаруживается атрофия пучков мышечных волокон.
Ахилловы рефлексы утрачиваются в ранних стадиях болезни, в то же время коленные рефлексы, с бицепса и трицепса остаются сохранными длительное время.
Встречаются вегетативно-трофические расстройства в виде гипергидроза кистей и стоп, гиперемии кистей и стоп.
Течение заболевания медленно-прогрессирующее. Прогноз в большинстве случаев благоприятный.
Лечение. Терапия направлена на улучшение трофики мышц и проводимости импульсов по нервным столам. Назначают АТФ, кокарбоксилазу, рибоксин, церебролизин, метионин. Эффективны витамины Е, А, группы В и С. Для улучшения микроциркуляции назначаются никотиновая кислота, пентоксифиллин. Для улучшения нервно-мышечной проводимости применяют прозерин.
Среди немедикаментозных средств используют ЛФК, массаж, физиотерапию.
Миотония Томсена
Миотония – это заболевание, характеризующееся нарушением мышечного тонуса в виде замедления расслабления мышц после активного сокращения.
Описано Лейденом в 1874 году. В 1876 году Томсен на примере своей семьи обратил внимание на наследственную природу этого заболевания.
Частота встречаемости 0.3-0.7 на 100 000 населения. Тип наследования – аутосомно-доминантный.
Первые признаки болезни появляются в возрасте 8-15 лет. Миотонические спазмы локализуются в различных группах мышц, чаще в мышцах кисти, ног, жевательных мышцах, круговых мышцах глаза. Сильное сжатие кисти в кулак, или сжатие челюстей, или плотное зажмуривание глаз, или длительное стояние вызывает тонические спазмы. Фаза расслабления мышц задерживается на продолжительное время. Больные не могут быстро разжать руку, челюсть или открыть глаза. Повторные движения уменьшают миотонические спазмы.
Существует несколько характерных приемов:
Постукивание молоточком по мышцам тенара вызывает приведение большого пальца;
При ударе по языку появляется ямка на языке;
При ударе по большой мышце (бицепсу) происходит появление валика.
Внешний вид больных напоминает атлетов. Мышцы плотные, твердые, сила их в то же время снижена. Сухожильные рефлексы нормальные, в некоторых случаях снижены.
Течение заболевания медленно прогрессирующее.
Лечение. Назначается дифенин по 0,1-0,2 3 раза в день в течение 2-3 недель. Диакарб по 0,125 2 раза в день в течение 2-3 недель. Предполагается, что дифенин оказывает тормозящее действие на полисинаптическое проведение в ЦНС, а диакарб изменяет проницаемость мембран.
24.1. Нервно-мышечные заболевания
Наследственные нервно-мышечные заболевания – большая гетерогенная группа болезней, в основе которых лежит генетически детерминированное поражение нервно-мышечного аппарата. Заболевания характеризуются мышечной слабостью, мышечными атрофиями, нарушениями статических и локомоторных функций.
При постановке диагноза учитываются возраст проявления первых клинических симптомов заболевания, локализация атрофии и характер распространения миодистрофического процесса (восходящий, нисходящий, наличие или отсутствие псевдогипертрофий, фасцикуляций, расстройств чувствительности, пароксизмов мышечной слабости), а также темп течения.
Прогрессирующие мышечные дистрофии – наиболее обширная группа. В зависимости от характера первичных изменений условно различают первичные (миопатии) и вторичные формы прогрессирующих мышечных дистрофий (денервационные амиотрофии – спинальные и невральные).
Наследственные пароксизмальные миоплегии – группа нервно-мышечных заболеваний, характеризующихся внезапными приступами мышечной слабости и плегиями. Наиболее распространенными из наследственных пароксизмальных миоплегии являются гипо-, гипер– и нормокалиемическая формы. Патогенез неясен. Предполагается генетически детерминированный дефект мембраны сарколеммы, нарушающий проницаемость для ионов натрия и калия,
Гипокалиемическая форма пароксизмальной миоплегии (болезнь Вестфаля). Заболевание описано Вестфалем в 1895 г. Наследуется по аутосомно-доминантному типу.
Клинические проявления. Болезнь проявляется в возрасте 6—15 лет. Пароксизмы характеризуются внезапным в ночные или утренние часы развитием мышечной слабости, обездвиженности, снижением мышечного тонуса, сухожильных рефлексов, вегетативными расстройствами – лабильностью пульса, артериального давления, гипергидрозом. Приступы бывают парциальными, охватывающими небольшую группу мышц, и генерализованными. Во время приступа возникают нарушения сердечно-сосудистой деятельности: систолический шум, изменения ЭКГ. Сознание всегда сохранено. Средняя продолжительность приступа – несколько часов, крайне редко пароксизмы держатся несколько суток. Содержание калия в крови во время приступа менее 2 ммоль/л и ниже. Частота приступов вариабельна. Они провоцируются перееданием пищи, богатой углеводами, охлаждением, физическими нагрузками.
Лечение. Диета, богатая калием (чернослив, курага, картофель, изюм). Для купирования приступа назначают 10% раствор хлорида калия внутрь (по 1 столовой ложке каждый час) или 0,5% раствор в изотоническом растворе хлорида натрия внутривенно (2—2,5 г на 500 мл раствора в течение часа). Целесообразно применять также панангин внутривенно капельно.
Гиперкалиемическая форма пароксизмальной миоплегин (болезнь Гамсторп). Заболевание описано И.Гамсторп в 1956 г. Наследуется по аутссомно-доминантному типу.
Клинические проявления. Болезнь проявляется в возрасте 1—5 лет. Симптоматика сходна с пароксизмами при гипокалиемической форме и характеризуется внезапным развитием мышечной слабости, плегиями, снижением мышечного тонуса, сухожильных рефлексов, вегетативными расстройствами. В отличие от гипокалиемического гиперкалиемический паралич развивается обычно днем, сопровождается выраженными парестезиями, сочетается со слабостью мышц лица, артикуляционного аппарата, имеет меньшую продолжительность (30—40 мин). Во время приступа содержание калия в крови повышается до 6—7 ммоль/л. Частота приступов вариабельна: от ежедневных до нескольких раз в месяц. В межприступные периоды неврологическая симптоматика отсутствует. Провоцирующими факторами являются голодание, физические нагрузки, вызывающие утомление.
Лечение. Диета с повышенным содержанием углеводов, поваренной соли, ограниченным количеством калия. Вводят 40 мл 40% раствора глюкозы внутривенно вместе с инсулином подкожно; 20 мл 10% раствора хлорида кальция внутривенно.
Нормокалиемический (периодический) паралич. Наследуется по аутосомно-доминантному типу.
Клинические проявления. Болезнь проявляется до 10-летнего возраста. Особенностью ее является сравнительно медленно (в течение нескольких суток) пароксизмально нарастающая умеренная слабость в мышцах туловища, конечностей и в жевательной мускулатуре, а также медленный (1—2 нед) регресс симптоматики. Провоцирующими факторами являются продолжительный сон, длительное пребывание в одной позе, переохлаждение.
Лечение. Диета, богатая поваренной солью. Назначают ацетазоламид (диакарб).
Течение. Все формы пароксизмальных миоплегий медленно прогрессируют. Прогноз при своевременно поставленном диагнозе, проведении экстренных мероприятий и дифференцированной медикаментозной терапии благоприятный.
Диагностика и дифференциальный диагноз. Диагноз строится на основании генеалогического анализа, особенностей клинической картины, с учетом возраста, в котором начинается заболевание, времени возникновения пароксизма (ночью, утром, днем, в неопределенное время), степени выраженности мышечной слабости, частоты и длительности приступа, провоцирующих факторов, данных лабораторного биохимического исследования (содержание биоэлектрической активности мышц).
Дифференцировать заболевание следует от миоплегий, развивающихся в результате первичных эндокринных заболеваний, – тиреотоксикоза, болезни Конна (первичный гиперальдостеронизм), болезни Аддисона и др.
Лечение. Показана диета, богатая поваренной солью. Назначают диакарб.
24.2. Пирамидные и экстрапирамидные дегенерации
Хроническое прогрессирующее заболевание нервной системы, клинически проявляющееся изменениями мышечного тонуса и непроизвольными тоническими сокращениями мышц туловища и конечностей.
Этиология и патогенез. Различают идиопатическую (семейную) торсионную и симптоматическую дистонию. Тип наследования при идиопатической торсионной дистонии как аутосомно-доминантный, так и аутосомно-рецессивный. Симптоматическая торсионная дистония встречается при гепатоцеребральной дистрофии, хорее Гентингтона, опухолях мозга, эпидемическом энцефалите, детском церебральном параличе. Имеются указания, что в патогенезе наследственной торсионной дистонии имеет значение нарушение допаминового обмена. При обследовании у этих больных обнаруживается повышение содержания допамин-?-гидроксилазы в сыворотке крови.
Патоморфология. Дистрофические изменения обнаруживаются преимущественно в мелких нейронах в области скорлупы чечевицеобразного ядра, реже – в других базальных ганглиях.
Клинические проявления. Развивается заболевание постепенно, в 2/3 случаев в возрасте до 15 лет. В детском возрасте первыми симптомами болезни могут быть нарушение походки, спастическая кривошея; у взрослых чаще встречаются первично-генерализованные формы. В результате нарушения соотношения функции мышц-синергистов и антагонистов возникают насильственные длительные тонические сокращения мышц туловища, головы, тазового пояса, конечностей, обычно ротаторного характера, сочетающиеся с атетоидными движениями в пальцах. Создается впечатление, что мышцы постоянно сокращаются для преодоления действия антагонистов. Возникающие позы, даже самые неудобные, сохраняются в течение длительного времени. Гиперкинезы усиливаются при волнении, активных движениях, во сне исчезают. Постепенно, по мере прогрессирования заболевания, поза пациента становится постоянно дистонической, с усиленным поясничным лордозом, флексией бедер, медиальной ротацией рук и ног. В зависимости от распространенности дистонических явлений выделяют локальную и генерализованную формы заболевания. При локальных дистонических симптомах возникает тоническое сокращение отдельных мышечных групп, нарушаются произвольные движения и возникает аномальная поза. К таким симптомам относятся спастическая кривошея, писчий спазм, оромандибулярная дистония (открывание и закрывание рта и непроизвольные движения языка), блефароспазм, щечно-лицевая, щечно-язычная дистония, хореоатетоз.
Течение и прогноз. Заболевание в большинстве случаев неуклонно прогрессирует. Иногда отмечаются различной длительности ремиссии. Быстро происходит глубокая инвалидизация больных и наступает летальный исход, особенно при генерализованной форме.
Лечение. Длительное, симптоматическое. Применяют комбинации холинолитиков и седативных препаратов, в некоторых случаях эффективно использование леводопы. Назначается также галоперидол или резерпин. Очень редко прибегают к стереотаксическим операциям на подкорковых ядрах.
Семейная атаксия Фридрейха – наследственное дегенеративное заболевание нервной системы, характеризующееся синдромом поражения задних и боковых канатиков спинного мозга. Тип наследования аутосомно-рецессивный, с неполной пенетрантностью патологического гена. Мужчины и женщины болеют одинаково часто.
Патоморфология. Обнаруживаются дегенеративные изменения в проводящих путях задних и боковых канатиков спинного мозга, преимущественно пучков Голля, в меньшей степени – Бурдаха, Флексига, Говерса, волокнах пирамидного пути, задних корешках, а также в клетках коры мозжечка, подкорковых ганглиев, коры большого мозга.
Клинические проявления. Начало заболевания относится к 6—15-летнему возрасту. Первым симптомом болезни является неустойчивая походка, которая была охарактеризована Шарко как табетически-мозжечковая. В ранних стадиях атаксия выражена преимущественно в ногах. По мере прогрессирования заболевания нарушения координации распространяются на верхние конечности и лицо. При неврологическом обследовании выявляются крупноразмашистый нистагм, атаксия в руках и ногах, адиадохокинез, дисметрия, скандированная речь, расстройства мышечно-суставного чувства и вибрационной чувствительности. Меняется почерк. Ранним симптомом является снижение, а затем угасание сухожильных и периостальных рефлексов. Мышечный тонус понижен. В более поздних стадиях болезни присоединяются афферентный парез нижних, а затем верхних конечностей, нередки патологические пирамидные рефлексы, дистальные мышечные атрофии. Интеллект снижен.
Заболевание медленно прогрессирует. Средняя продолжительность жизни 10—15 лет с момента его развития.
Диагностика и дифференциальный диагноз. Заболевание распознается на основании характерных симптомов – деформаций стоп по типу стопы Фридрейха (высокий свод, экстензия основных фаланг пальцев стопы и флексия концевых фаланг), поражения миокарда, эндокринных расстройств.
Дифференцировать заболевание следует от церебрального сифилиса, рассеянного склероза, фуникулярного миелоза и других форм мозжечковых дегенерации.
Лечение. Применяются симптоматические средства: общеукрепляющие препараты, лечебная физкультура, массаж. В некоторых случаях производится хирургическая коррекция деформации стоп.
Мозжечковая атаксия Пьера Мари – наследственное дегенеративное заболевание с преимущественным поражением мозжечка и его проводящих путей. Тип наследования аутосомно-доминантный. Возникает заболевание в возрасте 20 лет и старше.
Патоморфология. Выявляется дегенеративное поражение клеток коры и ядер мозжечка, спиноцеребеллярных путей в боковых канатиках спинного мозга, в ядрах моста и продолговатого мозга.
Клинические проявления. Заболевание проявляется нарушениями функций мозжечка и его связей. Наблюдаются атаксия при выполнении координаторных проб, нарушение походки, скандированная речь, интенционное дрожание, нистагм. Мозжечковые симптомы сочетаются с умеренными или выраженными признаками пирамидной недостаточности (повышение сухожильных и периостальных рефлексов, клонусы стоп), а иногда с глазодвигательными нарушениями (косоглазие, птоз, недостаточность конвергенции). Характерным признаком является в различной степени выраженное снижение интеллекта.
Диагностика и дифференциальный диагноз. Наибольшие трудности возникают при дифференциации наследственной мозжечковой атаксии Пьера Мари и атаксии Фридрейха. Нужно учитывать тип наследования заболевания, возраст, в котором развиваются первые симптомы, характер изменения сухожильных рефлексов (при атаксии Фридрейха они снижены), наличие зрительных и глазодвигательных расстройств при атаксии Пьера Мари, деформации стоп и скелета. Рассеянный склероз в отличие от семейной атаксии Пьера Мари характеризуется ремитирующим течением, большей выраженностью нижнего спастического парапареза, расстройством функций тазовых органов.
Лечение. Симптоматическое.
Группа наследственных заболеваний нервной системы, характеризующихся дегенеративными изменениями нейронов мозжечка, ядер нижних олив и моста мозга, в ряде случаев – ядер черепных нервов каудальной группы, в меньшей степени – поражением проводящих путей и клеток передних рогов спинного мозга, базальных ганглиев. Заболевания отличаются типом наследования и различным сочетанием клинических симптомов. По классификации Кенигсмарка и Вайнера различают 5 типов оливопонтоцеребеллярных дегенерации.
Тип I – оливопонтоцеребеллярная дегенерация Менделя.Наследуется по аутосомно-доминантному типу. Течение медленно прогрессирующее. Проявляться может в возрасте от 11 до 60 лет. Клиническая картина складывается из симптомов поражения мозжечка (атаксия, мышечная гипотония, скандированная речь с элементами дизартрии, интенционное дрожание), ядер каудальных черепных нервов (дизартрия, дисфагия), подкорковых ганглиев (гиперкинезы); реже выявляются пирамидные и глазодвигательные симптомы.
Тип II – оливопонтоцеребеллярная дегенерация Фиклера—Винклера.Наследуется по аутосомно-рецессивному типу. Проявляется в возрасте от 20 до 80 лет симптомами поражения мозжечка, преимущественно атаксией в конечностях. Чувствительность и сухожильные рефлексы не изменены. Парезов не наблюдается.
Тип III – оливопонтоцеребеллярная дегенерация с ретинальной дегенерацией.Наследуется по аутосомно-доминантному типу. Возникает в молодом возрасте. Наряду с мозжечковыми и экстрапирамидными симптомами определяется прогрессирующее снижение остроты зрения вследствие пигментной дегенерации ганглиозных клеток сетчатки.
Тип IV – оливопонтоцеребеллярная дегенерация Шута—Хайкмана.Наследуется по аутосомно-доминантному типу. Проявляется в детском и молодом возрасте. Кроме мозжечковых симптомов, выявляется поражение ядер VII, IX, Х и XII пар черепных нервов (паралич лицевого нерва, бульбарные симптомы) и задних канатиков спинного мозга (расстройства мышечно-суставного чувства и вибрационной чувствительности).
Тип V – оливопонтоцеребеллярная дегенерация с деменцией, офтальмоплегией и экстрапирамидными нарушениями. Тип наследования аутосомно-доминантный. Развивается в среднем возрасте. Характеризуется деменцией, прогрессирующей офтальмоплегией, экстрапирамидными и мозжечковыми симптомами.
Дифференцировать оливопонтоцеребеллярные дегенерации следует от наследственной атаксии Фридрейха и Пьера Мари, прогрессирующих форм рассеянного склероза, опухолей мозжечка, ювенильных форм паркинсонизма.
Лечение. Симптоматическое. Проводят курсы неспецифического общеукрепляющего лечения, массаж, лечебную физкультуру.
Нервно-мышечными заболеваниями (НМЗ) является группа патологий, которые передаются на генетическом уровне от родителей детям. Нарушаются мышечные функции, снижается двигательная активность. Появляются характерные клинические симптомы.
Патологические процессы развиваются на фоне нарушений функций нервно-мышечных соединений, при поражении мышц и спинномозговых нейронов, нервов. Правильно подобранная терапия не поможет полностью вылечить человека, но позволит улучшить качество его жизни.
Этиология и неврология
Нервно-мышечные заболевания нарушают нормальную синаптическую передачу импульсов с нервных окончаний к мышечным волокнам. В основе каждого типа патологических изменений лежат аутоиммунные процессы.
Большая группа заболеваний характеризуется не только поражением мышечной ткани, но и периферических нервов, передних рогов спинного мозга. Среди часто диагностируемых патологий выделяют миопатию, миотонию, миастению.
Классификация
Нервно-мышечные заболевания различают по следующим видам:
Описание
Нервно-мышечные заболевания передаются по наследству, чаще появляются у людей, в семье которых были родственники с таким диагнозом.
Приобретенные патологические процессы развиваются в результате гормональных или метаболических нарушений в организме человека. Наблюдается сбой в функционировании иммунной системы. Она вырабатывает клетки, которые атакуют свой организм. Аутоиммунные заболевания приводят к появлению слабости в мышцах.
Нервно-мышечные патологии, сопровождающиеся дистрофическими процессами, поражают следующие области тела человека:
- мышцы;
- нервно-мышечные окончания;
- двигательные нейроны;
- периферические нервы.
При миопатии у человека высоки шансы стать инвалидом в результате утраты подвижности. Все виды нервно-мышечных заболеваний без своевременной терапии влекут за собой последствия. Это может быть не только инвалидность, но и смерть человека.
Стадии и степени
Нервно-мышечные заболевания протекают по стадиям. Определить этап развития патологических процессов поможет врач невролог при помощи медицинской диагностики.
| Название | Описание |
| I стадия | Двигательные нарушения слабо выраженные. |
| II стадия | У больного присутствуют ярко выраженные клинические признаки и наблюдаются серьезные двигательные изменения. |
| III стадия | Пациент не может самостоятельно передвигаться. |
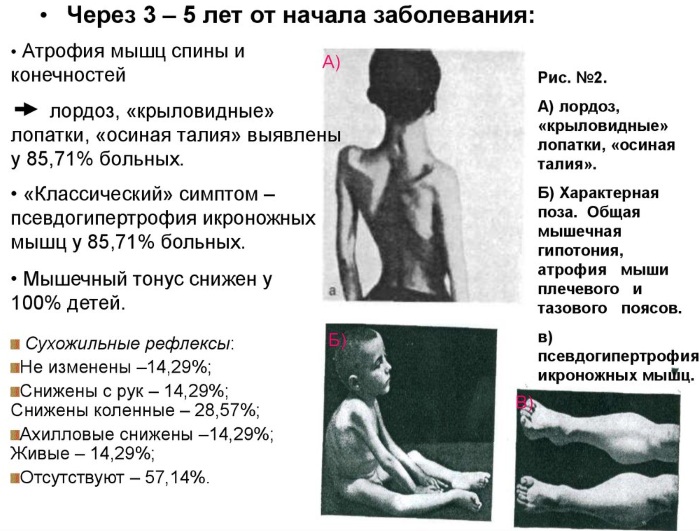
Нервно-мышечные заболевания миопатия Дюшенна на 2 этапе
Клиническая картина зависит от скорости развития патологических процессов и степени тяжести заболевания. Установить точный диагноз поможет врач невролог.
Симптомы
Основной признак нервно-мышечных заболеваний – это слабость мускулатуры. Клиническая картина зависит от области поражения (плечевой пояс, бедра, таз, нижние конечности).
В большинстве случаев у пациентов диагностируют следующие симптомы:
- снижается мышечный объем;
- наблюдаются болезненные спазмы;
- непроизвольно сокращаются мышцы;
- пораженные ткани немеют;
- снижаются сухожильные рефлексы;
- больной ощущает покалывание;
- двоится в глазах (диплопия);
- нарушаются глотательные и дыхательные рефлексы.
При нервно-мышечных заболеваниях опускаются веки, мышечная слабость проявляется симметрично и постепенно прогрессирует. В большинстве случаев при развивающейся мышечной дистрофии слабость возникает в области тазового и плечевого пояса. То же самое касается проксимальных отделов конечностей.
Иногда невральная амиотрофия сопровождается парестезией, нарушением глубокой или поверхностной чувствительности. Клинические признаки нервно-мышечных заболеваний проявляются постепенно. По мере прогрессирования патологических процессов человек теряет способности самостоятельно обслуживать себя. То же самое касается передвижения.
Причины появления
Нервно-мышечные заболевания в большинстве случаев возникают по причине аутоиммунных патологий.
Провоцирующим фактором также являются следующие обстоятельства:
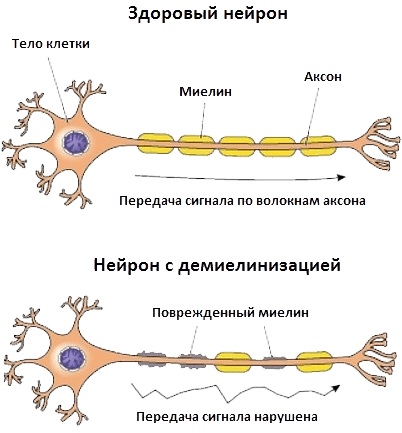
- наследственный фактор;
- поражение периферических нервов и мотонейронов спинного мозга;
- сбои в функционировании нервно-мышечных соединений;
- отравление организма различными веществами;
- врожденный сбой метаболизма;
- патологические изменения в мышцах.
Нервно-мышечные заболевания также развиваются на фоне нарушений работы двигательного нейрона в области ствола головного мозга.
Определить причину и поставить точный диагноз поможет врач невролог. Учитывая состояние пациента, степень развития патологических процессов и индивидуальные особенности человеческого организма, специалист подберет эффективное лечение.
Диагностика
Медицинское обследование позволит врачу установить точный диагноз. Тестирование специалист назначает пациенту, учитывая его жалобы и симптоматику.
Для диагностики нервно-мышечных заболеваний назначаются следующие методы обследования:
Описание

Исследованием состояния сердечной мышцы занимается кардиолог. Специалист назначает не только кардиограмму, но и ультразвуковое исследование (УЗИ) сердца.
Когда необходимо обратиться к врачу
К врачу необходимо обратиться сразу, при появлении первых признаков нарушений в работе мышц. Но если в семье есть родственники с нервно-мышечными заболеваниями, необходимо пройти полное медицинское обследование и понять, насколько высока вероятность появления патологических процессов по наследственной линии.
Диагностикой и лечением занимается врач невролог. Специалист проведет осмотр и подберет максимально информативные методы исследования.
Профилактика
Нервно-мышечные заболевания в большинстве случаев развиваются по причине наследственного фактора. Предупредить патологические изменения невозможно. Женщине во время планирования беременности рекомендуется проходить медицинские обследования, особенно если в семье есть родственники с таким диагнозом.
Диагностические мероприятия также назначаются в период вынашивания малыша на ранних сроках. При высокой вероятности развития нервно-мышечных заболеваний специальная медицинская комиссия советует будущей матери прервать беременность.
Методы лечения
Терапия нервно-мышечных заболеваний осуществляется комплексными методами. Пациентам назначают медицинские препараты, лечебную физкультуру. При отсутствии серьезных противопоказаний, можно использовать рецепты знахарей и целителей. Основная цель терапии – это поддержать мышечные силы и замедлить атрофирующие процессы.
Медикаменты подбирает врач невролог, учитывая результаты медицинской диагностики, степень развития патологических процессов и индивидуальные особенности организма человека.
Самостоятельно не рекомендуется принимать лекарства, поскольку многие препараты вызывают побочные эффекты.
При нервно-мышечных заболеваниях врач назначает следующие медикаменты:
Применение
Лекарства позволяют устранить дефицит энергии и белка, положительно влияют на вещественные обмены в мышечных тканях. Дополнительно назначаются витаминные комплексы.
Нервно-мышечные заболевания можно лечить рецептами знахарей и целителей, но в качестве вспомогательной терапии. Народные средства улучшают качество жизни пациента и общее его состояние. Используемые средства следует обсуждать с лечащим врачом неврологом.
| Название | Рецепт | Применение |
| Овес | Зерна хорошо промыть и залить водой (500 мл). Полученную массу ставят на огонь, доводят до кипения и греют 30 мин. Дальше оставляют на 2 часа, процеживают и принимают по схеме. | Готовое средство рекомендуется принимать внутрь перед едой 4 раза в сутки. Курс терапии продолжается 3 месяца. Затем необходимо сделать перерыв на 30 дней и продолжить терапию. |
| Репчатый лук | Продукт очистить и смешать 200 г с сахаром (200 г), добавить воды (0,5 л). Полученную массу поставить на медленный огонь и греть 1,5 часа. Остудить и добавить 2 ст.л. натурального меда. | Готовое средство рекомендуется принимать по 2 ч.л. 3 раза в сутки. |
| Чеснок | Очистить и измельчить 3 головки чеснока. Добавить 4 лимона, предварительно измельченные. Все компоненты залить медом (1 л) и льняным маслом (200 г). | Полученное средство следует принимать по 1 ч.л. 3 раза в день. |
При нервно-мышечных заболеваниях полезно проводить контрастные ванны для нижних конечностей. После водных процедур ноги рекомендуется укутывать теплым одеялом.
Комплексная терапия нервно-мышечных заболеваний позволяет замедлить их развитие, продлевает период ремиссии и улучшает качество жизни пациента.
Вместе с традиционным и народным лечением больным назначаются следующие методы терапии:

| Название | Описание |
| Физиотерапевтические процедуры | Лечение улучшает проводимость нервных импульсов в мышечных тканях, способствует их питанию. Усиливается кровообращение и вещественный обмен. |
| Массаж | Точечное воздействие помогает повысить тонус мышц. Для достижения лечебного эффекта необходимо провести несколько сеансов на протяжении года. |
| Лечебная физкультура | Гимнастика проводится в специализированном комплексе под наблюдением специалиста. |
Сохранить самостоятельное передвижение пациента позволяют специальные ортопедические приспособления. Лечебная физкультура в виде активных и пассивных движений улучшает состояние больного.
Упражнения следует выполнять регулярно, соблюдая умеренные нагрузки. При нервно-мышечных заболеваниях также рекомендуется плавать. В воде легче выполнять физические упражнения без нагрузки на позвоночник.
Возможные осложнения
Негативные последствия патологических процессов появляются в результате поражения различных внутренних органов и систем организма человека:
Описание
Прогрессирующие патологические процессы также могут спровоцировать искривление позвоночника (кифоз, сколиоз). Больным необходимо носить специальные корсеты. В тяжелых ситуациях или на запущенных стадиях развития нервно-мышечных заболеваний пациенту показано оперативное вмешательство. Решение принимает врач невролог, учитывая состояние человека и индивидуальные особенности его организма.
При нервно-мышечных заболеваниях нарушается двигательная функция, слабеют мышцы. Симптомы постепенно усиливаются на фоне прогрессирующих дистрофических процессов.
Пациенту необходимо пройти полное обследование для постановки диагноза и специально подобранное лечение. Лекарства, средства народной медицины, физиотерапевтические процедуры помогут лишь облегчить жизнь пациенту, но полностью избавить от генетической патологии не смогут.
Оформление статьи: Владимир Великий
Видео о нервно-мышечных заболеваниях
Телесеминар о нервно-мышечных заболеваниях:
Читайте также:


