Надкостницы нет только на суставных поверхностях
Строение костей
Кость (os) - это орган, состоящий из нескольких тканей, основной из которых является костная ткань. Каждая кость покрыта снаружи, за исключением суставных поверхностей, надкостницей; суставные поверхности покрыты хрящом; внутри кости расположен костный мозг; кость снабжена сосудами и нервами.
Структурной единицей кости является остеон - система костных пластинок, концентрически расположенных вокруг канала, в котором проходят сосуды и нервы (см. рис. 25). Из остеонов слагаются два вида костного вещества. Когда остеоны плотно прилежат друг к другу, то образуется плотный слой кости - компактное вещество. В другом случае остеоны образуют перекладины, между которыми имеются костные ячейки, получается губчатое вещество * . Перекладины можно видеть невооруженным глазом на распиле кости или на ее рентгенограмме. (рис. 47).
* ( Губчатое вещество получило название по его внешнему сходству с губкой.)
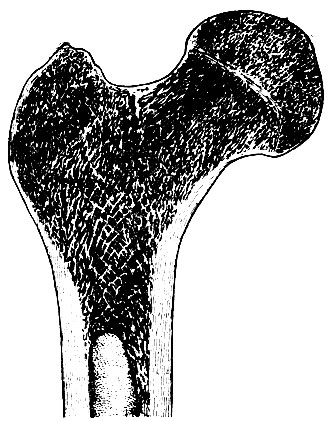
Рис. 47. Расположение перекладин губчатого вещества в проксимальном конце бедренной кости
Компактное вещество находится снаружи кости, а губчатое внутри нее. Количественное распределение компактного и губчатого вещества в различных костях неодинаково, что зависит от функциональных условий, от формы кости, ее величины и положения в теле. Компактное вещество преобладает в тех костях, которые выполняют преимущественно функцию опоры и движения, например в диафизах длинных костей. Губчатое вещество располагается в эпифизах длинных костей (рис. 47), в коротких и плоских костях.
Перекладины в губчатом веществе расположены в строго определенном порядке. На кость в живом организме действуют силы сжатия и растяжения. Сжатие костей происходит в основном под влиянием веса вышерасположенных частей тела. Растяжение происходит под влиянием активной тяги мышц в местах их прикрепления к костям. Соответственно этому перекладины располагаются в направлении воздействия на кость сил сжатия и растяжения, обеспечивая тем самым равномерное распределение этих сил на всю кость. Если рассмотреть распил проксимального конца бедренной кости, то можно увидеть, что перекладины губчатого вещества имеют определенную направленность (см. рис. 47).
Поскольку различные кости находятся в разных функциональных условиях, то и направление перекладин в их губчатом веществе различно.
Кость содержит костный мозг, который выполняет ячейки между перекладинами губчатого вещества и костномозговые полости. У новорожденных кости содержат красный костный мозг, основу которого составляет ретикулярная ткань. Он имеет непосредственное отношение к кроветворению. В красном костном мозге развиваются эритроциты, зернистые лейкоциты и кровяные пластинки. Эритроциты, располагаясь в костном мозге, придают ему красный цвет. С возрастом происходит замещение части красного костного мозга желтым. Красный костный мозг сохраняется у взрослых людей в губчатом веществе коротких и плоских костей и эпифизов длинных костей.
Желтый костный мозг состоит преимущественно из жировых клеток, которые и придают ему желтый цвет. У взрослых людей он выполняет мозговую полость длинных костей.
Снаружи кость покрыта надкостницей (periosteum) (рис. 48) - тонкой, бледно-розового цвета соединительнотканной оболочкой, состоящей из двух слоев: наружного и внутреннего. Наружный слой, фиброзный, состоит из плотной соединительной ткани. Внутренний слой представлен рыхлой соединительной тканью; он содержит костеобразующие клетки (остеобласты), благодаря которым происходит рост кости в толщину, а при переломах костей - сращение отломков. Внутренняя поверхность костей выстлана эндостом, который по своему строению и костеобразующей функции сходен с внутренним слоем надкостницы. Надкостница богато снабжена кровеносными сосудами и нервами.

Рис. 48. Надкостница плечевой кости. а - надкостница; б - поверхность кости, свободная от надкостницы
Суставные поверхности костей свободны от надкостницы; они покрыты слоем гиалинового хряща.
Кость состоит из двух видов химических веществ: органического и неорганических. Органическое вещество - оссеин - составляет 1 /3 веса кости, 2 /3 представлены неорганическими веществами (в основном солями кальция).
Органическое вещество легко отделить от неорганических. Если опустить кость в соляную или азотную кислоту, то через некоторое время она становится мягкой и эластичной (декальцинированная кость). Такая кость легко сгибается. Это происходит потому, что кислота растворяет соли и в кости остается только оссеин, которому кость обязана своей эластичностью. При обжигании на огне кость, как и в первом случае, сохраняет свою первоначальную форму, однако становится хрупкой и ломкой вследствие сгорания оссеина. В результате обжигания остаются только неорганические вещества.
Отсюда можно сделать вывод, что эластичность кости обеспечивается наличием оссеина, а ее твердость обусловлена наличием неорганических веществ.
Сочетание в кости органических и неорганических веществ обеспечивает ей необычайную упругость и твердость, что делает кость очень устойчивой к механическим нагрузкам, во много раз превышающим вес тела. Содержание оссеина и неорганических веществ с возрастом меняется.
У детей в сравнении со взрослыми органических веществ относительно больше, поэтому их кости очень эластичны. С возрастом количество неорганических веществ увеличивается, поэтому у людей пожилого и старческого возраста кости становятся более хрупкими.
Каждая кость имеет определенную форму, величину и положение в теле. Большое влияние на форму костей оказывают мышцы, кровеносные сосуды и нервы. В местах прикрепления мышц образуются неровности в виде шероховатостей, бугров, гребней или углублений. У мужчин бугры и гребни выражены обычно сильнее, чем у женщин. Это связано с наличием у мужчин более развитой мышечной системы, работа которой сказывается на формировании костей.
Различают длинные, короткие, плоские и воздухоносные кости * .
* ( Однако в скелете взрослого человека есть кости (височная, клиновидная и др.), отдельные части которых построены различным образом (по типу коротких, плоских, воздухоносных костей). Такие кости относят к смешанным костям.)
Длинные кости входят в состав скелета конечностей. Это плечевая и бедренная кости, кости предплечья и голени, кости пясти и плюсны, кости пальцев (фаланги) кисти и стопы (см. рис. 46 А, 46 Б). Величина этих костей различна, но их объединяет один существенный признак: длина значительно превышает ширину (толщину) этих костей. В каждой длинной кости различают тело (диафиз) и два суставных конца (эпифизы) (рис. 49). Тело кости представлено цилиндрической или призматической формы трубкой из компактного вещества, внутри которой имеется мозговая полость. Эпифизы обычно утолщены; основу их составляет губчатое вещество, которое покрыто снаружи тонким слоем компактного (коркового) вещества.
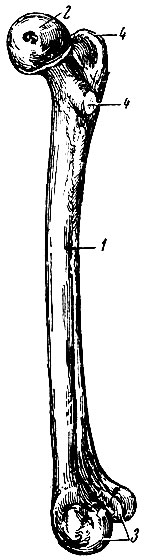
Рис. 49. Правая бедренная кость. 1 - диафиз; 2 - проксимальный эпифиз; 3 - дистальный эпифизу 4 - апофизы
Эпифизы имеют суставные поверхности, участвующие в образовании суставов. Кость имеет также костные выступы (апофизы), к которым прикрепляются мышцы и связки (см. рис. 49). Между диафизом и эпифизом расположен метафиз. В период роста кости между метафизом и эпифизом располагается эпифизарный хрящ, благодаря которому осуществляется рост кости в длину. Место расположения эпифизарных хрящей хорошо определяется на рентгенограммах скелета детей в виде светлых щелевидных пространств (рис. 50). Об этом следует помнить, чтобы избежать неправильной диагностики переломов костей.
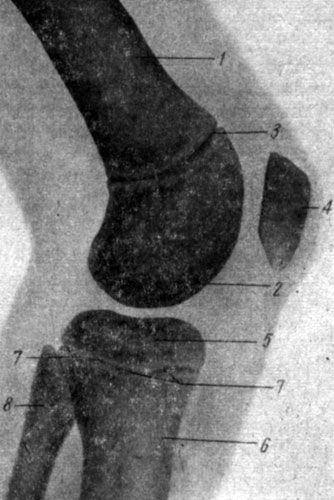
Рис. 50. Рентгенограмма коленного сустава. 1 - бедренная кость; 2 - диетальный эпифиз бедренной кости; 3 - эпифизарный хрящ; 4 - надколенник; 5 - проксимальный эпифиз большеберцовой кости; 6 - большеберцовая кость; 7 - эпифизарный хрящ; 8 - головка малоберцовой кости
Короткие кости характеризуются примерно одинаковой длиной и шириной. К ним принадлежат кости запястья, предплюсны и др. Внутри эти кости состоят из губчатого вещества; снаружи они покрыты слоем компактного (коркового) вещества.
Плоские кости. К ним принадлежат покровные кости черепа, лопатка и тазовые кости.
Воздухоносные кости имеют внутри полости (синусы, пазухи), содержащие воздух. К воздухоносным относятся лобная кость, верхняя челюсть, тело клиновидной кости и др.
Термин “шинсплинт” собирательный и чаще всего описывает синдром боли в области передней поверхности большеберцовой кости. Он может включать в себя как воспаление надкостницы большеберцовой кости, так и сухожилий мышц-стабилизаторов стопы на высокой позиции (на носочках), в первую очередь заднюю большеберцовую мышцу.
Попробуем разобраться, почему эти проблемы возникают и как их можно избежать.
Дополнительные материалы к этой статье: Тренируем мышцы голени: 9 простых упражнений на каждый день
Понятие и причины воспаления
Патологический процесс воспалительного характера, сформированный в силу различных причин в надкостнице кости, называется периоститом.
Надкостница — это тонкая оболочка любой кости, состоящая из плотной соединительной ткани, в которой находится разветвленная сеть нервов и кровеносных сосудов. Указанная костная оболочка состоит из двух слоев:
- внешнего;
- внутреннего.
Воспаление начинает развиваться в одном из слоев надкостницы, постепенно перемещаясь и на другой, на саму кость, близлежащие мягкие ткани. В медицинской науке различают острый и хронический периостит. Патологический процесс может возникнуть в любых частях тела, но чаще всего затрагивает челюстные и трубчатые кости.
Причинами возникновения указанной патологии надкостницы надо считать:
- травмы (переломы, вывихи, ушибы, растяжения связок и пр.);
- перенос инфекции с близлежащих тканей;
- значительные перегрузки суставов, мышц;
- распространение токсинов по организму при помощи кровеносной или лимфатической системе;
- аллергическую реакцию;
- некоторые инфекции — туберкулез, сифилис, тиф и пр.
Воспалительный процесс надкостницы можно часто встретить у спортсменов, у людей, по роду профессии которые часто повторяют однотипные движения (у плотников, маляров, швей).
Выделяются следующие распространенные виды периостита:
- простой;
- гнойный;
- оссифицирующий;
- фиброзный.
Симптомы и лечение воспалительного процесса надкостницы необходимо рассматривать в зависимости от видов патологии.
Функции костей
Кости черепа, таза и туловища обеспечивают защитную функцию от различных повреждений жизненно важных органов, нервных стволов или же крупных сосудов:
- череп представляет собой полноценное вместилище для органов равновесия, зрения, слуха и головного мозга;
- позвоночный канал включает в себя спинной мозг;
- грудная клетка обеспечивает защиту легких, сердца, а также крупных нервных стволов и сосудов;
- тазовыми костями предохраняются от повреждений мочевой пузырь, прямая кишка, а также различные внутренние половые органы.
Преимущественное большинство костей внутри себя содержит красный костный мозг, представляющий собой особые органы кроветворения и иммунной системы человеческого организма. При этом стоит отметить, что кости обеспечивают защиту его от повреждений, а также создают благоприятные условия для созревания различных форменных элементов крови и его трофики.
Помимо всего прочего, отдельное внимание стоит уделить тому, что кости принимают непосредственное участие в минеральном обмене, так как в них депонируется множество химических элементов, среди которых особое место занимают соли кальция и фосфора. Таким образом, если в организм вводится радиоактивный кальций, уже примерно через 24 часа более 50% от данного вещества будет накоплено в костях.
Симптоматика простого и гнойного периостита
Простой асептический вид воспаления надкостницы носит травматический и посттравматический характер. Патология развивается в острой форме после переломов, сильных ушибов или иных травм. Но может возникнуть и от воспалительного процесса, протекающего в непосредственной близости с надкостницей. Признаками болезни являются:
- покраснение поврежденного места;
- болезненность;
- некоторое утолщение.
При указанном виде болезни общее состояние организма не изменяется.
Гнойный периостит возникает при проникновении в надкостницу инфекции, возбудителями которой являются стрептококки или стафилококки. Заболевание всегда протекает в острой форме и вызывает у человека очень тяжелое состояние. Наблюдаются следующие симптомы:
- сильная болезненность надкостницы;
- отечность мягких тканей в пораженном месте;
- повышение местной температуры тела;
- покраснение больного участка;
- образование гноя.
Общее состояние больного неудовлетворительное, проявляются признаки интоксикации организма:
- головная боль;
- высокая общая температура тела;
- тахикардия;
- слабость;
- учащенное дыхание.
Если в этом случае не начать своевременно лечить воспаление надкостницы, то мощные гнилостные процессы приведут к некрозу кости и иным опасным негативным последствиям.
Скелет
Кости конечностей и других частей тела вместе с их соединениями формируют скелет человека, который представляет собой комплекс плотных анатомических образований, которые в жизнедеятельности организма берут на себя в основном исключительно механические функции. При этом современной наукой выделяется твердый скелет, представляющийся костями, и мягкий, который включает в себя всевозможные связки, мембраны и специальные хрящевые соединения.
Отдельные кости и суставы, а также скелет человека в целом, могут в организме выполнять самые разные функции. Так, кости нижних конечностей и туловища в основном служат в качестве опоры мягких тканей, в то время как большинство костей являются рычагами, так как к ним прикрепляются мышцы, обеспечивающие локомоторную функцию. Обе приведенные функции позволяют справедливо называть скелет полностью пассивным элементом опорно-двигательного аппарата человека.
Скелет человека представляет собой антигравитационную конструкцию, противодействующую силе земного притяжения. Пребывая под ее воздействием, тело человека должно прижиматься к земле, но за счет функций, которые несут в себе отдельные клетки кости и скелет в целом, изменения формы тела не происходит.
Симптоматика оссифицирующего и фиброзного периостита
Оссифицирующий периостит протекает в хронической форме, охватывает надкостницу и близлежащие к ней ткани. Болезнь может формироваться как самостоятельное воспаление или как следствие некоторых хронических заболеваний:
- остеомиелита;
- артрита;
- сифилиса;
- туберкулеза костей;
- рахита.
Патология данного вида имеет незначительные проявления. Болевые ощущения отсутствуют, признаков интоксикации не имеется. В зоне воспаления видна небольшая отечность с неровной поверхностью из-за разрастания костной ткани.
Фиброзному воспалению надкостницы характерно медленное развитие, когда в течение нескольких лет происходит ее постоянное раздражение в результате какого-либо сопутствующего заболевания (некроза кости, артрита).
К его симптомам можно отнести:
- безболезненность;
- небольшую отечность пораженного места;
- незначительное костное утолщение.
Главной опасностью фиброзного периостита является предрасположенность его к преобразованию в раковую опухоль.
Правильно и своевременно поставленный диагноз не позволит острой форме заболевания перерасти в хронический периостит. А эффективное лечение может полностью излечить больного.
На протяжении роста осуществляется перестраивание и небольшое смещение кости. Начинают образовываться новые остеоны, а параллельно этому осуществляется также резорбация, представляющая собой рассасывание всех старых остеонов, что производится за счет остеокластов. За счет их активной работы практически полностью вся эндохондральная кость диафиза в итоге рассасывается, а вместо этого образуется полноценная костномозговая полость. Также стоит отметить, что рассасываются и слои перихондральной кости, а вместо пропадающей костной ткани откладываются дополнительные слои со стороны надкостницы. В результатет кость начинает расти в толщину.
Рост костей в длину обеспечивается за счет эпифизарного хряща, специальной прослойки между метафизом и эпифизом, сохраняющейся на протяжении юношеского и детского возраста.
Диагностика воспаления надкостницы
При обращении пациента к врачу с подозрением на воспаление в области надкостницы проводится тщательная диагностика. Это необходимо:
- для определения точного диагноза;
- для установления причины болезни;
- для назначения эффективного лечения.
Врач начинает диагностические мероприятия с подробного опроса больного о жалобах, обращая внимание на начальные признаки заболевания. Затем следует линейный осмотр проблемной зоны.
При определении причины заболевания могут помочь некоторые лабораторные исследования анализа крови с учетом:
- ревматоидного фактора;
- ПЦР;
- уровня иммуноглобулинов;
- показателя С-реактивного белка.
Центральным методом диагностики хронической формы заболевания является рентгенография места воспаления надкостницы. На рентгенограмме можно увидеть размеры, форму, структуру и распространенность наслоений в надкостнице.
Но для начальных стадий острого периостита данный метод неэффективен. Только по прошествии двух и более недель фото рентгенологического исследования может показать первые негативные изменения надкостницы. В этом случае специалист ставит диагноз на основе симптомов и анамнеза заболевания.
Для определения точной причины болезни врач может предложить пациенту в индивидуальном порядке пройти дополнительные диагностические исследования.
Профилактические меры
Чтобы предотвратить подобное инфицирование, следует придерживаться простых рекомендаций:
- Совершать регулярную ежедневную гигиену полости рта дважды в день.
- Ополаскивать зубной ряд после каждого приема пищи.
- Два раза в год посещать стоматолога для профилактических осмотров, даже если ничто не беспокоит.
- При любых признаках и неприятных ощущениях также прийти на консультацию к специалисту, чтобы вовремя избавиться от любых заболеваний.
- Избегайте травм и механических повреждений челюсти.
- Придерживайтесь здорового образа жизни и правильного питания для поддержания иммунитета на высоком уровне.
- Обратите внимание на грамотное приобретение зубных паст и щеток. Они должны быть высокого качества и продаваться в аптеках или специализированных магазинах, а не на стихийных рынках.
- Для общей дезинфекции неплохо периодически проводить полоскания отварами лекарственных трав, но не увлекаться ими слишком сильно.
Способы лечения
Опытный врач начнет лечить периостит только после определения точной причины заболевания. Каждый вид указанной патологии требует особого подхода.
При простом воспалении надкостницы больному показаны строгий постельный режим и медикаментозная терапия, включающая лекарственные средства:
- противовоспалительные;
- обезболивающие;
- препараты кальция;
- витаминно-минеральные комплексы.
При положительной динамике лечения примерно через 1-2 недели больному может быть назначено:
- ультрафиолетовое излучение;
- электрофорез;
- физиотерапия.
Указанные методы борьбы с патологией ускоряют заживление, обеззараживают, улучшают кровообращение и питание пораженных тканей надкостницы, рассасывают образовавшиеся утолщения.
Полное выздоровление наступает при четком соблюдении всех рекомендаций врача примерно через 3–4 недели.
Хронические формы заболевания требуют более длительного лечения, проводимого в амбулаторных условиях. В его основе лежат те же принципы, что и при простой форме болезни. При сильных болях вокруг места поражения может быть проведена новокаиновая блокада.
По назначению врача на завершающих стадиях лечения может дополнительно проводиться:
- ЛФК;
- массаж;
- применение средств народной медицины.
Нельзя применять при указанном заболевании горячие компрессы и процедуры, так как они способствуют быстрому и неконтролируемому распространению и усугублению воспалительного процесса. Во все время лечения и восстановления поврежденной надкостницы нагрузочный объем должен быть строго дозирован.
Лечение гнойного периостита требует обязательного хирургического вмешательства и проведения медикаментозной терапии. Оперативным путем надкостница вскрывается, и тщательно убирается нагноение.
После этого проводятся антисептические мероприятия, часто устанавливаются дренажи для отхода гнойного содержимого наружу. Для активного заживления раны используются мази и гели с антибактериальными, обезболивающими, противовоспалительными свойствами (Левомеколь, мазь Вишневского).
Одновременно с этим, проводится лечение антибиотиками (Рифампицином, Далацином Д), анальгетиками и общеукрепляющими средствами. После этого к больному применяется общая схема лечения периостита.
Что нельзя делать при флюсе
При возникновении воспаления надкостницы челюсти, также нужно соблюдать определенные правила для успешного выздоровления. Многие халатно относятся к назначениям доктора, пропускают прием антибиотиков, пользуются нетрадиционными методами по рекомендации родных или коллег, посещают физиокабинет, когда этого делать нельзя. Неправильные действия отрицательно влияют на состояние человека, повышают риск развития гнойной фазы и негативных последствий.
При воспалении надкостницы челюсти и голени нужно четко следовать рекомендациям доктора, любые самовольства запрещены.
Возможные осложнения
Периостит страшен своими осложнениями, которые могут представлять смертельную опасность для человека. Важно при первых подозрениях на болезнь обратиться к хорошему специалисту и выполнить все его рекомендации.
Запущенная форма гнойного воспаления надкостницы может вызвать следующие серьезные осложнения:
- остеомиелит;
- сепсис;
- флегмону или абсцесс мягких тканей;
- медиастенит.
Остеомиелит представляет собой распространение инфекции с надкостницы на кость, мозговое вещество. У больного резко повышается температура тела до 40 °C, проявляются все признаки интоксикации организма. Ярко выражены отечность над местом поражения и болевые ощущения. Со временем из-за отмирания ткани образуется свищ и гной выходит наружу.
Когда инфекция, попадая в кровь, лимфу, разносится по всему организму, у больного развивается сепсис, часто приводящий к гибели. При распространении гнойного процесса на близлежащие мягкие ткани имеет место абсцесс или флегмона. Очень опасное состояние больного наблюдается при медиастините, когда инфицируется клетчатка грудной полости.
В процессе указанных негативных последствий периостита происходит размягчение и разрушение тканей и органов, находящихся рядом с пораженной надкостницей. Состояние больного во всех перечисленных случаях требует неотложной медицинской помощи.
Другие особенности конструкции
Практически любые кости (за исключением преимущественного большинства черепных, куда входит и носовая кость) имеют суставные поверхности, которыми обеспечивается их сочленение с другими. У таких поверхностей вместо надкостницы есть специализированный суставной хрящ, который по своему строению является фиброзным или гиалиновым.
Внутри преимущественного большинства костей располагается костный мозг, который размещен между пластинами губчатого вещества или находится непосредственно в костномозговой полости, причем он может быть желтым или красным.
У новорожденных, а также у плодов в костях присутствует исключительно красный костный мозг, который является кроветворным и представляет собой однородную массу, насыщенную форменными элементами крови, сосудами, а также особой ретикулярной тканью. Красный костный мозг включает в себя большое количество остеоцитов, костных клеток. Объем красного костного мозаг составляет примерно 1500 см³.
У взрослого человека, у которого уже произошел рост костей, красный костный мозг постепенно заменяется желтым, представленным в основном особыми жировыми клетками, при этом сразу стоит отметить тот факт, что заменяется исключительно тот костный мозг, который располагается в костномозговой полости.
Профилактика
Предотвратить воспаление надкостницы ноги можно с помощью простых профилактических мер. Крайне важно следить за здоровьем людям, профессионально занимающимся спортом – они обладают повышенным риском развития болезни.
Любые нагрузки и упражнения должны проводиться под наблюдением тренера. Малейшие неточности в выполнении могут привести к ударной травме и вызвать воспалительный процесс в периостите.
Для людей с сидячим образом жизни профилактика заключается в постепенном приучении к регулярным упражнениям. Специальная зарядка способствует укреплению структур голени.
Нельзя забывать о правильном выборе обуви как для тренировок, так и для повседневного ношения. Нужно покупать свой размер, следить за комфортом ноги во время упражнений и ходьбы. Желательно носить мягкую обувь – так риск микротравм костей значительно снизится.

Периостит (periostitis; анатомический periosteum надкостница + -itis) — воспаление надкостницы. Обычно начинается во внутреннем или наружном ее слое и распространяется затем на остальные слои. Вследствие тесной связи между надкостницей (периостом) и костью воспалительный процесс легко переходит с одной ткани на другую (остеопериостит).
По клиническому течению периостит делят на острый (подострый) и хронический; по патологоанатомической картине, а отчасти и по этиологии — на простой, фиброзный, гнойный, серозный, оссифицирующий, туберкулезный, сифилитический.
Простой периостит
Простой периостит — острый асептический воспалительный процесс, при котором наблюдаются гиперемия , незначительное утолщение и инфильтрация надкостницы. При пальпации можно обнаружить бугристость на поверхности кости.Чаще всего развивается после ушибов, переломов (травматический периостит), а также вблизи воспалительных очагов, локализующихся, например, в кости, мышцах. Сопровождается болями и припухлостью на ограниченном участке. Чаще всего поражается надкостница на участке костей, слабо защищенных мягкими тканями (например, передняя поверхность большеберцовой кости, локтевая кость). Воспалительный процесс большей частью стихает самостоятельно, в течении нескольких недель. Но иногда может привести к возникновению фиброзных разрастаний или отложению солей кальция и новообразованию костной ткани (развитию остеофитов ), т.е. переходит в оссифицирующий периостит.
Оссифицирующий периостит
Оссифицирующий периостит — частая форма хронического воспаления надкостницы, которая развивается при длительных раздражениях периоста и характеризуется образованием новой кости из гиперемированного и интенсивно пролиферирующего внутреннего слоя периоста. Этот процесс может быть самостоятельным или, чаще, сопровождает воспаление в окружающих тканях. Оссифицирующий периостит развивается в окружности воспалительных или некротических очагов в кости (например, остеомиелита ), под хроническими варикозными язвами голени, в окружности воспалительно-измененных суставов, туберкулезных очагов в кортикальном слое кости.
По прекращении раздражений, вызывающих явления оссифицирующего периостита, дальнейшее костеобразование останавливается; в плотных компактных остеофитах может произойти внутренняя перестройка кости (медуллизация), и ткань принимает характер спонгиозной кости. Иногда оссифицирующий периостит ведет к образованию синостозов, чаще всего между телами соседних позвонков, между берцовыми костями, реже между костями запястья и предплюсны.
Фиброзный периостит
Фиброзный периостит развивается постепенно и течет хронически. Он возникает под влиянием длящихся годами раздражений и проявляется мозолистым фиброзным утолщением надкостницы, плотно спаянным с костью. Наблюдается, например, на большеберцовой кости в случаях хронической язвы голени, при некрозе кости, хроническом воспалении суставов и др. Значительное развитие фиброзной ткани может привести к поверхностному разрушению кости. В некоторых случаях при большой продолжительности процесса отмечается новообразование костной ткани. После устранения раздражителя обычно наблюдается обратное развитие процесса.
Гнойный периостит
Гнойный периостит развивается обычно в результате инфицирования при ранении надкостницы, проникновения в нее инфекции из соседних органов (например, периостит челюсти при кариесе зубов), а также гематогенным путем (например, метастатический периостит при пиемии). При метастатическом периостите обычно поражается надкостница какой-либо длинной трубчатой кости (чаще всего бедра, большеберцовой кости, плечевой кости) или одновременно нескольких костей. Гнойный периостит — обязательный компонент острого гнойного остеомиелита. Встречаются случаи гнойного периостита, при которых не удается обнаружить источник инфекции.
Гнойный периостит начинается с гиперемии надкостницы, появления в ней серозного или фибринозного экссудата. Затем наступает гнойная инфильтрация надкостницы, и она легко отделяется от кости. Рыхлый внутренний слой периоста пропитывается гноем, который затем скапливается между периостом и костью, образуя субпериостальный абсцесс . При значительном распространении процесса периост отслаивается на значительном протяжении, что может привести к нарушению питания кости и поверхностному ее некрозу.
Некрозы, захватывающие целые участки кости или всю кость, образуются лишь тогда, когда гной проникает в костномозговые полости. Воспалительный процесс может остановиться в своем развитии (особенно при своевременном удалении гноя или при самостоятельном прорыве его наружу через кожу) или перейти на окружающие мягкие ткани и на вещество кости.
Быстро протекающие процессы ведут к отслоению надкостницы гноем, распространяющимся между ней и кортикальным слоем, воспалительным или опухолевым инфильтратом . Это можно наблюдать при остром остеомиелите, опухоли Юинга, ретикулосаркоме. Гладкие, ровные периостальные наслоения сопровождают поперечную патологическую функциональную перестройку. При остром воспалительном процессе, когда под периостом скапливается гной под большим давлением, надкостница может разорваться, и на участках разрывов продолжает продуцироваться кость.
Серозный альбумниозный периостит
Серозный альбумниозный периостит — воспалительный процесс в надкостнице с образованием экссудата, скапливающегося поднадкостнично и имеющего вид серозно-слизистой (тягучей) жидкости, богатой альбуминами. Экссудат окружен грануляционной тканью коричнево-красного цвета. Снаружи грануляционная ткань вместе с экссудатом покрыта плотной оболочкой и напоминает кисту, которая при локализации на черепе может симулировать мозговую грыжу. Количество экссудата иногда достигает 2 л. Он обычно находится под надкостницей или в виде кистевидного мешка в самой надкостнице, может даже скапливаться на ее наружной поверхности; в последнем случае наблюдается разлитое отечное припухание окружающих мягких тканей. Если экссудат находится под надкостницей, она отслаивается, кость обнажается и может наступить ее некроз — образуются полости, заполненные грануляциями, иногда с мелкими секвестрами.
Процесс локализуется обычно в концах диафизов длинных трубчатых костей, чаще всего бедренной кости, реже костей голени, плечевой кости, ребер; заболевают обычно юноши. Часто воспаление надкостницы развивается после травмы. Появляется болезненная припухлость, температура тела вначале повышается, но вскоре становится нормальной. При локализации процесса в области сустава может наблюдаться нарушение его функции. Вначале припухлость имеет плотную консистенцию, но с течением времени она может размягчаться и более или менее явственно флюктуировать. Течение подострое или хроническое.
Лечение воспаления надкостницы
Если заболевание протекает без гнойной инфекции, то оно может лечиться дома: антибактериальная терапия, холод, обезболивающие. Самое главное - остановить раздражение. Преостановить тренировки или хотя бы проводить щадящие тренировки, исключающие нагрузку на область воспаления надкостницы. Проходит переостит значительно дольше, чем ушиб мягких тканей (гематомы ) и может затянутся на 3 и более недель. При длительных раздражениях возможны осложнения с переходом в оссифицирующий или гнойный периостит.
Читайте также:


