Мрт при реактивных артритах
Спондилоартропатии – это группа заболеваний, объединяемых близкой этиологией и патологией. Заболевания имеют общий генетический дефект – человеческий лейкоцитарный антиген класс-I ген HLA-B27. Патологическая картина состоит из энтезита (энтезопатии). К спондилоартропатиям принято относить анкилозирующий спондилит (болезнь Бехтерева или Мари-Штрюмпеля), реактивный артрит (болезнь Рейтера), болезнь Уиппла, болезнь Бехчета и недифференцированную спондилоартропатию.
При МРТ в СПб в частной сети клиник ЦМРТ на аппарате 1,5 Тл или аппарате открытого типа перед нами часто ставят задачу выявления сакроилеитов, как одного из проявлений спондилоартропатий.
Анкилозирующий спондилит
Анкилозирующий спондилит – это хронический прогрессирующий серонегативный артрит. Близкими по этиологии заболеваниями являются ревматоидный артрит, псориатический артрит, хронический ювенильный артрит, болезнь Крона и язвенный колит. Эти патологии часто встречаются в семейном анамнезе пациентов с анкилозирующим спондилитом.
Синовиальные суставы также могут быть вовлечены, но в отличие от ревматоидного артрита имеется вовлечение субхондрального хряща и костной ткани. Паннуса (поражения суставов, сочленяющих позвоночник с черепом), типичного для ревматоидного артрита, не бывает.
Частота заболевания составляет 0,1-0,2% от населения. Поражает молодых мужчин. Пик частоты приходится на возраст 15-35 лет.
Клинические проявления состоят из болей в спине, особенно, по ночам. Часто иррадиация в паховую область, ноги. Скованность в позвоночнике по утрам. В хронической стадии – ригидность позвоночника, ограничение подвижности грудной клетки (вовлечение рёбернопозвоночных суставов).
Для постановки диагноза в настоящее время приняты модифицированные Нью-Йоркские (1984) критерии:
- Клинические – боли в спине больше 3 мес. с улучшением в движении, но без улучшения в покое; ограничение движений в позвоночнике; уменьшение дыхательных экскурсий по сравнению с возрастной и половой нормой
- Рентгенологические - сакроилеит
Рентгенография - единственный метод диагностики удовлетворяющий критериям: сакроилеит и изменения задних структурных элементов позвонков.При КТ также выявляется сакроилеит, но имеется много вариантов строения сочленения, что затрудняет постановку диагноза.
При МРТ обследовании, определяется псевдоартроз дугоотростчатых суставов позвоночника на ранней стадии процесса и стеноз позвоночного канала на поздней стадии процесса.
Сцинтиграфия показывает сакроилеит, но обладает недостаточной специфичностью..
Рентгенологические признаки анкилозирующего спондилита

Рентгенография крестцово-подвздошного сочленения в прямой проекции. Сакроилеит на ранней стадии. двухсторонние эрозии и субхондральный склероз.
Поздние признаки сакроилеита - эрозия, субхондральный склероз и костная пролиферация . Со стороны позвоночника отмечается кальцификация дисков, оссификация задней продольной связки, смыкание остистых отростков, переломы тел позвонков.

Рентгенограмма крестцово-подвздошного сочленения в прямой проекции. Сакроилеит на поздней стадии. Суставные щели облитерировались.
КТ признаки анкилозирующего спондилита
На рентгенограммах ранние признаки сакроилеита не всегда отчетливы. КТ гораздо лучше показывает эрозии и субхондральный склероз. При ислледовании позвоночника выявляются типичные для заболевания поражения дугоотростчатых суставов.
МРТ признаки анкилозирующего спондилита
МРТ наиболее эффективна в ранней диагностике воспалительного процесса. Повышенный сигнал на Т2-зависимых томограммах соответствует отеку, наблюдаемом в субхондральном костном мозге и окружающих сустав мягких тканях. В ответ на лечение отек уменьшается.
В поздних стадиях, когда псевдоартроз приводит к стенозированию позвоночного канала, МРТ позволяет оценить компрессию спинного мозга и его корешков. Поэтому появление у пациента неврологической симптоматики служит показанием к МРТ.

Анкилозирующий спондилит. МРТ поясничного отдела позвоночника. "Светящиеся" углы позвонков. Т2-зависимая сагиттальная МРТ.

Анкилозирующий спондилит. МРТ костей таза типа STIR. Сакроилеит.
Реактивный артрит
Реактивный артрит – это аутоиммунное заболевание, проявляющееся в виде уретрита, конъюнктивита и артрита. Реактивный артрит развивается через 2-6 недель после перенесенного негонококкового уретрита или кишечной инфекции. Бактериальная флора служит пусковым механизмом. Однако встречаются случаи не связанные с предшествовавшей инфекцией.
Частота заболевания составляет 30-40 случаев на 100 тыс. взрослого населения в год. Мужчины поражаются в несколько раз чаще женщин. Обычно процесс обрывается сам по себе через 3-12 мес., но имеет тенденцию к рецидивированию. Длительное течение с признаками энтезита наблюдается примерно в 15% случаев.
Клинические проявления состоят из дизурии в связи с уретритом к которым может присоединиться лихорадка и боли в спине. Артрит обычно охватывает крупные суставы, чаще несимметрично, реже мелкие. Иногда встречаются кожные проявления – кератодерма, узелковая эритема. Конъюнктивит относится к классической триаде болезни Рейтера, примерно у 20% пациентов наблюдаются также увеит, эписклерит и кератит. Изредка при болезни Рейтера встречаются сердечно-сосудистые нарушения.
Рентгенографические признаки болезни Рейтера
КТ признаки болезни Рейтера
КТ показывает раннюю стадию сакроилеита и поражение мелких суставов. Однако для исследования позвоночника предпочтительнее рентгенография в связи с меньшей лучевой нагрузкой.
МРТ признаки болезни Рейтера
МРТ признаки сакроилеита аналогичны таковым при болезни Бехтерева: расширение суставной щели, наличие в ней жидкости, неровность и эрозию суставных поверхностей. МРТ наиболее рационально применять для диагностики синовитов, теносиновитов, синовиальных кист.
Псориатический артрит
Псориатический артрит встречается примерно у 5% пациентов с псориазом. Типичным является поражение дистальных суставов, которое может быть по типу несимметричного олигоартрита, либо симметричного полиартрита. Дистальная межфаланговая артропатия наблюдается в 5-10% случаев. В редких случаях дистальный артрит протекает с остеолизисом. В 5% случаев к артриту присоединяется спондилит и (или) сакроилеит. Клинические и рентгенологические проявления аналогичны анкилозирующему спондилиту. Вариантом псориатического артрита можно считать синдром SAPHO: сочетание синовита, кожных проявлений и костных поражений.
Болезнь Бехчета
Болезнь Бехчета состоит из комплекса следующих патологий: рецидивирующего афтозно-язвенного стоматита, генитальных язв и увеита. Заболевание встречается с частотой меньше 1 случая на 100 тыс. населения в год, за исключением азиатских стран, где оно наблюдается гораздо чаще. Этиология болезни Бехчета достоверно неизвестна, наиболее вероятно, это флора ротовой полости. При длительном течении к классической триаде может присоединиться уретрит, васкулит, неврологические нарушения, поражение желудочно-кишечного тракта и амилоидоз. Артрит отмечается у 60% пациентов, обычно поражается один сустав, чаще коленный. В отличие от других спондилоартропатий артрит при болезни Бехчета недеформирующий.
Болезнь Уиппла
Болезнь Уиппла – редкое заболевание, протекающее преимущественно в виде поражения тонкой кишки. В отдельных случаях наблюдается поражение ЦНС, сосудистой системы и суставов. Вызывает болезнь Уиппла грам-позитивная бактерия Tropheryma whippelii. Проявляется заболевание в виде болей в суставах, диарреи и потери веса. При лучевом исследовании выявляется синовит. Очень редко встречается сакроилеит.
МРТ позвоночника и крестцово-подвздошного сочленения адреса и цены
В частном центре ЦМРТ профессор Холин А.В. лично диагностирует на МРТ аппарате открытого типа по средам. МРТ в СПб при боязни замкнутого пространства и МРТ при большом весе. Можно сделать МРТ позвоночника дешево и по акциям. На закрытом аппарате 1,5 Тл прием по воскресеньям и понедельникам.
Для диагностики артрита применяется следующий алгоритм:
- Клинический осмотр.
- Лабораторные методы исследования.
- Инструментальные методы исследования.
Обычно для правильной диагностики и уточнения этиологии артрита необходима 
консультация узкого специалиста:
- ревматолога (для исключения ревматоидного, реактивного артритов),
- травматолога (для исключения посттравматических артритов),
- дерматолога (для исключения псориаза),
- инфекциониста (для исключения инфекционных заболеваний, течение которых может осложниться артритами – иерсиниоза, гепатита и прочих),
- фтизиатра (для исключения туберкулезного артрита) и других.
Клинический осмотр у специалиста начинается с подробной беседы, во время которой врач собирает:
- анамнез заболевания (подробно расспрашивает о симптомах, длительности заболевания, связи симптомов с физической нагрузкой и других особенностях течения заболевания),
- анамнез жизни (выясняет наличие вредных привычек, сопутствующих заболеваний, особенности образа жизни, предшествующих травм и операций),
- семейный анамнез (наличие или отсутствие предрасположенности к определенной патологии).
Далее следует непосредственно осмотр, который включает:
- выявление внешних изменений пораженного сустава (деформация, отек, гиперемия);
- выявление болезненности в суставе (в покое, при пальпации и при движении);
- определение объема движений в суставе;
- определение мышечного тонуса;
- исследование чувствительности.
Затем специалист назначает необходимые лабораторные исследования для подтверждения диагноза.
Лабораторная диагностика артрита
Рассмотрим различные инструментальные методы, которые могут применяться для диагностики артрита.
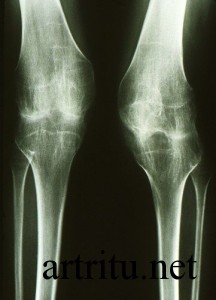
Это основной метод диагностики артрита суставов. Он является безболезненным, неинвазивным, несет небольшую лучевую нагрузку на организм (в отличие от компьютерной томографии).
Используется обычно неоднократно, вначале для диагностики артрита, затем – для контроля динамики процесса во время лечения.
Рентгенография может определить состояние костных структур, полости сустава, но не визуализирует состояние мягких тканей (мышц, суставных дисков, связок). Она выявляет:
Рентгенография может проводиться в нескольких проекциях:
- прямой (обязательно);
- боковой;
- косой.
По показаниям могут также проводиться снимки при выполнении функциональных проб (во время максимального сгибания и разгибания в суставе). Функциональные пробы обычно используются при диагностике поражений позвоночника.
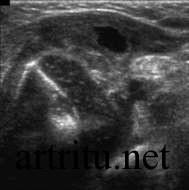
Относится к вспомогательным методам. Большая плотность костной ткани не всегда дает возможность получить четкое изображение суставной полости. Поэтому УЗИ обычно используется для диагностики артритов крупных суставов, которые расположены поверхностно и легко визуализируются со всех сторон с помощью ультразвукового датчика (коленный, локтевой, плечевой суставы, реже – тазобедренный сустав и позвоночник).
Компьютерная томография позволяет рассмотреть рентгенологические срезы отдельных структур сустава. В результате изображения представляется в виде поперечных и продольных срезов. В отличие от обычной рентгенографии, позволяет визуализировать состояние мягких тканей (но не так четко, как при магнитно-резонансной томографии). Если компьютерная томография используется для диагностики заболеваний позвоночника, то она часто применяется совместно с миелографией для уточнения состояния мягкотканных структур спинного мозга.
К тому же, компьютерная томография требует больших финансовых затрат для стационара и/или для пациента (во многих диагностических центрах проводится только за отдельную плату).
В отличие от компьютерной томографии, является безопасной, так как исследование 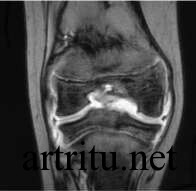
проводится с использованием электромагнитных волн, а не рентгеновских лучей, поэтому может применяться неоднократно у одного и того же пациента. Дает более четкую визуализацию костных структур и мягких тканей. Однако оборудование для данного исследования дорогостоящее, позволить себе его приобретение и обслуживание может далеко не каждый стационар или диагностический центр. А самостоятельно оплатить данное исследование смогут очень немногие пациенты.
При некоторых видах поражения применение магнитно-резонансной томографии является незаменимым (например, для диагностики изменений нервных структур, мышц, связок, межпозвоночных дисков и других).
По результатам магнитно-резонансной томографии получают изображение в виде серии поперечных и продольных срезов в цифровом формате.
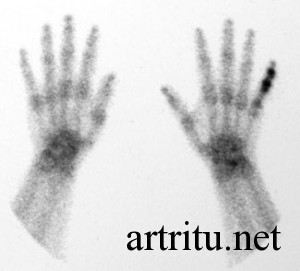
Это метод лучевой диагностики, основанный на введении радиофармпрепарата 99сТс в организм. Используется в основном при подозрении на наличие синовита и для выявления патологических изменений костной ткани. После введения препарат избирательно накапливается в изучаемом органе, что выявляется на серии рентгенологических снимков.
Если есть активное воспаление синовиальной оболочки, то это выглядит как диффузное накопление 99сТс в этой зоне.
Метод отличается большей чувствительностью, чем обычная рентгенография и способен выявлять патологические изменения на более ранних стадиях.
Является инвазивным методом. Чаще всего проводится для диагностики артрита коленного сустава, так как он является крупным, доступен всестороннему осмотру и удобен для пункции.
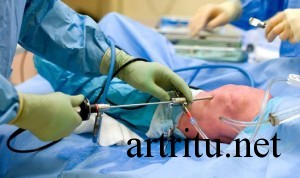
При артроскопии коленного сустава осмотру доступны синовиальная оболочка, верхняя поверхность менисков, передняя и задняя крестовидные связки, суставной хрящ. При синовите отмечается утолщение и гиперемия синовиальной оболочки, утрата своей прозрачности ворсинами и их увеличение. Часто в полости сустава обнаруживаются лежащие свободно или фиксированные на синовиальной оболочке сгустки фибрина или детрит хряща.
Во время артроскопии есть возможность взятия биопсии пораженных тканей или суставной жидкости с целью последующего морфологического и бактериологического исследования, а также внутрисуставного введения лекарственных препаратов.
Инвазивная процедура. Может проводиться с лечебной и диагностической целью.
Показаниями к пункции являются:
- получение синовиальной жидкости для последующего микроскопического и бактериологического исследования с целью уточнения диагноза;
- введение лекарственных препаратов в полость сустава;
- контроль эффективности терапии;
- удаление крови из суставной полости после травмы или гноя при инфекционном процессе.
Артрография – рентгенографическое исследование сустава. Может выполняться путем введения в полость сустава газа (кислорода, закиси азота) – пневмоартрография или водорастворимых йодистых рентгеноконтрастных препаратов.
Метод применяется для уточнения состояния хрящевой ткани и мягких тканей (суставной сумки, связок, менисков) с целью выявления их патологических изменений.
Острый артрит, а также повышенная чувствительность к препаратам йода являются противопоказаниями к данной методике.
Узкоспециализированная методика, применяемая для диагностики заболеваний позвоночника, а именно, состояния мягких тканей (спинного мозга, нервных корешков). Используется совместно с компьютерной томографией.
Проводится путем введения рентгеноконтрастного вещества в спинномозговой канал.
Выявляет патологические изменения в межпозвоночных дисках путем введения в диск контрастного вещества.
Используется для оценки состояния позвоночного столба. Позволяет выявить изменения на ранних стадиях, уровень поражения, стадию, а также используется для контроля за процессом лечения.

МРТ сустава является одним из способов диагностики артрита и степени его распространения. Поражение суставов, объединенное общим названием "артрит", входит в десятку самых коварных заболеваний человечества по причине его широкой распространенности, высокой степени инвалидизации, не до конца выясненной этиологии и сложности в диагностике. Если у пациента начинает развиваться артрит, то в его жизнь постепенно входит чувство боли и скованности в суставах, которое рано или поздно превращает его существование в кошмар. Основной причиной боли является разрушение хряща сустава. В структуре хрящевой ткани появляются трещины, хрящ фрагментируется и рассыпается. Весь этот процесс сопровождается воспалением. Постепенно участки кости все больше теряют хрящевой покров, что приводит к механическому раздражению кости, ее уплотнению и формированию костных выростов. Больному с артритом становится тяжело ходить и выполнять ежедневную работу.
Способы диагностики артрита
Лечением и диагностикой артрита занимается врач-ревматолог. На сегодняшний день в арсенале врачей есть несколько видов инструментальной диагностики, с помощью которой артрит можно распознать на начальной его стадии:
- Рентгенография.
- Ультразвуковая диагностика.
- Компьютерная томография - КТ.
- Магнитно-резонансная томография.
Но для постановки окончательного диагноза требуется не только аппаратная диагностика, но и лабораторные исследования, в том числе биохимия крови и анализ синовиальной жидкости, а также тщательно собранный анамнез и сходство симптомов с клинической картиной течения заболевания. При комбинированном использовании всех диагностических методов, точное выявление артрита происходит весьма успешно и результативно.
МРТ или УЗИ при диагностике артрита?
К плюсам диагностического обследования при артрите посредством рентгена относится дешевизна и доступность. Проводится оно обычно в двух проекциях: прямой и боковой, однако при необходимости детального изучения состояния костной ткани дополнительно назначают рентгенографию в косой проекции. На рентгенограммах артрит выглядит в виде неравномерного сужения межсуставной щели, наличия кист и остеофитов. Среди недостатков данного вида диагностики - невозможность увидеть степень поражения мягких тканей и послойного строения суставов, а также определить болезнь на ранней стадии развития. При рентгене существует лучевая нагрузка на организм. Дозы облучения не позволяют использовать рентгенографию в качестве диагностического метода для беременных женщин.
| Услуги УЗИ суставов | Цена, руб. |
|---|---|
| УЗИ плечевого сустава | 1500 руб. |
| УЗИ локтевого сустава | 1500 руб. |
| УЗИ тазобедренного сустава | 1500 руб. |
| УЗИ коленного сустава | 1500 руб. |
| УЗИ голеностопного сустава | 1500 руб. |
| УЗИ одного мелкого сустава (кисти, стопы) | 1000 руб. |
| УЗИ двух мелких суставов | 2000 руб. |
| УЗИ двух крупных суставов | 2500 руб. |
- в межсуставном пространстве повышенное скопление жидкости;
- суставная щель сужена;
- признаки субхондрального остеосклероза;
- единичные узурации суставных поверхностей;
- краевые заострения.
| Услуга | Цена по Прайсу | Цена по Скидке Ночью | Цена по Скидке Днем |
|---|---|---|---|
| с 23.00 до 8.00 | с 8.00 до 23.00 | ||
| МРТ плечевого сустава | 4000 руб. | 2900 руб. | 3400 руб. |
| МРТ локтевого сустава | 4000 руб. | 2900 руб. | 3400 руб. |
| МРТ коленного сустава | 4000 руб. | 2900 руб. | 3400 руб. |
| МРТ голеностопного сустава | 4000 руб. | 2900 руб. | 3400 руб. |
| МРТ тазобедренных суставов | 5000 руб. | 2900 руб. | 3400 руб. |
| Прием врача ортопеда | 1800 руб. | бесплатный после МРТ | бесплатный после МРТ |
| Программа Скорая помощь суставам (8 исследований + прием ортопеда + МРТ сустава) | 13000 руб. | 7500 руб. | 7500 руб. |
Преимущества МРТ при артрите
- Комплексность, то есть возможность в течение одного обследования с помощью магнитных волн проанализировать состояние как мягких, так и костных тканей.
- Определяет патологический процесс на его ранней стадии, что автоматически увеличивает результативность последующих лечебных мероприятий и позволяет избежать инвалидности в результате бесконтрольного прогрессирования артрита.
- Подробная, детальная картинка пораженного сустава, включая изображение всех суставных поверхностей: суставной капсулы, хрящей и деталей связочного аппарата.
- Возможность в несколько раз увеличить снимки, а также рассмотреть полученные картинки с разных ракурсов в 3D формате.
- Контроль над лечебным процессом. Поскольку обследовать артрит на МРТ можно бесконечное количество раз без угрозы для здоровья, с помощью этого метода легко контролировать эффективность лечения, получая сравнительные МРТ снимки одного и того же сустава до начала лечебного процесса и на всем его протяжении.
- Безопасность для здоровья и отсутствие лучевой нагрузки.
- Возможность проведения диагностики при наличии швов и хирургических скобок, пациентам после операций на сердце, с наличием имплантированных в нижнюю полую вену кава-фильтров, а также пациентам с искусственными суставами, отключенными медицинскими помпами и шунтами при гидроцефалии.
Противопоказания
Несмотря на безопасность магнитно-резонансной методики, существует ряд противопоказаний, при которых диагностика с помощью магнитных волн невозможна. Магнитно-резонансную томографию не смогут провести, если:
- У вас кардиостимулятор старого образца или протезы сердечных клапанов.
- Присутствуют в теле несъемные металлические зажимы или металлическое инородное тело.
- Установлен слуховой аппарат.
- Есть штифты или спицы в костной ткани, если только они сделаны не из титана.
- Есть в теле металлический осколок.
- Вы пользуетесь активно работающей инсулиновой помпой.
Мощное магнитное поле томографа может вывести из строя любые вшитые приборы жизнеобеспечения, а также сместить или нагреть металл внутри вашего тела.
Поскольку МРТ сустава обычно занимает от получаса до часа и требует неподвижного лежания от пациента, иногда для больного артритом из-за боли это представляется сложным. Поэтому, если у вас сильный болевой синдром, для того, чтобы МР-сканирование прошло успешно, есть смысл рассмотреть возможность сделать себе блокаду сустава за день до обследования.
Что необходимо знать о болезни Стила
- Как разновидность инфекционного неспецифического ревматоидного артрита известна болезнь Стила для которой характерен серонегативный хронический полиартрит в сочетании с системным воспалительным процессом.
- Ревматоидный артрит - это системное заболевание соединительной ткани с преимущественным поражением мелких суставов по типу эрозивно-деструктивного полиартрита.
- В детском возрасте протекает в виде ювенильного ревматоидного артрита, характеризующегося хроническим прогрессирующим течением с вовлечением в процесс воспаления суставов, а также внутренних органов.
- Ревматоидный артрит поражает 2% от всей популяции
- Пик частоты (диагностики) на 4-5-м десятилетии жизни
- У детей ревматоидный артрит встречается от 6 до 19 случаев на 100 000 детского населения
- Женщины поражаются в 3-4 раза чаще, чем мужчины
- Увеличение частоты семейных случаев
- До 70% пациентов имеют НLА-антиген DR4.
- Хроническое воспалительное заболевание суставов
- Предрасположенность к поражению синовиальной мембраны
- При прогрессировании ревматоидной артропатии - деструкция кости в области пораженного сустава
- Этиология многофакторная и не полностью изучена
- Клеточная иммунная реакция против неидентифицированного антигена
- Синовиальная оболочка является первичной мишенью различных иммунологических каскадов, которая реагирует воспалительными пролиферативными изменениями (паннус)
- Вторичная деструкция капсуло-связочного комплекса, хрящевой ткани и кости.
КТ и МРТ диагностика ревматоидного артрита
- рентгенологическое исследование, МРТ.
- В ранней стадии заболевания определяемые рентгенологически изменения скелета отсутствуют
- Часто двусторонняя, симметричная структура поражения с развитием полиартрита
- Места наиболее частого возникновения: суставы фаланг пальцев кистей и стоп, так же как и запястья
- Признаки на основании классификации, предложенной Дилманом, разделяются на три группы:
1) Припухлость мягких тканей, выпот в полости сустава, синовит
2) Коллатеральный феномен при ревматоидном артрите суставов: полосовидные участки юкстаартикулярного остеопороза
3) Прямые признаки:
- расширение суставной щели (преимущественно в связи с выпотом в полости сустава)
- Симметричное сужение суставной щели является непрямым признаком деструкции сустава (особенно выражено между костями запястья)
- Эрозирование чаще всего возникает в области кисти (II-V пястно-фаланговые суставы), проксимальные межфаланговые суставы, кости запястья, шиловидный отросток локтевой кости), стопа (II-V плюснефаланговые суставы, межфаланговые суставы)
- Ранняя визуализация разрушения субхондральной замыкательной пластинки кости
- Субхондральные кисты
- Локтевая девиация пальцев
- Петлевидная деформация пальцев
- Анкилоз является конечной стадией заболевания.
- При поражении шейного отдела позвоночника - деформация в виде ступенек лестницы, вывих в атлантоаксиальном сочленении и псевдобазилярная инвагинация.
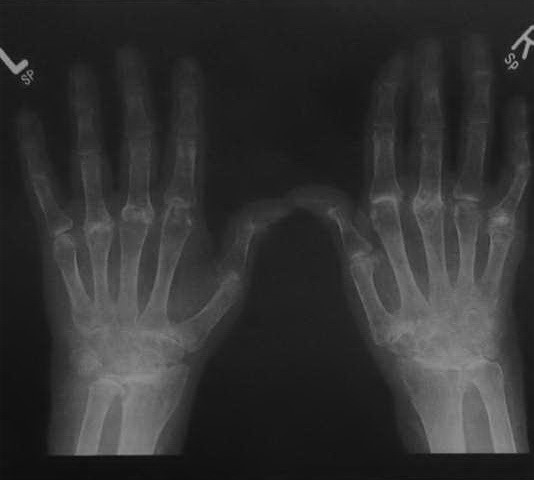
Длительно текущий ревматоидный артрит. Рентгенологическое исследование обеих кистей рук. Генерализованная остеопения. Симметричная структура поражения запястья, пястно-фаланговых суставов и незначительное поражение проксимальных фаланговых суставов. Полная деструкция сустава в некоторых местах или только сужение суставной щели. Вторичные дегенеративные изменения. Уменьшение высоты запястья с левой стороны и локтевое смещение запястья
- Характерна симметричная структура поражения (см. рентгенологические признаки; дифференциальная диагностика: дегенеративные изменения, псориатический артрит, подагра)
- Определение синовита при контрастно усиленном изображении дает возможность ранней диагностики, оценки активности заболевания и раннего лечения, возможно, до развития деструкции кости
- Нарушение сигнала аналогично отеку костного мозга (особенно на Т2-взвешенной последовательности с подавлением МР-сигнала от жировой ткани), который не имеет соответствующих признаков при рентгенологическом исследовании, представленные преэрозивными изменениями, все еще потенциально обратимыми
- Воспалительный процесс в оболочках сухожилий определяется как повышение интенсивности сигнала на Т2-взвешенном изображении
- Прямая визуализация деструкции хрящевой ткани
- Динамическая контраст-усиленная последовательность с быстрым временем изображения (менее 10 с на каждый снимок) отражает активность заболевания при воспалительных изменениях, поражающих синовиальную мембрану.
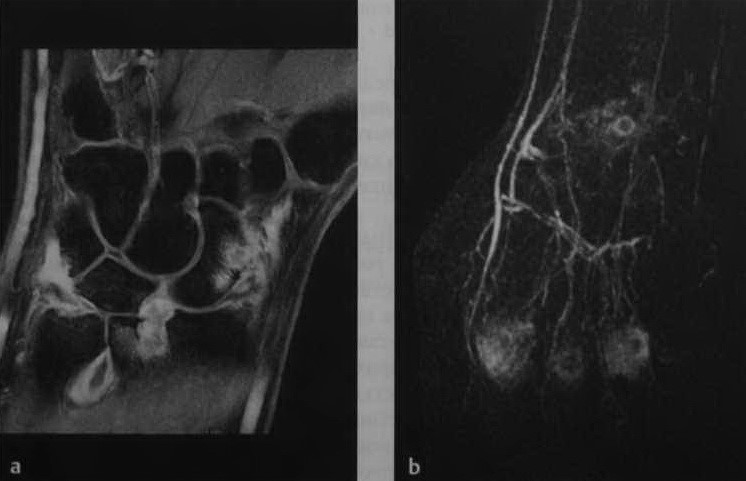
а, b Ревматоидный артрит . МРТ: A) Т1 - взвешенная SЕ-последовательность с подавлением МР-сигнала от жировой ткани после введения контрастного вещества. Накопле
Накопление контрастного вещества синовиальной оболочкой области запястья, так же как лучезапястного и дистального локтезапястного сустава. Поражение ладьевидно-полулунной связки и эрозирование ладьевидной кости; b) Динамическая контрастно-усиленная МРТ у другого пациента. Раннее артериальное контрастное усиление вокруг II—V пястно-фаланговых суставов и суставов запястья, являющееся признаком выраженного воспалительного процесса.
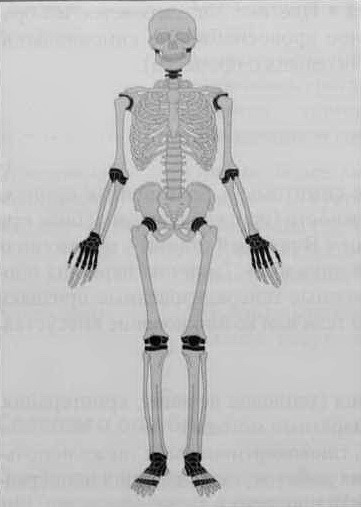
Структура поражений при ревматоидном артрите.
- Трехфазное сканирование кости
- Описание структуры поражений
- Может обеспечить оценку заболевания при отрицательных рентгенологических признаках.
- Паннус (пролиферация синовиальной оболочки, гиперэхогенные образования)
- Выпот в полости сустава
- Описание оболочек сухожилий (потенциальная цель для введения противовоспалительных препаратов)
- Кисты Бейкера
- Разрывы сухожилий
- Цветное допплеровское изображение: оценка перфузии (повышенное кровоснабжение синовиальной оболочки - признак активного воспалительного процесса).
Клинические проявления
Типичные проявления артрита :
- Неспецифические генерализованные симптомы системных заболевания соединительной ткани
- Болезненная припухлость суставов с ограничением подвижности (признак Ганелена: боль при надавливании)
- Ревматоидные узелки – основной признак ревматоидного артрита пальцев рук
- В поздней стадии — выраженная деформация, подвывих и фиброзный анкилоз
- Типичны периоды обострения и ремиссии
- Редко - выраженные генерализованные признаки заболевания, повышение температуры тела или возникновение внесуставных поражений.
Методы лечения воспалительных заболеваний суставов на примере ревматоидного артрита
- Активная и пассивная физиотерапия (тепловое лечение, криотерапия, лечебная физкультура, массаж, аппаратные методы).
- Медикаментозное лечение ревматоидного артрита направлено на купирование основных симптомов и торможение воспалительного процесса (НПВС, глюкокортикоиды, а также использование препаратов и биологических добавок).
- Лучевая синовийэктомия, хирургическая синовийэктомия.
- Реконструктивные хирургические вмешательства на суставах и протезирование суставов.
Течение и прогноз
- Неблагоприятные прогностические признаки: наличие полиартрита, высокий титр ревматоидного фактора, высокий уровень СРБ, высокая СОЭ
- У одной трети пациентов изменения суставов в течение нескольких лет приводят к инвалидности
- Продолжительность жизни уменьшается при возникновении осложнений (вторичный [системный реактивный] амилоидоз с нефротическим синдромом и развитием почечной недостаточности).
Что хотел бы знать лечащий врач
- Стадию и локализацию процесса
- Мониторинг лечения (прекратилась или прогрессирует деструкция сустава на фоне лечения?).
Какие заболевания имеют симптомы, схожие с ревматоидным артритом
Псориаз
- Поражение крестцово-подвздошного сочленения и всего позвоночника
- Энтезит (воспаление мышцы или сухожилия в месте прикрепления к кости)
- Обычно асимметричное поражение суставов
- Сочетание пролиферативных и эрозивных изменений
Синдром Рейтера
- Асимметричный олигоартрит, особенно нижних конечностей
- Анамнез пациента: связь с инфекционными поражениями кишечника/урогенитального тракта
- Обычно одностороннее поражение крестцово-подвздошного сочленения
Полиартроз/ полиартрит пальцев кисти
- Обычно более выраженное поражение дистальных межфаланговых суставов, чем проксимальных; отсутствие поражения пястно-фаланговых суставов
Коллагеноз
- Обычно выраженная деформация суставов запястья и пальцев, отсутствие деструкции кости
Советы и ошибки
Ошибочная интерпретация ревматоидного артрита как одного из заболеваний, представленных в разделе дифференциальной диагностики.
Читайте также:


