Мрт паравертебральных мягких тканей
При заболеваниях позвоночника боль может иррадиировать в любую часть грудной клетки, но чаще всего в область реберных хрящей, лопаточную и паравертебральную области. При поражении грудных позвонков боль также может возникать по передней поверхности грудной клетки и за грудиной, поэтому поставить диагноз весьма трудно.
Болеют люди всех возрастов, даже дети. Боль может напоминать стенокардию, желчную колику и другие заболевания внутренних органов. Ища причину боли, нужно исключить не только стенокардию, инфаркт миокарда, расслаивающую аневризму аорты, пневмонию, плеврит, но и болезни позвоночника.
Наиболее часто происходит поражение межпозвоночных суставов, сочленений ребер и позвоночника - суставов головок ребер и реберно-позвоночных суставов. Боль при подобных поражениях локализуется на 3-4 см латеральнее задней срединной линии, что примерно соответствует локализации этих суставов. Нередко наблюдается отраженная боль в заднем, боковом и даже переднем отделах грудной стенки.
Признаки артроза реберно-позвоночных соединений




К остеоартрозу позвоночника предрасполагают травмы грудной клетки, они особенно часты в контактных видах спорта.

Грыжи межпозвоночных дисков встречаются в грудном отделе позвоночника достаточно редко, что обусловлено большой стабильностью этого отдела позвоночника. Если грыжи и возникают, то чаще ниже уровня Th9 позвонка. Основной симтом – боль в спине, иррадиирующая в зону иннервации ущемленного корешка. Большие грыжи межпозвоночных дисков могут сдавливать спинной мозг, что проявляется нижним центральным парапарезом, нарушением чувствительности ног и нижней части туловища, недержанием мочи.
Остеохондроз. Грыжа диска, грыжевой секвестр.


В силу анатомических особенностей чаще всего встречаются компрессионные переломы грудного отдела позвоночника, как травматические, так и патологические, вызванные разрушением позвонков вследствие миеломной болезни, метастатического поражения или остеопороза.
Посттравматическая компрессия Тh7-Th9, Th11 позвонков, хр. период, усиление грудного кифоза

Травма, компрессионный перелом (острый период)

Компрессионно-оскольчатый перелом Th11 позвонка

Метастазы, патологические переломыTh9, Th10 позвонков. Центральный стеноз позвоночного канала.

Остеопоротическая деформация Th6 позвонка

Метастазы, патологический перелом Th10 позвонка. Посттравматическая деформация Th2 позвонка.

Остеомиелит позвоночника может быть как неспецифическим, так и специфическим ( при бруцеллезе, туберкулезе, сифилисе, брюшном тифе). Помимо боли в спине при остеомиелите наблюдаются общие симптомы – недомогание, слабость, лихорадка. Неспецифический остеомиелит следует подозревать у молодых людей, бруцеллезный – у сельскохозяйственных рабочих, туберкулезный – у иммигрантов, заключенных.
Жалобы на сильные боли в грудном отделе позвоночника. Пациент освободился из тюрьмы, в анамнезе tbc.
На уровне Th7-Th8 специфический туберкулезный спондилит +реконверсия костного мозга позвонков.






Спондилит Th5-Th6; миелит (Th3-Th6); эпидурит Th5-Th6. Стеноз позвоночного канала. Остеохондроз. Деформирующий спондилоартроз

Деформация и разрушение позвонков могут быть вызваны первичными опухолями позвоночника, метастазами опухолей внутренних органов, а также опухолями спинного мозга, его корешков и оболочек.
Экстрадуральное объемное образование (Tr позвонка Th7). Стеноз позвоночного канала; компрессия спинного мозга.


Множественные метастазы с поражением тел и отростков позвонков, стеноз позвоночного канала

Гемангиомы Th5, Th10 позвонков

Очаг патологического МРС в передне-верхних отделах тела Th12 позвонка (диф диагноз между дистрофией /по типу Modic 3/ и метастазом.

Интрадуральное экстрамедуллярное объемное образование на уровне Th12 позвонка.


Интрамедуллярное объемное образование грудного отдела спинного мозга на уровне Th8

Экстрадуральное объемное образование позвоночного канала на уровне Th12 позвонка (более вероятно эпидурит, диф диагноз с объемом)


Нередко поражением позвоночника сопровождаются миеломная болезнь и лимфомы.
Множественные объемные образования средостения и паравертебральных мягких тканей (возможно лимфопролиферативный процесс)

cтруктурные изменения костного мозга (миеломная болезнь)

Из доброкачественных опухолей отдельно следует упомянуть остеоид-остеому. Эта опухоль дает своеобразную клиническую картину – боль в спине усиливается после употребления алкоголя и уменьшается после употребления аспирина.

После проведения лучевой терапии различных онкологических процессов позвоночника или внутренних органов происходят типичные изменения костного мозга позвонков – его истощение (жировая дегенерация).
Признаки истощения костного мозга Th6-Th8 позвонков (постлучевые изменения)

Болеют в основном мальчики – подростки.

Остеохондродисплазия (б-нь Шейерманна-Мау)

Остеохондродисплазия (б-нь Шейерманна-Мау) 1984 г.р.


Бабочкообразный позвонок, сколиотическая деформация позвоночника

Многоуровневая сочетанная аномалия позвоночника


ПАРАВЕРТЕБРАЛЬНЫЕ МЯГКИЕ ТКАНИ
Во
расстояние между задней поверхностью суставных отростков и задней костной стенкой позвоночного канала становится меньше 3 мм. Комбинация двух показателей (проекционное наслоение передних отделов суставных отростков на тело позвонка и проекционное укорочение пластин дуг) означает общий врожденный стеноз позвоночного канала.
Для измерения срединного сагиттального диаметра позвоночного канала при КТ или МРТ используют аксиальную томограмму, проходящую через верхний отдел дуги (рис. 3.11). Нормальная глубина поясничного отдела позвоночного канала составляет не менее 17 мм, для шейного отдела — не менее 15 мм.
Выделение из общего потока обследуемых пациентов с врожденным стенозом позвоночного канала оказывает влияние на выбор лечебной тактики: мануальные приемы в этой группе должны быть предельно осторожными, а при появлении миелопатии такие больные должны как можно быстрее попасть к нейрохирургу.
Межпозвоночные отверстия — это место выхода вен и корешков спинномозговых нервов из позвоночного канала и место входа корешково-медуллярных артерий. Передняя стенка отверстия в грудном и поясничном отделах образована заднебоковой поверхностью тела и диска, а в шейном отделе в эту стенку входит и унковертебральное сочленение. Задняя стенка отверстия образована передней поверхностью верхнего суставного отростка и дугоотростчатого сустава. Верхняя и нижняя стенки представлены вырезками ножекдуг. Межпозвоночные отверстия у людей с узким позвоночным каналом тоже узкие.
При КТ или МРТ выявление изменений паравертебральных мягких тканей не составляет никакого труда. При анализе обзорных спондилограмм для оценки мягких тканей используют следующие приемы:
1. На боковых шейных спондилограммах измеряют толщину превертебральных мягких тканей на уровне верхних (3—4 мм) и нижних шейных позвонков (10—12 мм). Это соотношение должно составить 1 : 2 или 1:3. Передний контур превертебральных тканей должен быть плоским, без дугообразного выпячивания.
2. На прямых поясничных спондилограммах сравнивают правую и левую поясничные мышцы, их наружные контуры должны быть прямолинейными (допустимо легкое втяжение контура).
3. В грудном отделе позвоночника не должно быть никакой паравертебральной тени. Очевидно, что проекционное наслоение сердца и нисходящей аорты на прямой грудной спонди-лограмме не следует трактовать как инфильтрацию паравертебральных мягких тканей.
У взрослого человека спинной мозг начинается на уровне большого затылочного отверстия и заканчивается примерно на уровне межпозвоночного диска между L, и Ln (рис. 3.14, см. рис. 3.9). От каждого сегмента спинного мозга отходят передние и задние корешки спинномозговых нервов (рис. 3.12, 3.13). Корешки направляются к соответствующему межпозвоночно-
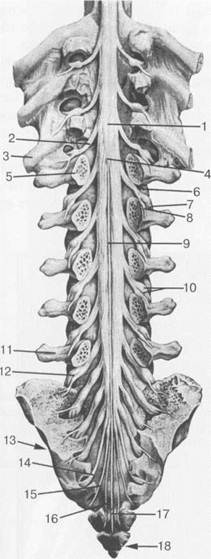
Рис. 3.12. Поясничный отдел спинного
мозга и конский хвост [Ф.Кишш, Я.Сентоготаи].
I — intumescentia lumbalis; 2 — radix n. spinalis (Th. XII); 3 — costaXII; 4 — conus medullaris; 5 — vertebra L. I; 6 — radix; 7 — ramus ventralis n.spinalis (L. I); 8 — ramus dorsalis n.spinalis (L. I); 9 — filum terminale; 10 — ganglion spinale (L.III);
I1 — vertebra L V; 12 — ganglion spinale (L.V); 13-os sacrum; 14 — N. S. IV; 15 -N. S. V; 16 — N. coccygeus; 17 — filum terminale; 18 — os coccyges.
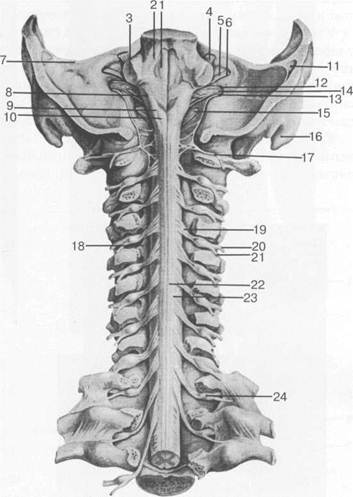
Рис. 3.13. Шейный отдел спинного мозга [Ф.Кишш, Я.Сентоготаи].
1 — fossa rhomboidea; 2 — pedunculus cerebellaris sup.; 3 — pedunculus cerebellaris medius; 4 — n. trigeminus; 5 — n. facialis; 6 — n. vestibulocochlearis; 7 — margo sup. partis petrosae; 8 — pedunculus cerebellaris inf.; 9 — tuberculi nuclei cuneati; 10 — tuberculi nuclei gracilis; 11 — sinus sigmoideus; 12 — n. glossopharingeus; 13 — n. vagus; 14 — n. accessories; 15 — n. hupoglossus; 16 — processus mastoideus; 17 — N.C. I; 18 — intumescentia cervicalis; 19 — radix dors.; 20 — ramus ventr. n. spinalis IV; 21 — ramus dors. n. spinalis IV; 22 — fasciculus gracilis; 23 — fasciculus cuneatus; 24 — ganglion spinale (Th. I).
му отверстию (см. рис. 3.14, рис. 3.15 а, 3.16, 3.17). Здесь задний корешок образует спинномозговой узел (локальное утолщение — ганглион). Передний и задний корешки соединяются сразу после ганглиона, формируя ствол спинномозгового нерва (рис. 3.18, 3.19). Самая верхняя пара спинномозговых нервов покидает спинномозговой канал на уровне между затылочной костью и Cj, самая нижняя — между S, и Sn. Всего имеется 31 пара спинномозговых нервов.
У новорожденных конец спинного мозга (конус — conus medullaris) располагается ниже, чем у взрослых, на уровне Lm. До 3 месяцев корешки спинного мозга располагаются прямо напротив соответствующих позвонков. Затем начинается более быстрый рост позвоночника, чем спинного мозга. В соответствии с этим корешки становятся все длиннее по направлению к конусу спинного мозга и идут косо вниз по направлению к своим межпозвоночным отверстиям. К 3 годам конус спинного мозга занимает обычное для взрослых местоположение.
Кровоснабжение спинного мозга осуществляется передней и парными задними спиналь-ными артериями, а также корешково-спинальными артериями. Спинальные артерии, отходящие от позвоночных артерий (рис. 3.20), кровоснабжают лишь 2—3 верхних шейных сег-
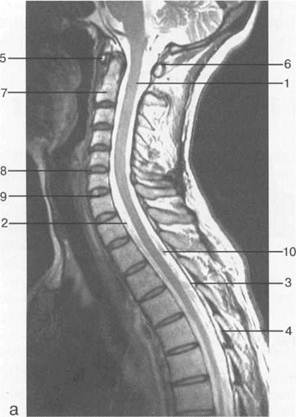
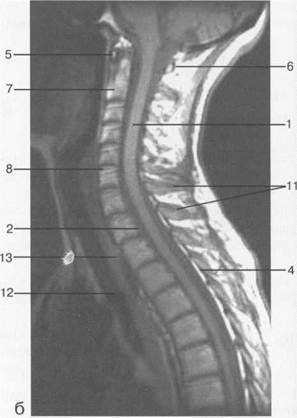
Рис. 3.14. МРТ. Срединное сагиттальное изображение шейного отдела позвоночника.
1 — спинной мозг; 2 — субарахноидальное пространство; 3 — дуральный мешок (задняя стенка); 4 — эпидуральное пространство; 5 — передняя дуга С1; 6 — задняя дуга С1; 7 — тело С2; 8 — межпозвонковый диск; 9 — гиалиновая пластинка; 10 — артефакт изображения; 11 — остистые отростки позвонков; 12 — трахея; 13 — пищевод.
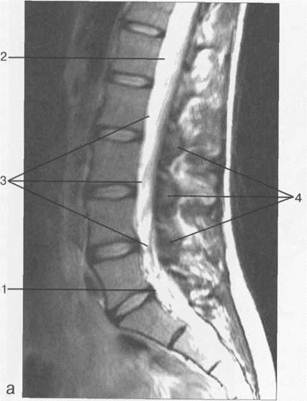
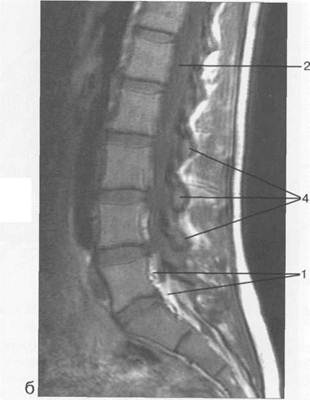
Рис. 3.15. МРТ. Парасагиттальное изображение пояснично-крестцового отдела позвоночника.
1— эпидуральное пространство; 2 — субарахно-идальное пространство; 3 — корешки спинномозговых нервов; 4 — пластины дуг позвонков.
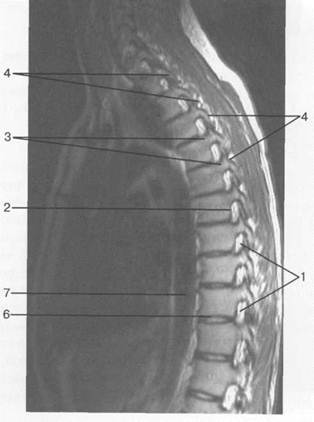
Рис. 3.16. МРТ. Парасагиттальное изображение грудного отдела позвоночника, Т2-ВИ.
1 — межпозвонковое отверстие; 2 — спинномозговой нерв; 3 — дуги позвонков; 4 — суставные отростки позвонков; 5 — межпозвонковый диск; 6 — гиалиновая пластинка; 7 — грудной отдел аорты.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
При КТ или МРТ выявление изменений паравертебральных мягких тканей не составляет никакого труда. При анализе обзорных спондилограмм для оценки мягких тканей используют следующие приемы:
- 1. На боковых шейных спондилограммах измеряют толщину превертебральных мягких тканей на уровне верхних (3--4 мм) и нижних шейных позвонков (10--12 мм). Это соотношение должно составить 1 : 2 или 1:3. Передний контур превертебральных тканей должен быть плоским, без дугообразного выпячивания.
- 2. На прямых поясничных спондилограммах сравнивают правую и левую поясничные мышцы, их наружные контуры должны быть прямолинейными (допустимо легкое втяжение контура).
- 3. В грудном отделе позвоночника не должно быть никакой паравертебральной тени. Очевидно, что проекционное наслоение сердца и нисходящей аорты на прямой грудной спонди-лограмме не следует трактовать как инфильтрацию паравертебральных мягких тканей.
У взрослого человека спинной мозг начинается на уровне большого затылочного отверстия и заканчивается примерно на уровне межпозвоночного диска между L, и Ln (рис. 3.14, см. рис. 3.9). От каждого сегмента спинного мозга отходят передние и задние корешки спинномозговых нервов (рис. 3.12, 3.13). Корешки направляются к соответствующему межпозвоночному отверстию (см. рис. 3.14, рис. 3.15 а, 3.16, 3.17). Здесь задний корешок образует спинномозговой узел (локальное утолщение -- ганглион). Передний и задний корешки соединяются сразу после ганглиона, формируя ствол спинномозгового нерва (рис. 3.18, 3.19). Самая верхняя пара спинномозговых нервов покидает спинномозговой канал на уровне между затылочной костью и Cj, самая нижняя -- между S, и Sn. Всего имеется 31 пара спинномозговых нервов.
У новорожденных конец спинного мозга (конус -- conus medullaris) располагается ниже, чем у взрослых, на уровне Lm. До 3 месяцев корешки спинного мозга располагаются прямо напротив соответствующих позвонков. Затем начинается более быстрый рост позвоночника, чем спинного мозга. В соответствии с этим корешки становятся все длиннее по направлению к конусу спинного мозга и идут косо вниз по направлению к своим межпозвоночным отверстиям. К 3 годам конус спинного мозга занимает обычное для взрослых местоположение.
Кровоснабжение спинного мозга осуществляется передней и парными задними спиналь-ными артериями, а также корешково-спинальными артериями. Спинальные артерии, отходящие от позвоночных артерий (рис. 3.20), кровоснабжают лишь 2--3 верхних шейных сегмента, на всем же остальном протяжении питание спинного мозга осуществляется корешко-во-спинальными артериями. Кровь из передних корешковых артерий поступает в переднюю спинальную артерию, а из задних -- в заднюю спинальную. Корешковые артерии получают кровь из позвоночных артерий на шее, подключичной артерии, сегментарных межреберных и поясничных артерий. Каждый сегмент спинного мозга имеет свою пару корешковых артерий. Передних корешковых артерий меньше, чем задних, но они крупнее. Наиболее крупной из них (около 2 мм в диаметре) является артерия поясничного утолщения -- большая радику-лярная артерия Адамкевича, которая входит в спинномозговой канал обычно с одним из корешков на уровне от Thv||1 до LIV. Передняя спинальная артерия снабжает примерно 4 /5 поперечника спинного мозга. Обе задние спинальные артерии соединяются между собой и с передней спинальной артерией с помощью горизонтального артериального ствола, огибающие веточки артерий анастомозируют между собой, образуя сосудистую корону (vasa corona).
Венозный дренаж осуществляется в петляющие продольные вены-коллекторы, переднюю и заднюю спинномозговые вены. Задняя вена крупнее, она увеличивается в диаметре по направлению к конусу спинного мозга. Большая часть крови по межпозвоночным венам через межпозвоночные отверстия поступает в наружное венозное позвоночное сплетение, меньшая часть из вен-коллекторов оттекает во внутреннее позвоночное венозное сплетение, которое располагается в эпидуральном пространстве и, по сути, является аналогом черепных синусов.
Спинной мозг покрыт тремя мозговы-ми оболочками: твердой (dura mater spinalis), паутинной (arachnoidea spinalis) и мягкой (pia mater spinalis). Паутинная и мягкая оболочки вместе взятые также называются лептоменингеальной (см. рис. 3.18).
Твердая мозговая оболочка состоит из двух слоев. На уровне большого затылочного отверстия оба слоя полностью расходятся. Наружный слой плотно прилежит к кости и, по сути, является надкостницей. Внутренний слой собственно и является менингеальным, образует дуральный мешок спинного мозга. Пространство между слоями называют эпи-дуральным (cavitas epiduralis), периду-ральным или экстрадуральным, хотя правильнее было бы называть его интра-дуральным (см. рис. 3.18, 3.14 а, 3.9 а;
Эпидуральное пространство содержит рыхлую соединительную ткань и венозные сплетения. Оба слоя твердой мозговой оболочки соединяются вместе при прохождении спинномозговых корешков через межпозвоночные отверстия (см. рис. 3.19; рис. 3.22, 3.23). Дураль-ный мешок заканчивается на уровне S2--S3. Его каудальная часть продолжается в виде терминальной нити, которая прикрепляется к периосту копчика.
Паутинная мозговая оболочка состоит из клеточной мембраны, к которой прикрепляется сеть трабекул. Эта сеть подобно паутине оплетает субарахноидальное пространство. Паутинная оболочка не фиксирована к твердой мозговой оболочке. Субарахноидальное пространство заполнено циркулирующей цереброспинальной жидкостью и простирается от теменных отделов головного мозга до конца конского хвоста на уровне копчика, где заканчивается ду-ральный мешок (см. рис. 3.18, 3.19, 3.9; рис. 3.24).
Мягкая мозговая оболочка выстилает все поверхности спинного и головного мозга. К мягкой мозговой оболочке крепятся трабекулы паутинной оболочки.
При проведении МРТ отсутствуют привычные в рентгенологии ориентиры топографической оценки взаимного расположения позвоночника и спинного мозга. Наиболее точным ориентиром являются тело и зуб Ср менее надежными -- тело Lv и S, (см. рис. 3.14, 3.9). Локализация по расположению конуса спинного мозга не является надежным ориентиром, вследствие его индивидуального вариабельного расположения (см. рис. 3.9).
Анатомические особенности спинного мозга (его форма, расположение, размеры) лучше видны на Т1-ВИ. Спинной мозг на МРТ-изображениях имеет ровные, четкие контуры, занимает срединное положение в позвоночном канале. Размеры спинного мозга на всем протяжении неодинаковы, толщина его больше в области шейного и поясничного утолщения. Неизмененный спинной мозг характеризуется изоинтенсивным сигналом на МРТ-изображениях. На изображениях в аксиальной плоскости дифференцируется граница между белым и серым веществом. Белое вещество расположено по периферии, серое -- в середине спинного мозга. Из латеральных отделов спинного мозга выходят передние и задние корешки спинномозговых нервов (см. рис. 3.19). Расположенные интрадульно передние и задние корешки спинномозговых нервов хорошо видны на поперечных Т2-ВИ (см. рис. 3.22 б, 3.23 б). Образующийся после соединения корешков спинномозговой нерв располагается в эпидуральнои клетчатке, характеризующейся гиперинтенсивным сигналом на Т1- и Т2-ВИ (см. рис. 3.22).
Спинномозговая жидкость, содержащаяся в дуральном мешке, дает сигнал, характерный для жидкости, гиперинтенсивный на Т2-ВИ и гипоинтенсивный на Т1-ВИ (см. рис. 3.21). Наличие пульсации цереброспинальной жидкости в субарахноидальном пространстве создает характерные артефакты изображения, которые более выражены на Т2-ВИ (см. рис. 3.14 а). Артефакты чаще всего располагаются в грудном отделе позвоночника в заднем субарахноидальном пространстве.
Эпидуральная жировая клетчатка более развита в грудном и поясничном отделах, лучше визуализируется на Т1-ВИ в сагиттальной и аксиальной плоскостях (см. рис. 3.21 б; рис. 3.25 б, 3.26). Жировая клетчатка в переднем эпидуральном пространстве максимально выражена на уровне межпозвоночного диска между Lv и S,, тела S, (см. рис. 3.22). Это связано с конусовидным сужением дурального мешка на этом уровне. В шейном отделе эпидуральная клетчатка выражена слабо и на МРТ-изображениях видна не во всех случаях.
При КТ или МРТ выявление изменений паравертебральных мягких тканей не составляет никакого труда. При анализе обзорных спондилограмм для оценки мягких тканей используют следующие приемы:
1. На боковых шейных спондилограммах измеряют толщину превертебральных мягких тканей на уровне верхних (3—4 мм) и нижних шейных позвонков (10—12 мм). Это соотношение должно составить 1 : 2 или 1:3. Передний контур превертебральных тканей должен быть плоским, без дугообразного выпячивания.
2. На прямых поясничных спондилограммах сравнивают правую и левую поясничные мышцы, их наружные контуры должны быть прямолинейными (допустимо легкое втяжение контура).
3. В грудном отделе позвоночника не должно быть никакой паравертебральной тени. Очевидно, что проекционное наслоение сердца и нисходящей аорты на прямой грудной спонди-лограмме не следует трактовать как инфильтрацию паравертебральных мягких тканей.
МРТ-АНАТОМИЯ СПИННОГО МОЗГА
У взрослого человека спинной мозг начинается на уровне большого затылочного отверстия и заканчивается примерно на уровне межпозвоночного диска между L, и Ln (рис. 3.14, см. рис. 3.9). От каждого сегмента спинного мозга отходят передние и задние корешки спинномозговых нервов (рис. 3.12, 3.13). Корешки направляются к соответствующему межпозвоночно-
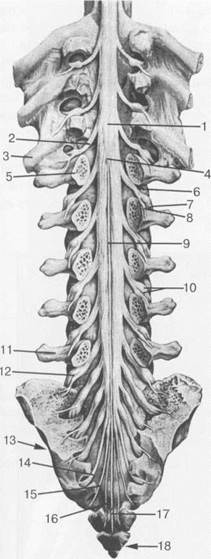
Рис. 3.12. Поясничный отдел спинного
мозга и конский хвост [Ф.Кишш, Я.Сентоготаи].
I — intumescentia lumbalis; 2 — radix n. spinalis (Th. XII); 3 — costaXII; 4 — conus medullaris; 5 — vertebra L. I; 6 — radix; 7 — ramus ventralis n.spinalis (L. I); 8 — ramus dorsalis n.spinalis (L. I); 9 — filum terminale; 10 — ganglion spinale (L.III);
I1 — vertebra L V; 12 — ganglion spinale (L.V); 13-os sacrum; 14 — N. S. IV; 15 -N. S. V; 16 — N. coccygeus; 17 — filum terminale; 18 — os coccyges.
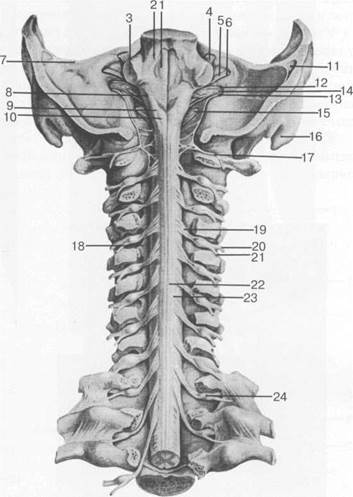
Рис. 3.13. Шейный отдел спинного мозга [Ф.Кишш, Я.Сентоготаи].
1 — fossa rhomboidea; 2 — pedunculus cerebellaris sup.; 3 — pedunculus cerebellaris medius; 4 — n. trigeminus; 5 — n. facialis; 6 — n. vestibulocochlearis; 7 — margo sup. partis petrosae; 8 — pedunculus cerebellaris inf.; 9 — tuberculi nuclei cuneati; 10 — tuberculi nuclei gracilis; 11 — sinus sigmoideus; 12 — n. glossopharingeus; 13 — n. vagus; 14 — n. accessories; 15 — n. hupoglossus; 16 — processus mastoideus; 17 — N.C. I; 18 — intumescentia cervicalis; 19 — radix dors.; 20 — ramus ventr. n. spinalis IV; 21 — ramus dors. n. spinalis IV; 22 — fasciculus gracilis; 23 — fasciculus cuneatus; 24 — ganglion spinale (Th. I).
му отверстию (см. рис. 3.14, рис. 3.15 а, 3.16, 3.17). Здесь задний корешок образует спинномозговой узел (локальное утолщение — ганглион). Передний и задний корешки соединяются сразу после ганглиона, формируя ствол спинномозгового нерва (рис. 3.18, 3.19). Самая верхняя пара спинномозговых нервов покидает спинномозговой канал на уровне между затылочной костью и Cj, самая нижняя — между S, и Sn. Всего имеется 31 пара спинномозговых нервов.
У новорожденных конец спинного мозга (конус — conus medullaris) располагается ниже, чем у взрослых, на уровне Lm. До 3 месяцев корешки спинного мозга располагаются прямо напротив соответствующих позвонков. Затем начинается более быстрый рост позвоночника, чем спинного мозга. В соответствии с этим корешки становятся все длиннее по направлению к конусу спинного мозга и идут косо вниз по направлению к своим межпозвоночным отверстиям. К 3 годам конус спинного мозга занимает обычное для взрослых местоположение.
Кровоснабжение спинного мозга осуществляется передней и парными задними спиналь-ными артериями, а также корешково-спинальными артериями. Спинальные артерии, отходящие от позвоночных артерий (рис. 3.20), кровоснабжают лишь 2—3 верхних шейных сег-
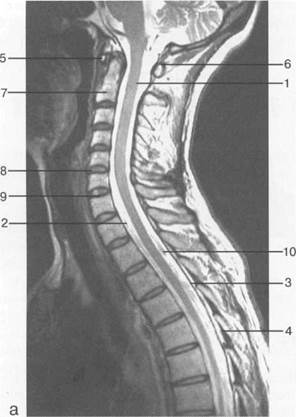
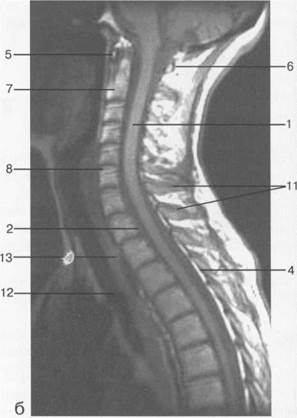
Рис. 3.14. МРТ. Срединное сагиттальное изображение шейного отдела позвоночника.
1 — спинной мозг; 2 — субарахноидальное пространство; 3 — дуральный мешок (задняя стенка); 4 — эпидуральное пространство; 5 — передняя дуга С1; 6 — задняя дуга С1; 7 — тело С2; 8 — межпозвонковый диск; 9 — гиалиновая пластинка; 10 — артефакт изображения; 11 — остистые отростки позвонков; 12 — трахея; 13 — пищевод.
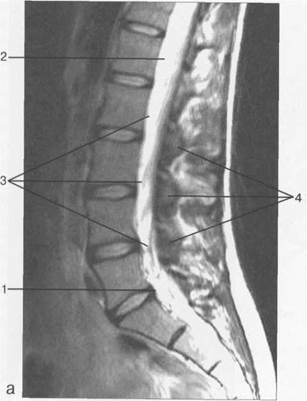

Рис. 3.15. МРТ. Парасагиттальное изображение пояснично-крестцового отдела позвоночника.
1— эпидуральное пространство; 2 — субарахно-идальное пространство; 3 — корешки спинномозговых нервов; 4 — пластины дуг позвонков.
Рис. 3.16. МРТ. Парасагиттальное изображение грудного отдела позвоночника, Т2-ВИ.
1 — межпозвонковое отверстие; 2 — спинномозговой нерв; 3 — дуги позвонков; 4 — суставные отростки позвонков; 5 — межпозвонковый диск; 6 — гиалиновая пластинка; 7 — грудной отдел аорты.
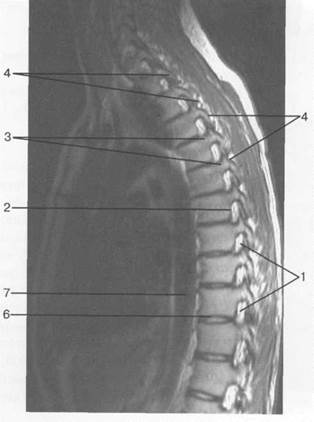
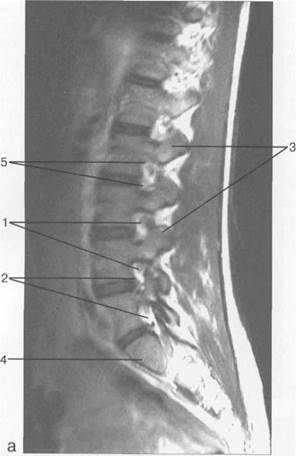
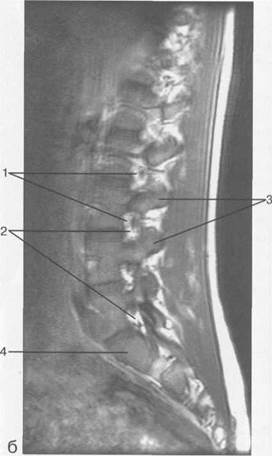
Рис. 3.17. МРТ. Парасагиттальное изображение пояснично-крестцового отдела позвоночника.
1 — корешки спинномозговых нервов; 2 — эпидуральное пространство; 3 — задние отделы дуг позвонков; 4 — тело Sr; 5 — межпозвонковое отверстие Ln-Lin.
мента, на всем же остальном протяжении питание спинного мозга осуществляется корешко-во-спинальными артериями. Кровь из передних корешковых артерий поступает в переднюю спинальную артерию, а из задних — в заднюю спинальную. Корешковые артерии получают кровь из позвоночных артерий на шее, подключичной артерии, сегментарных межреберных и поясничных артерий. Каждый сегмент спинного мозга имеет свою пару корешковых артерий. Передних корешковых артерий меньше, чем задних, но они крупнее. Наиболее крупной из них (около 2 мм в диаметре) является артерия поясничного утолщения — большая радику-лярная артерия Адамкевича, которая входит в спинномозговой канал обычно с одним из корешков на уровне от Thv||1 до LIV. Передняя спинальная артерия снабжает примерно 4 /5 поперечника спинного мозга. Обе задние спинальные артерии соединяются между собой и с передней спинальной артерией с помощью горизонтального артериального ствола, огибающие веточки артерий анастомозируют между собой, образуя сосудистую корону (vasa corona).
Венозный дренаж осуществляется в петляющие продольные вены-коллекторы, переднюю и заднюю спинномозговые вены. Задняя вена крупнее, она увеличивается в диаметре по направ-
лению к конусу спинного мозга. Большая часть крови по межпозвоночным венам через межпозвоночные отверстия поступает в наружное венозное позвоночное сплетение, меньшая часть из вен-коллекторов оттекает во внутреннее позвоночное венозное сплетение, которое располагается в эпидуральном пространстве и, по сути, является аналогом черепных синусов.
Спинной мозг покрыт тремя мозговы-ми оболочками: твердой (dura mater spinalis), паутинной (arachnoidea spinalis) и мягкой (pia mater spinalis). Паутинная и мягкая оболочки вместе взятые также называются лептоменингеальной (см. рис. 3.18).
Твердая мозговая оболочка состоит из двух слоев. На уровне большого затылочного отверстия оба слоя полностью расходятся. Наружный слой плотно прилежит к кости и, по сути, является надкостницей. Внутренний слой собственно и является менингеальным, образует дуральный мешок спинного мозга. Пространство между слоями называют эпи-дуральным (cavitas epiduralis), периду-ральным или экстрадуральным, хотя правильнее было бы называть его интра-дуральным (см. рис. 3.18, 3.14 а, 3.9 а;
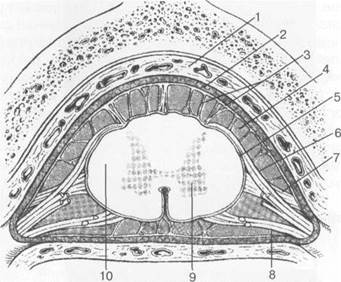
Рис. 3.18. Схематическое изображение оболочек спинного мозга и спинномозговых корешков [П.Дуус].
1 — эпидуральная клетчатка; 2 — твердая мозговая оболочка; 3 — паутинная мозговая оболочка; 4 — субарахнои-дальное пространство; 5 — мягкая мозговая оболочка; 6 — задний корешок спинномозгового нерва; 7 — зубчатая связка; 8 — передний корешок спинномозгового нерва; 9 — серое вещество; 10 — белое вещество.
Рис. 3.19. МРТ. Поперечный срез на уровне межпозвонкового диска Clv_v. Т2-ВИ.
1 — серое вещество спинного мозга; 2 — белое вещество спинного мозга; 3 — субарахноидальное пространство; 4 — задний корешок спинномозгового нерва; 5 — передний корешок спинномозгового нерва; 6 — спинномозговой нерв; 7 — позвоночная артерия; 8 — крюч ко видный отросток; 9 — фасетки суставных отростков; 10 — трахея; 11 — яремная вена; 12 — сонная артерия.
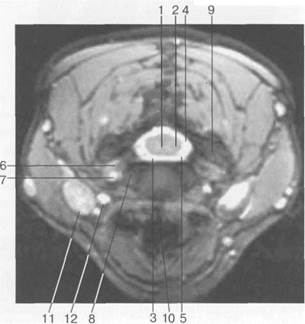
рис. 3.21). Эпидуральное пространство содержит рыхлую соединительную ткань и венозные сплетения. Оба слоя твердой мозговой оболочки соединяются вместе при прохождении спинномозговых корешков через межпозвоночные отверстия (см. рис. 3.19; рис. 3.22, 3.23). Дураль-ный мешок заканчивается на уровне S2—S3. Его каудальная часть продолжается в виде терминальной нити, которая прикрепляется к периосту копчика.
Паутинная мозговая оболочка состоит из клеточной мембраны, к которой прикрепляется сеть трабекул. Эта сеть подобно паутине оплетает субарахноидальное пространство. Паутинная оболочка не фиксирована к твердой мозговой оболочке. Субарахноидальное пространство заполнено циркулирующей цереброспинальной жидкостью и простирается от теменных отделов головного мозга до конца конского хвоста на уровне копчика, где заканчивается ду-ральный мешок (см. рис. 3.18, 3.19, 3.9; рис. 3.24).
Мягкая мозговая оболочка выстилает все поверхности спинного и головного мозга. К мягкой мозговой оболочке крепятся трабекулы паутинной оболочки.
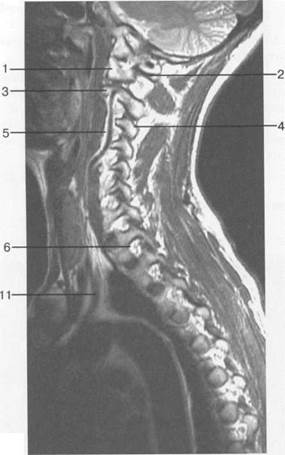
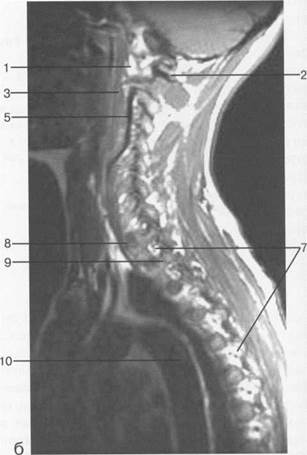
Рис. 3.20. МРТ. Парасагиттальное изображение шейного отдела позвоночника.
1 — боковая масса С,; 2 — задняя дуга С,; 3 — тело Сп; 4 — дуга Сш; 5 — позвоночная артерия на уровне сегмента V2; 6 — спинномозговой нерв; 7 — эпидуральная жировая клетчатка; 8 — тело Th,; 9 — ножка дуги Thn; 10 — аорта; 11 — подключичная артерия.
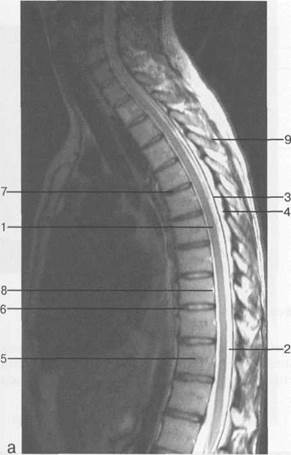
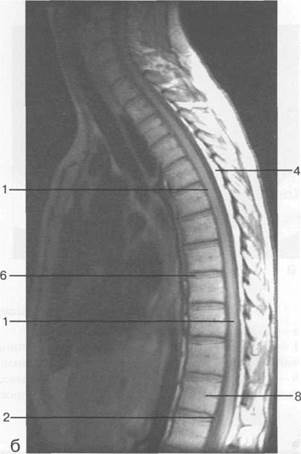
Рис. 3.21. МРТ. Срединное сагиттальное изображение грудного отдела позвоночника.
1 — спинной мозг; 2 — субарахноидальное пространство; 3 — дуральный мешок; 4 — эпидуральное пространство; 5 — тело ThXI1; 6 — межпозвонковый диск; 7 — гиалиновая пластинка; 8 — ход вены позвонка; 9 — остистый отросток.
При проведении МРТ отсутствуют привычные в рентгенологии ориентиры топографической оценки взаимного расположения позвоночника и спинного мозга. Наиболее точным ориентиром являются тело и зуб Ср менее надежными — тело Lv и S, (см. рис. 3.14, 3.9). Локализация по расположению конуса спинного мозга не является надежным ориентиром, вследствие его индивидуального вариабельного расположения (см. рис. 3.9).
Анатомические особенности спинного мозга (его форма, расположение, размеры) лучше видны на Т1-ВИ. Спинной мозг на МРТ-изображениях имеет ровные, четкие контуры, занимает срединное положение в позвоночном канале. Размеры спинного мозга на всем протяжении неодинаковы, толщина его больше в области шейного и поясничного утолщения. Неизмененный спинной мозг характеризуется изоинтенсивным сигналом на МРТ-изображениях. На изображениях в аксиальной плоскости дифференцируется граница между белым и серым веществом. Белое вещество расположено по периферии, серое — в середине спинного мозга. Из латеральных отделов спинного мозга выходят передние и задние корешки спинномозговых
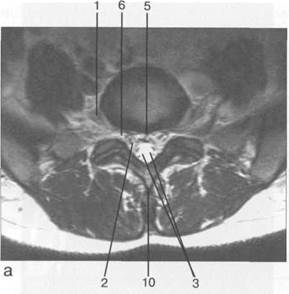
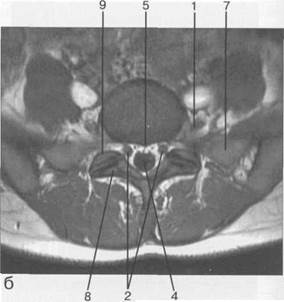
Рис. 3.22. MPT. Поперечный срез на уровне Lv-S1.а-Т2-ВИ;б-Т1-ВИ.
1 — спинномозговой нерв Lv; 2 — корешки спинномозговых нервов S,; 3 — корешки крестцовых и копчиковых спинномозговых нервов; 4 — субарахноидальное пространство; 5 — эпидуральная клетчатка; 6 — межпозвонковое отверстие; 7 — боковая масса крестца; 8 — нижний суставной отросток Lv; 9 — верхний суставной отросток S^ 10 — остистый отросток Lv.
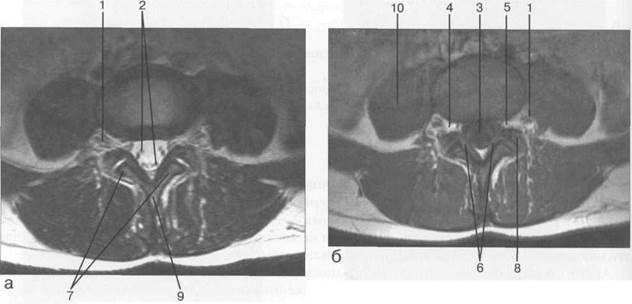
Рис. 3.23. MPT. Поперечный срез на уровне Liv-Lv.
1 — спинномозговой нерв L1V; 2 — корешки спинномозговых нервов; 3 — субарахноидальное пространство; 4 — эпидуральная клетчатка; 5 — межпозвонковое отверстие; 6 — желтые связки; 7 — нижний суставной отросток L|V; 8 — верхний суставной отросток Lv; 9 — остистый отросток L|V; 10 — поясничная мышца.
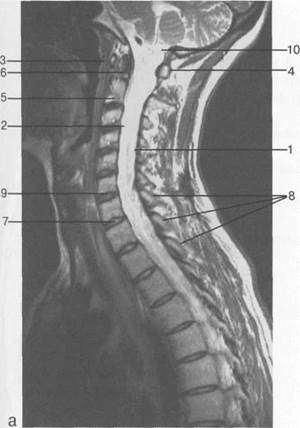
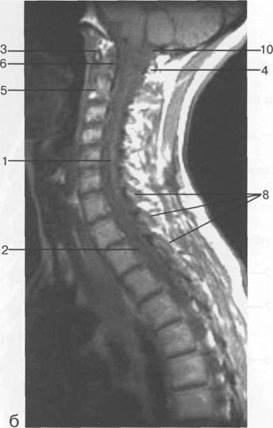
Рис. 3.24. МРТ. Парасагиттальное изображение шейного отдела позвоночника.
1 — спинной мозг; 2 — субарахноидальное пространство; 3 — передняя дуга С,; 4 — задняя дуга С,; 5 — тело Сп; 6 — зуб Сп; 7 — межпозвонковый диск; 8 — дуги позвонков; 9 — гиалиновая пластинка; 10 — большая цистерна.
нервов (см. рис. 3.19). Расположенные интрадульно передние и задние корешки спинномозговых нервов хорошо видны на поперечных Т2-ВИ (см. рис. 3.22 б, 3.23 б). Образующийся после соединения корешков спинномозговой нерв располагается в эпидуральнои клетчатке, характеризующейся гиперинтенсивным сигналом на Т1- и Т2-ВИ (см. рис. 3.22).
Спинномозговая жидкость, содержащаяся в дуральном мешке, дает сигнал, характерный для жидкости, гиперинтенсивный на Т2-ВИ и гипоинтенсивный на Т1-ВИ (см. рис. 3.21). Наличие пульсации цереброспинальной жидкости в субарахноидальном пространстве создает характерные артефакты изображения, которые более выражены на Т2-ВИ (см. рис. 3.14 а). Артефакты чаще всего располагаются в грудном отделе позвоночника в заднем субарахноидальном пространстве.
Эпидуральная жировая клетчатка более развита в грудном и поясничном отделах, лучше визуализируется на Т1-ВИ в сагиттальной и аксиальной плоскостях (см. рис. 3.21 б; рис. 3.25 б, 3.26). Жировая клетчатка в переднем эпидуральном пространстве максимально выражена на уровне межпозвоночного диска между Lv и S,, тела S, (см. рис. 3.22). Это связано с конусовидным сужением дурального мешка на этом уровне. В шейном отделе эпидуральная клетчатка выражена слабо и на МРТ-изображениях видна не во всех случаях.
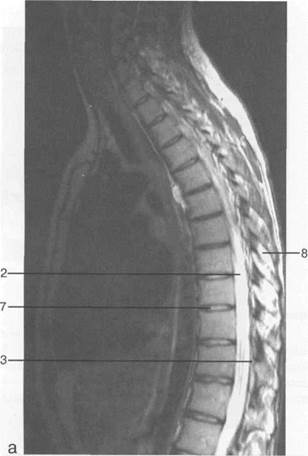
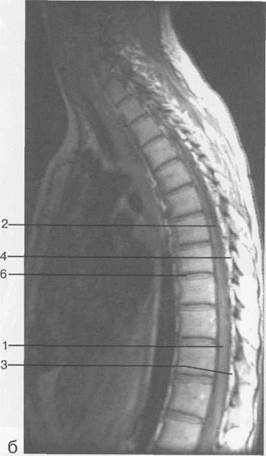
Рис. 3.25. MPT. Парасагиттальное изображение грудного отдела позвоночника.
1 — спинной мозг; 2 — субарахноидальное пространство; 3 — дуральный мешок; 4 — эпидуральное пространство; 5 — тело Thxl]; 6 — гиалиновая пластинка; 7 — межпозвонковый диск; 8 — остистый отросток.
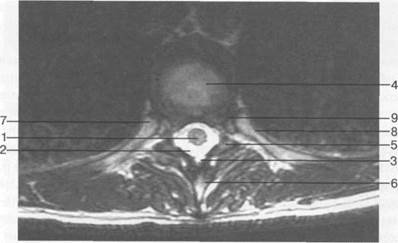
Рис. 3.26. МРТ. Поперечный срез на уровне Th]X-Thx. Т2-ВИ.
1 — спинной мозг; 2 — субарахноидальное пространство; 3 — эпидуральное пространство; 4 — межпозвонковый диск; 5 — дуга позвонка ThIX; 6 — остистый отросток Th|X; 7 — головка ребра; 8 — шейка ребра; 9 — реберная ямка.
Литература
1. Холин А. В, Макаров А.Ю., Мазуркевич Е.А. Магнитно-резонансная томография позвоночника и спинного мозга.— СПб.: Институт травматол. и ортопед., 1995.— 135 с.
2. Ахадов Т.А., Панов В.О., Айхофф У. Магнитно-резонансная томография позвоночника и спинного мозга.— М., 2000.— 748 с.
3. Коновалов А.Н., Корниенко В.Н., Пронин И.Н. Нейрорентгенология детского возраста.— М.: Антидор, 2001.— 456 с.
4. Зозуля Ю.А., Слынько Е.И. Спинальные сосудистые опухоли и мальформации.— Киев: УВПК ЭксОб, 2000.- 379 с.
5. BarkovichA.J. Pediatricneororadiology— Philadelphia, NY: Lippinkott-Raven Publishers, 1996.— 668 p.
6. Haaga J.R. Computed tomography and magnetic-resonance imaging of the whole body.— Mosby, 2003.- 2229 p.

Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ - конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.

Папиллярные узоры пальцев рук - маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.
Читайте также:


