Можно ли вылечить суставы после 50 лет
Опорно-двигательный аппарат человека, как ни одна другая система органов, восприимчив к влиянию возраста. После 50 лет в костях накапливаются микроповреждения, минеральная плотность костей снижается, а иммунная система не может адекватно выполнять свою функцию. Это приводит к тому, что у человека болят и опухают суставы преимущественно на ногах.

В чем именно причина данных симптомов? Как вовремя заподозрить и вылечить патологию?
Причины боли в суставах
Стоит разобраться в наиболее частых заболеваниях, вызывающих неприятную симптоматику у пациентов старше 50 лет. К таким болезням относятся:
- Ревматоидный артрит.
- Деформирующий артроз.
- Подагра.
- Остеопороз.
При этих патологиях чаще всего одновременно болят несколько суставов на ногах. Однако отличить заболевания друг от друга можно. Существуют характерные особенности каждой болезни, которые помогут поставить диагноз и начать лечение.
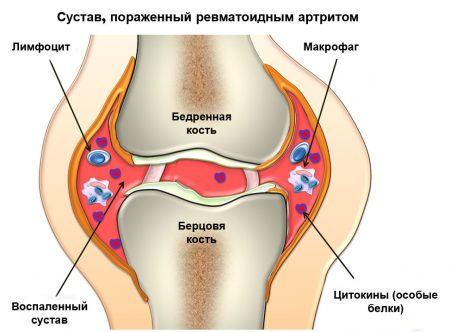
Причины возникновения ревматоидного артрита неизвестны. В механизме развития болезни участвуют собственные иммунные клетки, которые неправильно распознают суставную ткань и атакуют её, вызывая воспаление.
Существует предположение, что заболевание развивается после многочисленных перенесенных инфекций, которые приводят к нарушению работы иммунитета.
Ревматоидный артрит возникает чаще у лиц после 50 лет, поскольку с возрастом в организме накапливаются аутоантитела (белки, вызывающие воспалительную реакцию), а также патологические иммунные клетки. Отягощающим фактором является развитие инвалидности, сопутствующее поражение почек и других органов.
Необходимо вовремя начинать базисное лечение для остановки прогрессирования болезни.
Суставы ног часто вовлекаются в процесс и болят длительно и интенсивно. Чтобы распознать патологию, нужно обратить внимание на следующие признаки:
- Поражение симметрично на обеих конечностях.
- Суставы болят без нагрузки, движения ослабляют интенсивность боли.
- В руках и ногах наблюдается утренняя скованность.
- Заболевание может сопровождаться невысокой температурой, снижением работоспособности, усталостью.
- На поздних стадиях болезни возникают потеря аппетита, снижение гемоглобина, мышечные спазмы.
- Суставы болят периодически: обострения сменяются ремиссией.
Дополнительным диагностическим критерием является раннее вовлечение пальцев рук. Суставы ног обычно болят спустя несколько лет течения артрита. Однако этот симптом необязателен, встречается и атипичное начало болезни.
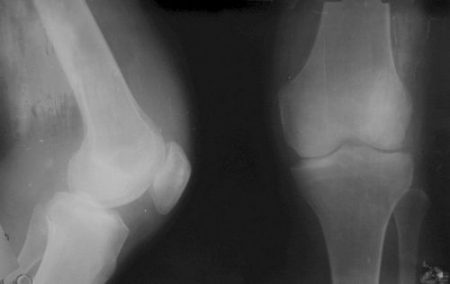
Специфического метода диагностики ревматоидного артрита не существует. Врач должен оценить клинические данные, а также результаты лабораторных и инструментальных методов исследования:
- В биохимическом анализе крови обнаруживают ревматоидный фактор, специфические антитела.
- На ренгене обнаруживают признаки воспаления того или иного сочленения.
- Для дополнительной диагностики применяют МРТ.
- Необходим контроль общего анализа мочи для выявления поражения почек.
Лечение ревматоидного артрита включает базисную и симптоматическую терапию. Последняя включает прием нестероидных противовоспалительных препаратов (Нимесулид, Диклофенак, Найз), которые помогают снять симптомы болезни.
При развитии тяжелого артрита, поражении прилежащих мышц хорошим вариантом является блокада сочленения с помощью анальгетиков или глюкокортикостероидов – гормональных противовоспалительных средств.
Базисная терапия направлена на подавление активности процесса. Эффект от препаратов не виден и не чувствуется. Без симптоматических средств суставы болят как прежде, но именно базисные средства помогут остановить артрит, избежать осложнений. К ним относятся:
- Метотерксат.
- Лефлуномид.
- Азатиоприн.
- Генно-инженерные средства: Хумира, Ремикейд.
При назначении этих средств высока вероятность развития побочных эффектов, но продолжать лечение нужно, откорректировав дозу или сменив препарат.
Еще одной частой причиной боли в суставах после 50 лет является деформирующий артроз (остеоартроз). При этой патологии поражается хрящевая ткань сустава под воздействием микротравм, серьезных ранений и ушибов, других болезней костной и соединительной ткани. Часто вследствие высокой нагрузки страдают суставы ног.
Суставы болят из-за воспаления, развивающегося сначала в хряще, а затем и в костной ткани.
К факторам риска остеоартроза относятся возраст, ожирение, менопауза, остеопороз, артриты инфекционной и ревматической природы, дефицит кальция, других микроэлементов. Если причины действуют в совокупности, вероятность артроза возрастает.
Заподозрить деформирующий артроз достаточно просто. Важно обратить внимание на следующие факторы:
- Асимметричное поражение одного или нескольких суставов.
- Боль, отек усиливаются после движений и проходят в покое.
- По мере прогрессирования симптомы проходят долго, сохраняются ночью.
- С утра может быть скованность, но она продолжается менее получаса.
- Определяются болезненные точки, ощущение треска, нестабильность суставов ног.
- Деформации сустава.
Признаки артроза суставов ног появляются еще на ранних стадиях болезни, но пациенты часто обращаются к врачу уже на этапе деформации. Чем раньше будет проведена диагностика, тем лучше эффект от назначенного лечения.
Установление достоверного диагноза возможно благодаря рентгенографии. На снимке можно обнаружить остеофиты (выросты костной ткани), сужение щели сустава, несимметричность поражения, склероз кости.
Если диагноз не удается подтвердить на рентгене, применяется МРТ или КТ суставов ног.
Лечение артроза длительное и комплексное. Ограничивается нагрузка на сочленения ног, назначается ортопедический режим, лечебная гимнастика и физиотерапия. Если перечисленные меры недостаточно снимают симптомы, прибегают к назначению медикаментозных средств.
Обменные нарушения белка в организме могут приводить к такому заболеванию, как подагра. При этой патологии в крови наблюдается избыточное количество продукта распада белковых молекул – мочевой кислоты. Этот метаболит откладывается в тканях в виде узлов – тофусов, имеющих вид подкожных уплотнений, шишек.
Суставы ног болят при подагре под воздействием двух причин:
- Острая подагрическая атака – попадание в капсулу сочленения большого количества мочевой кислоты, приводящей к нестерпимой боли и чувству скованности.
- Отложение тофусов в области сустава и постепенная деформация сочленения.
Контролировать течение заболевания можно и нужно, иначе болезнь приведёт к инвалидности и нарушению работы внутренних органов.

Подагра имеет ряд отличительных особенностей. Если следующие признаки обнаруживаются у вас, нужно обратиться к врачу ревматологу. Симптомами являются:
- Боль приступообразная, после выведения мочевой кислоты почками, суставы не болят.
- Зависимость проявлений от диеты. Ограничение мяса и алкоголя резко улучшает состояние.
- Обнаружение подкожных узелков уратов – тофусов.
- Сопутствующие заболевания почек.
Такие признаки с большой вероятностью указывают на подагру. Если не обращаться к врачу с подобными симптомами в течение нескольких лет, велика вероятность развития осложнений.
Опытный врач ревматолог сможет без труда поставить диагноз по клиническим данным. Подтвердить подагру помогут следующие методы:
- Повышение уровня мочевой кислоты в крови.
- Обнаружение её солей (уратов) в суставной жидкости.
- Рентгенологическое исследование суставов.
- Микроскопия содержимого тофусов, обнаружение уратов в узлах.
- Признаки поражения почек в общем анализе мочи.
Если подобные исследования оказались положительными, врач приступает к назначению медикаментозной терапии.
Основой купирования симптомов подагры является диета, при которой ограничиваются мясо и рыба, чай, кофе и алкоголь. Снижение поступления пуринов в организм приведет к доказанному терапевтическому эффекту.
При подтверждении диагноза подагры следует одновременно назначить симптоматическое лечение и урикозурические препараты.
Снижение интенсивности проявлений подагры возможно благодаря использованию противовоспалительных средств. Если наблюдается подагрическая атака, выраженную боль можно снять только с помощью цитостатиков, например, колхицина. Препарат обладает рядом побочных действий, поэтому подбором дозировки занимается лечащий врач.
После купирования острого артрита рекомендованы базисные препараты, самым эффективным из которых является аллопуринол. Это урикозурическое средство стимулирует выведение мочевой кислоты почками. Препарат принимается пожизненно в небольших дозировках.
Если после назначения средств возникают выраженные побочные реакции, терапию корректируют.
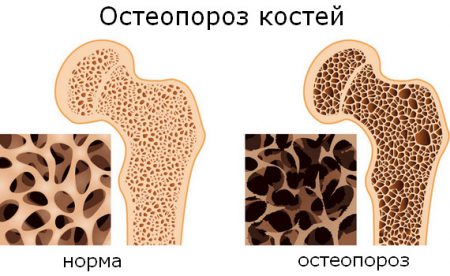
Любую боль в суставах ног после 50 лет следует дифференцировать с остеопорозом. Эта болезнь характеризуется снижением минеральной плотности кости, опорно-двигательный аппарат становится ненадёжным и нестабильным. Возникает неприятная симптоматика.
Если при остеопорозе возникает травма, восстановлению кость поддается с трудом. Самым тяжелым повреждением ног в пожилом возрасте является перелом шейки бедра, терапия которого занимает длительный срок, включает применение хирургических вмешательств.
Заподозрить, диагностировать и лечить остепороз нужно вовремя, чтобы не допустить возникновение травматических осложнений.
При остеопорозе часто возникает болезненность, имитирующая суставные боли. Начинается заболевание с признаков поражения позвоночника, к которым присоединяются симптомы со стороны нижних конечностей. Особенностями являются:
- Снижение роста, сутулость.
- Боль при пальпации позвоночника, спазм мышц спины.
- Частые травмы костей при воздействии низкой силы.
- Редко встречается острое начало. Если развивается эта форма болезни, обязательно поражается позвоночник.
В диагностике также используется исследование крови на уровень кальция и лучевые методы (рентген, КТ, денситометрия).
Основу терапии составляет диета с повышенным содержанием кальция и витамина D. Эти вещества также назначаются в виде медикаментов. Дополнительными лекарствами являются остеохин, кальцитонин, препараты стронция. Перечисленные средства замедляют разрушение костей. Стимулируют рост костной ткани паратиреоидный и соматотропный гормон, соли фтора.
Подбором комбинации средств и дозировки занимается лечащий врач, учитывая данные лабораторных и инструментальных исследований.
Человек, у которого хотя бы раз в жизни болели суставы, знает, как выбивает из колеи привычной жизни этот недуг. Артриты, артрозы, остеохондроз позвоночника, последствия спортивных травм и воспаления околосуставных тканей способны лишить сна и удовольствия от любимых занятий. Врачи уверены: проблему можно решить, если не откладывать лечение в долгий ящик.
Врачи не устают повторять: не существует универсального ответа на вопрос о том, как вылечить ту или иную болезнь суставов. Подходы индивидуальны для каждой конкретной патологии и для каждого больного, с учетом особенностей образа жизни, сопутствующих заболеваний, возраста и самочувствия. В большинстве случаев достичь прогресса и снять вопрос хирургического лечения помогает комплекс лечебных мероприятий, включающий прием медикаментов, акупунктуру, физиотерапию, лечебную физкультуру. Давайте вместе разбираться, как это работает.
Консервативное (медикаментозное) лечение заболеваний суставов
Первой рекомендацией врача, к которому обратился больной с жалобами на боль в суставе, обычно бывает прием обезболивающих и противовоспалительных препаратов. Ничего странного в этом нет: для начала стоит снять боль и остановить воспалительный процесс, чтобы пациент чувствовал себя комфортно.
Медикаментозное лечение действует быстро, и в этом его основной плюс. Однако есть и обратная сторона медали: таблетками, мазями и уколами нельзя полностью вылечить патологию суставов, если речь идет о тяжелом хроническом заболевании. Помимо этого, некоторые виды препаратов имеют выраженные побочные эффекты, поэтому злоупотреблять ими опасно для здоровья.
Для медикаментозного лечения врачи выписывают следующие группы лекарственных средств:
- Нестероидные противовоспалительные средства (НПВС): обширная группа препаратов, к которым относятся аспирин [1] , ибупрофен [2] , диклофенак [3] , нимесулид [4] , мелоксикам [5] и другие лекарства. Они обладают тройным действием: снимают боль, снижают температуру и купируют воспалительный процесс. Непродолжительные курсы использования НПВС не оказывают негативного влияния на состояние пациента. Однако бесконтрольный прием препаратов из этой группы чреват проблемами с желудком и с почками.
- Сосудорасширяющие препараты играют важную роль в лечении, если из-за отека или деформации сустава сосуды, обеспечивающие его кровоснабжение, сужаются или сдавливаются. Пентоксифиллин [6] , аминофиллин [7] ускоряют кровоток в патологическом очаге, стимулируя процессы восстановления.
- Миорелаксанты (толперизон [8] , тизанидин [9] и другие) назначаются в случаях, когда скованность в суставе или сдавление нервных волокон приводит к перенапряжению окружающих мышц, из-за чего болевые ощущения усиливаются, а подвижность ограничивается еще больше. Препараты из этой группы назначают краткосрочно, так как их эффект может негативно сказаться на работе других органов и систем тела.
- Стероиды (гидрокортизон [10] , дипроспан [11] и другие) назначаются при выраженном болевом синдроме и активном воспалительном процессе, когда другие лекарства оказываются неэффективными. Чаще их применяют в инъекциях, вводя препарат непосредственно в область сустава. Как и в случае с использованием других гормонов, регулярный прием стероидов приводит к осложнениям, поэтому грамотные врачи при болезнях суставов стараются не назначать стероиды длительным курсом.
- Хондропротекторы — еще одна важная группа лекарств, которая назначается при заболеваниях опорно-двигательного аппарата. Препараты, содержащие хондроитина сульфат [12] и глюкозамин [13] , способствуют синтезу хрящевой ткани, благодаря чему симптомы артроза, остеохондроза и других патологий отступают. Важно отметить, что хондропротекторы обладают накопительным действием, поэтому принимать их следует не менее полугода.
Помимо таблетированных и инъекционных форм препаратов, при болезнях суставах используются лечебные мази и кремы, которые содержат активные действующие вещества из вышеназванных фармакологических групп. К их преимуществам относится удобство применения и отсутствие побочных эффектов, к недостаткам — слабое проникновение через кожу (к больному суставу поступает не более одной десятой части лекарства).
- Ударно-волновая терапия — сравнительно новая физиотерапевтическая процедура. В основе действия — эффект кавитации, при котором динамические импульсы определенной частоты стимулируют кровообращение, синтез костной и хрящевой ткани в суставе, а также разрушают отложения минеральных солей и воспалительные спайки.
- Миостимуляция помогает одновременно тренировать и расслаблять мышцы, окружающие сустав, что снимает боль, уменьшает нагрузку на костное сочленение и сжигает жировые отложения. Эта процедура часто назначается ослабленным и тучным пациентам в качестве подготовки к лечебной физкультуре и сеансам мануальной терапии.
- Фонофорез представляет собой ультразвуковую терапию в сочетании с введением лекарственных препаратов местного действия. Такой подход позволяет добиться лучшего эффекта от применения фармацевтических средств, что снижает расходы на лечение. К тому же ультразвуковая вибрация стимулирует кровообращение и регенерацию сустава.
- Озонотерапия в первую очередь показана при инфекционных заболеваниях суставов: воздействие активного кислорода обладает обеззараживающим действием. Также способствует восстановлению после травм, снятию отека и обезболиванию патологического очага. Это — важный компонент лечения пациентов, страдающих непереносимостью лекарственных средств.
- Вопреки мнению, что люди с больными суставами должны избегать нагрузок, лечебная физкультура (ЛФК) показана при большинстве ортопедических заболеваний. Ведь регулярные упражнения по специально разработанным схемам укрепляют мышечный корсет, увеличивают диапазон движений и возвращают больному радость движения. Пациенты нередко отмечают, что благодаря ЛФК чувствуют себя лучше, чем до появления проблем с суставами.
- Массаж (включая лимфодренаж) и мануальная терапия необходимы всем больным вне зависимости от стадии заболевания и возраста. Эти процедуры подразумевают адресное воздействие на пораженные суставы, благодаря чему растягиваются и укрепляются связки и мышцы, а также расширяется полость сустава. Сеансы профессионального массажа — замечательная профилактика обострений артритов, артрозов и остеохондрозов любой локализации.
- Механотерапия предполагает использование специальных ортопедических тренажеров, работа с которыми улучшает подвижность суставов и укрепляет мышцы спины и конечностей. Профессиональные тренажеры стоят слишком дорого и сложны для домашней эксплуатации, поэтому оптимальным вариантом является прохождение сеансов на базе специализированного медицинского центра под присмотром специалиста.
- Вытяжение суставов. Прямохождение в сочетании с сидячим образом жизни привели к тому, что позвоночник человека постоянно находится под воздействием повышенной нагрузки — равно как и суставы нижних конечностей. Хороший способ преодолеть естественную или патологическую деформацию суставов — это вытяжение при помощи тракционного аппарата. Такие сеансы проходят под контролем компьютерного ПО, благодаря чему суставные полости мягко расширяются, увеличивая срок службы костных сочленений.
Лишний вес и болезни суставов часто идут в комплексе, что приводит к закономерным вопросам: можно ли решить эти проблемы одновременно, избавиться от боли и предотвратить хирургические процедуры. Такая возможность действительно существует.
Китайская медицина рассматривает человеческий организм как единое целое, различные части которого находятся в тесной взаимосвязи. Артриты и другие заболевания суставов для врача ТКМ — симптомы, которые говорят об определенных проблемах в организме, о нарушении течения крови и жизненной энергии Ци по энергетическим каналам.
Лечение подбирается индивидуально. Врач китайской медицины проводит пульсовую диагностику, определяет истинную причину боли в суставах и составляет программу восстановления здоровья для каждого пациента.
- Иглоукалывание — основа лечения. Рефлексотерапевт воздействует на биологически активные точки в определенной комбинации, чтобы устранить любые блокировки Ци в организме и запустить процесс самовосстановления организма. После курса процедур возвращается подвижность в суставах, минимизируются болевые ощущения.
- Моксотерапия — прогревание активных точек полынной сигарой. Улучшает кровообращение, снимает воспаление, нормализует кровоток. Процедура практически безболезненна, усиливает защитные силы организма, снимает боль в суставах.
- Фитокомпрессы — лоскуты ткани, которые окунаются в ванночку с теплой концентрированной выжимкой лекарственных трав и прикладываются на акупунктурные точки. Процедура помогает снять боль в суставах и восстановить их функции.
- Лечебный массаж Туйна — быстрый способ вернуть к жизни суставы. Врач выбирает технику в зависимости от диагноза. Он воздействует на точки акупунктуры с определенной силой, временем и последовательностью. Стимулирует работу кровеносной системы, разогревает мышцы. Пациент после процедуры чувствует себя лучше, курс такого массажа позволяет снять болевые ощущения в суставах и улучшить их подвижность.
Комплексные процедуры традиционной китайской медицины помогают вернуть здоровье суставов без боли и операций.
Многие больные стараются избежать хирургического лечения патологии суставов, и их можно понять. Столь серьезное вмешательство в работу организма рискованно, а восстановление после операции занимает месяцы и годы. Тем не менее в некоторых ситуациях помощь хирурга необходима.
Среди хирургических процедур, применяемых для лечения суставов, можно назвать следующие:
- пункция (малоинвазивное вмешательство) является мини-операцией, в ходе которой врач вводит специальную иглу в полость сустава, чтобы удалить оттуда воспалительную жидкость или ввести лечебный препарат;
- артроскопический дебридмент не требует широких разрезов: операция осуществляется при помощи гибких эндоскопических манипуляторов, через небольшие отверстия. В ходе вмешательства хирурги удаляют нежизнеспособные ткани из полости сустава и при необходимости промывают ее лекарственными растворами;
- околосуставная остеотомия — травматичное вмешательство, которое рекомендуется тем пациентам, которым по каким-то причинам противопоказано протезирование сустава. Эта операция включает надпиливание костей, входящих в сустав, и последующее сращивание их под новым углом, что уменьшает нагрузку на больное сочленение и улучшает подвижность конечности;
- эндопротезирование является радикальной процедурой для крупных суставов: вышедший из строя сустав заменяется на биосовместимый протез, способный выполнять необходимые функции на протяжении всей дальнейшей жизни. Эндопротезирование — серьезное вмешательство, требующее длительного восстановления и подготовки квартиры пациента для реабилитации в первые месяцы после операции.
Современная медицина в целом придерживается тенденции снижения инвазивных воздействий на организм пациента, поэтому хирургическое лечение применяется только в тяжелых случаях.
Народные средства способны оказаться полезными, когда они не заменяют, а дополняют комплекс лечебных мероприятий, назначенный врачом. С осторожностью относитесь к рекламе всевозможных биологически активных добавок. Эффективность народных средств лечения артрозов и артритов не имеет научно обоснованного подтверждения, так же как и сведений о возможных побочных эффектах таких воздействий. Обязательно рассказывайте врачу обо всех процедурах, которые вы хотите осуществить самостоятельно, в порядке самолечения.
Лучший способ избежать раннего старения суставов — это профилактика. Щадящие физические нагрузки, регулярное употребление блюд, содержащих желатин (холодцы, желе и так далее), отказ от вредных привычек и одежда, подобранная по погоде, позволят вам избежать удручающих диагнозов и сохранить подвижность и легкость движений на долгие годы.
Существует масса медицинских процедур, направленных на лечение патологий суставов. Успех лечения зависит от опыта врача и точности постановки диагноза. Чтобы найти квалифицированного специалиста, важно обратиться в солидную клинику.
Лицензия на оказание медицинских услуг № ЛО-77-01-000911 от 30 декабря 2008 года выдана Департаментом здравоохранения города Москвы.

Если вы хотите, чтобы артроз заявил о себе как можно позже, нужно соблюдать несколько простых правил – пусть они станут для вас повседневными, войдут в привычку. Тем, у кого заболевание уже диагностировано, они тоже полезны, потому что могут заметно замедлить его прогрессирование. Итак, что же нужно делать?

1. Рассчитывать свои силы
Артроз развивается из-за того, что с возрастом нарушается обмен веществ в хрящевой ткани сустава – ее естественное восстановление замедляется, а разрушение ускоряется. Однако это хотя и главная, но не единственная причина заболевания. Артроз чаще возникает и тяжелее протекает у тех, кто регулярно перегружает суставы во время работы или занятий спортом. Это приводит к микротравмам хряща, которые долго заживают, ведь регенерация затруднена. Если это происходит постоянно, велика вероятность, что хрящевая ткань начнет быстро разрушаться.
Поэтому очень важно чередовать работу и отдых и подбирать адекватную нагрузку. Особенно опасны для суставов подъем тяжестей, прыжки, быстрый бег, любая деятельность, связанная с тряской. В молодости такую активность нужно разумно ограничивать, а после 50–60 лет следует по возможности исключить.

2. Соблюдать технику безопасности
Стать толчком к развитию артроза могут не только регулярные микротравмы суставов, но и одномоментные крупные травмы – переломы костей, растяжения связок и сухожилий, вывихи, разрыв мениска. От них, конечно, не застрахован никто, но особенно часто они случаются у тех, кто не соблюдает технику безопасности.

Если вы решили попробовать новый вид спорта, первое занятие должно быть с инструктором, который расскажет, как правильно выполнять движения, а главное – как падать. В повседневной жизни выбирайте устойчивую и комфортную обувь, зимой она не должна скользить. И, конечно, помните, что любые правила безопасности на производстве написаны не просто так, ими нельзя пренебрегать.
3. В свободное время гулять, а не сидеть перед телевизором
При недостатке физической активности ухудшаются кровоснабжение суставов и их питание. К тому же мышцы, расположенные вокруг суставов и обеспечивающие их стабильность, не тренируются и теряют тонус. Все это приводит к тому, что хрящ с трудом выдерживает даже небольшую нагрузку и может повредиться.
Всего 30–40 минут самой обыкновенной ходьбы в день позволяют уменьшить эти риски. Ставить рекорды не нужно – ходите в комфортном для вас темпе. Или запишитесь на плавание: оно очень полезно для суставов, потому что тренирует их, но при этом не перегружает. Максимально ограничивать активность можно только в одном случае – если у вас случилось обострение артроза. Да и то нужно выполнять специальную гимнастику, которую пропишет доктор.

4. Не переедать
Лишний вес – один из важнейших факторов риска поражения коленных и тазобедренных суставов, а также сустава большого пальца стопы. Из-за избытка килограммов нагрузка на них увеличивается, поэтому их хрящевая ткань быстрее изнашивается.

5. Не сидеть на жестких диетах
Для естественного восстановления хрящевой ткани нужны питательные вещества. Если мы едим слишком мало, их не хватает, и это увеличивает риск артроза. Особенно вредны монодиеты (питание только одним продуктом) и диеты с экстремально низкой калорийностью (менее 1200 ккал).
Если вы хотите сохранить суставы здоровыми, питание должно быть разнообразным и полноценным. Нужно обязательно получать из еды все витамины и минералы (особенно важны сера, кальций, селен). В рационе должно быть достаточно белка и полезного ненасыщенного жира, который содержится в рыбе и растительных маслах.
6. Обращаться к врачу, если возникло недомогание

Препараты дают наибольший эффект на первой и второй стадии артроза, когда хрящ изношен частично. Врач может их назначить и на третьей стадии, когда повреждения уже более выраженные. А вот на четвертой – применение лекарств уже не имеет смысла, потому что хрящевой ткани фактически не остается. Поэтому важно не запускать заболевание. Нельзя терпеть боль в области сустава, надеясь, что она исчезнет сама собой, или списывая недомогание на усталость. Обратиться к доктору нужно в тот момент, когда появляются первые симптомы артроза. А это вопреки расхожему мнению вовсе не болевые ощущения, а чувство скованности в суставе по утрам, которое проходит примерно через полчаса, стоит только расходиться.


Кости и суставы – основной каркас человека, который отвечает за двигательные действия и защищает внутренние органы от различных повреждений.
На функциональное состояние и анатомическую целостность опорно-двигательного аппарата влияет множество факторов: вредные привычки, образ жизни, диета, возраст человека.
По мнению ученых, чтобы сохранить здоровье костной ткани и суставов, необходимо соблюдать ряд рекомендаций касательно образа жизни и характера потребляемой пищи. Особенно это важно для людей после 50 лет.
Ниже мы рассмотрели 15 советов, которые помогут укрепить кости и суставы, позволят избежать многих заболеваний со стороны опорно-двигательного аппарата, а также улучшат состояние при уже существующих патологиях без приема медикаментозных препаратов.
1. Кушайте больше свежих овощей

Овощи являются идеальным источником витамина С, который стимулирует процессы роста костей и способствует профилактике остеопороза, активируя образование трабекулярной части костей за счёт активации остеобластов.
Овощи, по данным американских исследований, оказывают также выраженное антиоксидантное действие, которое предохраняет скелет от любых токсических и обменных поражений.
Свежие овощи восполняют дефицит макро- и микроэлементов в организме, повышают минеральную плотность костей (чем она выше, тем меньше риск перелома).
Наиболее важным минералом является кальций. Наибольшее его количество отмечается в зелёном луке и брокколи.
Одно из научных исследований показало, что у представителей женского пола (в возрасте после 50 лет), которые употребляют лук на регулярной основе, остеопороз встречается реже, а риск перелома бедра падает на 20%.
Не менее важными для организма являются брокколи, петрушка, капуста и шпинат. Брокколи, согласно экспериментам китайских учёных, угнетает воспалительные процессы в суставах (тормозит выделение фактора некроза опухоли-а, а также интерлейкинов 1 и 6), способствует профилактике остеопороза околосуставных частей костей.
Доказано, что шпинат препятствует выработке провоспалительных цитокинов. Отмечается положительная динамика при употреблении шпината на фоне ревматоидного артрита и других аутоиммунных патологий.
2. Употребляйте достаточно белка

Белковая пища является универсальным источником строительного материала для любого отдела организма человека. Кости примерно на 50% состоят из белка.
Исследования показывают, что низкое содержание белка в диете отрицательно сказывается на процессах образования кальция и способствует разрушению костей.
Одна из крупнейших работ американских учёных (почти 150 000 участников) доказала, что адекватный уровень потребления белка у женщин в возрасте от 50 до 79 лет тесно связан с пониженным риском переломов предплечья и шейки бедра.
Однако не рекомендуется злоупотреблять протеинами. При избытке отмечается вымывание кальция из костей для снижения кислотности крови. В результате повышается хрупкость костной ткани.
В таблице ниже представлены физиологически нормы потребления белка в сутки для представителей разных возрастных групп.
| Пол и возраст | Суммарная норма белка в сутки, грамм | Норма животных белков в сутки, грамм |
| Дети до 13 лет | 96 | 58 |
| 14-17 лет (парни) | 106 | 64 |
| 14-17 лет (девушки) | 93 | 56 |
| 18-25 лет (мужчины) | 113 | 68 |
| 18-25 лет (женщины) | 96 | 58 |
| От 26 лет | 90-100 | 54-60 |
| Беременные | 109 | 65 |
3. Поддерживайте здоровый вес

Каждому человеку необходимо поддерживать здоровый вес тела.
Дефицит массы тела приводит к остеопорозу, что особенно опасно для женщин, у которых закончилась работа менструальной функции, а эстроген потерял свое защитное действие по отношению к костям.
Учёные из Дании утверждают, что низкий вес является важнейшим фактором риска потери костной ткани в старшем возрасте.
Не менее опасно ожирение, значительно повышающее нагрузку на двигательный аппарат. При лишнем весе изменяется обмен веществ в костях, они подвергаются деформациям и высокому риску переломов. Со стороны суставов характерно раннее развитие деструктивных изменений (артроз). В первую очередь страдают коленные, голеностопные и тазобедренные суставы. Затем наблюдаются проблемы с плечевыми, локтевыми и кистевыми суставами
Скорость снижения веса также отражается на состоянии костной ткани. При быстрой потере лишних килограммов, согласно научным данным, снижается плотность костей, и, чем выше был исходный вес, тем более выражен данный патологический процесс.
Норма веса рассчитывается по такому показателю, как индекс массы тела (ИМТ) – масса (кг) / рост, возведённый в квадрат (м).
Например, масса человека = 90 кг, рост = 175 см. Следовательно, индекс массы тела в этом случае равен: ИМТ = 90 : (1,75 × 1,75) = 29,39.
Нормальным считается значение в диапазоне от 18,5 до 24,99.
4. Откажитесь от низкокалорийных диет

Излишняя тяга к похудению может отрицательно сказаться на работе опорно-двигательного аппарата. Недоедание провоцирует снижение метаболических процессов и потерю мышечного тонуса, в результате костные ткани начинают уменьшать свою прочность, а в суставах секретируется меньше внутрисуставной жидкости.
Для поддержания здоровья костей рацион должен содержать не менее 1000 калорий в сутки (даже в период лечения ожирения).
Отдельно следует отметить труды учёных Пенсильванского университета. Женщины с ожирением соблюдали диету, энергетическая ценность рациона составляла всего 925 калорий в день на протяжении 16 недель. В результате у них отмечалось снижение плотности костной ткани в области шейки бедра. Данная анатомическая зона является самой опасной в плане переломов, а сами переломы требуют длительного лечения (более 6 месяцев) и проведения оперативных вмешательств.
Повышение калорийности рациона способствует предотвращению вымыванию ценных минералов из костей и нормализации общего состояния.
5. Выполняйте силовые упражнения

Различные виды спорта (лёгкая атлетика, марафонский бег и т.п.) способствуют укреплению скелетной мускулатуры, повышают прочность связочного аппарата, однако практически не оказывают влияние на состояние костей.
Изучение образа жизни у мужчин средней и старшей возрастной группы продемонстрировало, что, при систематическом (в течение 9 месяцев) выполнении силовых упражнений наблюдается улучшение обменных процессов в костной ткани, повышается крепкость и даже упругость костей.
Доказано, что такие виды деятельности, как силовые тренировки с отягощением и прыжки повышают плотность костной ткани всего организма (особенно поясничного отдела позвоночника).
Крайне важно, чтобы нагрузки были адекватны физической подготовке человека.
6. Принимайте больше кальция

В костях постоянно происходят процессы разрушения и образования новых тканей. Следовательно, компоненты для синтеза костей (в первую очередь, кальций) должны поступать в организм ежедневно.
По данным специалистов здравоохранения США, в сутки обычный человек должен употреблять не менее 1,0 г кальция, подростки – 1,3 г, люди в пожилом возрасте – 1,2 г.
Процесс усвоения кальция имеет определённые особенности. Чем больше макроэлемента поступает за один раз, тем меньше его пойдёт в костную ткань. Следовательно, употреблять кальций нужно маленькими порциями в течение всего дня.
Наибольшее содержание кальция отмечается в морепродуктах, семенах растений, молоке и твёрдых сырах, бобовых культурах и орехах.
Кальций благоприятно сказывается на работе всего организма. Например, одна из научных работ выявила, что высокое потребление макроэлемента снижает риск манифестации сердечно-сосудистых заболеваний на 22%.
Но важно не переусердствовать. Известно, что избыток кальция в организме вызывает большой спектр патологий (например, мочекаменную болезнь).
7. Добавляйте витамины К и D в рацион

Витамины K и D крайне важны для поддержания целостности костной ткани, повышения прочности хрящей в суставах.
Данные экспериментов свидетельствуют, что лица с низким содержанием витамина D в рационе (особенно в зимнее и осеннее время) имеют низкую плотность тканей и более подвержены переломам.
Оптимальными источниками витамина D являются солнечные лучи и такие продукты, как жирная рыба, печень, твёрдые сорта сыра.
Витамин К способствует модификации остеокальцина в особую форму, которая необходима для адекватного формирования костей и угнетения вымывания кальция.
По данным различных исследований (раз, два), при дефиците витамина K повышается риск перелома шейки бедра на 21-30%.
Лидерами по содержанию данного биологически активного вещества являются: петрушка, листья одуванчика, базилик, шпинат, кинза, листовой салат, капуста брокколи.
8. Употребляйте продукты с витамином Е

Витамин E обладает мощнейшими антиоксидантными и противовоспалительными свойствами.
Также витамин E способствует улучшению микроциркуляции в костной ткани, предотвращает или улучшает течение аутоиммунных заболеваний суставов (ревматоидный артрит).
Рекомендуется использовать витамин Е в натуральном виде, а не в форме искусственных добавок. Научные исследования показали, что потребление подобных добавок уменьшает массу костной ткани и значительно угнетает регенераторные процессы.
Оптимальное количество витамина Е содержится в семенах тыквы и подсолнечника, растительных маслах, киви, манго, помидорах.
9. Добавьте в рацион больше магния и цинка

Кальций – далеко не единственный минерал, необходимый костям. Не менее важная роль отводится магнию и цинку.
Магний способствует трансформации витамина D в активную форму, которая способна усваивать кальций.
Максимальная концентрация элемента отмечается в орехах, морской капусте и гречневой крупе.
Цинк помогает поддерживать постоянный минеральный состав костей, повышает синтез костеообразующих клеток (остеобластов). Научные исследования демонстрируют, что добавление цинка в рацион может повысить прочность костей как у ребенка, так и у человека в пожилом возрасте.
Оптимальными продуктами для восполнения цинка являются говядина, шпинат, семена льна, устрицы, креветки и тыквенные семечки.
10. Обеспечьте организм коллагеном

Коллаген – особый высокомолекулярный белок, который необходим для поддержания анатомической целостности костей и функционального состояния суставов.
При переваривании коллаген расщепляется до следующих аминокислот: пролин, лизин, глицин. Именно они являются важным структурным элементом для костной ткани, хрящей, связок и мышц.
Крупное исследование доказало, что потребление коллагена на фоне остеопороза приводит к значительному снижению маркёров распада костного коллагена.
Много коллагена содержится в костном бульоне, желатине, яйцах и цитрусовых фруктах.
Обратите внимание! Ученые утверждают, что для полноценного усвоения и синтеза в организме коллагена крайне важно достаточное поступление в организм витамина С (особенно для женщин в период постменопаузы).
11. Ограничьте прием алкоголя

Злоупотребление алкоголем крайне опасно для опорно-двигательной системы.
Безопасной считается доза чистого этанола, равная 30 мл в сутки – для мужчин и 15 мл – для женщин.
Превышение описанного показателя чревато развитием цитотоксического действия, разрушением костных балок, угнетением остеобластов. Со стороны суставов возможно повышение активности воспалительных процессов за счёт нарушения координации выделения медиаторов воспаления.
Например, опыты на грызунах показали, что этанол вызывает повреждение суставного хряща, вызывает остеоартроз.
Другие исследования демонстрируют, что объём потребления спиртного также тесно связан с тяжестью течения подагры – тяжёлого обменного заболевания суставов.
12. Откажитесь от курения

При вдыхании табачного дыма в организм человека проникает колоссальное количество вредных веществ, которые способствуют развитию онкологических и сердечно-сосудистых заболеваний, нарушают снабжение всех тканей кислородом и питательными веществами.
Не менее важно то, что курение снижает способность усваивать ценные для костей минеральные вещества.
По данным немецких ученых, лица, которые курят, чаще подвержены риску развития остеопороза и переломов.
Пассивное курение менее опасно, однако даже оно повышает риск клинической манифестации остеопороза в будущем (через 10-15 лет).
13. Внимательно изучайте этикетки продуктов

Современная пищевая промышленность использует при производстве продуктов колоссальное количество соли, различных консервантов, красителей и усилителей вкуса, которые придают привлекательный вид и способствуют увеличению сроков хранения.
Злоупотребление данными веществами провоцирует злокачественные трансформации клеток, повышает частоту аутоиммунных и аллергических патологий.
Корейские учёные обнаружили, что у мышей, в диете которых имеется большое количество соли, чаще развивается артрит. Также заболевание характеризуется более тяжелым течением.
14. Ешьте меньше сладкого

При повышенном потреблении тортов, пирожных, конфет, сдобной выпечки отмечается высокая частота встречаемости заболеваний опорно-двигательной системы, обусловленных аутоиммунными механизмами.
Учёные из штата Массачусетс (США) обнаружили, что частое потребление сладкой воды связано с развитием ревматоидного артрита.
15. Принимайте омега-3

Омега-3 жирные кислоты обладают мощными противовоспалительными свойствами. Также они предотвращают потерю костной и мышечной ткани, обеспечивают надёжную профилактику артрита и остеопороза.
Не менее важно соблюдать баланс между омега-3 и омега-6 жирными кислотами. По мнению ученых, соотношения омега-3 к омега-6 должно быть равно 4:1. При отклонениях возможно разрежение костной ткани.
Одно из американских исследований обнаружило, что высокое потребление рыбы (она является ценным источником омега-3 полиненасыщенных кислот) приводит к замедлению резорбтивных процессов и повышает восстановление костной ткани.
Хорошими источниками омега-3 являются: морепродукты, льняное масло, грецкие орехи. Также омега-3 можно принимать в виде капсул с рыбьим жиром.
Заключение
Таким образом, здоровье костной и хрящевой ткани, а также мускулатуры и связок напрямую зависит от образа жизни и ежедневного рациона. Коррекция вредных привычек и включение полезных продуктов питания способствует нормализации обменных процессов на уровне опорно-двигательно аппарата и профилактике большого спектра патологий.
Читайте также:


