Можно ли вылечить анкилозирующий спондилит
Главной опорной структурой человека является позвоночник. Состояние здоровья напрямую зависит от состояния позвоночного столба. Даже при незначительном его повреждении нарушаются двигательные способности, появляются боли, начинается сбой в работе внутренних органов.

Одним из заболеваний, которое может стать причиной разрушительных действий в позвоночнике, является спондилит.
Что представляет собой спондилит?
Воспалительные процессы позвоночника, приводящие к разрушению и деформации его сегментов, к поражению межпозвоночных дисков, имеют общее название на латыни Spondylitis – спондилит или спондилез. Деформация происходит за счет патологических проявлений, образовавшихся при воспалительных процессах гнойных очагов, уменьшения плотности костной ткани.

Согласно международным стандартам классификации МКБ-10, анкилозирующий спондилит относится к классу заболеваний костно-мышечной системы и соединительной ткани под общим кодом локализации М45.
Причины развития спондилита
Спондилит – всегда вторичное заболевание, этиология до конца не изучена, но наиболее частыми причинами его возникновения являются:
- перенесённые инфекционные заболевания (туберкулез, псориаз, бруцеллез, артроз);
- побочные действия принимаемых гормональных препаратов;
- травмы, полученные в любом возрасте;
- значительное снижение иммунитета, онкология;
- генетическая предрасположенность.
Мужская часть населения более подвержена этому заболеванию и агрессивность болезни Бехтерева у них выше, чем у женщин. Оно определяется уже в подростковом возрасте. Вовремя выявив его, можно избежать разрушительных процессов в организме.
Какой врач лечит спондилит?
В зависимости от патогенеза потребуется лечение у специалиста определенного направления:
- При всех хронических болезнях, вызывающих воспалительные и дегенеративно-дистрофические изменения в позвоночнике следует обратиться к вертебрологу.
- При развившейся патологии сегментов и дисков позвоночника происходит сдавливание нервных корешков спинного мозга. В этом случае потребуется лечение у невропатолога.
- При развитии инфекционного спондилита очень важно погасить очаги разрастания инфекции. Лечение в таком случае должен назначить инфекционист или венеролог.
- Терапию при развитии болезни, вследствие активности микобактерий, назначает ревматолог или фтизиатр.
Заболевание нарушает работу нескольких процессов в организме, поэтому лечить его нужно комплексно, с участием специалистов различных профилей.
Диагностика
На ранних стадиях выявить заболевание сложно, так как симптоматика проявляется нечётко. Дифференциальная диагностика поможет определить вид спондилита и стадию.
Назначают ряд процедур, которые помогут идентифицировать заболевание:
- анализ крови общий, анализ крови на белок и на глюкозу;
- анализ мочи, для исследования функциональных способностей почек;
- ультразвуковое исследование;
- магнитно – резонансная томография;
- компьютерная томография (КТ);
- рентгенологическое исследование в двух проекциях.
Пункционную биопсию берут для исключения онкологического характера болезни. Цитологическое исследование – для выявления актиномикотического спондилита.
Исследуя генетическую предрасположенность, у 90% больных был выявлен ген HLA-B27. Имея этот ген в организме, стоит регулярно проводить профилактическую диагностику для выявления стадии развития болезни.
При исследовании рентгеном видно, насколько поражены крестцово-подвздошные сочленения:
Для подтверждения начальной стадии болезни – аксиального спондилита, достаточно пройти у доктора первого звена обследование на наличие:
- продолжительной боли в течение нескольких месяцев;
- положительного ответа на нестероидные препараты;
- воспалительного процесса в спине;
- семейной предрасположенности;
- уменьшения боли при движении и усилении в покое.
Только при наличии у пациента гена HLA-B27 и подтверждающих болезнь симптомов, можно ставить окончательный диагноз.
Стадии развития болезни
Стадии развития болезни можно разделить на три вида:
- Предспондилическая – когда заболевание только зарождается и есть предпосылки к его развитию.
- Спондилическая – воспалительные процессы прогрессируют, распространяясь по организму.
- Постспондилическая – переходит в хроническую форму, с образованием свищей.

В тазобедренных суставах воспаление вызвано присутствием в организме патогенной микрофлоры, урогенитальными микроорганизмами или подавленной иммунной системы.
Виды спондилита
Локализация заболевания не всегда охватывает сразу весь позвоночник, подвергаться разрушению начинают позвонки одного из его локальных отделов:
- Шейный отдел – сегменты C1-C7. Шейный отдел так же, как и другие части позвоночника, поражается путем инфицирования, если исключается аутоиммунная причина болезни.
- Грудной отдел – T1-T12. Грудной отдел позвоночника заражается вследствие распространения болезни из поясничного отдела или инфицируясь микобактериями из легких.
- Поясничный – L1-L5. Поясничный и крестцовый отделы позвоночника часто страдают первыми при заболевании анкилозирующим спондилитом.
- Крестцовый отдел – S-CO. Поражению способствуют высокие физические нагрузки в сочетании с распространенным остеохондрозом и большой вероятностью попадания инфекции в позвоночник из мочеполовой системы и кишечника.
Тотальный спондилит вызывает поражение сразу всего позвоночника.
Юношеский анкилозирующий спондилит – воспалительные артритные процессы в суставах в сочетании с энтезитом, заболеванием при котором поражаются места прикрепления связок к кости.
Диагностируется он при наличии:
- анкилозирующего спондилита;
- воспалении кишечника в сочетании с сакроилеитом;
- синдрома Рейтера;
- боли в спине воспалительного характера;
- острого переднего уевита;
- семейной предрасположенности.
Причина возникновения заболевания неизвестна, есть недоказанные предположения, что она связана с инфекциями.
Ювенальный спондилоартрит обозначает группу воспалительных заболеваний суставов, связок и сухожилий. Этиология болезни не выяснена, но она чаще встречается у людей, в крови которых присутствует ген HLA-B27. Этот тип заболевания проявляется в детском возрасте в виде хронического артрита.
Классификация спондилита
По характеру заболевания спондилит подразделяется на специфическую (инфекционную) и неспецифическую формы.
Симптомы и признаки спондилита
На ранних стадиях болезнь протекает бессимптомно, выявить её можно, лишь проведя клиническую диагностику.
Общие признаки, указывающие на развитие болезни:
- любая боль может служить симптомом заболевания;
- ограничение подвижности, скованность тела, невозможность совершать привычные движения;
- изменение осанки, повышенная температура, слабость;
- при длительном бездействии состояние пациента ухудшается;
- воспаляется радужная оболочка глаз без ухудшения зрения;
- воспаление, боль, покраснение и отек в области сустава.
Признаки спондилита в зависимости от вида болезни представлены в таблице.
Лечение спондилита
Лечение спондилита всех форм должно быть комплексным, с применением медикаментов, физиотерапии, лечебной гимнастики, при необходимости применяется хирургическое вмешательство.
Медикаментозное лечение подбирается в зависимости от виды болезни:

- При инфекционном генезе показана этиотропная терапия антибиотиками с целью подавления возбудителей инфекции: Стрептомицин, Изониад, Рифампицин.
- Нестероидные противовоспалительные препараты являются препаратами первой значимости при лечении АС, они снимают воспаление в мягких тканях и отеки: Мелоксикам, Диклофенак, Лорноксикам.
- Целебрекс применяется как противовоспалительное и противоревматическое средство.
- Анальгетики в качестве краткосрочного лечения способствуют уменьшению болевого синдрома.
- При гормональной терапии назначают Целестон, Преднизолон, Метипред в сочетании с витаминами группы В: Мильгамой, Нейрорубином.
- Иммуноглобулин – биологический иммунномодификатор, вещество, тормозящее развитие воспалительного процесса и не подавляющее иммунитет.
Для быстрого и эффективного снятия воспалительных процессов применяется новое селективное иммунодепрессивное средство – Хумира.

Лечебная гимнастика назначается в течении всего периода болезни. В зависимости от стадии заболевания разрабатывается индивидуальный комплекс упражнений для каждого больного. Направлены они на сохранение гибкости и подвижности позвоночника.
До пяти раз в день необходимо разрабатывать своё тело при помощи лечебной физкультуры:
- положение – лежа на спине, прижать руки к бокам. Тянуть на себя стопы, одновременно приподнимая голову, не отрывая лопаток от пола. Повторять шесть раз;
- положение – лежа на животе. Поднимать ногу над полом, одновременно тянуть стопу на себя. Пять раз каждой ногой;
- положение – стоя. Обнимая руками колени, наклониться как можно ниже. Затем выпрямиться, выгнуть грудь, руки медленно разводить в стороны и вверх. Восемь раз;
- положение – стоя на четвереньках. Согнуть спину, голову нагнуть. Прогнувшись поясницей и грудью, поднять голову. Восемь раз;
- положение – на коленях и кистях. Поднимать ногу назад и вверх, тянуть стопу на себя. Каждой ногой по четыре раза.
Невозможно сохранить подвижность позвоночника и суставов без регулярных занятий лечебной физкультурой. При заболевании болезнью Бехтерева только активно двигаясь можно снизить агрессию этой болезни и сохранить гибкость позвоночного столба и суставов.
При наличии грубых деформаций позвоночника или гнойных очагов, требующих устранения, показаны хирургические действия. Это крайняя мера, требующая немедленного вмешательства, учитывая состояние больного.
Применяется для:
- стабилизации позвоночника с применением металлических систем и протезов;
- удаления секвестров;
- санации гнойных очагов и свищей.

Хирургическое вмешательство требуется также при стенозе позвоночного канала, поражении периферических суставов.
Клинические рекомендации врачей
Больным анкилозирующим спондилитом следует придерживаться таких рекомендаций врачей и проходить реабилитацию:
- обязательное выполнение утренней гимнастики. Она поможет восстановить двигательные функции, так как ночью активизируется процесс анкилозирования;
- в течение дня пять и более раз проводить небольшую физзарядку, для устранения скованности;
- раз в год проходить рентгенограммы беспокоящих участков позвоночника;
- каждые три месяца сдавать анализ крови и мочи;
- МРТ позвоночника делать раз в год и проходить ЭКГ по показаниям.
Последствия спондилита
В ходе заболевания происходит воспалительный процесс в позвоночнике в результате размножения бактериальной инфекции.
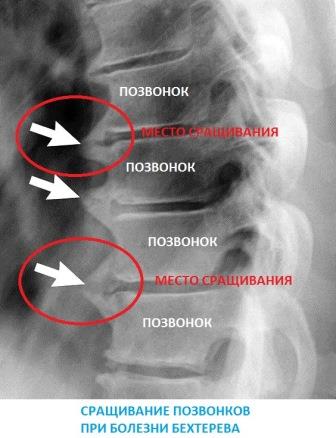
Развивается анкилоз – окостенение и срастание позвоночных сегментов, что приводит к таким последствиям:
- позвоночник теряет свою гибкость, становится неподвижным;
- внутренние органы перестают нормально функционировать вследствие нарушения иннервации;
- ухудшается работа легких и миокарда;
- органы малого таза не выполняют свои функции;
- снижается чувствительность конечностей, вплоть до параличей;
- развивается сепсис.
Спондилит при беременности
Несмотря на негативные показатели, болезнь не является противопоказанием для вынашивания плода. Последствия недуга во время беременности опасны лишь тем, что будущий ребенок может унаследовать это заболевание.
Сложности появляются на более поздних сроках беременности. Повышается нагрузка на больной позвоночник из-за увеличения размера матки. Врач-ревматолог с первых недель беременности и до самых родов должен наблюдать будущую маму. На роды болезнь никак не влияет, но учитывая разрушительные процессы в позвоночнике и суставах, чаще всего применяется кесарево сечение.
Инвалидность при спондилите
Основным последствием спондилита может стать полная неподвижность позвоночного столба, что приводит человека к инвалидности.
Группу инвалидности назначают, учитывая степень поражения позвоночника:
- 1 группа – вследствие патологии позвоночника и суставов 4-й степени, при невозможности трудиться, самостоятельно передвигаться и обслуживать себя.
- 2 группа – при нарушениях в позвоночном столбе и суставах 3-й степени, при ограниченной трудоспособности, явно выраженных поражениях внутренних органов.
- 3 группа – работоспособность ограничена, но возможна, изменения в позвоночнике 1-й степени, рецидивы болезни проявляются нечасто.
История болезни пациента с анкилозирующим спондилитом
При обращении к врачу составляется история болезни пациента, где отмечается такая информация:
Заключение
Следует исключить самолечение и неконтролируемый прием лечебных препаратов. Только регулярно занимаясь физическими упражнениями, можно сохранить гибкость позвоночника. Правильно подобранный метод лечения поможет сохранить здоровье на многие годы.
Болезнь Бехтерева также известна как анкилозирующий спондилоартрит (АС), относится к группе так называемых аутоиммунных заболеваний. Затрагивает в основном мужчин и ее часто обнаруживают в относительно молодом возрасте. Если не лечить, это может значительно ухудшить качество жизни и даже вызвать серьезную степень инвалидности.
Было установлено, что существует связь между анкилозирующим спондилитом и генотипом HLA B27 (антиген, присутствующий на поверхности клетки).
Патология чаще поражает мужчин, и, как правило, диагностируется в возрасте от 20 до 30 лет. Считается, что женщины от заболевания страдают намного реже. Если брать статистические данные, то процент пациентов мужского пола немного больше. Однако, среди пациенток болезнь не редкость, просто у женщин ее течение намного мягче. В России примерно на каждую тысячу людей у троих имеется диагноз Бехтерева.
Локализация анкилозирующего спондилита
Принято выделять четыре формы АС, которые зависят от места локализации.
Какие ткани подвергаются поражению?
Следует отметить, что начало воспалительного процесса приходится на область крестца и костей таза, далее распространяется по всему позвоночному столбу. Если изучить отзывы больных, то у большинства именно так все и начиналось. По мере прогрессирования патология может поражать любые суставные сочленения, в том числе самые мелкие — кисти рук и пальцы ног. Но в большинстве случаев болезнь дает о себе знать, поражая суставные ткани колен и голеностопа, затрагивая пяточное сухожилие.
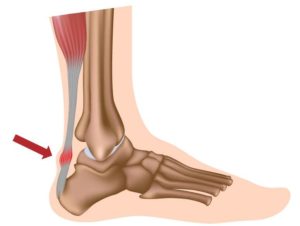
Воспаление ахиллова сухожилия.
Нередко развитие болевого синдрома у мужчин в области пятки и есть первым признаком заболевания. Особое внимание следует проявить пациентам в возрасте до 30 лет, при наличии данного симптома. В случае если возникает воспаление пяточного сухожилия и этому не предшествовало ранее травмирование, то шанс того, что это может быть АС, достигает 90%.
Первые симптомы
Болезнь обычно начинается относительно спокойно, не вызывая никаких серьезных проблем. Боль в спине является наиболее распространенным первым признаком. Практически каждая часть позвоночника может быть затронута — поясничный отдел подвергается поражению самым первым. Болезненные ощущения имеют ревматический характер, поскольку они появляются в состоянии покоя и снижают свою интенсивность во время движений или физических упражнений.
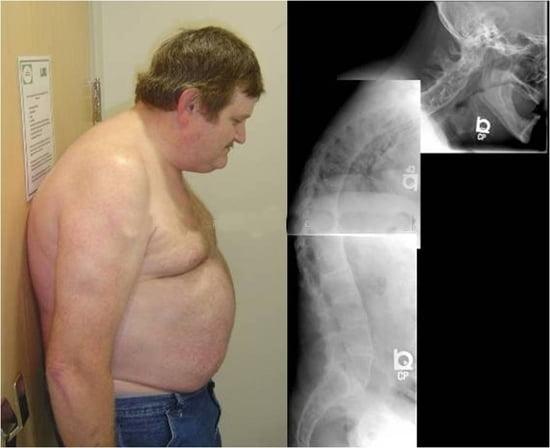
Типичный больной Болезнью Бехтерева.
Однако заподозрить Бехтерева можно по одному отличительному признаку — болевой синдром склонен усиливаться ночью, наибольший пик наблюдается примерно с 2 часов до 5 утра, а после обеда немного утихает.
Еще одной характерной чертой является развитие воспалительного процесса слизистой глаза, появляется покраснение, сухость, дискомфорт. Также возможно повышение центральной температуры тела, но, как правило, незначительное. Такое явление характерно для воспаления, поэтому больной может наблюдать температуру 37-37,5 градусов. Причем такие симптомы были обнаружены у женщин тоже, но лечение носило симптоматический характер.
Постепенно можно заметить другие симптомы. Например, появляется тугоподвижность позвоночника, которая постепенно становиться еще более характерной. Человек ощущает нарушение подвижности в грудной клетке при попытке совершить глубокий вдох/выдох, что чревато осложнениями со стороны дыхательной системы (чаще это бронхиты).
Когда лечение у мужчин отсутствует или является не эффективным, происходит окостенение позвоночного столба — наиболее тяжелые симптомы. Он утрачивает свою прежнюю гибкость, больному сложно совершать повороты спиной и наклоняться.
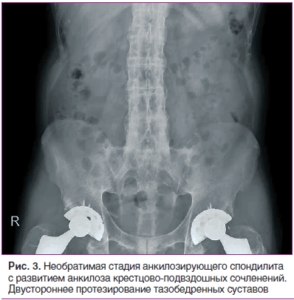
Относительно визуального проявления АС, то при первых стадиях можно увидеть изменения в поясничной области — исчезает естественный изгиб. Позже образовывается выраженная сутулость, пациент начинает передвигаться на согнутых ногах.
Когда патология достигает своего пика, то спутать ее с иными заболеваниями сложно. К огромному сожалению, лечить на данном этапе весьма затруднительно и как считают многие специалисты — лишено смысла.
Для того, чтобы как можно раньше выявить первые проявления болезни, следует обратить внимание на два признака, которые будут описаны далее. Такая информация важна не только для врача, но и самого пациента.
- Признак №1. Если у больного присутствует остеохондроз, то двигательная возможность человека катастрофически снижена не будет. Так, стоя на прямых ногах, не отрывая ступни от пола, пациент сможет достаточно низко нагнуться вперед или в бок, прогнуться назад по сути без усилий. При Бехтерева такие наклоны и движения практически невозможны. Также пациент при АС не может полноценно вращать туловищем, то есть верхней частью тела. К примеру: человеку с остеохондрозом при попытке сделать поворот влево не составит труда и ноги останутся на месте. В случае спондилита позвоночник выступает как единый сегмент, то есть повернуть только верхнюю частью туловища не представляется возможным.
- Признак №2. Если степень патологического процесса только начинает развиваться, то прием нестероидных противовоспалительных средств приносит высокую эффективность, болевой синдром быстро купируется, буквально в течение пару часов. А при остеохондрозе НПВС терапевтический эффект оказывают редко, а если он и есть, то весьма незначительный. Поэтому часто отдельно принимаются еще и обезболивающие.
Диагностика болезни Бехтерева
Для подтверждения или опровержения предварительного диагноза назначается рентгенологическое исследование. При Бехтерева рентген считается наиболее информативным, он четко может показать локализацию воспалительной реакции. Если рентген противопоказан, то диагностика может заключаться в МРТ и КТ.
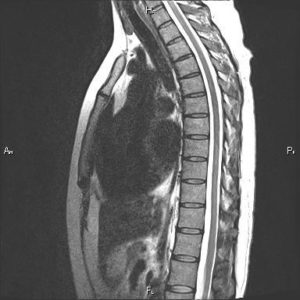
Срез МРТ грудного отдела позвончника.
Методы лечения Болезни Бехтерева
Терапия при данной патологии имеет продолжительный характер и должна быть комплексной. Цель лечения — остановить прогрессирование заболевания или по крайней мере замедлить его. Реабилитация является самой важной частью терапии. Необходимо регулярно выполнять специальные упражнения, подобранные квалифицированными специалистами в области реабилитологии. Сотрудничество пациента с врачом имеет важное значение, особенно его серьезный настрой и ответственное отношение. Анкилозирующий спондилит при лечении должным образом обычно имеет хороший прогноз с более мягкими симптомами и значительно замедляет прогрессирование.
Кроме того, используются обычные нестероидные противовоспалительные препараты. При тяжелом течении заболевания могут быть назначены кортикостероиды и другие, более современные иммунодепрессанты.
Первый курс терапевтического воздействия рекомендуется проходить в стационаре травматологии, далее в городской больнице и в санатории. Немаловажным аспектом является образ жизни больного. Следует придерживаться не только здорового питания, но и регулярно выполнять лечебные упражнения. Как уже говорили выше, ЛФК — основа терапии, именно она не позволит ухудшаться состоянию здоровья.
Дополнительно к медикаментозным средствам и гимнастике присоединяется физиолечение, чаще это лечебные ванны на основе сероводорода. Массажи, иглоукалывание и УВЧ также имеют свою эффективность.
Термальная ванна в санатории.
Можно ли излечиться полностью?
К сожалению, полностью вылечить анкилозирующий спондилоартрит невозможно. Тем не менее при соблюдении всех рекомендаций врача и ответственном отношении к терапии со стороны пациента процесс можно затормозить и не дать ему ухудшить состояние суставов. Человеку с таким диагнозом придется постоянно наблюдаться у специалиста, а в периоды обострения следует находиться в стационаре травматологического или ревматологического отделения.
Новые медикаменты для терапии
Сегодня в практике современной ревматологии при АС все чаще назначаются иммунодепрессивные лекарства. Существует широкий спектр средств, которые подавляют иммунную систему. Эти препараты используются в терапии воспалительных состояний, аутоиммунных заболеваний и после трансплантации органов, чтобы предотвратить отторжение трансплантата.
Есть ли перспективы, что современные методы уже существуют? Если говорить конкретно об изобретении новейших методов в терапии именно болезни Бехтерева, то пока таковых нет. Однако применяется цитостатик под названием Метотрексат. Его действие направлено на снижение функциональных способностей иммунной системы, что и позволяет затормозить прогрессирование патологии.
Многие пациенты бояться того факта, что придется применять онкологические лекарства. Сразу стоит отметить, что в данном случае дозирование будет значительно меньше, чем при злокачественной опухли, поэтому крайне негативного влияния на организм они не окажут.
Какие еще новости в лечении АС на сегодня есть? Стоит отметить препарат Суфасалазин, который сравнительно недавно начал использоваться при терапии ревматических нарушений. Применяется он с той же целью, что и вышеописанный — для контроля иммунной системы и угнетения патологического процесса.
Открытием стали биологические лекарства, которые, по мнению специалистов, намного безопаснее для человека и действуют непосредственно на очаг воспаления. Их можно употреблять достаточно длительное время, но при этом тяжелого негативного воздействия на ткани, органы и системы не будет.
Лечение болезни Бехтерева зарубежом
Вот уже много лет ученые пытаются установить истинную причину развития данной патологии. Адепты китайской медицины уверены, что причиной являются нарушение работы иммунитета и плохое функционирование органов пищеварения. Сказать однозначно, так ли это, невозможно, ведь существует множество факторов, влияющих на функции иммунитета и органов ЖКТ.
В Китае терапия АС предполагает прохождение несколько курсов, которые состоят из следующего:
- лечебный массаж с воздействием на акупунктурные точки;
- физиотерапевтическая процедура на основе холода;
- использование импульсного магнитного поля;
- иглоукалывание в специальные точки на теле человека.
Чуть большей популярностью пользуется терапия в Германии, которая имеет множество преимуществ, среди них:
- точная постановка диагноза, так как используется современное оборудование и штат квалифицированного персонала;
- на территории страны имеются исследовательские центры, с их помощью ведется разработка прогрессивных методик терапии ;
- для пациента разрабатывается индивидуальная программа лечения, каждый назначенный препарат обсуждается;
- имеется тесное взаимодействие врача и пациента, специалисты тщательно следят за состоянием больного и его реакцией на медикаментозное воздействие.
Наиболее востребованным остается лечение в Израиле. Здесь помогают пациентам с любыми стадиями АС. Медицинские центры оснащены исключительно передовыми технологиями. Также стоит отметить расположение страны — наличие Мертвого моря. Тщательно подобранная терапия в совокупности с лечебными грязями моря, ценными минералами позволяет ускорить процесс выздоровления и значительно улучшает самочувствие больного.
Врачи израильских клиник проводят терапевтические мероприятия, направленные на сохранение возможности нормально передвигаться, а также на снижение выраженности клинических признаков и торможение развития болезни. Индивидуальный подход к больному позволяет добиться впечатляющих результатов.
В последнее время лечение стало популярно в Южной Корее. Немало пациентов выбирают эту страну как альтернативу Германии и Израилю. Доктора Южной Кореи широко используют биологические лекарства, разработанные с использованием моноклональных антител с целью контроля прогрессирования воспалительного процесса.
Помимо приема лекарств курс лечения обязательно включает физиотерапевтические процедуры и лечебную гимнастику. Обязательно подключаются реабилитологи, они разрабатывают индивидуальную схему восстановления с учетом всех особенностей организма.
Когда все данные методики оказываются неэффективными, предлагается оперативное вмешательство. В клиниках Южной Кореи успешно проводятся операции, используется новейшее оборудование, что позволяет максимально точно проводить ортопедические манипуляции.
Болезнь Бехтерева в медицине считается неизлечимым заболеванием. Однако к инвалидности приходит всего лишь треть от общего числа больных. Остальным 70% при благоприятных стечениях до конца своей жизни все же удается сохранить подвижность и избежать наихудших последствий, ведь как известно, Бехтерева бьет не только по суставам, но и по другим органам: дыхательным, зрительным, системы кровообращения. Рассчитывать в борьбе с болезнью приходится не на везение, а на упорное, непрекращающееся лечение и собственную волю. Как лечить болезнь Бехтерева, чтобы остаться в строю подольше и жить нормальной качественной жизнью?

Средства немедикаментозного лечения
Болезнь Бехтерева трудно вылечить, благодаря той же природе, что заложена в основу ревматоидного артрита:
- Инфекционные и генетические факторы вкупе с разрегуляцией иммунитета.
- Помимо этого, патология успешно маскируется под остеохондроз или пояснично-крестцовый радикулит, из-за чего правильное лечение начинается слишком поздно: в основном на стадии окостенения позвоночника.
Существенно улучшает прогноз течения болезни Бехтерева:
- одновременное использование средств не только официальной, но и народной медицины;
- специальная диета при болезни Бехтерева;
- ежедневные и обязательные занятия лечебной гимнастикой не менее, чем 40 мин. в день.
Массированный удар с этих четырех сторон (медикаменты, фитотерапия, физкультура и диета) и называется комплексным лечением болезни.
Народные средства в виде растений, животных жиров, апитерапии, гирудотерапии традиционно применяются для лечения болезней спины и суставов.

Смысл этого лечения в основном один:
- Облегчить состояние через уменьшения боли.
- Снять воспалительный процесс.
- Ускорить в мягких тканях циркуляцию крови.
- Регенерировать и восстановить костные ткани.
Использовать народное лечение в достижении первых трех целей можно вполне успешно.
Гораздо сложнее с последним пунктом — регенерацией.
Эффект торможения развития самого процесса, если его захватить в самом начале, может быть отличным. Но в стадии выраженного анкилоза, когда мягкие хрящи позвонков уже разрушены, никакая регенерация и восстановление тканей и прежней амплитуды движений позвоночника травами уже невозможны.
Хорошо помогает при болезни Бехтерева комплексное лечение отварами из этих травяных сборов, которые заваривают на ночь одним литром кипятка:
- По одной столовой ложке подорожника и череды и одну чайную ложку багульника.
- По одной столовой ложке календулы и шалфея плюс чайная ложка душицы.
- Одна столовая ложка календулы, по одной чайной — солодки и корня аира.
- Четыре столовых ложки лабазника залить одним литром кипятка и кипятить на водяной бане в течение часа
- Приготовленный отвар выпивают в течение дня. Общее время приема — четыре недели. Отвары чередуют в указанной последовательности, каждую неделю меняя рецепт.
Следующий сложный сбор из трав эффективен при боли и воспалении, также хорошо очищает кровь от болезнетворных бактерий:
- три столовых ложки листьев сирени;
- по две ст. л. — брусники, листьев березы и спорыша;
- одна плодов конского каштана.
- Залить 2 ст. ложки смеси 300 г кипятка, час настоять и процедить.
- Пить в течении дня, на следующий день опять приготовить отвар.
- Курс лечения — 1.5 месяца, два раза в год.
Еще один сложный сбор:
- по 2 ст. л. цветов липы, лабазника, бузины и корней петрушки;
- по 3 ст. л. почек и листьев березы, почек черного тополя.
- Две столовые ложки сбора залить 0.5 л кипятка, кипятить 10 мин., настоять в течение часа.
- Принимать три раза в день на продолжении двух месяцев.
Помогают также в лечении болезни Бехтерева следующие сложные сборы, приготовленные в равных частях.
В каждом рецепте две столовых ложки заливаются 300 г кипятка и настаиваются час (можно 10 мин греть на водяной бане). Отвар выпивается в течение дня. Продолжительность лечения — два-три месяца, перерыв между курсами две недели.
- Чистотел, череда, душица, шишки хмеля, плоды шиповника, цветы календулы.
- Зверобой, плоды боярышника, фиалка трехцветная, лист эвкалипта, мята, почки сосны, душица, чабрец.
- Корень девясила, череда, багульник, хвощ полевой, донник, репешка, тысячелестник, ягоды можевельника.
Местное лечение народными средствами, снимающее боли в спине и суставах:

- Растирания маслами зверобоя или аира
- Растирания настойками болиголова, аконита, мухомора, стручкового перца
- Целебные ванны:
- Скипидарные ванны (рецепты Залманова)
- Травяные ванны и использованием травяного сбора:
- сабельник, кирказон, рута, багульник, сосна, донник, ольха, береза, смородина, одуванчик, вероника, лобода, вяз, сныть.
- 300 г смеси поместить в полотняный мешочек и варить в 5 л воды, настоять и вылить в ванную, остуженную до 40 °C.
- Принимать ванны два раза в неделю два месяца.
Лечение другими средствами:
- Помогает при болях в спине терапия жгучей крапивой: нужно хорошо постегать спину крапивным веником.

- Пчелиный яд издавно применялся знахарями для лечения ревматизма и стойких болей в спине. Помогает этот метод и при болезни Бехтерева. Апитерапию (лечение пчелиными укусами) выдерживают не все, помимо этого может быть аллергия на пчелиные укусы, поэтому рекомендовать этот способ каждому нельзя.
- Змеиный яд также славится своими обезболивающими и целебными свойствами, но так как в чистом виде его вряд ли можно найти, то можно растирать больные места мазями, содержащими пчелиный яд:
- випросал, алвипсал, випратокс.
Питание должно быть сбалансированным, разнообразным, насыщенным витаминами и минеральными микроэлементами. Одновременно нужно соблюдать и калорийность продуктов, соответствующую энергозатратам, чтобы не произошел набор веса.
В то же время питание должно обязательно включать белки, так как они нужны для работы суставов.

Таким образом диета при болезни Бехтерева должна включать себя:
- нежирные сорта мяса и рыбы;
- кисломолочные нежирные продукты;
- как можно больше зелени, свежих овощей и фруктов (свеклы, капусты, помидор, моркови, перца, лука, чеснока, яблок, слив, груш, лесных ягод);
- каши из цельных круп;
- сухофрукты, шиповник, орехи;
- фруктовые и ягодные кисели и желе;
- нерафинированные растительные масла.
Изредка больные могут себя побаловать мясными студнями, весьма благоприятными для суставов, но надо помнить, что это очень калорийное блюдо.
Пища должна быть отварной или тушенной. Жареные блюда, острые приправы, свежий хлеб и сдоба запрещены.
Важные условия диеты:
- Необходим периодический контроль веса.
- Если происходит набор веса, устраиваются разгрузочные дни.
- Один раз в неделю соблюдается чисто белковая диета.
Гимнастика при болезни Бехтерева — это единственная возможность не дать себя взять в железный панцирь болезни. Выполняя гимнастику, вы окажете серьезное сопротивление процессу анкилозирования и не допустите тотальной обездвиженности позвоночника и тугоподвижности периферических суставов.

- При болезни Бехтерева крайне важно свой день начинать с зарядки, так как наибольшая скованность возникает именно по утрам.
- Утренняя разминка хорошо разогревает мышцы и способствуют быстрому восстановлению подвижности.
- Упражнения утренней гимнастики не должны быть слишком сложными и активными: так они могут вызвать боль.
- Включать в зарядку нужно обязательно дыхательные упражнения.
- В течение дня несколько раз необходимо устраивать пятиминутные разминки: таким образом позвоночник просто не будет успевать окостеневать.
- Раз в день в течение не менее 20 минут нужно выполнять основной комплекс упражнений. В него включаются более активные и динамичные упражнения.
- Комплекс должен быть подобран с учетом степени активности заболевания и интенсивности болевого синдрома.
Ниже — видео с гимнастическими комплексами при болезни Бехтерева с разными фазами активности.
Проводя комплексное лечение болезни Бехтерева всевозможными средствами, возможно, если не вылечить ее, то надолго приостановить.
Видео № 1: Низкая степень активности болезни Бехтерева (упражнения)
Видео № 2: Средняя степень активности болезни
Видео № 3: Высокая активность болезни
Читайте также:


