Метастазы в кости при раке яичка
Рак яичка — это злокачественное заболевание, при котором опухоль развивается из тканей мужских половых органов, расположенных в мошонке, - яичек. Рак яичка – сравнительно редкая патология, при этом заболевание отличается крайней агрессивностью.
Различают следующие стадии рака яичка:
- I стадия – опухоль имеет небольшие размеры и локализована в пределах яичка; метастазы отсутствуют;
- II стадия – опухоль небольших размеров находится в пределах яичка; выявляются метастазы в забрюшинных лимфоузлах;
- III стадия – опухоль поражает лимфатические узлы в грудной клетке; отмечаются метастазы в других органах (печени, легких, головном мозге, костной системе). К III стадии относятся также опухоли с очень высоким уровнем опухолевых маркеров.
На первых стадия рак яичка обычно протекает бессимптомно. Самым первым симптомом заболевания в большинстве случаев становится ощущение припухлости в области яичка, при этом болезненные ощущения могут отсутствовать. Среди других проявлений заболевания – уплотнение и деформация (увеличение) яичка, боли внизу живота или в мошонке.
Довольно часто первые симптомы рака яичка связаны с возникновением отдаленных метастазов. Рак яичка может метастазировать гематологенным и лимфогенным способом. По лимфатическим сосудам злокачественные клетки распространяются в лимфоузлы в забрюшинном пространстве, в основном в районе почек. Признаком рака яичек с метастазами в забрюшинных лимфоузлах является боль в животе. Опухоли правого яичка дают метастазы в прекавальные и правые парааортальные лимфоузлы, а также в лимфоузлы аорто-кавального промежутка, а опухоли левого яичка как правило распространяются в левые парааортальные и преаортальные лимфатические узлы.
Гематогенным способом метастазы попадают в легкие, костную систему, печень, костный мозг. При возникновении метастазов могут отмечаться болезненные ощущения в соответствующих областях. Например, при метастазах в легкие отмечаются кашель, нарушение дыхательной функции (одышка) и кровохарканье, при метастазах в позвонки – боли в области спины. Метастазы в головной мозг вызывают сильные головные боли, изменения в психике, неврологические нарушения (параличи, парезы).
На первых этапах заболевания основным методом лечения рака яичек является хирургическая операция – паховая орхэктомия, в процессе которой яичко вместе с семенным канатиком удаляется через разрез в паховой области. В отдельных случаях осуществляется еще одна операция – забрюшинная лимфаденэктомия.
При лечении метастатического рака яичка в основном применяется химиотерапия. Стандартной схемой лечения является использование таких комбинаций лекарственных препаратов, как этопозида и платины (схема EP) или этопозида, блеомицина и платины (схема BEP). Выживаемость пациентов с метастатическим раком яичка при использовании таких схем лечения составляет около 90%. После завершения лечения необходимо регулярно проходить обследования для своевременного выявления прогрессирования заболевания или возможных рецидивов.
Где можно пройти диагностику и лечение рака?
На страницах нашего сайта представлена информация о множестве медицинских учреждений из европейских и других стран, где можно осуществить диагностику и лечение различных форм рака. Например, это могут быть такие центры и клиники, как:

Центр радиохирургии в Крефельде пользуется высоким авторитетом не только в Германии, но и во всем остальном медицинском мире. Центр является уникальным радиохирургическим лечебным учреждением, так как сертификации качества подвергается весь процесс лечения онкологических заболеваний. Перейти на страницу >>

Израильский Медицинский центр Ш.М.Р. Давно и успешно занимается диагностикой и лечением самого широкого спектра злокачественных опухолей. Чаще других в клинике сталкиваются с терапией рака груди, рака легких, рака мозга, злокачественных новообразований органов желудочно-кишечного тракта. Перейти на страницу >>

Клиника Нидеррайн-Коршенбройх в Германии отличается не только самым современным медицинским оборудованием, но и прекрасно подготовленным высокопрофессиональным персоналом. Каждый пациент клиники получает свой персональный лечебный план, учитывающий все индивидуальные особенности. Перейти на страницу >>

Университетская клиника в швейцарском городе Цюрихе предлагает, помимо прочих услуг, эффективное лечение различных онкологических заболеваний, в том числе лимфомы и лейкозы. Клиника укомплектована самым современным лечебным и диагностическим оборудованием, позволяющим решать сложные задачи. Перейти на страницу >>

Национальный институт рака является одним из ведущих специализированных медицинских центров в Италии, оказывающих услуги в области диагностики и лечения практически всех видов онкологических заболеваний. Отличается не только технологической оснащенностью, но и опытным медицинским персоналом. Перейти на страницу >>

Одним из ведущих медицинских центров в Англии, специализирующихся на лечении злокачественных новообразований, является Университетская онкологическая клиника в Лондоне. Специалисты клиники применяют комплексный подход к лечению онкологических заболеваний, оказывая также консультационные услуги. Перейти на страницу >>

В деятельности швейцарского госпиталя Bethesda-Spital Basel важное место отведено диагностике и лечению онкологических заболеваний. Помимо стандартных способов лечения рака, в частности, хирургического лечения или химиотерапии, врачи госпиталя успешно применяют на практике инновационные разработки. Перейти на страницу >>
Каким должно быть питание при онкологических заболеваниях? Какие продукты абсолютно противопоказаны при той или иной форме рака?
Фитотерапия способна оказать существенную помощь не только в лечении онкологических заболеваний, но также и в их профилактике.
Многих людей, имеющих у себя или у родственников онкологическое заболевание, интересует вопрос: передается ли рак по наследству?
Лечение рака во время беременности является довольно сложным, ведь большинство лекарственных средств обладает токсичностью.
Какие перспективы у беременности после перенесенного онкологического заболевания? Следует ли выдерживать срок после лечения рака?
Профилактика является важной частью общей борьбы с онкологическими заболеваниями. Как же уменьшить вероятность возникновения рака?
Что представляет из себя паллиативное лечение рака? Как оно может повлиять на качество жизни онкологического больного и изменить ее к лучшему?
Учеными разработано достаточно много перспективных методов лечения рака, пока еще не признанных официальной медициной. Но все может измениться!
Как найти силы для борьбы с раком? Как не впасть в отчаяние от возможной инвалидности? Что может послужить надеждой и смыслом жизни?
Бытует такое мнение, что постоянные стрессовые ситуации способны привести к развитию онкологических заболеваний. Так ли это?
Многие онкологические больные часто страдают от резкой потери веса. Чем это вызвано и можно ли как-то справиться с этой проблемой?
Правила ухода за больными, вынужденными постоянно находиться в кровати, имеют свои особенности и их нужно обязательно знать.

Статистические данные по раку яичка
Следует сказать, что рак яичка встречается во всех странах. В Швейцарии и Дании уровень заболеваемости высокий, показатель равен 1-2%. В РФ заболеваемость данным видом рака не особо велика –1200 человек в год. Это составляет 0,6 % от количества больных раком у мужчин и 4,1 от заболеваний мочеполовой системы. В Японии показатель заболеваемости раком яичек составляет 0,8 на 100000 населения.
На севере Европы уровень заболеваемости раком яичка в 5 раз выше, чем на юге. По данным Европейского бюро ВОЗ, в 2010 году на 100 000 мужчин в разных странах определялся неодинаковый уровень заболеваемости.
Таблица №1. Заболеваемость раком яичек в разных странах мира
Израиль (еврейское население)
Израиль (нееврейское население)
США (мужчины с белой кожей)
США (Чернокожие мужчины)
Статистика рака яичка показывает, что по гистологическому строению опухолевой ткани существуют такие виды злокачественных новообразований этой локализации:
герминогенные опухоли (семиномы и несеминомы) диагностируются в 95% случаях;
образования, которые имеют особое гистологическое строение: (саркомы, лейдигомы и сертолимы) – в 1%.
Герминогенная опухоль яичка развивается чаще всего. Она имеет ряд особенностей:
a. в 99% случаях поражает мужчин среднего или молодого возраста;
b. возникает у 59% мужчин с белой кожей;
c. опухоль чувствительна к химиопрепаратам и лучевой терапии.
Пик заболеваемости гермиомой приходится на возраст 25-35 лет. Несеминомой болеют чаще мужчины, возраст которых от 20 до 25 лет, а заболеванию семиномой подвержены лица мужского пола в возрасте от 30 до 45 лет. За последние три десятилетия заболеваемость раком яичек увеличивалась в пределах 10-30%.
Снижение заболеваемости раком яичек приходится на начало нашего века. Этому способствовало внедрение диагностики заболевания с помощью онкомаркеров, которые в 98% случаях позволяют обнаружить противоопухолевые антитела в крови на ранней стадии заболевания.
Прогноз заболеваемости в зависимости от причин рака яичек
На прогноз заболеваемости раком яичка влияют перинатальные факторы и отягощённая наследственность. Гормональный баланс во время беременности был нарушен у 76% матерей мальчиков, у которых впоследствии развился эмбриональный рак яичка. Наследственная предрасположенность имела место в 56% подростков. Риск заболевания у мальчиков, чьи отцы болели раком яичка, увеличивается в 2-4 раза, а у их братьев – в 8-9 раз.
К факторам риска, которые могут спровоцировать развитие рака яичка, относят повышенный уровень эстрогенов у беременной женщины ( 43%), возраст матери (35%), небольшое количество детей (97%), К этим факторам можно добавить влияния на мать во время беременности, например, повышенный уровень эстрогенов, возраст матери, небольшое количество детей, а также курение и и диетический фактор.
Курение матери не настолько влияет на яичко плода, как курение биологического отца. Это связано с тем, что у 78% курящих мужчин снижена подвижность сперматозоидов, а у 23% имеется азооспермия. У5% пациентов, переболевших раком одного яичка, со временем развивается опухоль во второй тестикуле.
С риском развития рака яичек связывают субфертильность мужчин. Так, крипторхизм в 10% случаях перерождается в злокачественное новообразование, поэтому при недоразвитом яичке его удаляют в пубертатном возрасте. Односторонний крипторхизм увеличивает риск развития рака яичка в 4-5 раз, а двухсторонний – в 9-10 раз.
Пожилой возраст родителей в 26% случаях является провоцирующим фактором рака яичка, поскольку с возрастом ухудшается характеристика спермы. Причины идиопатического рака яичка в 95% случаев можно установить при помощи инновационного диагностического метода, которым является изучение м-РНК сперматозоидов.
Смертность при раке яичка
Существует видимое различие в показателях частоты новых случаев рака яичка и количеством летальных исходов за один год. Так, в 2012 году во всём мире на 5-6 новых случаев рака яичка регистрировалась одна смерть, а в 2014 году – 21. Смертность от злокачественных новообразований яичка в Германии в 2,1 раза выше, чем в США. Данные о смертности от рака этой локализации в РФ отсутствуют.
Показатели смертности зависят от поздней диагностики новообразования и наличия метастазов. Следует обратить внимание на то, что 95% мужчин при ранней диагностике опухоли выздоравливают.
Прогноз
От 30 до 40% пациентов отмечают ноющую боль в яичках или же тяжесть в нижней половине живота и мошонке со стороны поражения опухолью. Приблизительно у 10% мужчин первым признаком заболевания является острая боль в яичке. У 11% пациентов первые симптомы заболевания выявляют только тогда, когда опухоль распространяется за пределы органа.
При негерминогенных опухолях яичка возможны дисгормональные расстройства. При этих опухолях в 25%-36% пациентов находят гинекомастию, обусловленную выработкой тканью опухоли хорионического гонадотропина. 60% мужчин жалуются на снижение полового влечения, дисэректильные расстройства и появление признаков феминизации. У54% подростков наблюдаются симптомы маскулинизации: ранняя мутация голоса, гирсутизм, микропенис, гипоплазия яичек, гиперразвитие мышечной и костной систем, частые эрекции и ранние поллюции.
У 15% пациентов появляются метастазы в шейных лимфоузлах, а в 55% - в паховых узлах. Метастазы в брюшную полость у 65% человек вызывают боль, изжогу или тошноту. В случае метастазирования опухоли в лёгкие 87% пациентов жалуются на кашель, одышку и кровохарканье. При распространении опухолевых клеток в костную ткань 98% пациентов жалуются на боль в костях.
Злокачественная опухоль яичка в 99% случаев развивается из зародышевых половых клеток. Вначале образуется карцинома in situ. Вследствие того, что яички окружены оболочками, опухоль продолжительное время не может распространиться за пределы органа. Только в 15% пациентов наблюдается прямое разрастание новообразования. Из-за того, что рак яичка происходит из зародышевых тканей, 98% лимфы оттекает от органа в парааортальные и околопочечные лимфатические узлы. Далее метастазы лимфатическим путём переносятся в подвздошные (98%) и медиастинальные (87%) лимфоузлы. В 40% случаях увеличиваются шейные лимфоузлы.
Для рака яичек характерен и гематогенный путь распространения метастазов. В 25% случаях запущенного рака яичка их можно обнаружить в лёгких, в 55% - в печени, в 10% в головном мозге, в11% пациентов – в костях и в 95% случаев в почках.
Для рака яичек характерен быстрый рост новообразования. Так, размер опухоли увеличивается вдвое за 10-30 дней. Выживаемость при своевременном лечении заболевания высока, она составляет 95-99%. При отсутствии адекватного лечения пациенты погибают в течение 2-3 лет. Терапия рака яичек даёт отличные результаты даже при наличии метастазов опухоли.
Для ранней диагностики рака яичка используют такие методы исследования:
ультразвуковое исследование мошонки (информативно в 99% случаях);
исследование онкомаркеров рака яичек, к которым относится α-фетопротеин и ХГЧ (хорионический гонадотропин человека), даёт положительные результаты в 5-10 % пациентов;
КТ и МРТ позволяют исключить метастазы в органы;
флюорография показана 100% пациентов для определения наличия или отсутствия метастазов рака яичка в лёгкие;
УЗИ органов брюшной полости помогает выявить метастазы в печень;
сцинтиграфия выявляет у 10% пациентов метастазы в кости.
Прогноз выживаемости при раке яичек зависит от стадии заболевания и метода лечения. На первой стадии заболевания 100% пациентов выполняют радикальную паховую орхидэктомию. Она эффективна в 99% пациентов. Далее, после получения результатов гистологического исследования опухоли, 98% пациентов назначают радиотерапию паховых и парааортальных лимфоузлов на стороне расположения опухоли. При таком лечении выживаемость составляет 95-99%, частота рецидивов заболевания находится в пределах 3%-5%.
Вторым вариантом лечения рака яичек является радикальное удаление поражённого яичка в комбинации с лучевой терапией, которую выполняют лишь тем 20% пациентов, у которых выявляют метастазы в регионарные лимфоузлы. При этом лечении показатель выживаемости не хуже и составляет от 92% до 99%.
Третий вариант лечения семиномы на первой стадии – это химиотерапия карбоплатином. Её назначают пациентам, которые не желают проходить курс радиотерапии после операции. Выживаемость при этом методе лечения составляет 89-91%.
При 2а стадии заболевания выполняют облучение лучами паховых и парааортальных лимфоузлов на стороне опухоли. Выживаемость после такого лечения – 95%. При 2а, 2с, 3-й и 4-й стадии назначают пациентам 4 курса химиотерапии этопозидом и цисплатином. Показатель выживаемости пациентов составляет 85-86%. Выживаемость пациентов с 4-й стадией рака яичек составляет всего лишь 57%.
Некоторым пациентам на 2в и2с стадии заболевания назначают радиотерапию. После такого лечения у 18% пациентов с 2в стадией и 38% мужчин, у которых имеется 3в стадия геминомы, наступает рецидив заболевания. Если же выполнить только радикальную орхидэктомию, то выздоровление наступает только в 70% случаях, в 30% пациентов наступает рецидив заболевания.
Рак яичка относится к категории злокачественных новообразований, которые легко выявляются и хорошо лечатся. Своевременная диагностика заболевания улучшает прогноз выживаемости.

Рак яичка подстерегает мужчин разного возраста, от детей и подростков до стариков, но наибольшее количество заболеваний приходится на возраст 30-35 лет. Выделяют разные типы и стадии рака.
Если опухоль обнаружена на первой стадии и осуществлено незамедлительное лечение, вероятность полного исцеления составляет 95-100%, по мере того, как заболевание прогрессирует, шансы на благоприятный исход снижаются. Поэтому при болезненных ощущениях в яичках и обнаружении уплотнений с визитом к врачу нельзя медлить.
Классификация и стадии рака яичка
Существует несколько классификаций стадий этого онкологического заболевания. В рамках наиболее распространенной классификации выделяют 3 стадии рака яичка, принимая во внимание наличие и распространение метастаз.
Третья стадия, в свою очередь, подразделяется на 3 подстадии, А, В и С, помимо распространения метастаз принимается во внимание уровень раковых маркеров.

Международная классификация TNM выделяет 4 стадии заболевания в зависимости от очага опухоли:
- на первой стадии (Т1) она локализуется в пределах белочной оболочки, а выраженные деформации яичка отсутствуют;
- Т2 – присоединяется деформация и увеличение пораженной тестикулы;
- Т3 – придаток яичка затронут опухолью;
- на последней (Т4) стадии она выходит за пределы яичка.
Данная классификация также оценивает состояние лимфатических узлов, в зависимости от наличия и выраженности метастаз различают 3 стадии – N0, N1 и N2 (метастазы отсутствуют/обнаруживаются при рентгенологическом (радиоизотопном) исследовании/обнаруживаются при пальпации). Еще один параметр оценки – наличие (М1) либо отсутствие (М0) отдаленных метастаз.
Для назначения лечения и прогноза необходимо учитывать не только стадию заболевания, но и гистологический тип рака, то есть тип клеток, образующих опухоль. Злокачественные опухоли яичек делят на семиномы (опухоли из клеток, участвующих в выработке сперматозоидов) и несеминомы (опухоли из прочих клеток). Несеменомы, в свою очередь, делятся на опухоли такого типа:
- рак эмбриональный;
- желточного мешка;
- тератома;
- хориокарцинома.

Опухоль локализуется в пределах яичка, не затрагивая лимфоузлы и другие органы, метастазы отсутствуют. Если рак диагностирован на этой стадии, вероятность полного излечения превышает 95%.
Независимо от типа опухоли, она удаляется вместе с яичком. В ряде случаев лечение этим и ограничивается, но больному предписывается врачебное наблюдение на протяжении 10 лет.
В более сложных случаях после операции назначаются противоопухолевые препараты либо лучевая терапия, химиотерапия. Эти же методы лечения могут предшествовать операции для уменьшения размеров опухоли.
Если опухоль несеминомная, риск того, что заболевание будет прогрессировать, более высок, в ряде случае приходится прибегать к хирургическому удалению расположенных в брюшной полости лимфатических узлов.
Прогрессируя, рак яичка поражает в первую очередь забрюшинные лимфоузлы, а также парааортальные. Для второй стадии заболевания характерно наличие в них метастаз.
Лечение, как и при 1 стадии, оперативное, помимо яичка зачастую приходится удалять пораженные лимфоузлы. Обязательны 3-4 курса химиотерапии либо облучение.

Для 3 стадии характерно проникновение метастаз в отдаленные лимфоузлы, ткани и внутренние органы. В зависимости от того, какие органы затронуты метастазами и каков уровень маркеров, выделяют стадии 3А, 3В и 3С.
- 3А – затронуты лимфоузлы средостения, расположенные между легкими и/или сами легкие.
- 3В – метастазы проникают в легкие и удаленные лимфоузлы, при этом уровень маркеров умеренно высокий.
- 3С – уровень маркеров значительно выше, а метастазы распространяются на другие внутренние органы, могут поражать печень, головной мозг.
Как и на ранних стадиях, обязательна радикальная орхиэктомия – удаление пораженного опухолью яичка. В послеоперационный период прием противоопухолевых препаратов сочетается с химиотерапией, проводится несколько курсов.
Если метастазы в удаленных органах достигли достаточно больших размеров (от 3 см), рекомендовано также их хирургическое удаление. Пациент должен проходить регулярные тщательные обследования для своевременного обнаружения метастазов.
Что еще нужно знать о раке яичка?

Основными симптомами рака яичек являются:
- тупые боли внизу живота, в мошонке, спине;
- изменение размеров одного из яичек, увеличение мошонки, обычно ассиметричное;
- появление уплотнений округлой формы;
- характерные для любого онкологического заболевания субфебрильная температура, слабость и утомляемость, потеря веса;
- на поздних стадиях – кашель, одышка, боли в области печени.
Наряду с признаками, которые могут быть обнаружены при самодиагностике и при врачебном осмотре, проводятся аппаратные обследования и лабораторные анализы.
Анализ крови направлен на выявление раковых маркеров. На ранней стадии проводится УЗИ мошонки, а для обнаружения метастазов необходима компьютерная или магнитно-резонансная томография органов, куда они могут распространяться.

Радикальная орхиэктомия – основной метод лечения рака яичка независимо от типа и стадии, обычно проводится под общим наркозом. После операции проводится гистологическое исследование удаленного яичка, позволяющее установить тип опухоли и принять решение относительно целесообразности применения других методов.
Как правило, лечение рака должно быть комбинированным, в дополнении к операции при разных типах и стадиях рака применяются такие методы:
- противоопухолевая терапия;
- химиотерапия;
- облучение (радиотерапия).

Самым действенным методом профилактики рака яичка является регулярная самодиагностика, осмотр и ощупывание яичек для выявления уплотнений, изменений формы, веса и размеров. Проводить ее следует ежемесячно после гигиенических процедур.
Болезненные ощущения в области мошонки и уплотнения в яичках не обязательно являются признаком рака, но при появлении симптомов необходимо для уточнения диагноза обратиться к урологу.
Рак яичка – не приговор, даже на поздних стадиях этого заболевания остаются достаточно высокие шансы на излечение. Но наиболее благоприятен прогноз, если болезнь выявлена на первой стадии, когда еще не появились метастазы.
Регулярная самодиагностика, врачебные консультации и обследование при обнаружении тревожных симптомов повышают шансы на благополучный исход. Для больных важны ранняя диагностика, комбинированное лечение и длительное наблюдение в послеоперационный период.
Видео по теме: как распознать рак яичка на ранних стадиях?
Ощутимое увеличение яичек
может быть симптомом и других заболеваний, например, водянки яичек у мужчин.
Что такое рак придатка яичка и каковы его симптомы — узнайте все подробности.
В настоящее время используется несколько систем классификации опухолей яичка. В Великобритании больше распространена система, разработанная British Testicular Tumour Panel, а в США классификация Диксона и Мура. Обе системы предусматривают микроскопическое исследование образцов опухоли и индентификацию преобладающего типа клеток. Основная проблема заключается в гетерогенности клеток опухолей.
Полиморфизм особенно характерен для тератом, которые состоят из различных типов клеток. Новые системы классификации все в большей степени смогут опираться на данные, полученные гистохимическими методами, особенно в тех случаях, когда опухоли продуцируют онкомаркеры.

Большая часть опухолей яичка имеет герминогенную природу. Обычно они представлены семиномами (40%), тератомами (32%) и смешанными опухолями, содержащими клетки обоих типов (14%). За последние десять лет сформировалось представление о том, что карцинома in situ (также известная как герминативная интратубулярная неоплазия) имеет тестикулярное происхождение и после примерно 5-летнего периода покоя может превратиться в инвазивную опухоль.
Такие специфически измененные клетки обнаруживаются почти всегда, и они являются предшественниками инвазивных герминогенных опухолей. Подобное превращение карциномы in situ часто происходит по всему объему органа и особенно характерно для больных с пороком опускания яичка.
Определение гистологического типа герминогенных опухолей раньше имело большое прогностическое значение, главным образом, для случаев семином и тератом (несименомные опухоли). Однако успехи, достигнутые в лечении опухолей, и особенно в лечении тератом, понизили значимость гистологических показателей.
Наряду с типом клеток, наиболее важным прогностическим признаком является присутствие опухолевых клеток на срезе семенного канатика или внутри близлежащих сосудов (внутрисосудистая инвазия). Это можно обнаружить при исследовании образца, взятого при орхфуникулэктомии, и такие опухоли характеризуются неблагоприятным прогнозом. Начальный уровень онкомаркера также имеет прогностическое значение.
В настоящее время твердо установлена взаимосвязь между карциномой in situ и инвазивным раком, хотя биопсия яичка не всегда оказывается возможной. Тем не менее по наличию изменений in situ можно выделить группу высокого риска, что представляется крайне важным, поскольку облучение в небольших дозах предупреждает развитие инвазивного процесса, не сказывается на уровне тестостерона и не вызывает нарушений в половой сфере.
Показано, что по хромосомному набору клетки семиномы занимают промежуточное положение между клетками-предшественниками in situ и более злокачественными клеточными формами.
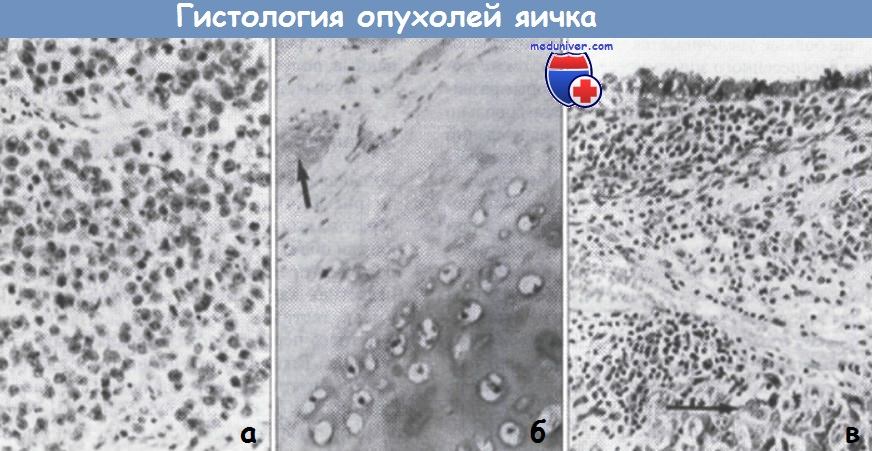
Гистологическая характеристика герминогенных опухолей яичка (х200):
(а) чистая семинома;
(б) дифференцированная злокачественная тератома; хрящевые и гладко-мышечные структуры в составе опухоли показаны стрелкой;
(в) злокачественная тератома промежуточного типа; видны дифференцированные клетки эпителия; клетки эмбрионального рака показаны стрелкой.
Семиномы имеют склонность к инкапсуляции и представляют собой плотные сероватые опухоли, обладающие четкими формами и обычно без каких-либо характерных особенностей. Они содержат небольшое количество геморрагических участков и некротических зон.
Микроскопическое исследование показывает, что опухоль состоит из больших клеток округлой формы с четко выраженными границами. Цитоплазма прозрачна, в ней присутствуют крупные ядра и часто видны ядрышки. Нередко опухоль инфильтрирована лимфоцитами.
Распространение опухоли за пределы яичка почти всегда затрагивает тазовые и парааортальные лимфатические узлы. В дальнейшем, опухоль распространяется на медиастинальные и надключичные лимфатические узлы. Хотя семиномы в основном локализуются в тканях яичка, иногда встречаются первичные опухоли внегонадного происхождения.
Они образуются в забрюшинной и средостенной области, над турецким седлом или в области шишковидного тела головного мозга.
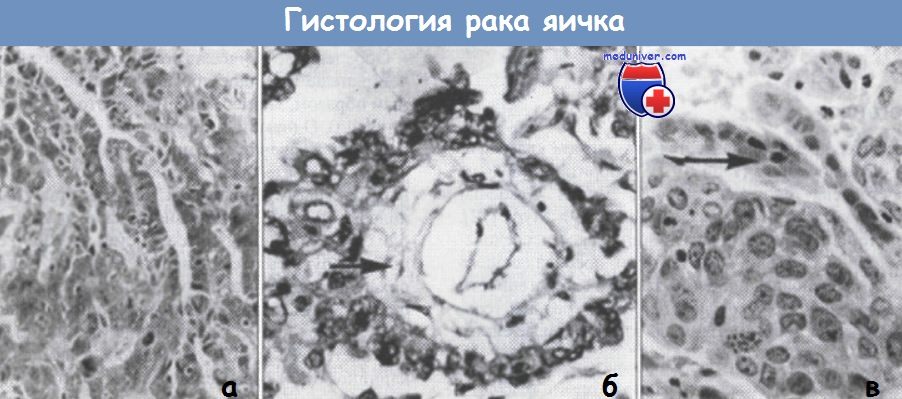
Гистологическая характеристика герминогенных опухолей яичка (х200):
(а) недифференцированная злокачественная тератома; видны клетки эмбрионального рака;
(б) опухоль желточного мешка; стрелкой показано тельце Шиллера-Дюваля;
(в) хориокарцинома: видны синцитиотрофобласт (показан стрелкой) и цитотрофобласт
Недифференцированная злокачественная тератома (эмбриональный рак). Недифференцированная злокачественная тератома (НЗТ) — наиболее распространенная несименомная опухоль герминогенного происхождения. Она представляет собой плотные узловатые образования, содержащие геморрагические участки и некротические зоны. Микроскопически опухоль состоит из крупных анапластических клеток с размытыми границами. Эозинофильная цитоплазма содержит различной величины ядра. Встречаются более дифференцированные, чаще гландулярные, формы.
Злокачественная тератома промежуточного типа (тератокарцинома). Обычно злокачественная тератома промежуточного типа (ЗТП) внешне сильно отличается от НЗТ. Это узелковая опухоль, и нередко ее срезы выглядят как бы набитыми песком из-за присутствия мельчайших участков хрящевой и/или костной ткани. В опухоли часто присутствуют различные типы половых клеток, а также клетки из всех трех первичных эмбриональных слоев: предшественники костной, хрящевой, соединительной и гладкомышечной тканей.
Кроме того, обнаруживаются клетки дыхательного или желудочно-кишечного эпителия.
Злокачественная трофобластоидная тератома (хориокарцинома). Злокачественная трофобластная тератома (ЗТТ) встречается не часто. Для этой опухоли характерна специфическая гистология: она содержит типичные цитотрофобластные элементы и/или синцитиотрофобласты. Опухоли относятся к числу высокозлокачественных и дают ранние и обширные метастазы. Истинные трофобластные опухоли яичка, локализация которых ограничивается органом, встречаются крайне редко.
Обычно опухоль выглядит как массивное новообразование. Она чаще других типов тератом метастазирует в головной мозг. Нередко у этих опухолей проявляется ранняя устойчивость к лекарственным препаратам. Между ЗТТ и обычными типами тератом (ЗТП и НЗТ) существуют различия, имеющие прогностическое значение. Так, по сравнению с ЗТП, клетки НЗТ характеризуются более коротким временем удвоения.
Недифференцированная злокачественная тератома в большей степени склонна к метастазированию в легкие, более чувствительна к химиопрепаратам, и для нее характерен несколько более благоприятный прогноз, чем для ЗТП.
Оценка клинической стадии развития опухолей яичка основана на особенности их метастазирования, которая имеет относительно предсказуемый характер. Вначале опухоли обычно распространяются по лимфатическим путям, затем по семенному канатику на парааортальные лимфатические узлы, оттуда на забрюшинные и ретрокруральные лимфатические узлы, грудной проток, заднюю часть средостения и на надключичные лимфатичекие узлы.
Обычно поражаются лимфатические узлы, расположенные слева, хотя у небольшой части больных может наблюдаться правое или билатеральное метастазирование. Часто, особенно при ЗТТ и НЗТ, наблюдаются метастазы гематогенной природы. Более чем в 90% случаев это связано с распространением опухоли по лимфатическим узлам; в остальных случаях метастазы развиваются в легких при отсутствии признаков поражения лимфатических узлов брюшной полости.
Метастазирование печени происходит крайне редко и необычно для больных без признаков легочных метастазов. Иногда обнаруживаются метастазы в головном мозге и в костях. Образование локальных инвазивных первичных опухолей и гематогенный характер их распространения, являются признаками более характерными для НЗТ, чем для ЗТП.
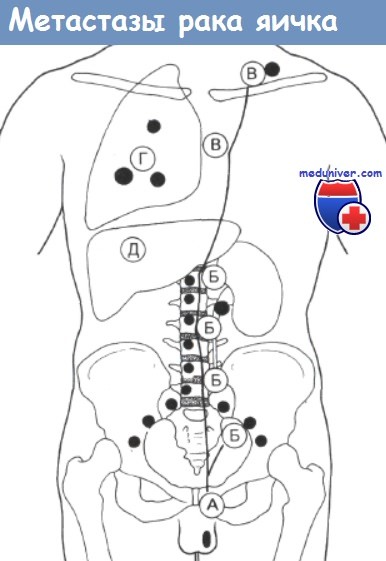
Пути распространения герминогенных опухолей яичка. Распространение:
А — По лимфатическим путям вдоль позвоночного столба;
Б — Подвздошные и забрюшинные (парааортальные) лимфатические узлы, включая почечные лимфатические узлы;
В — Лимфатические узлы средостения и надключичные лимфоузлы;
Г — Легкие;
Д — Печень, головной мозг и другие места Обычно опухоль распространяется от А к Д
Читайте также:



