Мелкоклеточный рак мягких тканей

Автореферат диссертации по медицине на тему Мелкоклеточные опухоли костей и мягких тканей (морфологическая характеристика, прогноз, лечебный патоморфоз)
АКАДЕМИЯ ЫЕДШЩЖИХ НАУК РОССИИ ОНКОЛОГИЧЕСКИЙ НАУЧНЫЙ ЦЕНТР имени Е Н. Блохина
НА ПРАВАХ РУКОПИСИ
Ц/ЛРЩЯ) тиштл АРКАДЬЕВИЧ
ШХХОХЕЕТСЧ1Ш ОПУХОЛИ ПОСТЕН И ШГКИХ ГПЛИЗЯ
(морфологическая характеристика, прогноз, лечебный патоыорфоэ)
диссертации на соискание ученой степени кандидата медицинских наук
Работа выполнена в Онкологической научной центре РАМН им. Е Е Едохина (директор - акад. РАМН, проф. Е Е Трапезников).
Научный руководитель: академик РАМН, профессор К1 Е Соловьев
Официальные оппоненты: -доктор медицинских наук, профессор И. А. Казанцева -доктор медицинских наук Е А. Синкнов
Ведущая организация-Цэсковский научно-исследовательский институт онкологии имени Е А. Герцена Ю РФ
Защита состоится (рццр 1Ро5г. на оаседании специализированного совета К.ЧЭ01.17.01 при Онкологическом научном центре РАШ1 (115478, Москва,Каширское шоссе,24)
О диссертацией можно ознакомиться в библиотеке ОНЦ РАМЕ Автореферат разослан " Кй^Я 199^г.
Ученый секретарь специализированного Ученого Совета д. м. и., профессор Е С. Турусов.
Понятие "мелкокруглоклегочная саркома",является по сути обобщенным морфологическим термином,который включает в себя разнообразные по своей природе новообраоования. В течение многих десятилетий в патологоанатомической практике употреблялся гистострук-турный термин "круглоклеточная саркома",естественно,мало удовлетворявший как клиницистов,так и патологов. Исключение составлял лишь прочно прижившийся в клинике и онкоморфологии эпоним "саркома Юинга",сам по себе ничего не проясняющий в отношении природы этой опухоли. С появлением и усовершенствованием методических подходов в- биологии и медицине и в связи с их внедрением в практику современных патологоанатомических лабораторий появилась возможность проводить дифференциальную диагностику в данной группе опухолей, а в ряде случаев определить признаки,проливающие свет в отношении гистогенеза некоторых опухолей этой группа К основным разновидностям опухолей ив группы мелкокруглок-леточных, относятся:
-саркома Шнга (СЮ) костней и экстраоссальный (иягкот-канный) ее аналог,
-примитивные нейроэктодермальные опухоли (ПВЭО), -злокачественная лимфома кости,
-мелкоклеточные варианты остеосаркомы и мезенхимальная хондросаркома,
-полифенотипические опухоли детского возраста-так называемые эктомеэенхимомы,
-костные метастазы мелкоклеточного рака, Не стоит также забывать и о классической нейробластоме (НЕ),которая клинически приблизительно в 20% случаев дебютирует костным метастазом (метастазами). (Ахмедов Б.Д.,Дурнов JL А 1986,Triche,Askln 1991 и др).Что касается мелкокруглоклеточных опухолей мягких тканей,то здесь весьма актуально стоит вопрос о дифференциальном диагнозе альвеолярной рабдомиосаркомы (РНС) и ее метастазов ( в т. ч. костных) с большинством вышеперечисленных нозологических единиц.
Возраст пациента .локализация повреждения и особенности клинико-рентгенологической картины оказывают существенную помощь патологоанатому,сужая перечень заболеваний для дифференциальной
диагностики в каждом конкретной случае (1?еув11,1986). Однако то, что рутинных методов недостаточно для постановки корректного диагноза при данном виде патологии,ярко иллюстрирует факт расхождения мнений даже высококвалифицированных специалистов-патологов, занимающихся ивучением костных и мягкотканных опухолей. (Рг1се, 1073,31игак1 1989).Ситуация осложняется также применением метода трепанобиопсии, т. к. в связи с ограниченным количеством получаемого для исследования материала в поле эрения может попасть недифференцированный участок опухоли,что без применения современных методов морфологического исследования не даст возможности установить ее природу и сделает необходимым повторное диагностическое оперативное вмешательство, что небезразлично для больного ,т.к может увеличить степень местной распространенности опухоли. (0е1ер1п 1086).Исходя ив этого морфологическая верификация малодифференцировецпшх, круглоклеточных опухолей,требует от патолога применения современных технических и методических подходов.
ЦЕМ И ЗАДАЧИ ИССЛЕДОВАНИЯ
Целью данного исследования являлись поиск и разработка морфологических критериев уточняющей диагностики и клинико-патологоа-натомический анализ течения,прогноза и исходов (в том чйсле терапевтического патоморфова) ряда, форм мелкоклеточных опухолей костей и мягких тканей^
Для достижения поставленной цел)> необходимо было решить следующие задачи:
1. Получить и проанализировать морфологические данные, дающие, возможность установить нозологическую принадлежность опухолей, имеющих кругло-мелкоклегочную структуру;
2. Использовать новые комплексные методы морфологической диагностики (электронную микроскопию,проточную цитофлуометрию ДНК,иммуногистохимию), для определения или уточнения гистогенеза
ряда опухолей,клеточно-тканевое происхождение которых до последнего времени оставалось неясным (например.опухоль Кинга);
3. Дать более четкую нозологическую характеристику ряда трудных для диагностики и терапии опухолевых форм (группа периферических нейроэктодермалъных опухолей) и определить место этих опухолей в классификационных схемах для целей правильного учета и более точной диагностики;
4. Изучить на светооптическом и ультраотруктурном уровне проявления терапевтического патоморфоэа саркомы Юинга и примитивных нейроэктодермалъных опухолей;
Б.Изучить характеристики клеточной популяции саркомы Кинга с помощью мэтода проточной ДНК-цитофлуометриии и попытаться определить их прогностическое значение.
На основе проведенного сравнительно-морфологического анализа группы. мелкокруглоклеточных опухолей костей'и мягких тканей выделены уточнящке критерии морфологической диагностики данной группы заболеваний. 1
Данные о биологических особенностях саркомы КИнга,полученные методом проточной ДНК цитометрии,имеют прогностическое значение и являются оригинальными в отечественных исследованиях.
Впервые в отечественных исследованиях проведено изучение рлътраструктурных проявлений терапевтического патоморфоза сарко-ш IClrara.
ПРАКТИЧЕСКАЯ ЗНАЧИМОСТЬ РАБОТЫ
Результаты настоящего исследования,в основу которого положено изучение 210 наблюдений мелко круг локлегочных опухолей Костей и мягких тканей могут быть использованы в повседневной дифференциально-диагностической работе патологоанатомов,онкоморфологов и ишнических онкологов.
Работа апробирована на совместной научной конференции отде-1а патологической анатомии опухолей человека с прозектурой ОЩ
РАМН.лаборатории клинической цитологии,хирургического отделения общей онкологии НИИ НлиническоГ онкологии ОНЦ РАМН, отделения общей онкологии НИИ Детской Онкологии ОНЦ РАШ 3 ноября 1995 г.
Материалы исследования доложены на XV Европейском сьеадэ патологов Сг. Копенгаген,Дания,сентябрь 1995 г)совместном заседании Московских обществ онкологов и патологоанатомов,посвященной памяти академика Е А.Краевского (г.Москва,октябрь 1995).
ОБЪЕМ H СТРУКТУРА . АВОТЫ
Текст диссертации изложен на 189 страницах машинописного текста и состоит ив введения,5 глав ,обсузвдения,вьшодов и указателя литературы,который содержит 28 отечественных и 216 зарубежных источников. Диссертация иллюстрирована 13 таблицами и 16 схемами, 45 рисунками.
СОДЕРЖАНИЕ РАБОТЫ МАТЕРИАЛ И МЕТОДЫ ИССЛЕДОВАНИЯ
В диссертацию включен материал клинико-морфологическог изучения случаев поражения костей и мягких тканей опухолями,имо сщиш мелкокруглоклеточнув структуру у 210 Сольных,обследовании и леченных в Институтах детской и клинической онкологии ОНИ PAi eà период с 1966 по 1905 год.
Морфологьтэское исследование шлкокругдокдеточиих опухала костей и мягких тканей было проведено по препаратам гистолог* ческого архива отдела патологической анатомии НИИ - Клмническс онкологии ОНЦ РАЫН.
Весь поступавший для морфологического исследования матери? подвергался детальному макроскопическому описанию, после описаш брали кусочки для гистологического исследования, изготавливали) мазки-отпечатки для цитологического исследования. Часть ткаш для иымуногистохимнческого исследования аамораливали в жидго азоте,основная часть фиксировалась в нейтральном 102 формал не. Костные фрагменты д уктур, которые представляв собой резистентный к химиолучевому юэдейсгвию кластер опухолевых клеток.
Пэлное отсутствие в исследованной материале клеток опухоли •ракговалось как 4 степень ЛП. В более поэдние сроки от начала ючения молю видеть отлолвния гемосидерина и развитие пери-1аскулярного склероза и реактивной кости (часто с явлениями :ондроидной метаплазш!) с рыхлой волокнистой соединительной ■каньо в мехйалочных пространствах,очагами лимфогистиоцитарной шфильтрации. Полной нормализации гистоархитектоники кости с юсстановлением костного мозга мы не наблюдали даже при полном юдавлений роста опухоли.
ПРОГНОСТИЧЕСКАЯ ЗНАЧЮЮСТЬ ПРОТОЧНОЙ ДНК ЦИТОЫЕТРИИ ПРИ САРКОМЕ ШНГА
Нсходя из того, что( как в кллннке.так и при исследовании опера-Яюнного материала мы сталкивались с разной выраженностью ЛП.яв-
ляюшимся отражением различной чувствительности опухоли к ци-тостатической терапии,а также с различным течением и прогнозом закономерно встал вопрос о причинах подобного явления.
Отчасти это можно объяснить тем,что под диагнозом саркомы |СИнга скрывались гистогенетически близкие к ней примитивные ней-роэктодермальные опухоли.имеющие,по мнению ОеИпег (1993) более агрессивное течение. Однако оказалось,что и среди "истинной" саркомы Кинга существуют значительные вариации в течении заболевания у различных больных.
Ранее проводились попытки оценки содержания ДНК в саркоме Юинга и, других саркомах костей с помощью методов радиавтограф:ш (Полонская ЕК11984) .микроспектрофотометрии ■ (Королева Л.П. 1985). Авторы отмечали.что наиболее важнш прогностически:.; признаком является не сам характер распределения ДНК,а структура клеточной популяции. Отмечался низкий уровень плоидкссти и гетерогенности клеток СО и "ретикулосаркомы" (по современной терминологии лимфомы) кос™,и то,что низкоплоидные варианта СЮ с аие-уплоидным содержанием ДНК резистентны к проводрий ж:;миотвра-пии. Отмечены несколько более лучшие результаты лечения втрупае с диплоидным содержанием ДНК (выживаемость 21-54 мае по сравнению с 10-14 мес при анеуплоидном).
Рак мягких тканей – это недоброкачественное образование в соединительных тканях человека. Также медицина определяет болезнь как саркому. Появляется в любом месте, разрастаясь и приводя к страшным процессам. Поражает все типы тканей: жировые участки, мышечные волокна, ткани вокруг суставов, нервные группы и лимфатические. Эти клеточные группы в организме встречаются почти везде, что приводит к возможности начала негативного процесса в любом органе.
Разновидности
Саркома мягких тканей относится к диагнозам с большим риском летальности, так как способна давать метастазы в короткий срок и создавать новые локализации болезни в лёгких, печени и других органах. Опухоль мягкой ткани при пальпации плотная, мягкая и желеобразная, без капсулы, единичная и реже даёт более одного образования. Фибросаркома упругая при пальпации, липосаркома либо ангиосаркома – пластичная, миксома – желеобразная.
Саркомы делят по запущенности процессов:
- Низкая злокачественность определяется ограниченностью образования и слабым кровотоком, содержит мало перерождающихся клеток, небольшой участок погибших тканей (омертвевших) и достаточное количество опорных тканей для поражённого органа.
- Высокая злокачественность характерна для образований неопределённой, размытой локализации, с повышенным числом аномальных клеток, кровоток активен, клетки размножаются, имеются участки омертвения тканей, соединительной ткани, поддерживающей орган, не много. В этой ситуации патологический процесс протекает быстро.
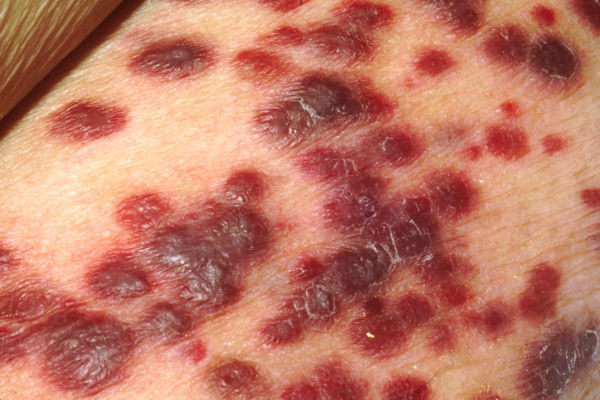
Выделяют ещё саркому Капоши. Состояние, когда недоброкачественное образование обнаруживается в сосудах, по которым течёт лимфа либо образуется из кровеносных сосудов, в толще наружного слоя кожи. Вид делят на типы:
- идиопатический тип;
- ятрогенный тип;
- СПИД-ассоциированный тип;
- африканский тип.
Международная классификация болезней
Международная классификация болезней (код по МКБ-10 у болезни С49) выделяет большое число мягкотканых сарком:
- жировой ткани;
- фибропластические (миофибробластические);
- фиброгистиоцитарные;
- гладкомышечные;
- перицитарные (периваскулярные);
- скелетной мускулатуры;
- сосудистые;
- костно-хрящевые;
- опухоли нервов и другие.
Всемирная система классификации создана для изучения и классификации по группам онкологию мягких тканей нижней части туловища, верхней, головы, шеи и других мест.
- 1А – низкая степень опасности. Относят опухоли меньше 5 сантиметров, когда лимфатическая система не затронута.
- 1В – тоже считается малой степенью опасности, без перемен в лимфатической системе, но размер участка уже больше 5 сантиметров.
- 2А – средний уровень. Размер опухоли не больше 5 см, лимфатическая система не изменена, метастазов в других местах не обнаружено.
- 3А – высокая степень злокачественности, характеристики процесса сходны с 2А.
- 3В – высокая степень злокачественности, лимфатическая система в порядке, метастазы в других частях органа не обнаружены, но размер опухоли за пределами 5 см.
- 4 – степень заболевания, когда лимфатическая система не функционирует нормально. Присутствуют отдалённые участки развития процесса. Одно либо сразу два качества имеют место. Размеры образования и степень злокачественности не учитываются при постановке 4 степени.
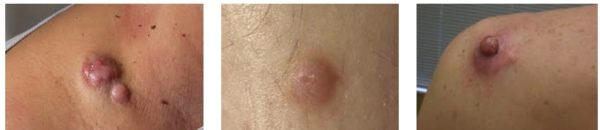
Известно множество видов опухолей мягких тканей, не все из них станут злокачественными.
Липомы – опухоли из жировых клеток, являются доброкачественными. Чаще обнаруживаются под кожными покровами. Доброкачественными определяются также липобластомы и гиберномы.
Липосаркомы относят к злокачественным образованиям. Встречаются в большинстве случаев на верхних участках конечностей, а у людей на шестом десятке – в забрюшинном отделе. Для части из них характерна низкая скорость развития, а для некоторых – наоборот.
Мышцы бывают гладкие и поперечно-полосатые. Во внутренних органах расположены гладкие мышцы. В желудке, кишках, кровеносных сосудах сокращаются без влияния человека. Другой вид мышечной ткани, наоборот, меняет состояние от действий наших конечностей. Там мышцы и расположены: в руках, ногах.
- Лейомиома – незлокачественное образование, чаще встречается у представительниц слабого пола.
- Лейомиосаркома – недоброкачественное образование гладких мышц. Встречается в забрюшинном отделе и внутренних органах.
- Рабдомиома – доброкачественное образование в поперечно-полосатых мышечных волокнах.
- Рабдомиосаркома – недоброкачественное образование. Встречается в конечностях, реже – на голове, шее, во внутренних органах малого таза.Ппоражает орган зрения – глаза. Нередко диагностируется у пациентов детского возраста.
Нейрофибромы, невромы и шванномы относятся к незлокачественным перерождениям в клетках. Последние и нейрофибросаркомы встречаются недоброкачественные.
Уплотнения появляются и в суставах, кровеносных и лимфатических системах. Часть из них не несет смертельной угрозы больному, иные же опасны и требуют внимательного подхода в лечении. Помимо этого образования встречаются в сухожилиях, связках, а также разной степени опасности.
Ангиосаркомы образуются из кровеносных (гемангиосаркомы) и лимфатических (лимфангиосаркомы) артерий.
Ангиосаркома – наиболее частое образование из диагностируемых онкологий глаза.
Карцинома – злокачественный процесс, вовлекающий элементы эпителия разных органов (кожные покровы, слизистая).
Статистика постановки диагноза
Саркома мягких тканей встречается в пределах процента поставленных диагнозов у лиц старше 18 лет. Для младшего возраста упомянутые цифры, к сожалению, больше – до 6,5%. Заболевание вошло в пятерку по распространённости недоброкачественных образований. Особое свойство – активное размножение клеток, быстрое появление метастазов. Случается, после хорошо проведённого лечения случаются рецидивы. Часто подобная картина фиксируется у лиц до 18 лет.
50% случаев приходится на саркому мягких тканей конечностей: ноги (у пожилых людей часто поражаются пятки), руки и бедра; меньше 40% – остальных частей тел. Каждая десятая – в верхней части туловища. Редко – в органах ЖКТ. Выделяют десятки типов рака мягких тканей. У больных старше 18 лет в сорока процентах случается гистиоцитома, липосаркома.
У пациентов младшего возраста страшные изменения встречаются чаще всего в скелетной мускулатуре.
Источники, провоцирующие саркому
Обстоятельства, приводящие к заболеванию, различны, до конца не выявлены. Замечено, что ионизирующие и ультрафиолетовые лучи становятся серьёзным источником для старта опасного процесса. Появление рака мягких тканей встречается у людей, чей организм подвергался воздействию химии или облучения. Причины саркомы:
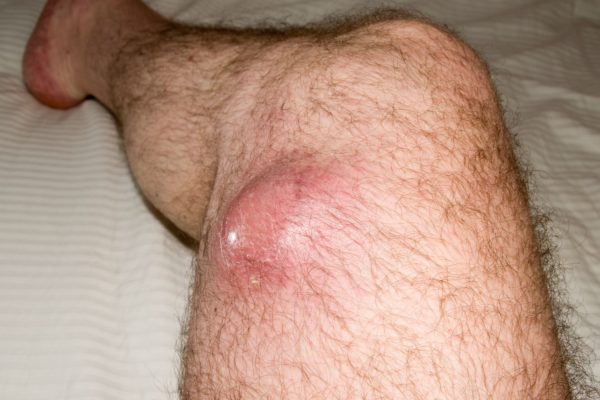
- Наличие шрамов после операций, травм или других обстоятельств, которые привели к нарушению целостности кожного покрова не только на поверхности, но и в глубине.
- Влияние вирусов.
- Наследственность.
- Генетические нарушения.
- Многократный контакт с канцерогенами.
- Ослабленный иммунитет.
- ВИЧ.
Диагностика и прогноз
Этап развития болезни определяется исходя из места появления зачатка опухоли, при этом учитывается скорость развития. Необходима информация о размерах образования, наличии метастазов и их месте локализации. Важно определиться с этапом негативного развития. Зная стадию, подбирают схему дальнейших мероприятий.
В онкологии мягких тканей шеи, туловища, конечностей (бедра, руки, ноги, голени) стараются определить размеры начального образования. Делают УЗИ, рентген, проводят обследования методом МРТ и КТ. Самым информативным будет биопсия, через прокол в теле берётся образец для исследования его на злокачественность.
Тяжело узнать этап наличия метастазов и состояния лимфатической системы. Приходится обращаться к множеству способов обследования. Учитывается место начала патологического процесса и состояние нуждающегося в лечении.
Постановка диагноза
Заболевание характеризуется повышенным летальным исходом. Человек редко серьёзно относится к образованию на теле необычных участков, откладывая визит к специалисту. Саркома мягких тканей развивается почти без симптомов, часто обнаруживается неожиданно. Визуально процесс заметен уже на поздних стадиях развития болезни. Участок, поражённый онкологией, выпирает над остальной поверхностью, кожа становится красного цвета и вплоть до появления язв.
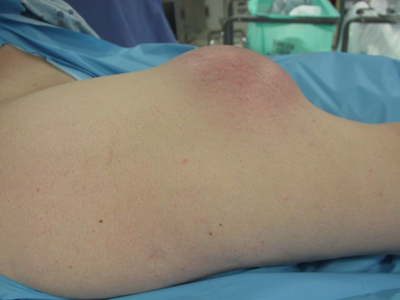
Постановка диагноза упрощается, когда процесс начинается в области конечностей и значительно растёт за небольшой срок, становясь заметной. Болевые ощущения добавляются редко.
При протекании патологического процесса в области живота присутствуют признаки, присущие и для других нарушений. Болевые ощущения отмечают в 30-35%. Когда новообразование сдавливает желудок или кишки, возникает кровотечение. При увеличении очага до серьёзной величины легко почувствовать при пальпации.
Лишь в 50% случаев удаётся выявить заболевание на ранних стадиях, так как симптомы у больных саркомами мягких тканей появляются лишь при достижении опухолью значительных размеров.
- Рентген грудной клетки позволяет выявить наличие злокачественного образования в лёгких.
- Исследование ультразвуком (УЗИ) даёт информацию о состоянии внутренних органов и образований.
- Компьютерная томография (КТ) выполняется для изучения размеров распространения процесса, определения негативных процессов в печени иди иных органах.
- Метод магнитно-резонансной томографии (МРТ) помогает получить более подробную информацию об образовании и состоянии внутренних органов, чем компьютерная томография. Крайне информативен способ при диагностике процессов в головном и спинном мозге.
- Позитронная эмиссионная томография (ПЭТ) даёт возможность подробнее изучить локализацию перерождения клеток. Для обследования вводится в организм радиоактивная глюкоза, которая является основным питанием онкологического образования.
- Метод биопсии. Процедура заключается в заборе участка с наличием опухолевого процесса. Процедура проводится одним из двух способов. Пункционный – забор материала путём прокола специальной иглой и извлечение небольшого кусочка материала. Часто это обследование проводится с дополнительным привлечением ультразвукового оборудования, которое помогает увидеть подозрительный участок. Инцизионный – отбор участка, на котором идёт процесс. Этот способ из-за сильной болезненности проводится под наркозом или эпидуральной анестезией, но позволяет сделать точное заключение. Метод даёт информацию о стадии процесса, типе заболевания и серьёзности ситуации. Можно подобрать результативную терапию в индивидуальном порядке. Когда очаг находится в кости, именно её потребуется подвергать лечению.
- Микроскоп. Среди многообразия методов диагностики изучение поражённой ткани под микроскопом считается самым информативным способом постановки диагноза рака мягких тканей. В момент обследования определяется тип онкологии и уровень злокачественности.

Первая стадия: низкая злокачественность и отсутствие метастазов.
Вторая стадия: увеличение в размерах до 5 см.
Третья стадия: дальнейший рост размеров свыше 5 см и образование метастазов.
Четвёртая стадия: многочисленные метастазы вне поражённого органа.
Под влиянием агрессивных обстоятельств начинается мутация на клеточном уровне и неконтролируемое увеличение образований. Место локализации растёт, в процесс вовлекаются близлежащие ткани и в них запускаются разрушающие механизмы. Анализ показывает, что имеет место образование псевдокапсулы, которая, на самом деле, не определяет границы распространения патологических изменений. Изредка отмечается ряд локализаций опухоли. Саркома передаётся по кровеносной системе, через кровь распространяются метастазы. Нередко очаг располагается в органах дыхательного аппарата.
Особенности развития заболевания
Медицина заметила, что при изучении онкологии мягких тканей, определении характеристик, при объяснении происходящего, в большом числе прецедентов хорошие результаты оперативного вмешательства не гарантируют 100% излечения. Саркома мягких тканей обладает способностью к повторному образованию.
Рак мягких тканей представляет собой различные виды образований, но для них есть общие симптомы:
- Чувство усталости, потери сил, быстрая утомляемость.
- Значительная и быстрая потеря веса.
- По мере роста опухоли саркома становится заметна даже без диагностики.
- Редко, но возможно появление болевых ощущений. При этом образование сдавливает нервные окончания.
- Изменение кожного покрова над очагом до красного и даже появление язв.
- При повышенном значении злокачественности присутствуют признаки интоксикации: высокая температура, снижение аппетита, повышенное потоотделение и упадок сил.

В начале образования участка с мутирующими клетками больного ничто не тревожит. Далее идёт рост образования, возможно обнаружение псевдокапсулы. Часто повреждение кожных покровов на заметную глубину связывается с началом патологического процесса. Изредка возможны болевые ощущения.
Определяется место появления опухоли и её размеров. Виды и формы у разных больных отличаются, границы размыты. При пальпации чувствуется уплотнение и пластичность очага. По мере развития структура становится мягче, так как происходит разрушение тканей. Чаще всего, область слабо или совсем не подвижна, связывается с костной системой. В зависимости от места очага нарушается функционирование конечности.
Порой симптом даёт информацию о патологическом течении процесса. Но известны нестандартные признаки. Большое значение имеет место очага и его размер, возможность развития мутирующих структур и перехода на здоровые участки. К сожалению, почти 90% пациентов идут к доктору, когда болезнь уже развилась. Самые хорошие перспективы при предельно раннем начале борьбы с саркомой. Для уменьшения опасности негативного диагноза при первых подозрениях стоит сдать все необходимые анализы и пройти необходимые процедуры для своевременного определения диагноза или опровержения.
Это заболевание известно каждому онкологу. Относится к появлению опухолей в костном скелете, поражается кость. Самые распространённые места поражения – ноги и руки. В 1921 году Юинг описал этот диагноз, считающийся одной из самых опасных форм. Больше 40% случаев протекает в присутствии метастазов. Частый возраст обнаружения – 5 лет и мало случаев после 30. 10-15 лет – возраст, когда риски этого диагноза тоже велики. Считается, что мальчики болеют чаще.
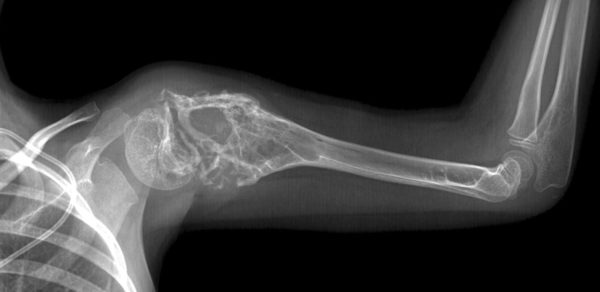
Лечение
При предположении на онкологию мягких тканей следует в короткие сроки обратиться к профильному специалисту. При обнаружении патологического процесса сдаются анализы для определения размеров и месторасположения уплотнения. Делают УЗИ, КТ, МРТ, рентген.
Большой опасностью рака мягких тканей считается возможность рецидива через некоторое время после оперативного вмешательства. Методы борьбы с последствиями выбираются под каждый конкретный случай.
При лечении заболевания используется комплексный подход. Необходимо использовать все возможные варианты для излечения. Самый частый метод – оперативное вмешательство по извлечению патогенного участка. При наличии очага на конечностях или туловище удаление происходит с затрагиванием непоражённых недугом тканей. При расположении опухоли в животе оперативное вмешательство не всегда осуществимо в силу близости органов, ответственных за жизнеспособность больного.
На заре лечения саркомы проводились ампутации конечностей в половине всех случаев. К подобному прибегают не чаще, чем в 5% диагнозов. Стараются сберечь конечность, добавив облучение. Динамика выживания остаётся на высоком уровне.
Ампутирование поражённых участков имеет смысл и место при поражении основных нервов и артерий.
Также не прибегают к этому способу при наличии метастазов в органах, расположенных вдали от очага болезни. В описанной ситуации прибегают к введению в организм человека противоопухолевых химиотерапевтических агентов (препаратов). Это даёт возможность уменьшить габариты образования и даёт перспективы оперативного вмешательства в дальнейшем. Такая же последовательность действий рекомендована при повышенной злокачественности опухоли, при высоком риске образования метастазов.
Лечение ионизирующей радиацией наружным способом и брахитерапия используются при лечении рака мягких тканей. Ввод радиоактивных компонентов в сам очаг проводят совместно или изолированно с радиотерапией. Если самочувствие пациента не позволяет провести оперативное вмешательство, начальным этапом терапии будет облучение.
После хирургического воздействия радиотерапию применяют для удаления сохранившейся после операции части, при невозможности полного удаления сразу. Облучение используют та же для уменьшения проявления болезни.
Введение в организм онкобольного химических препаратов противоопухолевого действия используют как основную и дополнительную терапию, определяемую локализацией образования.
Действия после завершения терапии
Когда терапия завершена, пациент будет оставаться под контролем лечащего доктора. При потребности проходить осмотры.
Для положительного результата лечения правильный шаг – перемена жизненного уклада. Необходимо расставание с разрушительными зависимостями, такими как курение и употребление спиртного. Полезная пища станет залогом долгой и здоровой жизни.
Среди всех злокачественных новообразований легкого на долю мелкоклеточного рака приходится около 15%. Тем не менее, эта форма отличается высокой агрессивностью, быстрым течением и далеко не всегда поддается лечению. Поэтому врачи и ученые активно изучают данное заболевание, разрабатывают новые методы диагностики и создают современные препараты, которые помогли бы улучшить показатели выживаемости.
Морфологически этот вид рака характеризуется образованием опухолевых клеток небольшого размера, большую часть которых занимает ядро. По одной теории, их предшественниками являются клетки эпителия бронхов, которые имеют схожее строение. Другая теория рассматривает в качестве предшественников APUD-клетки, которые являются составной частью диффузной эндокринной системы легкого.
- Причины возникновения мелкоклеточного рака легкого
- Симптомы заболевания
- Стадии и виды мелкоклеточного рака легкого
- Методы диагностики
- Как лечат мелкоклеточный рак легкого
- Прогноз и продолжительность жизни
Причины возникновения мелкоклеточного рака легкого
Чаще всего заболевание выявляется у курящих мужчин, возраст которых составляет от 40 до 60 лет. Именно этим двум факторам (связь с курением и возраст) отводится главная роль в структуре причин возникновения мелкоклеточного рака легкого. В последние десятилетия отмечается увеличение числа курящих женщин, поэтому их доля в структуре заболеваемости постепенно увеличивается. Среди других факторов, которые могут способствовать развитию мелкоклеточного рака отмечаются:
- Неблагоприятная экологическая обстановка.
- Работа во вредных условиях труда.
- Отягощенный наследственный анамнез (выявление у близких родственников рака легкого или других онкологических заболеваний).
- Влияние на организм ионизирующего излучения.
- Сопутствующие заболевания легких (туберкулез, ХОБЛ).
Чем больше на человека воздействует неблагоприятных факторов, тем выше риск развития рака легкого.
Симптомы заболевания
У большинства пациентов на начальных стадиях рака какие-либо клинические проявления отсутствуют. У курильщиков может отмечаться продолжительный кашель, который они связывают с бронхитом и другими последствиями этой пагубной привычки. Другим характерным симптомом является появление крови в мокроте. Именно в этот момент пациент должен насторожиться и как можно скорее обратиться к врачу. Дополнительно могут отмечаться боли в области грудной клетки, одышка, слабость, быстрая утомляемость и др.

Симптомы рака легких на более поздних стадиях обусловлены распространением процесса на соседние органы и ткани. В таких случаях могут отмечаться следующие проявления:
- Осиплость голоса.
- Дисфагия (нарушение глотания).
- Сдавление верхней полой вены.
- Синдром Кушинга и др.
При распространении (метастазировании) мелкоклеточного рака в другие органы, развиваются специфические симптомы, например, желтуха. Могут возникать неврологические нарушения, боль в позвоночнике и т. д.
Стадии и виды мелкоклеточного рака легкого
Классификация болезни проводится по нескольким параметрам. Как и для других видов рака, актуальной является TNM-классификация, которая учитывает особенности роста опухоли и ее распространение по организму. Буква Т описывает первичный опухолевый очаг в следующих вариантах:
- Х — раковые клетки не обнаружены или недостаточно данных для оценки мелкоклеточного рака.
- 0 — первичный очаг не выявлен.
- Is (рак in situ) — рак легкого не распространяется на соседние ткани и ограничен небольшой группой клеток.
- 1 — размер опухоли легкого не превышает 3 см, и она не переходит на главный бронх.
- 2 — размер опухоли более 3 см, она не распространяется на все легкое.
- 3 — опухоль может иметь любой размер и распространяться на диафрагму, плевру, перикард и др.
- 4 — В этом случае первичный очаг мелкоклеточного рака легкого поражает средостение, сердце, пищевод и другие жизненно важные органы.
По совокупности показателей T, N, и M, мелкоклеточный рак легкого делится на 4 стадии. На первой — размер опухоли не превышает 3 см, она локализована в пределах одного сегмента, метастазы (регионарные и отдаленные) не выявляются. Для второй стадии рака характерны размеры до 6 см и могут быть единичные метастазы в близлежащих лимфоузлах (N0-1). На третьей стадии опухоль превышает 6 см и характеризуется инвазивным ростом — переходит на соседние доли, поражает главный бронх и может давать метастазы в отдаленные лимфоузлы. Четвертая стадия заболевания характеризуется распространением за границы грудной клетки с множественными отдаленными метастазами и тяжелыми осложнениями.
Гистологическая классификация мелкоклеточного рака подразумевает его деление на овсяноклеточный, веретеноклеточный и плеоморфный, в зависимости от клеточного строения опухоли.
Методы диагностики
Для того, чтобы установить точный диагноз, определить стадию мелкоклеточного рака и подобрать лечение, назначается комплексная диагностика. На первом этапе необходимо выявить опухоль, установить ее точную локализацию, размеры, особенности роста. С этой целью назначают лучевую диагностику (рентген и КТ грудной клетки), МРТ легких, ПЭТ-КТ и т. д.

Далее врач должен подтвердить диагноз мелкоклеточного рака морфологически. Для этого необходимо взять образец ткани и исследовать его под микроскопом. Получить материал позволяют следующие методы:
- Биопсия легкого при диагностической торакоскопии.
- Бронхоскопия с биопсией.
- Биопсия лимфоузла.
- Плевральная пункция с забором экссудата.
После выполнения данных исследований можно подтвердить или опровергнуть диагноз мелкоклеточного рака. Однако для того, чтобы узнать, насколько распространен опухолевый процесс, может потребоваться пройти дополнительную диагностику. В частности, выявить наличие метастазов могут помочь такие методы, как сцинтиграфия костей, МРТ головного мозга, МСКТ брюшной полости и др.
В комплексный план диагностики мелкоклеточного рака обязательно включаются лабораторные методы — общий и биохимический анализ крови, анализ мочи, определение уровня онкомаркеров и т. д. Эти исследования помогут получить дополнительную информацию о состоянии здоровья пациента, отследить динамику изменений после лечения, а также своевременно выявлять осложнения рака. Точный план обследования всегда составляется индивидуально для каждого пациента.
Как лечат мелкоклеточный рак легкого
Тактика лечения во многом зависит от установленного диагноза. Хирургическому лечению поддаются лишь ранние стадии мелкоклеточного рака. При этом оперативное вмешательство обязательно дополняется послеоперационной полихимиотерапией или лучевой терапией. В таком случае можно добиться увеличения показателей выживаемости.
Отличительной особенностью мелкоклеточного рака легкого является высокая вероятность метастазирования, поэтому достаточно эффективным вариантом лечения оказывается химиотерапия. При этом, редко назначается одно лекарственное средство. Наиболее распространены схемы лечения рака, в которых применяют препараты на основе платины в сочетании с ингибиторами топоизомеразы II. Такой вид лечения позволяет подавить деление клеток мелкоклеточного рака и остановить прогрессирование заболевания. Химиотерапия назначается курсами (до 6–7) с интервалом между ними около месяца.
Прогноз и продолжительность жизни
Как и при других видах рака, у пациентов со злокачественными новообразованиями легкого оценивают пятилетнюю выживаемость. Этот показатель зависит от многих факторов — особенностей опухоли, вида лечения, возраста пациента и др. Например, при удалении опухоли на ранней стадии с последующим применением полихимиотерапии, показатель пятилетней выживаемости составляет около 40%.
Если мелкоклеточный рак легкого был диагностирован на более поздних стадиях, то комбинированное лечение позволяет продлить жизнь пациенту на 1.5–2 года. В самых сложных и запущенных случаях, когда рак легкого быстро метастазирует и не поддается лечению, выживаемость не превышает нескольких месяцев.
Читайте также:


