Мазь при реактивном артрите у ребенка
Воспаление суставов, покраснение поверхности кожи, локальное и общее повышение температуры, боли в суставах – это лишь некоторые яркие симптомы реактивного артрита. Лечение детей от этого недуга имеет свои особенности, им нежелательны некоторые препараты, которые подходят для взрослых, к тому же, они тяжелее переносят заболевание. Как лечить детский реактивный артрит – тема данной статьи.
Трудно определенно сказать, как часто дети до 16 лет заболевают реактивным артритом (РеА), по сравнению со взрослыми, но, судя по отчётам клиник, всё-таки взрослые более подвержены данной острой воспалительной форме. Считается, что подростки меньше страдают РеА, чем дети до 12 лет, причём, по половому признаку – мальчики в два раза чаще болеют им, чем девочки.

Симптомы РеА
Подробно о проявленных признаках ревматоидного артрита мы рассказывали в отдельной статье. Вкратце напомним следующие симптомы:
- Боли в поражённом суставе;
- Боль в прилегающих тканях;
- Скованность суставов, особенно после сна;
- Если речь об РеА колена, голеностопа, ТБС, то появляется хромота;
- Если артрит пальцев, то они выглядят, как варёная сосиска;
- Покраснение слизистой глаз;
- Увеличение лимфатических узлов и др.
Родители должны встревожиться и обратиться к врачу после этих признаков. Особенно, если перед ними имели место инфекционные заболевания: диарея, туберкулёз, нарушения мочеиспускания. Попустительство в скором обследовании и дальнейшее прохождение курса терапии – опасное дело, которое может привести к инвалидности ребенка.
Лечение детского артрита
Чтобы вылечить ребенка от реактивного артрита, нужно понимать, что привело к этому. Чаще всего причиной становится инфекционное заболевание, спровоцировавшее попадание инфекций в суставах. В таком случае необходимо излечиться от сопутствующего заболевания, а потом браться за РеА. Для этого врач назначает антибактериальную терапию, если имела место мочеполовая инфекция. Длительность курса антибиотиков составляет 8-10 дней, с возможным повторением после недельного перерыва.
Распространённые антибиотики – это Рокситромицин, Кларитромицин, Азитромицин (группа макролидов), Ципрофлоксацин, Офлоксацин (группа фторхинолонов). Однако имеется нюанс: если причина была в кишечных микробах, то курс антибиотиков толку почти не даст, так как они уже вывелись из ЖКТ к суставам.
Популярен метод назначения иммунокорректоров, одни из них – это ликопид, стимулирующий деятельность фагоцитов, выработку нужных антител, а через 5 дней после его начала ввести в медикаментозную терапию антибиотики.
Самый распространённый вариант – лечение детского реактивного артрита суставов – курс НПВС. Препараты антивоспалительного нестероидного действия подавляют острые воспаления и боли. Это могут быть кетопрофен, нимесулид, мелоксикам, парацетамол, ибупрофен. Последние два препарата назначаются чаще детям до пяти лет. Детям старшего возраста подойдет мелоксикам и нимесулид. Выпускаются они в форме ампул для инъекций, а также таблеток.
При местном лечении реактивного артрита у ребенка можно выбрать НПВС в виде мазей, кремов и гелей. Такой вариант предпочтительнее по нескольким причинам: снижается действие побочных негативных эффектов, не требуется такой большой дозы препарата НПВС. Да и дети меньше боятся уколов и таблеток, чем гель от РеА.
При обострении реактивного артрита у детей врач может назначить более сильные лекарства – кортикостероиды и глюкокортикостероиды: дипроспан, кеналог, гидрокортизон, целестон. Обычно они вводятся внутрисуставно, а курс составляет одну, реже — две инъекции в больной сустав. Укол может стоить 500 руб и выше.
Физиотерапия

Современные средства физиотерапии приходят на помощь, когда реактивный артрит у ребенка пошел на спад, когда нет острых болей, открытых ран на суставах. Средства и возможности её достаточно широки. Отличные результаты дают воздействие магнитом, лазером, электрофорезом, УВЧ, низкими частотами, приносит свои плоды ударно-волновая терапия. Вызывает интерес сеансы криотерапии.
Не отчаивайтесь, если нет возможности пройти курс физиотерапии в специальном кабинете или клиники, — современная индустрия предлагает компактные приборы для домашнего использования. Чаще всего, это аппараты с колебаниями электрических и магнетических импульсов. Они замечательно справляются с воспалениями, облегчают или полностью снижают болевые синдромы, стимулируют циркуляцию кровеносных сосудов, по которым к костям и околосуставным тканям поступают витамины и другие полезные вещества.
Нетрадиционные методы лечения
Как дополнение к медикаментозной и физиотерапии станут рецепты народной медицины, основанные на лекарственных растениях, природных компонентах. Постепенно приходит понимание того, что как бы ни были медикаменты эффективны, но слишком много у них побочных эффектов. Особенно, вредны они для детей. И на помощь приходит народное лечение, оно не обладает таким быстродействием, зато доступно, дешевле и безопаснее в большинстве случаев. Конечно, надо быть осторожным всегда: перед любым рецептом стоит проконсультироваться у врача, фитотерапевта, или найти самому свойства того или иного растения, чтобы не вызвало аллергии или отторжения у ребенка.

Из лекарственных растений большую пользу приносят компрессы и мази для суставов. Например, на капустном листе, меду, сабельнике, цветках бузины, черемухи. Хорошим противовоспалительным эффектом обладают листья лопуха, корни одуванчика. Подробнее о нетрадиционных рецептах мы обсуждали в отдельных статьях.
Ребенку вряд ли посоветуешь рецепт иглоукалывания и пчелоужаливания. Скорее, это методы лечения для взрослых. Хотя способ действительно эффективен.
Общие рекомендации
Помимо назначенного комплекса лечения ребенку реактивного артрита, непременно нужно соблюдать ортопедический режим. Не переутомлять больные суставы, но проводить минимум лечебной гимнастики, чтобы не допустить атрофии мышц и окостенения сочленений.
Полезны будут санаторно-курортное лечение и домашние ванны с морской солью. Допустимо при отсутствии ран и нарывов грязелечение.
При беспокоящих болях ребенку можно обмазать поражённые суставы мазью с охлаждающим (на основе ментола) или согревающим (с красным перцем) эффектом – для отвлечения. Массаж при реактивном артрите – только при одобрении лечащим врачом, который визуально может оценить ситуацию.

Реактивный артрит крайне редко диагностируется у детей и подростков. Клинически патология проявляется отечностью, скованностью движений, выраженными болями преимущественно в мелких и крупных суставах ног. Течение реактивного артрита осложняется развитием конъюнктивита, признаками поражения урогенитального тракта. Лечение только консервативное. Используются препараты различных клинико-фармакологических групп, физиотерапевтические и массажные процедуры, ЛФК.
Особенности заболевания у детей
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРИТА существует. " Читать далее.
Реактивный артрит — воспалительное асептическое заболевание, поражающее все суставные структуры. Он возникает на фоне кишечной, респираторной, урогенитальной инфекции или спустя некоторое время после ее нее. Доказана наследственная предрасположенность к развитию реактивного артрита. Патология особенно часто диагностируется у детей, которые являются носителями антигена HLA B27. Болезнетворные бактерии и вирусы формируют с ним сложные белковые комплексы, для уничтожения которых в организме ребенка начинают вырабатываться антитела. Но из-за схожести белковых структур иммуноглобулины атакуют клетки суставной капсулы, синовиальной оболочки, вызывая острое воспаление.
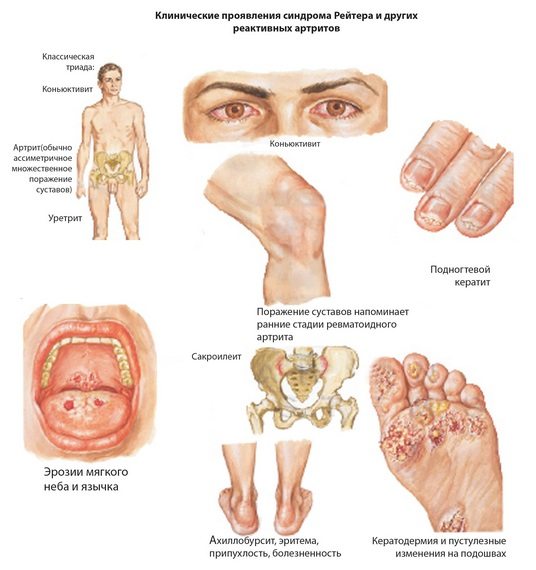
Классификация
Реактивные артриты у детей классифицируются в зависимости от спровоцировавших их развитие инфекционных агентов. Этиофакторы обуславливают тактику и длительность лечения, определяют выбор используемых в терапии антибактериальных, противовирусных средств.
| Вид детского реактивного артрита | Характерные особенности |
| Постэнтероколитический | Патология обусловлена проникновением в организм ребенка возбудителей кишечных инфекций — иерсиний, сальмонелл, дизентерийной палочки, кампилобактерий, клостридий |
| Урогенитальный | Заболевание развивается в результате заражения хламидиями, микоплазмами, уреаплазмами |
| Постреспираторный | Причиной возникновения заболевания становится внедрение палочки Фридлендера, микобактерий туберкулеза, а также Chlamydia pneumoniae, Mycoplasma pneumoniae, Neisseria gonorrhoea |
Причины возникновения реактивного артрита
Одна из основных причин развития заболевания — наличие антигена НLA-B27. Коленные, тазобедренные, голеностопные суставы его носителей поражаются в 50 раз чаще, чем детей, не имеющих этого антигена. Но воспалительный процесс запускается только после проникновения инфекционных агентов. Реактивный артрит у детей дошкольного и младшего возраста обычно провоцируют болезнетворные бактерии — возбудители кишечных инфекций и вирусы, поражающие верхние и нижние дыхательные пути.
Урогенитальной патологии больше подвержены подростки. Но она может выявляться и у новорожденных. Например, ребенок нередко инфицируются хламидиями во время прохождения по родовым путям.
Характерные признаки и симптомы болезни
Первые симптомы возникают спустя 2-3 недели после урогенитальной или респираторной инфекции. А при поражении кишечного тракта признаки воспаления суставов могут появиться значительно быстрее. Заболевание манифестирует резким повышением температуры до 37-38 °С.
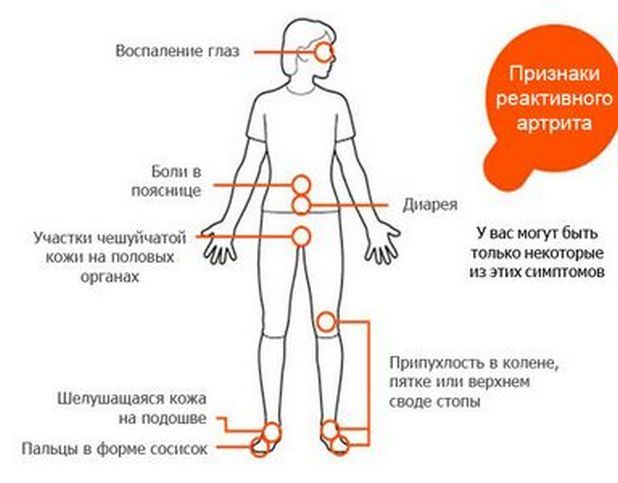
У ослабленных детей она поднимается выше субфебрильных значений, провоцируя лихорадочное состояние, озноб, холодную испарину, желудочно-кишечные расстройства. Вскоре клиническая картина пополняется симптомами конъюнктивита — покраснением слизистой глаз, отечностью век, зудом, светобоязнью. И только затем возникают признаки поражения:
- боли в суставах, усиливающиеся при движении;
- припухлость, разглаживание, покраснение кожи, повышение местной температуры;
- ограничение подвижности.
Для заболевания характерно одностороннее, асимметричное вовлечение 2-3 суставов ног в воспалительный процесс. Ребенок отказывается от активных игр, жалуется на боли при ходьбе еще до появления первых видимых признаков поражения суставов.
К какому врачу обратиться
Лечением реактивного артрита занимается ревматолог. Так как родители не могут самостоятельно определить причину появления болей в суставах, то целесообразно обратиться к педиатру. Он проведет необходимые диагностические мероприятия, а после изучения их результатов выпишет направление к ревматологу. В дальнейшем лечении могут также принимать участие инфекционист, уролог, гинеколог, гастроэнтеролог.

Как диагностируют заболевание
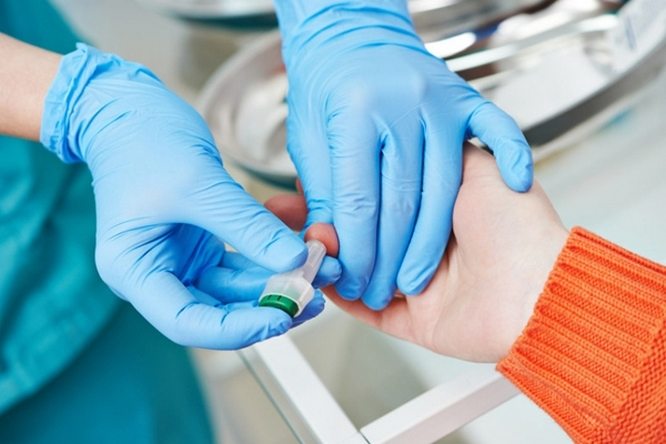
Протекающий в организме воспалительный процесс удается обнаружить еще на этапе лабораторных исследований крови. На него указывают лейкоцитоз, повышенная скорость оседания эритроцитов, увеличение уровня С-реактивного белка на фоне отсутствия ревматоидного и антинуклеарного факторов. Специфический маркер реактивного артрита — наличие антигена HLA 27.
Даже "запущенный" АРТРИТ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Исследование биологических образцов методом полимеразной цепной реакции (ПРЦ) позволяет установить видовую принадлежность инфекционных агентов, причину развития патологии. Если в суставной жидкости не обнаружено возбудителей, то реактивный артрит вызван внедрением в организм вирусов. Рентгенография не так информативна, как серологические исследования. Она проводится для оценки последствий заболевания — наличия пяточной шпоры, паравертебральной оссификации.
Как лечат реактивный артрит у детей
Лечение патологии направлено на уничтожение возбудителей инфекции, подавления воспаления, устранение болей и восстановление всех функций поврежденного сустава. К терапии практикуется только комплексный подход с одновременным применением всех консервативных методов. В остром или подостром периоде ребенку показан щадящий двигательный режим, использование эластичных ортезов для снижения нагрузок на суставы.
При выборе антибактериальных препаратов обязательно учитывается вид инфекции, спровоцировавшей заболевание. При урогенитальной патологии обычно используются макролиды (Азитромицин) или фторхинолоны (Ципрофлоксацин).
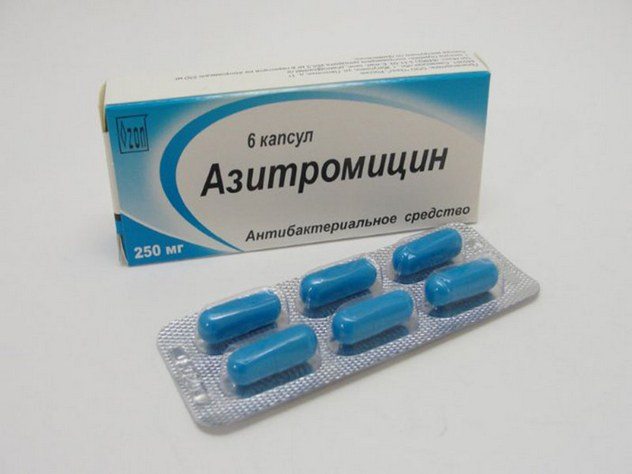
Антибиотикотерапия длится около 1,5-2 месяцев курсами по 7-10 дней с небольшими перерывами. Пациентам с постэнтероколитическим артритом чаще назначаются антибиотики широкого спектра действия из группы аминогликозидов (Амикацин).
Патогенетическое лечение также направлено на коррекцию иммунного ответа. Для этого в терапевтические схемы включаются иммуномодуляторы. В лечении наиболее востребован Циклоферон (интерферон) — препарат с редкими побочными проявлениями, усиливающий действие антибиотиков.
Нестероидные противовоспалительные средства (НПВС) купируют воспалительные процессы, протекающие в урогенитальном и кишечном трактах, слизистой оболочке глаз, устраняют боли и отечность, снижают температуру. Применяются Диклофенак, Нимесулид, Кеторолак, Ибупрофен в форме таблеток, мазей, сиропов, ректальных суппозиториев. При расчете дозировок обязательно учитывается возраст и вес ребенка.
Глюкокортикостероиды используются в исключительных случаях, когда не удается купировать воспаление приемом НПВС. Из наружных средств могут быть назначены компрессы с Димексидом, мази и гели с согревающим эффектом.
Ремиссия
На этапе ремиссии отсутствуют выраженные симптомы реактивного артрита. Иногда могут возникать слабые дискомфортные ощущения после подвижных игр, переохлаждения. Для их устранения применяются отвлекающие, местнораздражающие наружные средства, например, бальзамы Ким и Барсучок. Во время ремиссии основные усилия врачей направлены на профилактику болезненных рецидивов за счет укрепления защитных сил организма. Для этого детям показан прием сбалансированных комплексов витаминов и микроэлементов: Витамишки, Супрадин Кидс, Мультитабс.
Восстановлению всех функций суставов способствуют физиопроцедуры. Используются магнитотерапия, электрофорез с диметилсульфоксидом, аппликации с парафином и озокеритом, грязелечение, санаторно-курортное лечение. Обязательны ежедневные занятия физкультурой и гимнастикой для укрепления мышц, улучшения кровоснабжения тканей питательными веществами. Также полезны прогулки на свежем воздухе, плавание, аквааэробика.
Последствия болезни
При отсутствии врачебного вмешательства заболевание принимает хроническую форму, медленно, но неуклонно разрушая суставы. Длительная протекающая в организме патология может стать причиной развития амилоидоза — системного заболевания, поражающего сердце, органы мочевыделения, желудочно-кишечный тракт. Отмечены случаи возникновения гломерулонефрита (патологии почек иммуновоспалительного характера).
Прогноз специалистов
Реактивный артрит у ребенка в большинстве случаев подвергается полному обратному развитию. При раннем обнаружении заболевания, проведении грамотного лечения обычно все его признаки исчезают на протяжении полугода. Полностью восстанавливаются поврежденные структуры и функции суставов.
Методы профилактики
Основная профилактика заболевания — своевременное лечение кишечных и респираторных инфекций. Оно должно быть обязательно доведено до конца, так как даже незначительное число патогенных микроорганизмов и вирусов может спровоцировать развитие патологии. Ревматологи рекомендуют родителям детей, уже перенесших реактивный артрит, не допускать переохлаждения ребенка, заниматься с ним лечебной физкультурой и гимнастикой, пополнить рацион свежими фруктами, овощами, нежирными кисломолочными продуктами.


Реактивный артрит представляет собой воспалительное заболевание суставов, обусловленное инфицированием организма. Обычно симптомы поражения опорно-двигательной системы появляются спустя 2-4 недели после перенесенной вирусной или бактериальной болезни. В большинстве случаев проявляется реактивный артрит у детей до 14-ти лет.
Причины и этиологические факторы заболевания
Симптомы при кишечной инфекции
Симптомы при респираторной инфекции
Лечение реактивного артрита
Курс физиотерапии и ЛФК
Возможные осложнения и последствия
Прогноз и профилактика
Комментарии и Отзывы
Причины и этиологические факторы заболевания
Чаще всего реактивный артрит является следствием активации хламидийной инфекции, которая обычно обитает в мочеполовом тракте. Такое наблюдается у подростков. Кроме того, заболевание может провоцироваться кишечными микробами, что характерно для новорожденных, и патогенными агентами, которые вызывают ОРЗ.
К предрасполагающим факторам относится:
- Вакцинация, после которой отмечается временное снижение иммунитета и активация хронической инфекции в организме.
- Частое переохлаждение.
- Неправильное питание.
- Врожденный иммунодефицит.
- Травмы, растяжения.
- Хронические инфекционные болезни (тонзиллит, аденоиды).
- Наличие гена HLA-B27, некоторые белки которого имеют сходную структуру с хламидиями и кишечными микробами. Таким образом, иммунитет вырабатывает антитела не только против бактерий, но и собственных тканей.
Симптоматика
Разнообразие клинических симптомов зависит от причины артрита, силы иммунитета, а также тяжести сопутствующих заболеваний у детей.
Воспалительный очаг зачастую локализуется в суставах нижних конечностей (коленных, голеностопных). Тазобедренные поражаются крайне редко. Воспаление охватывает вначале один сустав (обычно на нижних конечностях), после чего распространяется вверх, поражая другие (симптом лестницы). При этом патологические изменения отмечаются с одной стороны. Не исключено поражение сухожилий в местах их крепления к костным структурам, где при пальпации появляется боль.
Родители должны обратить внимание, если спустя пару недель после диареи или дисфункции мочеиспускания у детей появляются следующие симптомы:
- болевые ощущения в суставах, крестцовой зоне;
- скованность в движениях по утрам;
- отечность и покраснение кожи над суставом;
- неярко выраженная хромота;
- дискомфорт в стопе, боль в пятке;
- отечность пальца;
- гипертермия над суставом.
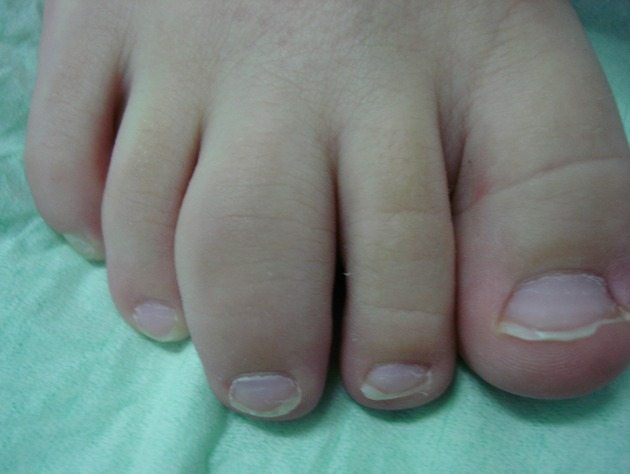
На кожных покровах появляются высыпания, которые особенно часто локализуются на ладонной и подошвенной областях. Помимо этого, отмечается ускоренное ороговение кожи, не сопровождающееся болевыми ощущениями. Также появляется узловая эритрема. Узелки формируются вследствие сосудистого поражения и воспаления подкожно-жировой клетчатки. Обычно они располагаются вблизи крупных суставов и проходят самостоятельно через пару недель. Ногтевые пластины могут изменять окраску. Они приобретают желтоватый оттенок и становятся ломкими. Ногти чаще всего поражаются на стопах.
На фоне реактивного артрита у детей воспаление охватывает также слизистые оболочки. Так, поражается конъюнктива и полость рта, где появляются эрозии. У ребенка часто диагностируется стоматит и глоссит.
Если причиной поражения суставов стали кишечные микробы, на первый план выходят симптомы поражения кишечника. Зачастую это проявляется нарушением его работы в виде диареи. В каловых массах содержится кровь и слизь. Кроме того, у детей может наблюдаться тошнота и болевые ощущения в правой половине живота, напоминающие клинику аппендицита.
Признаки артрита появляются спустя 1-3 недели после заражения. У ребенка регистрируется гипертермия до 39 градусов. На голенях локализуется узловая эритема.
Под действием инфекции дыхательных путей образуются узелки и проявляется лимфаденопатия. Лимфоузлы увеличиваются в объеме, воспаляются и становятся менее подвижными.
При прогрессировании инфекционного заболевания наблюдается:
- сердечно-сосудистые заболевания;
- переход восспалительного процесса на почки;
- дыхательная недостаточность, причиной которого является воспаление плевральной оболочки.
Кроме того, присутствуют признаки:
- гипертермия;
- ломота в теле;
- воспаление суставов;
- плохой аппетит;
- недомогание;
- капризность;
- снижение веса.
Клиническая картина артрита на фоне активации инфекции мочеполового тракта выражена довольно ярко. Уже через пару недель после заражения у ребенка отмечается гипертермия до 38,5 градусов. По мере прогрессирования заболевания воспаление распространяется на слизистую глаз с развитием конъюнктивита, а также мочеиспускательный канал.
Не исключено возникновение:
- простатита;
- цистита;
- баланита;
- вульвовагинита.
Реактивный артрит, обусловленный урогенитальной инфекцией, поражает связки и суставные сумки. Поражение со стороны кожных покровов представлено псориазом, трофическими язвами и кератодермией.
Поражение глаз протекает по типу:
- кератита;
- слепоты;
- ретинита;
- ретробульбарного неврита.
Ведущим признаком болезни является артрит. Его симптомы появляются спустя 4-6 недель после перенесенного уретрита.
Малыш ощущает боль, которая ограничивает его двигательную активность. Патологический процесс обычно локализуется в 4-5 суставах, если говорить о средней степени тяжести заболевания. Они увеличиваются в объеме за счет скопления жидкости в тканях и увеличивающегося отека. Кожные покровы над ними становятся гиперемированными, иногда с синеватым оттенком. Боль усиливается при движении, ночью и утром.
Методы диагностики
Заподозрить артрит у детей можно по появлению болевых ощущений в суставах через 2-3 недели после перенесенной инфекционной болезни. В большинстве случаев план обследования и лечения составляет ревматолог.
Первым делом доктор изучает жалобы и анамнез жизни ребенка, акцентируя внимание на перенесенных болезнях и наследственности. После объективного осмотра врач определяет спектр необходимых анализов и исследований.
- общеклиничсекий анализ крови;
- серологические исследования крови (для выявления антител к возбудителям);
- биохимия с проведением ревмопроб (АСЛО, СРБ, ревматоидный фактор, мочевая кислота, сиаловые кислоты);
- анализ мочи;
- мазки из уретры и влагалища, что необходимо для обнаружения инфекционных агентов;
- посев каловых масс (для выявления кишечной инфекции);
- пункция сустава с забором жидкости для подсчета числа лейкоцитов;
- анализ на наличие HLA-B27;
- рентгенологические исследования (для оценки степени тяжести повреждения суставов);
- УЗИ, магнитно-резонансная томография, необходимые для прицельного исследования суставных тканей;
- артроскопия (назначается редко, для забора биопсийного материала).
С помощью диагностических методов в тканях и суставной жидкости обнаруживается генетический материал возбудителей.
Лечение реактивного артрита
Перед тем как назначить лекарственные средства, врач внимательно изучает результаты лабораторной и инструментальной диагностики, указанные в истории болезни.
Лечебный план составляется с учетом:
- возраста ребенка;
- аллергической предрасположенности;
- тяжести болезни;
- наличия сопутствующих заболеваний.
Чтобы добиться желаемого результата, лечить реактивный артрит у детей следует комплексно. Так, медикаментозную терапию нужно комбинировать с физиотерапевтическими процедурами и народными средствами.
Лечебные мероприятия должны быть как местного действия, так и системного. Дозы препаратов устанавливаются исключительно врачом с учетом противопоказаний к медикаментам.
Учитывая результаты лабораторного исследования и вид патогенного возбудителя, врач назначает определенную группу антибактериальных препаратов:
- макролиды — Вильпрофен — разрешен с 5 лет, Ормакс — детям с массой тела более 10 кг, Клацид — с 6 месяцев;
- фторхинолоны — Ципрофлоксацин — с 5 лет;
- защищенные пенициллины — Амоксиклав — с рождения, Флемоксин — детям с массой тела свыше 40 кг.
Длительность терапии составляет 10-14 дней.
Учитывая аутоиммунное происхождение болезни, целесообразно использовать иммуносупрессоры, такие как Метотрексат (от 3-х лет) и Сульфасалазин (с 2-х лет). Они угнетают синтез антител и блокируют процесс поражения суставной ткани.
Длительность терапевтического курса составляет около двух месяцев с постепенным увеличением дозы лекарства. В лечении используются минимальные дозы медикаментов, позволяющие предупредить прогрессирование болезни.
Местно применяются мази и гели на основе нестероидных противовоспалительных средств (Ибупрофен — с 6 лет). Их назначение дает возможность уменьшить дозу системных медикаментов и ускорить выздоровление. Благодаря основным компонентам геля удается уменьшить отечность тканей, выраженность воспаления и гиперемию кожи. Кроме того, местное лечение направлено на снижение болевых ощущений и облегчение движений.
С помощью Димексида (разрешен с 12-ти лет) удается быстро доставить в очаг воспаления гормональные и нестероидные противовоспалительные средства. С этой целью следует сделать компресс на пару часов.
Для уменьшения болевых ощущений могут использоваться нестероидные противовоспалительные средства в форме растворов, а также таблетированном виде.
Выбор лекарства зависит от выраженности боли и возраста малыша. Так, до пяти лет зачастую рекомендуется Ибупрофен и медикаменты на основе парацетамола, например, Панадол (разрешен с 2-х месяцев). Они хорошо переносятся детьми, а побочные эффекты наблюдаются крайне редко.
В возрасте старше 12-ти лет врач назначает Нимесил или Мелоксикам. Последний имеет много хороших отзывов и чаще используется в лечении артрита.
При выраженной боли непродолжительным курсом могут назначаться гормональные средства (Гидрокортизон — с 12-ти лет). Они оказывают выраженное противовоспалительное и противоотечное действие, что позволяет не только замедлить прогрессирование болезни, но и уменьшить боль. Лекарства вводятся внутримышечно или внутрисуставно.
В острый период суставу требуется покой, поэтому лечебная физкультура назначается при ремиссии.
Основные ее задачи следующие:
- улучшение местного кровообращения;
- активация обменных процессов;
- уменьшение отечности тканей;
- укрепление окружающих мышц;
- восстановление хрящевой ткани;
- повышение гибкости связок;
- облегчение движений в пораженных суставах;
- поддержка работы сердечно-сосудистой системы;
- адаптация детского организма к нагрузкам.
Подбор упражнений должен осуществляться индивидуально. Длительное обездвиживание воспаленного сустава предрасполагает формированию контрактур и уменьшению его двигательной амплитуды.
Среди физиотерапевтических процедур наиболее эффективными считаются:
- магнитотерапия;
- лазерное воздействие;
- ультрафиолетовое облучение;
- электрофорез с гормональными препаратами;
- амплипульс;
- грязевые ванны;
- массаж.
Народные средства в качестве монотерапии использовать запрещается. Они назначаются исключительно в дополнение к основному лечению.
Вот несколько рецептов природных лекарств:
- Мазь можно приготовить на основе свиного жира с добавлением противовоспалительных компонентов, например, цветов конского каштана, портулака и окопника. Итак, соединяем растения с растительным маслом (или жиром) 1:1, варим полчаса и фильтруем. Теперь добавляем 50 мл меда, перемешиваем и втираем в пораженный сустав.
- Для внутреннего приема рекомендуется отвар. Для его приготовления достаточно варить 15 г портулака в воде объемом 240 мл 10 минут, после чего оставить на полчаса. Затем следует профильтровать лекарство и пить по 15 мл трижды/сутки.
- Для наружного применения рекомендуется настойка. Необходимо 50 г толокнянки залить водкой объемом 450 мл и оставить на две недели в затемненном уголке. Лекарство следует втирать в пораженный сустав.
Для приготовления народных средств следует использовать только те ингредиенты, которые не вызывают аллергии у ребенка.
Возможные осложнения и последствия
При отсутствии лечения артрит подвергается хронизации, что сопровождается развитием таких осложнений, как:
- атрофия мышц;
- плоскостопие;
- амилоидоз, при котором во внутренних органах накапливается атипичный белок;
- клапанные пороки сердца;
- миокардит, перикардит (воспаление сердечных оболочек);
- воспаление стенки аорты;
- гломерулонефрит, пиелонефрит;
- длительный субфебрилитет;
- суставная деструкция и деформация;
- скованность движений в позвоночнике;
- ювенильный спондилоартрит.
Прогноз и профилактика
В большинстве случаев при условии правильно подобранной терапии наступает выздоровление. Специфической профилактики реактивного артрита нет, однако, учитывая его природу происхождения, стоит выделить некоторые мероприятия.
К ним относится:
- своевременное лечение инфекционных заболеваний;
- полное обследование пары на этапе планирования зачатия ребенка;
- соблюдение личной гигиены;
- правильное питание (фрукты, овощи);
- процедуры закаливания;
- контроль активности хронических болезней;
- санация инфекционных очагов;
- прогулки на свежем воздухе.
Основа профилактики – укрепление иммунитета, что позволит противостоять инфекционным микроорганизмам.
Видео
О методах укрепления иммунитета подробно расскажет доктор Комаровский в видео, опубликованном на его канале.
Читайте также:


