Лучезапястный сустав костный возраст
В настоящее время определение костного возраста по рентгенограмме кисти имеет важное значение в диагностике большого количества патологий у детей. Как правило, оценка данного показателя осуществляется на основании изучения степени оссификации скелета. После получения результатов диагностики врач сравнивает их со специальными атласами. При этом в последних учитывается не только вес и рост ребенка, но и окружность груди, а также период полового созревания.
Показания
Врачи могут оформить направление на определение костного возраста по рентгенограмме кисти (фото снимка представлено ниже) при наличии подозрений на несоответствие физического развития пациента общепринятым нормам.
Во время исследования могут быть выявлены:
- Медленный рост.
- Патологии гипофиза.
- Заболевания гипоталамуса.
- Нарушение функционирования щитовидной железы.
- Карликовость.
- Досрочное половое созревание.
- Нарушение развития костных структур, возникшее на фоне течения патологий генетического характера (например, гиперплазии надпочечников или синдрома Шерешевского-Тернера).
На диагностику могут направить эндокринологи, ортопеды и педиатры. Они же и занимаются анализом костного возраста по рентгенограмме кисти.
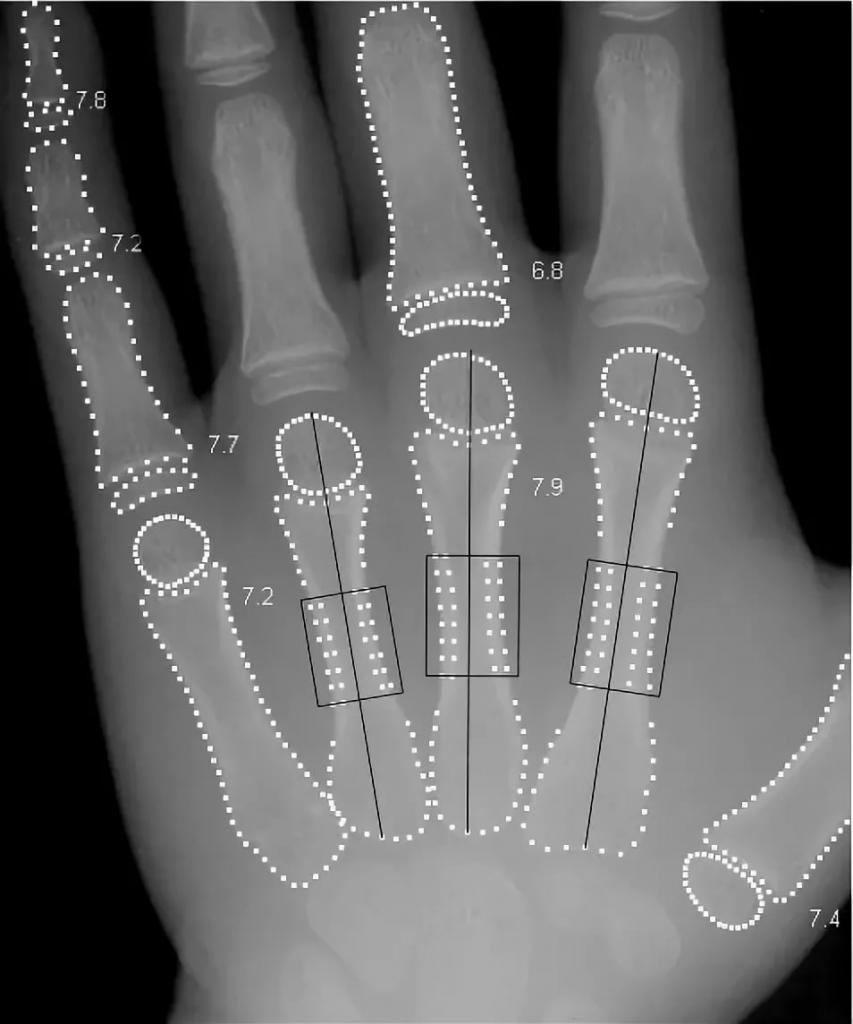
Диагностическая значимость
В течение последних нескольких десятков лет врачи все чаще сталкиваются с таким явлением, как акселерация. Под данным термином понимается ускорение физического развития. В связи с этим был разработан новый подход к оценке костного возраста по рентгенограмме кисти.
В настоящее время врачи могут выявить множество патологий, изучая конституцию и физиологическое состояние исследуемого человека. Для точного определения костного возраста по рентгенограмме кисти специалистам достаточно оценить следующие показатели: размер, степень оссификации, а также соотношение структур исследуемой зоны и дистального отдела предплечья.
Данный метод диагностики имеет огромную ценность. В процессе проведения исследования врач может установить, отстает ли костный возраст от биологического или, напротив, опережает его. Чаще всего на диагностику отправляют эндокринологи. Это обусловлено тем, что они могут подтвердить или исключить наличие множества патологий, только лишь изучив рентгенограмму кисти. Костный возраст отстает или опережает биологический вследствие развития в организме ребенка заболеваний хромосомного характера, церебрального и гипофизарного нанизма, опухолей надпочечников и пр. Кроме того, несоответствие показателей может произойти из-за нарушений половой дифференцировки.
Определение костного возраста по рентгенограмме кисти также позволяет осуществлять контроль лечения с помощью гормональных препаратов, особенно тех, которые назначаются с целью стимуляции роста.
Таким образом, исследование проводится не только с целью выявления различных патологий опорно-двигательного аппарата и органов эндокринной системы. С его помощью можно контролировать степень эффективности назначенного лечения и при необходимости своевременно вносить в него корректировки.
Алгоритм проведения
Методика стандартная и не имеет никаких специфических особенностей. Ребенок размещается на специальном выдвижном столе или стоит возле него. Врач предлагает положить на оборудование руку пациента таким образом, чтобы на снимке была четко видна кисть и лучезапястный сустав. После этого туловище ребенка закрывается защитными приспособлениями, не допускающими проникновения в организм рентгеновских лучей.
На завершающем этапе врач делает снимок. Изображение с заключением на следующий день передается лечащему врачу.
Интерпретация результатов
Только специалист может заниматься расшифровкой рентгенограммы кисти. Костный возраст определяется по многим критериям. Врач сравнивает полученные результаты со специальными атласами.
Важно знать только то, что если на снимке четко визуализируется сформированная сесамовидная кость пястно-фалангового сустава, это свидетельствует о гиперфункции половых желез. На фоне данного процесса у девочек начинается менструация, для мальчиков же характерны частые эпизоды поллюций. При оссификации сесамовидной кости чаще всего наблюдаются скачки роста. Длина тела ребенка значительно увеличивается за короткий промежуток времени. В этом случае принято говорить о преждевременном половом созревании. Если выработка гормона роста, напротив, замедленная, это свидетельствует о задержке развития.
При оценке результатов врач учитывает и возрастные, и половые особенности. Доказано, что женский скелет развивается намного быстрее мужского. При этом разница составляет примерно один-два года.
Для подтверждения или исключения патологий гипофиза может быть назначено рентгенологическое исследование турецкого седла. Во время диагностики могут быть выявлены различного рода заболевания и новообразования, которые и являются причиной ускоренного или, напротив, замедленного роста.
При скелетных дисплазиях и низкорослости, обусловленной генетически, задержка костного возраста не наблюдается или же она выражена незначительно.
Противопоказания
Исследование не назначается детям, возраст которых меньше 14 лет. Это обусловлено тем, что ионизирующее излучение негативным образом влияет на неокрепший организм. Определить костный возраст у малышей можно только при наличии серьезных показаний.
Кроме того, важно помнить о том, что исследование недопустимо проводить чаще, чем один раз в шесть месяцев. Это опять же объясняется вредным воздействием лучей.
В заключение
Определение костного возраста по рентгенограмме кисти - это крайне значимое исследование. На основании результатов диагностики врач может выявить патологии не только опорно-двигательного аппарата, но и органов эндокринной системы. Оценив степень оссификации, специалист может определить, соответствует ли костный возраст биологическому, а также узнать причину ускоренного или, напротив, замедленного роста ребенка. Единственным противопоказанием к исследованию является возраст менее 14 лет.
Впроцессе энхондрального костеобразования этого отдела костно-суставной системы могут быть выделены три периода:
— первый период — до появления первых центров оссификации анатомических образований, имеющих к моменту рождения хрящевое строение;
— второй период, продолжительностью в 12 лет— период окостенения эпифизов трубчатых костей предплечья и кисти и костей запястья;
— третий — завершающий — период синостозирования метаэпифизарных ростковых зон.
Возраст до 4 месяцев.Дистальные метаэпифизы костей предплечья и кости кисти сохраняют степень оссифицированности, достигнутую к концу внутриутробного развития. Хрящевое строение в этот период имеют эпифизы коротких трубчатых костей кисти и костей предплечья, а также все кости запястья.
С 4 месяцевдо 2 лет(рис. 19.42). Появляются центры оссификации двух костей запястья — головчатой и крючковидной — и ядро окостенения дистального эпифиза лучевой кости. Возрастной срок начала окостенения костей запяс-
Рис. 19.42.Рентгенограмма лучезапястного сустава (6 мес).
Центры оссификации прослеживаются только в головчатой и крючковидной костях. 1 — головчатая кость; 2 — крючковидная кость.
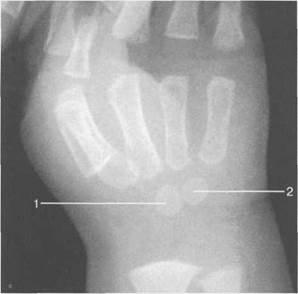
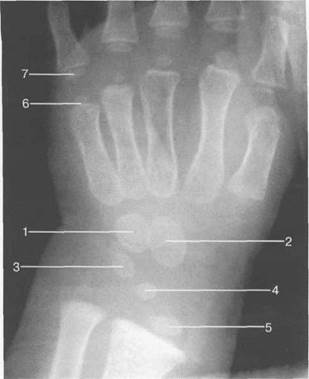
Рис. 19.43. Рентгенограмма лучезапястного сустава (3—4 года).
Ядра оссификации прослеживаются в: 1 — головчатой кости; 2 — крючковидной кости; 3 — трехграной кости; 4 — полулунной кости; 5 — дистальном эпифизе лучевой кости; 6 — эпифизах костей запястья; 7 — эпифизах проксимальных фаланг пальцев.
тья — 4 месяца, эпифиза лучевой кости — 9— 12 месяцев. В этот же период оссифицируют-ся метафизы коротких трубчатых костей кисти и костей предплечья.
Критерием правильности соотношений во всех названных суставах являются: при среднем положении пальцев — расположение обоих (медиального и латерального) краев метафиза ди-стальной кости на уровне одноименных краев метафиза проксимальной кости; при лучевом или локтевом отклонении пальцев — совпадение краев метафизов сочленяющихся костей только на одной стороне, на той, в которую отклонен палец (при лучевом отклонении — совпадение лучевых краев метафизов, при локтевом отклонении — локтевых краев).
В 3 годапоявляется центр оссификации третьей кости запястья — трехгранной.
В 4 годаначинает окостеневать полулунная кость запястья (рис. 19.43, 19.44).
С 4,5 до7 лет основным проявлением энхон-дрального костеобразования лучезапястного сустава и кисти является начало окостенения трех костей запястья — ладьевидной, трапециевидной костей и кости-трапеции. Начало их око-
Рис. 19.44. Рентгенограмма лучезапястного сустава (4,5 года— 5 лет).
1 — эпифиз основания 1-й пястной кости.
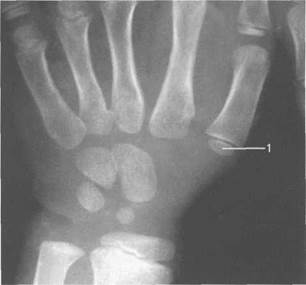
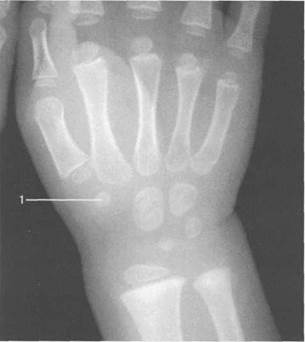
Рис. 19.45. Рентгенограмма лучезапястного сустава (6 лет).
1— ядро оссификации кости-трапеции.
стенения не имеет таких точных возрастных сроков, как четырех упомянутых выше костей запястья. Можно лишь отметить, что в большинстве случаев наблюдается следующая последовательность появления центров оссификации в них: сначала центр оссификации кости трапеции, затем ладьевидной кости и в последнюю очередь — трапециевидной (рис. 19.45, 19.46).
Хрящевое строение к 7 годам сохраняют: краевые отделы костей запястья, верхушка шиловидного отростка лучевой кости и головка локтевой кости вместе с шиловидным отростком.
В 8—9 лет основным проявлением энхон-дрального костеобразования в течение рассматриваемого периода является окостенение головки локтевой кости. Первой стадией этого процесса является появление центра оссификации хрящевой модели собственно головки (рис. 19.47). Параллельно в течение нескольких месяцев появляется ядро окосте-
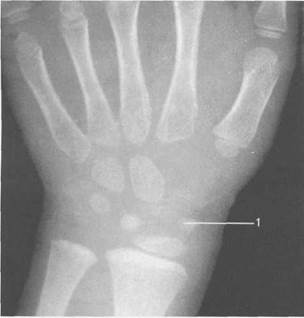
Рис. 19.46. Рентгенограмма лучезапястного сустава (6-7 лет).
1 — ядро оссификации ладьевидной кости.
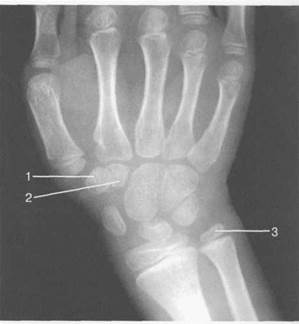
Рис. 19.47. Рентгенограмма лучезапястного сустава (8-9 лет).
1 — кость-трапеция; 2 — трапециевидная кость; 3 — эпифиз локтевой кости.
Рис. 19.48. Рентгенограмма лучезапястного сустава (10-11лет).
1 —бугорок эпифиза локтевой кости (шиловидный отросток).
нения шиловидного отростка. Окостенение большей части головки локтевой кости и слияние с ней шиловидного отростка происходит в среднем в 9 лет. Параллельно с окостенением головки локтевой кости нарастает степень оссифицированности костей запястья, вплоть до полного окостенения, наступающего к 10 годам. Хрящевое строение к концу рассматриваемого возрастного периода сохраняют: гороховидная кость запястья, небольшая часть головки локтевой кости, се-самовидная кость первого пястно-фалангового сустава и метаэпифизарные ростковые зоны коротких трубчатых костей кисти и костей предплечья.
В 10 лет появляется центр оссификации гороховидной кости запястья.
В этом возрасте возможен анализ всех рентгенологических показателей анатомического строения лучезапястного сустава и кисти (рис. 19.48).

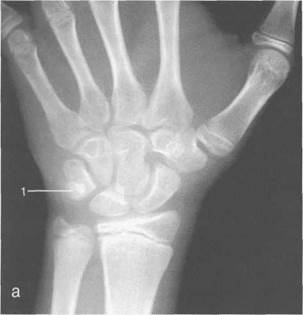
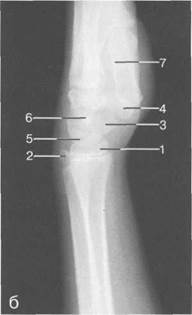
Рис. 19.49. Рентгенограмма лучезапястного сустава (12—13лет).
а — ладонная проекция: 1 — гороховидная кость.
б — боковая проекция: 1 — эпифиз лучевой кости; 2 — шиловидный отросток и эпифиз локтевой кости;
3 — ладьевидная кость; 4 — кость-трапеция; 5 — полулунная кость; 6 — головчатая кость; 7 — I пястная
Возраст 12—14 лет соответствует завершающей стадии постнатального формирования лу-чезапястного сустава и скелета кисти (рис. 19.49). Показателем наступления этой стадии служат окостенение сесамовидной кости пястно-фалангового сустава I пальца (в возрасте 12 лет) и наступление синостоза метаэпифизарной ростковой зоны I пястной кости (среднестатистический возрастной срок — 14 лет). Синостоз этой ростковой зоны наступает раньше синостоза метаэпифизарных и апофизарных ростковых зон всех других костей скелета и считается признаком наступающего прекращения роста костей.
Рентгенологическому анализу доступны все без исключения рентгенологические показатели анатомического строения данного отдела костно-суставной системы.
Особенности процедуры
Для грамотного определения костного возраста в медицине есть несколько основных методик, которые учитывают возникновение эпифизов или конечных отделов трубчатой кости, этапы развития данного процесса (зоны роста), слияние эпифизов и метафизов, образование синостозов или костных соединений. Поскольку в кистях рук присутствует большое число ядер окостенения и костной растущей ткани или эпифизарных участков, костный возраст очень часто определяется именно по исследованию кистей.
- Особенности процедуры
- Показания и противопоказания для диагностики
- Методики и результаты проведения исследований
Обычно у детей норма доли хрящевой ткани значительно выше в скелете, чем у взрослых. Так, например, новорожденные имеют хрящевую ткань в большинстве костей в скелете – эпифизы пяточной кости, большеберцовой, бедренной, таранной, кубовидной, губчатой на кисти, а также позвонков – состоят из хрящевой ткани и лишь опираются на точки окостенения. При развитии и росте организма хрящевая ткань замещается костной в определенной природой последовательности.
Показания и противопоказания для диагностики
Основными показаниями для проведения исследования по определению костного возраста ребенка выступают различные нарушения в его физическом развитии, замедленный рост, болезни гипофиза, щитовидной железы и гипоталамуса. При этом проблемой занимаются такие специалисты, как эндокринологи, педиатры, ортопеды, отправляя пациента на рентгенологическое обследование в любом медицинском учреждении, где есть рентген-аппарат.
- синдром Шерешевского-Тернера;
- врожденная гиперплазия надпочечников.
Среди основных противопоказаний к проведению исследования по определению костного возраста ребенка врачи выделяют возраст до 14 лет, когда подобную процедуру можно проводить исключительно по рекомендации лечащего врача. Также нельзя повторять данное обследование чаще, чем один раз в полгода, из-за сильного рентгеновского излучения, которое вредно для неокрепшего организма. При этом важно помнить, что какой-либо специализированной подготовки к исследованию пациенту проводить не нужно.
Методики и результаты проведения исследований
Чтобы правильно определить костный возраст пациента чаще других используются рентгенограммы лучезапястного сустава и кисти. При проведении исследования специалист анализирует и сравнивает ту картину, которую он видит на рентгене, с данными, которые признаны нормой в данной возрастной группе.
При диагностируемых и возможных патологиях гипофиза физическое развитие в значительной степени отстает от реальных возрастных показателей ребенка. Такое отставание может иногда достигать и двух лет. А вот при диагностировании скелетной дисплазии либо низкорослости, обусловленной генетически, задержка костного роста обычно отсутствует либо выражена минимальными показателями.
Также при проведении диагностики скелета человека важно помнить, что у него существуют не только возрастные, но и половые особенности. Так, например, женский скелет развивается значительно, иногда на 1-2 года, быстрее мужского. Такие особенности окостенения, которые зависят от половых признаков, проявляют себя с первого года жизни ребенка.
Таким образом, на основании данных рентгена можно судить о стадии полового созревания, на которой в момент обследования находится пациент. По возникновении сесамовидной кости пястно-фалангового сустава можно судить о повышенной функции половых желез в организме, при окостенении пястной кости у девочек начинаются менструальные циклы, а у мальчиков – регулярные поллюции.
- Почему нельзя самостоятельно садиться на диету
- 21 совет, как не купить несвежий продукт
- Как сохранить свежесть овощей и фруктов: простые уловки
- Чем перебить тягу к сладкому: 7 неожиданных продуктов
- Ученые заявили, что молодость можно продлить
При этом наблюдается скачок роста, когда длина тела очень резко увеличивается в короткий промежуток времени. При преждевременном половом созревании можно говорить о развитии процесса зрелости костей, а при уменьшенном синтезировании гормона роста или гипофизарном нанизме – о его замедлении.
При исследовании с использованием рентгенографии костей черепа выявляется патологическое состояние турецкого седла, что говорит о эндокринных заболеваниях. Гипофизарный нанизм характеризуется уменьшением размеров седла, при новообразованиях в гипофизе истончаются его стенки, расширяется вход и возникают места обызвествления. При наличии внутричерепной опухоли, которая происходит из гипофизных клеток, – краниофарингиомы – расходятся черепные швы и возникают вдавленности с внутренней стороны черепной коробки ребенка.
Любые результаты рентгенографии обязательно необходимо предоставить специалисту, который направил пациента на анализ, чтобы он смог своевременно диагностировать заболевание и назначить эффективную терапию.
Специальность: врач педиатр, инфекционист, аллерголог-иммунолог .
Общий стаж: 7 лет .
Образование: 2010, СибГМУ, педиатрический, педиатрия .
Опыт работы инфекционистом более 3 лет.

- Строение сустава
- Функция сочленения
- Методы оценки состояния соединения
- Что такое костный возраст и как его определяют
- Возможные заболевания
Лучезапястный сустав – один из составляющих кистевого сустава, который принимает участие в двигательной активности кисти руки. Кистевой сустав является не анатомическим понятием, а скорее функциональным. Клиницисты выделяют его в связи с общей и очень важной функцией – разнообразные движения кисти как самого сложно устроенного отдела верхней конечности человека.
Кистевой сустав обеспечивает подвижность кисти во всех необходимых направлениях. Состоит данная анатомо-функциональная единица из таких отдельных суставов:
- лучезапястный (между предплечьем и 1-вым рядом запястных костей);
- среднезапястный (между косточками 1-ого и 2-ого ряда запястья);
- межзапястные (между отдельными запястными косточками);
- запястно-пястный (между косточками 2-ого ряда запястья и проксимальными головками пястных костей).
В этой статье мы рассмотрим особенности именно лучезапястного сустава.
Строение сустава
В процессе эволюции человека и приобретения способности к пронации (вращательный тип движения конечности вовнутрь) и супинации (вращательный тип движения руки кнаружи) появляется дополнительный сустав между дистальными концами лучевой и локтевой кости (дистальный лучелоктевой), который вместе с проксимальным одноименным сочленением образует единую систему для вращения предплечья вокруг вертикальной оси. Это позволяет человеку осуществлять движения с наибольшей амплитудой вращения предплечья среди всех живых существ.
В связи с этим в строении лучезапястного сустава появляются некоторые изменения, которые и позволили человеку получить такой объем движений в этом сочленении. Дистальный эпифиз лучевой кости достигает своего максимального развития, тем временем, как дистальный конец локтевой кости уже не принимает непосредственного участия в формировании сустава, а только посредством суставного диска.
Суставной диск – это волокнисто-хрящевая пластинка треугольной формы, которая берет начало от дистального эпифиза локтевой кости и дополняет суставную впадину проксимальной части лучезапястного сустава. Эта хрящевая пластинка делает суставную поверхность конгруэнтной, то есть помогает добиться полного взаимного соответствия суставных поверхностей костей, которые соединяются между собой.
Лучезапястный сустав состоит из 2-х суставных поверхностей:
- проксимальной – лучевая кость и хрящевой диск локтевой;
- дистальной – проксимальными поверхностями мелких костей первого ряда запястья (ладьевидная, полулунная, треугольная, которые соединены между собой отдельными связочными волокнами).
Соединение покрыто тонкой капсулой (особенно по задней поверхности), прикрепляется к костной ткани по краям костей, которые образуют сочленение.
Укреплен лучезапястный сустав связками:
- Лучевая коллатеральная – натянута между шиловидным отростком луча и ладьевидной косточкой. Ограничивает чрезмерное приведение кисти.
- Локтевая коллатеральная – натянута между шиловидным отростком локтевой кости и треугольной, частично гороховидной косточками запястья. Предупреждает чрезмерное отведение кисти руки.
- Ладонная локтезапястная – начинается от суставного диска и шиловидного отростка локтевой кости, спускается вниз и внутрь, прикрепляется к треугольной, полулунной и головчатой кости. Эта связка укрепляет не только лучезапястной сустав, но и среднезапястной.
- Тыльная лучезапястная – берет начало от тыльной стороны дистального эпифиза луча, идет по направлению к запястью и крепится к тыльной стороне полулунной, ладьевидной и треугольной кости. Предупреждает высокоамплитудное сгибание кисти руки.
- Ладонная лучезапястная – находится между шиловидным отростком луча, опускается вниз и в середину, прикрепляется к костям 1-го и 2-го ряда запястья.
- Межкостные связки – соединяют отдельные косточки 1-го ряда запястья.

Анатомия лучезапястного сустава обеспечила ему следующие особенности:
- сочленение по своему строению сложное, его образуют больше 2-х суставных поверхностей;
- соединение комплексное – содержит внутри суставной капсулы дополнительные хрящевые элементы для конгруэнтности (в данном случае это треугольный суставной диск);
- по форме относится к эллипсовидным – состоит из поверхностей костей, которые представляют собой отрезки эллипса (одна поверхность выпуклая, а вторая вогнутая).
Функция сочленения
Эллипсовидная форма сустава позволяет выполнять движения вокруг 2-х осей: вокруг фронтальной (сгибание и разгибание) и сагиттальной (приведение и отведение).
Некоторые клиницисты утверждают, что в этом суставе существуют движения кругового типа. Но такой тип двигательной активности возможен, благодаря сложению последовательных движений вокруг указанных 2-х осей в лучезапястном, среднезапястном, межзапястных и запястно-пястном суставах. При этом пальцы кистей описывают круг.
В области лучезапястного сустава проходят несколько важных анатомических образований – каналы. В них проходят кровеносные сосуды и нервы к тканям кистей рук. Любые заболевания или травмы этой анатомической зоны грозят их повреждением и потерей тонкой функции рук.
Здесь проходит 3 канала:
- Локтевой – содержит одноименные артерию, нерв и вены.
- Лучевой – содержит одноименную артерию и сухожилие лучевой мышцы-сгибателя запястья.
- Запястный – содержит срединный нерв и артерию, а также сухожилия мышц-сгибателей пальцев рук.
Методы оценки состояния соединения
Исследование лучезапястного сустава начинают со сбора анамнеза, осмотра и пальпации сочленения. Кости и другие анатомические ориентиры в этой зоне очень хорошо прощупываются, а их изменение или исчезновение может указывать на патологию.
При осмотре области сустава обращают внимание на его ладонную, тыльную и боковые поверхности. Оценивают цвет кожного покрова, сохранность рисунка кожи, величину сочленения, его конфигурацию. Особого внимания заслуживает оценка анатомических ориентиров: выступов костей, складочек, ямок, сухожилий, ладонного апоневроза, состояния мышц кисти и пальцев.
Левый и правый сустав рассматривают одновременно, чтобы выявить отличия между ними. Изменение цвета кожи, отечность, исчезновение анатомических ориентиров, появление других ямок, складок, бугорков, боли при пальпации и движениях, ограничение подвижности говорят о развитии патологии этого сочленения и требуют более детальной и точной диагностики.
Большое значение в диагностике повреждений и заболеваний данного сочленения имеет рентгенография. Снимки выполняют в нескольких проекциях, при необходимости. В некоторых случаях врач дополнительно может назначить УЗИ, компьютерную, магнитно-резонансную томографию сустава, его диагностическую пункцию, биопсию капсулы и даже артроскопию.
Что такое костный возраст и как его определяют
Скелет лучезапястного сустава и других костей кистей рук является самым удобным и объективным объектом для определения костного возраста человека.
Костный возраст позволяет определить биологический возраст человека и выявить его отличия от паспортного. То есть этот метод диагностики позволит определить зрелость организма, отставание в физическом развитие и ряд наследственных патологий, которые характеризируются ранним окостенением зоны роста костей, что приводит к нарушению физического развития человека.
Рентгенограмма кистей рук позволит увидеть ядра окостенения и эпифизарные зоны (роста костей), оценить их состояние, согласно возрасту, спрогнозировать возможные отклонения или выявить уже существующие.
Существует несколько методик, которые помогут определить биологический возраст ребенка. Для его определения полученные рентгенограммы сравнивают с принятыми нормативами костного созревания с помощью специально разработанных рентгенологических таблиц.
Возможные заболевания
Существует немало заболеваний и повреждений, которые могут нарушать функцию лучезапястного сочленения и кисти руки, соответственно. Коротко рассмотрим самые распространенные.
Очень часто пороки развития компонентов сочленения выявляются случайно, так как не сопровождаются значимыми функциональными ограничениями. Чаще всего приходится встречать конкресценции (слияния) отдельный мелких костей запястья между собой, что несколько ограничивает амплитуду движений в сочленении.
Также можно встретить гипоплазию или аплазию (недоразвитие и полное отсутствие) некоторых костей или их отдельных элементов. Такой порок вызывает, наоборот, избыточную подвижность в лучезапястном сочленении. У некоторых людей можно выявить дополнительные кости запястья.
Врожденные вывихи и подвывихи в сочленении могут значительно нарушать функцию кисти, но они встречаются очень редко и подлежат оперативному лечению.
Чаще всего приходится сталкиваться с ушибом, кровоизлиянием в околосуставные ткани или гемартрозом лучезапястного сустава. Прогноз при такой травме благоприятный. Она хорошо поддается консервативной терапии.
Вывихи кисти встречаются довольно редко, как правило, они сочетаются с переломом лучевой кости или ее шиловидного отростка. Лечение вывихов консервативное. В случае невправимых или застарелых вывихов может назначаться хирургическая операция.
Среди внутрисуставных переломов на первом месте находится перелом дистального эпифиза луча или его перелом в типичном месте (перелом Коллиса). Часто такая травма протекает одновременно с повреждением головки локтевой кости, ее шиловидного отростка и суставного диска.
Воспаление лучезапястного сустава могут вызывать несколько причинных факторов. Встречаются гнойные инфекционные артриты как результат занесения патогенных микроорганизмов непосредственно в суставную полость при ранении или с током крови при септицемии.
Среди хронических артритов лучезапястного сустава нужно отметить ревматоидный артрит, воспаление сочленения при бруцеллезе, туберкулезе и реактивный артрит.
Деформирующий остеоартроз возникает вследствие заболеваний или травм в прошлом лучезапястного сочленения. Встречается сравнительно редко. Пациенты жалуются на боль и хруст в соединении при движении. Если патология прогрессирует, то развивается тугоподвижность, деформация сустава, но они слабо выражены и не сопровождаются значительным ограничением функции кисти.
Это асептический некроз полулунной и ладьевидной костей. Встречается довольно часто. Пациенты жалуются на боль, которая усиливается при движениях, незначительный отек области сочленения. На тыльной поверхности сустава можно выявить болезненность при пальпации. Движения становятся ограниченными, иногда человек даже не может сжать руку в кулак. Диагноз устанавливают с помощью рентгенографии. Лечение может быть консервативным с длительной иммобилизацией или хирургическим с эндопротезированием разрушенных костей.
Среди самых частых заболеваний мягких тканей лучезапястного сустава приходится сталкиваться со следующими:
- гигрома,
- периартроз,
- стенозирующий лигаментит,
- тендиниты,
- тендовагиниты,
- бурсит.
Нельзя забывать и о том, что в области лучезапястного сустава могут развиваться доброкачественные и злокачественные опухоли, например, остеома, остеосаркома, хондрома и пр. Поэтому при появлении любых неприятных ощущений в этой зоне, а также других патологических признаков необходимо обязательно обратиться за медицинской помощью. Только так можно сохранить здоровье и функцию кистей рук.
Читайте также:


