Лимфаденит и боль в суставах
Если идут воспалительные заболевания суставов, то знайте, что в суставах нечему воспаляться. Костно- мышечная система - сложный механизм
Сколиоз - это не состояние позвоночника, это состояние костей таза, как фундамента, а он должен быть ровным.
На ногах пять пальцев, у которых пять косточек. Когда человек переносит всю тяжесть тела на одну ногу (70 кг.), то стопа сильно прогибается.
Для того, чтобы человек не упал, на стопе образуется треугольник, и большой палец разворачивается. Косточка большого пальца начинает выступать, а человек думает, что выросла косточка. Потом вырастает хрящ, уплотнение, начинает болеть. Это называется поперечное плоскостопие.
- У кого косточка на правой ноге, значит правая нога короче, если на левой, то короче левая.
- Если на двух, то человек сначала стоял на правой, потом она начала болеть, и он перешёл на левую.
Поэтому сначала возникает на одной ноге, а потом на другой.
Если у ребёнка плоскостопие, то у него смещены кости таза. Если он стаптывает обувь, припадает, стоит на носочках, “кривит на пяточку”, т.е. правой ногой нормально загребает, а левой зачерпывает, косолапит, то во всех этих случаях надо смотреть фундамент костей таза, который должен быть расположен в горизонтальной плоскости.
Выровнять кости таза можно только гимнастикой и мануальной терапией, потому что это травма, это смещение. Если вы прыгаете с автобуса на правую ногу с сумкой в 10 кг., то в момент прыжка сустав соскакивает.
Голова человека всегда стремиться принять перпендикулярное положение к плечам. Шея должна быть расположена на 90 градусов к плечам, чтобы через 7 отверстий смогла уйти кровь от головного мозга.
Вы можете посмотреть на фотографиях, как расположена ваша голова. У всех имеется наклон влево или вправо. Это значат, что мышцы слабые, и неправильное расположение позвоночника. Для этого надо делать зарядку, периодически проверять свой позвоночник.
У китайцев все виды гимнастики направлены на восстановление позвоночника. У нас гимнастика разрушающая. Нельзя больному остеохондрозом крутить головой, наклоняться вперёд, а нужно укреплять спину.
А как лечат больных сколиозом детей в стационарах? На них надевают корсеты, и за полгода позвоночник выравнивается. Но им не вправляют кости таза. И когда ребёнок через полгода снимает корсет, из-за того, что одна нога короче другой, его сколиоз из первой степени превращается в четвертую. Им присоединяют холодные, платиновые пластины прямо к позвонкам, с которыми нельзя выйти на улицу, они лопаются от напряжения, потому что одна нога короче другой. Вот так и возникают сколиозные дети.
Чем опасен сколиоз? Во-первых, у девочки родится ребёнок с нарушением мозгового кровоснабжения, потому что ребёнок выходит винтом.
Во-вторых, снашиваются диски. Если они сносятся - восстановить их будет очень трудно, т.к. хрящевая ткань не очень крепкая, а при отсутствии серы, она разрушается.
Если идут воспалительные заболевания суставов, то знайте, что в суставах нечему воспаляться. Сустав это две кости, там больше ничего нет. Все заболевания - это заболевания лимфатической системы.
С другой стороны коленного сустава находится лимфоузел. Если в организме есть бактерии, такие как стрептококк, хламидии, кандида, значит этот узел затромбировался, и жидкость перестаёт оттекать и накапливается в суставе, повышается температура. Поэтому, заболевание суставов - это заболевание лимфы.
Все заболевания суставов (кроме травм) - это наличие в них бактерий или других паразитов.
Артроз - это вторая стадия артрита.
Если в организме долго живут бактерии (1 год, 2, 3, 10), возникает лимфатическая фильтрация, сюда приходят лейкоциты. Потом это всё уходит, но лейкоциты поработали, они источили хрящ. Стрептококк погиб вместе с хрящом. Возникает деформирующий артроз с отложением солей.
Суставная жидкость должна быть идеально чистая, сопливая, мокрая, она не должна быть сухая, в ней не должно быть прожилок, бактерий, грибов. Определить качество суставной жидкости можно по ногтям.

Ногти должны быть прозрачные, твёрдые, без поперечной и продольной исчерченности. Если ногти рифлёные, то в суставной жидкости есть крупинки. Ноготь - это застывшая внутрисуставная жидкость.
У нас пять сухожильных влагалищ, по которым расположены сухожилья, и пять ногтей. Эта жидкость должна где-то найти выход. Каждый день сюда поступает по миллиметру жидкости. Эти застывшие капельки жидкости проходят через две косточки и в связи с этим растут ногти.
По ногтям можно полностью определить состояние человека.
Если на ногтях грибок, то он не на ногтях, он внутри суставной жидкости. Лечить надо не ногти. Новые ногти будут такие же порченные, как и те, что человек снял.
Если ногти слоятся, то идёт глубокое нарушение минерального обмена плюс остатки грибков. Расслоение ногтей - это расслоение фракции внутрисуставной жидкости. Это может произойти в результате какого-то бактериального агента, например, хламидиоза. Для восстановления минерального обмена необходимо пополнить запасы серы, йода, цинка, селена, лецитина и биотина, кальция и фосфора. Если долго пить коралловый кальций, то ногти будут очень хорошие.
Если на ногтях есть белые точки, то это хлопья белков. А значит нарушение белкового обмена, т.к. белки не перевариваются и белковые молекулы находятся внутри суставной жидкости. Потом могут возникнуть заболевания суставов обменного характера.
Если на ногтях бугры - это показатель шейного остеохондроза. Жидкость течёт равномерно и на ноготь выходит равномерно. Если человек спит, и у него немеют руки, то в этот момент жидкость не течёт. Получается так, то течёт, то не течёт, и ноготь получается волнистый.
Кости черепа
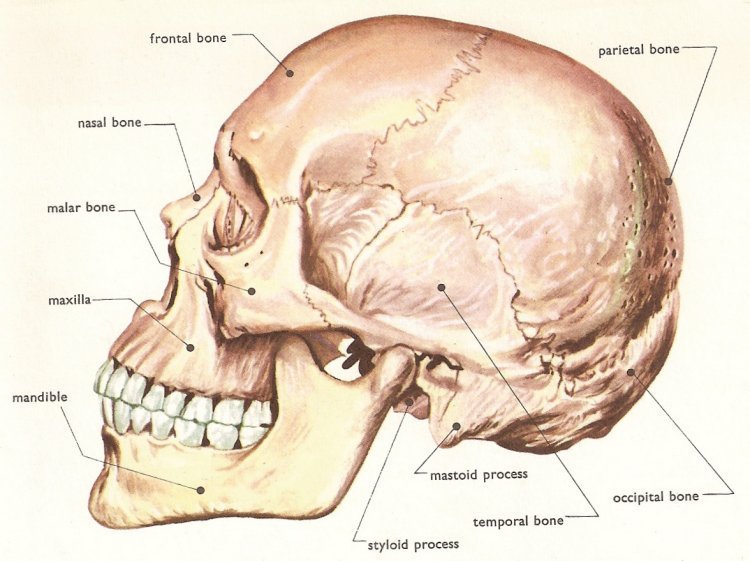
У нас 8 костей черепа, соединённых парно. Кости черепа двигаются с рождения и до последних дней жизни. Они должны быть абсолютно симметричны.
Парамемагнум (большое затылочное отверстие) не должен ничего касаться, туда уходит спинной мозг.
Если у мамы кривой таз, то у ребёнка сдвигаются кости черепа, парамемагнум сдвигается и возникает детский церебральный паралич. Может быть косоглазие, потеря слуха.
Кости черепа вправляются с первого до последнего дня жизни. Существуют народные целители, бабки, врачи, которые умеют вправлять кости черепа. Ищите специалистов, потому что, если кости черепа кривые, то постепенно сядет зрение, потеряется слух. Человек смотрит не глазами, а затылочными буграми.
Очень важно, чтобы кровоснабжение затылочных частей было хорошее. Всё, что связано с шумом в ушах, головокружением, с носовыми кровотечениями - все это идёт от подвывихов шейных позвонков, смещения костей черепа.
Если лопаются сосуды в глазах, то это шейный сколиоз, внутричерепная гипертензия. Позвоночник рихтовать надо с фундамента, с костей таза. Кости таза не должны болеть, крестец не должен болеть, копчик должен быть правильно выставлен.
Есть люди, которые правят копчики. Если человек упал или был перелом копчика, или другая патология, такая что он не может сесть, то надо копчик вправлять прямо через прямую кишку.
Если у ребёнка косоглазие, кривые зубы, то это кости черепа.
Деформированные кости могут передаваться по наследству. Особенно зубы. Сколиоз по наследству не передаётся. По наследству передаются лицо и зубы, челюсти. Передаётся внешний вид, внутреннее строение, но на заболевание.
У каждого свой личный сколиоз из-за слабости связочного аппарата, из-за того, что человек не правильно спит, сидит, работает, не правильно носит тяжести.
Мы об этом почти ничего не знаем. На Востоке всё делают правильно. У них нет сколиоза. Китайцы удивительно прямые. У них врачей по суставам очень мало. Они питаются правильно, доброжелательны, делают зарядку. Едят свежую продукцию, рыбу не морозят.
У нас в стране нет гимнастики. Есть бодибилдинг, аэробика, но нет гимнастики. У нас нет противопаразитарных программ, психологии. У нас есть медицина такая, которая не нужна.
С питанием у нас тоже проблемы. Если в Японии 50 видов салатов, то у нас один, и то китайский. Они едят сельдерей. В ресторанах у них подают проростки сои, пшеницы. Мясо у них отвратительное, но зато много овощей.
Страна вышла на новые технологии. В каждом дворе у них стоит тренажёр, и люди занимаются. У них везде лозунги: все для человека. И там действительно, все для человека.
Во времена Ивана Грозного нас было 245 млн. и их столько же, а сейчас их 1 млрд. 345 млн., а нас 146 млн. Мы вымерли, а они размножились. Трудно сказать, что там происходит, но технология питания там совсем другая. Никаких шипучих напитков там нет. Они могут находиться в бане целый день. В Китае 20 видов массажа.
Там всё очень дёшево. Работают они с утра до ночи. Но те, кто подметают, одеты в белые перчатки и респираторы. И что самое главное, все улыбаются. Нам китайцев никогда не догнать. опубликовано econet.ru
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
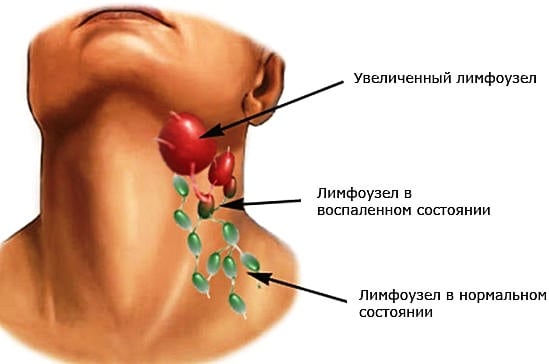
Шейные лимфоузлы увеличиваются в размерах и болят, если в них проникают инфекционные агенты (вирусы, бактерии) или опухолевые клетки. Такие симптомы указывают на развитие системных воспалительных патологий или формирование новообразования. Реже боль становится одним из клинических проявлений самостоятельного заболевания лимфатической системы. Необходимо установить причину увеличения лимфоузлов даже при изменении их размеров на фоне респираторной инфекции. Эти процессы могут быть не взаимосвязаны, и только своевременное проведение терапии помогает сохранить здоровье взрослого или ребенка.
При выставлении диагноза врач учитывает результаты биохимических исследований, в том числе биопсии. В лечении используются консервативные методы. В зависимости от разновидности инфекционных агентов, пациентам назначают антибиотики, противовирусные средства, спазмолитики, НПВС. Терапией системных воспалительных патологий суставов занимается ревматолог.
Почему лимфоузлы воспаляются и болят
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.

Независимо от того, болит лимфоузел на шее слева или справа, характер развития воспалительного процесса одинаков:
- инфекционные или аллергические агенты проникают в лимфатические сосуды и потоком лимфы доставляются в ближайший лимфоузел;
- в лимфатическом узле с ними в контакт вступают резко активизирующиеся лимфоциты;
- для уничтожения чужеродных белков требуется большое количество лимфоцитов, поэтому они начинают усиленно воспроизводиться;
- повышенная концентрация лимфоцитов и становится причиной опухания лимфоузлов.
Активизированные лимфоциты проникают в кровеносное русло, инициируя мощный иммунный ответ на вторжение патогенных микроорганизмов. В лимфоузел начинают мигрировать другие клетки иммунной системы, например, лейкоциты и макрофаги, усиливающие выраженность припухлости узла. А его болезненность возникает в результате развития воспалительного процесса. В мигрирующих клетках иммунной системы содержится высокая концентрация биоактивных веществ. Это медиаторы боли, воспаления, лихорадочного состояния простагландины, гистамин и серотонин. После разрушения клеточных структур они высвобождаются в рядом расположенные ткани и раздражают чувствительные нервные окончания. На нервные корешки воздействуют токсичные продукты воспалительного распада тканей, вещества, выделяемые болезнетворными бактериями в процессе роста и активного размножения.
Причины и провоцирующие факторы
Воспаление шейных узлов (лимфаденит) может быть спровоцирован неспецифическими микроорганизмами — стафилококками, протеем, клостридиями, синегнойными и кишечными палочками. Нередко причиной патологии становится проникновение в узлы специфических инфекционных агентов. Это микобактерии туберкулеза, бледные трепонемы, гонококки, возбудители туляремии, бруцеллеза, грибки актиномицеты. Лимфатические узлы у детей до 3 лет часто воспаляются при следующих заболеваниях:
- краснуха;
- скарлатина;
- бронхит;
- острый тонзиллит;
- трахеит;
- бронхиолит;
- инфекционный мононуклеоз.
Боль в шейных лимфоузлах нередко становится последствием вакцинации БЦЖ (прививка от туберкулеза). Этот симптом лимфаденита проявляется и при лакунарной ангине, сопровождающейся гнойным воспалением миндалин, а также при гистиоплазмозе, кокцидомикозе. Отоларингологи выставляют первичный диагноз, учитывая болезненность в определенных лимфоузлах:
- задние шейные: сформировавшиеся карбункулы, фурункулы, флегмоны в затылочной области, инфицирование патогенными грибками, в том числе стригущий лишай;
- расположенные в нижней задней части уха: острые или хронические воспаления слуховых проходов, мастоидит, гнойные процессы кожных покровов;
- околоушные: отиты, фурункулез, карбункулез, расположенные в области висков, воспаление мягкотканных структур;
- передние шейные: гнойники на подбородке, активизация герпесвирусов, стоматиты любого генеза, пульпит, киста в корне зуба, воспаление десен, остеомиелит нижнечелюстной, туберкулез, гипотиреоз, гипертиреоз.
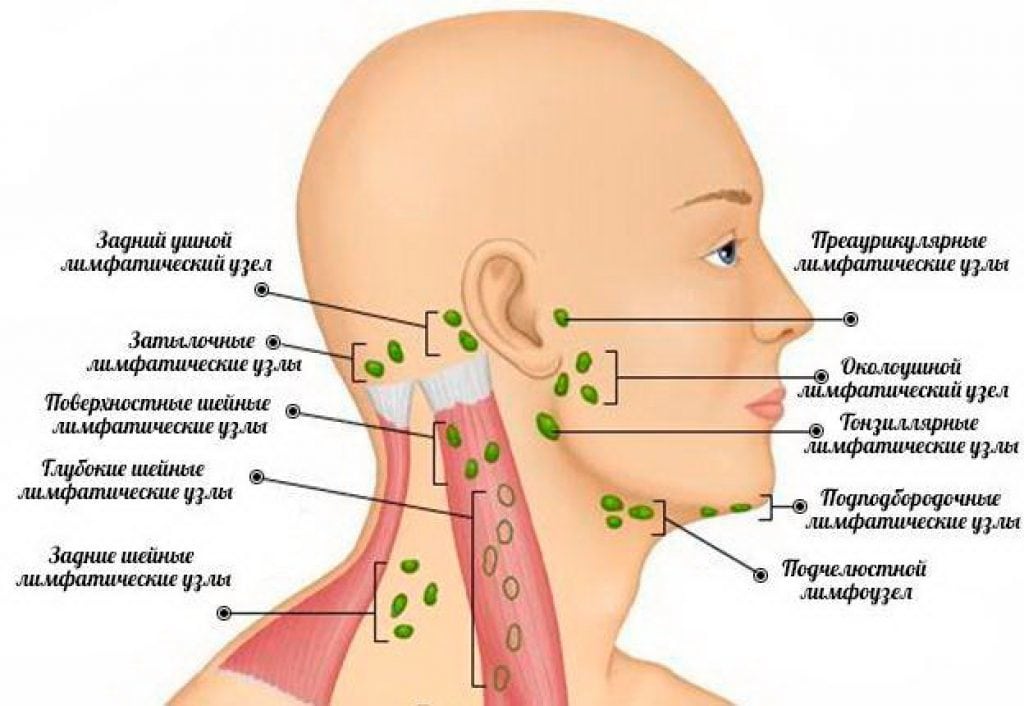
Если болит лимфоузел на шее слева под челюстью, то врачи подозревают острые респираторные вирусные инфекции, воспалительный процесс в подъязычной, поднижнечелюстной слюнной железе, пародонтит, кариес. Болезненные ощущения сразу во всех лимфатических узлах могут быть клиническими проявлениями воспаления уха, нагноения посттравматической поднадкостничной гематомы, челюстного остеомиелита. Это один из симптомов бактериальной, грибковой или вирусной ангины, зубной кисты, токсоплазмоза, обострения патологий щитовидной железы, лимфогранулематоза. Боль не только в шейных лимфоузлах может указывать на бруцеллез, инфекционный мононуклеоз, красную волчанку, субсепсис Висслера-Фанкони, ретикулогистиоцитоз, ВИЧ.
Клиническая картина
Шейная лимфаденопатия сопровождается не только тупыми, ноющими болями, интенсивность которых повышается при надавливании. При прощупывании можно обнаружить небольшое эластичное, упругое и подвижное уплотнение. Если воспалительный процесс обостряется, то размеры образования увеличиваются. Иногда они превышают 5 см и уплотнение хорошо просматривается. В отличие от злокачественных опухолей у такого образования с нечеткими контурами плотная бугристая структура. Для лимфаденопатии характерны и другие признаки:
- при проглатывании пищи возникают болезненные ощущения;
- кожа над уплотнением выравнивается и краснеет.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
В ответ на проникновение в организм чужеродных белковразвиваются симптомы общей интоксикации. Температура тела повышается до субфебрильных значений (37,5°C), возникают головные боли, слабость, быстрая утомляемость, диспепсические расстройства.
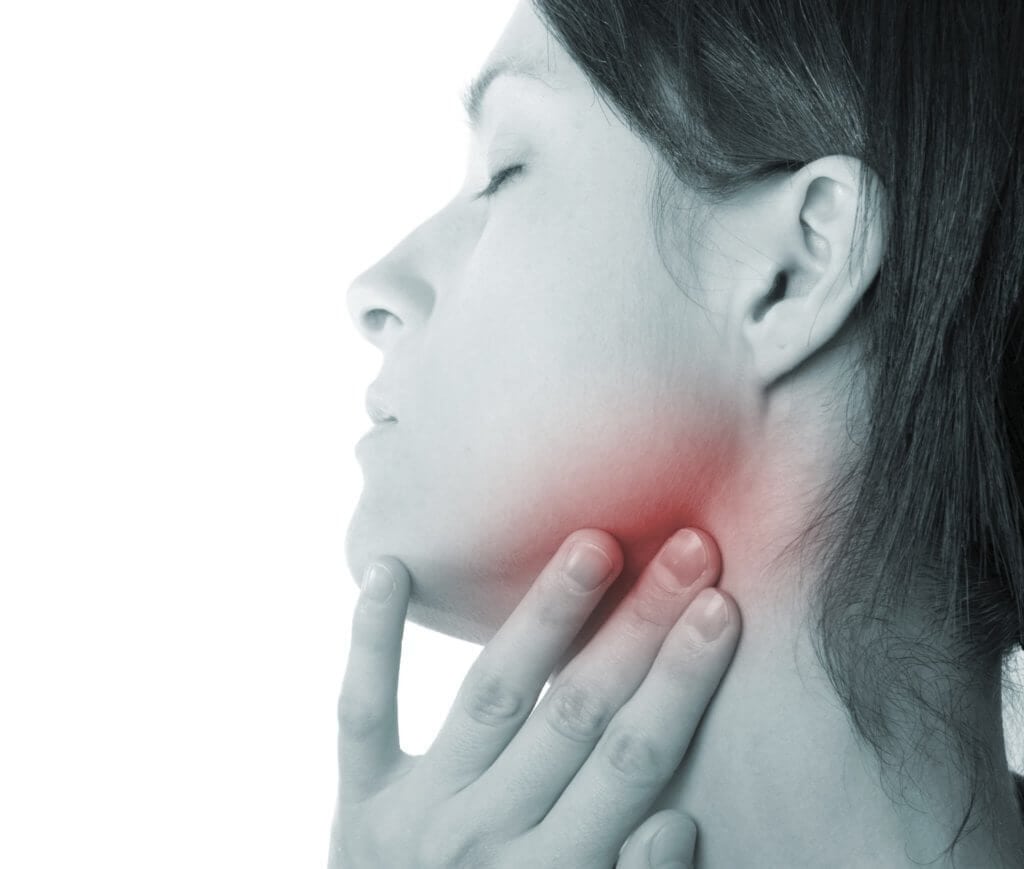
Воспаление и боли в шейных узлах у детей должны стать сигналом для немедленного обращения к врачу. Иммунная система малышей только формируется, поэтому не в силах справиться с возбудителями инфекции. При отсутствии медицинской помощи развивается хронический лимфаденит. Он выявляется обычно случайно, при прощупывании лимфоузлов, которые постоянно немного увеличены.
Острый воспалительный процесс в лимфатических узлах у детей протекает намного тяжелее, чем у взрослых. Поднимается высокая температура, шея отекает, иногда возникает лихорадочное состояние. Боль при глотании настолько острая, что ребенок отказывается не только от еды, но и от питья.
Диагностика
Врачи подразделяют лимфоузлы в зависимости от локализации. В каждый из них поступает лимфа из определенной области шеи. Это помогает на первичном осмотре заподозрить патологию, ставшую причиной воспаления и болей. Для подтверждения диагноза проводится ряд лабораторных и инструментальных исследований:
- анализ полимеразной цепной реакции;
- общий анализ крови;
- биопсия для дифференцирования злокачественных и доброкачественных новообразований;
- УЗИ лимфатического узла.
Практикуется культурологическое исследование биологических образцов, которые высеиваются в питательные среды. По содержанию сформировавшихся колоний устанавливается вид возбудителя инфекции, интенсивность воспалительного процесса, резистентность микробов и вирусов к фармакологическим препаратам. К диагностированию могут подключаться врачи узких специализаций — отоларингологи, стоматологи, эндокринологи, онкологи, инфекционисты, гематологи.
Основные методы лечения
Чаще всего причиной боли в лимфоузлах становится бактериальная инфекция. Какие патогенные микроорганизмы спровоцировали воспаление, можно установить только с помощью биохимических исследований. А их результатов приходится ожидать несколько дней. Чтобы ребенок или взрослый не страдал от болей, врачи назначают антибиотики широкого спектра действия. Это макролиды (Азитромицин, Кларитромицин), цефалоспорины (Цефтриаксон, Цефалексин), защищенные полусинтетические пенициллины (Аугментин, Флемоклав).
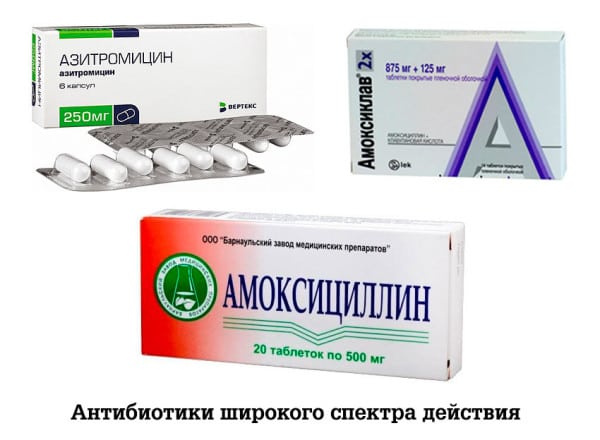
После получения данных лабораторных анализов врач корректирует терапевтическую схему. Антибиотикотерапия показана пациентам при бактериальных респираторных, кишечных инфекциях, фурункулезе, остеомиелите, гнойном воспалении слуховых проходов и зубных кистах. Если лимфаденит осложнен абсцессом или аденофлегмоной, то прием антибиотиков комбинируется с хирургическим вмешательством.
Препараты из других клинико-фармакологических групп используются в зависимости от обнаруженной патологии:
- при грибковых поражениях тела, в том числе волосистой кожи головы, назначаются системные и (или) местные антимикотики с активными ингредиентами кетоконазолом, клотримазолом;
- лимфадениты, спровоцированные грибковыми стоматитами, кандидозы полости рта лечатся Дифлюканом, Флуконазолом, Клотримазолом и антисептическими растворами;
- терапией зубных патологий занимается стоматолог. Он санирует воспалительные очаги, назначает антибактериальные и обезболивающие средства, УВЧ, гальванизацию, лазеротерапию;
- шейный лимфаденит, вызванный вирусными патологиями (корь, краснуха), не требует специфического лечения. Пациентам назначаются препараты для снижения выраженности симтоматики — НПВС, анальгетики, витамины и обильное питье;
- при диагностировании инфекционного мононуклеоза пациентам показан прием противовирусных и иммуномодулирующих средств — Виферона, Циклоферона в дозах, соответствующих возрасту;
- лимфаденит герпетического происхождения лечится Ацикловиром, Вацикловиром, Фамцикловиром и иммуномодуляторами, усиливающими выработку собственных интерферонов в организме больного;
- при обнаружении злокачественного новообразования выбором адекватной тактики терапии занимается онколог. Это может быть хирургическое удаление атипичного очага и (или) проведение химиотерапии, облучения;
- в терапии аутоиммунных системных патологий используются препараты, подавляющие чрезмерную активность иммунной системы (иммуносупрессоры), глюкокортикостероиды.
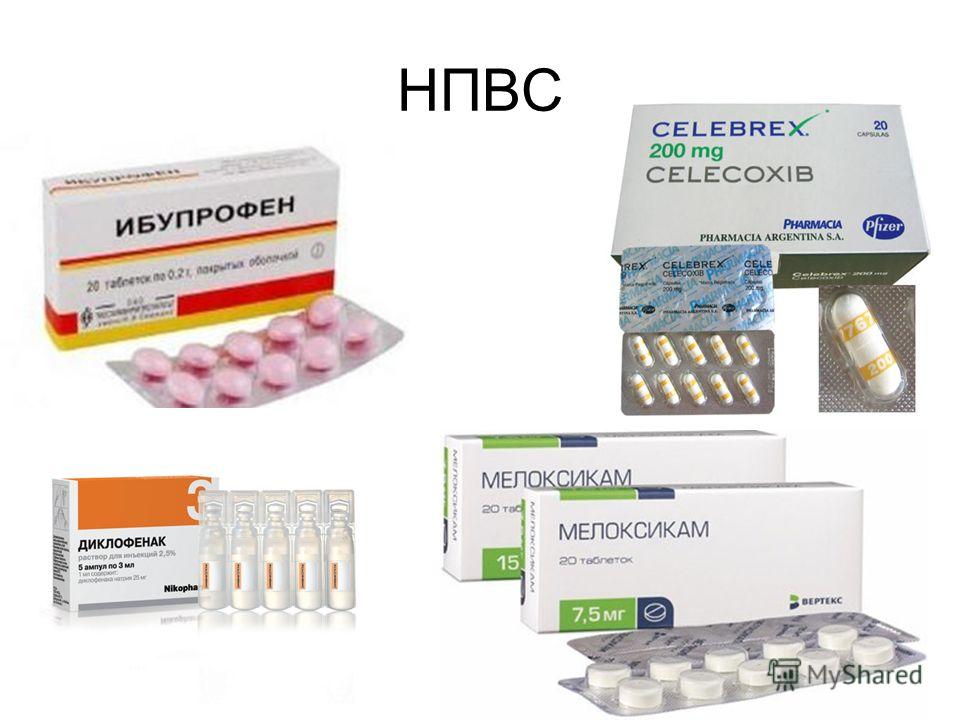
Для устранения болей любой интенсивности обычно назначаются таблетированные НПВС с кетопрофеном, ибупрофеном, нимесулидом, диклофенаком, кеторолаком. В терапии детей используются НПВС в виде сиропов или сладких суспензий — Нурофен, Ибупрофен. Они снижают температуру, купируют воспаление, устраняют лихорадочное состояние и боли в лимфоузлах. С симптоматикой лимфаденита хорошо справляются препараты с парацетамолом — Панадол, Эффералган.
Дата публикации: 04.03.2019
Дата проверки статьи: 12.12.2019
Суть патологического процесса при артрите заключается в аутоиммунном воспалении, которое распространяется по организму, и приводит к поражению внутренних органов и систем, развитию внесуставных проявлений. В числе системных осложнений — воспаление лимфоузлов (лимфаденит). Увеличение лимфоузлов затрудняет лечение артрита, ухудшает общее самочувствие пациента. В статье обсудим: причины и характер поражения лимфоузлов при артрите, с чем можно перепутать, что делать, какой врач занимается диагностикой и лечением, возможности терапии.
- Причины возникновения
- О чём говорит воспаление лимфоузлов при артрите
- С чем можно перепутать воспаление лимфоузлов при артрите
- Что делать?
- Когда и к какому врачу нужно обращаться?
- Как лечить артрит, если есть воспаленные лимфоузлы
- Источники
Причины возникновения
Артрит это системное аутоиммунное заболевание, вызванное нарушением функций иммунной системы, которая начинает воспринимать собственные ткани, как чужеродные. В ответ на угрозу повреждения или действие раздражителя иммунные клетки начинают вырабатывать специальные регуляторные белки — провоспалительные цитокины, которые играют ключевую роль в реакции воспаления, приводят к разрушению тканей. Далее из первичного очага цитокины разносятся по организму, с током крови проникают в периферические органы лимфатической системы, вызывая их воспалительное поражение.
Увеличение лимфатических узлов наблюдается при инфекционном артрите, вследствие попадания патогенных микроорганизмов через лимфатическую сеть с током крови, которая оттекает от первичного очага. Чаще страдают подколенные и локтевые лимфоузлы, реже — шейные, подмышечные, околоушные, пахово-подвздошные, надключичные.
О чём говорит воспаление лимфоузлов при артрите
Увеличение лимфоузлов свидетельствует о неблагополучии в зоне, которую обслуживает лимфатический узел. Подобная проблема чаще связана с инфекцией или высокой активностью воспаления, когда происходит поражение органов лимфатической системы, других частей тела.
С чем можно перепутать воспаление лимфоузлов при артрите
Увеличение лимфатических узлов в шейной области, возникшее на фоне артрита, часто принимают за аневризму сонных артерий, срединные и боковые кисты шеи, кинкинг-синдром, узлы и кисты щитовидной железы, патологии слюнных желез. Лимфаденит подмышечных лимфоузлов имеет сходную клинику с такими заболеваниями, как:
- Гидраденит. Это поражение апокриновых желез подмышечных впадин. Характеризуется односторонним, реже двусторонним образованием отдельных плотных узелков небольшого размера. Они быстро растут, достигая 1.5 см, сопровождаются зудом, болезненностью, покраснением и отечностью кожи в месте поражения. К общим признакам относят: повышение температуры тела, недомогание, болезненность.
- Добавочная молочная железа. Это аномальное скопление железистой ткани в виде отдельной доли, дольки или полноценной лишней груди. Встречается исключительно у женщин. Проявляется наличием объемного болезненного образования, эластичным на ощупь. Его размеры увеличиваются перед менструальным циклом, в период грудного вскармливания.
- Мастит. Воспаление ткани молочной железы, сопровождается распирающей болью в груди, набуханием, покраснением, ознобом, лихорадкой, уплотнением в груди.
Поражение паховых лимфатических узлов характерно для патологий прямой кишки, заболеваний мочеполовой системы воспалительного и гнойного характера, венерических болезней (тропический бубон, первичный сифилис). Так как, увеличение лимфоузлов — симптом широкого круга заболеваний, то важно выявить в качестве ведущих другие признаки первичной патологии.
Что делать?
Если воспалились лимфоузлы у больных с артритом, то лечение должен назначать врач после комплексного обследования и выяснения точного диагноза. Временно облегчить состояние помогут теплые компрессы: повязку, смоченную теплой водой, приложить к больному месту.
Чтобы снизить высокую температуру тела, нейтрализовать боль разрешается принять обезболивающее или нестероидные противовоспалительные препараты в таблетках. Они оказывают анальгетическое, жаропонижающее и болеутоляющее действие. Далее потребуется консультация терапевта. При остром начале болезни, интенсивной боли, которая не поддается лечению лекарствами, других жизненно угрожающих симптомах необходимо вызвать бригаду скорой помощи.
Когда и к какому врачу нужно обращаться?
Пациент с жалобами на суставную боль, утреннюю скованность, снижение объема движений в первую очередь обращается к семейному доктору, который проводит исследование первого уровня, направляет на консультацию к ревматологу. При необходимости к диагностике привлекаются специалисты других областей: инфекционисты, отоларингологи, гастроэнтерологи, травматологи, нейрохирурги, ортопеды, эндокринологи, сосудистые хирурги.
При первичном обращении врач выслушивает жалобы, изучает историю болезни, назначает дополнительные исследования. В лабораторной диагностике показательным является анализ крови, включающий оценку скорости оседания эритроцитов, наличие С-реактивного белка, ревматоидного фактора, anti-CCP. При необходимости проверяют анализы, которые отражают работу внутренних органов. Характерные для артрита изменения подтверждают с помощью рентгенографии, компьютерной томографии, магнитно-резонансной томографии, артроскопии. Выявить происхождение увеличенных лимфоузлов при артрите позволяет биопсия лимфатического узла, анализ крови, исследование костного мозга.

Ортопед • Стромально-васкулярная фракция
Стаж 12 лет

Ортопед • Стромально-васкулярная фракция
Стаж 24 года
Физиотерапевт
Стаж 34 года

Ортопед • Стромально-васкулярная фракция
Стаж 7 лет

Ортопед • Стромально-васкулярная фракция
Стаж 6 лет

Ортопед
Стаж 12 лет

Невролог • Мануальный терапевт
Стаж 10 лет

Невролог
Стаж 12 лет
Невролог
Стаж 21 год
Невролог • Иглорефлексотерапевт
Стаж 14 лет
Массажист
Стаж 7 лет
Массажист • Мануальный терапевт
Стаж 7 лет

Ортопед
Стаж 25 лет

Невролог • УЗД • Мануальный терапевт
Стаж 19 лет
Невролог
Стаж 13 лет
Массажист
Стаж 32 года
Массажист
Стаж 4 года

Невролог
Стаж 39 лет
Ортопед
Стаж 5 лет

Невролог • Мануальный терапевт
Стаж 10 лет
Невролог
Стаж 18 лет

Невролог
Стаж 8 лет

Мануальный терапевт • Реабилитолог
Стаж 8 лет

Массажист
Стаж 8 лет

Невролог
Стаж 6 лет

Массажист • Реабилитолог
Стаж 30 лет

Ортопед • Невролог
Стаж 24 года

Физиотерапевт
Стаж 32 года

Невролог
Стаж 32 года

Мануальный терапевт • Массажист
Стаж 6 лет
Ортопед
Стаж 25 лет
Невролог
Стаж 34 года
Невролог
Стаж 29 лет

Мануальный терапевт
Стаж 15 лет

Ортопед
Стаж 3 года
Как лечить артрит, если есть воспаленные лимфоузлы
Лечение артрита проходит под наблюдением ревматолога. Терапию важно начинать, как можно раньше, так как естественный ход болезни предполагает осложнения со стороны внутренних органов и систем. Лечение комплексное, где определенное место занимают медикаменты, физиотерапия, реабилитационные мероприятия, при отсутствии положительной динамики — хирургия. При использовании всех возможностей удается достичь ремиссии или затихания основных процессов, улучшить качество жизни, избавить пациента от боли, воспаления, предупредить усугубление поражения суставов.
В медикаментозном лечении больных артритом, осложненным воспалением лимфоузлов, как препараты первой линии используют:
- Нестероидные противовоспалительные средства. Уменьшают проницаемость сосудистых стенок, тормозят воспаление, обезболивают, снижают общую температуру до нормальной.
- Глюкокортикостероиды. Действуют на всех стадиях воспалительного процесса, в меньшей степени обладают анальгетическим, противоаллергическим, противошоковым действием. Назначают внутрь, местно, внутрисуставно или в виде пульс-терапии.
- Влияющие на ход заболевания. Подавляют активность основных процессов через влияние на иммунную систему, замедляют прогрессирование воспаления, изменяют течение артрита, облегчают тяжесть симптомов.
- Биологические препараты. Содержат в составе человеческий иммуноглобулин, который достигая определенных мишеней блокирует воспалительный сигнал. Как результат — уменьшает воспаление, избавляет от боли, отёков, тормозит повреждения в суставах.
В схему лечения больных артритом попадают и другие препараты: антидепрессанты, миорелаксанты, обезболивающие, противомикробные в соответствии с чувствительностью выявленного возбудителя, вазодилататоры, антиагреганты. Пероральную терапию дополняют местным лечением. Используют компрессы холодом или теплом, мази от боли в суставах. В зависимости от клиники болезни назначают нестероидные противовоспалительные, охлаждающие, согревающие мази, крема или гели.
Конкретные лекарства и схему введения ревматолог рекомендует каждому больному индивидуально. Обычно начинают с более слабых препаратов в таблетированной форме. При отсутствии эффекта или в случае сильных болей назначают внутривенные, внутримышечные или внутрисуставные инъекции.
Необходимость в операции возникает на поздних стадиях ревматоидного артрита в случае отсутствия эффекта от консервативной терапии. По показаниями выполняют: удаление синовиальной оболочки, артропластику на костях, сухожилиях, связках суставов, полное удаление пораженного сустава или замену на искусственный.
Проблему нагноения лимфатического узла при артрите решают вскрытием, дренированием и дезинфекцией очага с последующим назначением антибактериальной и дезинтоксикационной терапии.
Важная роль в комплексном лечение артрита и его осложнений — лимфоузлов, принадлежит нефармакологическим методам коррекции. В сочетании с медикаментозной терапией на раннем этапе хороший лечебный эффект может дать ношение ортезов. Это специальные приспособления, предназначенные для уменьшения нагрузки на пораженный сустав, коррекции и активизации его функций, уменьшения боли. Ортезы широко используют в реабилитационном периоде после операции на суставах.
В остром периоде необходимо создание покоя для области поражения, проведение лекарственного электро- и фонофореза, УВЧ-терапии, магнито- и лазеротерапии. Для уменьшения суставной боли, признаков воспаления, восстановления двигательной активности назначают массаж, лечебную гимнастику. Благоприятное воздействие на костно-суставной аппарат оказывает санаторное и курортное лечение, лечебный душ и ванны, водолечение, использование лечебных грязей.
Читайте также:


