Лекции по эндопротезированию суставов
Показанием для эндопротезирования является техническая невозможность или неэффективность других восстановительных операций (в том числе с использованием аутопластики или аллопластики).
В травматологии и ортопедии различают эндопротезирование мягко-тканных образований (связок и сухожилий) и замещение костей и суставов. Эндопротезы элементов мягких тканей, как правило, изготовляют из полимерных эластичных материалов; эндопротезы для замещения костей и суставов — из твердых материалов (металла, высокопрочных пластмасс, керамики и др.). Основными требованиями, предъявляемыми к материалам эндопротезов, являются их механическая прочность, биоинертность, возможность обеспечения высокой точности при изготовлении деталей эндопротеза, а также возможность его прочного крепления к тканям воспринимающего ложа.
Общим противопоказанием для эндопротезирования является наличие очагов инфекции в организме (кариес зубов, фурункулез и др.).
Предоперационную подготовку проводят с учетом специфики предстоящего оперативного вмешательства, степени операционного риска и общего состояния больного (см. Предоперационный период). Специальной подготовки не требуется.
Эндопротезирование выполняют чаще всего под наркозом (см.), особенно при замещении костей и крупных суставов; в ряде случаев используют внутрикостную, перидуральную и проводниковую анестезию (см. Анестезия местная), например, при замещении связок коленного сустава, при эндопротезировании костей и суставов кисти.
Эндопротезирование связок и сухожилий известно с начала 20 века. Для восстановления целости связок и сухожилий или их создания использовали шелковые хирургические нити. В дальнейшем с этой целью стали применять ленты и сетку из биосовместимого полимера — поликапроамида (нейлон, капрон, перлон, силон). Но изготовленные из него эндопротезы связок и сухожилий не обладали необходимой прочностью, так как этот материал в организме постепенно разрушался.
В настоящее время для эндопротезирования связок и сухожилий применяют полимерный материал — полиэтилентерефталат (терелен, лавсан), который обладает высокой прочностью, не подвергается значительным изменениям в организме и не вызывает выраженной воспалительной реакции. Мелкоячеистые лавсановые ленты, в которые практически не прорастает соединительная ткань, используют для пластики сухожилий (кроме сухожилий кисти); в крупноячеистые лавсановые ленты хорошо прорастает соединительная ткань, и их используют для пластики связок. Прочность лавсановых лент, особенно мелкоячеистых, намного превосходит прочность замещаемых ими тканей; в условиях функционирования лавсановая лента хорошо сохраняет свои эластические свойства.
Эндопротезирование связок и сухожилий выполняют главным образом при патологической подвижности сустава, связанной с повреждением связочного аппарата, а также при порочной установке сегмента конечности вследствие поражения мышц, напр, у больных, перенесших полиомиелит или повреждение периферических нервов.
В настоящее время известно более 50 видов эндопротезирования с использованием лавсановых лент (лавсанопластики). Различают два основных вида лавсанопластики — лавсанодез и миолавсанопластику.

Лавсанодез — группа операций, осуществляемых с целью ограничения определенных движений в суставе. По показаниям и технике лавсанодез аналогичен фасциодезу (см.), но вместо трансплантатов из фасции при лавсанодезе используют лавсановые ленты. Типичным примером этой операции является лавсанодез голеностопного сустава (рис. 1) при паралитической (так называемой конской) стопе (см. Конская стопа, Стопа). В области дистального метаэпифиза большеберцовой кости, а также в кубовидной и медиальной клиновидной костях стопы формируют каналы, через которые проводят лавсановую ленту, ограничивающую сгибание стопы и фиксирующую ее в функционально выгодном положении.

Операцию, применяемую для укрепления плечевого сустава при привычном вывихе плеча, называют лавраносуспензией плеча. Через костные каналы в средней части проксимального метафиза плечевой кости проводят лавсановую ленту; концы ее закрепляют на акромиальном и клювовидном отростках лопатки (рис. 2). Подобную операцию выполняют так же как заключительный этап после резекции проксимального конца плечевой кости (см. Тихова —Линберга операция)

Миолавсанопластика включает операции замещения поврежденных сухожилий лавсановыми лентами или создание новых, искусственных сухожилие, например при пересадках мышц; при этом один конец лавсановой ленты прикрепляют к мышце, другой — к кости. Миолавсанопластика эффективна при повреждении сухожилий двуглавой мышцы плеча, четырехглавой мышцы бедра, пяточного (ахиллова) сухожилия. Примером такой операции может служить миолавсанотранспозиция мышц спины на бедро при параличе ягодичных мышц, часто наблюдающемся у больных с остаточными явлениями полиомиелита. При этом используют две лавсановые ленты; верхний конец одной лавсановой ленты фиксируют к мышце, выпрямляющей туловище (m. erector spinae), а другой — к широчайшей мышце спины (m. latissimus dorsi); нижние концы фиксируют к бедренной кости (рис. 3). Операция создает условия для стабилизации тазобедренного сустава.

Особое место в лавсанопластике занимает замещение поврежденных связок коленного сустава. С этой целью используют мелкоячеистую лавсановую ленту шириной 7—10 мм, которую проводят через костные каналы, сформированные в мыщелках бедренной и большеберцовой костей, и закрепляют ее концы. Так, при эндопротезировании передней крестообразной связки чаще всего просверливают 2 канала диаметром 5 мм — один в наружном мыщелке бедренной кости, другой в метафизе большеберцовой кости. Лавсановую ленту проводят сначала через канал в бедренной кости, а затем из полости сустава через канал в болыпеберцовой кости; один конец ленты фиксируют чрескостно на наружном мыщелке бедренной кости, другой — на большеберцовой кости (рис. 4). Аналогичным образом замещают боковые связки коленного сустава с помощью крупноячеистой лавсановой ленты шириной 10—15 мм.
Эндопротезирование костей и суставов возникло сравнительно недавно. Эндопротезы суставов могут быть однополюсными (замещающими один из суставных концов) и тотальными (предназначенными для полного замещения суставов). Тотальные эндопротезы бывают разъемными и неразъемными. В зависимости от материала различают металлические эндопротезы, металлополимерные, полимерные. В последнее время стали использовать эндопротезы из корундовой керамики, углерода.

Из операций эндопротезирование костей и суставов наибольшее распространение получили операции замещения тазобедренного сустава или его элементов. Смит-Петерсен (М. N. Smith-Petersen) в 1938 году предложил для восстановления функции тазобедренного сустава использовать колпачок из металлического сплава — виталлиума, который плотно надевали на головку бедренной кости после придания ей округлой формы. В 1940 году Мур (А. Т. Moore) создал металлический эндопротез головки бедренной кости с фигурной ножкой (рис. 5, а).
В 1946 году братья Жюде (J. Judet, R. L. Judet) предложили эндопротез, представляющий собой акриловую головку, укрепленную на трехлопастном металлическом гвозде (рис. 5, б). Описанные эндопротезы, предназначенные для замещения суставного конца одной из костей сустава, получили название однополюсных. В дальнейшем конструкция однополюсных эндопротезов для тазобедренного сустава была усовершенствована. Появились эндопротезы Мура — ЦИТО (рис. 5, в), Томсона (рис. 5, г) и другие.
Однополюсное ендопротезирование тазобедренного сустава осуществляют чаще всего с помощью эндопротеза Мура или Мура — ЦИТО. Показанием к этой операции служат обычно переломы и ложные суставы шейки бедренной кости у лиц пожилого и старческого возраста, к-рым не рекомендуется продолжительная иммобилизация и остеосинтез (см.) металлическим гвоздем.
При однополюсном эндопротезировании тазобедренного сустава заднебоковым доступом вскрывают тазобедренный сустав, шейку бедренной кости пересекают у основания и удаляют вместе с головкой. С помощью рашпилей создают канал в бедренной кости, плотно забивают в него ножку эндопротеза, затем головку эндопротеза вправляют в вертлужную впадину, предварительно удалив из нее связку головки бедренной кости. Восстанавливают капсулу тазобедренного сустава. В связи с тем, что при однополюсном эндопротезировании тазобедренного сустава металлическая головка эндопротеза постоянно контактирует с хрящом вертлужной впадины и оказывает на него давление, в дальнейшем могут развиться дистрофические изменения хряща. Поэтому однополюсное эндопротезирование не рекомендуют лицам молодого и среднего возраста, а также больным, страдающим деформирующим артрозом.

К. М. Сиваш в 1959 году применил цельнометаллический эндопротез тазобедренного сустава, в котором предусматривалась неразъемность вертлужного и бедренного компонентов. В 1960 году был применен тотальный эндопротез тазобедренного сустава Чарнли, включающий два компонента — полимерную чашку вертлужной впадины и металлический эндопротез головки бедренной кости (рис. 6,а). Эндопротез Сиваша (рис. 6, в) получил широкое распространение в СССР. На его основе позднее был разработан эндопротез Шершера. В эндопротезах Мовшовича (рис. 6, г), Вирабова, Имама лиева и др. бедренный и вертлужный компоненты также прочно соединены между собой, но в отличие от эндопротеза Сиваша их можно разъединить, благодаря этому возможна замена одного из компонентов эндопротеза, например, при переломе его ножки или ее разбалтывании в бедренной кости. Конструкции эндопротезов Чарнли, Мюллера, Полди — Чеха (рис. 6, б) и другие аналогичные также позволяют заменять отдельные компоненты протеза.
Тотальные эндопротезы тазобедренного сустава успешно применяют при деформирующем артрозе, асептическом некрозе головки бедренной кости, ревматоидном артрите, осложненном анкилозом сустава, ложных суставах шейки бедренной кости. Тотальные эндопротезы крепят к костям двумя способами: механическим или с помощью специального полимера —акрилцемента, представляющего собой самополимеризующийся состав на основе метилметакрилата.
При механическом креплении эндопротеза после удаления головки и шейки бедренной кости (при эндопротезировании по Сивашу отсекают и большой вертел) обрабатывают вертлужную впадину (с помощью специальных фрез) и костномозговую полость бедренной кости (развертками) в соответствии с размерами эндопротеза. При эндопротезировании по методам Сиваша и Шершера сначала вводят ножку эндопротеза в бедренную кость, а затем фиксируют тазовый компонент протеза в вертлужной впадине. При эндопротезировании по методу Мовшовича сначала вводят чашку эндопротеза в вертлужную впадину, закрепляют ее в стенке вертлужной впадины с помощью радиально расходящихся шипов, затем в канал бедренной кости (без отсечения вертела) вводят ножку эндопротеза; в чашку эндопротеза вводят полимерный колпачок и вправляют в него головку протеза, после чего тазовый и бедренный компоненты эндопротеза соединяют крепежным кольцом.

Для цементного крепления эндопротеза акрилцемент наносят на наружную поверхность чашки эндопротеза и вертлужную впадину, в стенках которой с помощью фрез делают 4—5 углублений для лучшей фиксации цемента. После этого чашку эндопротеза устанавливают и фиксируют инструментом до затвердевания цемента (10—12 минут); аналогичным образом фиксируют ножку эндопротеза в предварительно обработанном рашпилем канале бедренной кости, затем вправляют металлическую головку в полиэтиленовую чашку (рис. 7).


Разъемные полицентрические тотальные эндопротезы, например эндопротез Имамалиева — Чемянова, а также скользящие эндопротезы более точно воспроизводят кинематику коленного сустава. Скользящие эндопротезы (рис. 9) обычно включают металлический бедренный компонент и полимерный берцовый; их применяют в случае сохранности боковых связок коленного сустава. При этом экономно резецируют суставные поверхности бедренной и большеберцовой костей, обрабатывают их в соответствии с конструкцией эндопротеза и закрепляют последний в костях с помощью акрилцемента.
В последние годы после оперативных вмешательств по поводу злокачественных опухолей бедренной кости стали применять тотальное эндопротезирование тазобедренного сустава, бедренной кости и коленного сустава. С этой целью используют эндопротезы тазобедренного и коленного суставов Сиваша, соединенные четырехгранным титановым штифтом (эндопротез Сиваша — Зацепина).
Эндопротезирование плечевого, локтевого и голеностопного суставов производят редко. Для Эндопротезирования плечевого сустава применяют как однополюсные, так и тотальные эндопротезы, укрепляя их механическим способом или с помощью акрилцемента. Для эндопротезирования локтевого сустава используют в основном цельнометаллические тотальные шарнирные протезы, которые закрепляют в плечевой и локтевой костях механическим способом или с помощью акрилцемента; предварительно резецируют головку лучевой кости. Эндопротезирование голеностопного сустава осуществляют полимерными и металлополимерными эндопротезами; в последнем случае на таранной кости фиксируют металлический компонент, на большеберцовой кости — полимерный; крепление производят акрилцементом.
Особую группу составляют силиконовые эндопротезы суставов и костей кисти, стопы, головки лучевой кости и др., обладающие хорошей эластичностью. Впервые такие протезы предложены Свансоном (А. В. Swanson) в 1968 году.

При эндопротезировании суставов кисти капсулу сустава иссекают и резецируют головку пястной кости на протяжении несколько более 1 см; ножки эндопротеза вводят в подготовленные костномозговые каналы. В отличие от протеза Свансона в ножках отечественного эндопротеза Мовшовича — Гришина (рис. 10, а, 6) имеются металлические стержни, что даетвозможность более прочно фиксировать его в кости и позволяет раньше начать разработку движений в суставах.
Эндопротезирование ладьевидной кости производят с помощью силиконового эндопротеза Мовшовича — Воскресенского. Отличительной особенностью эндопротеза является крепежное приспособление в виде запрессованной в его корпус лавсановой ленты, позволяющей фиксировать протез к капсуле лучезапястного сустава. Показанием к операции являются несросшиеся переломы и ложные суставы ладьевидной кости, сопровождающиеся асептическим некрозом ее фрагментов. После удаления фрагментов ладьевидной кости вводят эндопротез и фиксируют на кости с помощью крепежной ленты. Эндопротезирование. головки лучевой кости производят отечественным силиконовым эндопротезом, который имеет специальное устройство для закрепления ножки протеза в созданном канале лучевой кости. После резекции головки лучевой кости рассверливают ее костномозговой канал в соответствии с формой эндопротеза, вводят ножку эндопротеза и фиксируют ее в канале кости с помощью специального вкладыша. Головку вправляют в сустав, а рану послойно зашивают.
Ведение послеоперационного периода при эндопротезировании такое же, как при других ортопедических операциях. Необходима иммобилизация конечности, сроки к-рой определяются особенностями операции, и последующая разработка движений в суставах. При замене связок и сухожилий сроки иммобилизации составляют от 3 до 5—6 недель. После эндопротезирования суставов пассивные и активные движения начинают через 1—2 недели; полная нагрузка разрешается при механическом креплении эндопротезов через 5— 6 месяцев, а при использовании акрил-цемента — через 1 месяц.
В послеоперационном периоде возможно развитие воспалительного процесса, тромбофлебита и др. Характерными для эндопротезирования осложнениями являются нестабильность эндопротеза (его расшатывание в кости), вывихи головки эндопротеза бедренной кости из вертлужной впадины, а также протрузия в полость таза тазового компонента тотального эндопротеза. Возможны так называемые усталостные переломы эндопротезов. В случае нестабильности эндопротеза его заменяют новым и используют при этом костный цемент. У больных с нагноением раны, если процесс не удается купировать, протез удаляют. В этих случаях для восстановления опороспособности конечности конец бедренной кости сближают с вертлужной впадиной (а при возможности внедряют его в вертлужную впадину) и фиксируют наложением гипсовой повязки сроком на 2 месяца. После заживления раны благодаря образованию рубцовых сращений проксимальный конец бедренной кости удерживается в непосредственной близости от вертлужной впадины.
Профилактика осложнений включает рациональное ведение больных в послеоперационном периоде (см.), а также правильный подбор эндопротезов, их прочную фиксацию.
Прогноз при отсутствии осложнений благоприятный. В большинстве случаев эндопротезирования костей и суставов удается в значительной степени восстановить функцию сустава и конечности.
Библиогр.: Азолов В. В., Карева И. К. и Короткова H. Л. Первичное эндопротезирование суставов пальцев кисти, Ортоп. и травмат., №9, с. 31, 1983; Вильямс Д. Ф. и Роуф Р. Имплантаты в хирургии, пер. с англ., М., 1978; Зацепин С. Т., Бурдыгин В. Н. и Шишкина Т. Н. Эндопротезирование проксимального суставного конца плечевой кости при опухолях, Ортоп. и травмат., № 11, с. 6, 1983; Имамалиев А. С. и Чемянов И. Г. Металло-полимерный разборный межмыщелковый эндопротез коленного сустава и методика его имплантации, там же, № 10, с. 48, 1984; Кулиш Н. И. и др. Эндопротезирование при протру зионном коксартрозе, там же, Jsfe 7, с. 12; Мовшович И. А. Оперативная ортопедия, М., 1983; Мовшович И. А. и Виленский В. Я. Полимеры в травматологии и ортопедии, М., 1978; Мовшович И. А. и Воскресенский Г. JI. Эндопротезирование костей запястья, Воен.-мед. журн., № 4, с. 50, 1985; Сиваш К. М. Аллопластика тазобедренного сустава, М., 1967; Сиваш К. М. и Морозов Б. П. Эндопротезирование коленного сустава, Ортоп. и травмат., Кя 6, с. 6, 1978; Charnley J. Low friction arthroplasty of the hip, B.— N. Y., 1979; Fukubayashi T. a. o. An in vitro biomechanical evaluation of anterior-poste-rior motion of the knee, J. Bone Jt Surg. A., v. 64, p. 258, 1982; L anger G. u. a. Klinische Ergebnisse nach Alloarthroplastiken mit Keramikendoprothesen, Beitr. Orthop. Traum., S. 127, 1984; Newton S. E. Total ankle arthroplasty, J. Bone Jt Surg. A., v. 64, p. 104, 1982.
Хронические суставные патологии практически не поддаются лечению, более того, они прогрессируют не оставляя человеку права на здоровое существование. Эндопротезирование коленного сустава – операций, суть которой состоит в его замене искусственным имплантом.
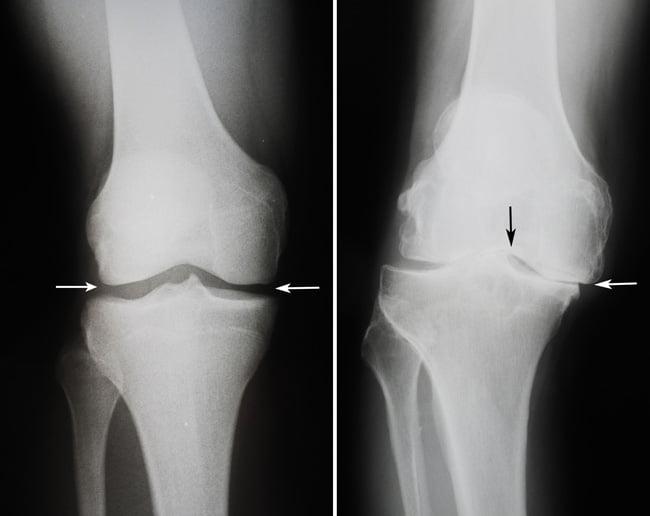
Сравнение здорового коленного сустава(слева) и полностью разрушенного(справа).
Хрящ, покрывающий концы суставных костей, невозможно восстановить, если он серьезно разрушен. Внутрисуставные уколы плазмы или гиалурона, бесполезная трата денег, нервов и времени.
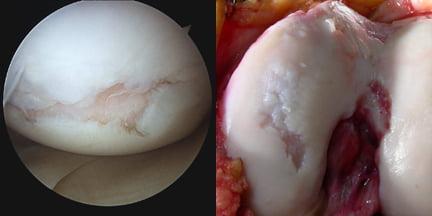
Это видит хирург во время операции, обратите внимание на неравномерность, а местами отсутствие хрящевой оболочки.
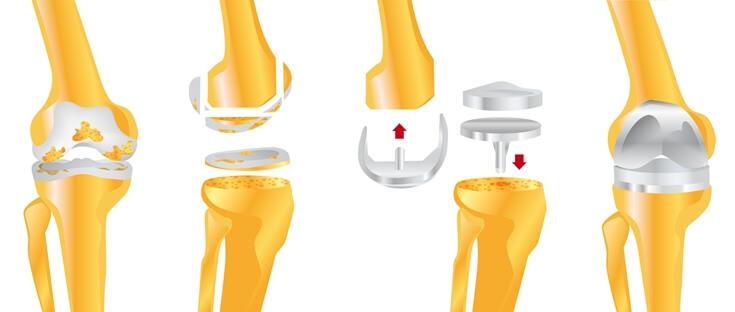
Упрощенная схема установки импланта.
Единственная тактика лечения, которая дает результаты – эндопротезирование. Индустрия выпускает модернизированные имплантаты под требования любого пациента. Искусственные конструкции создаются из биосовместимых материалов, представленных керамикой, инновационными сплавами металлов и высокомолекулярным полиэтиленом, которые не оказывают токсического, аллергического и канцерогенного воздействия на окружающие структуры.

Вступление
Пораженный сустав обследуют высокоинформативными средствами визуальной диагностики, больного направляют на прохождение лабораторных анализов, осмотр у врачей узкой специализации.Далее принимается решение о:
- способом имплантации (тотальный или частичный);
- из какого материала лучше поставить протез;
- фиксация — цементная, бесцементная или гибридная;
- тип анестезии.
Чаще всего анестезия используется спинальная.
Метод протезирования колена успешно практикуют ведущие клиники эндопротезирования коленного сустава федеральные медцентры России, Украины и других государств постсоветского пространства.
Быстро пройти высокотехнологичную процедуру по квоте не всегда возможно, потребуется еще дождаться своей очереди, а на это может уйти 3-6 месяцев, иногда 12 месяцев.
В РФ и Украине можно воспользоваться платной услугой. Но если учитывать, что она обойдется в районе минимум 210 тыс. рублей (около 100 тыс. грн.) без реабилитации, при этом благоприятный прогноз остается еще под вопросом, многие предпочитают так не рисковать, а отправиться на лечение заграницу, в хорошую ортопедическую клинику мирового уровня. Одним из лидирующих направлений является Чехия, где очень высоко развиты ортопедия и травматология.
В послеоперационный период колено требует больше времени на восстановление в отличие от бедра. Связано это с тем, что операция в техническом плане сложнее. Послеоперационный шов находится как раз в месте сильного растяжения кожи, что так же осложняет процесс восстановления, ведь нужно активно работать на сгибание-разгибание конечности.
Показания к операции
Примерно каждому десятому пациенту, страдающему патологией колена, требуется эндопротезирование. Причиной критических нарушений выступают следующие заболевания:
- артриты ревматоидной этиологии и подагра;
- деформирующий артроз;
- болезнь Бехтерева;
- внутрисуставные или околосуставные инфекции;
- травматические поражения;
- ожирение в тяжелой форме;
- нарушение гормонального фона.
Хирургическая процедура показана, если обнаружены следующие изменения патологического характера:
- яркая болезненная симптоматика и серьезные двигательные расстройства, при которых консервативные способы и малоинвазивная хирургия не помогают или уже не имеют смысла;
- гонартроз в тяжелом проявлении;
- системная артритная болезнь;
- аваскулярный некроз суставных костей;
- локальные новообразования;
- врожденная и приобретенная дисплазия;
- неправильно сросшиеся переломы;
- посттравматические дегенерации.
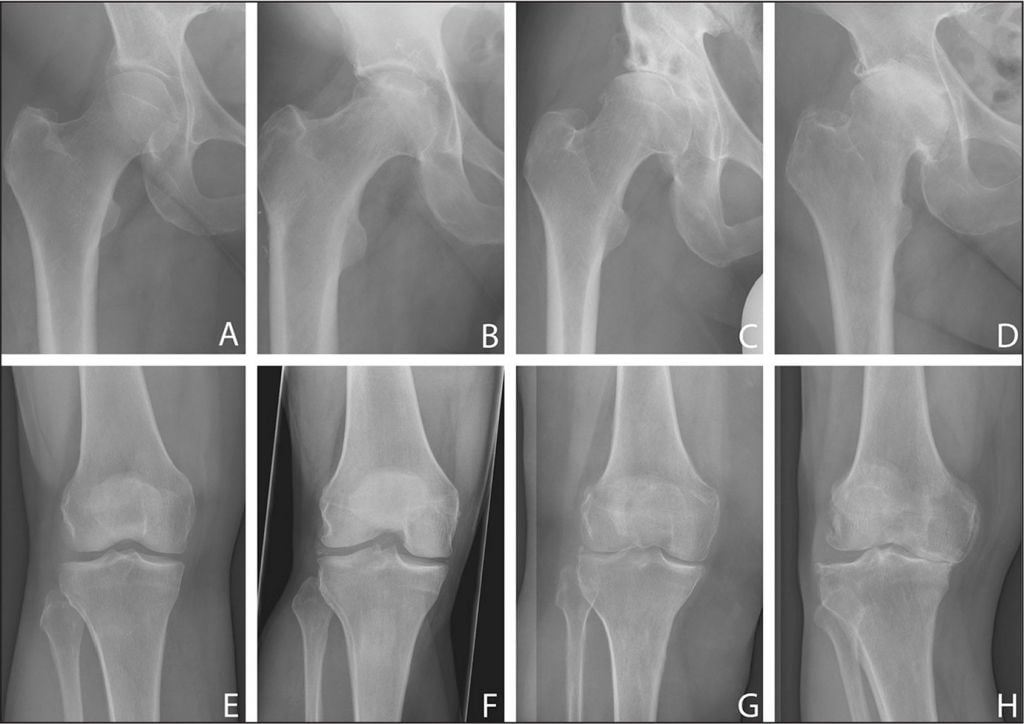
Динамика болезни на рентгене.
Откладывать хирургию при гонартрозах 3-4 степени чревато деформацией позвоночника. Это происходит из-за хромоты. Дегенеративные процессы артроза глубоко затронут кости, из-за чего они приобретут хрупкость, потеряют плотность и зафиксировать к ним компоненты импланта станет сложно.
Противопоказания
Разрешается проводить даже в преклонном возрасте. Но при наличии любых патологий в стадии декомпенсации, например, сахарного диабета или гипертонии, хирургия будет отменена. Любые инфекционные воспалительные очаги в организме до запланированной процедуры должны быть ликвидированы полностью. Общий список противопоказаний:
- декомпенсированные хронические болезни;
- локальные и общие инфекции, воспалительные процессы;
- анемия 2-3 ст., низкая свертываемость крови;
- тяжелые психические нарушения;
- неконтролируемый диабет;
- туберкулез кости;
- паралич конечности;
- тромбоз глубоких вен ног.
Иногда требуется провести коррекцию веса, если индекс массы тела слишком высок, это опасно травмами и смещением импланта. Инвалидность после лечения не предусмотрена.
Подготовка к операции
Самый распространенный тип импланта коленного сустава.
Диагностика не ограничивается осмотром только лишь больной конечности, обследованию подлежат обе ноги. В этих целях рекомендуется прохождение:
- рентгенографии;
- ультразвукового исследования (УЗИ);
- магниторезонансной томографии (МРТ);
- артроскопии (не всегда).
Платформа импланта прослужившая пациенту 16 лет. Хороший результат.
Осуществляется обход узкоспециализированных врачей (кардиолога, терапевта, иммунолога, анестезиолога, ЛОРа, стоматолога), сдача общеклинических анализов, исследование органов и систем организма. Стандартная диагностика включает:
- общий и биохимический анализы крови;
- коагулограмму;
- общий анализ мочи;
- определение уровня сахара в крови;
- тест на группу крови и резус-фактор;
- ультразвуковую допплерографию вен конечностей (УЗДГ);
- электрокардиограмму (ЭКГ);
- фиброгастродуоденоскопию (ФГДС);
- флюорографию органов дыхания.
Также будет произведен забор крови для переливания.
В клиниках эндопротезирования коленного сустава подготовка начинается примерно за 2 недели до предстоящего сеанса. Обязательно рекомендуется лечебная физкультура. Она поможет подготовить мышечный комплекс к реабилитации, посодействует его укреплению. Особенно при предполагаемой хирургии обоих коленных суставов.
Типы протезов и связанные с ними методики
Вы уже знаете, что бывает полное и частичное эндопротезирование коленного сустава, где в первом случае лечение подразумевает полноценную замену суставных поверхностей, а во втором – имплантацию поврежденного участка одного из мыщелков. Соответственно, протезы классифицируются на тотальные, одномыщелковые и ревизионные для замены импланта.
-
После постановки однополюсной системы максимально сохраняется собственный костно-хрящевой сегмент и не затрагиваются связки, кстати, они должны быть в хорошем состоянии.
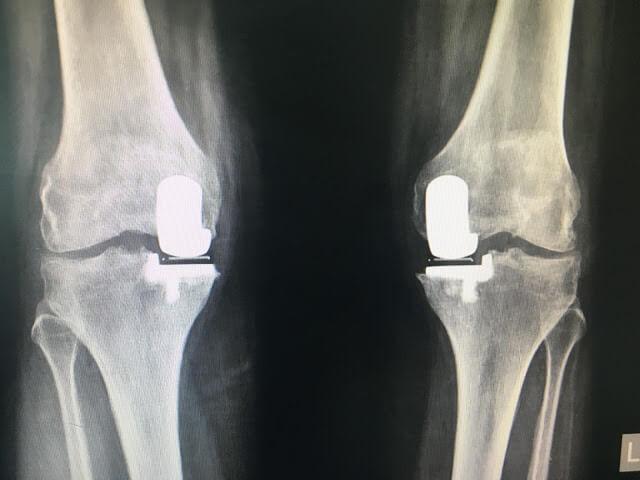
Одномыщелковая замена сустава на рентгене.
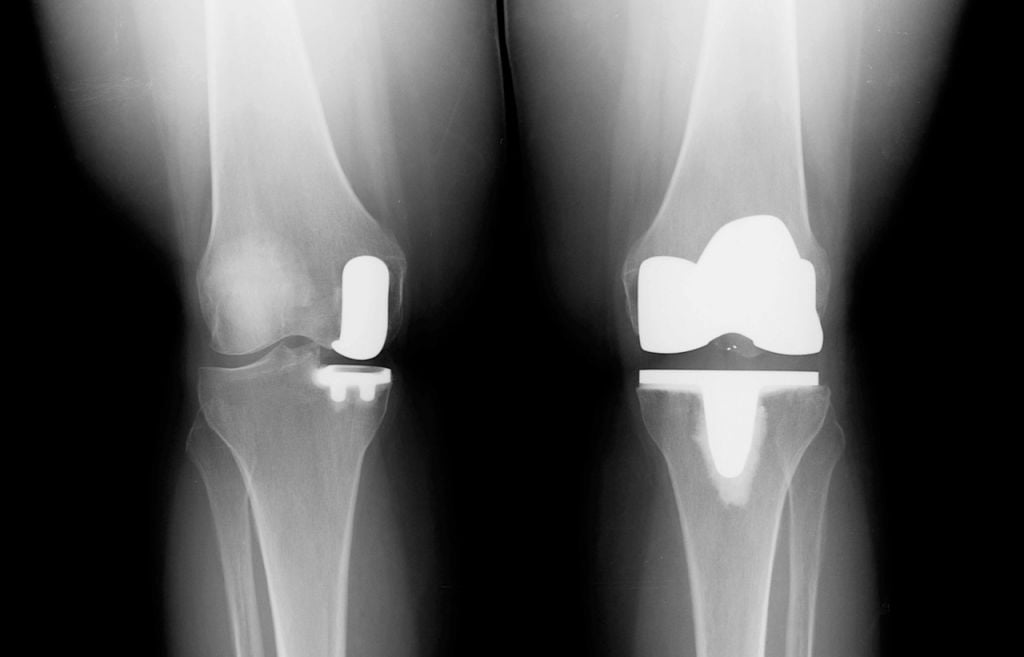
Сравнение двух типов операций.
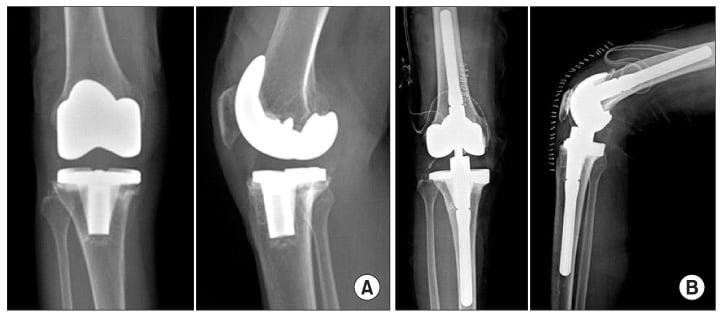
С каждой последующей операции статистика успешности ниже. Импланты при этом становятся все более громоздкими.
Одномыщелковое протезирование подразумевает срок службы небиологического устройства максимум 7 лет. Тотальное замещение предусматривает время службы вживленного механизма от 15 лет. Ревизионное переносится сложнее, а риск инфекции и других негативных явлений почти в 2 раза выше, чем после первичной операции.
Жидкое протезирование коленного сустава
Важно еще вкратце дать информацию о жидком протезировании коленных суставов. Это инъекционные препараты гиалуроната натрия, которые служат для восполнения синовиальной жидкости. Жидкое протезирование коленного сустава производится путем введения через шприц раствора гиалуроновой кислоты во внутрисуставное пространство. Подобная лечебная тактика не восстанавливает разрушенный гиалиновый хрящ, но способствуют временному снижению признаков остеоартроза (сокращает тугоподвижность и боль) за счет улучшения смазочных свойств натурального сочленения. Оно применимо в качестве симптоматической терапии при артрозе, но настоящему эндопротезированию не является альтернативой.
Никакие уколы артрозы не лечат!
Описание хирургического процесса
Вид анестезии определяется врачом-анестезиологом. Что значит общий наркоз, думаем, знают все. А по поводу второй разновидности, скорее, не каждый понимает суть и принцип действия обезболивания, внесем ясность.
Эпидуральный наркоз – это один видов регионарной анестезии, смысл которого в подаче в перидуральное пространство позвоночника (в области поясницы) через катетер специального состава, блокирующего передачу импульсов от нервных сплетений спинного мозга. Нижняя часть тела становится нечувствительной. Человек совершенно не ощущает никакой боли, но остается в сознании. Не исключено, что анестезиолог дополнительно подключит внутривенную систему, подающую эффективный седативный препарат, чтобы снять нервное напряжение или погрузить в глубокий медикаментозный сон.
Чем легче наркоз, тем проще всем, пациенту, травматологу и анестезиологу.
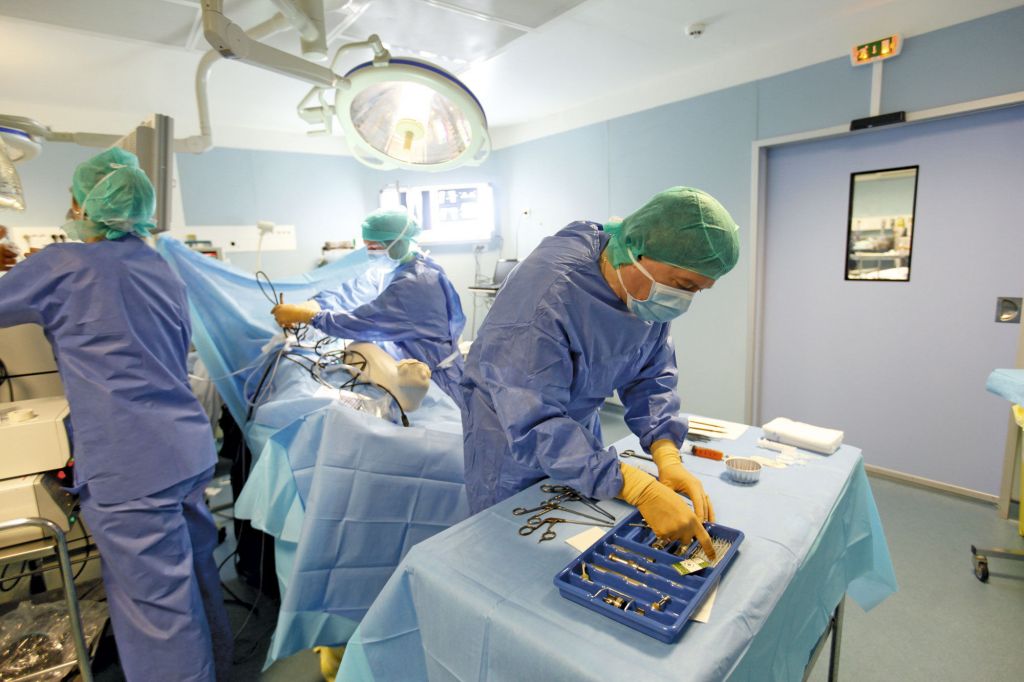
Пациент лежит на операционном столе, нога забинтована, сейчас начнется операция.
После выписки из стационара следует оформиться в лечебно-реабилитационный центр. В таких медучреждениях оказывают высококомпетентную помощь после тотального цементного эндопротезирования коленных суставов или бесцементного, частичного протезирования и ревизионного вмешательства.

Неблагоприятные реакции

От работы реабилитологов зависит не меньше, чем от работы хирурга.
Больной обязан быть под пристальным наблюдением методистов-реабилитологов в послеоперационный период, исполнять все их требования, касающиеся физических упражнений и посещения физиотерапевтических процедур, а также в установленные сроки приходить на плановый осмотр к основному лечащему врачу. Только в таком случае к концу 3-го месяца можно рассчитывать на благополучный исход.
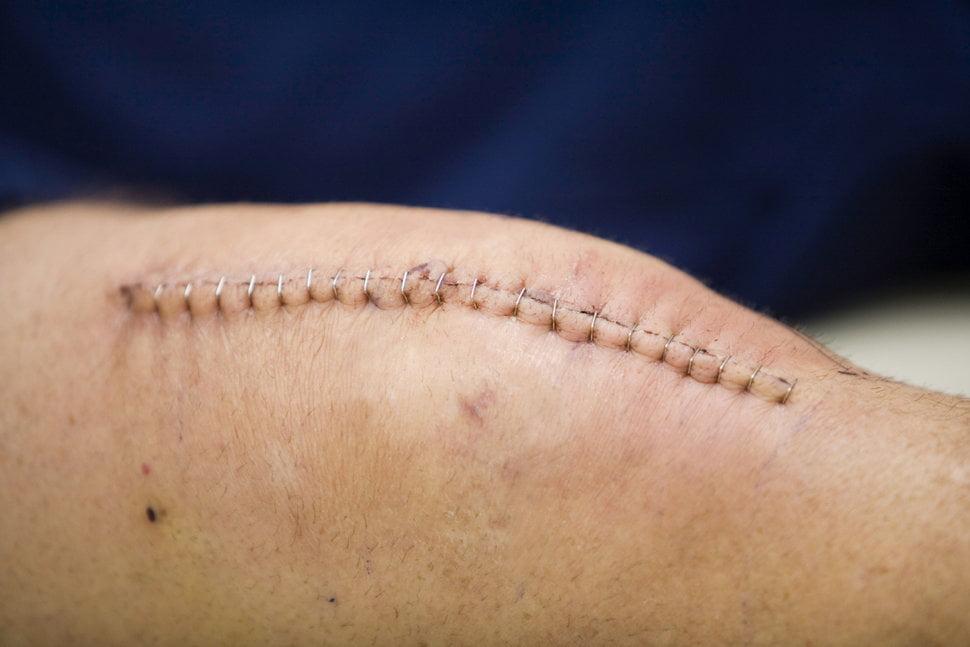
По состоянию шва можно судить о процессах заживления внутри сустава. Вы видите спокойный, хорошо заживающий шов
Через 6 месяцев он будет выглядеть как на фото
К возможным интраоперационным последствиям относят кровотечение, что происходит в единичных случаях. Значительные кровопотери оперативно восполняются донорским запасом крови, заготовленным еще до операции. Инфицирование и аллергический ответ на анестезию тоже маловероятны, если установка проходит с соблюдением всех норм. В течение первого месяца после состоявшейся артропластики встречаются следующие осложнения (вероятность невелика, но присутствует):
- парапротезная инфекция;
- тромбообразование в венозном русле конечности;
- тромбоэмболия;
- жировая эмболия;
- расхождение швов и открытие раны;
- вывих протеза, смещение надколенника;
- нарушение чувствительности в зоне колена;
- повышение местной и общей температуры вследствие локального воспаления или попадания инфекции.
Патологические реакции, которые развиваются в отдаленный период (по прошествии 4 недель и позже):
- расшатывание, смещение, нестабильность искусственных компонентов;
- перелом протеза или кости, в которую он вставлен;
- образование грубых наростов, рубцов вокруг устройства;
- суставно-мышечная контрактура;
- хронические боли;
- изменение длины конечности.
Травмы опасны для людей перенесших такую операцию, поэтому берегите себя как минимум первое время, пока нога не окрепла достаточно.
Читайте также:


