Лечение увеита при анкилозирующем спондилите
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
В статье представлены современные принципы терапии анкилозирующего спондилоартрита
Для цитирования. Кимова А.М. Современные принципы терапии анкилозирующего спондилоартрита // РМЖ. 2015. No 25. С. 1499–1503.
Классификационные модифицированные Нью-Йоркские критерии диагноза АС (1984):
1. Боль и скованность в нижней части спины – более 3-х мес., уменьшающиеся после физических упражнений и усиливающиеся в покое.
2. Ограничение движений в поясничном отделе позвоночника в сагиттальной и фронтальной плоскостях.
3. Уменьшение экскурсии грудной клетки (в сравнении с показателями нормы для пола и возраста).
4. Двусторонний сакроилеит 2–4 стадии или односторонний сакроилеит 3–4 стадии.
Диагноз определенного АС устанавливается при наличии рентгенологического и хотя бы 1 клинического критерия [3].
Заболевание может начаться в детском возрасте, но пик приходится на 3-е десятилетие (как правило, не позже 40 лет). Мужчины заболевают в 2–3 раза чаще, чем женщины. Более чем в 90% случаев выявляется генетический маркер HLA-B27. Несмотря на то, что клиническая картина АС описана еще полвека назад, диагноз АС устанавливается в среднем через 7–10 лет от начала первых проявлений. Это связано с рядом причин, таких как:
– разнообразие клинической картины в дебюте заболевания;
– внепозвоночные поражения, в связи с чем больные обращаются к различным специалистам;
– медленное развитие рентгенологических признаков сакроилеита, которые имеют решающее значение;
– спонтанные длительные ремиссии в первые годы болезни;
– отсутствие иммунологических маркеров;
– непостоянное повышение СОЭ и СРБ в первые месяцы и годы течения АС;
– отсутствие достаточных знаний о дебюте АС у врачей других специальностей.
Клиническая картина АС не зависит от пола и наличия HLA-B27. Примерно в 25% случаев заболевание появляется в детском возрасте. Далеко не всегда АС начинается со спондилита или сакроилеита.
Варианты начала заболевания
Поражение периферических суставов
Периферический артрит отмечается на протяжении всей болезни более чем у половины больных и начинается преимущественно с суставов нижних конечностей. Наиболее часто поражаются тазобедренные, коленные, голеностопные суставы, реже – височно-нижнечелюстные, плюсне-фаланговые, плечевые. Периферический артрит любой локализации является серьезной проблемой вследствие выраженных болей, а также из-за разрушения суставных поверхностей и нарушения функции. Наиболее неблагоприятным в отношении прогноза является коксит, нередко двухсторонний. Он чаще развивается у пациентов, заболевших в детском возрасте [8]. Периферический артрит при АС часто сочетается с энтезитами.
Увеит
Частота увеитов при системных ревматических заболеваниях составляет от 25 до 50%. Увеит является самым частым внескелетным проявлением АС, может быть манифестацией и долгое время – единственным проявлением заболевания. Увеит начинается остро и длится до 3 мес., имеет рецидивирующий характер, может поражать все отделы увеального тракта. В процесс поочередно могут вовлекаться оба глаза. У больных отмечаются боль в глазу, фотофобия, слезотечение, гиперемия конъюнктивы. Развитие осложнений приводит к снижению зрения и слепоте в молодом, трудоспособном возрасте. Слепота и слабовидение могут составить от 10 до 35% среди заболеваний глаза [9].
Поражение сердца и аорты
Поражение сердца и аорты определяет прогноз заболевания и тактику лечебных мероприятий. Известно отсутствие взаимосвязи между активностью и тяжестью поражения опорно-двигательного аппарата. Несмотря на то, что поражение сердечно-сосудистой системы зачастую протекает субклинически, на секции поражение аорты и клапанов аорты обнаруживают в 24–100% случаев [4, 11].
Ранняя постановка диагноза АС позволяет избежать ненужных обследований и уберечь пациентов от неправильной терапии, в т. ч. от оперативных манипуляций, ориентировать пациента на систематический прием нестероидных противоспалительных препаратов (НПВП), а при неблагоприятном прогнозе АС – назначить ингибиторы фактора некроза опухоли (анти-ФНО-терапия) в ранние сроки. Обучение лечебной физкультуре и здоровому образу жизни способствует более благоприятному исходу АС.
Лечение АС
Должно основываться на имеющихся в момент осмотра клинических признаках болезни (позвоночные, суставные, энтезисные симптомы), их выраженности, наличии индикаторов прогноза: активности болезни/ воспаления, функциональных возможностей/трудоспособности, структурных повреждений, вовлечения тазобедренных суставов, деформации позвоночника, общеклиническом статусе (возраст, пол, сопутствующие болезни и терапия), ожиданиях и предпочтениях пациента. Ведение пациента с АС требует обязательной комбинации нефармакологических и фармакологических методов лечения.
Немедикаментозные методы лечения
К немедикаментозным методам лечения относятся ежедневное выполнение комплекса физических упражнений, направленных на поддержание достаточного объема движения в позвоночнике и крупных суставах, укрепление скелетных мышц [12]; дыхательная гимнастика, массаж спины, физиотерапевтические процедуры с различными противовоспалительными мазями в виде фонофореза, бальнеолечение: радоновые и сероводородные ванны. Функциональное состояние позвоночника у лиц, регулярно занимающихся ЛФК и тренировкой мышц, лучше, чем у больных, по тем или иным причинам пренебрегающих упражнениями. Нефармакологические методы при АС могут включать образовательные программы – школы для больных. Они могут проводиться как в индивидуальном, так и в групповом режиме. Нефармакологические методы лечения при АС имеют лишь вспомогательное значение.
Хирургическое лечение
В случаях вовлечения в процесс тазобедренных суставов с развитием коксита и последующими функциональными нарушениями у больных может быть проведено эндопротезирование тазобедренного сустава. Операция на позвоночнике (корректирующая остеотомия) может проводиться при необходимости.
Несмотря на значительный прогресс в лечении АС в последнее время, остается много нерешенных проблем: мониторинг больных, иммуногенность ГИБП и их влияние на эффективность и безопасность терапии и т. д. Это оставляет тактику ведения и лечения больных АС в центре внимания ученых и врачей.
Анкилозирующий спондилоартрит — это форма артрита, которая часто связана с воспалением глаз. Воспаление в среднем слое глаза или увеит может указывать на раннюю стадию анкилозирующего спондилоартрита или, по-другому, болезни Бехтерева.
С другой стороны, если увеит начинается у человека с диагнозом болезни Бехтерева, то зная этот диагноз, врач офтальмолог вместе с ревматологом, назначают более продуктивное лечение.
Связь между увеитом и анкилозирующим спондилоартритом
Анкилозирующим спондилоартритом страдают до 0,6 % россиян. Возможно больше, так как диагностика на ранних стадиях затруднительна. Заболевание обычно поражает нижнюю часть спины и область таза. Но, как ни странно, его часто диагностирует окулист, а не ревматолог. Это потому, что осложнением может стать увеит. Эта болезнь приведет вас к офтальмологу. Если глазной врач диагностирует увеит у молодого взрослого человека, у которого также наблюдаются боли и скованность в спине, это является косвенным признаком анкилозирующего спондилоартрита.
Приблизительно от 30 до 40 процентов людей с анкилозирующим спондилоартритом в какой-то момент заболевают увеитом. Наиболее распространенным типом является увеит в передней части глаза, называемый передним увеитом или иритом. Любой, кто имеет увеит глаза или ирит, у которого также есть боль в суставах и у которого не было диагностирован АС, должны сделать визуальные исследования на подвижность позвоночника и анализ крови, чтобы проверить наличие анкилозирующего спондилоартрита.
Предрасположенность к болезни Бехтерева может передаваться по наследству через ген, называемый HLA-B27. Хотя основными симптомами являются боль в суставах и скованность движений, они могут вызывать воспаление в других частях тела. В зоне риска сердце, легкие, пищеварительную систему и глаза. Исследователи обнаружили определенные гены, общие как при анкилозирующем спондилите, так и при увеите. Даже при том, что другие болезни могут также вызвать увеит и ирит глаз, исследования показали, что, например, приблизительно у 50 процентов всех кавказских народностей с этим типом воспаления глаза есть ген HLA-B27.
Симптомы увеита и ирита
Увеит и ирит легче лечить, если их диагностировать на ранней стадии. Воспаление может быть на одном глазу или на обоих глазах.
Вот признаки, на которые следует обратить внимание:
- Глазная боль;
- Чувствительность к свету;
- Покраснение глаз;
- Затуманенное зрение;
- Появление пятен при взгляде.
Очень важно, чтобы офтальмолог осмотрел вас. Для постановки диагноза требуется специальный тип обследования, называемый осмотром в щелевой области. Во время осмотра в щелевой области глаза окулист будет смотреть через ваш зрачок на жидкость, которая заполняет внутриглазное пространство. Белые кровяные клетки, плавающие в жидкости, являются ключом к диагностике состояния.
Симптомы могут исчезнуть без лечения. Но они также могут вернуться или усугубиться и вызвать осложнения. Поэтому очень важно немедленно обратиться к врачу, если у вас есть какие-либо признаки увеита. Рубцы от увеита или ирит может привести к тому, что зрачок станет неподвижным. Это может вызвать накопление жидкости внутри глаза, которая называется глаукомой. По этой причине лечение увеита в домашних условиях может быть очень опасным.
Лечение увеита глаз при болезни Бехтерева
При правильном лечении симптомы увеита или ирита должны пройти через четыре или пять дней.
Типичные процедуры включают в себя:
- Стероидные глазные капли для борьбы с воспалением;
- Глазные капли, называемые циклоплегическими каплями: сохраняют зрачок открытым и уменьшают боль;
- Стероиды, принимаемые перорально, для более тяжелых случаев;
- Темные очки для защиты глаз;
После того, как у вас воспаление глаз прошло, вам нужно будет повторно провериться у глазного врача и повторить щелочные осмотры, чтобы убедиться, что состояние не вернулось и не привело к образованию рубцов.
Советы для защиты ваших глаз
Самый важный совет – всегда сообщать врачу о любых признаках воспаления глаз. Первым симптомом обычно является чувствительность к свету – не ждите появления других симптомов.
Эти общие советы для здоровья глаз становятся особенно важными, если у вас есть история воспаления глаз или у вас уже был диагностирован анкилозирующий спондилоартрит:
- Ежегодный осмотр у офтальмолога. Если вам поставили диагноз увеит или ирит, нужно чаще посещать окулиста.
- Носите защитные очки, когда вы занимаетесь контактными видами спорта или если ваше рабочее место представляет опасность для ваших глаз.
- Носите солнцезащитные очки, предназначенные для защиты от 99 до 100 процентов ультрафиолетовых лучей в солнечные дни.
- Дайте глазам отдохнуть. Выполняя близкую работу перед монитором, каждые 20 минут дайте глазам 20-секундный отдых, глядя на 6-8 метров вдаль.
Хотя болезнь Бехтерева поражает столько же людей, сколько ревматоидный артрит, он все еще недостаточно диагностирован. Для некоторых людей визит к окулисту может раскрыть причину их необъяснимой боли в пояснице. Анкилозирующий спондилоартрит встречается чаще, чем думают люди, как и увеит. Оба состояния могут возникнуть у здоровых молодых людей. Важно немедленно обратиться за лечением этих симптомов.
Анкилозирующий спондилит (АС) относится к системным воспалительным заболеваниям, при котором преимущественно поражается позвоночник. Протекающий в позвоночнике патологический процесс постепенно приводит к сращению отдельных позвонков между собой (анкилозированию), следствием чего является развитие ограничения подвижности вследствие образования анкилозов (сращений костей друг с другом). Отсюда и происходит и название болезни. Одновременно происходит окостенение связок, окружающих позвоночник. В результате позвоночник может полностью утрачивать свою гибкость и превращаться в сплошную кость.
Обычно заболевание развивается в молодом возрасте и имеет постепенное начало в виде болей в пояснице, которые со временем распространяются на другие отделы позвоночника. Боли могут возникать эпизодически, но чаще носят стойкий характер и лишь на время уменьшаются после приема лекарств. Характер болей имеет следующие особенности:
- боли усиливаются в покое, особенно во вторую половину ночи или утром;
- сопровождаются скованностью;
- уменьшаются или проходят полностью после физических упражнений;
- быстро купируются приемом нестероидных противовоспалительных препаратов.
![]()
Изменения позвоночника распространяются обычно снизу вверх, поэтому затруднения при движении шеи появляются довольно поздно. Наряду с уменьшением гибкости позвоночника могут появится и ограничения подвижность суставов. У некоторых больных помимо изменений позвоночника появляются боли и ограничение движений в плечевых, тазобедренных, височнонижнечелюстных суставах, реже боли и припухание суставов рук и ног, боли в грудине. Эти явления могут быть умеренными и непродолжительными , но в ряде случаев они отличаются стойкостью и протекают довольно тяжело. В отличие от артритов при других заболеваниях, воспаление суставов у больных анкилозирующим спондилитом редко сопровождается их разрушением, но приводит ограничению подвижности в них.
Истинная причина возникновения АС (болезни Бехтерева) пока не ясна.
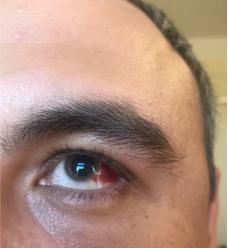
Внесуставные проявления
Кроме позвоночника и суставов иногда наблюдается поражение различных органов и систем (поражения сердца, почек, глаз). Наиболее часто поражаются глаза (увеит), проявляется это болью и покраснением одного глаза, слезотечением, светобоязнью, затуманиванием зрения. В таких случаях больные должны наблюдаться не только у ревматолога, но и у офтальмолога. Увеит при АС, как правило, односторонний и при адекватном лечении обычно проходит в течение 2-3 месяцев без последствий. Если своевременно не назначают адекватное лечение, то увеит может привести к осложнениям.
Во всем мире, в том числе и в России, еще 8-10 лет назад диагноз АС ставили в среднем через 7-8 лет от его начала. Это было в первую очередь связано с тем, что один из характерных и диагностически важных клинических признаков болезни - сакроилиит (воспаления крестцово-подвздошных суставов), можно было выявить только рентгенорафически. Однако этот признак мог проявится довольно поздно, через многие годы от начала болезни. В настоящее время возможно установить диагноз на ранней стадии с использованием МРТ крестцово-подвздошных суставов, который позволяет обнаружить активное воспаление КПС на ранних сроках. Рентгеновское исследование позвоночника на ранних стадиях имеет меньшее значение для постановки диагноза, но обязательно проводится для дальнейшего сравнительного анализа выявляемых изменений по мере прогрессирования болезни, а также для исключения возможных других причин болей в позвоночнике.
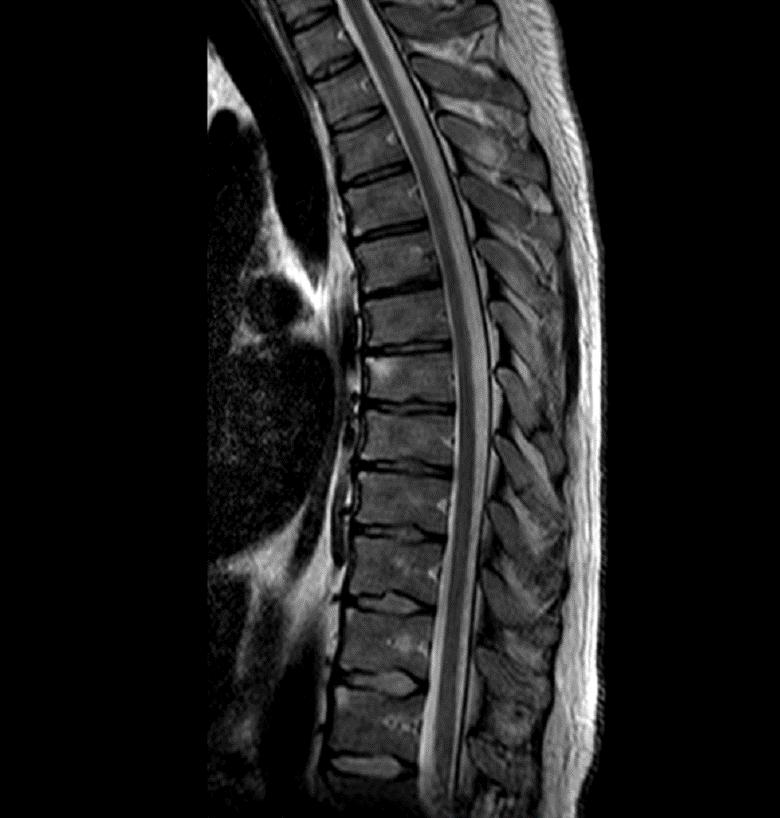
При подозрении на заболевание, обязательно проводится исследование на носительство HLA-В27 (гена предрасположенности к АС), его наличие иногда является существенным аргументом в пользу диагноза АС.
Среди лабораторных методов наибольшее значение имеет определение СОЭ и С-реактивного белка (СРБ). Эти показатели дают возможность ориентировочно судить, насколько активно протекает воспалительный процесс. Однако, они не всегда правильно отражает состояние больного, и нормальные цифры СОЭ сами по себе еще не позволяют сделать заключение об отсутствии воспаления.
При первичном обследовании проводится также возможно более полное обследование пациента для выявления сопутствующих заболеваний и выявления внесуставных проявлений АС.
Основная трудность в диагностике АС – это распознать болезнь на ранних стадиях, что в большей мере зависит от анализа чисто клинических, а не структурных изменений в скелете и от опыта и квалификации врача ревматолога.
Тесты по самодиагностике доступны по ссылке
Медикаментозная терапия должна назначаться врачом специалистом, в зависимости от стадии и активности заболевания.
В настоящее время имеются все возможности для успешного лечения анкилозирующего спондилита.
Лечение должно быть комплексным и обязательно включать помимо лекарственной терапии и лечебную физкультуру (ЛФК).
Среди немедикаментозных методов лечения анкилозирующего спондилоартрита основное место занимают регулярные физические упражнения (ЛФК) и обучающие занятия, проводимые на школах пациентов. Пациент должен регулярно заниматься ЛФК. Регулярные занятия ЛФК при анкилозирующем спондилоартрите обеспечивают сохранения подвижности позвоночника и суставов. Роль других физиотерапевтических методов лечения анкилозирующего спондилоартрита таких как массаж, магнитолазаротерапия, акупунктура и др. не доказана.
В настоящее время в арсенале ревматологов имеются лекарственные средства, которые эффективно лечат это заболевание, особенно если его удалось диагностировать на ранних стадиях.
Сотрудничество с лечащим врачом
Пациенту АС необходимо постоянно наблюдаться у врача ревматолога, который может Вас всегда внимательно выслушать и квалифицированно помочь.
Старайтесь регулярно проходить рекомендуемое обследование, аккуратно сохраняйте медицинскую документацию, рентгеновские снимки. Приходя к врачу, готовьте заранее ваши вопросы и пожелания. Обсуждайте любые вопросы изменения лечения, а также использование околонаучных методов лечения.
В настоящее время разработано мобильное приложение ASpine для самоконтроля при болезни Бехтерева, которая работает на всех современных смартфонах. Программу можно скачать бесплатно.
Специалисты лаборатории спондилоартритов и псориатического артрита ФГБНУ НИИР им. В.А. Насоновой, являются главными экспертами в лечении и диагностике анкилозирующего спондилита (Болезни Бехтерева).
Запишитесь на приём к специалисту по телефонам: +7 495 109-29-10; +7 495 109-39-99

Что-то я в последнее время увлеклась новинками в лечении и не пишу посты об отдельных заболеваниях комплексно. Поэтому сегодня поговорим о глазах, в частности, об увеитах.
Ревматологи часто себя позиционируют врачами, которые должны знать ВСЕ. И мы не преувеличиваем. Назовите мне любой орган, и я вам отвечу, при каких ревматических заболеваниях он может поражаться. И глаза — это не исключение.
В одних случаях глазные симптомы могут быть показателями ухудшения течения ревматических болезней, в других – стать ключом к установлению диагноза. Плюс проводимое лечение ревматических болезней даёт осложнения на глаза (аминохинолиновые препараты, глюкокортикоиды и др.).
Какова причина? В настоящее время известно около 150 причин, вызывающих увеит:
- бактерии (хламидиоз, сифилис, туберкулез, бруцеллез и т. д.),
- вирусы (цитомегаловирус, вирус герпеса и т. д.),
- грибы (гистоплазмоз, кандидоз и т. д.),
- паразитарные инфекции (токсоплазмоз, цистицеркоз и т. д.),
- сахарный диабет,
- опухоли,
- травмы глаза,
- ревматические болезни.
Какие бывают?
- передние (ирит, передний циклит, иридоциклит),
- интермедиарные (парспланит, периферический увеит, задний циклит, гиалит),
- задние (хориоидит, ретинит, хореоретинит),
- генерализованные (панувеит).
НLА-В27-ассоциированные увеиты.

Клиническая картина.

Переднему увеиту при спондилоартритах свойственны:
- острое начало с появлением светобоязни,
- покраснения и боли в глазах,
- снижения остроты зрения (синдром красного глаза).
Покраснение глаза наиболее интенсивно выражено вокруг края роговицы. Боль возникает внезапно, сопровождается иррадиацией в соответствующую половину головы, заметно усиливается ночью, иногда становится нестерпимой. При прикосновении к глазному яблоку выявляется болезненность. Отмечается уменьшение размеров зрачка пораженного глаза по сравнению со здоровым. Острота зрения при первой атаке может не страдать.
Увеиты склонны к частому рецидивированию (от 47,5 до 90,9% по данным разных исследований). В течение года наблюдается в среднем от 1 до 4 обострений увеита при средней продолжительности атаки или его рецидива около 7 нед, максимально до 3 мес. Течение рецидива, как правило, не отличается от дебюта увеита, но у отдельных больных процесс может приобретать более тяжелое течение с распространением воспаления в задний отдел глаза и развитием осложнений. Правильное и своевременное лечение в большинстве случаев приводит к полному или почти полному выздоровлению. В 40% случаев могут возникать осложнения, которые приводят к тяжелым последствиям вплоть до слепоты (спайки зрачкового края радужки с передней капсулой хрусталика, задняя капсулярная катаракта, вторичная глаукома, атрофия зрительного нерва и др).
Риск развития осложнений повышается при хроническом течении увеита, умеренной и тяжелой степени воспалительных изменений, применении системной и локальной глюкокортикоидной терапии, а также у мужчин.
Пациентам с односторонним передним рецидивирующим увеитом требуется обследование у ревматолога с целью выявления спондилоартритов: оценка клинических признаков болезни, исследование на HLA-B27, рентгенография костей таза или магнитно-резонансная томография крестцово- подвздошных сочленений.
Лечение увеитов.
Пациенты с увеитом любого происхождения должны наблюдаться офтальмологом, который проводит локальную терапию заболевания.
Когда увеит является одним из проявлений ревматического заболевания, задача подобрать системную терапию стоит перед ревматологом. Таким образом, проблема терапии увеита, ассоциированного с ревматической патологией, находится на стыке двух специальностей! И никак иначе.
Терапия увеита 1 линии.
- Препараты, способствующие расширению зрачка (мидриатики). Своевременное назначение мидриатиков уменьшает проницаемость сосудов, снижает риск образования вторичной катаракты.
- Глюкокортикостероиды (ГКС). Являются основой лечения неинфекционного увеита. В соответствии с тяжестью течения и формой увеита ГКС могут вводиться локально (в глаза) или системно. ГКС для локального применения обычно используются в лечении острого переднего увеита, типичного для спондилоартритов. При назначении этих препаратов в начале заболевания воспаление во многих случаях удается полностью купировать. Прямым показанием к системному применению ГКС служит 2-сторонний задний увеит.
- Перспективным направлением считается методика введения в стекловидное тело суспензии ГКС или рассасывающихся склеральных имплантатов, содержащих ГКС. Продолжительность эффекта после введения препарата в стекловидное тело может составлять от 5 до 19 мес. Однако достаточно высок риск повышения внутриглазного давления.
- Пульс-терапия ГКС с последующим переходом на поддерживающий прием гормонов применяется для лечения задних генерализованных форм увеита.
- Нестероидные противовоспалительные препараты (НПВП) местно (в глаза). Эффективность НПВП может быть сравнима с ГКС, но некоторые авторы считают, что системное применение НПВП в лечение острого увеита малоэффективно, но может использоваться для предотвращения рецидивов, особенно при HLA-B27-ассоциированных формах.
Терапия увеита 2 линии — цитостатики. Эти препараты могут применяться как в виде монотерапии, так и в сочетании с низкими дозами ГКС.
- Циклоспорин А хорошо зарекомендовал себя при лечении тяжелого заднего увеита и панувеита, часто рецидивирующего переднего увеита. Среди побочных эффектов наиболее неблагоприятными являются нарушение функции печени и почек, повышение артериального давления, также описаны гипертрихоз, гиперплазия слизистой оболочки полости рта, гингивит, желудочно-кишечные расстройства.
Терапия увеита 3 линии.
- Метотрексат, азатиоприн, циклофосфан, лефлуномид. Наиболее эффективным и безопасным считается метотрексат. Его эффективность при изолированном увеите составляет 75%, при увеите, ассоциированном с системными заболеваниями, – 50%.
- Сульфасалазин при рецидивирующем течении переднего HLA-B27-ассоциированного увеита (более 3 атак в год или 2 атаки за последние 3 мес).
- Генно-инженерные биологические препараты (ГИБП). Эта терапия существенно снижает частоту обострений переднего увеита при ревматических болезнях. Относительно редкое назначение ГИБП связано с такими факторами, как цена, переносимость и сложности организационного характера при получении этих препаратов.
Медицинский эксперт статьи

Анкилозирующий спондилит, или болезнь Бехтерева - системное заболевание, характеризующееся воспалением аксиального скелета и больших периферических суставов, ночной болью в спине, скованностью спины, усилением кифоза, конституциональными симптомами и передним увеитом. Для диагностики обязательно выявление сакроилеита на рентгенограммах. Лечение включает НПВС или антагонист фактора некроза опухоли и физическую поддержку для сохранения подвижности суставов.
Анкилозируюший спондилит в три раза чаще встречается у мужчин, чем у женщин, наиболее часто дебютирует в возрасте от 20 до 40 лет. Он в 10-20 раз чаще [встречается у родственников первой линии родства, чем в общей популяции. Риск заболеть на анкилозирующий спондилит у родственников первой линии с носительством HLA-B27 аллеля составляет около 20%. Увеличение частоты HLA-B27 у белых или HLA-B7 у черных свидетельствует о генетической предрасположенности. Однако, уровень конкордантности у однояйцевых близнецов составляет около 50%, что свидетельствует о роли внешне-средовых факторов. В патофизиологии заболевания предполагается иммуно-опосредованное воспаление.

[1], [2], [3], [4], [5], [6]
Код по МКБ-10
Как проявляется анкилозирующий спондилит?
В дебюте наиболее частым симптомом является боль в спине, но заболевание может начаться и с периферических суставов, особенно у детей и женщин, редко - с острого иридоциклита (ирит или передний увеит). Другими ранними симптомами и знаками могут быть уменьшение объема движений грудной клетки из-за генерализованного поражения реберно-позвонковых суставов, субфебрилитет, усталость, анорексия, снижение массы тела и анемия.
Боль в спине часто возникает ночью и варьирует по интенсинвости, со временем становится более постоянной. Утренняя скованность, обычно уменьшающаяся при активности, и спазм паравертебральных мышц развиваются постепенно. Сгибание тела или поза с наклоном вперед облегчает боль и параспинальный мышечный спазм. Таким образом, кифоз часто встречается у нелеченных пациентов. Может развиться тяжелый артрит тазобедренного сустава. На поздних стадиях у пациентов отмечается усиленный кифоз, исчезновение поясничного лордоза, поза с фиксированным наклоном вперед, который нарушает вентиляционную способность легких и делает невозможным лежание на спине. Возможно развитие деформирующего артроза и тендинита ахиллова сухожилия.
Системная манифестация заболевания происходит у 1/3 пациентов. Возвратный острый передний увеит встречается часто, но обычно самоизлечивается. Реже он имеет затяжное течение и вызывает снижение зрения. Неврологические знаки изредка обусловлены компрессионной радикулопатией или ишиасом, вертебральными переломами или подвывихами, синдромом конского хвоста Кардиоваскулярная манифестация может включать аортальную недостаточность, аортит, перикардит, нарушения кардиальной проводимости, которые могут быть асимптомны. Одышка, кашель и кровохарканье могут быть результатом нетуберкулезного фиброза и образования каверн в верхних долях легких, к этому может присоединяться вторичная инфекция (аспергиллез). Редко, анкилозирующий спондилит вызывает вторичный амилоидоз. Подкожные узелки не возникают.
Другие спонлилоартропатии
Другие спондилоартропатии могут развиваться ассоциировано с рстроинтестинальными заболеваниями (иногда называются жтеропатическими артритами), такими как воспалительный энтерит, наложение хирургических анастомозов, болезнь Уиппла. Ювенильная спондилоартропатия асимметрична, наиболее выражена в нижних конечностях, наиболее часто дебютирует в возрасте от 7 до 16 лет. Спондилоартропатия может развиваться у пациентов без характерных признаков других специфичесикх спондилоартропатии (недифференцированная спондилоартропатия). Лечение артритов при этих спондилоартропатиях такое же как при реактивных артритах.
Как распознать анкилозирующий спондилит?
Анкилозирующий спондилит следует заподозрить у пациентов, в частности молодого возраста, с ночной болью в спине и кифозом, снижением экскурсии грудной клетки, ахилловым тендинитом, или неуточненным передним увеитом. Родственники первой линии, лиц страдающих на анкилозирующий спондилит, должны вызывать наибольшую настороженность. Должны быть проведены следующие исследования: СОЭ, С-реактивный протеин, лейкоформула Иммуноглобулины М, ревматоидный фактор, антинуклеарные антитела определяются только тогда, когда периферический артрит вызывает подозрение в наличии другого заболевания. Специфических лабораторных тестов нет, но результаты могут повысить основания для диагностики или исключить его в пользу заболеваний, имитирующих анкилозирующий спондилит. Если после исследований сохраняются подозрения в отношении заболевания, пациенту следует провести рентгенографию люмбосакрального отдела позвоночника для установления сакроилеита и подтверждения диагноза.
Альтернативно анкилозирующий спондилит может быть диагностирован с помощью модифицированных Нью-Йоркских критериев. Согласно этим критериям пациент должен иметь радиографическое подтверждение сакроилеита и одно из следующих:
- ограничение подвижности поясничного отдела позвоночника и в сагиттальной плоскости (осмотр сбоку) и во фронтальной плоскости (осмотр со стороны спины);
- ограничение экскурсии грудной клетки по сравнению с возрастной нормой;
- анамнез воспалительной боли в спине. Анамнестические отличия воспалительной боли в спине от невоспалительной следующие дебют в возрасте моложе 40 лет, постепенное нарастание, утренняя скованность, улучшение при физической активности, длительность более 3 месяцев до обращения за медицинской помощью.
СОЭ и другие острофазовые реакции (например, С-реактивный ротеин) непостоянно повышаются у пациентов с активным заболеванием. Тест на ревматоидный фактор и антинуклеарные антитела - негативен. HLA-27 маркер не имеет диагностического значения.
Ранние рентгенологические аномалии представлены псевдо-расширением из-за субхондральных эрозий, с последующим склерозом или позже сужением и даже зарастанием крестцово-подвздошного сустава. Изменения симметричны. Ранние изменения позвоночника представлены подчеркнутостью границ тел позвонков со склерозированием углов, пятнистой кальцификацией связок и одним-двумя развивающимися синдесмофитами. Поздние изменения приводят к формированию "бамбукового позвоночника" в результате проминенции синдесмофитов, диффузной параспинальной кальцификации связок и остеопороза; эти изменения отмечаются у части пациентов, болеющих более 10 лет.
Изменения типичные для болезни Бехтерева могут не выявляться на peнтгенограммах в течение нескольких лет. КТ или МРТ обнаруживаютизменения раньше, но до настоящего времени не достигнуто единого мнения об их использовании в рутинной диагностике.
Грыжа межпозвонкового диска может вызывать боль и радикулопатию, напоминающие анкилозирующий спондилит, но боль ограничена позвоночником, обычно имеет более острую симптоматику и не имеет coпутствующих системных проявлений или отклонений в лабораторных тестах. При необходимости КТ или МРТ могут использованы для дифференциальной диагностики грыжи диска от болезни Бехтерева. Поражение только крестцово-подвздошного сустава может напоминать анкилозирующий спондилит при инфекционных поражениях. Туберкулезный спондилит может имитировать анкилозирующий спондилит.
Диффузный идиопатический скелетный гиперостоз (ДИСГ) встречается главным образом у мужчин старше 50 лет и может иметь клиническое и рентгенологическое сходство с болезней Бехтерева. Пациент огмечает позвоночную боль, скованность, и скрытое ограничение движений. Рентгенологически при ДИСГ обнаруживаются массивная оссификация спереди от передней продольной связки (кальцификация напоминает натеки расплавленного воска свечи впереди и по бокам позвонков), появление костных мостиков между позвонками, обычно поражаются шейные и нижнегрудные позвонки. Однако, передняя продольная связка интактна и зачастую оттягивается, крестцово-подвздошный и позвонковые апофизеальные суставы не имеют эрозий. Дополнительным дифференциальным критерием является скованность, которая не акцентуируется по утрам и нормальная СОЭ.
К кому обратиться?
Как лечить анкилозирующий спондилит?
Анкилозирующий спондилит характеризуется чередованием периодов умеренного и сильного воспаления с периодами слабого воспаления или отсутствия его. Правильное лечение у большинства пациентов приводит к минимальной инвалидизации или отсутствии ее и полноценной жизни несмотря на скованность в спине. У части пациентов течение заболевания тяжелое и прогрессирующее, приводящее к выраженным инвалидизирующим деформациям. Прогноз плохой у пациентов с рефрактерным увеитом и вторичным амилоидозом.
Цель лечения - уменьшение боли, поддержание функиионального состояния суставов и предупреждение висцеральных осложнений.
НПВС уменьшают боль, подавляют суставное воспаление и мышечный спазм, таким образом повышая амплитуду движений, что облегчает лечебную гимнастику и предупреждает контрактуры. Многие НПВС эффективны при таком заболевании, как анкилозирующий спондилит, но переносимость и токсичность препаратов диктуют необходимость выбора. Дневная доза НПВС должна быть минимальной эффективной, но максимальные дозы могут быть необходимы при активности заболевания. Попытка отмены препаратов должна проводиться медленно в течение нескольких месяцев при условии отсутствия суставных симптомов и активности заболевания.
Сульфасалазин может помочь в уменьшении периферических суставных симптомов и лабораторных маркеров воспаления. Периферические суставные симптомы также могут быть уменьшены метотрексатом. Системное назначение кортикостероидов, иммуносупрессантов и других модифицированных антриревматических средств не имеет доказанной эффективности и в общем не должно использоваться. Все больше появляется доказательств того, что биологические агенты (например, этанерцепт, инфликсимаб, адалимумаб) эффективны при лечении воспалительной боли в спине.
Для правильного выполнения лечебной физкультуры необходимы упражнения для позных мышц (например, постуральный тренинг, лечебная гимнастика), максимальная активация мышц, противодействующих потенциальным деформациям (например, экстензоры предпочтительнее, чем флексоры). Чтение в положении лежа с опорой на локти или подушку, разгибая таким образом спину, может помочь сохранить подвижность спины.
Внутрисуставное введение депо кортикостероидов может быть полезным, особенно когда один или два периферических сустава имеют более тяжелое воспаление чем другие, таким образом давая возможность упражнениям и реабилитации Это может быть эффективным, когда системное применение препаратов неэффективно. Инъекции кортикостероидов в крестцово-подвздошный сустав иногда помогают уменьшить тяжесть сакроилеита.
Для лечения острого увеита обычно достаточно местных кортикостероидов и мидриатиков. При тяжелом тазобедренном артрите тотальная артропластика может драматически улучшить движения.
Читайте также: