Лечение скользящих и параэзофагеальных грыж пищеводного отверстия диафрагмы
Что такое грыжа пищеводного отверстия диафрагмы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Хитарьян А. Г., флеболога со стажем в 30 лет.

Определение болезни. Причины заболевания
Впервые ГПОД была описана французским хирургом P. Ambroise в 1579 году и итальянским анатомом G. Morgagni в 1769 году, но, к сожалению, это заболевание до сих пор не так часто выявляется на ранних этапах, оставаясь не распознанным и не диагностированным, и поэтому не подвергается целенаправленному лечению.
В настоящее время в странах Европы и США число пациентов с тяжёлыми формами ГПОД увеличилось в 2-3 раза. В связи с этим у гастроэнтерологов появилось такое выражение: XX век — это век язвенной болезни, а XXI век — это век рефлюкс-эзофагита и ГПОД.
В России частота выявления ГПОД колеблется от 3% до 33%, а в пожилом возрасте — до 50% среди патологий желудочно-кишечного тракта (ЖКТ).
ГПОД составляют 98% всех грыж диафрагмы. В структуре заболеваний ЖКТ эти грыжи занимают третье место после желчнокаменной болезни, язвенной болезни желудка и 12-перстной кишки. [1] [15]
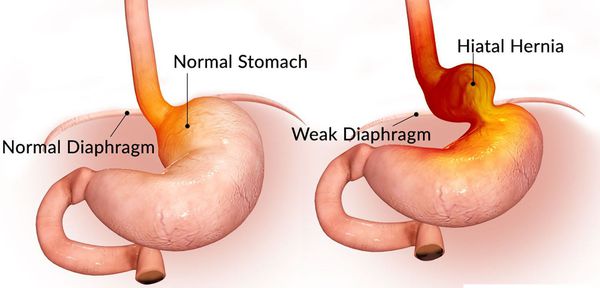
Грыжа пищеводного отверстия диафрагмы (ГПОД) — заболевание, при котором происходит смещение нижней части пищевода или желудка относительно диафрагмы из брюшной полости в грудную.
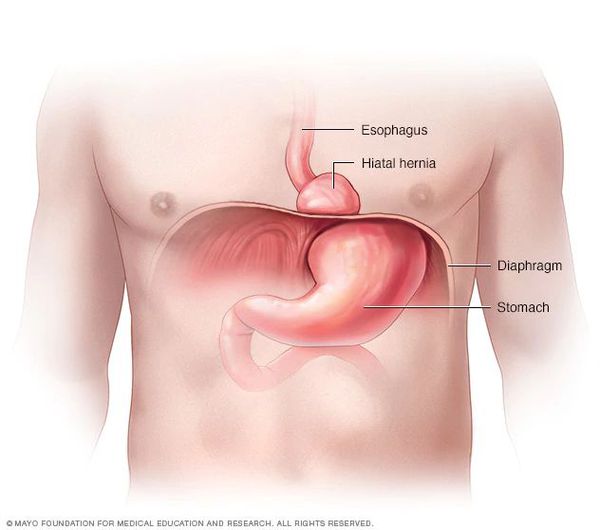
Очень редко через пищеводное отверстие могут выходить петли кишечника.
Среди причин возникновения ГПОД можно выделить несколько факторов:
-
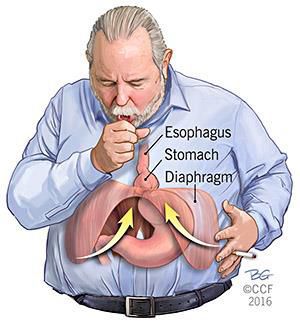
Механический фактор — расширение пищеводного отверстия некомпрессионного характера по причине раздвижения внутренних ножек диафрагмы. В результате этого отверстие увеличивается, и кардиальный отдел желудка постепенно подтягивается в средостение Раздвижение ножек диафрагмы провоцирует интенсивная нагрузка на мышцы и повышение внутрибрюшного давления.⠀⠀⠀⠀⠀
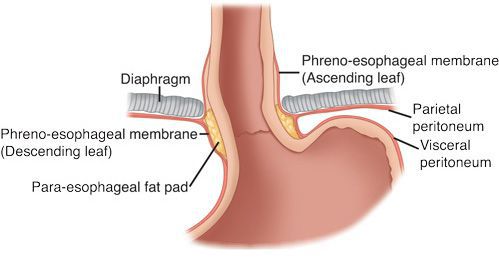
Кроме того, на образование ГПОД влияет нарушение пищеводно-фундального угла (угла Гиса) и клапана Губарева (складки слизистой в месте перехода пищевода в желудок). Однако эти факторы не являются ведущими причинами образования грыжи, так как они возникают вследствие деструктивных процессов, указанных выше.
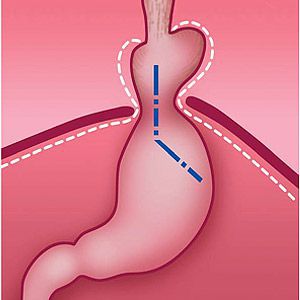
Симптомы грыжи пищеводного отверстия диафрагмы
- хронических или острых желудочно-кишечных кровотечений;
- развития стеноза (сужения) дистального отдела пищевода;
- выраженная недостаточность кардии желудка, которая сопровождается регулярным срыгиванием пищи.

Также могут развиться клинические признаки таких заболеваний, как анемия, кахексия (крайнее истощение организма), водно-электролитные расстройства. [7] [13] [18]
Одним из ведущих методов диагностики является сбор жалоб пациента, позволяющий выявить клинические признаки болевого синдрома, гастроэзофагеального рефлюкса. При опросе больных стоит обращать внимание на следующие ведущие клинические симптомы:
- болевые ощущения в подложечной области;
- болевые ощущения за грудиной;
- изжога;
- жжение языка;
- рвота и тошнота;
- отрыжка;
- чувство горечи во рту;
- частые приступы икоты;
- срыгивание пищи во время наклонов туловища.
Патогенез грыжи пищеводного отверстия диафрагмы
Рассматривая этиопатогенез ГПОД, трудно предположить его существенное отличие от патогенеза грыж иной локализации, к тому же диафрагмальная грыжа нередко обнаруживается у пожилых людей и пациентов с такими заболеваниями, как грыжа передней брюшной стенки, варикозное расширение вен нижних конечностей, дивертикул пищеварительного тракта, органоптоз, геморрой, плоскостопие и другие нарушения. Данный факт также свидетельствует о том, что у пациентов старше 60 лет диафрагмальные грыжи весьма часто сочетаются с паховыми, бедренными, пупочными грыжами или грыжей белой линии живота.
Таким образом предрасполагающими факторами грыжеобразования являются:
- процессы возрастного старения тканей;
- повышение внутрибрюшного давления по причине ненадлежащего рациона питания, ожирения, запоров, беременности и т. д.
Нарушение связочного аппарата пищевода у пациентов с ГПОД также связано с нарушением липидного обмена и дефицитом аскорбиновой кислоты в организме.
Механизм образования ГПОД следующий:
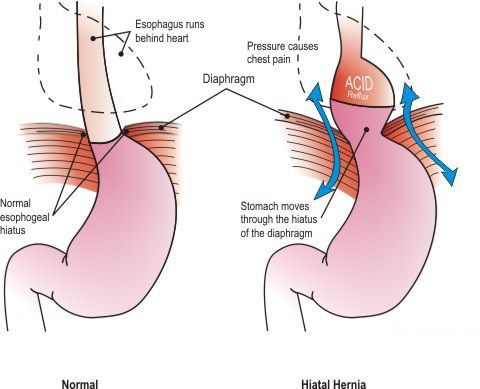
Классификация и стадии развития грыжи пищеводного отверстия диафрагмы
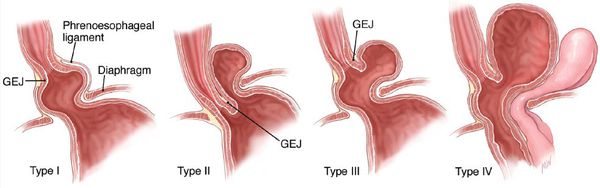
Классификация ГПОД строиться на анатомических особенностях:
По объёму проникновения желудка в грудную полость различают четыре степени тяжести ГПОД:
- ГПОД I степени (пищеводная) — проникновение в грудную полость абдоминального отдела пищевода, кардии и их расположение на уровне диафрагмы, при этом желудок прилегает к диафрагме;
- ГПОД II степени (кардиальная) — проникновение в грудную полость абдоминального отдела пищевода, при этом часть желудка находится непосредственно в области пищеводного отдела диафрагмы;
- ГПОД III степени (кардиофундальная) — расположение абдоминального отдела пищевода, кардии и части желудка непосредственно над диафрагмой; [7][12][13][17]
- ГПОД IV степени (гигантская) — расположение всех отделов желудка над диафрагмой.
Осложнения грыжи пищеводного отверстия диафрагмы
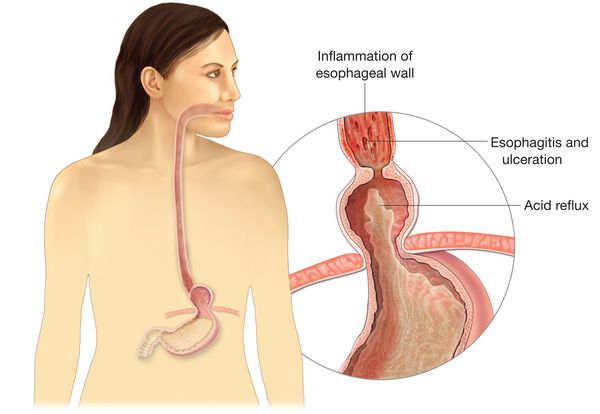
Основным осложнением ГПОД является рефлюкс-эзофагит. На фоне регулярного заброса желудочного содержимого (соляной кислоты и ферментов пищеварения) в просвет пищевода происходят воспалительные изменения пищеводной стенки, которые могут быть выражены в различной степени.
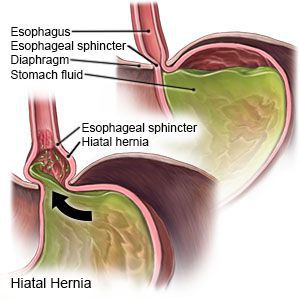
Длительное существование рефлюкс-эзофагита приводит к раковому перерождению стенки пищевода.
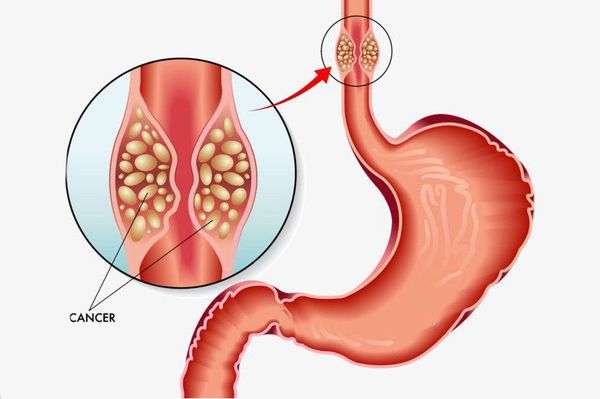
Также могут развиться такие заболевания, как хронический гастрит и пептическая язва грыжевой части желудка. Эти осложнения зачастую проявляются болями в эпигастрии, нарушением аппетита и т.д. Их симптомы обычно скрываются за клиническими проявлениями самой грыжи.
Длительное существование ГПОД способно стать причиной формирования рубцового стеноза (сужения) пищевода. Это грозит невозможностью прохождения из пищевода в желудок вначале твёрдой пищи, а при запущенных случаях не проходит и жидкая пища.
При ГПОД может развиться желудочно-кишечное кровотечение вследствие развития пептических язв, эрозий пищевода и желудка из-за постоянного заброса в пищевод желудочного сока и повреждения (эрозии) кровеносных сосудов. Также нередким осложнением ГПОД является уменьшение эритроцитов в крови (анемия). В случае острого массивного желудочного кровотечения и неустранённой кровопотери возникает гиповолемический шок и железодефицитная анемия, а в связи с атрофией фундального отдела желудка и нарушением выработки гастромукопротеина — белка, защищающего слизистую оболочку желудка — может возникнуть В12-дефицитная (пернициозная) анемия.
Очень редким осложнением ГПОД является её ущемление, некроз и перфорация стенки желудка с развитием перитонита. К ущемлению может привести абсолютно любой фактор, связанный с повышением внутрибрюшного давления — кашель (в особенности надсадный), физическая нагрузка и даже переедание.
Диагностика грыжи пищеводного отверстия диафрагмы
Для диагностики ГПОД, помимо детального расспроса пациента, используется почти все способы исследования, применяемые в гастроэнтерологии. К обязательным методам диагностики относятся:
- клиническое и рентгенологическое обследование;
- фиброэзофагогастродуоденоскопия (ФЭГДС);
- эзофаготонометрия;
- pH-метрия пищевода и желудка;
- УЗИ брюшной полости. [12][158]
Ведущими инструментальными методами считаются рентген-диагностика и ФЭГДС. [8] [16]
Благодаря рентгенологическому методу диагностики произведены фундаментальные исследования ГПОД, разработаны классификации, изучены различные формы данной патологии, разработан ряд показаний и противопоказаний к различным видам лечения хиатальных грыж.
Данное рентгенологическое обследование позволяет достоверно диагностировать различные формы ГПОД, включая “малые” эзофагеальные грыжи, выявлять недостаточность кардии, гастроэзофагеальный рефлюкс, рефлюкс-эзофагит, исключать недостаточность кардии, связанную с нарушением пассажа пищи в нижележащих отделах ЖКТ.
В середине XX века были разработаны и широко внедрены в клиническую практику новейшие технологии в эндоскопии. Они позволили значительно расширить возможности диагностики гастроэнтерологических заболеваний.
Особенность эндоскопической эзофагогастродуоденоскопии заключается в:
- использовании гибкой волоконной оптики и создании эндоскопических приборов — фиброгастроскопов;
- высокой разрешающей способности этих приборов с возможностью проводить исследования при визуализации изображения на мониторе;
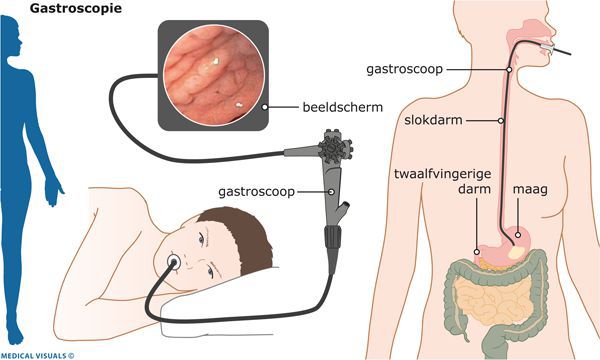
Всё это позволяет рекомендовать данный метод диагностики не только пациентам, но и населению в целом для проведения диспансеризации и выявления заболевания на ранних этапах.
Конечно же, эндоскопическая диагностика ГПОД — непростая процедура, однако врачами ФЭГДС она рассматривается в качестве скринингового метода, показанного всем пациентам, включая людей с минимальными симптомами гастроэзофагеального рефлюкса, диспепсии или дисфагии (нарушения пищеварения или глотания), а также всем, кто страдает заболеваниями пищеварительного тракта.
К основным прямым и косвенным симптомам ГПОД, обычно проявляющимся при осуществлении ФЭГДС, относятся:
- уменьшенное расстояние от передних резцов до кардии;
- уменьшенная длина абдоминального отдела пищевода;
- грыжевая полость;
- “второй вход” в желудок;
- зияние (раскрытие) кардии или её неполное смыкание;
- пролапс (выпячивание) слизистой желудка в пищевод;
- рефлюкс (обратный ток) содержимого желудка в полость пищевода;
- сегментарная дилятация (расширение) пищевода в области девятого сегмента;
- отсутствующая, слабо визуализирующаяся или размытая Z-линия;
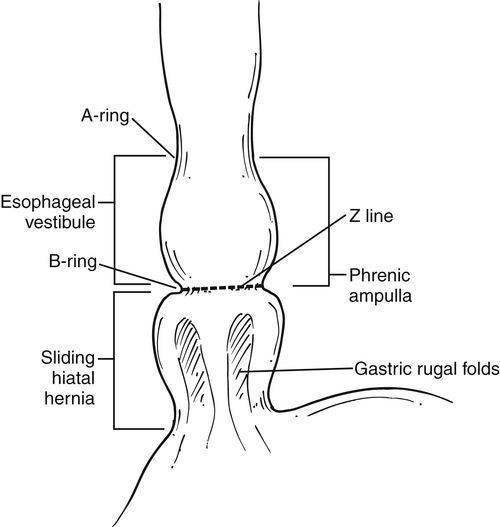
Большую часть перечисленных эндоскопических симптомов ГПОД можно выявить благодаря видеомониторированию во время ФЭГДС, что помогает установить безошибочный диагноз.
Лечение грыжи пищеводного отверстия диафрагмы
При первых проявлениях ГПОД лечение начинают с консервативных мероприятий. Чаще всего в клинике ГПОД на первый план выходят симптомы рефлюкс-эзофагита. По этой причине показано консервативное лечение, направленное в первую очередь на устранение этих клинических проявлений. Прежде всего, это рациональный режим питания и диета, дополненная медикаментозной терапией.
Лекарственные препараты при ГПОД:
Однако единственным радикальным и самым эффективным лечением, устраняющим причины и проявления ГПОД, является хирургическое лечение.
Операция показана и при отсутствии результата или при малой эффективности от проведённой консервативной лекарственной терапии более года.
Хирургическое лечение ГПОД — это низведение желудка в брюшную полость, ликвидация ворот грыжи и выполнение антирефлюксной операции.
На сегодняшний день разработано более 50 методик оперативного лечения данного заболевания, и в каждом случае врач-хирург индивидуально выбирает оптимальную для пациента методику.
В настоящее время распространённым методом оперативного лечения ГРОД является лапароскопическая фундопликация по Ниссену с задней крурорафией (ушивание ножек диафрагмы). Данный метод считается наиболее адекватным способом восстановления барьерной функции желудочно-пищеводного перехода.
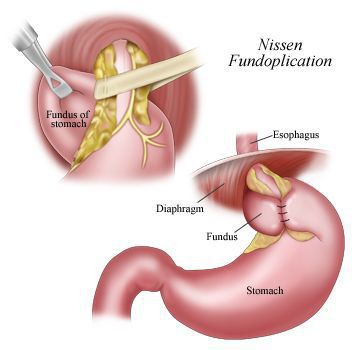
Малая травматичность с выраженным косметическим эффектом, снижение послеоперационных осложнений, ранняя реабилитация и другие факторы делают оперативные вмешательства через лапароскопические доступы операциями выбора в лечении ГПОД и их осложнений. [12] [14] [15] [19] [20]
Прогноз. Профилактика
Прогноз заболевания простой: чем раньше оно обнаружено, установлен диагноз и проведено лечение, тем его проще лечить, и, соответственно, улучшаются результаты терапии. Чем выше стадия заболевания и больше осложнений, тем хуже отдалённые результаты: меньше выживаемость.
Пациенты с диагностированной ГПОД подлежат диспансерному (динамическому) наблюдению у врача-гастроэнтеролога. Людям с таким диагнозом врачи рекомендуют:
- правильное питание — в обязательном порядке показано соблюдение специальной диеты, предполагающей исключение продуктов питания, которые способствуют раздражению кишечника;
- соблюдение рационального режима питания — приём пищи небольшими порциями каждые несколько часов;
- избегание резких наклонов вперёд и резких изменений положения тела (по возможности) — все эти движения могут вызвать или усилить боли в области грудины и изжогу;
- избегание поднятия тяжестей — не следует поднимать тяжести более 5 кг;
- строго избегать тугого затягивания пояса и ношения сдавливающей живот одежды — это может увеличить давление в брюшной полости;
- регулярное выполнение упражнений лечебной физкультуры для укрепления мышечного корсета и восстановления тонуса диафрагмы;
- вечерний приём пищи не позже, чем за 2,5-3 часа до сна;
- нормализация стула, избегание запоров и диареи, которые приводят к повышению внутрибрюшного давления и образованию ГПОД;
- употребление нерафинированного растительного масла (по одной чайной ложке) до и после приёма пищи;
- проведение курсового лекарственного лечения ГПОД;
- при неэффективности или усилении симптомов заболевания, а также появлении осложнений проводить оперативное лечение.
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2015
Общая информация
Название протокола: Грыжи пищеводного отверстия диафрагмы
Грыжа пищеводного отверстия диафрагмы – смещение содержимого брюшной полости через пищеводное отверстие диафрагмы вследствие его расширения [1].
Код протокола:
Код(ы) МКБ-10:
К 44 Диафрагмальная грыжа
К 44.0 Диафрагмальная грыжа с непроходимость без гангрены
К 44.1 Диафрагмальная грыжа с гангреной
К 44.9 Диафрагмальная грыжа без непроходимости и гангрены
Сокращения, используемые в протоколе:
АлАТ – аланинаминотрансфераза
АсАТ – аспартатаминотрансфераза
ГПОД – грыжа пищеводного отверстия диафрагмы
ГЭРБ – гастроэзофагеальная рефлюксная болезнь
ГЭР – гастроэзофагеальный рефлюкс
ГДЗ – гепатодуоденальная зона
ЭКГ – электрокардиограмма
ИФА – иммуноферментный анализ
РКИ – рандомизированные клинические испытания
ЭФГС – эндоскопическая фиброгастроскопия
КТ – компьютерная томография
ВИЧ – вирус иммунодефицита человека
ПТИ – протромбиновый индекс
МНО – международное нормализационное отношение
ИБС – ишемическая болезнь сердца
КФК – КВ креатин-фосфокиназа
ЛПНП – липопротеиды низкой плотности
ЛПВП – липопротеиды высокой плотности
ИМ – инфаркт миокарда
МЕ – международные единицы
ИПП – ингибиторы протонной помпы
РГП – республиканское государственное предприятие
АО – акционерное общество
в/в – внутривенно
в/м – внутримышечно
Дата разработки/пересмотра протокола: 2015 год.
Категория пациентов: взрослые.
Пользователи протокола: терапевты, врачи общей практики, гастроэнтерологи, врачи хирурги, врачи эндоскописты;
Оценка на степень доказательности приводимых рекомендаций.
Таблица - 1. Шкала уровня доказательности [15]:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |


Классификация
Клиническая классификация [2]:
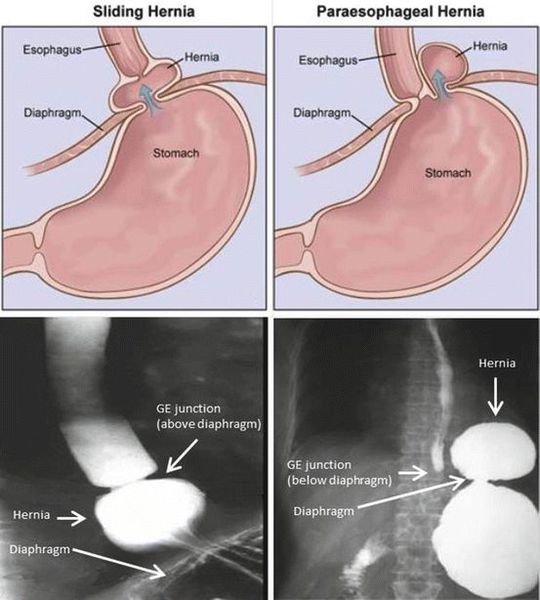
Выделяют три основные типа ГПОД:
1. Скользящая (аксиальная), встречается почти в 90% случаях, в этом случае кардия лежит выше пищеводного отверстия диафрагмы, в связи с чем изменяется соотношение между пищеводом и желудком, и резко нарушается замыкательная функция кардии;
2. Параэзофагеальная грыжа, встречается приблизительно в 5% случаях, характеризуется тем, что кардия не изменяет своего положения, а через расширенный хиатус выходят дно и большая кривизна желудка;
3. Короткий пищевод, как самостоятельное заболевание встречается редко и представляет собой или аномалию развития, или встречается в сочетании со скользящей грыжей и является следствием спазма, воспалительных изменений и рубцовых процессов в стенке пищевода;
Клиническая картина
Диагностические критерии:
Жалобы и анамнез [5,6]:
Жалобы:
· изжога (упорная, мучительная) как после еды, так и натощак;
· боль в грудной клетке (жгучего характера) усиливающаяся при физической нагрузке и наклонах;
· чувство дискомфорта загрудиной;
· чувство нехватки воздуха;
· потеря веса;
· снижение аппетита;
· приступы кашля и удушья в ночное время;
· осиплость голоса к утру;
· отрыжка;
· икота.
Анамнез [6]:
· больной длительно находиться на учете у гастроэнтеролога с гастроэзофагеально-рефлюксной болезнью (ГЭРБ);
· возможно наличие у больного пищевода Баррета;
· постоянный прием кислотоснижающих препаратов и антацидов.
Физикальное обследование [7,8,9,10]: нет.
Диагностика
Перечень основных и дополнительных диагностических мероприятий.
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне [3,6]:
· сбор жалоб, анамнеза заболевания и жизни;
· физикальное обследование;
· ЭКГ (для исключения сердечной патологии);
· рентгенография (рентгеноскопия) пищевода и желудка с барием (стоя и в горизонтальном положении, когда нижние конечности выше головного конца);
· эндоскопическая эзофагогастроскопия (ЭФГС) с биопсией слизистой нижней трети пищевода;
Дополнительные диагностические обследования, проводимые на амбулаторном уровне [4,6]:
· общий анализ крови;
· общий анализ мочи;
· биохимический анализ крови (общий белок и его фракции, мочевина, креатинин, билирубин, АЛТ, АСТ, глюкоза крови);
· анализ крови на онкомаркеры (при подозрении на онкопроцесс);
· эзофагоманометрия (для оценки состояния нижнего пищеводного сфинктера);
· суточная рН- метрия пищевода и желудка (для суточного мониторирования кислотности в пищеводе и желудке);
· ультразвуковая диагностика (печень, желчный пузырь, поджелудочная железа, селезенка, почек);
· КТ органов грудной клетки и средостения (для уточнения размеров и распространения ГПОД);
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне при экстренной госпитализации и по истечении сроков более 10 дней с момента сдачи анализов в соответствии с приказом МО:
· сбор жалоб, анамнеза заболевания и жизни;
· антропометрия (измерение роста и веса);
· физикальное обследование;
· рентгенография (рентгеноскопия) пищевода и желудка с барием (стоя и в горизонтальном положении);
· эндоскопическая эзофагогастроскопия (ЭФГС) с биопсией слизистой нижней трети пищевода;
Для проведения оперативного вмешательства:
· общий анализ крови;
· общий анализ мочи;
· биохимический анализ крови (общий белок и его фракции, мочевина, креатинин, билирубин, АЛТ, АСТ, тимоловая проба, глюкоза крови);
· микрореакция на сифилис;
· определение группы крови по системе АВО;
· определение резус-фактора крови;
· анализ крови на ВИЧ методом ИФА;
· определение HBsAg в сыворотке крови ИФА-методом;
· определение суммарных антител к вирусу гепатита C в сыворотке крови ИФА-методом;
· коагулограмма (ПТИ, фибриноген, ФА, время свертываемости, МНО);
· кровь на электролиты;
· ЭКГ (для исключения сердечной патологии);
Дополнительные диагностические обследования, проводимые на стационарном уровне при экстренной госпитализации и по истечении сроков более 10 дней с момента сдачи анализов в соответствии с приказом МО:
· суточная рН- метрия пищевода и желудка;
· анализ крови на онкомаркеры(при подозрении на онкопроцесс);
· ультразвуковая диагностика (печень, желчный пузырь, поджелудочная железа, селезенка, почек);
· КТ органов грудной клетки и средостения (для уточнения размеров и распространения ГПОД);
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи:
· сбор жалоб, анамнеза заболевания и жизни;
· физикальное обследование.
Инструментальные исследования [6,11,12]:
Таблица – 2. Характерные инструментальные признаки ГПОД.
Лабораторная диагностика
Дифференциальный диагноз
Дифференциальный диагноз [13]:
Таблица – 3. Дифференциальная диагностика ГПОД
| Признаки | ГПОД | Релаксация диафрагмы (Болезнь Пти) | ИБС |
| Анамнез заболевания | Из анамнеза больного известно: больной длительно находиться на учете у гастроэнтеролога с гастроэзофагеально-рефлюксной болезнью (ГЭРБ); возможно наличие у больного пищевода Баррета; постоянный прием кислотоснижающих препаратов и антацидов; |
Осложнения
Осложнения ГПОД:
· Рефлюкс-эзофагит;
· Пептическая язва пищевода;
· Пептическая стриктура пищевода;
· Пищеводное кровотечение (острое или хроническое);
· Выпадение слизистой оболочки желудка в пищевод;
· Ущемление грыжи;
· Перфорация пищевода;
Лечение
· Консервативное лечение (симптоматическое) ГПОД направлено, в основном на предупреждение гастроэзофагельного рефлюкса (ГЭР) и купирование симптомов рефлюкс-эзофагита;
· Хирургическое лечение (патогенетическое) ГПОД направлено на восстановление нормальных анатомических отношений в области пищевода и желудка;
Цели лечения:
Цель консервативного лечения – устранение симптомов ГПОД.
Цель оперативного лечения - направлены на устранение грыжи (ушивание пищеводного отверстия диафрагмы до нормального размера 4 см путем крурорафии) и хирургическое создание антирефлюксного механизма, препятствующего забросу желудочного содержимого в пищевод (УД - А) [16].
Тактика лечения:
При выявлении ГПОД больному предлагается оперативное лечение, при отказе от которого, больному проводится консервативное лечение, которое является симптоматическим.
Немедикаментозное лечение:
Режим I, II, III.
Диета – стол № 2-3;
Медикаментозное лечение после оперативного вмешательства [13,14,15]:
Лекарственные средства с гастропротекторным действием:
Ингибиторы протонной помпы:
· омепразол 10 мг, 20 мг, внутрь, до еды 1 раз в день в течение от 7 до 30 дней (УД - А) [16];
· рабепразол (при отсутствии омепразола), 10, 20 мг, внутрь, 1 раз в день в течение от 7 до 30 дней (УД - А) [16];
Блокаторы Н2-гистаминовых рецепторов:
· ранитидин, 150 мг, 300 мг, 25мг/мл; в/в, в/м, 1 раз в день в течение 10 дней (УД - А) [16];
· фамотидин (при отсутствии ранитидина), 10мг, 20мг, 40 мг, в/м, 1 раз в день в течение 10 дней (УД - А) [16];
Противорвотные препараты:
· ондансетрон 4мг/2 мл, 8мг/4мл, в/м, 1 кратно, при рвоте (УД - А) [16];
· прометазин (при отсутствии ондастерона), 50 мг/2 мл; 25 мг, в/м, 1 кратно, при рвоте (УД - А) [16].
Другие виды лечения: не проводятся.
Хирургическое вмешательство:
Показания для экстренных операций (УД - А) [15]:
· пищеводное кровотечение;
· ущемление грыжи;
· перфорация пищевода;
Показания для плановых операций:
· наличие диагностированной ГПОД;
· наличие осложнений ГПОД;
· ГПОД больших размеров;
Противопоказания к операции [15]:
· легочно-сердечная недостаточность III-IV степени;
· тяжелые формы сопутствующих заболеваний (декомпенсированный сахарный диабет, обострение язвенной болезни желудка и двенадцатиперстной кишки, печеночная/почечная недостаточность, врожденные и приобретенные пороки сердца с декомпенсации, алкоголизм и др);
· острые и хронические заболевания печени и почек с функциональной недостаточностью.
Хирургическое вмешательство, оказываемое в амбулаторных условиях: не проводится
Хирургическое вмешательство, оказываемое в стационарных условиях:
Виды оперативных вмешательств (УД - А) [15]:
· открытая и лапароскопическая фундопликация по Ниссен с крурорафией;
· лапароскопическая фундопликация по floppy- Ниссен с крурорафией;
· лапароскопическая фундопликация по Тупе с крурорафией.
Послеоперационные осложнения:
· дисфагия;
· гастростаз.
Индикаторы эффективности лечения:
· стойкое исчезновение клинических симптомов заболевания: изжога, икота, отрыжка, регургитация;
· улучшение качества жизни.
| Омепразол (Omeprazole) |
| Ондансетрон (Ondansetron) |
| Прометазин (Promethazine) |
| Рабепразол (Rabeprazole) |
| Ранитидин (Ranitidine) |
| Фамотидин (Famotidine) |
Госпитализация
Показания для госпитализации с указанием типа госпитализации:
Показания для экстренной госпитализации:
· пищеводное кровотечение;
· ущемление грыжи пищевода;
· перфорация пищевода;
Показания для плановой госпитализации:
· наличие диагностированной ГПОД для проведения планового оперативного вмешательства;
· наличие осложнений ГПОД.
Профилактика
Профилактические мероприятия [15].
· 1 – й день после операции только питье, мелкими глотками, небольшими порциями;
· до 2 – х недель после операции полужидкая и кашицеобразная пища полное исключение твердой пищи;
· до 1 месяца нужно принимать в отварном перетертом виде;
· исключить из рациона питания жирной, жареной, острой пищи.
Дальнейшее ведение:
· R-контроль с барием пищевода и желудка через 1 месяц после операции, через полгода, затем 1 раз в год;
· наблюдение у хирурга по месту жительства, в течение 1 года;
· наблюдение у гастроэнтеролога по месту жительства.
Информация
Указание на отсутствие конфликта интересов: нет;
Указание условий пересмотра протокола:
Пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Читайте также:


