Лечение ревматоидного артрита в армении
Ювенильный ревматоидный артрит (ЮРА) – аутоиммунное заболевание, поражающее суставы и имеющий внесуставные проявления у детей в возрасте до 16 лет, в том числе и у новорожденных, но в большинстве случаев после двух лет.
Причины возникновения
Ювенильный ревматоидный артрит составляет около 5% всех случаев заболеваний ревматоидным артритом.

В большинстве случаев причина возникновения остается невыясненными.
Предположительно, влияет:
- генетическая предрасположенность;
- запускающий процесс инфекционный агент, в результате чего начинается аутоиммунное воспаление.
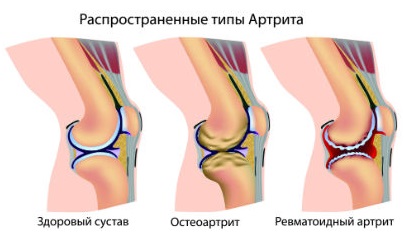
При этом виде аутоиммунной патологии в первую очередь страдают синовиальные оболочки суставов, а также другие ткани организма.
Виды ювенильного ревматоидного артрита
По количеству пораженных суставов различают:
- Моноартрит (поражен один сустав);
- Олигоартрит, или пауциартикулярный артрит (поражено не более 4 суставов);
- Полиартрит, или генерализованный артрит (в процесс вовлечено более 4 суставов);
- Системный, или суставно-висцеральный ревматоидный артрит (кроме суставов задействованы и другие ткани организма, генерализованный процесс).

По характеру течения ювенильный ревматоидный артрит может быть:
- острым;
- подострым;
- хроническим;
- хроническим с обострениями.
Узнать подробнее о лечении ювенильного ревматоидного артрита можно, заполнив контактную форму.
Симптомы заболевания
Начало острого процесса бурное:
- с высокой температурой;
- резким ухудшением общего состояния;
- болью в пораженных суставах, усиливающейся при движении.
Такое острое начало свойственно генерализованным формам ювенильного ревматоидного артрита. Этим формам свойственно быстрое развитие тяжелых форм заболевания.

Чаще встречается подострое начало. У ребенка изменяется походка, он старается щадить суставы и иногда отказывается ходить или даже вставать на ножки, особенно по утрам – характерный симптом утренней скованности. Пораженный сустав распухает, но боль может отсутствовать. Из внесуставных проявлений наиболее часто отмечаются ухудшение зрения и быстрая утомляемость. Возможно появление мелкой светлой кожной сыпи.
Ревматоидный артрит у детей может после одного или нескольких приступов исчезнуть, а может перейти в хроническую, периодически обостряющуюся под влиянием внешних и внутренних факторов:
- стресс;
- переохлаждение;
- инфекционное заболевание;
- повышенная физическая нагрузка;
- и т.п.

Наиболее неблагоприятной формой ювенильного ревматоидного артрита является острый генерализованный процесс, часто приводящий к тяжелым осложнениям со стороны внутренних органов.
Пораженные ревматоидным процессом суставы в последующем могут вызвать деформацию растущей конечности у ребенка.
Диагностика ювенильного ревматоидного артрита
Диагностика ювенильного ревматоидного артрита представляет серьезную задачу. Она должна быть как можно более ранней, так как очень важно не упустить время.
Диагностика, проведенная в Израиле, обеспечивает наиболее точные и современные методы, исключающие ошибку.
Основным диагностическим признаком является обнаружение в крови характерных иммунных комплексов и антител, так называемых ревмофакторов. Также имеет значение рентгенологическое исследование пораженных суставов и общая картина течения заболевания.
Заполните контактную форму, чтобы получить исчерпывающую информацию о лечении ювенильного ревматоидного артрита.
Лечение ювенильного ревматоидного артрита
Лечение на Мертвом море в Израиле ювенильного ревматоидного артрита в подавляющем большинстве случаев приводит к стойкой ремиссии, а соблюдение родителями и ребенком рекомендаций врачей в домашних условиях является залогом отсутствия рецидивов.

Лечение ревматоидного артрита у детей проходит по той же схеме, что и у взрослых. Применяются:
- медикаментозные методы лечения;
- немедикаментозная терапия;
- ортопедическое лечение в комплексе.
Медикаментозное лечение применяется по схеме:
- нестероидные противовоспалительные препараты (НПВП);
![]()
- гормональные противовоспалительные средства;
- базисные препараты;
- иммунокорректоры.
НПВП и стероидные противовоспалительные средства снимают признаки острого воспаления сустава, действие базисных препаратов направлено на защиту тканей суставов, а также внесуставных от разрушения, иммунокорректоры нормализуют патологическую иммунную реакцию.
Из немедикаментозных средств используется физиотерапевтическое воздействие на суставы:

- электрофорез лекарственных веществ;
- ультрафиолетовое облучение пораженных суставов;
- магнитотерапия;
- ультразвуковое воздействие.
Эти меры позволяют снять воспаление и предотвратить деформацию сустава. С этой же целью используют лечебную гимнастику и массаж. Хороший эффект оказывает грязелечение, парафиновые обертывания. С этой целью многие везут детей на Мертвое море.
В случае ювенильного ревматоидного артрита необходимо начать лечение как можно раньше, так как в этом случае можно избежать деформации сустава, нарушения роста его и всей конечности, а также повреждения внутренних органов.
Этиология неизвестна. Существует много ключевых факторов, которые запускают ревматоидный процесс или участвуют в его развитии, однако их точная природа окончательно не установлена. В частности, в синовиальной оболочке суставов обнаружены антигены, сходные с ретровирусными. Гипотеза инфекционного происхождения ревматоидного артрита не имеет достаточных оснований, хотя и в настоящее время продолжаются активные поиски инфекционных агентов (микоплазм, вирусов и др.) — возможных возбудителей ревматоидного артрита. При ревматоидном артрите установлено существование ряда аутоиммунных нарушений. В первую очередь это касается частого обнаружения при ревматоидном артрите ревматоидного фактора — антитела к Тс — фрагменту Ig. Имеются предположения о наличии при ревматоидном артрите первичного (врожденного или приобретенного) дефекта клеточного иммунитета, приводящего к ослаблению контроля за гуморальным его звеном и последующим развитием аутоиммунных нарушений. Подтверждением этому являются повышенная частота развития аутоиммунных нарушений у больных с врожденными иммунодефицитными состояниями, а также эффективность при ревматоидном артрите иммуностимулирующих средств.
В патогенезе ревматоидного артрита участвуют гуморальные, клеточные иммунные процессы, генетические факторы и факторы окружающей среды. Самым ранним патологическим признаком является пролиферация клеток синовиальной оболочки суставов без значительной воспалительной реакции. Это делает вероятной точку зрения о том, что одним из пусковых процессов при ревматоидном артрите может быть выработка эндогенных факторов роста, специфически влияющих на синовиальную оболочку. В синовиальной оболочке и синовиальной жидкости увеличено количество активированных Т-лимфоцитов, среди которых много недифференцированных. В ревматоидной ткани под влиянием интерлейкина-1 (ИЛ-1), вырабатываемого макрофагами, происходит интенсивная пролиферация мелких сосудов (венул и капилляров). Прогрессирование заболевания обусловлено формированием грануляционной ткани, проникающей в хрящ и разрушающей его. Постепенное исчезновение хряща и замена его грануляционной тканью ведут к фиброзному, позднее — к костному анкилозу.
Ревматоидный синдовиит характеризуется сочетанием следующих морфологических признаков: гиперплазия ворсин синовиальной оболочки и пролиферация выстилающих клеток (синовицитов), лимфоидная инфильтрация синовиальной ткани; явление васкулита с сужением просвета сосудов, лимфоидной периваскулярной инфильтрацией, фибриноидными изменениями стенок сосудов с последующим их склерозом; деструкция соединительной ткани синовиальной оболочки. Лимфоидная инфильтрация синовиальной оболочки при ревматоидном артрите в ряде случаев имеет структуру, напоминающую так называемую ревматоидную гранулему. Особенностью ревматоидного артрита является способность плазматических клеток, в том числе находящихся в синовиальной оболочке, синтезировать ревматоидный фактор. Этот признак может быть выявлен с помощью иммунофлюоресцентного метода. Развитие деформирующего артрита, главной клинической особенности ревматоидного артрита, связывается с образованием и разрастанием рыхлой грануляционной ткани, которая постепенно разрушает хрящ и эпифизы костей с образованием узур (эрозия). Деструкция хряща возникает также вследствие нарушения состава и диффузии синовиальной жидкости, которая в норме обеспечивает питание хряща. Исчезновение хряща и замена его грануляционной тканью ведет к развитию фиброзного, а затем и костного анкилоза. Деформацию суставов обусловливают также изменения периартикулярных тканей (капсулы суставов, сухожилий и мышц). Наряду с поражением суставов при ревматоидном артрите практически во всех случаях наблюдаются изменения соединительной ткани и других органов и систем.
Классификация, принятаа на заседании Ассоциации ревматологов России (2007г.):
- Основной диагноз:
- Серопозитивный ревматоидный артрит.
- Серонегетивный ревматоидный артрит.
- Особые клинические формы ревматоидного артрита.
- Синдром Фелти – ревматоидный артрит, спленомегалия, лейкопения.
- Синдром Стилла у взрослых – ревматоидный артрит с системными проявлениями.
- Синдром Каплана – ревматоидный артрит, пневмокониозы.
- Синдром Шегрена – ревматоидный артрит, ксеростомия, ксерофталмия.
- Вероятный ревматоидный артрит.
- Клиническая стадия:
- Очень ранняя стадия: длительность болезни 1 год при наличии достоверной симптоматики ревматоидного артрита.
- Поздняя стадия: длительность болезни 2 года и более + выраженная деструкция мелких (III-IV рентгенологическая стадия) и крупных суставов, наличие осложнений.
- Степень активности болезни:
- 0 – ремиссия (DAS28 5.1).
Активность болезни оценивается по индексу DAS28, учитывающие следующие показатели: число болезненных суставов (из возможных 28 исследуемых суставов), число припухших суставов (из возможных 28); СОЭ, оценка собственного состояния (оцениваемая самим больным) и врачом по специальным оценочным анкетам (HAQ).
- Внесуставные (системные) проявления:
- Ревматоидные узелки.
- Кожный васкулит (язвенно-некротический васкулит, дигитальный артериит, ливедо-ангиит).
- Нейропатия (мононеврит, множественная мононейропатия, полинейропатия).
- Плеврит, перикардит (адгезивный, выпотный).
- Сухой синдром (синдром Шегрена).
- Поражение глаз ( склерит, эписклерит, васкулит сетчатки).
- Рентгенологическая стадия (по Штейнброкеру):
- I – околосуставный остеопороз.
- II – остеопороз + сужение суставной щели, могут быть единичные эрозии.
- III – остеопороз + сужение суставной щели + множественные эрозии + подвывихи в суставах.
- IV – признаки предыдушей стадии + костный анкилоз.
- Дополнительная иммунологическая характеристика:
- ACCP (антитела к циклическому цитрулинированному пептиду) положительный.
- ACCP отрицательный.
- Функциональный класс:
- I — полностью сохранены способность самообслуживания, занятие непрофессиональной и профессиональной деятельностью.
- II — сохранены способность самообслуживания, занятие непрофессиональной деятельностью: ограничены способность занятием профессиональной деятельностью.
- III — сохранены способность самообслуживания, ограничены возможности занятиея непрофессиональной и профессиональной деятельностью.
- IV — ограничены способность самообслуживания, занятия непрофессиональной и профессиональной деятельностью.
Выделяют следующие стадии ревматоидного артрита:
• Преимущественно суставная форма. Проявляется характерным прогрессирующим деформирующим эрозивным артритом.
• Суставно-висцеральная форма. При этой форме ревматоидного артрита, помимо типичного суставного синдрома, поражаются внутренние органы.
• Комбинированная форма. Включает в себя ревматоидный артрит, развивающийся у больных с другими ревматическими заболеваниями — чаще деформирующим остеоартрозом. Специфических лабораторных изменений при ревматоидном артрите не выявлено. К наиболее характерным относят наличие в сыворотке и синовиальной жидкости так называемого ревматоидного фактора.
Течение хроническое, при отсутствии лечения приводит больных к инвалидности. Диагноз поставить позволяют клинико-рентгенологические и лабораторные данные. Дифференциальный диагноз следует проводить с болезнью Бехтерева, с синдромом Рейтера, Шегрена, псориатическим артритом, остеопорозом, подагрой.
Диагностические критерии Американской коллегии ревматологов (1987):
- Утренняя скованность в суставах или околосуставных областях продолжительностью не менее 1 час (при давности симптома 6 недель и более).
- Припухлость околосуставных мягких тканей и/или внутрисуставной выпот (но не костные разрастания), определяемые врачом в трех или более суставах из 14 следующих: проксимальные межфаланговые, пястно-фаланговые, лучезапястные, локтевые, коленные, голеностопные, плюснефаланговые (при давности симптома 6 недель и более).
- Припухлость в области проксимальных межфаланговых, пястно-фаланговых или лучезапястных суставов (при давности 6 недель и более).
- Симметричный артрит – одновременное поражение аналогичных суставов из 14 выще названных: (давность 6 недель и больше).
- Ревматоидные узелки – подкожные узелки, расположенные над костными выступами, разгибательных поверхностей конечностей или околосуставных областей, определяемые врачом.
- Повышенный уровень РФ (антитела класса IgM, направленные к Fc фрагменту IgG класса) в сыворотке крови.
- Рентгенологические изменения, определяемые по шкале Штейнброкера, на рентгенограммах кистей и лучезапястных суставов в прямой проекции.
- В остром периоде болезни.
- Нестероидные противовоспалительные средства (НПВС):
- Неселективные по отнощению к циклоксигеназе (ЦОГ) (диклофенак 50-150мг/сут., ибупрофен 600-1200мг/сут., индометацин 75-150мг/ сут.);
- Селективные к ЦОГ-2 (нимесулуид 100-200мг/сут., целекоксиб 200-400мг/сут., мелоксикам 7,5-15мг/ сут.);
- Глюкокортикостероиды — преднизолон или метилпреднизолон per os, бетаметазон или метилпреднизолон в виде внутри- или околосуставных инъекции; возможна пульс-терапия (при выраженной активности или резистентной течении), сверхвысокая доза метипреда+метотрексат или метипреда+циклофосфан в/в капельно
- Поддерживающее базисное лечение:
- Основные базисные противоревматическые препараты (БПРП) — Метотрексат 7.5-20мг/нед., Сульфасалазин 1,5-3г/сут., Лефлуномид 10-20мг/сут.;
- Биологические препараты (Актемра (Тоцилизумаб) 8мг/кг в/в капельно каждые 4 нед., Ремикейд ( Инфликсимаб ) 5мг/кг в/в капельно по схеме, Хюмира* (Адалимумаб) 70мг п/к/инъекция 1 раз в 2 нед., Энбрел* (этанерсепт) 50мг п/к инъекция 1 раз в нед.).
Для лечения ревматоидного артрита применяют следующие методы:
• медикаментозные средства общего действия: нестероидные противовоспалительные препараты — салицилаты, пиразолоновые производные, бруфен, бенорилат, вольтарен, напроксен, индометацин, профенид, толексин, кортикостероидные препараты, иммунодепрессанты, пенициламид, хинолиновые препараты, препараты золота;
• средства дилокальной (внутрисуставной) терапии: кортикостероидные препараты (гидрокортизон, кеналог и др.), иммунодепрессанты (чаще циклофосфамид), радиоактивные изотопы (преимущественно золото и иттрий);
• хирургическое лечение (синовэктомия, ортопедическая коррекция и др.);
• физиотерапевтические мероприятия с использованием лекарственных средств (фонофорез гидрокортизона, электрофорез салицилатов, новокаина, аппликации диметилсульфоксида парина и др.), с использованием физических способов воздействия;
• лечебная физкультура;
• санаторно-курортное лечение.
Лечение больных ревматоидным артритом должно включать три этапа: стационар — поликлиника (диспансер) — курорт. Курортное лечение должно осуществляться с привлечением местных природных факторов, где легче проходит адаптация больных, и оно экономичнее. Наиболее широко используются бальнеологические здравницы (Сочи, Пятигорск) и грязевые здравницы (Евпатория, Одесса). Последние показаны при преимущественно пролиферативных изменениях в суставах. В условиях курорта лечение проводится комплексом физических методов. Противопоказанием для санаторно-курортного лечения является высокая общая или местная активность процесса и выраженная функциональная недостаточность суставов, лишающая больного возможности самообслуживания.
* препараты на зарегисрированы в РА.
- О нас
- Новости
- Эребуни медицинский центр
- Лицензии, сертификаты и награды
- Управление
- Правление
- Совет директоров
- Совет специалистов
- ЭМЦ структура
- Обратная связь
- Карта сайта
- Структура клиник
- Клиника диагностики и Центр радиологии
- Клинико-диагностическая лаборатория
- Центр оперативной эндоскопии
- Служба рентгендиагностики
- Служба ультразвуковой диагностики
- Служба компьютерной томографии
- Отделение магнитно-резонансной томографии
- Служба маммографии
- Терапевтичевская клиника
- Отделение эндокринологии
- Отделение ревматологии
- Отделение гастроэнтерологии и гепатологии
- Отделение нефрологии
- Центр гемодиализа
- Служба онкологии
- Физиотерапевтическая служба
- Служба реабилитации
- Служба аллергологии
- Служба офтальмологии
- Клиника хирургии
- Отделение анестезиологии
- Отделение общей и грудной хирургии
- Отделение общей и лапароскопической хирургии
- Отделение сосудистой и лазерной хирургии
- Отделение минимально-инвазивной хирургии
- Отделение эстетической и челюстно-лицевой хирургии
- Отделение колопроктологии
- Отделение эндокринной хирургии
- Отделение оториноларингологии
- Отделение пластической и микрохирургии
- Отделение урологии
- Отделение травматологии и ортопедии
- Cлужба лечения труднозаживающих ран и лимфадем
- Клиника кардиологии и кардиохирургии
- Отделение функциональной диагностики сердечно-сосудистых заболеваний
- Отделение сердечно-легочной патологии
- Отделение неотложной кардиологии и интенсивной терапии
- Отделение ангиографии и интервенционной кардиологии
- Отделение электрофизиологии и интервенционной аритмологии
- Отделение сердечно-сосудистой хирургии
- Служба кардиохирургии и реконструкции сердца
- Служба хирургии аорты
- Служба хирургии периферических сосудов
- Служба лазерной хирургии сосудов
- Клиника неврологии и нейрохирургии
- Отделение неврологии
- Служба лечения нервно-мышечных заболеваний
- Служба лечения нарушений сна
- Служба лечения двигательных расстройств - Центр нейроиммунологии и рассеянного склероза
- Республиканский центр эпилепсии
- Центр лечения инсультов
- Служба цереброваскулярной нейрохирургии
- Отделение нейрохирургии
- Отделение патологии позвоночника и вертебральной хирургии
- Отделение неврологии
- Клиника интенсивной терапии и неотложной медицины
- Отделение интенсивной терапии
- Отделение неотложной медицинской помощи
- Служба скорой помощи
- Приемная
- Европейский центр ядерной медицины
- Роддом
- Центр репродуктивного здоровья женщин
- Отделение гинекологии
- Отделение патологии беременных
- Родильное и послеродовое отделение
- Отделение новорожденных
- Отделение анестезиологии и интенсивной терапии роддома
- Поликлиника
- Офтальмолог
- Эндокринолог
- Сециалист по инфекционным болезням
- Лаборатория
- Психотерапевт
- Дерматолог
- Неонатолог
- Невролог
- Радиология / рентгеноскопия
- Стоматолог
- Кардиолог
- Травматолог
- Онколог
- ЛОР
- Физиотерапевт
- Фтизиатр
- Функциональная диагностика
- Этический комитет
- Клиника
- Клинические исследования
- Образование
- Публикации
- Электронный Медицинский Журнал Эребуни
- Архив Медицинского Вестника
- Медицинское страхование
- Часто задаваемые вопросы
- Обратная связь пациента
- Наука


Ревматоидный артрит
Согласно мировой статистике около 5-20% населения земли страдает различной патологией опорно-двигательного аппарата, которая значительно снижает качество жизни этих пациентов и может являться причиной их серъезной инвалидизации и потери трудоспособности, вплоть до потери способности самообслуживания, к физической, психической, социальной дезадаптации и, более того, к инвалидности и даже к уменьшению продолжительности жизни пациентов. Средний возраст основного контингента с ревматологическим поражением - это пациенты трудоспособного возраста - 40 лет.
Наиболее частыми симптомами ревматологических заболеваний являются боли в суставах, мышцах, появляющиеся внезапно или постепенно, выраженное припухание суставов, скованность при движения в суставах, повышение температуры кожи над суставами, повышение температуры тела, воспалительные изменения в анализах крови (высокая СОЭ, лейкоцитоз) и др.
Самое важное в ревматологии - ранняя диагностика и лечение, что позволяет сохранить функцию суставов и внутренних органов и значительно улучшить качество жизни. Поэтому крайне необходимо своевременное обращение пациентов к специалистам, ранняя диагностика заболевания и раннее лечение. Некоторые ревматологические заболевания нельзя вылечить навсегда. Однако, сегодня существуют методы лечения, позволяющие существенно уменьшить симптомы болезни, замедлить ее прогрессирование и развитие инвалидизирующих изменений в суставах, околосуставных тканях, внутренних органах, улучшить качество жизни пациентов. Иногда правильное и вовремя назначенное лечение может спасти жизнь пациента.
Отделение ревматологии МЦ Эребуни осуществляет диагностику и лечение пациентов с с воспалительными и деструктивными заболеваниями опорно-двигательного аппарата, а также больные с другими заболеваниями соединительной ткани, системными васкулитами и другой патологией, сопровождающейся поражением костей,суставов и мышц:
Диффузные заболевания соединительной ткани
- системная красная волчанка,
- склеродермия,
- дерматомиозит,
- ревматизм
- ревматоидный артрит
Системные васкулиты
- узелковый полиартериит,
- геморрагический васкулит,
- синдром Чарга-Стросса,
- болезнь Такаясу,
Артриты различной этиологии
- подагра и другие микрокристаллические артриты,
- Болезнь Бехтерева,
- анкилозирующий спондилоартрит,
- деформирующий остеоартроз,
- Болезнь Бехчета.
Отделение ревматологии принимает около 600 пациентов в год осуществляя комплексную диагностику с использованием современного медицицнского оборудования, оказывая мультидисциплинарную консультативную помощь (ортопеды, травматологи, кардиологи, невропатологи, нейрохирурги, иммунологи и др.), проводя лечение пациентов в соответсвии с международными стандартами с использованием новейших наиболее эффективных методологий и достижений в области ревматологии.
В отделении практикуется как амбулаторное, так и стационарное ведение пациентов, включая также возможности для лечения пациентов в дневном стационаре.
Сотрудники отделения ревматологии осушествляют также активную научную деятельность с участием и презентациями в профессиональных международных конгрессах и митингах. Многие из них прошли подготовку в ведущих зарубежных клиниках.
Для установки точного диагноза используются оборудования клиники диагностики:
- Клинико-диагностическая лаборатория, где, кроме общеприменяемых исследований крови, возможно осуществление полного спектра иммунологических анализов и анализов пунктатов из суставов
- Ультразвуковое обследование суставов и околосуставных тканей
- Допплерография сосудов
- Электромиография
- Рентгенэндоваскулярные методы диагностики
- Морфологические исследования (биопсия)
- Рентгендиагностика
- Компьютерная томография
В центре имеется возможность проведения денситометрического обследования для диагностики остеопороза у ревматических больных (в частности, получающих глюкокортикостероидную терапию).
В отделении функционирует специальный кабинет с соответствующим оснащением для проведения самой современной терапии высокотехнологичными, болезнь-модифицирующими препаратами - Актемра, Ремикейд, Мабтера. Высокая эффективность этих препаратов показана при ревматоидном артрите, болезни Бехтерева, системной красной волчанке и других заболеваниях.
Основными и приоритетными направлениями деятельности отделения ревматологии являются:
- Диагностические и лечебные пункции суставов с введением кортикостероидов, препаратов гиалуроновой кислоты.
В своей деятельности отделение ревматологии руководствуется рекомендациями и тесно сотрудничает с такими международными и мировыми ревматологическими сообществами, как
Читайте также:








































