Лечение полимиозита в израиле

Надо сказать, что полимиозит возникает в любом возрасте, но имеет предпочтения по полу — недуг более распространён среди женщин. И наиболее часто заболевание сочетается с другими аутоиммунными патологиями и злокачественными новообразованиями.
Причины и классификация болезни
Патологический аутоиммунный процесс может запуститься в организме под воздействием вирусного заражения, общего переохлаждения организма, лекарственной аллергии, перенесенных тяжёлых травм, повышенной инсоляции или наличия злокачественных опухолей. Также полимиозит может сопровождать другие аутоиммунные болезни, например, ревматоидный артрит, красную волчанку или склеродермию.
На сегодня выделяют шесть форм заболевания:
- Это первичный миозит с поражением мышц конечностей, шеи, гортани и пищевода;
- Дерматомиозит, сопровождающийся поражением кожных покровов, слизистых оболочек рта и горла;
- Детский полимиозит с поражением сосудов желудка и кишечника, образованием подкожных кальцификатов;
- Вторичный миозит при поражении иммунной системы;
- Полимиозит, фиксирующийся при раке лёгких, предстательной железы, яичников, молочной железы или лимфоме;
- Или полимиозит с инфильтратами.
Симптомы заболевания
Поскольку болезнь имеет прогрессирующее течение, то первичные симптомы довольно неявно выражены, но постепенно количество аномальных проявлений нарастает.
- В первую очередь поражаются мышцы плечевого и тазового пояса. Наблюдаются боли и отёчность в мышцах при движении или прощупывании. И общая мышечная слабость;
- Далее происходит атрофия мышц и кальциноз;
- Внешним признаком служит косоглазие и опущение верхнего века;
- Патология мышц гортани вырождается в нарушении речи и затруднённом глотании;
- Постоянно происходит воспаление суставов, но без их деформации;
- Возникают неявного характера боли в животе, нарушение перистальтики и кровотечения из желудочно-кишечного тракта;
- Как правило, результаты диагностики склоняются к аритмии, пониженному давлению, миокардиту и сердечной недостаточности.
Кроме описанного постепенного нарастания, процесс полимиозита может протекать остро с интоксикацией и лихорадкой. Такое быстрое прогрессирование приводит к неподвижности пациента и сердечно-лёгочным поражениям. Но это происходит довольно редко, при обычном течении обострения чередуются с ремиссиями, а при переходе в хроническую форму, мышцы поражаются отдельными группами и наблюдается медленное ухудшение состояния.
Диагностика болезни
Пациентов с подозрением на полимиозит в Израиле в первую очередь ожидает консультация ревматолога и невролога. Также может потребоваться осмотр у кардиолога, гастроэнтеролога и пульмонолога. После тщательного составления анамнеза назначаются дополнительные лабораторные и инструментальные исследования:
- Биохимический анализ крови;
- Электромиография;
- УЗИ органов брюшной полости, сердца;
- Копрограмма;
- Гастроскопия;
- Рентген лёгких;
- И биопсия мышечных волокон.
Лечение полимиозита
Применяемая на сегодня терапия болезни заключается в использовании кортикостероидов. Чаще всего препараты вводят внутривенно по ежедневному графику. Довольно высокая первоначальная доза медикаментов постепенно снижается при положительной реакции организма.
К сожалению, кортикостероиды не всегда приводят к необходимому эффекту. В этом случае препараты отменяют и назначают иммунодепрессанты (метотрексат, азатиоприн). А для противодействия мышечной атрофии назначаются анаболические стероиды.
Поскольку полимиозит, как заболевание, практически не поддаётся лечению, то прогноз результата лечения более всего зависит от формы и стадии заболевания. Например, острый миозит очень быстро прогрессирует, и лечебный прогноз по нему скорее удовлетворительный. Напротив, хроническая форма болезни при адекватной терапии и постоянном наблюдении приводит к длительной и устойчивой реакции организма на долгие годы.
О заболевании
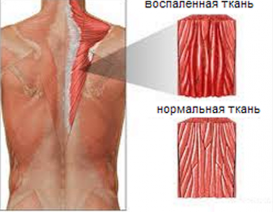
Полимиозит – это системное поражение мышечных тканей (преимущественно поперечно-полосатой мускулатуры конечностей), которое сопровождается болевым синдромом и атрофией поврежденных мышц. При данной болезни также могут происходить патологические изменения в сердце и легких.
Это аутоиммунное заболевание входит в группу воспалительных идиопатических миопатий. Патология может возникнуть в любом возрасте, однако наиболее часто пик заболеваемости отмечается у детей 5-15 лет и у взрослых 40-60 лет. При этом практически в 70 % случаев полимиозит поражает представительниц женского пола. Нередко недуг развивается на фоне другой аутоиммунной болезни, а также у пациентов с онкологическими заболеваниями.
Ныне этиологические факторы возникновения полимиозита находятся на стадии изучения. Однако предполагается, что на запуск аутоиммунного механизма болезни в некоторой степени влияют некоторые вирусы, к примеру, такие как вирус Коксаки, цитомегаловирус и пр. Кроме того, определенную роль в развитии полимиозита играет и наследственная предрасположенность.
К триггерным факторам запуска болезни относятся: лекарственная аллергия (синдром Стивенса-Джонсона, токсикодермия, медикаментозный дерматит, крапивница), травмы, хроническая инфекция, повышенная инсоляция, переохлаждение.
получить бесплатную консультацию
- Первичный полимиозит характеризуется поражением мышц проксимальных отделов шеи и конечностей, а также пищевода и гортани. Может сопровождаться артралгией.
- Первичный дерматомиозит сопровождается кожными проявлениями (эритематозные пятна на лице и в районе суставов). Способен поражать глотку, ротовую полость, и слизистую оболочку глаз.
- Детский полимиозит имеет прогрессирующее течение с формированием контрактур и мышечной атрофии, поражением сосудов желудочно-кишечного тракта с развитием тромбоза и васкулита. Все это приводит к появлению желудочно-кишечных кровотечений и сопровождается острыми болями в животе.
- Полимиозит при других аутоиммунных болезнях способен развиваться при склеродермии, ревматоидном артрите, болезни Шегрена и красной системной волчанке.
- Полимиозит при злокачественных процессах — преимущественно встречается у лиц старше сорока лет. В основном возникает на фоне лимфомы, рака яичников, простаты, толстой кишки, желудка, молочной железы, легких.
- Миозит с включениями — наиболее редкая форма болезни, отличающаяся от остальных поражением мышц дистальных отделов конечностей. Название этот вид полимиозита получил по той причине, что при исследовании биоптата поврежденных мышц в мышечных волокнах видны включения.
Типичными признаками полимиозита являются подострое начало с постепенно развивающимся поражением мышц плечевого и тазового пояса. Помимо мышечного синдрома нередко присутствует поражение соматических органов: легких, сердца, ЖКТ.
Мышечный синдром в первую очередь проявляется мышечными болями при движении, покое и при прощупывании. Боль также сопровождается прогрессивной мышечной слабостью, сильно мешающей больному совершать какие-либо движения и действия. Пораженные мышцы при полимиозите отекают и уплотняются. Со временем болезнь полностью обездвиживает больного.
При эрозивном поражении слизистой ЖКТ возникает кровотечение, перфорация кишечника или развитие перфоративной язвы желудка. При полимиозите может возникнуть пневмония. Обусловлено это гиповентиляцией легких вследствие ослабления дыхательной мускулатуры и попадания пищи в дыхательные пути. У человека с полимиозитом со стороны сердечно-сосудистой системы могут быть такие заболевания, как сердечная недостаточность, гипотония, миокардит, аритмия, синдром Рейно.
При хроническом течении полимиозита поражаются отдельные мышечные группы, что позволяет больному в течение длительного периода времени сохранять трудоспособность. Имеет наиболее благоприятный прогноз.
При остром течении полимиозита, развивающемся на фоне интоксикации и лихорадки, происходит быстрое поражение мышц. Вскоре наступает полное обездвиживание больного и развитие сердечно-легочных поражений. При отсутствии оперативной помощи и адекватного лечения вероятность летального исхода достаточно высокая.
Подострый полимиозит протекает более плавно, с периодами улучшения. Может сопровождаться прогрессированием мышечной слабости, поражением соматических органов.
задать вопрос ревматологу
Диагностика полимиозита в Ассуте
В случае подозрений на полимиозит, пациента направляют на консультацию к ревматологу. Чтобы дифференцировать мышечный синдром от миастении может понадобиться консультация невролога. При наличии симптоматики со стороны органов ЖКТ, легких, сердечно-сосудистой системы, к диагностике и лечению больного полимиозитом подключаются также специалисты в нужной области (кардиолог, гастроэнтеролог, пульмонолог и т.д.).
Обязательными диагностическими процедурами при полимиозите являются:
Электромиография выполняется для исключения прочих нервно-мышечных аномалий.
Для того чтобы оценить состояние внутренних органов, используются такие методы, как ультразвуковое исследование, гастроскопия, ЭКГ, копрограмма.
Очень важны при диагностике полимиозита и данные гистологического исследования пораженных мышечных тканей, полученных в ходе биопсии. В основном забор биоптата осуществляется с области двуглавой плечевой мышцы, квадрицепса или бицепса. При гистологии тканей выявляются характерные для полимиозита признаки, такие как: лимфоцитарная инфильтрация мышечных тканей, некроз мышечных волокон, наличие вакуолей (полостей) в тканях мышц.
Лечение полимиозита в Израиле
Базовая программа лечения полимиозита в Израиле включает в себя прием глюкокортикастероидов (Преднизолон – 60 мг/сут.). Постепенно дозу снижают до поддерживающего уровня (от 10 до 20 мг/сут.). Но такое лечение не всегда эффективно, в особенности при миозите с включениями.
Если улучшение состояния больного не наблюдается после 20 дней лечения, назначаются иммуносупрессоры. Как правило, это парентеральное введение Метотрексата или Азатиоприна. При лечении данными препаратами каждый месяц необходимо проведение биохимических проб печени.
Цитостатики назначаются при тяжелой форме заболевания с частыми рецидивами и при отсутствии эффекта от гормональной терапии или при ее непереносимости.
Пациентов пожилого возраста перед лечением дополнительно обследуют на наличие опухолей.
Кроме того, могут назначаться средства, устраняющие последствия, вызванные уменьшенным кровоснабжением мышц. Рекомендуются препараты, стабилизирующие обменные процессы и понижающие риск возникновения осложнений.
рассчитать стоимость лечения

В движении жизнь – с данным выражением вряд ли кто-либо станет спорить. Способность передвигаться для человека обеспечивают несколько систем. Одной из них являются мышцы. Именно они приводят в движение рычаги организма – кости и суставы.
Полимиозит – это заболевание, при котором происходит поражение мышц, воспалительного характера. Отличительной особенностью данного поражения является то, что агрессивным фактором выступают собственные компоненты иммунитета. Это позволяет отнести полимиозит к аутоиммунным заболеваниям.
Наиболее часто поражает данное заболевание лиц детского возраста (до 15 лет) и стариков, но преимущественно детей. Лица женского пола болеют примерно в 2 раза чаще, чем мужского. Следует также отметить, что заболевание является достаточно редким (около 5 случаев на 1 миллион населения).
Также необходимо упомянуть то, что полимиозит является системным заболеванием, поскольку проявляться оно может в самых разных частях тела.
Виды полимиозита
Классификаций полимиозита есть несколько. Наиболее распространенная из них рассматривает причину возникновения заболевания. Всего выделяется несколько форм полимиозита.
- Первичный полимиозит – данное заболевание начинается без видимых на то причин. Отмечается слабость мышц в проксимальных отделах туловища, может отмечаться их атрофия. Начинается заболевание с поражения мышц голени. Заболеванию может предшествовать лихорадка, озноб.
- Первичный дерматомиозит – заболевание во многом схоже с предыдущей формой, однако помимо всего прочего для него характерны еще и кожные проявления. Появляется сыпь, которая обычно имеет красный цвет. Локализуется она около глаз, в области крупных суставов. Иногда отмечается атрофия кожи.
- Полимиозит, сопровождающий злокачественные новообразования. Порой данное заболевание может сопровождать некоторые злокачественные новообразования некоторых органов и заболевания крови.
- Полимиозит у детей. Данная форма отмечается достаточно злокачественным течением. Достаточно высок процент инвалидизации.
- Полимиозит, который сопровождает аутоиммунные заболевания (системную красную волчанку, ревматоидный артрит и т.д.).
- Полимиозит, сочетающийся с воспалительными заболеваниями сосудов (васкулитами).
Также выделяются виды полимиозита по клиническому течению:
- острое;
- подострое;
- хроническое.
Причины возникновения полимиозита
Как и множества других аутоиммунных заболеваний, этиология полимиозита неясна. Существуют лишь теории и изучены некоторые факторы, которые способствуют возникновению заболевания.
- Наследственная предрасположенность – иногда отмечаются случаи заболевания близких родственников.
- Вирусная этиология – у некоторых больных выявлена персистирующая инфекция.
- Злокачественные новообразования – в некоторых случаях опухолевый рост заставляет иммунную систему атаковать свой собственный организм.
- Также повышается риск развития полимиозита у лиц, злоупотребляющих алкоголем, курением, употребляющих наркотики.
Симптомы полимиозита
У данного заболевания существует множество проявлений, которые схожи с проявлениями многих других патологий. Это значительно затрудняет диагностику полимиозита и зачастую уводят специалиста по ложному следу.
- Миалгии (боли в мышцах). Это наиболее распространенное и наиболее раннее проявление полимиозита. Боли могут возникать как при движении, так и в состоянии покоя.
- Увеличение пораженных мышц. Данный симптом является проявлением воспалительной реакции. В результате этого увеличиваются в размере целые конечности, что затрудняет совершение движений ими в полном объеме.
- Миастенические проявления – для пораженных мышц характерна крайне быстрая утомляемость.
- Затруднения дыхания – данное проявление возникает при поражении мышц диафрагмы, межреберных мышц.
- Расстройства зрения – данное проявление возникает, если в патологический процесс вовлекаются глазодвигательные мышцы.
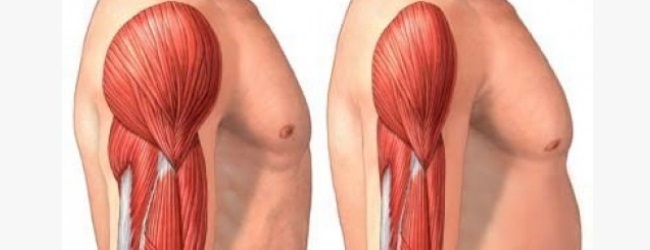
- Атрофия мышц – данный синдром развивается в случае прогрессирования заболевания.
- Наличие кальцинозов в мышцах, которые могут проявляться уплотнением либо тенью на рентгенограмме.
- Сыпь на кожных покровах. Данное проявление отмечается практически у половины больных полимиозитом. Характер высыпаний может быть самым разнообразным.
- Боли в суставах, наличие контрактур и анкилозов – проявления запущенного полимиозита.
- Патология со стороны сердечно-сосудистой системы и пищеварительного тракта.
Диагностика полимиозита в Израиле
Прежде всего, необходимо правильно оценить имеющуюся клиническую картину и провести общий осмотр пациента. Казалось бы, что это совершенно элементарные методы исследования, однако их не стоит недооценивать. Затем проводится ряд обследований.
- Общий анализ крови. При данном обследовании выявляются признаки, указывающие на наличие воспаления в организме человека: лейкоцитоз, увеличение скорости оседания эритроцитов. Также иногда отмечается анемия.
- Отмечается нарастание активности ферментов, поскольку они выделяются в кровь при разрушении мышечных волокон. В моче выявляется повышенное количство креатинина.
- При биохимическом анализе крови отмечается повышение белков острой фазы.
- Наиболее информативным методом обследования является биопсия мышцы. Участок ткани, взятый прижизненно, исследуется под микроскопом. Выявляются изменения в клетках мышц, скопление лимфоцитов в межмышечной ткани. Однако необходимо помнить, что мышцы чаще всего поражаются не полностью, а очами. Поэтому для большей информативности, необходимо врать ткань с нескольких участков.
- Рентгенологическое исследование – данный метод позволяет выявить очаги кальциноза в мышцах.
Лечение полимиозита в Израиле
Для лечения полимиозита используются преимущественно глюкокортикоиды. Это обосновано тем, что данные препараты обладают достаточно хорошей противовоспалительной активностью. Начинается лечения с использования высоких доз препарата, которые подбираются в соответствии с показателями белков острой фазы (чем выше последние, тем большая доза препарата назначается).
После достижения желаемого клинического эффекта, доза препарата снижается. Снижать дозу необходимо постепенно, поскольку во время приема высоких доз снижается выработка собственных гормонов.
Недостатком данного метода является то, что глюкокортикоиды обладают множеством побочных эффектов, которые затрагивают многие системы органов.
- Цитостатики. Данные препараты несколько подавляют активность иммунной системы и, естественно, снижают ее губительное воздействие на мышцы человека.
Однако данные препараты воздействуют также и на другие клетки организма, обуславливая также множество побочных эффектов.
- При необходимости проводится терапия, направленная на борьбу с кальцинозом. Препараты обеспечивают выведение кальция из мышц и организма в целом.
- Вирус Зика распространяется!
- Созданы искусственные мышцы, отличающиеся небывалой силой
- Лечение растяжений и разрывов связок и мышц
- В Израиле удалось заставить сердце из пробирки биться
Вас интересует лечение в Израиле?
Мы помогаем найти решение ваших проблем со здоровьем, а также предоставляем полную информацию о лучших израильских врачах.
Цена лечения играет решающую роль в принятии решения о поездке в Израиль.
Каждый медицинский случай уникален, поэтому мы предоставляем нашим пациентам ориентировочные цены на диагностику, реабилитацию и лечение в больницах, а также рассказываем о том, как правильно спланировать поездку и сэкономить деньги во время лечения в Израиле.
Наша главная цель - качественно составленная медицинская программа по доступной цене.
Дерматомиозит — достаточно редкое заболевание, всего регистрируется от 2 до 10 случаев на 100 000 населения. Женщины страдают этим заболеванием почти в два раза чаще, чем мужчины. Заболеть им может человек любого возраста, однако есть два пика заболевания — переходный возраст и климактерический период.
Дерматомиозит — это аутоиммунное заболевание, которое характеризуется сбоем в системе иммунитета: по неизвестным причинам организм начинает воспринимать собственные клетки как чужеродные и вырабатывать к ним антитела.
При дерматомиозите антитела вырабатываются главным образом к структурным компонентам мышечной ткани, обусловливая развитие воспаления мышц, которое может захватить и различные внутренние органы.
Причины точно неизвестны. Но прослеживается связь с вирусами Коксаки и пикорнавирусами. Вирус поселяется в организме и периодически проявляет свое болезнетворное действие (персистирует) в мышечной ткани. Эти атаки вызывают иммунный ответ, направленный и на вирус и на клетки мышц, которые имеют сходство.
Также несомненно значение генетического фактора. В крови больных обнаруживают миозит-специфичные антитела и антигены гистосовместимости. Причем сами по себе эти изменения могут не проявляться. Нужны провоцирующие факторы:
- переохлаждение и перегревание;
- длительного пребывания на солнце;
- вакцинации против тифа, холеры, краснухи, паротита;
- травмы;
- обострение хронических инфекционных заболеваний;
- психотравма;
- прием некоторых медикаментов, аллергия на лекарства;
- заболевания щитовидной железы;
- беременность.
Примерно в 30 % случаев дерматомиозит сочетается с онкологическими заболеваниями.
Специалисты считают, что дерматомиозит развивается в результате аутоиммунных процессов.
- Поражение мышц — главный признак заболевания:
- прогрессирующая симметричная мышечная слабость верхних и нижних конечностей;
- пациенты испытывают трудности при подъеме по лестнице, посадке в транспорт, подъеме с кровати;
- возможны неожиданные падения;
- при поражении мышц шеи пациентам трудно поднять голову с подушки и удерживать ее;
- при поражении мышц глотки, гортани, пищевода — нарушения голоса, затруднения глотания пищи, поперхивания;
- возможен отек мышц;
- при длительном течении — мышечная атрофия (уменьшение, "истончение" мышц с нарушением их функции).
- Поражение кожи — также одно из главных проявлений заболевания:
- красные пятна с фиолетовым оттенком в области верхнего века, нередко сочетающиеся с отеком вокруг глаз;
- красные пятна, могут быть с лиловым оттенком, покрытые чешуйками, над мелкими суставами кистей рук, в области локтевых и коленных суставов;
- шелушение и трещины кожи на кончиках пальцев рук;
- расширение сосудов кожи в виде "сосудистых звездочек";
- кожный зуд.
- Сосудистые поражения:
- феномен Рейно — нарушение кровотока в сосудах пальцев под воздействием холода или стрессовых ситуаций с последовательной сменой окраски пальцев (побеление-посинение-покраснение), сопровождающееся болью и другими неприятными ощущениями (жжением, покалыванием).
- Кальциноз мягких тканей:
- представляет собой отложения солей кальция, располагающиеся подкожно или внутрикожно;
- чаще всего в области пальцев рук, локтевых, коленных суставов, ягодицах;
- возможно изъязвление кожи и выход на поверхность соединений кальция в виде крошковатых масс.
- Поражение суставов:
- встречается редко;
- поражаются преимущественно мелкие суставы кистей, лучезапястные, реже локтевые, плечевые, коленные, голеностопные; возможны боль, отек, покраснение кожи, ограничение подвижности;
- деформации суставов встречаются крайне редко.
- Поражение легких:
- при вовлечении в процесс диафрагмы и межреберных мышц нарушается подвижность грудной клетки и адекватная вентиляция легких, что создает условия для присоединения инфекции и развития пневмонии (воспаления легких);
- интерстициальный фиброз легких — воспаление межуточной ткани легких с последующим переходом в фиброз (разрастание грубой волокнистой соединительной ткани, уплотнение легочной ткани с формированием функциональной неполноценности). Пациентов беспокоят прогрессирующая одышка и сухой кашель.
- Поражение сердца:
- перикардит (воспаление серозной оболочки, окружающей сердце);
- миокардит (воспаление сердечной мышцы);
- эндокардит (воспаление внутренней оболочки сердца);
- пациентов беспокоят боли в области сердца, одышка, отеки, сердцебиение, перебои в работе сердца.
- Поражение желудочно-кишечного тракта:
- снижение аппетита;
- нарушение глотания;
- поперхивание при приеме пищи;
- боли в животе.
- Поражение почек:
- встречается редко;
- возможен воспалительный процесс;
- крайне редко — почечная недостаточность.
По происхождению выделяют:
- идиопатический (первичный) дерматомиозит;
- паранеопластический (вторичный, опухолевый) дерматомиозит;
- ювенильный (детский) дерматомиозит.
Заболевание протекает циклически, с обострениями и ремиссиями. Состояние пациента может улучшаться как после лечения, так и спонтанно.
По течению выделяют:
- острый дерматомиозит с быстрым нарастанием слабости мышц вплоть до обездвиживания пациента и невозможности глотания. В этом случае через 3-6 месяцев с начала заболевания может наступить летальный исход из-за сердечной недостаточности или пневмонии;
- подострый дерматомиозит развивается циклически, при этом, с каждым витком проявления болезни все серьезнее. В этом случае, если дерматомиозит не лечить, возможен летальный исход, однако при правильном и своевременном лечении возможно выздоровление или переход заболевания в хроническую форму;
- хронический дерматомиозит, при котором поражаются только отдельные мышцы, а общее состояние пациента долгое время остается удовлетворительным. Однако в некоторых случаях при этой форме происходит кальциноз — отложение солей кальция в коже и подкожной клетчатке, что может привести к контрактурам и обездвиженности.
Дерматомиозит опасен осложнениями. В большинстве случаев пациенты погибают не из-за самого заболевания, а именно из-за осложнений — аспирационной пневмонии, дыхательной и сердечной недостаточности, общей дистрофии, желудочно-кишечных кровотечений. Также при дерматомиозите могут развиться пролежни и трофические язвы.
Дерматомиозит представляет собой довольно редкое заболевание соединительных тканей, характеризующееся воспалением мышц и кожи. Заболевание носит системный характер и способно поражать суставы, пищевод, легкие и сердце. Причины возникновения этой патологии до сих пор не выяснены, хотя многие ученые и врачи усматривают источник заболевания в аутоиммунных нарушениях и онкологических процессах (как минимум в 7-30% случаев заболевание сопровождает рак, особенно – рак легких, рак груди или яичников.). Некоторые исследователи склоняются к вирусной природе заболевания.
Израильские специалисты рассматривают дерматомиозит как комплексное системное нарушение и стараются одновременно минимизировать клинические проявления и отыскать основную причину заболевания. Поэтому с больными дерматомиозитом в нашей клинике работает большая группа специалистов – в нее входят иммунологи, ревматологи, дерматологи, онкологи и врачи других специализаций.
Методы лечения дерматомиозита в Израиле
Какого-либо общего метода лечения для дерматомиозита не существует. В каждом случае терапия заключается в лечении системных проявлений заболевания и может включать в себя курс медикаментозной терапии, физиотерапию, ультразвуковую и микроволновую терапию, а также другие виды лечения.
- Стандартным методом лечения первой линии является назначение кортикостероидов (перорально или внутривенно). В виде мази кортикостероиды применяются при выраженных кожных симптомах (эритематозная сыпь, шелушение и др.).
- Прием иммуносупрессивных препаратов помогает снять воспаление мышц, устойчивое к действию кортикостероидов.
- Физиотерапия применяется для предупреждения развития мышечной атрофии и контрактур, улучшения подвижности в конечностях.
- Антималярийные средства используются, чтобы снять кожные проявления заболевания и уменьшить дозировки кортикостероидов.
- В некоторых случаях хороший результат дает применение моноклональных антител, модифицированных против лимфоцитарного антигена CD
- При проявлениях подкожного кальциноза может проводиться хирургическое удаление метаболических подкожных узлов.
- В случаях, когда заболевание устойчиво к лечению кортикостероидами, особенно хороших результатов удается добиваться за счет применения высоких доз иммуноглобулинов (курс медикаментозного лечения длится порядка 6 месяцев).
- Если заболевание развивается на фоне онкологической патологии, после хирургического удаления опухоли, радио- или химиотерапии часто наблюдается и облегчение симптомов дерматомиозита.
В зависимости от индивидуальных особенностей течения заболевания также могут применяться и другие методы лечения – пациенты с дисфагией и воспалениями мышц могут получать особым образом сбалансированную диету, для снижения выраженности кожной сыпи могут применяться ингибиторы кальциневрина.
Лечение дерматомиозита в Израиле – диагностика
Диагностика заболевания проводится в сжатые сроки и редко занимает более 3 дней. За этот период пациент проходит все необходимые исследования и получает индивидуально составленную программу лечения.
- День 1
- День 2
- День 3
Первый день пребывания в стране посвящен знакомству с персональным куратором-переводчиком и первой консультации у ведущего специалиста. Куратор встречает пациента в аэропорту, помогает разместиться в гостинице и отвозит на консультацию в клинику. На консультации врач изучает историю болезни, получает привезенные пациентом с собой результаты предыдущих исследований (если они есть) и назначает необходимые диагностические мероприятия.
В течение второго дня пациент проходит полный комплекс исследований, в который могут включаться различные диагностические процедуры.
- Физикальный осмотр. Пациенты с дерматомиозитом жалуются на характерную слабость в ногах или руках. Также характерным внешним диагностическим признаком заболевания является сыпь (симптом Готтрона, гелиотропная сыпь в виде "очков"). Сыпь является важным симптомом при проведении дифференциальной диагностики дерматомиозита и полимиозита.
- Анализ крови помогает определить повышенный уровень энзимов, содержащихся в скелетных мышцах – креатинкиназы, альдолазы и других веществ.
- Электромиография – исследование электрической передачи нервных импульсов в мышцы. Оно может использоваться для определения выраженности миопатии и для исключения неврологических причин мышечной слабости.
- Биопсия мышечных тканей с последующим лабораторным изучением взятых образцов под микроскопом. Исследование позволяет выявить расположенные между клетками мышечных волокон агранулоциты, а также выявить процессы аномальной дегенерации мышечных клеток. Биопсия является одним из наиболее точных методов диагностики данного заболевания.
При диагностике дерматомиозита важно исключить онкологическую составляющую, поэтому в комплекс исследований также могут входить тесты на онкомаркеры, маммографическое или ультразвуковое исследование, различные виды томографии. Диагностика также может включать в себя исследование органов, пораженных в результате сопутствующих заболеванию воспалительных процессов, – ЭКГ сердца, рентгенографию легких и др.
В течение третьего дня диагностики созывается врачебный консилиум во главе с ведущим специалистом. Врачи исследуют результаты диагностики пациента, коллегиально устанавливают окончательный диагноз и подбирают наиболее эффективную программу лечения. Пациент также может присутствовать при работе консилиума, задавать уточняющие вопросы относительно своего диагноза и выбранных методов лечения.
Лечение дерматомиозита в Израиле – стоимость

Лечение дерматомиозита в Израиле по цене значительно выгоднее, чем в клиниках Старого и Нового Света.
В некоторых случаях для достижения стойкого терапевтического эффекта бывает достаточно назначить пациенту курс кортикостероидов, в других случаях бывает необходимо вести параллельное лечение онкологической патологии, бороться с ярко выраженной симптоматикой. Но и в первом, и во втором случае проведение аналогичного лечения в медицинских центрах Евросоюза, Канады, Японии или США обходится как минимум на 30-40% дороже, чем в Израиле.
Узнать ориентировочные цены? Заполняйте заявку или заказывайте звонок консультанта и получите бесплатный аудит.
Читайте также:


