Лечение переломов костей травматология
Травматология — введение
Травматология — это древнейший раздел медицины, ставший основой хирургии. Истории известны археологические находки, когда еще в Древнем Риме на костях поверженных солдат были найдены признаки консолидации костных отломков. Впервые о травматологии описано в трудах древнегреческого врача Гиппократа. Именно во время Гиппократа уже были описаны типы лечения переломов.
Большую роль в формировании травматологии, той которую мы видим сейчас, сыграли войны 20 века. Они не только уносили жизни людей, но и делали их физически сломленными. Тогда-то и выделилась травматология из общей дисциплины, как отдельная отрасль.
Давайте рассмотрим основные типы повреждений, которые входят в травматологию:
- Переломы — полное или частичное разрушение костной ткани.
- Вывихи — изменеие формы сустава с повреждением или нет суставной капсулы.
- Разрывы и растяжения связок — частичный или полный разрыв связок и мышц с образованием гематомы.
Сегодня мы поговорим именно про переломы.
Что такое переломы костей ?
Перелом кости — это нарушение целостности костной ткани вызванное механическим воздействием. Такое нарушение может быть как полным, так и частичным.
А вызывается подобное нарушение при такой нагрузке, которая явно превышает прочность того участка костной ткани, на который, собственно говоря, и приходится то самое механическое воздействие.
Кстати, если сравнить переломы костной ткани у приматов Homo Sapiens (человека) и переломы костей всех остальных позвоночных животных, то принципиальных отличий в этих переломах нет!
Виды переломов костей :
Классифицировать основные виды переломов костной ткани мы с Вами будем по нескольким критериям:
- По этиологии возникновения
- По тяжести поражения костной ткани
- По типу формы и направления
- По целостности кожных покровов
Давайте рассмотрим каждый подробнее!
По данному критерию все переломы можно разделить на травматические и патологические.
- Травматические — это переломы, который возникли вследствие воздействия внешних факторов
- Патологические — это такие переломы, которые возникают из-за влияния патологических факторов (например, туберкулез, онкология и т.д.), а воздействие внешних факторов, при этом, минимально!
По данному признаку выделяют полные и неполные переломы.
- Неполные переломы, как правило, представляют собой трещины либо надломы.
- Полные переломы, в свою очередь, делятся на:
- переломы без смещения (поднадкостничные) — чаще всего встречаются у детей, у которых костная ткань еще не сформирована полностью.
- переломы со смещением отломков — в данном случае костные фрагменты отдаляются друг от друга и изменяют ось кости
Здесь можно выделить следующие типы переломов:
- Поперечные ,
- косые ,
- продольные ,
- винтообразные ,
- окольчатые ,
- клиновидные
Все эти переломы проиллюстрированы на картинке ниже:
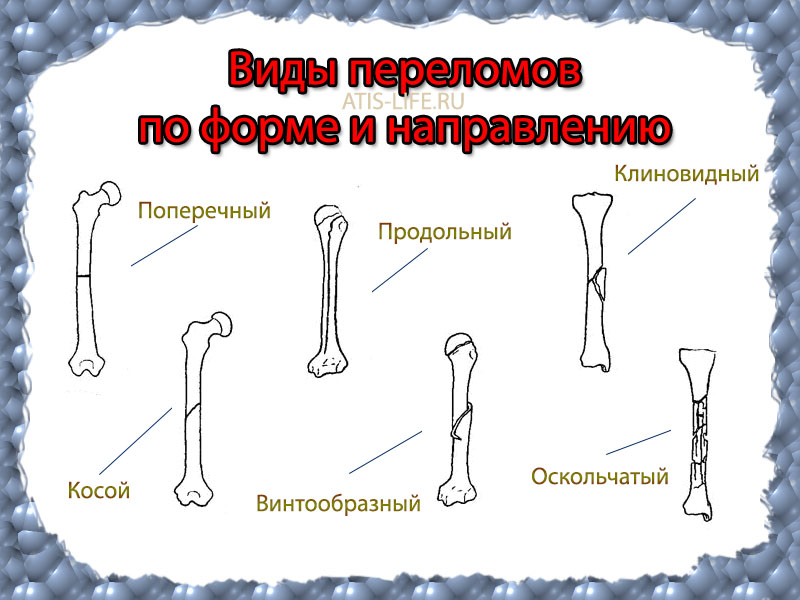
Помимо видов, представленных на рисунке различают:
- Компрессионные переломы — это когда костные отломки настолько мелкие, что четкая линия перелома отсутствует
- Вколоченные переломы — это такие переломы, при которых один из отломков кости внедрился в другой
По данному критерию выделяют открытые и закрытые переломы.
- Открытые — это те переломы, при которых происходит повреждение кожных покровов и сообщение с внешней средой. Открытые переломы, в свою очередь, могут быть огнестрельными и неогнестрельными.
- Закрытые — переломы, при которых не происходит повреждения костных покровов.
Помимо классификации, приведенной выше, различают переломы:
- Сочетанные — это когда перелом сочетается с травмой внетренних органов, либо черепа
- Комбинированные — поражение костной ткани в одной анатомической области
Диагностика и лечение переломов костей
Регенерация кости происходит за счет образования костной мазоли. Сроки образования колеблются от нескольких недель до нескольких месяцев в зависимости от регенеративной особенности организма.
При диагностике переломов выделяют абсолютные и косвенные признаки переломов.
- Косвенные - это боль, отек, гематома, нарушение функции если речь идет о конечности.
- Абсолютные – неестественная форма и положение конечности, крепитация отломков.
Лечение можно условно разделить на:
- Лечение на догоспитальном этапе
- Лечение в больнице.
Под лечением на догоспитальном этапе следует понимать оказание первой помощи . Здесь очень важно помнить, что неправильное оказание первой помощи может привести к кровотечению и травматическому шоку!
Первое что необходимо сделать это:
- Оценить тяжесть состояния пострадавшего и локализацию повреждений.
- При кровотечении — остановить его наложением жгута.
- Решить, возможно ли передвижение пострадавшего. При травмах позвоночника запрещается переносить больного.
- Произвести иммобилизацию повреждённого участка, наложить шину. Как шину можно использовать любой предмет, который исключит движение на месте перелома.
- Если имеются противопоказания к изменению положения пострадавшего, обеспечивают по возможности полную или частичную иммобилизацию повреждённых участков
Иммобилизационная (фиксационная) методика лечения — наиболее частая методика лечения без оперативного вмешательства . Данная методика основана на том, чтобы зафиксировать поврежденную конечность гипсовыми бинтами или его аналогами.
Чрезкожный металлостеосинтез . Фиксация костных отломков через кожу при помощи спиц
Малоинвазивный металлостеосинтез . Вид фиксации при котором производится фиксация пластины к кости при помощи винтов
Открытая репозиция . Ручное репонирование отломков для дальнейшей их фиксации металлическими пластинами, винтами и спицами.
При помощи аппарата внешней фиксации ЧКДС - например, аппарат Илизарова.
Видео операций по лечению переломов костей
*ВАЖНО! Следующие видео содержат записи реальных операций, поэтому слабонервным прошу не смотреть.
1.Остеосинтез дистального сегмента плечевой кости
2. Остеосинтез бедренной кости с применением фиксаторов с термомеханической памятью
3. Остеосинтез дистального сегмента плечевой кости
5. Травматические переломы
Переломом кости называют повреждение кости с нарушением ее целости, возникшее в результате действия внешнего механического фактора. Переломы сопровождаются повреждением окружающих мягких тканей: отеком, кровоизлиянием в мышцы и суставы, разрывами сухожилий и связок, ушибами, ранениями или полным пересечением нервов и крупных сосудов.
Травматические переломы возникают от сгибания, сдвига, скручивания, сжатия и вследствие отрыва и подразделяются следующим образом.
I. Закрытые и открытые переломы:
1) закрытый – перелом без нарушения целости кожных покровов;
2) открытый – перелом с образованием раны, простирающейся до костных отломков. Открытые переломы требуют экстренного хирургического вмешательства из-за высокого риска инфицирования.
Ранняя хирургическая обработка снижает вероятность инфекционных осложнений.
При оказании первой помощи на область перелома накладывают стерильную повязку и шину.
II. Внутрисуставные и внесуставные:
в) диафизарные (в верхней, средней и нижней трети диафиза).
III. Типы переломов:
1) простой – с образованием двух костных фрагментов;
2) оскольчатый – с образованием трех и более костных фрагментов;
3) множественный – перелом одной кости в двух или более местах.
IV. По линии излома кости различают переломы поперечные, косые, винтообразные, продольные и оскольчатые.
V. В зависимости от характера травмирующей силы и тракции мышц отломки могут смещаться по отношению друг к другу по ширине, по длине, под углом или по оси, ротационно или по периферии.
VI. Переломы у детей имеют свои особенности и могут быть:
2) по линии зоны роста – происходит травматическое разъединение кости в области эпифиза (так называемые эпифизеолизы).
Диагностика и клиническая картина
При осмотре определяются локальная болезненность, подкожное кровоизлияние, припухлость, отек, деформация сегмента конечности, нарушение функции.
Пальпация поврежденной конечности вызывает сильную боль, в месте перелома отмечаются патологическая подвижность, крепитация отломков, нарушение звуковой проводимости, болезненная осевая нагрузка.
Для подтверждения диагноза выполняется рентгенография в двух проекциях: задней прямой и боковой. Для диагностики переломов таза, позвоночника и осложненных внутрисуставных переломов применяют КТ.
Процесс заживления перелома
В сформировавшейся в области перелома гематоме образуется костная мозоль, которая в основном может быть или эндостальной, или интермедиарной, или периостальной, или параоссальной и в своем развитии проходит несколько стадий.
На месте гематомы образуется желеобразная мозоль, содержащая остатки крови, обрывки мягких тканей и костные отломки; затем формируется грануляционная мозоль, в которой возникает клеточная пролиферация остеокластов, остеобластов, появляются хрящевые клетки и хрящевая мозоль; и, наконец, первичная, или остеоидная мозоль, переходящая в окончательную костную мозоль – пластинчатую кость.
Если костные отломки репонированы идеально и между ними создается физиологическая компрессия, то сращение перелома может проходить по типу первичного заживления, т. е. минуя хрящевую стадию, сразу формируется костная спайка. Плохое сопоставление отломков и наличие подвижности между ними приводят к тому, что образование мозоли останавливается на хрящевой стадии, т. е. перелом не срастается.
Клинически сращение кости подразделяется на четыре условные стадии:
2) мягкая мозоль– 10–15 дней;
3) костное сращение отломков – 30–90 дней;
4) функциональная перестройка костной мозоли – в течение года и более.
Общие принципы лечения переломов костей
Переломы крупных костей, сопровождаемые повреждением мягких тканей и большой кровопотерей, приводят не только к нарушению анатомической целости кости и функции поврежденного органа, но и к нарушению функции жизненно важных систем организма (центральной нервной системы, эндокринной, сердечно-сосудистой системы, органов дыхания и обмена веществ), т. е. могут быть одними из основных причин возникновения травматического шока.
Для спасения жизни пострадавшего необходимо своевременно и правильно оказать ему первую помощь на всех этапах транспортировки до стационара: это транспортная иммобилизация, обезболивание, временная и постоянная остановка кровотечения, восстановление кровопотери, реанимация при шоке, своевременность оперативного лечения.
При сочетанной травме в первую очередь уделяют внимание повреждениям органов брюшной и грудной полости, головного и спинного мозга, магистральных артерий. Эти повреждения представляют большую опасность для жизни, чем переломы.
Для восстановления целости сломанной кости необходимо по принципу неотложной хирургии провести первичную хирургическую обработку раны (если она имеется), обезболить место перелома, наложить скелетное вытяжение, сопоставить отломки, затем наложить гипсовую повязку или при показаниях произвести оперативный остеосинтез.
Принципиальным вопросом для восстановления функции пострадавшего органа или конечности является проведение функционального метода лечения.
Повреждения опорно-двигательного аппарата сопровождаются болью и кровопотерей, что при значительной их выраженности приводит к травматическому шоку.
Поэтому главными задачами в лечении травматического шока являются обезболивание, остановка кровотечения и восполнение кровопотери.
Однако обезболивание необходимо не только для профилактики травматического шока, но и для локального расслабления мышц, находящихся при переломе в патологической ретракции, что затрудняет репозицию отломков. Обезболивание места перелома достигается путем введения в гематому 1–2%-ного раствора новокаина в количестве 15–20 мл.
Для безболезненной закрытой репозиции переломов и вывихов при ПХО ран применяются местное обезболивание, проводниковая, спинномозговая и эпидуральная анестезия, а в некоторых случаях – внутрикостное и общее обезболивание.
Местное обезболивание проводится при соблюдении строжайшей асептики.
Анестетик вводят в гематому при репозиции отломков закрытых переломов костей голени, стопы, предплечья, кисти и плеча, а также при переломах бедра, костей таза для временного обезболивания и уменьшения болевого синдрома.
Длинной иглой в области перелома инфильтрируют вначале кожу и подкожную клетчатку, а затем проникают в гематому. Если игла попала в гематому, то при аспирации раствор новокаина окрашивается в красный цвет.
Вводят 15–20 мл 1–2%-ного раствора новокаина, затем иглу извлекают. При переломах в двух местах в область каждого вводят по 15 мл 1–2%-ного раствора новокаина. Обезболивание наступает через 10 мин и длится 2 ч.
Внутрикостная анестезия. Под внутрикостной анестезией могут быть проведены оперативные вмешательства, репозиции отломков при переломах, вправления вывихов и хирургическая обработка открытых переломов конечностей. Метод не может быть применен при хирургических вмешательствах в области верхней трети плеча и бедра.
Внутрикостную анестезию сочетают с введением нейроплегических и нейролитических веществ и анальгетиков. Для обезболивания применяют 0,5 %-ный раствор новокаина или тримекаина. Конечности на 3–4 мин придают возвышенное положение для оттока венозной крови. Затем накладывают жгут до исчезновения пульса на периферических артериях. С этой же целью применяют специальные пневматические жгуты.
При открытых и закрытых переломах новокаин вводят в костную точку неповрежденной кости дистальнее уровня перелома. При открытых переломах, когда такой возможности нет, новокаин вводят в костную точку, расположенную проксимальнее места перелома.
Мягкие ткани на месте предполагаемого вкола иглы обезболивают 1–5 мл 0,25-0,5 %-ного раствора новокаина.
Иглой для внутрикостной анестезии прокалывают мягкие ткани, затем вращательными движениями с одновременным давлением по оси иглу вкалывают в губчатое вещество кости на глубину 0,5–1,5 см (в зависимости от размера кости). Первые порции анестетика (5-10 мл) вводят медленно, так как начало внутрикостного введения сопровождается болью. Количество вводимого раствора зависит от локализации перелома и уровня наложения жгута.
При хирургической обработке открытого перелома к раствору новокаина добавляют антибиотики.
Время анестезии ограничено допустимыми сроками наложения жгута на конечность. В случаях, если необходимо поддерживать обезболивание в течение длительного периода, иглу можно не извлекать.
При продлении обезболивания на 5–7 мин снимают жгут для восстановления кровообращения. Затем его вновь накладывают и через иглу вводят анестетик.
При операциях на позвоночнике, грудной клетке и на проксимальных отделах конечностей, а также при травматическом шоке применяется общее обезболивание.
Лечение переломов костей основано на общих и местных факторах, которые оказывают влияние на процесс заживления перелома. Чем моложе больной, тем быстрее и полнее наступает консолидация перелома.
Замедленная консолидация отмечается у людей, страдающих нарушением обмена, при авитаминозе и хронических заболеваниях, у беременных и т. д. Плохо заживают переломы при гипопротеинемии и выраженной анемии. В большинстве случаев несращение переломов зависит от местных факторов: чем больше повреждены мягкие ткани, тем медленнее срастается перелом.
На сроки заживления перелома влияет и тип перелома. Косые переломы срастаются быстрее поперечных переломов. Медленнее срастаются открытые переломы.
Консервативные методы лечения
В настоящее время в лечении переломов костей применяются консервативный или оперативный методы.
К консервативным методам лечения относятся:
1) закрытая репозиция отломков с последующей фиксацией гипсовой повязкой или лонгетой;
2) скелетное вытяжение с последующей ручной репозицией отломков;
3) репозиция и фиксация отломков с помощью спиц с упорными площадками;
4) репозиция и фиксация отломков на специальных аппаратах.
Репозиция отломков должна осуществляться в стационарных условиях или в специально оборудованном травматологическом пункте.
Репозиция отломков различной локализации имеет особенности, но есть одно правило для всех переломов: периферический отломок сопоставляется по центральному.
Достигнутое положение отломков необходимо удержать гипсовой иммобилизацией или с помощью постоянного скелетного вытяжения.
Иммобилизация гипсовой повязкой или лонгетой без репозиции отломков применяется при закрытых или открытых трещинах костей, при переломах без существенного смещения отломков, при вколоченных переломах.
Закрытая репозиция отломков с последующим наложением гипсовой повязки проводится при диафизарных, околосуставных и внутрисуставных закрытых и открытых переломах костей конечностей, со смещением отломков, при компрессионных переломах тел позвонков, а также при некоторых оскольчатых диафизарных переломах.
Репозиция производится ручным способом или с помощью аппаратов.
Под наркозом репозиция отломков в месте перелома производится только тогда, когда сопоставить отломки не удается из-за выраженной ретракции мышц.
Перед репозицией в гематому вводится 20 мл 1–2%-ного раствора новокаина.
Правильно наложенная гипсовая повязка надежно фиксирует сопоставленные отломки.
Для иммобилизации перелома целесообразно накладывать бесподстилочную гипсовую повязку, фиксирующую не менее двух смежных суставов.
После наложения гипсовой повязки конечности придается возвышенное положение и за больным организуется внимательное наблюдение. При возникновении болей под гипсом, при онемении, похолодании и синюшности пальцев необходимо повязку рассечь. Осложнения, возникающие при лечении переломов гипсовой повязкой, чаще всего связаны с неправильным ее наложением.
Если на контрольной рентгенограмме обнаруживается смещение отломков, гипсовая повязка снимается и проводится повторная репозиция отломков с последующим наложением новой гипсовой повязки и выполнением контрольной рентгенографии или накладывается скелетное вытяжение.
Скелетное вытяжение наиболее часто применяется при лечении переломов костей со смещением отломков. Спица из нержавеющей стали с помощью специальной ручной или электрической дрели проводится через кость в определенных точках, затем она фиксируется и натягивается в скобе Киршнера или ЦИТО.
Проведение спицы выполняется под местным обезболиванием в операционной при строжайшем соблюдении правил асептики. Затем конечность укладывается на шину, а к скобе подвешивается груз.
При переломе бедра определение величины груза проводится из следующего расчета:
15 % от веса больного + 1 кг на каждый сантиметр смещения отломков по длине, из них 2/3 подвешивается на бедро и 1/3 – на голень с помощью накожного вытяжения.
В палате, пока не закончилось действие новокаина, выполняется ручная репозиция отломков. При образовании первичной костной мозоли скелетное вытяжение снимается и накладывается гипсовая повязка на срок, необходимый для полной консолидации перелома.
Репозиция и фиксация отломков на специальных аппаратах. Из всех предложенных аппаратов для репозиции и фиксации отломков лучшим в этом отношении оказался аппарат Илизарова и Волкова-Оганесяна.
Независимо от того, каким способом проводится репозиция и фиксация отломков (спицами с упорными площадками или с помощью специальных аппаратов), усилия должны быть направлены на создание благоприятных условий для костной регенерации. Следует избегать чрезмерного взаимодавления отломков, поскольку репоративная регенерация костной ткани зависит не от компрессии, а от степени репозиции, протяженности контакта и устойчивой неподвижности между отломками.
В тех случаях, когда двукратная репозиция не приводит к успеху или когда ни фиксационный, ни экстензионный методы не удерживают отломки в нужном положении, показана операция.
Оперативные методы лечения
Благоприятным сроком для проведения открытой репозиции отломков следует считать первую неделю после травмы.
Расширенное и необоснованное применение оперативного вмешательства при переломах ухудшает конечные результаты лечения.
Показаниями к оперативному лечению переломов являются:
1) интерпозиция (ущемление) мягких тканей между отломками (отсутствие хруста отломков, втянутость мягких тканей, нерепонированные отломки);
2) отрывные переломы надколенника и локтевого отростка с расхождением отломков более чем на 2 мм;
3) поперечные и косопоперечные переломы бедра (при наличии условий и травматолога);
4) невколоченные переломы медиальной шейки бедра;
5) винтообразные переломы большеберцовой кости;
6) множественные диафизарные переломы;
7) нерепонированные переломы;
8) вновь сместившиеся переломы в гипсовой повязке.
Противопоказаниями к оперативному лечению являются:
1) плохое общее состояние больного, связанное с травмой или с тяжелыми заболеваниями;
2) сердечно-сосудистая недостаточность;
3) гнойники и инфицированные ссадины;
4) недавно перенесенные заболевания.
К наиболее распространенным способам открытого соединения отломков относятся операции:
1) открытая репозиция отломков без дополнительной их фиксации (применяется редко);
2) открытая репозиция отломков с фиксацией с использованием различных металлических конструкций (спиц, винтов, шурупов, гвоздей, пластинок, проволоки, ленты, пластмассовых фиксаторов и ауто– и гомотрансплантатов и др.).
К вспомогательно-восстановительным методам лечения переломов относятся ЛФК, массаж, механотерапия и физиотерапия.
Разгрузочные и фиксирующие аппараты, а также протезы, корсеты, пояса, туторы, ортопедическая обувь применяются после переломов костей конечностей, таза и позвоночника для достижения длительной функциональной разгрузки и фиксации в определенном положении поврежденных органов с целью коррекции деформаций и для компенсации укорочения конечности, а также при неправильно сросшихся или несросшихся переломах.
Перело?мы -повреждения костей, которые сопровождаются нарушением ее целости. Редко встречаются врожденные Переломы, которые обычно возникают при различных наследственных заболеваниях скелета, приводящих к снижению его прочности. Приобретенные Переломы. происходят в результате действия механической силы на кость, если ее величина превышает прочность костной ткани. При действии чрезмерной одномоментной силы (удар, падение, огнестрельное ранение и т.п.) возникает так называемый травматический перелом, а при болезненных состояниях, сопровождающихся уменьшением прочности кости (остеомиелит, опухоль, некоторые эндокринные заболевания и др.) перелом происходит при действии значительно меньшей силы или самопроизвольно и его называют патологическим. Возникают они без большого насилия, даже во сне. Первая помощь при этих переломах. такая же, как при травматических.
При переломах, одновременно с повреждением кости нарушается целость окружающих мягких тканей, могут травмироваться расположенные рядом мышцы, сосуды, нервы и др. При сопутствующем перелому повреждении кожи и наличии раны перелом называют открытым, а если кожа цела — закрытым. В зависимости от того, как проходит линия излома кости, различают поперечные, косые, продольные переломы. Если кость сломалась полностью и разделилась на две части, то это простой перелом (однако лечение его может оказаться весьма сложным). При отделении от кости одного или нескольких отломков перелом называют оскольчатым или многооскольчатым, если же осколков очень много, то это раздробленный перелом. Иногда кость ломается частично, т. е. образуется трещина — неполный перелом. Полные переломы очень часто сопровождаются смещением отломков кости в различных направлениях. Обычно это происходит в результате возникающего после травмы сокращения мышц. В пожилом и старческом возрасте, когда снижается прочность костей и ухудшается координация движений, переломы. происходят чаще. Особое место занимают компрессионные переломы (обычно тел позвонков), при которых кость не разъединяется, а сплющивается.
Наиболее часто происходят переломы длинных трубчатых костей — плечевой, локтевой, лучевой, бедренной, берцовых. В типичном случае распознать перелом несложно. После травмы появляется резкая боль, пострадавший не может двигать конечностью, нарушается ее форма или изменяется длина по сравнению со здоровой стороной. Иногда пострадавший слышит треск ломающейся кости, после чего появляется необычная подвижность, например в середине голени при переломе обеих берцовых костей. В отличие от более легкой травмы, например при ушибе конечности или сустава, функция нарушается не постепенно, а сразу. Однако могут быть исключения, особенно при неполных переломах. Полный перелом, как правило, сопровождается обширным кровоизлиянием в расположенные рядом ткани, а при смещении отломков костей нередко также повреждаются сосуды и нервы. В таких случаях (при повреждении конечностей) отмечают побледнение, похолодание кисти (стопы), нарушается чувствительность кожи и, если срочно не улучшить кровообращение (восстановить кровоснабжение), то возможно развитие тяжелых осложнений. При ряде переломов повреждаются соседние органы. Так, при переломе ребер может пострадать легкое (появляется кровохарканье), при переломе позвоночника — спинной мозг (возникают параличи), при переломе таза — мочевой пузырь (появляется кровь в моче).
Процесс сращения отломков костей после перелома длительный. Первоначально место разрушения кости прорастает молодой соединительной тканью, которая образует так называемую мягкую мозоль, постепенно превращающуюся в более прочную костную мозоль. Для обеспечения быстрого сращения отломков кости необходимо создать им покой и обеспечить их соприкосновение. Сроки заживления переломов различных костей существенно различаются. Так, фаланги пальцев срастаются несколько недель, а шейка бедренной кости — 6 мес. и более. При слишком большом расстоянии между отломками, вклинивании между ними мягких тканей (так называемая интерпозиция), недостаточном покое, при некоторых сопутствующих заболеваниях и в результате других причин процесс сращения отломков замедляется или вовсе приостанавливается. Если своевременно не было устранено смещение отломков, перелом может срастись неправильно — с деформацией, укорочением конечности и т.п. Особенно трудно идет заживление открытых переломов, если через рану проникли возбудители инфекции.
При оказании первой помощи ни в коем случае не следует пытаться сопоставить отломки кости — устранить изменение формы конечности (искривление) при закрытом переломе или вправить вышедшую наружу кость при открытом переломе. Пострадавшего нужно как можно быстрее доставить в лечебное учреждение. Предварительно необходимо обеспечить надежную транспортную иммобилизацию, а при открытом переломе еще и наложить на рану стерильную повязку. В случае сильного кровотечения (Кровотечение) необходимо принять меры к его остановке, например с помощью жгута кровоостанавливающего. Если на период транспортировки нужно утеплить пострадавшего, то желательно поврежденную конечность просто укутать или оставить под наброшенной сверху одеждой (руку под пальто и т.п.). При необходимости раздеть пострадавшего (это можно делать только в тех случаях, когда нет опасности сместить отломки), сначала снимают одежду со здоровой стороны, а затем на стороне повреждения; одевают в обратной последовательности. Переносить пострадавшего с переломом можно только на небольшие расстояния и лучше на носилках.
После устранения смещения отломков их фиксируют до сращения в правильном положении с помощью гипсовой повязки или специального аппарата. При невозможности сопоставления отломков проводят операцию. Иногда для скрепления отломков применяют различные металлические конструкции. Наложенная врачом гипсовая повязка может ослабнуть в результате уменьшения отека или оказаться тесной, если припухлость на месте перелома увеличилась. При появлении признаков сдавления (боль, бледность или синюшность пальцев) нужно немедленно вновь обратиться к врачу, а не пытаться что-либо сделать с повязкой самостоятельно.
Лечение переломов костей осуществляется после консультации специалиста. При отсутствии смещения фрагментов – консервативное лечение, при наличии смещения фрагментов или угрозе смещения применяются оперативные способы лечения.

Содержание статьи
Симптомы переломов
- Абсолютные симптомы (достоверные признаки). Характерны только для переломов. Специально проверяются только врачом и после обезболивания! Зачастую эти признаки ощущает сам пострадавший.
- Патологическая подвижность – подвижность конечности, в норме не характерная для этой зоны.
- Костная крепитация – звук и ощущение по типу хруста снега, вызываемые трением костных отломков друг о друга.
- Видимые костные отломки (при открытом переломе).
- Относительные симптомы (вероятные признаки). Встречаются не только при переломах, но и при других повреждениях (например, вывихах, повреждениях связок):
- боль;
- нарушение функции конечности;
- отёк мягких тканей;
- гематома;
- изменение формы конечности.

Классификации переломов
1. Травматические – возникающие под действием травмирующего фактора. Структура кости и её механическая прочность, как правило, нормальная. Сила травмирующего фактора высокая.
2. Патологические – возникающие спонтанно или под действием крайне малой силы травмирующего фактора (чихание, смена положения тела, подъём нетяжёлого предмета).
Причина – в изменении структуры костной ткани и снижении механической прочности кости (остеопороз, метастазы злокачественных опухолей, костный туберкулёз).
- Без смещения.
- Со смещением:
- по длине;
- по ширине;
- по периферии;
- под углом;
- с расхождением отломков;
- сколоченные переломы.
- закрытые;
- открытые.
- поперечные;
- косые;
- винтообразные;
- вколоченные;
- отрывные.

Диагностика
Диагностику и лечение осуществляет врач-травматолог, реже хирург. Основным диагностическим методом является рентгенография в двух проекциях – прямой и боковой. Для некоторых видов переломов применяют специальные проекции (например, подвздошную и запирательную при переломе вертлужной впадины). Более информативным (и дорогостоящим) методом является рентгеновская компьютерная томография (РКТ), позволяющая получить объёмное 3D-изображение повреждённого сегмента. Для дополнительной диагностики повреждения мягких тканей используют магнитно-резонансную томографию (МРТ), ультразвуковое исследование (УЗИ), реже – ангиографию, электронейромиографию.
Лечение переломов костей
Основные принципы лечения переломов – сохранение жизни пациента, устранение анатомических нарушений, препятствующих деятельности жизненно важных органов, восстановление анатомии и функции повреждённых конечностей.
Медикаментозное лечение направлено на снятие боли и предотвращение развития осложнений. Для обезболивания применяют наркотические препараты (только в стационаре — при тяжёлых травмах и угрозе развития травматического шока), нестероидные противовоспалительные (НПВС). Среди последних предпочтительнее препараты с преобладающей обезболивающей активностью – анальгин, кеторол, кетонал. Для профилактики тромбообразования (при переломах костей нижних конечностей, а также у лежачих больных) назначаются антикоагулянты (препятствующие свёртыванию крови) – инъекционные производные гепарина (гепарин, фраксипарин, эноксапарин) и современные таблетированные средства – прадакса, ксарелто, а также антиагреганты (улучшающие текучесть крови) – аспирин, клопидогрел, трентал. При открытых переломах обязательна профилактика инфекционных осложнений. Для этого используют антибиотики (чаще цефалоспорины – цефтриаксон, цефотаксим) и антибактериальные препараты (офлоксацин. пефлоксацин, метронидазол).

Физиолечение применяется в остром периоде для снижения травматического отёка и болевого синдрома, а в фазе реабилитации – для улучшения кровообращения в зоне перелома и созревания костной мозоли.
В остром периоде наиболее эффективна магнитотерапия. Применять её можно даже через гипсовую повязку, которая не является преградой для магнитного поля. При снятии отёка наступает хороший обезболивающий эффект, уменьшается сдавление мягких тканей, снижается вероятность развития пузырей на коже, которые являются противопоказанием к хирургическому лечению.
Криотерапия является хорошим дополнением к магнитному полю, однако возможна к применению только на свободные от иммобилизующих повязок области. Местное снижение температуры снижает чувствительность болевых рецепторов, сужает кровеносные сосуды, уменьшая отёк.
В период реабилитации арсенал физиотерапевтических методов более разнообразен. Кроме описанных выше методов применяют ультразвуковую терапию (фонофорез) с гидрокортизоновой мазью для обезболивания и размягчения тканей после иммобилизации. Электромиостимуляция направлена на восстановление утраченного объёма мышц.
Лазеротерапия расширяет кровеносные сосуды над зоной перелома, способствуя созреванию костной мозоли. Ударно-волновая терапия уничтожает болевые точки и нежизнеспособные клетки, способствуя регенерации тканей, улучшает формирование костной мозоли.
Профилактика
Профилактикой переломов костей является ношение обуви на нескользкой подошве, соблюдение правил дорожного движения, регулярные занятия физической культурой для улучшения координации движений, внимательное отношение к своему здоровью. Отдельно следует упомянуть необходимость проведения денситометрии (исследования минеральной плотности костной ткани) у людей старше 50 лет, особенно у женщин.
Задать вопрос врачу
Читайте также:



