Лечение анкилозов народными средствами
Анкилоз сустава – это слияние соседних суставных поверхностей в процессе патологического разрастания костной, фиброзной, хрящевой ткани. Устойчивое отклонение от нормального состояния приводит к нарушению биомеханики – частичной, а затем и полной утрате двигательной активности в пораженном сочленении. Патологические изменения проявляются болевым синдромом разной интенсивности, либо протекают безболезненно.

Причины
Зарастание межсуставного просвета происходит по целому ряду причин:
-
гнойно-воспалительные заболевания сустава и подлежащих структур; травматическое поражение подвижного сочленения; проникающие раны, сопровождающиеся кровоизлиянием в суставную полость, либо последующим инфицированием; дегенеративно-дистрофические изменения суставных элементов; вынужденная длительная неподвижность сустава (иммобилизация гипсом, бандажом); неверное лечение внутрисуставных переломов; оперативное вмешательство в область сустава.
Перечисленные состояния провоцируют разрушение хрящевых волокон, метапластическое перерождение их клеток, окостенение.
Особую категорию занимают врожденные анкилозы, возникающие на фоне аномального формирования костно-мышечной системы при внутриутробном развитии. В этом случае провокатором выступает генетическая предрасположенность. Заболевания этой формы встречаются достаточно редко.
Система разделений
Медицинская практика подразделяет анкилозы по типу разрастающейся патологической ткани:
-
костные – соединение суставных концов в единое целое, межсуставная щель отсутствует; фиброзные – разрастание рубцовых спаек фиброзной ткани, суставная щель закрывается частично; хрящевые – врожденные аномалии в строении сустава.

Степень ограничения подвижности характеризует патологию как:
-
полный анкилоз, при котором восстановление утраченных функций считается невозможным; неполный или частичный – остается шанс на увеличение функциональных возможностей.
Положение спаянного сустава, сказывающееся на объеме двигательной активности пациента, разграничивает анкилозы на функционально выгодные и порочные (функционально невыгодные).
Рекомендуем прочесть : Остеоартроз кистей рук : как лечить.
Симптоматика и места локализации
Развивается анкилоз завуалировано. Первые проявления маскируются под симптомы сопутствующих заболеваний. Особенно трудно определить нарушение биомеханики, если сустав находится в гипсе.
В остальных случаях нельзя оставлять без внимания:
-
снижение амплитуды движения; ощущение скованности в близлежащей к суставу области; боли в подвижном сочленении при пальпации; отечность и покраснение мягких тканей в районе сустава; изменение манеры движения; деформацию суставных соединений.

Фиброзные формы протекают с болевым дискомфортом, костные анкилозы болями не сопровождаются. Бездействие мышечных тканей, окружающих сустав со временем приводит к потере чувствительности и атрофии.
Поражению может подвергаться практически любое подвижное сочленение опорно-двигательного аппарата.
Анкилоз лучезапястного сустава в большинстве случаев развивается из-за разрастания фиброзной ткани. Так как суставные щели полностью не зарастают движения пальцев частично сохраняются. Функциональная способность кисти сопряжена с количеством пораженных сочленений. Для сохранения трудоспособности необходимо заранее обеспечить пальцам функционально выгодное положение.
Больной постепенно теряет возможность открывать рот. Возникают проблемы с приемом пищи и четкостью произношения. Затрудняется гигиеническая обработка полости рта, что способствует развитию стоматологических заболеваний. Из-за нарушения дыхательных функций пациенты предрасположены к храпу и апноэ – остановки дыхания во сне.
У детей ВНЧС проявляется нарушениями в строении лицевого скелета, прикуса, прорастании зубов.

Проблемы с этой частью скелета иногда сказываются на расположении стопы. В одинаковой мере сустав может подвергаться костному или фиброзному анкилозу.
Провокаторами анкилоза (чаще костного) выступают туберкулез, гнойно-воспалительный процесс, остеомиелит бедренной головки. Явные двигательные ограничения отсутствуют, хотя при ходьбе больной испытывает незначительные затруднения, что выражается в необычной манере ходьбы. Поражение одного сустава возмещается свободным вращением бедренной головки в углублении тазовой кости на здоровой конечности.
Двухсторонний анкилоз, если он в функционально выгодном положении, не лишает возможности передвижения. В противном случае (порочное положение) двигательная активность конечностей полностью отсутствует.
Сращение сустава в благоприятном положении позволяет пациенту передвигаться, но несколько препятствует сидению. Анкилоз при согнутом положении приводит к укорочению конечности. Биологическая система компенсирует недостаток формированием конской стопы. Передвижение затруднено, обнаруживается ярко выраженная хромота. Возможность ходить с согнутой в колене ногой в какой-то степени сохраняется, если конечности не подвергаются симметричному поражению.

Лечение методами консервативной терапии
Схема лечения пораженного сустава подбирается в зависимости от формы и степени поражения. Если анкилоз не сопровождается полным сращением и закрытием суставной щели проводится консервативная терапия. Направленность лечебных мероприятий – восстановление объема движений, купирование болевого синдрома, улучшение поставки питательных веществ в проблемную зону, повышение мышечного тонуса.
Медикаментозный курс включает:
-
нестероидные противовоспалительные средства; анальгетики; внутрисуставное введение препаратов на гормональной основе.
Обязательный этап лечения – физиотерапевтические процедуры:
-
СМТ – синусоидально-модулированные токи; УВЧ – ультравысокочастотная терапия; электрофорез; иглорефлексотерапия; классический массаж; мануальный массаж с применением мышечной и суставной техники.

Важное значение имеет лечебная гимнастика. Положительное влияние на анкилоз в фиброзной форме оказывают качательные движения (после предварительного обезболивания).
Оперативные меры
Воздействовать на устойчивый костный или фиброзный анкилоз способно только хирургическое вмешательство, которое предусматривает несколько вариантов.
Корригирующая остеотомия – обнажение сустава, резекция патологического разрастания, фиксация специальным приспособлением пострадавшего сочленения в функционально выгодном положении.
Артропластика – иссечение и удаление сформированной в ненадлежащем месте фиброзной или костной ткани, помещение между сочленяющими поверхностями биологической (кожа, жировая или мышечная ткань, хрящ) или искусственной прокладки.
Эндопротезирование – полная или частичная замена разрушенных элементов сустава. Радикальная мера позволяет полноценно восстановить утраченные функциональные способности. Существенные минусы – стоимость хирургического мероприятия, необходимость повторной замены эндопротеза при изнашивании.
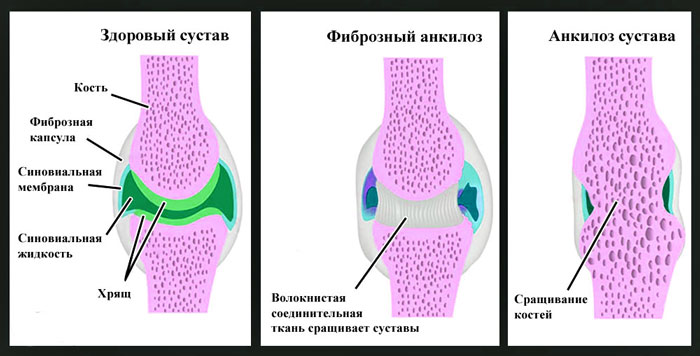
Анкилозом называется неподвижность сустава вследствие сращения суставных поверхностей.
В зависимости от характера ткани, которая развивается между суставными поверхностями, различают следующие анкилозы:
- костные (истинные);
- фиброзные (рубцовые);
- хрящевые (обычно врожденного характера).
В зависимости от распространенности процесса в суставе, анкилозы могут быть:
- полными;
- частичными.
В зависимости от расположения сращений, различают анкилозы:
- внутрисуставные (центральные) – сращение сочленяющихся суставных поверхностей между собой;
- внесуставные (периферические) – образование внесуставной костной перемычки между костями, которые образуют сустав.
Сращение суставных концов при анкилозе может носить следующий характер:
- врожденный (первичный);
- приобретенный (вторичный).
Положение, в котором зафиксирован сустав при анкилозе, может быть:
- функционально выгодным (удобным);
- функционально невыгодным (неудобным).
Наиболее частыми причинами анкилозов являются:
- острые или хронические инфекционные процессы в суставе;
- разрушение суставных концов при закрытых травмах и ранениях;
- инфицированные открытые раны;
- дегенеративно-атрофические процессы в суставе (артрозы);
- неправильное лечение переломов и травм (особенно внутрисуставных) с чересчур длительной иммобилизацией сустава;
- операционные вмешательства (резекция суставных концов костей).
При всех перечисленных процессах происходит разрушение хрящевого покрова суставных поверхностей костей грануляционной тканью, разъедающей хрящевую пластинку и организующей кровяные сгустки. Происходит метапластическая перестройка патологических продуктов в полости сустава, и он становится неподвижным. 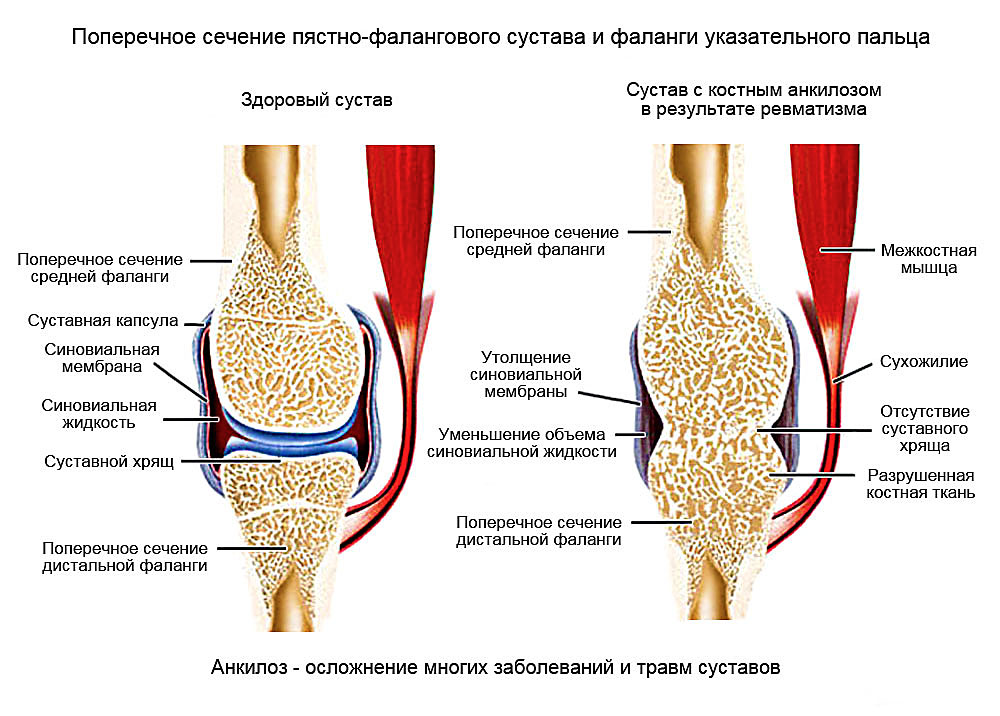
Способствует развитию процесса покой поврежденного сустава (например, при длительной его иммобилизации).
Особенно характерно возникновение анкилозов при повторяющихся повреждениях, закрытых переломах или ранениях, ушибах и травмах с кровоизлиянием внутрь тканей. Также способствуют формированию анкилозов наличие хронических инфекционных процессов в суставе и дегенеративных изменений (артроза). Открытые ранения могут инфицироваться, что приводит к длительному гнойному процессу, разрушению хрящевой ткани и разрастанию костной или фиброзной. Образуется костный и фиброзный анкилозы, соответственно.
Нередко новообразованная фиброзная ткань подвергается оссификации. Т.е. в ней начинают откладываться соли кальция, и со временем она начинает напоминать костную.
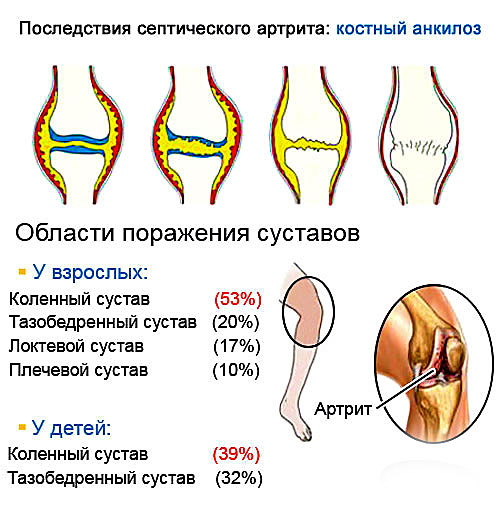
Наиболее часто анкилозы возникают при инфекционных артритах (гнойных, туберкулезных, гонорейных и других). При их возникновении происходит значительное разрушение аппарата сустава, что способствует возникновению анкилоза. Слипчивые формы артритов, встречающиеся при некоторых ревматических, инфекционных или токсических поражениях суставов, также могут привести к формированию анкилозов.
Очень часто анкилозирующие процессы возникают в суставах позвоночника. При этом происходит слияние тел позвонков или их отростков. Воспалительные заболевания челюсти (например, остеомиелит), некоторые инфекционные болезни (скарлатина и другие) могут приводить к возникновению анкилозов височно-нижнечелюстного сустава. Обычно процесс бывает односторонним, но примерно в 25% случаев встречается двустороннее поражение.
Врожденные (первичные) анкилозы могут возникать при дефектах формирования костной и/или хрящевой ткани во внутриутробном периоде. При этом ребенок рождается с фиброзно анкилозированными суставами. Такая патология сустава является разновидностью анкилоза и называется артрогрипозом. Врожденные костные анкилозы встречаются редко и часто являются проявлением генетической формы патологии.
При неврогенных артропатиях центрального происхождения никогда не возникает анкилозов.
Симптомы анкилоза
Главным симптомом анкилоза является отсутствие движений в суставе вследствие сращения его поверхностей. Причем в ходе образования анкилоза сустав может вначале стать тугоподвижным, а затем совсем теряет возможность двигаться.
Другими проявлениями могут быть:
- Нарушение основной функции сустава. В зависимости от характера пораженного сустава, это может быть нарушение походки или полное отсутствие возможности ходить (анкилозы в суставах нижних конечностей), осанки (анкилозы в суставах позвоночника), жевания и речи (анкилозы височно-нижнечелюстного сустава) и другие.
- Хронические боли, возникающие вследствие нарушения статики. Особенно их возникновение характерно для фиброзных форм анктилозов.
- Деформация сустава. Происходит изменение суставных поверхностей. Они могут стать выпуклыми, неровными, значительно утолщенными. Выглядит процесс эстетически неприятно, особенно если поражается височно-нижнечелюстной сустав (характерна асимметрия лица).
- Патология осанки – возникает при анкилозах суставов позвоночника, нижних конечностей.
- Атрофия мышц конечности происходит при длительно существующих анкилозах.
- Если анкилоз возник в период роста организма (в детском возрасте), то пораженная конечность может отставать в росте от здоровой (визуально – она меньше по размеру). При анкилозе височно-нижнечелюстного сустава может развиваться микрогения (недоразвитие нижней челюсти), боле выраженная на стороне поражения.
Симптомы анкилоза зависят от того, в каком положении сустав зафиксирован. Если оно функционально невыгодное (например, коленный сустав согнут под углом), то ходить человек не сможет. Если положение более выгодно функционально – сохраняется способность к некоторым движениям и возможность работать.
Фиброзные анкилозы отличаются от костных тем, что для них характерно возникновение хронических болей в суставе и сохранение некоторой способности к качательным движениям. При костных анкилозах обычно боли нет, а движения отсутствуют полностью.
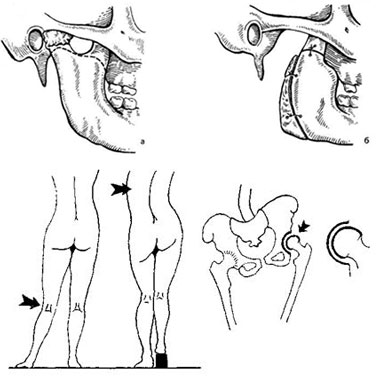
Различные виды анкилозов, в зависимости от их функциональной выгодности, могут быть представлены следующим образом:
- положение плеча в отведении – функционально выгодное, так как сохраняется функция приведения и отведения конечности;
- положение плеча в отведении – функционально невыгодно, при этом функция верхней конечности практически невозможна.
- положение под прямым углом – функционально выгодно;
- выпрямленное положение верхней конечности – функционально невыгодно, резкое нарушение функции конечности.
- умеренное тыльное сгибание кисти – функционально выгодно;
- анкилоз в ладонном отведении кисти – функция кисти резко нарушается.
- выпрямленное положение конечности с небольшим отведением – функционально выгодно;
- согнутое и приведенное положение – функционально невыгодно, больной вынужден пользоваться костылями.
- положение разгибания – функционально более выгодное;
- положение сгибания – резко нарушает функцию конечности, появляется необходимость пользоваться костылями.
- положение стопы под прямым углом – более выгодно;
- положение подошвенного сгибания – ведет к удлинению конечности и нарушению ходьбы.
Такое деление на функционально выгодные и невыгодные типы анкилозов – относительно. Все зависит от вида анкилоза, сопутствующей патологии и других факторов. При любых анкилозах функция будет значительно нарушена при сравнении со здоровым суставом, и будет нарушаться работоспособность больного.
При подозрении на анкилоз обращаются к травматологу или хирургу.
Целями диагностики является установление этиологии процесса и характера анкилоза (костный, фиброзный, хрящевой).
Предположить диагноз анкилоза обычно бывает не сложно, но часто возникают сложности в дифференцировке его от рубцовой контрактуры. Особенно это характерно для тех случаев, когда сохранен небольшой объем пассивных движений в суставе (обычно – качательные движения).
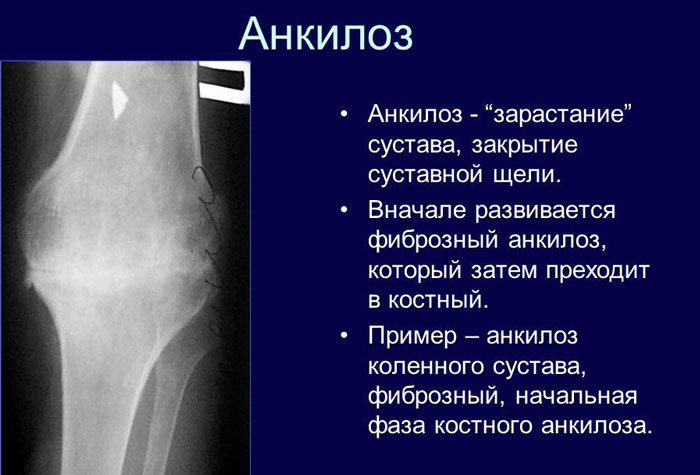
Рентгенологическое исследование – основной метод для дифференциальной диагностики между костным анкилозом и фиброзным, а также другими формами патологии. В ряде случаев оно помогает выявить причину, приведшую к возникновению анкилоза (например, воспалительный процесс в суставе).
Костный анкилоз на рентгене проявляется отсутствием суставной щели, переходом одной кости в другую, отсутствием видимых суставных поверхностей. Если анкилоз затрагивает не всю суставную поверхность, то он является неполным.
Фиброзный анкилоз рентгенологически выявляется на основании сужения суставной щели, изменения конфигурации (уплощения) суставных поверхностей.
Более информативными и современными методами для диагностики анкилозов являются компьютерная и магнитно-резонансная томография.
Вспомогательный характер носят данные лабораторных и других исследований, позволяющие подтвердить этиологию процесса (например, воспалительные изменения в крови при инфекционном артрите).
Лечение анкилоза
Основная цель терапии – максимальное восстановление функции сустава. Лечение должно быть полноценным и начинаться как можно раньше.
Терапия анкилозов может быть:
- оперативной (хирургическая коррекция);
- консервативной (медикаментозные средства, физиотерапевтические процедуры и другие методы).
Если в суставе есть воспалительный процесс, то его купирование выходит на первый план.
Хирургическое лечение в первую очередь проводится в тех случаях, когда сустав зафиксирован в функционально невыгодном положении.
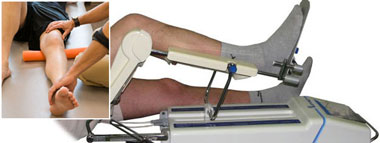
- редрессация – растяжение тканей или сдавление с последующим восстановлением их нормальной конфигурации;
- остеотомия – выпрямление конечности для придания ей более выгодного положения;
- артропластика – разъединение суставных поверхностей с формированием новых, между которыми помещаются прокладки из пластической ткани;
- эндопротезирование сустава – полная замена сустава на искусственный при тяжелых случаях анкилозов.
Противопоказаниями к хирургическому вмешательству являются опасность рецидива основного заболевания, полная атрофия мышц, обширные рубцовые изменения тканей. После купирования воспалительных явлений операция возможна не ранее чем через 6-8 месяцев при отсутствии других противопоказаний. В случае инфицирования послеоперационной раны (нагноения) анкилоз может возникнуть вновь.
- комплексное ортопедическое лечение;
- медикаментозная терапия (нестероидные противовоспалительные средства, антибактериальные и обезболивающие, а также другие препараты, которые часто вводятся внутрь сустава);
- физиотерапевтические процедуры (СМТ, УВЧ, электрофорез);
- лечебная физкультура (ритмическое напряжение мышц руки или ноги в гипсовой повязке);
- массаж;
- мануальная терапия.
При фиброзных анкилозах разрабатываются качательные движения на фоне использования обезболивающих препаратов.
В лечении важны сознательное и последовательное участие больного в процессе терапии, выполнение всех рекомендаций специалистов. Только в этом случае можно рассчитывать на максимальное восстановление функции сустава.
К мерам профилактики возникновения анкилоза относятся:
- рациональное лечение травм;
- применение способов иммобилизации, не нарушающих тонуса мышц, не затрудняющих кровоток и позволяющих ранние активные движения;
- лекарственная терапия, физиотерапевтические процедуры и лечебная гимнастика, направленные на разработку больного сустава и повышения тонуса мышц.
![]()
Своевременное и правильное использование современных методов лечения анкилоза позволяет добиться благоприятного исхода. Однако восстановление полного объема движений в пораженном суставе, особенно после воспалительных процессов, затруднительно.
Чтобы предотвратить развитие артроза в соседних суставах, больному с анкилозом рекомендованы регулярные занятия лечебной физкультурой, массаж, физиотерапевтические процедуры, санаторно-курортное лечение.

- Что такое анкилоз?
- Причины появления
- Характерные симптомы
- Лечение анкилоза
- Профилактические действия
Анкилоз – неподвижный сустав после сращения костей доставляет массу неудобств больному. Причиной блокировки сочленения является травма или патология воспалительного характера. Лечение проводится противовоспалительными средствами и физиотерапевтическими процедурами. При полном обездвиживании назначается операция. Неподвижные суставы доставляют много неудобств больному человеку. Движения, повторяемые в повседневной жизни, требуют определенной двигательной функциональности. Анкилоз характеризуется полным обездвиживанием. Необратимое состояние можно исправить только хирургическим путем.

Что такое анкилоз?
Полная потеря подвижности сочленения, развившаяся после сращения между собой суставных концов костей. После влияния провоцирующего фактора сустав застывает в вынужденном положении, что влияет на развитие сопутствующей симптоматики.
Сращение может произойти двумя видами тканей:
- костный анкилоз (истинный) при срастании костной ткани, характеризуется полной неподвижностью, боли при попытке совершить движение человек не испытывает;
- фиброзное соединение (ложный анкилоз) развивается за счет разрастания соединительной ткани, при этом чувствительность сохраняется, и больной ощущает болезненность в неподвижном соединении.
Окостенение сустава может произойти в выгодном и неудобном положении. Если в коленном суставе появится неподвижность в согнутом состоянии, человек не сможет передвигаться без трости или костылей. Такое положение относится к невыгодным соединениям. Если же нижняя конечность при анкилозе зафиксируется в выпрямленном состоянии, больной сможет ходить и сохранить работоспособность.
Причины появления
Анкилоз развивается при следующих патологиях:
- повреждения сустава с излиянием крови в сустав, сложные внутрисуставные и открытые переломы;
- осложнение в форме абсцесса после травмы в суставе;
- длительное нахождение в гипсовой повязке;
- как осложнение при гемофилии, которая сопровождается скоплением крови в суставной сумке;
- хронические воспалительные заболевания – артриты, бурситы с гнойным выпотом;
- дегенеративные процессы с сильным деформированием при артрозах;
- посттравматический период, во время которого человек находится на скелетном вытяжении;
- инфекционное поражение в суставе.
Дистрофические процессы в период болезненного состояния разрушает хрящевую прослойку в суставной сумке. При острых состояниях соединительная ткань активно разрастается без предварительного разрушения. Фиброзные соединения фиксируют эпифизы костей, вызывая блокировку сустава.
Если хрящевая ткань под влиянием дистрофических процессов разрушается, костная ткань имеет свойство уплотняться и разрастаться.
Неподвижное соединение костей вследствие прорастания костной ткани находится внутри суставной сумки. Деформация при костном анкилозе наблюдается стойкая и неподвижная.
Характерные симптомы
В начальных стадиях наблюдается тугоподвижность в суставе, сопровождаемая болезненностью и отечностью. Постепенно сустав перестает шевелиться и конечность или пальцы застывают в том положении, в котором появились первые признаки сращения.
При костном анкилозе сустав безболезненный. Разрастание соединительной ткани сопровождается болевым синдромом, если сустав может выполнять качающиеся движения. Небольшой отек сопровождает процесс. Если в суставе продолжается воспалительный процесс, могут сохраняться симптомы, свойственные заболеванию, которое привело к анкилозу.
Распознать патологию несложно. При осмотре пораженного сустава наблюдается изменение формы суставной сумки и полное отсутствие возможности движения. Из аппаратных методов назначают рентгенографию или компьютерную томографию, которая позволит детально рассмотреть дегенеративные изменения в суставе.

Лечение анкилоза
Терапевтические мероприятия направлены на возвращение подвижности сустава. Существуют консервативные методы, проводимые с помощью физиотерапии и медикаментов, и оперативное лечение с заменой сустава на искусственное сочленение.
Из лекарственных средств назначается нестероидные противовоспалительные препараты (Кеторолак, Диклофенак, Индометацин) для снятия болевого синдрома и воспаления, но выписывать их может только врач. Стероидные гормональные средства (Гидрокортизон, Преднизолон) вводятся в полость поврежденного сустава, чтобы предотвратить болезнетворное влияние патогенных микроорганизмов.
Физиотерапевтические процедуры назначаются в виде электрофореза с лекарственными средствами (лидокаин для обезболивания, йодид калия для рассасывания соединительной ткани), терапевтического воздействия лазерными лучами.
Если сустав сохранил небольшую подвижность, назначается комплекс упражнений для разработки сустава. Такой метод подойдет при фиброзном срастании костей. Выполнение раскачивающих сустав движений с лечебной целью проводится при предварительном обезболивании.
Костный анкилоз невозможно разработать, в этом случае показана хирургическая операция:
- Артропластика – принудительное разъединение двух костей с последующим иссечением разросшихся тканей. Хрящевую ткань заменяют искусственными прослойками, поле чего происходит сращение в нужном направлении. Данный метод хорошо подходит к лечению фиброзного анкилоза. Полного восстановления функциональности после операции не происходит, но ежедневные простые движения по уходу за собой выполнять возможно.
- Эндопротезирование – иссечение сросшегося сустава и замена его на искусственный протез. Операция может вернуть радость движения некогда больному суставу.
После оперативного лечения следует длительный реабилитационный период. Если не произошло отторжение, и сустав прижился, через шесть месяцев человек сможет вести обычный образ жизни.
Основным недостатков операции является высокая стоимость операции, для людей старшего возраста с больным сердцем противопоказанием может стать необходимость наркоза, а также никто не может дать стопроцентную гарантию, что протез приживется.
Профилактические действия
Чтобы суставы сохраняли подвижность, необходимо соблюдать меры по предупреждению анкилоза:
- своевременно лечить больные суставы;
- регулярные занятия физкультурой;
- не допускать травмирования;
- проводить разработку сочленений после травмы на занятиях по лечебной гимнастике;
- курсы профилактического массажа рекомендованы 1 раз в полгода;
- при неприятном дискомфорте в суставе незамедлительно обращаться за медицинской помощью.
Силикоз – это патология легких, относящаяся к числу профессиональных заболеваний. Наиболее подвержены этому виду недуга рабочие горнодобывающей промышленности и литейных цехов, шахтеры, каменотесы и бурильщики, рабочие на производстве огнеупорных и керамических изделий.
Вследствие вдыхания мелкодисперсной пыли, диаметр частиц которой менее 2-3 мм, происходит диффузное разрастание соединительной ткани и образовываются характерные узелки, что сказывается на способности легких перерабатывать и пропускать кислород. Силикоз относится к хроническим заболеваниям легких, а основное лечение направляют на торможение в развитии фиброзных изменений, предупреждение и избежание осложнений.
Причины возникновения болезни
Силикоз развивается при работе на производстве, где есть мелкодисперсная пыль, в состав которой входит диоксид кремния, кварц или кристобалит и тридимит. Темп развития недуга и степень поражения зависят от:
- интенсивности пылевого воздействия,
- условий труда,
- стажа работы,
- индивидуальный свойств организма.

Симптомы силикоза легких
Развитие заболевания происходит постепенно, и клинические симптомы силикоза, как правило, проявляются позднее изменений в легких, выявленных при рентгенологических исследованиях. Выделяют три стадии развития и течения заболевания:
Для первой стадии характерно:
- появление одышки при минимальной физической нагрузке,
- возникновение периодического сухого кашля,
- проявление умеренных покалывающих болей в груди,
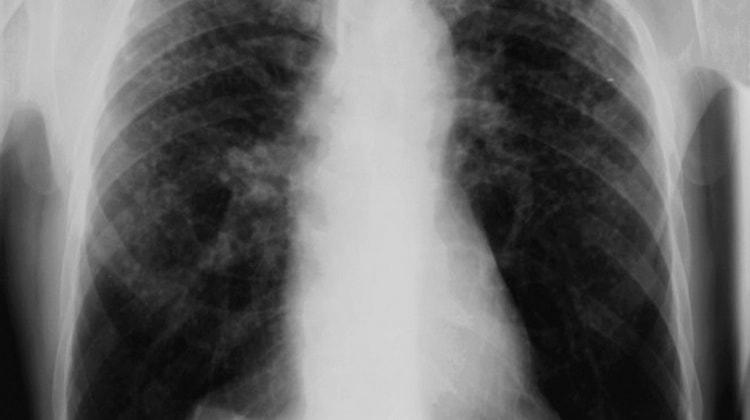
- на рентгенологических снимках видно усиление легочного рисунка и проявление начальных признаков эмфиземы.
Вторая стадия силикоза характеризуется следующими симптомами:
- одышкой при минимуме нагрузки,
- надсадным кашлем,
- болями в грудной клетке, носящими постоянный характер,
- при прослушивании выслушиваются жесткое дыхание и сухие рассеянные хрипы,
- на рентгене обнаруживаются элементы в виде узелков, плевральные наслоения и проявления буллезной эмфиземы.

Для третьей стадии характерны такие проявления:
- одышка в состоянии покоя,
- кашель с отделяемой мокротой,
- кровохарканье,
- боли в грудной клетке,
- гипертензия,
- тахикардия,
- цианоз лица,
- сердечная и легочная недостаточности,
- рентгенологические исследования показывают пневмофиброз и ателектаз массивного характера, эмфизему.

Очень часто силикоз отягощается бронхитом с обструкцией, астмой, пневмонией, реже – спонтанным пневмотораксом и развитием рака легких. В 30%-80% случаев возможно развитие туберкулеза, что приведет к смешанной форме недуга – силикотуберкулезу, а при развитии осложнения с суставами – к силикоартриту.
Выделяют также три клинико-морфологические формы заболевания:
- узелковую,
- диффузно-склеротическую,
- смешанную.
Заболевание может протекать в острой и хронической формах.
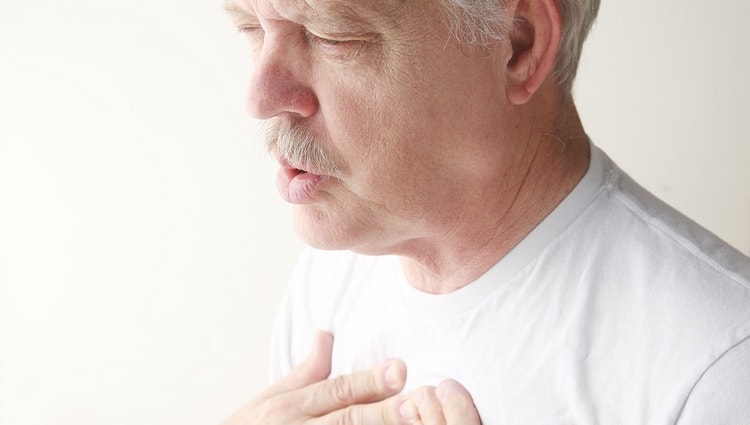
Острый силикоз развивается стремительно при массивном воздействии микрочастиц кремниевой пыли в срок не менее двух лет. Для острой формы характерны такие симптомы:
- бурное протекание болезни,
- сильнейшая одышка,
- потеря веса,
- слабость.
Хроническая форма может дать о себе знать через 15 и более лет после работы, связанной с микрочастицами кремния. Она развивается без характерных клинических проявлений, а усиливающиеся одышку и кашель при этом часто списывают на другие недуги или на естественный процесс старения человека.
Лечение силикоза легких
При обнаружении заболевания, в первую очередь необходимо прекратить контакт с пылью, если таковой еще присутствует: рекомендовано сменить работу или уйти на пенсию по состоянию здоровья. Во-вторых, придется изменить образ жизни: отказаться от вредных привычек, регулярно выполнять комплекс лечебных и дыхательных упражнений, много ходить и полноценно питаться. Важную роль в борьбе с недугом играет повышение защитных сил организма и закаливание.
При любой стадии заболевания больные должны питаться пищей с высоким содержанием белков. В рационе должны обязательно присутствовать:
- яйца (куриные, перепелиные),
- творог (желательно заправлять кефиром или йогуртом, чтобы лучше усваивался),
- сыр,
- говядина (отварная, тушеная или приготовленная на пару),
- мясо нежирной птицы (курицы и индейки),
- говяжья и куриная печень,
- рыба (сардина, лосось, тунец, скумбрия, судак, кефаль, анчоусы),
- крупы: гречневая, ячневая, кукурузная, овсяная, пшенная и рисовая,
- фрукты и ягоды: абрикосы, черешня, киви, цитрусовые, черная смородина, земляника, калина, облепиха,
- овощи: брюссельская и белокочанная капуста, брокколи, шпинат, зеленый горошек, сладкий болгарский перец,
- зелень: листья салата, укроп, перья зеленого лука, щавель, батат,
- все виды орехов: грецкие, миндаль, фундук, кешью, фисташки, арахис.

Полезно выпивать до 2 литров жидкости в день:
- фруктово-ягодные фреши,
- овощные соки,
- травяные чаи,
- ягодные компоты,
- некрепкий чай и кофе, желательно с молоком разрешены нечасто, и в умеренных количествах.

- копченые и полукопченые изделия,
- острое,
- соленое,
- алкоголь,
- сигареты,
- фаст-фуд,
- чипсы,
- газированные напитки.

При лечении силикоза легких используют следующие народные средства:
- Соевые бобы. Залейте холодной водой соевые бобы (200 грамм) и оставьте на всю ночь. Утром прокрутите бобы на мясорубке и из полученной кашицы отожмите сок, в который добавьте сахар (10 грамм). Полученный сок подлежит хранению в холодильнике. Принимайте ежедневно в течение 7-14 дней до завтрака по 1/2 части стакана.
- Лечебную смесь. Смешайте кашицу перекрученных на мясорубке листов трехлетнего алоэ (40 грамм) с растопленным барсучьим жиром (60 грамм) и добавьте в смесь какао (20 грамм) и коньяк (10 мл). Все ингредиенты хорошо перемешайте, и переложив в стеклянную емкость, храните в холодильнике. Употребляйте лечебную смесь трижды в день, перед каждым началом трапезы по столовой ложке. Если есть необходимость, то смесь можно запивать водой.
- Травяной сбор. Смешайте в равных количествах листья травы пустырника и корень цикория. Запарьте смесь (3 столовых ложки) кипятком (750 мл) и настаивайте в теплом месте не менее 2 часов. Профильтрованный напиток принимайте трижды в день по 250 мл, для улучшения вкуса можно добавлять натуральный мед (1-2 чайных ложки). Трава пустырника также является эффективным успокоительным средством для нервной системы взрослого.
![]()
- Настой термопсиса. Заварите кипятком (300 мл) траву термопсиса (столовую ложку) и оставьте настояться в течение 2 часов. Профильтрованный настой принимайте до каждого приема пищи по 20 мл, запивая большим количеством чистой воды. Термопсис в составе сборов эффективно применять в качестве отхаркивающего средства для выведения мокроты у детей.
- Сбор трав. Соедините листья мать-и-мачехи и траву спорыш (по 4 части) с листьями подорожника (3 части) и тщательно измельчите сбор. Отделите 3 столовых ложки сбора и засыпьте их в термос. Запарьте их кипятком (600 мл) и оставьте на ночь для настаивания. Принимайте в профильтрованном виде 4 раза в день за один час до начала трапезы по 150 мл средства.
- Травяной сбор. Смешайте в равных объемах траву репешка, хвоща полевого и корни окопника. Заварите кипятком (600 мл) три столовых ложки сбора и дайте постоять 2 часа. Принимайте профильтрованный настой 4 раза в день по 150 мл.
![]()
- Курение лечебной сигареты. Крупно нарежьте и высушите чеснок (три головки), а также листья мать-и-мачехи и листики мяты перечной. Все высушенные ингредиенты перетрите в порошок и курите с помощью трубки или самокрутки. По заверениям знахарей, облегчение наступает уже с первого раза. Сушеный чеснок используют также для лечения аменореи.
- Настой ячменного солода. Залейте кипятком (250 мл) измельченный ячменный солод (2 столовых ложки) и дайте средству постоять 4 часа. Принимайте в охлажденном виде по 1/2 части стакана 5 раз на день, добавляя немного натурального меда.
- Отвар сбора трав. Смешайте траву черноголовки (50 грамм) и цветки белого граната (50 грамм) и залейте все водой (200 мл). Доведите смесь до кипения и проварите 10 минут. В профильтрованный отвар влейте хороший коньяк (чайную ложку) и перемешайте. Принимайте средство по утрам натощак по 1/2 части стакана. Курс приема составляет 3 недели.
![]()
Профилактика силикоза легких
Для профилактики возникновения заболевания необходимо:
- соблюдать технику безопасности на предприятии,
- улучшать санитарно-гигиенические условия труда,
- использовать всевозможные технические средства: вытяжную вентиляцию, воздушные души, средства дистанционного управления и другое,
- обязательно использовать средства индивидуальной защиты: маски и респираторы с мощными фильтрами,
- смывать пыль с рук и лица перед употреблением пищи и напитков,
- принимать душ после рабочей смены,
- курить на расстоянии от пыли,
- посещать пульмонолога дважды в год,
- проводить рентгенографию легких один раз в год,
- проводить санаторно-курортное профилактическое лечение,
- много гулять на свежем воздухе,
- делать дыхательные упражнения.
Силикоз легких – профессиональное заболевание, и в зависимости от его тяжести, присваивается группа инвалидности. К сожалению, заболевание неизлечимо. В нашем материале мы рассказали о поддерживающих методах терапии и предупреждении осложнений. А если вы или ваши знакомые столкнулись с силикозом легких и научились жить и бороться с симптомами заболевания, то поделитесь с нами, пожалуйста, советами и рецептами в комментариях.
Читайте также: