Лечение актовегином при ишиасе
Ишиас это воспаления седалищного нерва. Симптомы и лечение ишиалгии

Ишиас или невралгия – это воспалительное заболевание седалищного нерва.
Ишиас – не самостоятельное заболевание, а комплекс симптомов, вызванных патологическими процессами в пояснично-крестцовом отделе позвоночника. В результате дегенеративных изменений в позвоночнике происходит сдавливание корешков седалищного нерва, выходящих из позвоночного столба.
Основная функция седалищного нерва – иннервация всей нижней конечности. Вследствие ущемления корешков пациент ощущает боль по ходу всего нерва: бедро, подколенная ямка, голень, стопа.
Но локализация боли находится на ягодице, в месте выхода седалищного нерва при этом сам пояснично-крестцовый отдел пациента может и не беспокоить.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Межпозвоночная грыжа. Студенистое ядро диска выходит за границы фиброзного кольца, сдавливая нервный корешок. Основной причиной грыжи поясничного диска являются дегенеративные и возрастные изменения организма, либо травма и крутое движение позвоночника.
- Остеохондроз, т.е. дистрофическое изменение межпозвоночных дисков. В результате этих изменений пульпозное ядро высыхает, уменьшается зазор между позвонками, происходит сжатие и воспаление седалищного нерва.
- Сужение позвоночного канала. Спинальный стеноз поясничного отдела – это естественный процесс старения организма в целом. Происходит разрастание мягких тканей, ослабевание мышечного корсета и выпучивание межпозвоночного диска, в итоге происходит сдавливание корешков нерва.
- Беременность. У женщины, в результате значительной прибавки в весе может произойти смещение центра тяжести, плюс гормональные изменения и как итог – ишиас. Приступу ишиаса менее подвержены женщины, занимающиеся специальными физическими упражнениями.
- Чрезмерно высокая физическая нагрузка на позвоночник.
- Резкое и длительное переохлаждение области поясницы.
- Смещение межпозвонковых дисков в результате неудачного поворота спины, резкого движения или травмы. Даже при незначительном переломе позвонка тело одного позвонка соскальзывает с другого, сдавливая нервный корешок.
- Опухоль спинного мозга

Болезнь диагностируется врачом путем визуального осмотра и истории болезни пациента. Для подтверждения диагноза проводится компьютерная томография, рентгеноскопия, магнитно-резонансная томография.
Иногда больные не спешат за помощью к специалистам, а сами в качестве лечения начинают применять мази и обезболивающие средства. Но местное лечение (по ходу седалищного нерва) или не приносит облегчения, или оказывает временную помощь.
Лечение воспаления седалищного нерва направлено на
- Высвобождение ущемленных нервных окончаний
- Ликвидацию болевого синдрома
- Устранение мышечных спазмов
- Улучшение трофики мышечных и нервных тканей и обменных процессов
- Очищение клеток от шлаков и токсинов
- Оздоровление всего позвоночника, нижних конечностей и органов малого таза
Подбор методов лечения проводится строго индивидуально. Для достижения стойкой ремиссии длительность курса лечения может быть от 6 до 12 недель.
При лечении воспаления седалищного нерва используется комбинация из медикаментозного лечения, физиопроцедур и упражнений, которые можно выполнять в домашних условиях. Немного слов подробнее о том как лечить ишиас:
- Больному необходимо свести к минимуму все физические нагрузки
- Применение обезболивающих средств. Это первая, но не основная фаза лечения
- Применение нестероидных противовоспалительных препаратов снимает воспаление пораженного участка, уменьшает компрессию нервного корешка.
- Мануальное воздействие – чаще всего решающий фактор в лечении.
- Иглоукалывание
- Ручной массаж
- Рефлексотерапия
- Курс лечебной гимнастики
- Вакуум-терапия
- Применение согревающих мазей и препаратов (подробнее о мазях)
- Гирудотерапия
- Физиотерапия
- Фитотерапия с применением седативных отваров
- Аквааэробика
- Занятия йогой
При остром приступе невралгии оправдано применение последовательного чередования тепла и холода. Холодная грелка снимет острое воспаление, а тепло улучшит кровоснабжение.
К хирургическому методу лечения приступают довольно редко, т. к. консервативные методы лечения оказывают достаточно эффективное действие.
- Теплые ванны с бромом, шалфеем, ромашкой, спорышом.
- Растирание больных участков барсучьим или медвежьим салом.
- В период ремиссии можно посещать баню и париться березовым веником.
- Смазать больные места растопленным пчелиным воском и обмотать пищевой пленкой.
- Втирать масло зверобоя, майорана или лаванды.
- Пить чай из березовых листьев, можжевельника, черной бузины.
- Для выведения солей применяют настой петрушки и шиповника, которые обладают мочегонным свойством. После применения настоя отек уменьшается, спадает воспаление нервных корешков.
При стихании болей пациенту необходимо заняться лечебной физкультурой. Активные движения очень важны для восстановления кровообращения в нижних конечностях.
В занятиях физкультурой необходимо уделить внимание укреплению мышц брюшного пресса и спины. Сильный мышечный корсет будет в дальнейшем поддерживать позвонки в правильном положении.
Упражнения на растяжение мышц подколенных сухожилий и межпозвоночных связок помогут избежать тугоподвижности и улучшат гибкость всего тела.
Нужно лечь на спину, согнуть ноги в коленях, прижать их руками к груди. В такой позе необходимо пролежать несколько минут. Такое положение хорошо снимает напряжение в поясничном отделе спины.
Занятия плаванием разгружают позвоночник, укрепляют мышцы всего тела, возвращают хорошее самочувствие.
- Коррекция нарушений осанки в детском возрасте.
- Устранение асимметрии тела путем мануальной терапии.
- Разумные занятия спортом и укрепление мышечного корсета.
- Употребление продуктов питания, богатых кальцием, магнием и полным набором витаминов.
- Укреплять руки и вытягивать позвоночник, вися на турнике.
- Поднимать тяжести по методу штангистов: переносить нагрузку на ноги, не привлекая позвоночник.
- Простые прогибы спины, стоя на четвереньках, улучшат фигуру и укрепят мышцы спины.
Сидячий образ жизни расслабляет спину, мышцы слабеют им все труднее удерживать спину в вертикальном положении. Позвоночник перенапрягается, и развиваются болезни. Но проблем можно избежать, если делать растяжку, качать пресс, заниматься спортом и следить за осанкой.
Воспаление седалищного нерва (ишиас, ишиалгия) – очень часто встречающаяся проблема. Если врач-невролог поставил вам такой диагноз, он обязательно назначит комплексное лечение ишиалгии, в состав которого, кроме лекарств, могут входить и немедикаментозные методы воздействия на седалищный нерв. К ним относятся: физиотерапия, массаж, йога и лечебная гимнастика при ишиасе. Хотя они частично доступны к самостоятельному применению дома, назначение врача и установление причины ишиалгии обязательно. Ключевую роль в уменьшении болевого синдрома, профилактике рецидивов играет гимнастика при ишиасе, а также йога.

При посещении врача часто назначают следующие физпроцедуры:
- Магнитотерапия. Уменьшает боль, отек и воспаление. Под действием магнитного поля активнее идут процессы восстановления в тканях вокруг седалищного нерва.
- Лазеротерапия. Обезболивает, снимает отек, окружающий нерв, улучшает кровоток в капиллярах, ускоряет обменные процессы в тканях.
- УВЧ. Обладает разогревающим действием, тем самым улучшая местный кровоток, уменьшая боль и воспалительные изменения вокруг нерва.
- Электрофорез. Данный метод позволяет вводить лекарственный препарат непосредственно в ткани, окружающие нерв. Применяют лекарства с противовоспалительным и обезболивающим действием.
Показанием к проведению всех этих методик служит болевой синдром по ходу седалищного нерва.
Противопоказаниями для всех видов физпроцедур являются:
- гипертоническая болезнь III стадии, гипертонический криз, недавние ОИМ и ОНМК;
- эпилепсия;
- заболевания крови, особенно нарушения свертывания;
- онкозаболевания, туберкулез, инфекционные болезни в острый период;
- кожные и аллергические заболевания (если высыпания расположены в зоне воздействия).
Гимнастика при ишиасе необходима во время обострения и для профилактики рецидивов, так как физкультура не только помогает снять боль, но и воздействует на ее причину – патологию позвоночного столба или мышечные спазмы. Делать упражнения при ишиалгии необходимо под контролем специалиста ЛФК (хотя бы первые несколько раз), далее можно переходить к самостоятельным занятиям дома.

Комплекс необходимо повторять ежедневно, за день можно сделать два-три подхода. Все упражнения при ишиасе нужно делать плавно, без рывков, чтобы избежать раздражения нерва, перенапряжения мышц бедра и ягодиц.
Противопоказания к ЛФК:
- обострение и декомпенсация хронических заболеваний;
- гнойные процессы;
- высокая температура тела;
- выраженная боль по ходу нерва.
- Лежа на спине, руки заведите за голову. Поднимите к животу колено, задержите. Разогните ногу, затем сделайте 8 повторений каждой ногой.
- Сидя на полу, поставьте кисти рук рядом с ягодицами. Сгибайте и разгибайте колени, скользя стопами по полу. Повторите несколько раз.
- Лежа на спине, согните колени, плавно вытолкните таз вверх. Сделайте 20 повторений.
- Опускайте колени поочередно в стороны, задерживая на 5 секунд. Выполните несколько повторений для каждой стороны.
- Лежа на правом боку, левую ногу и руку немного приподнимите. Подтяните левое колено к животу, задержите на несколько секунд, разогните ногу. Сделайте несколько повторений, затем повернитесь на левый бок.
- Встаньте на колени, руки сцепите в замок. Раскрывайте руки по сторонам, наклоняясь назад. Выполните упражнение 15 раз.
- Лежа на животе, вытяните руки по сторонам. Одновременно поднимайте ноги и руки и медленно опускайте. Выполните 15 раз.
- Лежа на животе, упритесь ладонями в пол и вытолкните таз наверх, выпрямляя руки. Оставайтесь в этом положении 20 секунд, опуститесь на пол и повторите 8 раз.
- Сидя на полу, согните колени, руки за голову. Скручивайтесь корпусом поочередно в обе стороны, задерживаясь на 3-5 секунд. Выполните 8 раз.
- Опираясь на колени, прогибайте и округляйте поясницу плавными движениями, сделайте не менее 7 повторений.
- Встаньте на колени, потянитесь ладонью до противоположной пятки, смените руку. Сделайте несколько повторений.
- Встаньте на колени, одну ладонь поставьте на пол. Другую руку выпрямите и тяните кверху. Выполните рукой 15 круговых движений, смените руку.
- Встаньте ровно, неглубоко наклонитесь вперед, опуская прямые руки. Плавным движением выпрямитесь, слегка прогнувшись в пояснице и поднимая подбородок. Выполните несколько повторений.

Альтернативу ЛФК при ишиалгии может предложить йога. При грамотном подходе йога позволяет хорошо расслабить мышцы.
Для профилактики обострений ишиалгии можно рекомендовать следующие асаны:
- Сидя на полу, перенесите правую стопу через левое колено. Левой рукой потянитесь к полу через правое колено. Оставайтесь в этой позе около минуты, затем выполните с другой стороны.

- Сидя на полу, немного согните правую ногу. Положите левую пятку выше правого колена. Осторожно подтяните бедра к груди. Зафиксируйте это положение на пару минут, затем повторите для другой ноги.
![]()
- Сделайте широкий шаг вперед левой ногой, стопы располагаются друг за другом. Наклоняя корпус вниз, опустите правую руку к левой стопе. Задержитесь так на несколько вдохов и выдохов, затем выполните с другой стороны.
![]()
Йога помогает не только освободить ущемленный седалищный нерв, но и способствует общей релаксации, что очень важно при ишиалгии. Упражнения достаточно просты, вы освоите их, даже если йога не была вам знакома раньше.
Может применяться как во время обострения, так и при уменьшении боли. Противопоказания те же, что и к физиолечению.
Массаж при ишиасе делают в области поясницы, ягодицы, задней поверхности бедра, голени и стопы на стороне поражения. При сильных болях массажные движения очень легкие, поглаживающие, чтобы не раздражать нерв. Когда боль утихнет, можно переходить к более интенсивному массажу зоны, где проходит седалищный нерв.
Смазать массажным маслом, детским кремом область поясницы и ягодицу. Подготовить банку для массажа: поджечь спичку и внести пламя внутрь для создания вакуума. Готовую банку плотно прижать к коже поясницы там, где болит, медленно вести банку по коже, двигаясь по спирали. Таким образом массируют область поясницы и ягодицу на стороне боли примерно 5 минут. Процедуру повторять ежедневно до исчезновения болей.
Нестероидные противовоспалительные средства
Основная группа препаратов, которая помогает избавиться от заболевания, это нестероидные противовоспалительные средства (НПВС). Медикаменты позволяют не только уменьшить воспалительные проявления, но и купировать болевой синдром. Обычно применение препаратов именно этой группы является первой помощью при приступе ишиаса.
Противопоказанием к применению НПВС являются заболевания пищеварительной системы. Это связано с патологическим влиянием препаратов на слизистую оболочку желудка и кишечника.
Обезболивающие
Лечение седалищного нерва лекарствами включает в себя несколько направлений, основным из которых является качественное обезболивание. Анальгетики назначаются преимущественно в острый период заболевания. Обезболивать можно при помощи НПВС, наркотических анальгетиков, а также используя лечебные блокады.
Каждая группа препаратов имеет свои преимущества и недостатки. Конкретные средства должны выбираться индивидуально в зависимости от интенсивности невралгии, длительности заболевания и сопутствующей патологии.
К медикаментозным средствам комбинированного действия относят лекарства, которые содержат анальгетики и спазмолитики. Их применение позволяет более эффективно снять болевой симптом, поскольку задействуется сразу два механизма снижения боли.
При значительно выраженном болевом синдроме, который не купируется другими анальгетиками, иногда прибегают к применению наркотических препаратов. Их воздействие на опиоидные рецепторы позволяет эффективно обезболить и полностью купировать приступ.

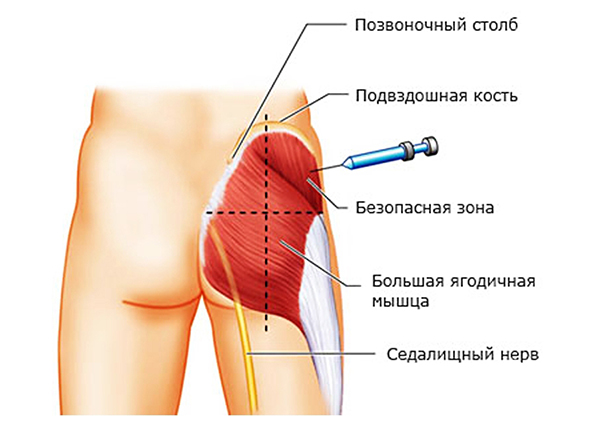
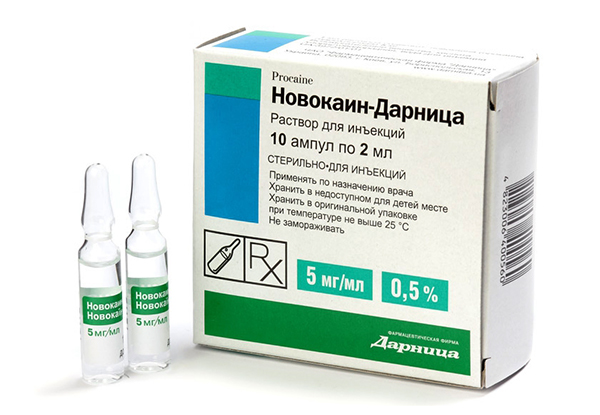
Еще один способ, как лечить седалищный нерв медикаментозно, когда применение нестероидных препаратов противопоказано, а назначение наркотических анальгетиков нецелесообразно, это назначение лечебных блокад.
При выполнении блокад вместе с анестетиком можно колоть еще и противоотечное средство. Противопоказанием к назначению лечебных блокад является повышенная чувствительность к действующему веществу, гнойничковые и воспалительные процессы на коже в месте прокола.
В этом видео эксперт расскажет о том, что делать, если воспалился седалищный нерв.
Кортикостероидные гормоны
К побочным действиям глюкокортикоидов относят: нарушение жирового и углеводного обмена, остеопороз, угнетение функции надпочечников, снижение иммунитета. Побочные эффекты менее выражены при местном применении.
Миорелаксанты
Препараты назначаются в виде внутримышечного укола по 1 ампуле в сутки. Длительность курса устанавливается индивидуально, в среднем 1–2 недели. Снижение мышечного напряжения позволяет не только уменьшить нагрузку на нерв, но и восстановить функцию иннервируемых мышц, что является профилактикой их атрофии.
Ангиопротекторы и корректоры микроциркуляции
В период ремиссии лечение направлено не на купирование приступа, а на предотвращение обострений. С этой целью при ишиасе назначаются ангиопротекторы. Сосудистые препараты могут помочь, если причиной воспаления седалищного нерва являются сосудистые заболевания.
Метаболические препараты
Лечить ишиас можно при помощи метаболических препаратов. Они назначаются с целью улучшения обмена веществ в области нервного корешка. Их применение ускоряет регенерацию нервной ткани, улучшает состояние нервного волокна и предотвращает дальнейшие рецидивы.
Антиоксиданты и витамины
Медикаментозное лечение ишиаса седалищного нерва обязательно должно включать в себя применение витаминов, особенно группы В. Они непосредственно влияют на периферическую нервную систему, усиливая регенерацию и проведение нервных импульсов в седалищном нерве.

Антиоксидантным свойством обладают токоферол (витамин Е) и витамин С. Они назначаются для уменьшения проявлений воспалительной реакции. Витамин С помогает также укрепить сосудистую стенку и снять отек.
Частая проблема у взрослого населения — защемление седалищного нерва или ишиас, требующий серьезного подхода к лечению. Иначе последствия для здоровья серьезные: ограничение подвижности или инвалидность.

Пик заболеваемости приходится на возраст — 30-35 лет. Бывает, что дегенеративные изменения в мягких тканях вокруг позвоночного столбца начинают проявляться уже в более молодом возрасте.
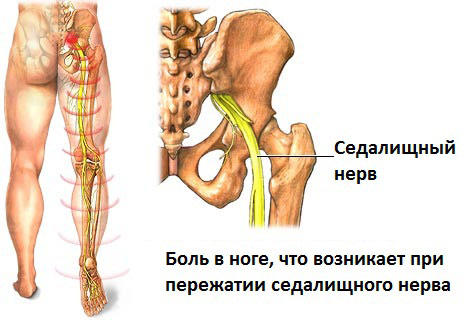
Анатомическое расположение седалищного нерва
Седалищный нерв — один из самых длинных, крупных стволов периферической нервной системы в организме взрослого человека. Берёт начало от пояснично-крестцового сплетения. Предназначение нерва — оснащение нервами органов и тканей, нижних конечностей.
Чаще всего диагностируется ишиас — воспаление нерва или синдром, способный привести к сбою функций многих систем и органов, дегенеративным процессам в позвоночнике, нарушению сгибательной функции в коленном суставе

Воспаление или защемление седалищного нерва
Защемление нерва нельзя считать отдельной патологией. Это – симптом, вызванный нарушением функций внутренних органов. Чаще всего наблюдается развитие болезни по типу люмбаго либо ишиаса с основным симптомом — боль в пояснице с отдачей в ногу.
Боль может возникнуть практически на любом участке в случае травмирования ноги, области таза, компрессии нерва, ущемления фиброзными тяжами. Провоцирующие факторы приводят к сдавливанию отдельного участка тканей.
Невропатия — заболевание нервной системы на периферии. Это синоним ишиаса либо радикулита в случае воспаления, повреждения, защемления корешков спинномозговых нервов. При невропатии формируется корешковый синдром, начинают развитие невропатические боли с локализацией в ягодицах, постепенной миграцией в нижние конечности сзади.
Симптомы и характер болей
При защемлении нерва основной синдром – болезненность в пояснице с отдачей в ногу.
По интенсивности бывает разной:
- жгучая и нестерпимая с трансформацией в поясничный отдел позвоночника при ишиасе
- сильная в голени, подколенной ямке бедра при развитии невралгии
- по типу прострела с отдачей ягодичную область.
Основные симптомы при защемлении нерва:
- При защемлении нерва сгибательная способность ног в коленном суставе нарушается. Конечность начинает плохо гнуться при ходьбе и выносится вперёд. В стопах и пальцах ног явно утрачивается двигательная способность мышц. Боль усиливается при опускании ноги вниз.
- При ишиалгии боль режущая, колющая, жгучая, с внезапным возникновением в тазобедренной области. Чаще приступы начинают проявляться после физической (эмоциональной) нагрузки в случае переохлаждения, увеличения нагрузки на позвоночный столб.
- При ишиасе явно снижается чувствительность кожных покровов. Дополнительные признаки – онемение, чувство покалывания и мурашек по телу в случае нарушений со стороны вегетативной системы, тяжесть в икроножных мышцах, боль по всей длине нерва, начиная от поясницы и до пяток.
- При невропатии болевой синдром – острый, стреляющий с локализацией вверху ягодиц либо в нижней части с постепенным спуском по задней поверхности бедер под колено, голени.
Характерные симптомы в случае развития воспалительного процесса:
- парестезия, снижение чувствительности в ноге с появлением покалывания кожи в области задней части, чувства онемения;
- иннервация работы органов таза в случае сдавливания волокон нервной системы (симпатическая, парасимпатическая, вегетативная);
- сбой двигательных функций на фоне защемления двигательных нервных волокон с возникновением чувства слабости в мышцах, голени, бедрах, ягодицах;
- пациент начинает прихрамывать, видоизменяется походка.
Другими признаками являются:
- покраснение, отечность кожи;
- повышение потливости ног;
- усиление боли при длительной ходьбе, пребывании в долгом положении сидя, лежа на жесткой поверхности, когда пациент начинает принимать вынужденное положение;
- уменьшение икроножной ягодичной либо бедренной мышцы в размере при тяжелом течении патологии;
- трудности при сгибании голени, пальцев ног;
- временная обездвиженность мышечных тканей в задней части бедер.
Причины воспаления или защемления седалищного нерва
Иногда банальное переохлаждение поясницы или простуда приводит к ишиасу, если человек застудил спину при низкой температуре.
Спровоцировать могут разные факторы:
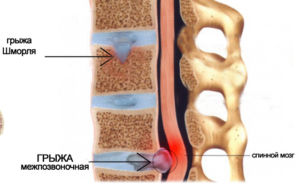
- опухоль позвоночника, сдавливание нервных волокон;
- остеохондроз поясничного отдела,межпозвоночная грыжа;
- травма позвонков со смещением позвонков либо подвывихом (вывихом);
- переохлаждение поясничной области или избыточный вес;
- опоясывающий герпес или алкоголизм;
- неврит на фоне воспалительного процесса в органах малого таза;
- сахарный диабет при нарушении нормальной подпитки нервных волокон;
- туберкулез позвоночника, рассеянный склероз.
Причины развития нейропатии — сахарный диабет, алкоголизм, т.е. метаболические нарушения под влиянием ряда токсических продуктов. Ишиас как раз и развивается на фоне нейропатии, поэтому перед лечением важно выяснять, какое именно заболевание привело к развитию патологии.
Диагностика
Прежде чем устранять защемление важно выявить провоцирующие факторы, этиологию развития болезни.
Лечит заболевание врач–невропатолог (невролог), к кому и нужно обратиться при подозрении на ишиас, появлении невыносимой боли. Для назначения эффективного лечения врач перенаправит на консультацию к нейрохирургу, физиотерапевту, вертебрологу, сосудистому хирургу.
Основной метод диагностики — рентгенография с исследованием снимков для подтверждения (исключения) дегенеративных изменений костной ткани.
Дополнительные методы:
- радиоизотопное сканирование позвоночного столба при подозрении на онкологию;
- анализ крови, мочи;
- компьютерная томография;
- УЗИ.
Первая помощь при приступе в домашних условиях
В качестве оказания первой помощи при приступах ишиаса важно пациентам:

- устранить любые движения;
- лечь на жесткую поверхность;
- обездвижить полностью пораженную конечность;
- принять обезболивающий препарат (Спазмалгон, Но-шпа, Анальгин);
- соблюдать постельный режим, пока болевой синдром не пойдёт на спад.
Методы лечения
Только комплексная терапия позволит устранить неприятные проявления в седалищном нерве. Первичное лечение — медикаментозное для снятия воспалительного процесса, обезболивания.
Дополнительно показано физиолечение, электрофорез, аппликатор Кузнецова, фитотерапия, гирудотерапия и народные средства, мочегонные препараты при отечности пораженных участков.
В основе лечение – препараты группы НПВП для оказания противовоспалительного, анальгезирующего эффекта:
- Мелоксикам.
- Нимесулид.
- Мовалис.
- Напроксен.
- Диклофенак.
- Амелотекс.
Действие других препаратов направлено на снятие нейрогенного воспаления, нормализации местного кровообращения:
- кортикостероиды (Дексаметазон, Метипред) при невропатии с острым течением;
- противоотечные средства (Фуросемид, Сорбитол, Лазикс);
- миорелаксанты (Реланиум, Баклофен, Мидокалм, Фенибут);
- антиоксиданты ( Церебролизин, Актовегин) для нормализации реологических свойств крови;
- биогенные стимуляторыи вегетотропные средства(Плазмол, Пирогенал, Бийохинол, Эглонил, Платифиллин, Феназепам);
- мультивитаминные препараты с противовоспалительным эффектом (Тригамма, Нейровит, Мильгамма, Нейробион, Комбилипен).
При ишиасе для облегчения болей с разогревающим раздражающим эффектом помогают местные мази – Вольтарен, Эмульгель Апифор, Наятокс. Крема, гели с экстрактом стручкового перца, камфоры – Випросал, Капсикам, Финалгон, Нурофен.
Если беспокоят сильные боли, то назначаются отвлекающие противовоспалительные препараты – Эфкамон, Апизартрон, Меновазин, Димексид, Випраксин с местным применением.
При выраженных болях на фоне нейтропении, трофических нарушений в помощь – Пахикарпин, Бензогексоний для нормализации синаптической нейронной передачи. Если боль усиливается, то показаны гормональные стероидные средства.
При невыносимых болях в суставах пациентам назначаются уколы анальгетиков (Трамадол, Ксефокам, Анальгин) с введением в виде уколов в инъекциях.
Гормональные инъекции применяются в редких случаях при выраженном воспалении, отечности в области мягких тканей и малого таза. Возможно введение блокад из местных анестетиков (Ультракаин, Новокаин) в область пучка седалищного нерва либо в поясницу для полной блокировки нервных импульсов.
ЛФК — незаменимая часть терапия при ишиасе, защемлении нерва. Проводится в период реабилитации, когда болевой синдром начинает идти на спад. Комплекс специальных упражнений разрабатывается лечащим врачом. Цель — распределение равномерной нагрузки на обе стороны тела.
Один из вариантов упражнением с выполнением до 10 раз, итак до 8-10 сеансов подряд с длительностью по 35 минут, постепенно увеличивая нагрузку:
- Подвести ноги к туловищу, обнять под коленями руками, прижав к себе. Зафиксировать положение на 35 секунд.
- Выровнять ноги по стойке смирно. Поднять носки вверх, руки по швам. Потянуться на пятках, покачаться в разные стороны, итак до 15 минут, Далее – расслабиться.
- Повернуться набок, притянуть ноги животу. Тянуть слегка носочки.
- Лежа на животе поднимать туловище с помощью рук, выполняя отжимания и не напрягая сильно ноги.
Неправильные манипуляции могут лишь ухудшить ситуацию, привести к усилению неприятных болевых симптомов.
Физиотерапия дает хороший эффект при ишиасе, основные разновидности:

- магнитотерапия и лазеротерапия;
- электрофорез с применением Диклофенака;
- ультразвук и ударно-волновая терапия;
- дарсонваль процедура и УВЧ;
- массаж и иглорефлексотерапия.
Цель физиопроцедур — устранить зажимы нервных корешков, восстановить чувствительность (подвижность) ног, предотвратить возможные рецидивы основного заболевания, поспособствовать расслаблению мышц.
Массаж показан при ишиасе для ягодичной, поясничной части, голеней, стопы, бедер. Желательно провести 8-10 сеансов длительностью до 30 минут для достижения устойчивых результатов.
При проведении массажа можно обрабатывать участки поражения мазями или сочетать массаж с лечебной гимнастикой для нормализации кровообращения на пораженных местах. Рекомендуется массировать поясничную зону, бедра, голени и стопы.
В сочетании с лечебной гимнастикой и под руководством опытного инструктора массаж приносит вполне хорошие результаты.
Лечение народными средствами
При защемлении нерва поможет прикладывание сухого тепла в качестве отвлекающей процедуры. Тепло хорошо помогает устранить боль, снять спазмы мышц. Дополнительно желательно сочетать с рефлексотерапией, расслабляющим массажем.
В помощь при лечении в домашних условиях – компрессы, китайские средства, целебные растения:

- перцовый пластырь для приклеивания к пораженным участкам, оставляя на ночь;
- яблочный уксус для растираний;
- настойка восковой моли;
- солевые повязки;
- настой из корня лопуха, цветков календулы, конского щавеля, девясила.
Народные снадобья могут быть вполне эффективными для снятия боли.
Лечение при беременности
У женщин при беременности на поздних сроках часто случается ущемление (раздражение) нервного ствола. Причина — нагрузка возрастает на позвоночный столб.
Лечить беременную должен квалифицированный врач-невролог:

- Врач – вертебролог может назначить упражнения по растяжке позвоночника, расслабления мышц по окружности.
- Если боль вызваны невритом (ревматизм), то в помощь — лечебная гимнастика для укрепления мышц спины, травяные компрессы на спирту для нормализации кровотока, помогут ванны с растворением соли 12 кг на 135 л воды.
- Снять сильный болевой синдром поможет мануальная терапия, поскольку многие медикаменты для беременных женщин находятся под запретом. Терапия позволит улучшить микроциркуляцию тканей в пораженной области, снять спазм мышечный, нивелировать воспалительные проявления.
- В щадящем режиме, комфортных условиях назначаются физиопроцедуры (иглоукалывание, массаж).
Лечение седалищного нерва по Неумывакину
По мнению доктора Неумывакина, лечить ишиас и сохранить при этом кислотно-щелочной баланс в организме аптечными препаратами практически невозможно. Шлаки, токсины в организме накапливаются годами, когда в итоге между кислотами и щелочами возникает особый дисбаланс.
В основе методики — перекись водорода и пищевая сода. Именно данное сочетание компонентов дает при ишиасе хорошие результаты. Неумывакин указывает, на то, что принимать перекись водорода нужно внутрь.Организм начнет получать изрядную порцию кислорода при разложении раствора H2O2 на отдельные элементы: свободный кислород и воду.
Методика проста в исполнении:
- Для поддержки иммунитета принимать перекись водорода внутрь необходимо натощак (за 1 час до еды).
- Начинать питье водного раствора перекись с 2 капель трижды в день, для чего 1 каплю перекиси развести в 350 мл теплой воды.
- Итак, постепенно увеличивать дозу до 10 капель, прибавляя по одной ежедневно.
- Через 10 дней сделать перерыв на 3 дня и продолжить прием, начиная уже с 10 капель и сводя до минимума, до 1 капли.
Осложнения и последствия болезни
Если начать лечение ишиаса вовремя, то прогноз – благоприятный.
Если бездействовать то воспалительный процесс при ишиасе продолжит свое пагубное действие и осложнения неизбежны:
- снижение подвижности, парапарез, паралич нижних конечностей;
- атрофия мышц;
- в итоге — инвалидизация.
Профилактика
Не допустить прогрессирования патологии, значит, соблюдать несложные правила:
- носить правильную удобную обувь;
- следить за осанкой, особенно при сидячей работе, долгом времяпрепровождении за компьютером;
- оснастить рацион витаминами, магнием, кальцием;
- укреплять мышечный корсет спины и корректировать с раннего детства, устраняя асимметрию.
Если дозировать физические нагрузки (поднятие тяжестей), то вряд ли неврит седалищного нерва начнет беспокоить уже в молодом возрасте.
Читайте также:




