Лазерное лечение артроза 3 степени
Артроз — рецидивирующее заболевание сустава, протекающее на фоне деструктивно-дегенеративных изменений в тканях. Для патологии 3, высокой степени тяжести, характерно сильное разрушение хряща. Он уплощается, деформируется, постепенно разрушается. Укорачиваются рядом расположенные мышцы, ограничивается естественный объем движений.
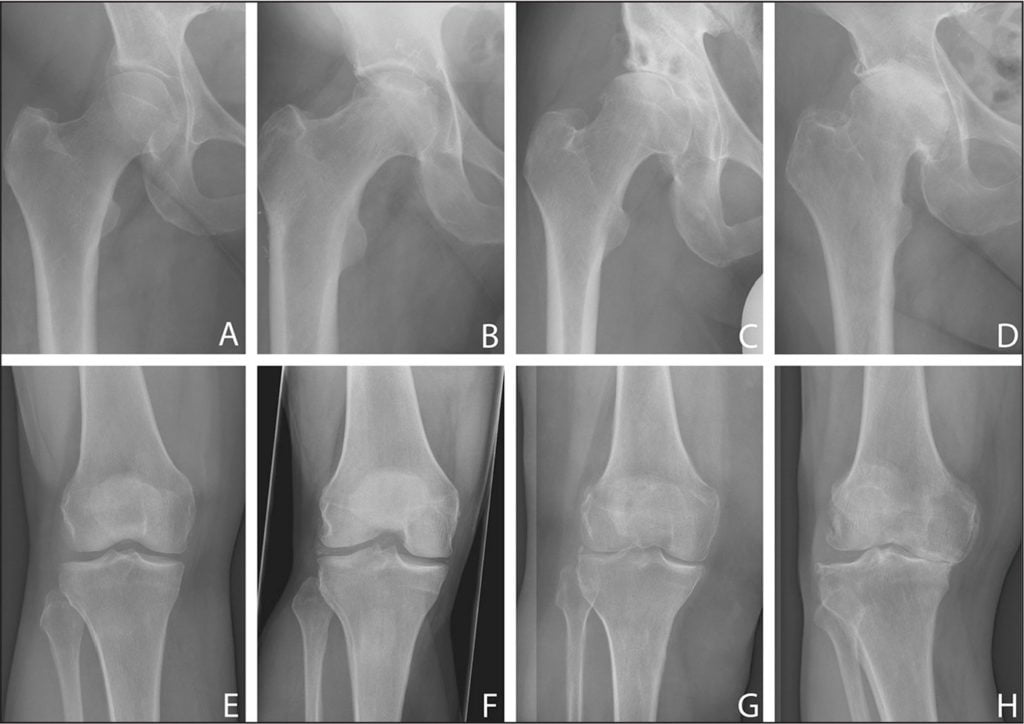
Для диагностирования артроза 3 степени используются разные инструментальные методики. Наиболее информативна рентгенография, позволяющая не только выявить заболевание, но и оценить количество развившихся осложнений. Пациентам с этой стадией артроза наиболее часто проводится эндопротезирование сустава. Но перед хирургическим вмешательством врачи используют все методы консервативного лечения.
Характерные особенности 3-й степени
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРОЗА существует. " Читать далее.
Артроз может поразить любой сустав организма человека независимо от размера и локализации: коленный, тазобедренный, плечевой, локтевой, голеностопный, пястно-запястный, грудинно-ключичный. Заболевание быстро принимает рецидивирующее течение, при котором стадии ремиссии сменяются болезненными обострениями. Для удобства лечения и диагностирования врачи выделяют 2 формы артроза:
- первичный. Развивается из-за старения организма, когда разрушение хрящевых тканей преобладает над восстановлением. Ускоряют прогрессирование патологии снижение выработки гормонов в период климакса, расстройство кровоснабжения, избыточные нагрузки на сустав. В нем возникает острый дефицит питательных и биологически активных веществ, еще больше ускоряющий повреждение хряща;
- вторичный. Заболевание возникает из-за предшествующей серьезной травмы и (или) неадекватно проведенного лечения, когда не все анатомические дефекты были устранены. Риск развития артроза существует даже при правильной терапии из-за образовавшихся рубцов. Причиной этой формы патологии становится и инфицирование суставов стафилококками, стрептококками, гонококками, бледными трепонемами, микобактериями туберкулеза.

При артрозе 3 степени происходит истончение сустава, формирование обширных очагов разрушения. Суставная площадка существенно деформирована, изменены оси конечности, нарушено нормальное соотношение между элементами сочленения. При рентгенологическом исследовании обнаруживаются обширные очаги окостенения и обызвествления. Нарушается структура и форма соединительных тканей — укорачиваются связки, а сухожилия становятся менее эластичными. В результате суставы могут быть патологически подвижными при значительном ограничении объема движений.
Мышцы, крепящиеся к суставу, растягиваются, укорачиваются, их функциональная активность снижается. У больных часто происходят вывихи, контрактуры из-за неестественной мобильности сочленений.
Симптомы
Диагностировать артроз 3 степени несложно. На рентгенологических снимках хорошо просматривается частичное или полное сращивание суставной щели. Это указывает на снижение объема движений. При полном закрытии суставной щели возникает анкилоз — полная неподвижность сустава. Если окостенение произошло в функционально правильном положении, то человек может двигать конечностью из стороны в сторону, но не способен сгибать ее в суставе. Окостенение колена в порочном положении не позволяет больному передвигаться даже с тростью. Для артроза 3 степени характерны и такие клинические проявления:
На этой стадии патологии нередко развиваются синовиты в результате воспаления синовиальной оболочки. Визуально вторичное заболевание можно определить по сформировавшемуся округлому уплотнению над пораженным суставом. При его прощупывании ощущается боль. Для синовита также характерна флуктуация — присутствие в уплотнении посторонней жидкости, перемещающейся из стороны в сторону. Сильный воспалительный процесс в синовиальной сумке приводит к общей интоксикации организма с высокой температурой, желудочно-кишечными расстройствами, быстрой утомляемостью.
Часто диагностируемые осложнения артроза 3 степени — остеохондроз любой локализации, коксартроз, сколиоз. Эти патологии становятся результатом перераспределения нагрузок в опорно-двигательном аппарате. При отсутствии полноценного лечения спустя несколько месяцев или лет больной утрачивает работоспособность, становится инвалидом.
Даже "запущенный" АРТРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Правильный подход к лечению
Практически всегда единственным способом избежать инвалидности становится эндопротезирование — замена коленного, тазобедренного, голеностопного суставов эндопротезом. Но при отсутствии окостенения врачи предпочитают использовать в лечении консервативные методики:
- курсовой прием фармакологических препаратов;
- проведение физиотерапевтических процедур;
- ежедневные занятия лечебной физкультурой или гимнастикой;
- применение различных видов массажа.
Разрушение тканей, возникшее при артрозе 3 степени, носит необратимый характер. Это означает, что восстановить сустав невозможно, как и обеспечить его изначальное функционирование. Все усилия врачей в лечении артроза 3 степени без операции направлены на предупреждение дальнейшей деформации сочленения и снижение интенсивности симптоматики. Прежде всего, выявляют причину заболевания и полностью ее устраняют. Проводится терапия первичных патологий, спровоцировавших артроз: сахарного диабета, тиреотоксикоза, венерических и кишечных инфекций, туберкулеза.
Если причиной разрушения суставов стали повышенные нагрузки, то пациенту рекомендуется похудеть, ограничить физическую активность, прекратить поднимать тяжести.
Проведение физиотерапевтических процедур усиливает действие препаратов, тормозит деформацию суставов. Наибольшая лечебная эффективность характерна для диадинамических токов, лазеротерапии, УВЧ-терапии, магнитотерапии, электрофореза с анальгетиками, хондропротекторами. Укрепить здоровье, улучшить кровообращение в суставах помогает бальнеологическое лечение минеральными водами и грязями.
Фармакологические препараты
Почти все лекарственные средства, применяемые в терапии артроза 3 степени, назначаются пациентам для устранения боли. В зависимости от общего состояния здоровья пациента они используются в разных лекарственных формах: в виде ректальных свечей, таблеток, суспензий, мазей, растворов для парентерального введения. Препараты первого выбора — нестероидные противовоспалительные средства. Артроз не сопровождается воспалением, но НПВС (Ибупрофен, Диклофенак, Нимесулид) быстро устраняют сильные боли и обширные отеки. Также в терапии используются следующие группы препаратов:
- глюкокортикостероиды (Триамцинолон, Преднизолон, Гидрокортизон) при низкой клинической эффективности НПВС;
- наркотические анальгетики (Трамадол);
- миорелаксанты (Сирдалуд) для устранения болезненных мышечных спазмов;
- мази с разогревающим эффектом (Випросал, Финалгон, Апизартрон).
Единственной группой препаратов, способных тормозить разрушение тканей, являются хондропротекторы. Это Дона, Терафлекс, Структум, Глюкозамин Максимум, Алфлутоп, Хондроитин. Продолжительность лечения этими средствами — 1-2 года.
Очень часто пациентам требуется помощь психолога. Осознание необратимости развившихся осложнений становится причиной неврологических нарушений, психоэмоциональной нестабильности, тяжелых депрессивных состояний. В таких случаях в терапевтические схемы больных включаются антидепрессанты, транквилизаторы, успокаивающие и седативные средства.
| Лекарственные средства, применяемые в терапии артроза 3 степени | Наименование фармакологических препаратов |
| Нестероидные противовоспалительные препараты в таблетках и инъекционных растворах | Диклофенак, Ортофен, Мелоксикам, Артрозилен, Мовалис, Кеторол, Кеторолак |
| Нестероидные противовоспалительные препараты в виде мазей, гелей, кремов, бальзамов | Вольтарен, Фастум, Диклак, Долобене, Долгит, Кеторол, Индометацин, Ибупрофен, Пироксикам |
| Разогревающие средства для локального нанесения | Эфкамон, Артро-Актив, Випросал, Апизартрон, Финалгон, Ревмалгон из серии 911 |
| Хондропротекторы | Дона, Терафлекс, Структум, Глюкозамин Максимум, Алфлутоп, Хондроитин-Акос |
| Глюкокортикостероиды | Триамцинолон, Кеналог, Гидрокортизон, Преднизолон, Дексаметазон |
| Укрепляющие и тонизирующие средства | Пентовит, Мильгамма, Комбилипен, Семевит, Центрум, Компливит, Витрум |
Врачи рекомендуют пациентам отказаться от вредных привычек. Ядовитые табачные смолы и этиловый спирт нарушают кровообращение в поврежденном суставе, ускоряя дегенеративные процессы. К этому приводит и употребление больным продуктов с высоким содержанием соли и жира. В кровеносных сосудах начинает откладываться в виде блоков вредный холестерин, а пораженные ткани испытывают острый дефицит питательных и биологически активных веществ. Только соблюдение врачебных рекомендаций поможет затормозить повреждение суставов и улучшить самочувствие больного.

- 15 летний опыт лечения заболеваний суставов и позвоночника
- Все за 1 день - осмотр врача, диагностика и лечение
- Прием 0 руб! при лечении у нас до 30 июня!
- Причины
- Симптомы
- Диагностика
- Лечение
- Цены
- Отзывы
Что такое остеоартроз?
Болезнь обычно поражает крупные суставы. В первую очередь страдает хрящевая ткань, затем происходит разрушение костной ткани и других суставных элементов. В большей степени патология наблюдается у людей старше 40 лет, что обусловлено замедлением восстановительных процессов, происходящих с возрастом. Очень часто болезнь развивается на фоне сопутствующей патологии (подагра, ревматизм),как последствие травм или вызвана наследственными факторами.
Эта стадия считается запущенной формой и возникает по причине несвоевременного обращения пациента к врачу. Обойтись без операции на этом этапе еще представляется возможным, современные методы позволяют замедлить развитие болезни, устранить симптомы и вернуть подвижность сустава. Однако если запустить, то наступит артроз 4 степени и тогда без оперативного вмешательства обойтись будет практически невозможно.
Симптомы остеоартроза 3 степени
Деформирующий артроз 3 степени достаточно сложно не заметить, изменения видны уже невооруженным глазом. Появляется деформация пораженного сустава, отек, движения в суставе значительно ограничены.
К основным симптомам можно отнести:
Постоянные боли. Пациенты жалуются на боли, которые не проходят даже в состоянии покоя и при отсутствии нагрузок.
Повышение локальной температуры в области сустава. Говорит о наличии воспаления в тканях.
Хруст и щелчки при движении в больном суставе.
Укорочение конечности и искривление ее оси.
Выраженное ограничение движений в суставе.
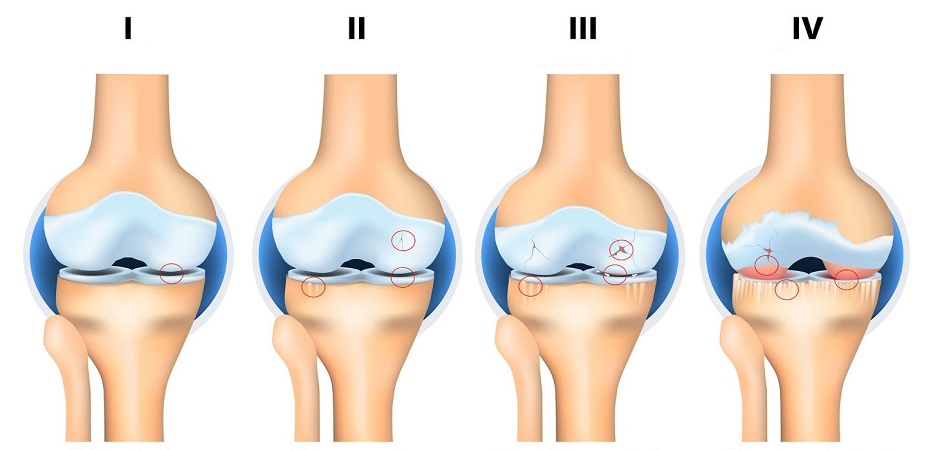 |
| Анатомическая схема развития артроза (остеоартроза), I-IV стадии. |
Диагностика
Остеоартроз 3 степени в отличие от артроза 2 стадии, нетрудно диагностировать при первичном осмотре, для уточнения диагноза назначают рентгенологическое исследование, УЗИ сустава, а при подозрении на повреждение менисков МРТ.
- УЗИ-диагностика
Неинвазивное исследование мышц, связок, сухожилий, суставов с помощью ультразвуковых волн.
Рентгенография
Применяется при травмах костей - вывихи и переломы, артрозе суставов, остеохондрозе позвоночника.
Анализы
Общий анализ крови и мочи, биохимия крови. Помогают исключить сопутствующие заболевания.
Магнитно-резонансная томография
Высокоточный метод диагностики суставов и позвоночника с информативностью до 99%.
В нашем медицинском центре есть все необходимое оборудование, позволяющее нам быстро определить стадию болезни и контролировать лечение. У нас работают специалисты с 15 летним стажем готовые помочь вернуться к нормальной жизни. При артрозе 3 степени лечение без операции еще возможно, однако требует индивидуального комплексного подхода. Мы применяем только современные научно-доказанные методы:
Лекарственная терапия. Для устранения болей и воспалений используются нестероидные противовоспалительные средства. Также могут быть назначены обезболивающие препараты. Для восстановления хрящевой ткани на третьей стадии назначают хондропротекторы и препараты препятствующие дальнейшему разрушению хряща.
Инъекционная внутрисуставная терапия - в полость сустава вводят противовоспалительные препараты, гиалуроновую кислоту для уменьшения трения. Препараты полученные из собственной крови пациента (плазмолифтинг сустава) для регенерации суставного хряща.
Физиотерапия при артрозе. Позволяют улучшить обмен веществ в пораженной области, улучшить кровоснабжение, уменьшают мышечные и суставные боли. Назначают миостимуляцию, ультразвуковую терапию, лазеры и магниты.
Ударно-волновая терапия (УВТ) способствует росту мелких сосудов и капилляров, что улучшает питание пораженного сустава, снимает боли и способствует ускоренному восстановлению, помогает восстанавливать движения в суставе
Массаж. При лечении остеоартроза 3 степени назначается для борьбы с атрофией и восстановления функций мышц и связок.

Остеоартроз (от греч. arthron — сустав, синонимы: деформирующий артроз, деформирующий остеоартроз) – полиэтиологическое дегенеративно-дистрофическое заболевание суставов, характеризующееся изменениями суставных поверхностей, разрастанием краевых остеофитов, приводящее к деформации суставов. В основе заболевания лежит нарушение питания суставных (эпифизарных) концов костей.
Остеоартроз - одно из наиболее древних заболеваний человека, являющееся эволюционным наследием человека. Обычно остеоартрозом болеют люди среднего и пожилого возраста с избыточной массой тела. По данным статистики им страдает более 10% обследованного населения планеты всех возрастов, после 80 лет данное заболевание встречается практически у всех.
Заболевание носит прогрессирующий характер. В начале болезненные изменения появляются во внутренней (т. н. синовиальной) оболочке суставной сумки, затем они захватывают хрящ, покрывающий суставные поверхности сочленяющихся костей; хрящ постепенно разрушается, обнажая кость; костная ткань местами разрежается, местами уплотняется, образуются костные шипообразные выросты — развивается картина деформирующего артроза.
Причины появления заболевания:
- наследственные и врожденные заболевания костно-суставной системы - врожденная дисплазия тазобедренного сустава, сколиоз, лордоз, кифоз, плоскостопие, аномалии развития скелета, плоскостопие (при котором имеется смещение центра тяжести, приводящее к усилению нагрузки на суставы);
- внутрисуставные переломы и вывихи;
- пожилой возраст (чаще у пожилых и женщин в период постменопаузы);
- чрезмерная нагрузка на суставы (тяжелый физический труд, чрезмерное занятие спортом, избыточная масса тела);
- хронический гемартроз (кровоизлияние в коленный сустав, связанный с надрывом синовиальной оболочки при травме);
- болезни эндокринной и нервной системы (сахарный диабет и нейротрофическая артропатия);
- заболевания сосудов нижних конечностей.
Из-за выраженного болевого синдрома и резкого ограничения объема движений остеоартроз приводит к потере трудоспособности и инвалидности, что имеет важную социальную значимость.
Симптомы:
- Ноющая боль в суставе, усиливающаяся при движении и нагрузках на больной сустав. Обычно боль усиливается к концу дня.
- Припухлость появляется только при обострениях, довольно заметна и причиняет большие неудобства.
- Ломота и хруст в суставе, причем, сначала хруст не сильный, при отсутствии лечения хруст усиливается и даже слышен окружающим. Хруст в суставах объясняется тем, что газовые пузырьки, находящиеся в синовиальной жидкости, при растяжении суставной сумки начинают лопаться, таким образом, слышен треск или хруст. Хруст в суставе – первый из ранних симптомов остеоартроза.
- Тугоподвижность – ограничение подвижности сустава. Пациент с трудом сгибает и разгибает сустав.
Чаще артроз развивается в тазобедренном, коленном и первомплюсне-фаланговом суставах. Причем, гонартроз (артроз коленных суставов) чаще встречается у женщин, в то время как коксартроз (артроз тазобедренных суставов)– у мужчин.
При гонартрозе боль в колене локализуется на передней или внутренней боковой поверхности сустава, значительно усиливается при ходьбе и уменьшается в покое, сустав отечный, движения в колене ограничены. В мышцах,которые расположены вблизи коленного сустава, образуются небольшие плотные болезненные узелки.
Методы диагностики
Осмотр врача-специалиста (остеопата, травматолога, невропатолога), пальпация, изучение активных и пассивных движений в суставах, сопоставление длины конечностей,ультразвуковое сканирование суставов (сонография), артроскопия, рентгенография, магниторезонанская томография (МРТ) суставов и др.
Лечение
Лечение является индивидуальным и назначается только после постановки точного диагноза. Целями проводимого лечения являются: уменьшение выраженности болевого синдрома; оптимизация и поддержание функционального состояния суставов; предотвращение или замедление прогрессирования структурных изменений суставных тканей хряща, субхондральной кости, связочного аппарата и мышц; информирование пациентов о течении, методах лечения и исходах заболевания.
Метод лечения конкретного больного должен разрабатываться с учётом тяжести и распространенности суставного поражения, общего статуса больного и наличия сопутствующих заболеваний. Это достигается как медикаментозными, так и не медикаментозными методами, при неэффективности которых прибегают к хирургическим методам лечения.
В начальной стадии остеоартроза можно справиться при помощи медикаментозной терапии, позволяющей приостановить дальнейшее разрушение хряща и восстановить его структуру, устранить или уменьшить боль, восстановить двигательные функции сустава. С этой целью применяются:
- обезболивающие средства, нестероидные противовоспалительные препараты (НПВС);
- гормональные препараты (адренокортикотропного ряда), которые особенно эффективны при введении в пораженный сустав;
- ингибиторы протеолитических ферментов, биогенные стимуляторы;
- хондропротекторы - препараты, нормализующие секрецию суставной жидкости, восстанавливающие суставной хрящ или предупреждающие его деструкцию (разрушение). Данная группа препаратов эффективна только при I-III ст. остеоартроза, поскольку полностью разрушенный хрящ восстановить невозможно;
- имплантанты синовиальной жидкости – препараты на основе гиалуроновой кислоты, фактический аналог синовиальной жидкости в суставах;
- гомеопатические, экстрактивные, сосудистые,метаболические и витаминные препараты и др..
Медикаментозная терапия не всегда приводит к желаемому результату, эффект от нее порой кратковременный, к тому же, практически все препараты имеют нежелательные побочные эффекты.
При остеоартрозе успешно применяются методы физиотерапии. Более того,зачастую, физиотерапия становится ведущим лечебным методом, альтернативой медикаментозной терапии. При остеоартрозе назначают локальную физиотерапию: лазерную терапию, лазеролечение, магнитотерапию, электролечение, светолечение, тепло- и криолечение, лечение механическими воздействиями и др.
Показания для применения физиотерапии основываются на том, что физиотерапевтические процедуры улучшают периферическое, региональное и центральное кровообращение, оказывают болеутоляющее действие, улучшают трофику тканей, нормализуют нейрогуморальную регуляцию и нарушенные иммунные процессы. Применяются радоновые, хлоридно-натриевые, йодобромные, сероводородные ванны, широко используется грязелечение,аппликации парафина, озокерита, массаж, лечебная физкультура.
Массаж – обладает обезболивающим,противовоспалительным действием, способствует восстановлению функций суставов,снижению напряжения, улучшает трофику, тонус и силу.
Диета – специфической диеты при остеоартрозе не существует. Питание должно быть достаточно разнообразным, витаминизированным, сбалансированным. Не переедайте, снижайте свой вес при его избытке, тем самым Вы уменьшите нагрузку на сустав.
Рассмотрим более подробно вопрос применения методов квантовой терапии при остеоартрозе.
Лазерная терапия – современный высокоэффективный метод лечения широкого спектра заболеваний, в том числе и остеоартроза.
Метод основан на применении малых доз сразу нескольких электромагнитных и световых излучений:
- импульсное инфракрасное лазерное излучение;
- импульсное некогерентное инфракрасное излучение;
- пульсирующий красный и синий свет;
- постоянное магнитное поле;
Аппараты лазерной терапии для лечения остеоартроза:




Учеными доказано,что лазерное воздействие усиливает внутриклеточные биохимические и биофизические реакции, увеличивает функциональную активность клеток, усиливает восстановительные процессы в суставе, оказывает выраженное противовоспалительное и противоболевое действие, улучшает циркуляцию крови как на местном, таки на общем уровне, приводя к повышению притока кислорода и питательных веществ к тканям, оказывает иммунокорректирующий эффект.
Лазерная терапия остеоартроза включает в себя:
1. Лазерную гемотерапию (общее воздействие на обменные процессы организма, усиление кровотока в проблемной зоне):

2. Зональное воздействие на суставы:
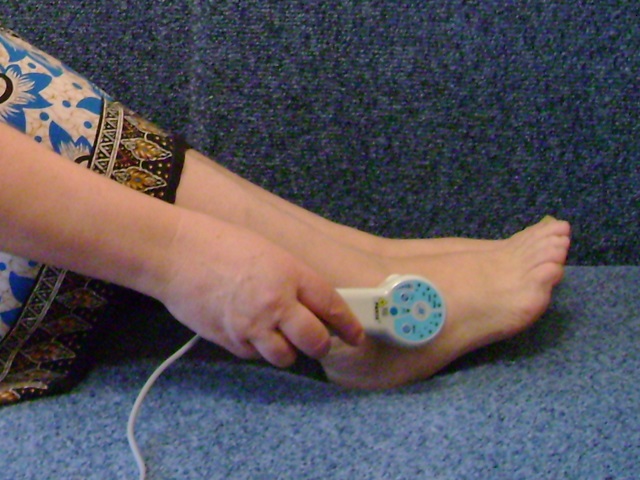
3. Лазерный фотофорез (ЛФФ):
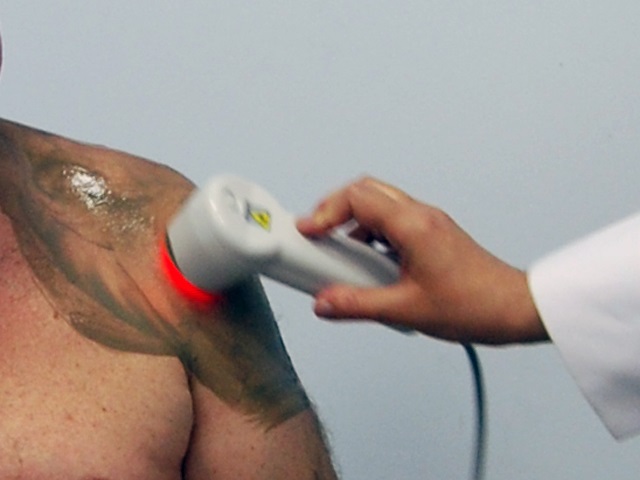
Лазерный фотофорез – одновременное применение лазерной терапии и лекарственного препарата (геля, крема, грязи и т.д.), в результате чего повышается тканевая проницаемость для поступления лекарственного вещества в проблемную зону, улучшается кровообращение, купируется болевой синдром, мышечный спазм, уменьшаются отек, воспаление, улучшаются обменные процессы в тканях суставов.
Данная методика доказала свою высокую эффективность при лечении артроза. Процедура безопасна, комфортна, безболезненна и легко выполнима.
Методика проведения лазерного фотофореза
Время проведения сеанса зависит от размера сустава:
Мелкие - 3мин., средние - 5 мин., крупные - 10 мин.
Методика воздействия: контактная сканирующая, скорость передвижения излучателя 0,5-1,5 см в сек.
Курс лечения состоит из 10-12 сеансов, по 1 сеансу в день или через день.
По окончанию сеанса лазерной терапии обеспечьте себе 15-минутный отдых.
При вялотекущем процессе рекомендуется проводить лечение в первой половине дня, до12 часов, при активном процессе – во второй половине дня. Данные рекомендации связаны с хронобиологическими процессами организма человека.
Применение квантового фотофореза с обезболивающими и хондропротекторными препаратами особенно эффективно при выраженном болевом синдроме.
Пациенты отмечают, что после первых сеансов лазерной терапии исчезают болевые ощущения в суставе, резко снижается отечность окружающих тканей, уменьшаются воспалительные проявления, снимаются напряженность и спазм мускулатуры вокруг пораженного сустава.
После проведения курса лазерной терапии пациенты отмечают прилив сил, способность передвигаться самостоятельно,безболезненно, улучшается осанка, предотвращается дальнейшая деформация суставов.
На начальных стадиях заболевания лазерная терапия позволяет полностью избавиться от остеоартроза, а в запущенных случаях – значительно улучшить положение и обеспечить стойкую ремиссию.
Наряду с вышеперечисленным лечением пациентам с остеоартрозом показано санаторно-курортное лечение в районах с относительно низкой влажностью воздуха, без частых перемен погоды и циклонов - Южный берег Крыма, Северный Кавказ, Урал, Средняя Азия.
В тяжёлых или запущенных случаях, при отсутствии эффекта от проводимых лечебных мероприятий, производится хирургическая операция (эндопротезирование) по замене сустава на искусственный - металлический имплантат, заменяющий суставные поверхности. После восстановительного периода человек практически полностью возвращается к полноценной жизни. Благодаря современным технологиям эндопротезы служат долго - 20-30лет.
Профилактика
Профилактика остеоартроза подразделяется на первичную и вторичную.
Первичная профилактика должна начинаться в детском возрасте и заключаться в слежении за осанкой детей, правильной позой за партой во избежание развития сколиоза, проведении коррекции плоскостопия, поддержании нормального веса (соответственно возрасту и росту), правильной организации физических нагрузок на растущий организм.
Вторичная профилактика заключается в соблюдении рекомендаций специалистов по двигательной активности и применения базисного и профилактического лечения. Меры вторичной профилактики состоят в своевременном обнаружении лиц,страдающих минимальными признаками начинающегося остеоартроза, в соблюдении мероприятий, препятствующих рецидивированию реактивного синовита - дозированная ходьба, облегченный труд, ходьба с опорой и другие мероприятия, разгружающие суставы, а также постоянное применение базисной терапии остеоартроза и общеукрепляющие мероприятия, приводящие к улучшению общего кровообращения и улучшению обмена веществ.
Советы врача
- проводите профилактические курсы лазерной терапии;
- минимизируйте нагрузку на больной сустав, не перегружайте суставы;
- не носите груз массой более 3 кг;
- при избытке веса - похудейте;
- больше двигайтесь, гуляйте на свежем воздухе;
- избегайте длительного стояния и длительной ходьбы;
- занимайтесь спортом, но давайте себе только умеренные нагрузки;
- полы мойте шваброй;
- не сидите нога на ногу;
- старайтесь не садиться на низкие стулья и кресла;
- носите обувь на мягкой подошве с ортопедическими стельками, откажитесь от ношения обуви на высоких каблуках;
- катайтесь на велосипеде, бегайте и ходите, ходите на лыжах по ровным дорогам, дома велосипед можно заменить велотренажером, это снимет часть нагрузок с суставов;
- плавайте в море, реке, океане, в бассейне, занимайтесь аквааэробикой (при занятии плаванием суставы отдыхают, работают только мышцы);
- не переохлаждайте суставы, держите их в тепле;
- избегайте ушибов и травм.
Помните! Остеоартроз развивается постепенно, но в 10% наблюдений приводит к инвалидности, тем самым значительно ухудшая качество жизни. Не ждите, когда придется ходить с палочкой или делать операцию.
Разрушение сочленения происходит под действием многих факторов и приводит к инвалидности, если вовремя не обратить внимание на проблему. Остановить недуг можно с помощью нижеописанных методик.
Характеристика болезни
Патологию, которая затрагивает коленную чашечку и ведет к ее деформации, называют гонартрозом. Она приводит к дистрофическим проблемам в суставе из-за постоянной нагрузки на нижние конечности и может захватить костную ткань. Чаще от заболевания страдают женщины старше 50 лет.
Причины
Факторы, приводящие к развитию проблем в суставе:
- возраст и наследственные особенности;
- состояние после артрита;
- эндокринные патологические процессы;
- травмирование сочленения;
- регулярные физические перегрузки – подъем тяжестей, лишний вес, тяжелые изнуряющие спортивные тренировки.
У данной степени в основе развития лежит генетическая причина – врожденные особенности строения костей, плоскостопие, дисплазия, проблемы хрящевой ткани, которые закладываются во внутриутробном периоде.
Первичный недуг отмечается дегенерацией хряща без каких-то патологических процессов в организме.
Данная разновидность связана с внешними воздействиями: травмирование коленной чашечки, профессиональные нагрузки, ожирение или многоплодная беременность.
Также артроз может возникнуть как осложнение после перенесенного артрита, из-за гормональных нарушений.

Симптомы и особенности 3-й степени заболевания
Артрозы коленного сустава 3 стадии имеют признаки:
- Сильное ограничение или отсутствие двигательной способности в колене.
- Атрофирование мышечной ткани, судороги, спазмирования.
- Искривление ног из-за перехода патологического процесса на костную ткань.
- Скопление экссудата в сочленении и отек.
- Регулярная ноющая боль, не проходящая в покое.
- Хруст и щелчок в сочленении при движении.
Диагностика
Третья степень артроза коленного сустава ставится по результатам обследования.
- сбор жалоб и анамнеза пациента;
- пальпация и осмотр области поражения;
- функциональные пробы: сгибание, разгибание конечностей, измерение угла подвижности, динамометрия;
- рентгенологический снимок в нескольких проекциях (выявляет сужение суставной щели, наличие остеофитов, повышение плотности костной ткани);
- КТ, МРТ;
- УЗИ (определение признаков синовита);
- артроскопия, артрография с контрастным веществом;
- ОАК, кровь на биохимию.
При необходимости показана консультация узких специалистов.

Лечение
Лечение артроза коленного сустава 3 степени комплексное и включает в себя несколько методик. Проблему можно остановить консервативным способом при условии выполнения всех рекомендаций врача.
- снижение нагрузки;
- обязательное ношение поддерживающих приспособлений;
- физиопроцедуры;
- соблюдение диеты.
Прием лекарственных средств эффективен при 1 и 2 степени гонартроза. В 3 стадии они приносят небольшое улучшение.
- Показаны внутрисуставные противовоспалительные инъекции с гиалуроновой кислотой, хондропротекторами или ГКС с лидокаином раз в две недели. Дополнительно производится откачивание экссудата из полости сустава.
- Воспаление и боль можно снизить с помощью приема НПВС в любой удобной форме и в зависимости от сопутствующих заболеваний.
- Также применяют препараты кальция, витамины и другие микроэлементы.
- Раз в несколько месяцев обязательно проводить курс поддерживающей терапии с помощью хондропротекторов.
Правильное питание необходимо при лечении деформирующего артроза коленного сустава 3 степени, так как снижение нагрузки на сочленение способствует уменьшению болевого синдрома.
- Питание должно быть небольшими порциями и не менее 5 раз в сутки.
- Калорийность блюд – до 3500 ккал.
- Последний прием пищи – за 2 часа до сна.
- Регулярный контроль за весом.
- Продукты можно отваривать, запекать или готовить на пару.

- воду до 2-х литров в день или травяные чаи, компоты, морсы;
- нежирные сорта мяса;
- овощные бульоны;
- яйца, молочные продукты с небольшой жирностью;
- холодец, фруктовое желе;
- различные крупы, свежие фрукты, овощи, зелень.
- копчености, сосиски, колбасу;
- красные овощи – помидор, перец;
- капусту;
- жирные сорта мяса и бульоны из них;
- фрукты с большим содержанием кислот;
- кофеинсодержащие продукты и алкоголь;
- транс-жиры.
Лечение с помощью физиопроцедур улучшает микроциркуляцию в области поражения сустава гонартрозом 3 степени, уменьшает воспалительный процесс, купирует боль и снимает мышечное напряжение. Метод терапии подбирают индивидуально в зависимости от степени поражения и сопутствующих болезней.
Нельзя самостоятельно отменять курс физиотерапии или добавлять процедуры, так как это может привести к осложнениям.
- электрофорез с лекарственными веществами;
- магнит;
- УВТ;
- криолечение;
- лазер;
- озонотерапия;
- грязевые аппликации, радоновые ванны.
Назначают процедуры сразу после блокирования обострения недуга. Разрешено проводить манипуляции до нескольких раз в год.

Лечебная физкультура подбирается индивидуально. Внимание акцентируется на возрасте пациента и запущенности состояния. Первые тренировки рекомендовано проводить под наблюдением инструктора в лечебном учреждении, далее можно выполнять их дома, постепенно увеличивая число подходом и повторений. Пожилых людей не стоит оставлять одних, так как на этапе выполнения упражнений им может потребоваться помощь.
Если во время занятия имеется боль в колене, то следует отложить ЛФК до устранения причины, вызвавшей неприятные ощущения. Перед началом физкультуры обязательно проведение разминки.
- Притягивать поочередно к животу согнутые ноги;
- Имитация езды на велосипеде;
- Выпрямить конечности и изобразить работу ножниц;
- Поднятие прямых ног от пола вверх и вниз;
- Стоя у опоры подъем на носочки и опускание на пятки;
- Перекаты вперед-назад по всей поверхности стопы;
- Махи вбок и вперед;
- Сидя на стуле сгибание и разгибание коленных суставов.
Также полезны занятия на фитболе и плавание. Если нет возможности выполнять вышеописанные упражнения, рекомендуется совершать пешие прогулки по лесу, парку в течение часа ежедневно.
Методы лечения народными средствами облегчают болевые ощущения и способны снять воспаление в сочленении. Они используются как вспомогательное воздействие, которое присоединяется к основной терапии.
Растение размять, выложить на ткань и приложить к больному месту. Тепло укутать и оставить на ночь.
Применять при условиях отсутствия аллергии на продукты пчеловодства.
Несколько частей прополиса растопить на огне, добавить кукурузный олеин и использовать в качестве мази. Хранить рекомендовано в холодильнике, перед нанесением подогревать.
Чеснок измельчить и отжать. Полученный сок смешать с оливковым маслом и принимать получившийся состав до еды 1 раз в день.

При 3 степени артроза рекомендовано носить обувь с мягкой подошвой и на небольшом широком каблуке. Стельки необходимо использовать при плоскостопии для поддержания стопы в естественном положении и снижения нагрузки на ее свод. Благодаря равномерному распределению давления исправляется походка, хрящевая ткань меньше травмируется.
Наколенники необходимы как средство защиты от внешних повреждений, также они помогают колену выполнять двигательные функции, удерживая суставную капсулу.
Если консервативное лечение не помогло и недуг продолжил пагубно воздействовать на сочленение, прибегают к операции.
Хирургическое вмешательство состоит из нескольких процедур:
- Пункция – выведение синовиальной жидкости из капсулы сустава или введение лекарства в его полость.
- Остеотомия – коррекция костей бедра.
- Артродез – очищение суставных поверхностей для лучшего заживления.
- Артролиз – удаление преград, мешающих двигательной функции.
- Артропластика – моделирование хрящей.
- Эндопротезирование – замена сочленения на искусственный аналог.
Послеоперационный период проводят в стационаре. В зависимости от вида вмешательства ногу пациента бинтуют или фиксируют гипсом. Через несколько недель рекомендованы восстановительные мероприятия.
Последствия болезни
Если заболевание не лечить или делать это несвоевременно, то возможны осложнения:
- полностью утрачиваются физиологические функции колена;
- инвалидизация с разрушением костной ткани.
Человек не может обслуживать себя в быту и передвигаться самостоятельно.
Профилактика
Избежать недуга можно, если выполнять ряд несложных правил:
- Соблюдение правильного питания.
- Отказ от вредных привычек.
- Контроль за весом.
- Исключение избыточных нагрузок на сочленение.
- Ежедневные дозированные физические упражнения, ходьба, плавание.
- Самомассаж и ванночки для ног после трудового дня.
- Регулярное прохождение медосмотров, обследований.
Вылечить недуг в домашних условиях невозможно без консультации со специалистом, поэтому при обнаружении первых симптомов артроза не стоит затягивать поход к врачу. Если начать терапию заболевания раньше, то негативных последствий можно избежать.
Читайте также:


