Лабораторные и инструментальные исследования остеоартроза
Основным методом диагностики остеоартроза до настоящего времени является анализ данных, полученных при осмотре пациента, тщательно сопоставленных с особенностями течения заболевания историей жизни пациента. Особое внимание уделяют профессиональному анаменезу.
Диагноз остеоартроза ставится непосредственно при очном осмотре пациента. Опытный врач без труда отличит артроз сустава от поражения околосуставных тканей.
В ряде случаев возникают сложности в сравнительной (дифференциальной) диагностике с другими ревматическими заболеваниями, протекающими нетипично.
Для подтвтерждения диагноза, уточнения степени поражения используют рентгенографию, ультразвуковое исследование, компьютерную томографию, магнитно-резонансная томографию.
Специальных лабораторных тестов для диагностики артроза не используют. Рутинные методы такие как клинический анализ крови, исследование ряда биохимических показателей помогают дифференциальной диагностике артроза.
Случаи недостаточной диагностики артроза встречаются значительно реже, чем избыточная диагностика (гипердиагностика).
В этой статье мы кратко остановимся лишь на некоторых методах исследования, позволяющих подтвердить уже установленный диагноз.
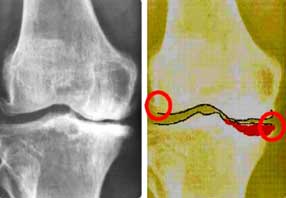
РЕНТГЕНОЛОГИЧЕСКИЕ СТАДИИ ОСТЕОАРТРОЗА
по Келлгрену /I. Kellgren/:
I - легкое сужение суставной щели,
субхондральный остеосклероз,
небольшое заострение краев суставных
поверхностей
II - отчетливое сужение суставной щели,
субхондральный остеосклероз,
может быть диффузный остеопороз
III - выраженное сужение суставной щели,
остеофитоз, начальные подвывихи
IV - выраженные подвывихи суставов
Следующая серия иллюстраций показывает динамику развития остеоартроза
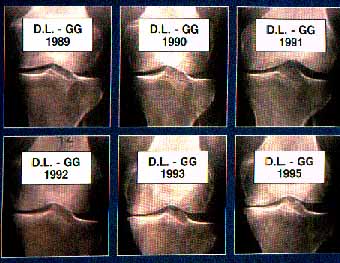
Начальный период дегенерации хряща обычно не обращает на себя внимание, даже при наличии типичных, так называемых, болей механического типа (болей, возникающих при физической нагрузке и проходящих в покое).
На ранней стадии артроза рентгеноморфологическими признаками заболевания являются неравномерное сужение суставной щели, уплотнение пограничной суставной пластинки (субхондральный остеосклероз), заострение краев суставных поверхностей (начальные остеофиты), кистовидная перестройка костной ткани (субхондральные кисты).
Позднняя стадия артроза характеризуется краевыми остеофитами различной степени выраженности, изменением формы суставных поверхностей, подвывихами в суставе. Могут быть выявлены "суставные мыши" и оссифицированные участки суставной капсулы.
Следует отметить, что клиническая выраженность симптомов артроза не всегда коррелирует с рентгенологическими данными: при значительном болевом синдроме могут быть скудные рентгенологические изменения в суставе и наоборот, умеренные рентгенологические находки клинически мало проявляются.
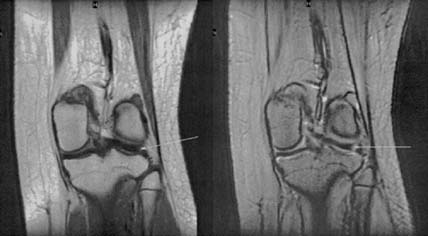
Новые возможности диагностики артроза появляются с применением ультразвукового исследования, компьютерной томографии, магнитно-резонансной томографии, артроскопии
Ультразвуковая диагностика в опытных руках позволяет:
- диагносцировать патологию суставов и мягких тканей, визуализировать признаки артрозов, артритов, тендинитов, миозитов; травматических, воспалительных и дегенеративных явлений суставно-мышечно-связочного аппарата человека;
- выбирать тактику локальной терапии: пункции для удаления жидкостей при синовитах, аппликации и лечение физическими факторами при стихающем обострении артрита;
- контролировать результаты локальной терапии.
Для ранней диагностики патологических изменений в суставах, выявления реактивного воспаления может быть использована сцинтиграфия скелета с радиоактивным пирофосфатом технеция. Гиперфиксация с диффузным распределением радионуклида отмечается при наличии реактивного синовита. В гиповаскулярных участках эпифизов костей на сцинтиграммах в зонах ишемии определяется снижение накопления радиофармпрепарата, тогда как в местах усиленного кровоснабжения, что соответствует участкам перестройки кости накопление его равномерно повышено. При сравнении данных сцинтиграфии с результатами внутрикостной флебографии и измерении внутрикостного давления отмечено, что венозный стаз и повышенное давление в костномозговом канале сочетаются с аномально высоким поглощением радиофармпрепарата. При этом степень поглощения его прямопропорциональна стадии дегенеративно-дистрофического процесса. Анализ распределения радионуклида при коксартрозе выявил повышенное накопление меченого соединения в зонах усиленной нагрузки, в основном в кистозных стенках и остеофитах, а также в зонах образования новой кости.
При артроскопии артрозного сустава синовиальная оболочка выглядит бледно-красной, гиперемия и отечность менее выражены, чем при синовите. Синовиальные гипертрофические складки имеют специфическую мелкоразволокненную форму. Нередко в жидкости в поле зрения в виде взвеси определяются разные по размеру хондромные тельца и нити фибрина. Видны различные степени изменения суставных хрящей: от легкой шероховатости в ранних стадиях, до глубоких эрозий и отслоения хряща в поздних стадиях.
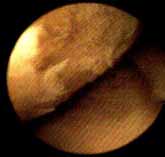
Артроскопию выполняют чаще с целью выяснения причин, приведщих к артрозу, например, для диагностики повреждения внутрисуставных структур, а также для определения состояния суставного хряща и синовиальной оболочки на ранних стадиях артроза.
При морфологическом исследовании биопсированной синовиальной оболочки наблюдается ее фиброзно-жировое перерождение без пролиферации покровных клеток, очаги слабой степени выраженной лимфоидной инфильтрации.

Остеоартроз – самая распространенная болезнь суставов, которая приводит к потере трудоспособности. Им болеют 7% американцев и приблизительно 10% россиян. Статистика заболеваемости в странах различается, но независимо от географии риск возрастает с возрастом: остеоартрозом болеет треть людей пожилого и старческого возраста. Если в молодости остеоартрозом чаще страдают мужчины, то в старости этому заболеванию сильнее подвержены женщины.
Остеоартроз, или деформирующий артроз, – дегенеративно-дистрофическое заболевание суставов, вызванное поражением хрящевой ткани. Термин объединяет заболевания разной этиологии, но с похожим клиническим исходом: вслед за хрящом в патологический процесс вовлекается весь сустав, включая кости и мышцы. В основе заболевания всегда лежит поражение хряща и его воспаления, которые постепенно приводят к деформации кости. А вот причины повреждения и воспаления хрящевой ткани могут быть разными: метаболическими, травматическими, наследственными.
Что происходит с суставом
Пока коллагена и протеогликанов достаточно, хрящ легко справляется с нагрузкой, но как только протеогликанов становится меньше, хрящ теряет воду, истончается и становится уязвимым. Он уже не способен справляться с нагрузками: ходьбой, подъемом по лестнице, ездой на велосипеде.
Почему в матриксе может уменьшиться количество коллагена и протеогликанов? За обновление этих клеток отвечают хондроциты: они вырабатывают и разрушают клетки матрикса. В норме процессы создания и разрушения коллагена и протеогликанов уравновешены, но если это равновесие нарушается, хрящ становится тонким. Причиной нарушения может стать травма, избыточный вес, малоподвижный образ жизни.
Никто не сомневается во вреде травм, но как можно испортить суставы недостатком движения? На первый взгляд, чем меньше мы двигаемся, тем меньше нагрузка на суставы. Но на практике дела обстоят иначе. Хрящ получает полноценное питание только в том случае, если окружающие его ткани хорошо снабжаются кровью, а без движения нет хорошего кровообращения. Нет хорошего кровообращения – нет полноценного питания тканей, нет питания – нет достаточного количества протеогликанов.
Дополнительные сложности создает жировая прослойка в районе сустава – она уменьшает доступ крови, из-за чего хондроциты теряют способность нормально выполнять свою функцию. Поэтому люди с избыточным весом находятся в группе риска.
Еще один фактор риска – возраст. С возрастом тело теряет воду, и суставы не становятся исключением, в результате чего их эластичность уменьшается. Из-за возраста хондроциты снижают активность. Но это не означает, что все люди преклонных лет страдают болью в суставах. Однако о профилактике лучше заботиться уже с молодости: она заключается в умеренной активности, здоровом питании и своевременном лечении суставов.
Симптомы артроза
Чаще всего остеоартроз поражает кисти рук, стопы, шею, поясницу, коленные и тазобедренные суставы. Но тяжелее всего болезнь протекает, когда затрагивает плечевой, голеностопный, коленный и тазобедренный суставы. Поэтому не закрывайте глаза на дискомфорт и обращайтесь к врачу, как только появится один или несколько симптомов:
- Боли в суставах. Поначалу возникают при нагрузках и проходят в состоянии покоя, но с течением времени характер болей меняется, она становится интенсивнее, любое движение причиняет боль.
- Хруст суставов, который появляется во время движения.
- Ограниченная подвижность суставов, вызванная уменьшением суставной щели, остеофитами или спазмом мышц.
- Деформация суставов, которую вызывает дегенерация костей.
Гонартроз – деформирующий артроз коленных суставов – сопровождается болью во время длительной ходьбы. Колени хрустят, сгибать и разгибать их сложно. Кроме трудностей с долгими пешеходными прогулками, человек испытывает трудности и при подъеме-спуске по лестнице.
Когда артроз поражает мелкие суставы рук, пациент жалуется на боли и скованность. На суставах появляются плотные узелки. Сначала заболевание затрагивает всего один сустав, но постепенно включаются другие суставы, которые принимали на себя повышенную нагрузку. На этапе, когда боль становится нестерпимой и сустав деформируется, полностью вылечить хрящ уже невозможно.
Диагностика артроза
Диагностика начинается со сбора анамнеза, опроса пациента и осмотра сустава. Анамнез позволяет определить этиологию болезни. Врач пальпирует пораженный сустав, измеряет объем движений. На ранней стадии болезни наружных изменений нет, но при пальпации пациент чувствует боль с медиальной стороны сустава. На поздней стадии визуально заметна деформация сустава, вызванная костными разрастаниями, также может быть припухлость и локальное повышение температуры кожи.
После осмотра врач назначит лабораторные и инструментальные исследования. При деформирующем остеоартрозе лабораторные показатели не изменяются: возможно лишь небольшое повышение СОЭ (скорости оседания эритроцитов), С-РБ (С-реактивного белка) и сиаловой кислоты – эти показатели повышаются, если синовиальная оболочка сустава воспаляется. Также возможен лейкоцитоз – повышение числа лейкоцитов в крови. Специфических лабораторных тестов для артроза не существует.
- Рентгенологическое исследование. При артрозе на снимке будет заметно уплощение суставной поверхности, остеофиты, подхрящевое уплотнение и сужение суставной щели. Это достаточно точный и недорогой способ диагностики. Обычно рентгенологического исследования достаточно для правильной постановки диагноза и определения стадии течения болезни, но врач также может назначить УЗИ сустава, компьютерную или магнитно-резонансную томографию.
- Пункция сустава. Ее назначают для уточнения диагноза: сустав прокалывают иглой и забирают для исследования синовиальную жидкость. Суставную жидкость исследуют в лаборатории, чтобы исключить туберкулез, инфекции, аллергию и другие возможные причины воспаления.
- Пункционная биопсия суставного хряща надколенника. Биопсию назначают для дифференциальной диагностики, чтобы различить артроз и другие заболевания с похожими симптомами. Как правило, дифференциальный диагноз проводят с артритами. Необходимость в биопсии возникает, когда течение болезни нетипичное, но этот метод позволяет с высокой точностью диагностировать остеоартроз.
Дифференциальная диагностика
Похожие симптомы могут иметь разные артриты, но если артроз развивается медленно и постепенно, то, например, ревматоидный артрит начинается с ярко выраженного воспаления. Лабораторные показатели при артрите изменяются, а через несколько месяцев после начала болезни происходит атрофия мышц вокруг сустава. На рентгенограмме видны признаки остеопороза.
При подагре пациент жалуется на приступообразные острые боли, чаще всего – в большом пальце ноги. Суставные боли начинаются и усиливаются ночью. Они беспокоят пациента даже в состоянии покоя, тогда как при остеоартрозе боль поначалу возникает при нагрузке и проходит, когда человек отдыхает.
Специфические инфекционные артриты отличаются воспалениями в суставах, при этих заболеваниях наблюдается лихорадка, общая интоксикация. Кроме того, такие артриты развиваются на фоне инфекций.
Клинические анализы крови и мочи обычно нормальные. При синовите может быть ускорение СОЭ до 20—25 мм/ч. Биохимические и иммунологические показатели соответствуют норме. Увеличение СРБ, а2-глобулина и фибриногена, обычно отсутствующее при OA, может выявляться при наличии синовита, однако их повышение обычно незначительно.
При исследовании синовиальной жидкости определяется ее нормальная вязкость с хорошо формирующимся муциновым сгустком, количество клеток нормальное или слегка увеличено (не более 5 • 103). Количество нейтрофилов при развитии реактивного синовита обычно не превышает 50%.
При морфологическом исследовании биопсированной синовиальной оболочки наблюдается ее фиброзно-жировое перерождение без пролиферации покровных клеток, с атрофией ворсин и наличием небольшого количества сосудов.
Увеличение количества сосудов, небольшая очаговая пролиферация покровных клеток, очаги слабо выраженной лимфоидной инфильтрации выявляются только при развитии синовита.
Рентгенография суставов является важным методом диагностики OA.
Основные рентгенологические признаки OA:
♦ Остеофиты — костные краевые разрастания, увеличивающие площадь соприкосновения, изменяющие конгруэнтность суставных поверхностей.
♦ Сужение суставной щели, более выраженное в сегментах, испытывающих более выраженную нагрузку (в коленных суставах — в медиальных отделах, в тазобедренных суставах — в латеральных отделах).
♦ Субхондральный склероз (уплотнение костной ткани).
Необязательными рентгенологическими признаками при OA являются:
■ кисты (обычно расположены по оси наибольшей нагрузки);
■ подвывихи и вывихи;
■ эрозии.
Для определения рентгенологических изменений и степени выраженности OA наиболее часто используется классификация J. Kellgren и J. Lawrence, оценивающая степень выраженности основных рентгенологических признаков OA.
Стадии OA по J. Kellgren и J. Lawrence:
0 — отсутствие рентгенологических признаков;
I — сомнительная;
II — минимальная;
III — средняя;
IV — выраженная.
Для более точной оценки рентгенологических изменений при OA в 1987 году A. Larsen предложил усложненную методику, позволяющую количественно оценить степень OA.
Рентгенологические критерии остеоартроза (Larsen, 1987):
0 — отсутствие рентгенологических признаков;
I — сужение суставной щели менее чем на 50%;
II — сужение суставной щели более чем на 50%;
III — слабая ремодуляция;
IV — средняя ремодуляция;
V — выраженная ремодуляция.
Следует учитывать, что динамика рентгенологических изменений при OA отличается медленным темпом: скорость сужения суставной щели у больных гонартрозом составляет приблизительно 0,3 мм в год, поэтому в целях более точной диагностики, оценки динамики заболевания и эффективности лечения используются компьютерная томография, магнитно-ядерная томография, артросонография, остеосцинтиграфия и артроскопия.
С помощью указанных методик можно оценить толщину хряща и синовиальной оболочки, выявить наличие эрозий в хряще, определить характер и количество жидкости в различных отделах суставов. В последние годы артроскопия рассматривается как метод ранней диагностики OA, поскольку позволяет выявить отмеченные изменения хряща даже в случае отсутствия рентгенологических признаков болезни.
Для постановки диагноза OA можно пользоваться критериями, предложенными различными авторами (табл. 11.1).
Для постановки диагноза OA наличие первых двух клинических и рентгенологических критериев обязательно.
Диагностика OA в большинстве случаев, особенно в развернутой стадии заболевания, не представляет больших трудностей и основывается на клинико-рентгенологических проявлениях заболевания. Для постановки диагноза OA целесообразно использовать вышеприведенные критерии заболевания.
Однако в ранней стадии OA, когда отсутствуют характерные рентгенологические признаки заболевания, диагностика OA может быть затруднена. В этих случаях должны учитываться клинические особенности болезни, такие, как механический характер болей, медленное прогрессирование, локализация болей в тазобедренных или коленных суставах, анамнестические указания на перегрузку сустава.
В некоторых случаях находят рентгенологические изменения суставов, характерные для OA. У лиц с такими изменениями при отсутствии клинических проявлений заболевания диагноз OA не ставится.
Этиология деформирующего остеоартроза. Патогенез и классификация заболевания. Патологическая анатомия. Клиническая картина. Инструментальные и лабораторные методы диагностики. Основные типы лечения. Основные манипуляции, выполняемые медицинской сестрой.
| Рубрика | Медицина |
| Вид | курсовая работа |
| Язык | русский |
| Дата добавления | 21.11.2012 |
Остеоартроз является наиболее распространенной формой суставной патологии, им болеет 10-12% населения. Так же самыми частыми заболеваниями опорно-двигательного аппарата. Им страдает не менее 20% населения земного шара. Заболевание обычно начинается в возрасте старше 40 лет. Рентгенологические признаки остеоартроза обнаруживают у 50% людей в возрасте 55 лет и у 80% людей старше 75 лет. Остеоартроз коленного сустава (гонартроз) чаще развивается у женщин, а тазобедренного сустава (коксартроз) - у мужчин. До 50-летнего возраста распространенность остеоартроза в большинстве случаев выше у мужчин по сравнению с женщинами. После 50 лет остеоартроз коленных суставов, суставов кистей и стоп чаще наблюдается у женщин. Остеоартроз встречается у молодых лиц, может развиваться после травм суставов, воспалительных процессов, на фоне врожденной патологии опорно-двигательного аппарата.
Предмет изучения сестринский процесс при деформирующем остеоартрозе.
Объект исследования является сестринский процесс при деформирующем остеоартрозе.
Цель исследования, изучение сестринского процесса при деформирующем остеоартрозе.
Для достижения поставленной цели исследования необходимо изучить:
· этиологию и предрасполагающие факторы остеоартроза;
· клиническую картину и особенности диагностики;
· методы обследований и подготовку к ним;
· принципы лечения и профилактики остеоартроза;
· манипуляции, выполняемые медицинской сестрой;
· особенности сестринского процесса при деформирующем остеоартрозе.
Для достижения данной цели исследования необходимо проанализировать:
· два случая, иллюстрирующие тактику медицинской сестры при осуществлении сестринского процесса у пациентов с данной патологией;
· основные результаты обследования и лечения описываемых больных в стационаре необходимые для заполнения листа сестринских вмешательств.
· научно-теоретический анализ медицинской литературы по данной теме;
· эмпирический - наблюдение, дополнительные методы исследования: организационный, субъективный, объективный;
· биографический (анализ анемнестических сведений, изучение медицинской документации);
Подробное раскрытие материала по данной теме позволит повысить качество сестринской помощи
1. Этиология
Деформирующий остеоартроз является результатом действия механических и биологических факторов: травма; хроническая микротравматизация хряща; операции на суставах; плоскостопие; возраст; генетические факторы; воспаление; нарушение обмена веществ; ожирение; экология, которые нарушают процессы образования клеток суставного хряща и субхондральной кости.
1.1 Патогенез
Деформирующий остеоартроз поражает все ткани синовиальных суставов. Заболевание проявляется морфологическими, биохимическими, молекулярными и биомеханическими изменениями в клетках и матриксе, которые приводят к размягчению, разволокнению, изъязвлению и уменьшению толщины суставного хряща, а также к остеосклерозу с резким утолщением и уплотнением кортикального слоя субхондральной кости, формированию остеофитов и развитию субхондральных кист.
1.2 Классификация
Принято выделять первичный и вторичный остеоартроз.
Первичный (идиопатический)
- если причина развития заболевания не установлена, то такой артроз принято называть первичным.
Локализованный ( о С, пульс 86 в минуту, удовлетворительных качеств. АД 130/90 мм РТ. Ст. пациентка обеспокоена своим состоянием, боится стать инвалидом.
Проблемы пациента:
- Боль в суставах
- Нарушение движений в суставах
- Беспокойство за исход заболевания
- Высокий риск развития анкилоза суставов
- Боль в суставах кистей рук
- Пациентка отметит уменьшение боли в суставах кистей рук к 7-му дню лечения.
- Пациентка отметит отсутствие боли в суставах к моменту выписки
Сестринские вмешательства
Оценка: пациентка отметила исчезновение болей через неделю лечения.
Наблюдение из практики №2
Пациентка К., 55 лет, Жалобы при поступление: боли в коленных суставах, которые появляются при движении, при длительном сидении. Иногда боли усиливаются при переохлаждение и реагируют на перемену давления (магнитные бури). Отмечает наличие скованности утром, но она проходит примерно через 10-15 минут. Беспокоит хруст в суставах при движении. Отмечает некоторое ограничение движения в суставах. Считает себя больной около 10 лет. Связывает это с постоянным стоянием на ногах (учитель в младших классах). В начале беспокоили только боли в суставах, особого внимания не обращала, к врачам не обращалась. При сильных болях принимала диклофенак, боль снималась.
Объективно: общее состояние удовлетворительное. Отмечается деформация и дефигурация коленных суставов с обеих сторон. Припухлость коленных суставов. Некоторое ограничение движения в этих же суставах. Суставы на ощупь нормальной температуры. АД 140/80 мм рт ст. пульс 68 уд /мин.
Проблемы пациента:
- Боль в суставах
- Нарушение движений в суставах
- Припухлость коленных суставов
- Возможные побочные действия при приеме медикаментов
- Боли в суставах
- Необходимость приема медикаментов
- Ограничение физической нагрузки.
- К окончанию лечения в результате всех манипуляций добиться уменьшения болей, увеличения движений в суставе.
- Добиться стабилизации состояния в виде уменьшения болей, снижения приема анальгетиков
Сестринские вмешательства
Оценка: В результате выполненных манипуляций к концу лечения у пациентке уменьшились боли, увеличились движения в суставе - краткосрочные цели достигнуты.
Медсестра должна знать все правила ухода за пациентами, умело и правильно выполнить лечебные процедуры, ясно и четко представлять действие лекарственных средств на организм больного. Лечение деформирующего остеоартроза зависит от тщательного и правильного ухода, соблюдения режима и диеты. В связи с этим возрастает роль медсестры в своевременном и эффективном лечении.
Познакомившись с литературой и, проанализировав практические случаи заболевания деформирующего остеоартроза, можно сделать следующие выводы: знания этиологии, клинической картины и особенности диагностики заболевания, методов обследования и лечения заболевания, профилактики, осложнений и манипуляций окажет медсестре необходимую помощь в осуществлении всех этапов сестринского процесса.
Медсестра должна знать все правила ухода за пациентами, умело и правильно выполнять лечебные процедуры, ясно и четко представлять действие лекарственных средств на организм больного. Лечение деформирующего остеоартроза зависит от тщательного и правильного ухода, соблюдения режима и диеты. В связи с этим возрастает роль медсестры в своевременном и эффективном лечении.
Очень важное значение имеет и профилактика деформирующего остеоартроза: медсестра обучает членов семьи организации режима, питания и рассказывает о профилактическом лечении пациента.
Использованная литература
1. Корягина Н.Ю., Широкова Н. В. - Организация специализированного сестринского ухода - М.: - ГЭОТАР - Медия, 2009. - 464 с.
3. Лычев В. Г., Карманов В. К. - Основы сестринского дела в терапии - Ростов н/Д Феникс 2008 - 512 с.
4. Маколкин В.И., Овчаренко С.И., Семенков Н.Н - Сестринское дело в терапии - М.: - ООО Медицинское информационное агентство, 2008 . - 544 с.
Приложение 1
1. Обеспечить психический и физический покой, диету №15
Для уменьшения нагрузки и уменьшения болей в суставах
2. Придать удобное положение, положить подушки и валики под пораженные суставы
Для фиксации сустава и уменьшения боли
3. Обеспечить проведение гигиенических мероприятий
Для профилактики травматизма
4. Поставить согревающие компрессы
Для уменьшения воспаления суставов
5. Обеспечить проведение ЛФК
Для улучшения функций суставов
6. Контроль режима физической активности
Для уменьшения боли в суставах
7. Обеспечить диету, богатую витамином С (овощи, фрукты, соки), и ограничить прием соли до 5 г/сут.
Для эффективного лечения
8. Своевременно и правильно выполнять назначения врача
Для эффективного лечения
9. Обеспечить контроль побочных эффектов лекарственной терапии
Для коррекции лечения по назначению врача
10. Обеспечить контроль общего состояния пациентки, ЧДД, АД, пульс
11. Обеспечить подготовку к дополнительным исследованиям
Для правильного проведения исследований
Приложение 2
Независимые сестринские вмешательства
Зависимые сестринские вмешательства
оказание помощи пациентке в самообслуживании (помочь адаптироваться к вынужденной обездвиженности)
взятия биологического материала (крови и мочи) для лабораторных исследований
наблюдение за реакцией пациентки на лечение и уход, а также за адаптацией в условиях медицинской организации
своевременная раздача лекарственных средств, выполнение инъекций и вливаний
объяснить правила приема медикаментов и возможные побочные эффекты
1. Обеспечить психический и физический покой, диету №15
Для уменьшения нагрузки и уменьшения болей в суставах
2. Придать удобное положение, положить подушки и валики под пораженные суставы
Для фиксации сустава и уменьшения боли
3. Обеспечить проведение гигиенических мероприятий
Для профилактики травматизма
4. Поставить согревающие компрессы
Для уменьшения воспаления суставов
5. Обеспечить проведение ЛФК
Для улучшения функций суставов
6. Контроль режима физической активности
Для уменьшения боли в суставах
7. Обеспечить диету, богатую витамином С (овощи, фрукты, соки), и ограничить прием соли до 5 г/сут.
Для эффективного лечения
8. Своевременно и правильно выполнять назначения врача
Для эффективного лечения
9. Обеспечить контроль побочных эффектов лекарственной терапии
Для коррекции лечения по назначению врача
10. Обеспечить контроль общего состояния пациентки, ЧДД, АД, пульс
11. Обеспечить подготовку к дополнительным исследованиям
Для правильного проведения исследований
Приложение 3
Классификация препаратов, используемых для лечения остеартроза
Препараты, модифицирующие симптомы заболевания
Оказывают эффект на симптомы остеоартроза без влияния на структурные изменения
Нестероидные противовоспалительные препараты (НПВП)
Регистрация таких препаратов требует доказательств подавления клинических симптомов без клинически значимого побочного действия на структурные изменения остеоартроза
Препараты, модифицирующие симптомы заболевания
Препараты, влияющие и на клинические симптомы и на структурные изменения
Доказано уменьшение клинических симптомов и замедление рентгенологического прогрессирования остеоартроза
Препараты, влияющие только на структурные изменения
Ингибиторы протеина RANKL
Ингибиторы катепсина К
Доказано замедление рентгенологического прогрессировать остеоартроза, но без улучшения клинических симптомов болезни
Приложение 4
Перечень рекомендуемых блюд и продуктов диеты при деформирующем остеоартрозе
· Хлеб пшеничный и ржаной, мучные изделия.
· Борщи, щи, свекольник, рассольник; молочные; овощные и крупяные супы на мясном, рыбном бульонах, отваре грибов и овощей; фруктовые.
· Мясные и рыбные блюда различного кулинарного приготовления; сосиски, сардельки, вареные колбасы.
· Молоко и молочные продукты в натуральном виде и в блюдах. Обязательное включение кисломолочных напитков.
· Яйца в отварном виде и в блюдах.
· Блюда из различной крупы, макаронных изделий, бобовых.
· Овощи и фрукты в сыром виде и после тепловой обработки. Зелень. Фруктовые и овощные соки, отвар шиповника и пшеничных отрубей.
· Масло сливочное, коровье топленое, растительные масла; ограниченно - маргарины.
Приложение 5
Уход за пациентом при деформирующем остеоартрозе
1. боль в суставах
2. Ограничение физической активности
3. Необходимость пользоваться костылями или инвалидной коляской для передвижения
4. Выход на инвалидность
5. Сложности самообслуживания
6. Необходимость приема медикаментов
1. Беседа с пациентом о необходимости соблюдения предписанного режима, в том числе приема медикаментов
2. Помощь пациенту при проведении физических упражнений (лечебной физкультуры)
Этиология и предрасполагающие факторы ревматизма, особенности сестринского процесса. Клиническая картина заболевания, методы его диагностики и подготовка к ним. Основные принципы лечения и профилактики. Манипуляции, выполняемые медицинской сестрой.
курсовая работа [1,1 M], добавлен 21.11.2012
Причины возникновения белокровия. Клиническая картина, этиология, патогенез. Принципы оказания первичной медицинской помощи при лейкозах. Методы диагностики и подготовка к ним. Манипуляции, выполняемые медицинской сестрой. Принципы лечения и профилактики.
дипломная работа [75,5 K], добавлен 20.05.2015
Этиология и способствующие факторы возникновения острого гастрита. Клиническая картина и диагностика заболевания. Методы обследования, принципы лечения и профилактики. Манипуляции, выполняемые медицинской сестрой. Особенности сестринского процесса.
курсовая работа [4,1 M], добавлен 21.11.2012
Этиология и предрасполагающие факторы стенокардии. Клиническая картина и виды диагностики. Методы исследования, подготовка к ним. Принципы лечения и профилактика болезни. Манипуляции, выполняемые медицинской сестрой. Особенности сестринского процесса.
курсовая работа [453,5 K], добавлен 21.11.2012
Этиология и предрасполагающие факторы инфаркта миокарда. Клиническая картина и диагностика заболевания. Особенности его лечения, профилактики и реабилитации. Манипуляции, выполняемые медицинской сестрой при уходе за пациентом с данной патологией.
курсовая работа [1,3 M], добавлен 21.11.2012
Этиология, предрасполагающие факторы гломерулонефрита. Клиническая картина и особенности диагностики данного заболевания. Принципы оказания первичной медицинской помощи. Методы обследования и подготовка к ним. Манипуляции, выполняемые медицинской сестрой.
курсовая работа [340,6 K], добавлен 22.01.2015
Общая характеристика остеоартроза, причины его возникновения, этиология и патогенез. Основные клинические проявления деформирующего остеоартроза. Методы диагностики заболевания и общие принципы его лечения. Уход за больными с деформирующим остоартрозом.
курсовая работа [645,3 K], добавлен 18.02.2011
Этиология и патогенез хронического и острого гломерулонефрита. Классификация, симптомы и клиническая картина заболевания. Процесс течения и возможные осложнения гломерулонефрита. Методика диагностики, лечения и сестринский процесс при гломерулонефрите.
реферат [27,1 K], добавлен 28.04.2011
Хронический бронхит как важнейшая социально-медицинская проблема и болезнь века. Этиология и патогенез, клиническая картина и особенности диагностики заболевания. Методы обследования, принципы лечения и профилактика. Особенности сестринского процесса.
курсовая работа [2,3 M], добавлен 21.11.2012
Понятие и клиническая картина бронхопневмонии, ее характерные черты и негативное влияние на системы организма, этапы протекания, этиология и патогенез. Факторы, провоцирующие развитие и остроту данного заболевания, принципы его лечения и прогнозы.
реферат [14,7 K], добавлен 26.04.2010
Читайте также:


