Кто делал пересадку костного мозга при миеломной болезни
27 марта 2020 в 09:00
Юлия Грицкевич / Фото: Ольга Борушко
Четыре года назад у минчанина Сергея заболела спина. Он подумал, что застудился, принимал обезболивающие препараты и ждал, когда само пройдет. Но в 2017 году мужчине поставили диагноз: множественная миелома. По статистике, только 1% от общего числа онкопациентов страдает от миеломной болезни. Она поражает костный мозг и кости человека и считается болезнью пожилых людей. Сергею же было 43 года, когда в его медкарте появились строчки о неизлечимой болезни.
Для встречи с журналистами Сергей старается выбрать немноголюдное место. После химиотерапии иммунитет ослаблен, риск подхватить ту же простуду выше, а наш собеседник, по его же признанию, научился себя беречь.

— Сначала стала сильно болеть спина. Думал, что застудил, поэтому просто принимал обезболивающие и продолжал ходить на работу (трудился в строительной организации). В какой-то момент я стал еще и быстро уставать, появились головокружения. Старался отлежаться, но даже мысли не возникало, что это онкология.

Множественная миелома — злокачественное заболевание системы крови, которое, в том числе, часто поражает кости человека. Чаще встречается у людей 50-60 лет, но может возникнуть и у тех, кто моложе. Полностью излечить миеломную болезнь нельзя, но выйти в долгую устойчивую ремиссию можно. Множественная миелома может проявляться патологическими переломами, болями в костях (в ребрах, грудине, позвоночнике, ключицах, плечевых, тазовых и бедренных), анемическим синдромом, снижением гемоглобина, тромбозами и кровотечениями.
Услышав диагноз, Сергей, говорит, не впал в депрессию, а полез в интернет за информацией. Правда, в первый и последний раз.
— Мне было не по себе. Я стал переживать за жену и дочь. Но я понял: паниковать смысла нет, нужно просто лечиться. Старался отгонять все дурные мысли, настраивал себя на позитив, бывало, что переводил тему в разговорах с близкими, просто чтобы лишний раз не думать о плохом. А они, надо отдать должное, и в душу не лезли, и приободрить пытались.
Проходить химиотерапию Сергея отправили практически сразу, как поставили диагноз, и работу пришлось бросить.
— Схема лечения такая: 14-26 дней я в больнице, потом 10 дней дома, а после — снова в больницу. И так три месяца подряд. Какая уж тут работа? Потом мне дали II группу инвалидности, сделали операцию по пересадке стволовых клеток, после которой тоже нужно было восстанавливаться.

В отделении, где Сергей проходил терапию, посещение было строго ограничено. И даже когда друзья сами предлагали встретиться, мужчина часто отказывался.
— Мне было тяжело. И я не хотел, чтобы близкие видели меня слабым. Хватало того, что меня посещали жена и дочь, — когда речь заходит о ребенке, глаза Сергея наполняются слезами.

Болезнь, признается Сергей, ощущается почти всегда. Погода меняется — спина начинает болеть. Днем был слишком активным — вечером болит поясница.
— Это нормальное явление при моем диагнозе. Я уже привык к этой боли, знаю, что она чуть позже пройдет. Но врачи говорят, любые нагрузки должны быть в меру.
Однако, как убеждает нас Сергей, он не унывает. Хочет найти работу, хоть еще не знает, какую именно. Сейчас финансовые вопросы семьи решает жена, и мужчина хочет помогать.

— Зато у меня появилось много времени на семью, дом. Еще держу небольшую пасеку в деревне матери. Вот как только потеплеет — займусь!
Ремиссия Сергея длится уже больше года, показатели становятся все лучше. Но каждый месяц ему нужно приходить на поддерживающую химиотерапию. Мужчина с облегчением говорит, что теперь переносить ее стало легче.
— Вначале было плохо постоянно: есть и спать не хочется, голова то болит, то кружится, температура тоже скачет. Скажем так, химиотерапия не щадит. И вот говорят, что миелома — редкое заболевание. Но я за время госпитализации столько страдающих от нее людей видел, что на всю жизнь хватит.
Теперь в семье Сергея все стали чуть внимательнее к собственному здоровью. Если раньше, говорит мужчина, могли проигнорировать какие-то симптомы, то сейчас идут к врачу без отговорок.

— В целом, моя жизнь изменилась: я сейчас не работаю, больше занимаюсь домом. Но никаких новых привычек в связи с диагнозом не появилось. А от старых привычек я избавился уже давно: курить бросил за 5 лет до миеломы.
Сейчас Сергею нужно каждый месяц проверяться у врача и ходить на поддерживающую химиотерапию. Это растянет ремиссию на более долгий срок.
Страница 5 из 5Трансплантация при множественной миеломе
Добрый день, форумчане! Моей маме 65 лет и в январе ей диагностировали множественную миелому, т.к. боли в костях стали уже невыносимыми (до этого гоняли по разным врачам, которые никак не могли разобраться, что к чему). Когда сделали пункцию оказалось 35% плазматических клеток! С марта делают химиотерапию, сначала Вилкейд + Дексаметазон, но результата особого не дало. Боли не уменьшались, мама с трудом передвигалась. Далее перевели на схему с Ревлимидом, которая дала хоть какое-то облегчение, состояние улучшилось. Сейчас стоит вопрос о трансплантации собственного костного мозга и встал вопрос: делать или нет? Ведь такой большой риск и столько побочных явлений!! У мамы очень слабое сердце, боюсь, сможет ли пережить. Кто-нибудь из Вас или Ваших родственников проходил через трансплантацию? Смогли ли достичь ремиссии, и сколько она длилась? Врачи говорят, что делай или нет трансплантацию, потом в любом случае каждый месяц надо делать поддерживающую химиотерапию. Тогда стоит ли так рисковать? Хотелось бы услышать отзывы тех, что прошел через эту процедуру, и тех, кто держится только на поддерживающей химии: как Вы себя чувствуйте? Заранее большое спасибо всем!
Трансплантация при множественной миеломе
""Добрый день, форумчане! Моей маме 65 лет и в январе ей диагностировали множественную миелому, т.к. боли в костях стали уже невыносимыми (до этого гоняли по разным врачам, которые никак не могли разобраться, что к чему). Когда сделали пункцию оказалось 35% плазматических клеток! С марта делают химиотерапию, сначала Вилкейд + Дексаметазон, но результата особого не дало. Боли не уменьшались, мама с трудом передвигалась. Далее перевели на схему с Ревлимидом, которая дала хоть какое-то облегчение, состояние улучшилось. Сейчас стоит вопрос о трансплантации собственного костного мозга и встал вопрос: делать или нет? Ведь такой большой риск и столько побочных явлений!! У мамы очень слабое сердце, боюсь, сможет ли пережить. Кто-нибудь из Вас или Ваших родственников проходил через трансплантацию? Смогли ли достичь ремиссии, и сколько она длилась? Врачи говорят, что делай или нет трансплантацию, потом в любом случае каждый месяц надо делать поддерживающую химиотерапию. Тогда стоит ли так рисковать? Хотелось бы услышать отзывы тех, что прошел через эту процедуру, и тех, кто держится только на поддерживающей химии: как Вы себя чувствуйте? Заранее большое спасибо всем!""
Здравствуйте Светлана!
На данный момент мне 46 лет, лечусь с мая 2014 г. Также как и у вашей мамы год гоняли по врачам, пока рука не перестала вообще функционировать. я не могла держать ни ручку, ни ложку, она просто висела и жутко болела, что я спала по 2 часа в забытье сидя в подушках. ладно, что о грустном просто я сделала вывод, что по анализам крови у нас не умеют диагностировать ММ.
Положили в мае, когда у меня сломался позвоночник. а до этого просто гоняли по анализам хотя я к гематологам пришла уже с диагнозом (по биопсии в лопатке, делали в онкологии). Прошла 4 курса Велкейд+Дексаметазон+Циклофосфан, сказали все хорошо - ремиссия и начали готовить к трансплантации. не буду дальше писать сколько я еще всего перенесла, только в марте 2015 года мне сделали ТКМ перенесла лично я ее тяжело:
- у меня было сильное поражение ротовой полости, я не могла глотать даже слюну. не говоря уже про еду. Кормили меня капельницами. Но мне повезло со мной постоянно был муж (полный уход в течении 3 недель). Все это можно пережить лишь-бы помогло.
- на обследовании в июне анализ трепан биопсии показал без поражения, все анализы хорошие и мне назначили поддерживающую терапию Велкейд, на мои жалобы, что очень сильно стали болеть ребра врачи не обращали внимания и поставили -ремиссия) мне бы радоваться, но боли в костях усиливались и не давали покоя. Сама сделала КТ грудной и брюшной полости и оказалось, что в ребрах, где не было деструкций появились. в лопатке и в руке, позвоночнике наросли, т.е. появились новые и как я делаю выводы после ТКМ. Но врачам же сознаваться, что она не дала мне желаемого результата не хочется. следовательно от 2 я отказалась. По моим жалобам и результатам исследования которые я им предоставила назначили Велкейд+Дексаметазон, а потом перевели на Ревлимид+В+Д.
Это моя история.
А моя подруга по заболеванию младше меня на 2 года и поражений у нее меньше перенесла ТКМ легче намного и как мы с ней считаем ушла в ремиссию в этом ноябре будет 2 года, но она на поддержке Велкейд (укол в 2 недели).
Есть знакомая которая сделала одну ТКМ ушла в ремиссию на 5 лет, но какую=то поддержку она пила вроде Талидомид. они тогда сами покупали, потом рецидив - сделали вторую ТКМ и еще на 5 лет, пока не сломала ногу. сейчас опять на химии.
А также моя знакомая 49 лет лечилась 3 года от ТКМ отказалась, на боли в костях не жаловалась, только вот анализы у нее были плохие, Ревлимид не подошел. ушла из этого мира весной.
Так, что наверно это все индивидуально. Решать все равно вам придется самим, а там как получиться, как справиться организм. Наверно если будет рецидив я еще соглашусь.
Если чем-то помогла, то хорошо.
Множественная миелома (ММ) характеризуется выраженной вариабельностью течения, прогноза и результатов терапии. До недавнего времени применение мелфалана в комбинации с преднизолоном (схема МП) было наиболее распространенным методом лечения. Однако у многих больных на фоне этой терапии не удается достичь состояния полной клини-ко-гематологической ремиссии в течение длительного периода.
В настоящее время наметилась тенденция к увеличению частоты и длительности ремиссии, общей продолжительности жизни на фоне интенсивной химиотерапии при множественной миеломе. В последние годы альтернативным методом лечения является использование различных протоколов полихимиотерапии и прежде всего схем VAD (винкристин, адриамицин, дексаметазон), комбинации идарубицина с дексаметазоном, VMCP (винкристин, мелфалан, циклофосфан, преднизолон), BVAP (кармустин, винкристин, адриамицин, преднизон), Dexa-BEAM (BCNU, этопозид, цитозар, мелфалан, дексаметазон) или первичной высокодозной терапии мелфаланом (60—100 мг/м2).
Особый интерес представляет моно- или комбинированная терапия принципиально новыми классами препаратов: ингибиторами диацетилазы гистонов, ангиогенеза (талидомид, леналидомид), протеасом (велькейд), индукторами апоптоза (триоксид арсения).
Положительное влияние этих программ уже доказано. Полученные многими авторами данные воспринимаются как достаточно убедительные для более широкого применения не только химиотерапии, но и трансплантации гемопоэтических стволовых клеток у больных множественной миеломой. В связи с этим рассматривается использование следующиих видов трансплантации гемопоэтических стволовых клеток : аутологичной, аллогенной от родственного и неродственного доноров, сингенной.
Это связано с более легкой доступностью гемопоэтических стволовых клеток из крови больных множественной миеломе, меньшей примесью злокачественных клеток и травматичностью при сборе трансплантата. Однако для получения аутотрансплантата ГСК важно добиться редукции количества плазматических клеток в костный мозг по крайней мере до 20 % от исходного уровня. При уровне плазматических клеток в костный мозг не более 20 % ауто-трансплантации гемопоэтических стволовых клеток может быть выполнена больным множественной миеломой на любом этапе лечения.
Больные с множественной миеломой наиболее часто являются кандидатами на проведение двойных (тандем) трансплантаций. Это связано с отсутствием данных о преимуществе однократной ауто-трансплантации гемопоэтических стволовых клеток по сравнению со стандартной химиотерапией при множественной миеломе.
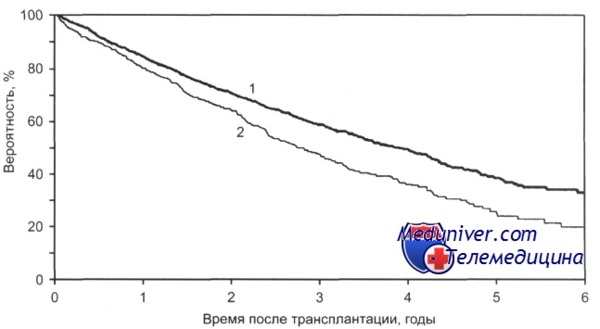
Общая выживаемость после ауто-ТГСК больных с множественной миеломой в зависимости от срока выполнения трансплантации с момента постановки диагноза.
1 — 18 мес и менее (n = 3277); 2 - более 18 мес (n = 1038); р = 0,0001.
Сравнивали эффективность стандартной и высокодозной цитостатической терапии с ауто-трансплантацией гемопоэтических стволовых клеток. Были получены следующие отдаленные результаты — достижение ПР и ПР + ЧР (частичная ремиссия) соответственно: после VAD — у 5 и 34 % больных, после однократной ауто-трансплантации гемопоэтических стволовых клеток — у 26 и 75 % больных, после тандема ауто-трансплантации гемопоэтических стволовых клеток —у 41 и 83 % больных.
Медиана общей и безрецидивной выживаемости после тандема ауто-трансплантации гемопоэтических стволовых клеток составила 68 и 43 мес, а 5-летняя общая и безрецидивная выживаемость были равны соответственно 58 и 42 %.
Общеизвестных критериев, определяющих показания к трансплантации гемопоэтических стволовых клеток при множественной миеломе, не существует. Принятие решения в пользу выполнения трансплантации гемопоэтических стволовых клеток во многом зависит от индивидуальных взглядов авторов, их опыта в этой области и наличия необходимых условий для проведения трансплантации гемопоэтических стволовых клеток.
Основными прогностическими факторами, влияющими на отдаленные результаты при выполнении трансплантации гемопоэтических стволовых клеток у больных с множественной миеломой, являются возраст, стадия болезни, повышенный уровень b2-микроглобулина в плазме крови и моче, повреждение функции почек, индекс Карновского, верификация цитогенетических нарушений, к которым относятся t(4;11), изменения в хромосомах 11q, -13 и 13q, гиподиплоидия.
Наиболее часто используемым режимом кондиционирования при ауто-трансплантации гемопоэтических стволовых клеток у больных с множественной миеломой является мелфалан в дозе 180—220 мг/м2, назначение которого предпочтительнее по сравнению с режимом кондиционирования тотальное облучение тела (ТОТ) + мелфалан.
По данным CIBMTR, 3-летняя общая выживаемость у больных с множественной миеломой при проведении ауто-трансплантации гемопоэтических стволовых клеток в первые 18 мес с момента постановки диагноза составила 55 %, в то время как после 18 мес — 43 %, однако эти показатели не имеют статистически достоверного различия.
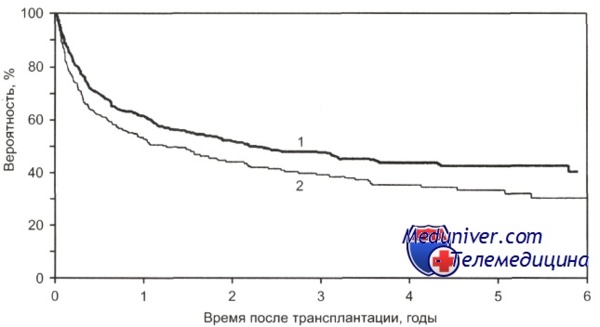
Общая выживаемость больных с множественной миеломой в зависимости от срока выполнения алло-ТГСК. от HLA-совместимого сиблинга с момента постановки диагноза.
1 — 18 мес и менее (n = 642);
2 — более 18 мес (n = 258); р = 0,0035.
Таким образом, несмотря на имеющиеся успехи в лечении больных множественной миеломой, достижение ПР при множественной миеломе до сих пор остается трудноразрешимой задачей. С этим связано стремление к совершенствованию методов терапии в первую очередь путем внедрения алло-ТГСК, несмотря на отсутствие в прошлом данных о преимуществе алло-ТГСК по сравнению с ауто-ТГСК у больных с множественной миеломой.
Вероятность достижения полной ремиссии может быть увеличена с 18 % после однократной ауто-трансплантации гемопоэтических стволовых клеток до 70 % у больных, получивших тандем ауто-трансплантации гемопоэтических стволовых клеток и алло-трансплантации гемопоэтических стволовых клеток с режимом кондиционирования с уменьшенной интенсивностью дозы от неродственного донора.
Для наиболее эффективного применения алло-трансплантации гемопоэтических стволовых клеток при множественной миеломе анализируют следующие факторы: миелоаблативные режимы кондиционирования против режимов кондиционирования с уменьшенной интенсивностью дозы, сроки проведения трансплантации (терапия первой линии или отсроченное выполнение).
Для профилактики развития рецидива после ауто-трансплантации гемопоэтических стволовых клеток возможно назначение иммуномодулирующей терапии: интерферон, талидомид, велькейд. В качестве адоптивной иммунотерапии больным множественной миеломой после алло-трансплантации гемопоэтических стволовых клеток вводят донорские лимфоциты, при этом достижение длительной ремиссии у значительного количества больных, вероятно, связано с инфузией CD4+-клеток.
Впервые ученый мир замахнулся на невозможное: победить неизлечимое заболевание — рак крови
02.06.2011 в 15:20, просмотров: 72367
Страх смерти рано или поздно, пожалуй, посещает каждого. Но еще страшнее умирать молодым. Миелома, хотя и поражает в основном пожилых, в последние годы нередко настигает тех, кому бы жить и жить. Увы, болезнь считается неизлечимой. Коварство миеломы еще и в том, что она чаще преследует мужчин. Почему? И что это за напасть такая — миелома? Не путать с меланомой (рак кожи)! Хотя обе болезни не подарок, миелома (рак крови) особенно опасна, так как против этого “лома” пока нет стопроцентно эффективного приема. Но ученым уже кое-что удалось.
И это “кое-что” мировые знатоки болезни в течение трех дней обсуждали в Париже. И не где-нибудь, а в самом Лувре, на специальном международном конгрессе по миеломе, где впервые были представлены уникальные исследования и инновационные методы терапии этого тяжелого и пока неизлечимого онкогематологического заболевания. Число заболеваний миеломой в мире неуклонно растет, и, вместе взятые, они приводят к смерти чаще, чем все другие виды рака, за исключением рака легких. Увы, уровень пятилетней выживаемости для людей, больных множественной миеломой (ММ), как было заявлено на конгрессе, составляет около 35%.
Миелома — буквально это oma, то есть опухоль, поражающая myelo, то есть кроветворные клетки костного мозга. Миелому обычно называют множественной, т.к. зачастую в костях обнаруживается сразу несколько очагов новообразований, которые могут приводить к переломам. А именно: в костях позвоночника, таза, грудной клетки, плечевого и тазобедренного пояса и даже черепа. К счастью, при этом не поражаются конечности: кости кистей рук и стоп, предплечий и голеней. Множественная миелома (ММ) — один из видов рака крови, при котором плазматические клетки, являющиеся важным компонентом иммунной системы, начинают бесконтрольно размножаться и накапливаться в костном мозге.
Отсчет начинается в тот момент, когда клетка становится злокачественной (раковой) — обычно из-за нарушений в клеточном генетическом материале (хромосомах). По мере того как появляется все больше злокачественных клеток, они накапливаются и вытесняют здоровые, ослабляя иммунитет.
“Официальная медицина пока не всем дает надежду”
Бедные, бедные российские мужчины. Их и так-то осталось только на развод, то есть на восполнение популяции. А тут еще и пожирающая коварная “дама” — миелома. Но на мой вопрос, почему миелома чаще своей жертвой выбирает представителей сильного пола, не смогли ответить даже исследователи из Америки, организовавшие конгресс в Париже. Наверное, потому, что наука об этом заболевании тоже сравнительно молодая. Хотя ученым уже давно — с середины XIX века — известны симптомы, признаки этой формы рака. В этом году исполняется 150 лет со времени первого ее описания.
С одним из представителей “мужского братства” — Евгением Витальевичем Гольбергом, председателем правления Общества пациентов с онкогематологическими и онкологическими заболеваниями, — удалось встретиться. Евгений Витальевич сам инвалид II группы по онкогематологическому заболеванию и один из самых активных защитников прав пациентов с множественной миеломой. Он живет в Питере, но лечиться ездит… в Смоленск: “Там есть хороший гематологический центр, причем очень многое делается бесплатно”. Вообще разговор с ним многое объясняет относительно проблем с лечением миеломы в России.
— Я начал заниматься онкогематологией на общественных началах по одной простой причине: понял, что иначе не буду иметь никаких шансов лечиться, а значит, и жить, — сказал Евгений Витальевич. — Специалистов данного профиля недостаточно, и с лекарствами для раковых больных — огромная проблема. Нет постоянства в поставке препаратов. И пока официальная медицина не всем больным с миеломой дает надежду. Зачастую им выписывают не те лекарства, которые нужны, и не столько, сколько их нужно для постоянного лечения. Выписывают только то, что есть в льготной аптеке или на аптечном складе. Как это ни нелепо звучит, но врачи решают, кому нужно лекарство, а кому нет. По сути, решают, кому жить, а кому умирать. А все дело в том, что в нашей стране нет единой федеральной программы для лечения таких тяжелых больных. Поэтому в регионах лечат ровно на столько, на сколько хватает денег. По-хорошему должен быть единый федеральный документ по лекарствам, который пройдет экспертизу в Минюсте и будет гарантировать лекарственное обеспечение всех без исключения больных с миеломой. А пока жизнь человека зависит от чего угодно, но только не от логики лечения.
У России есть свой шанс
Удалось встретиться и с одним из российских знатоков множественной миеломы — Ольгой Михайловной ВОТЯКОВОЙ, принимавшей участие в международном конгрессе по миеломе в Париже.
— Продолжительность жизни россиян с миеломой можно увеличить, — сказала при встрече Ольга Михайловна, кандидат медицинских наук, старший научный сотрудник отделения химиотерапии гемобластозов РОНЦ им. Н. Н. Блохина РАМН.
Действительно, история лечения миеломы в России насчитывает более полувека. Уже на первом этапе лечения этого редкого и тяжелого заболевания, который относят к 1953 году, именно в России, в онкоцентре на Каширке, в это время был синтезирован препарат сарколизин, одновременно, кстати, с англичанами. Он широко применялся в России, использовался для лечения больных с множественной миеломой в том числе и давал хорошие результаты. В России же в 1953 году был синтезирован и алкеран (аналог мелфалана). Он до сих пор в сочетании с преднизолоном и новыми лекарствами используется для лечения первичных больных. Вторым важным этапом в лечении множественной миеломы стало введение высокодозного лечения с одновременным применением стволовых клеток. Но мировые ученые, выделяя три важных этапа в лечении множественной миеломы, Россию даже не упоминают.

А вот третьим важным этапом в лечении миеломы и стало использование в клинической практике новых лекарственных средств — ингибиторов апоптоза и иммуномодулирующих препаратов, о которых и шла речь на международном конгрессе в Париже. Американские исследователи, основываясь на данных регистров по смертности и заболеваемости в США, доказали, что смертность от миеломы больных моложе 65 лет стала отчетливо снижаться в 90-е годы. И это связано с введением в клиническую практику высокодозного лечения. Для больных же более пожилого возраста, старше 65 лет, отмечено снижение смертности с 2000 года, что произошло благодаря введению новых лекарственных препаратов.
Принципиально новым на конгрессе было то, что впервые на мировом уровне обсуждалось реальное увеличение продолжительности жизни больных с миеломой. 5-летняя выживаемость пациентов с впервые выявленной болезнью в разных возрастных группах увеличилась от 5–6% до 38%. То есть в 70-е годы 5-летняя выживаемость составляла 27%, а с 1999 года по 2006 год она увеличилась почти до 40%. Впервые были представлены данные о снижении смертности больных по этому заболеванию.
Надо отдать должное ученым из США — они проанализировали данные лечения таких больных с 1969 года по 2002 год. И предлагают лечение миеломы препаратами новейшего поколения. Правда, это лечение относится к высокозатратным видам терапии, и во всех странах Европы и США его компенсирует государство или страховые фонды, в зависимости от устройства системы здравоохранения. На конгрессе обсуждалась идея целенаправленного воздействия на миелому, шел поиск мишени для воздействия химиопрепаратов на опухоль. Были представлены фундаментальные исследования. Но пока еще не выявлена та мишень, которая позволила бы остановить рост опухоли при миеломе. Такого еще нет нигде в мире.
А что касается России…
Должна быть государственная программа по разработке новых подходов к лечению миеломы и в нашей стране. Надо привлечь внимание людей к симптоматике болезни, чтобы они знали, под какими масками прячется миелома. В онкоцентре им. Блохина первичный прием гематологи ведут в день обращения. Люди об этом должны знать. Если у вас обнаружились симптомы, указывающие на миелому, надо идти к специалисту. При себе нужно иметь страховой полис и выписку из истории болезни. В этом центре можно лечиться и амбулаторно: врач распишет пациенту лечение, а на контроль придется приезжать каждые три месяца или один раз в полгода. По мнению специалистов, Москва нормально обеспечена гематологической службой.
Но главное — у больных появились перспективы и они стали жить чуть дольше.
Свет в конце тоннеля
“Как вылечить множественную миелому, еще неизвестно. Хотя болезнь и поддается терапии, полное излечение пока невозможно”, — констатировали на конгрессе самые продвинутые в этой области мировые светила. Но первый шаг сделан. “При поддерживающей терапии, например леналидомидом, после трансплантации собственных клеток увеличивается выживаемость пациентов”, — подтвердили в ходе исследования американские ученые по изучению рака и лейкозов. Профессор Туринского университета (Италия) Антонио Паломбо ожидает таких же результатов в двух других исследованиях этого лечебного средства. Профессор университета Саламанки (Испания) Виктория Матеос также считает результаты исследования такой терапии многообещающими, так как они демонстрируют существенное увеличение времени до развития онкозаболевания — вдвое по сравнению с плацебо.
Еще более важным открытием ученые считают увеличение продолжительности жизни. “Мы думаем, что полученные данные могут изменить стандарты терапии миеломы, — заявил Филипп Маккарти, профессор Института рака Росвелл-Парк (США), возглавляющий это исследование. — Длительное лечение препаратами нового поколения эффективно сдерживает развитие болезни. Наблюдаемое при этом увеличение продолжительности жизни пациентов является самым значимым результатом как для пациентов, так и для врачей”. Правда, пока уровень пятилетней выживаемости для людей, больных миеломой, составляет около 35%.
Существующие стандарты терапии миеломы, принятые в странах с развитой системой онкогематологической помощи, предусматривают применение препаратов нового поколения, что и гарантирует такие обнадеживающие результаты. Что касается отечественной практики, то выбор терапии в большей степени зависит от квалификации специалиста, от его информированности о препаратах новейшего поколения и, конечно, от наличия этих препаратов. В то время как для прогноза эффективности лечения важно, насколько тщательно были уничтожены миеломные клетки и велся контроль за течением болезни, чтобы предотвратить дальнейшее развитие болезни. А также был ли обеспечен контроль за ростом опухолей. Иными словами, пациентам с миеломой должны быть доступны все терапевтические опции. И тогда российские пациенты с миеломой обретут надежду…

Симптомы миеломы
Одними из первых симптомов могут быть утомляемость, боли в пояснице, костях, частые инфекции, реже — повышенная кровоточивость из носа, из десен — при чистке зубов… Если такие симптомы появились, надо срочно обратиться к терапевту, который может заподозрить болезнь и направить к гематологу. В анализах — признаки анемии, ускоренная скорость оседания эритроцитов, высокое содержание белка в сыворотке крови или в моче, кальция — в крови, в костном мозге — повышенное содержание плазматических клеток. Аномально высокая вязкость крови. Нарушение функции почек. Но только гематолог может корректно поставить диагноз множественной миеломы.
Как вовремя заподозрить миелому?
К сожалению, на практике от момента появления первого недомогания до постановки диагноза проходят месяцы и консультации не у одного, а у 4–5 врачей разного профиля. Чтобы как можно раньше был поставлен диагноз, необходимо помнить, что:
— у 80% больных с миеломой наблюдаются патологические изменения в костях, переломы или остеопороз, которые сопровождаются болями;
— и примерно у 40% пациентов развивается почечная недостаточность.
Факторы риска
У афроамериканцев множественная миелома встречается в два раза чаще, чем, например, у европейцев. И чаще наблюдается у больных, имеющих близких родственников, страдающих данным заболеванием, а это дает право предположить, что определенную роль здесь играют генетические факторы.
Точная причина возникновения миеломы неизвестна, однако есть ряд факторов риска, которые способствуют развитию этой болезни. Среди причин, которые специалисты выдвигают в качестве потенциальных, названо частое воздействие химикатов (например, пестицидов, бензола, красителей, аэрозольных красок, контакт с химическим оружием). Отмечено увеличение риска развития миеломы у пожарных, работников сельского хозяйства, парикмахеров, участников относительно недавних войн. В ряде исследований была установлена связь между развитием миеломы и вирусными инфекциями… И наследственное нарушение обмена веществ увеличивает риск развития миеломы.
Но… Большинство людей, у которых выявлена миелома, не сталкиваются ни с какими факторами риска, кроме возраста. Средний возраст пациентов на момент постановки диагноза составляет примерно 65–70 лет, в США большинство из заболевших ММ — в возрасте за 40, причем более высокая заболеваемость у мужчин.
Как удержать рак под контролем?
К счастью, сегодня в клинической практике есть немало способов, чтобы помочь больным перенести этот тяжелый недуг.
Трансплантация костного мозга. В лечении рака крови, в частности миеломы, сегодня используются и стволовые клетки, чаще свои, реже — взятые у здорового донора. Трансплантация донорских клеток чаще дает осложнения, бывает более высокой смертность (от 30 до 50%) и требуется более длительный период восстановления, чем при трансплантации собственных стволовых клеток. Как показывает опыт, трансплантация стволовых клеток делается после того, как пациент пройдет курс высокодозной химиотерапии, которая разрушает раковые клетки гораздо эффективнее, чем традиционные методы лечения, но одновременно убивает нормальные клетки крови. Такую процедуру чаще проводят молодым пациентам и тем, у кого хорошее здоровье. При этом бывают и серьезные побочные эффекты, так как высокодозная химиотерапия токсична. Трансплантация костного мозга проводится в специализированных высокотехнологичных центрах, относится к высокозатратным методам лечения. В России трансплантация проводится 5% пациентов с миеломой.
Основным методом лечения ММ остается все же химиотерапия. Хотя примерно от 10 до 30% больных, у кого впервые диагностирована миелома, не отвечают и на стандартную химиотерапию (то есть не поддаются лечению). Более того, почти все пациенты, страдающие миеломой и получившие хороший результат, подвержены рецидивам. Поэтому очень важно держать рак под контролем как можно дольше без прогрессирования болезни. Это возможно с помощью иммуномодуляторов нового поколения. Конечно, если они имеются в наличии. Для пациентов, не отвечающих на “химию”, также применяются препараты новейшего поколения, в том числе иммуномодуляторы.
Симптоматическая терапия. Врачи научились воздействовать на осложнения, которые дает это заболевание (боли в костях, анемия, частые инфекции); уже есть препараты, которые снижают активность клеток, вызывающих разрушение костей, уменьшают боль в костях, образование новых очагов. В тяжелых случаях прибегают к хирургии — она показана в тех случаях, когда опухоль давит на позвоночный столб. Тогда, чтобы снять боль и укрепить позвоночник, в позвонки закачивают костный цемент. Некоторым пациентам может быть назначена лучевая терапия, помогающая снять боли, предупредить переломы костей. Больным с хронической анемией показаны гормоны, стимулирующие выработку и созревание красных кровяных телец. А больным с анемией тяжелой степени проводят переливание крови. В арсенале этого метода лечения есть антибиотики, болеутоляющие средства и ортопедические аппараты — бандажи, корсеты и др.
Врага надо знать в лицо
По классификации ВОЗ, есть более 20 видов рака, поражающих один или сразу несколько компонентов крови. Множественная миелома, занимая третье место среди наиболее часто встречающихся видов рака крови после неходжкинской лимфомы и всех видов лейкозов, каждый год уносит жизнь примерно 11 000 американцев. В России эта цифра в разы меньше, потому что в разы меньше и обследуется больных, но известно, что в первый год от постановки диагноза умирают 25% больных. Поэтому важно помнить о симптомах миеломы, чтобы вовремя был поставлен диагноз и начато лечение, тем более что для этого появились эффективные лекарственные средства.
Опубликован в газете "Московский комсомолец" №25658 от 3 июня 2011
Читайте также:


