Краевой экзостоз обызвествление сухожилия подошвенного апоневроза
Болезненные ощущения в ступнях после ходьбы могут быть признаком серьезного заболевания. При появлении неприятных симптомов в ногах следует пройти обследование и предотвратить недуг до развития осложнений.
Причины возникновения
Факторы, приводящие к апоневрозу стопы:
- плоскостопие, анатомические особенности строения ступни (высокий свод);
- ожирение;
- повышенный тонус мышц голени;
- чрезмерная нагрузка на ноги: бег, ходьба на дальние расстояния;
- неудобная узкая обувь, туфли на высоком каблуке;
- долгая прогулка по горной местности;
- использование одной пары ботинок в течение нескольких лет.
Особенности воспалительного процесса
Подошвенный апоневроз – воспаление фасции, соединяющей пяточную кость с плюсной. Проблема возникает после длительного давления на связки, которое приводит к ее травматизации и напряжению. Первым признаком патологии выступает сильная болезненность в области пятки и образование нароста.
Группа риска
Вероятность заболеть пяточным апоневрозом выше у женщин, которые длительное время проводят на ногах из-за особенностей профессии (преподаватели, парикмахеры) или часто носят туфли на высоком неустойчивом каблуке. Среди мужчин возможность получить воспаление подошвенного апоневроза имеют спортсмены, грузчики и другие группы, имеющие частые и большие нагрузки на организм.

Симптомы и диагностика нарушения
Симптомы подошвенного апоневроза:
- Боль в пяточной области или по всей ступне с иррадиацией в лодыжку.
- Неприятные ощущения проявляются с утра при опоре на стопу, в покое
признаки недуга проходят.
- Гиперемия в области поражения, небольшая отечность.
- Отложение солей кальция на пятке и образование нароста.
Прежде чем поставить диагноз, врач назначает обследования:
- сбор жалоб и анамнеза пациента;
- пальпация, оценка состояния и осмотр места поражения;
- проверка на сухожильные рефлексы, мышечный тонус подошвы, ее чувствительность, координацию при ходьбе;
- рентгенологическое исследование в нескольких проекциях;
- КТ, МРТ для исключения других патологий.
Задачи и методы лечения
Лечение подошвенного апоневроза должно быть комплексным и подбираться с учетом причины, вызвавшей недуг.

Во время проведения курса оздоровительных мероприятий не разрешается бегать и нагружать ступню. В период лечения и после него пациенту назначают ношение ортопедической обуви или стелек.
Прием медикаментов сочетают с физиотерапией и сеансами массирования. В случаях, когда причиной апоневроза стало ожирение, пациенту подбирают диету, которая поможет снизить вес и уменьшить нагрузку на суставы и связочный аппарат стопы.
При подошвенном заболевании назначаются следующие медикаменты:
- Для снижения воспалительного процесса и болевых ощущений врач подбирает нестероидные противовоспалительные средства, которые можно применять как местно, так и внутрь в любой форме. Лекарства назначаются с осторожностью людям, имеющим проблемы с ЖКТ или свертываемостью крови.
Нельзя самостоятельно отменять курс лечения или увеличивать дозировку без консультации со специалистом.
- Если НПВС не приносят должного эффекта, то назначают глюкокортикостероиды кратким курсом.
- Отек стопы снижают с помощью мочегонных препаратов.
В случаях запущенного апоневроза подошвенного типа или при отсутствии положительного результата после консервативных мер решается вопрос о хирургическом вмешательстве.
Операция проводится в условиях стационара под местным наркозом в несколько этапов:
- Производится надрез в области жировой подушки на подошве.
- Иссечение фасции и отделение ее от пяточной кости.
- При необходимости удаление небольшого фрагмента поражения.
- Выравнивание кости для снижения напряжения на связки.

Осложнения после оперативного вмешательства:
- долгий послеоперационный период;
- попадание инфекции в рану;
- болезненные ощущения вследствие повреждения нерва, изменение
- чувствительности стопы;
- неврома.
Методы нетрадиционной медицины подходят людям, которые имеют чувствительность к аптечным препаратам. Перед началом использования народных снадобий следует проконсультироваться со специалистом.
- Чеснок мелко нарезать или пропустить через пресс, поместить на ткань и приложить к области поражения. При желании можно сверху уложить кусочек свежего свиного сала. Делать компресс на ночь.
- Шкурка сырого картофеля смешивается с льняными семенами и заливается стаканом теплой воды. Варить до загустения. После наносить на стопу и держать до остывания. Через полчаса смыть водой и помассировать болезненный участок.
- Для снижения воспаления при подошвенном апоневрозе рекомендовано делать ванночки из морской соли и ромашки. Все ингредиенты кладут в кастрюлю и заливают несколькими литрами воды. Доводят до кипения и держат 10 минут на огне. После остужают и выливают в таз. Опустить ноги в емкость и парить 20 минут. Курс лечения – до двух недель.
- Очистить и измельчить несколько плодов каштана, залить их спиртом или водкой и настаивать в темном месте не менее 20 дней, периодически взбалтывая и смешивая. После процедить и использовать в качестве растирки на ночь.
Средства народной медицины помогают только на начальной стадии болезни: при появлении шпоры они становятся неэффективны.

Осложнения при подошвенном апоневрозе
При попытках больного самостоятельно лечить тендиноз могут возникнуть серьезные последствия:
- хронические боли;
- распространение воспалительного процесса выше;
- поражение суставов – ревматизм, артрит, артроз;
- появление шпоры на пятке.
Профилактические мероприятия
Для предупреждения рецидива апоневроза подошвенного рекомендуется соблюдать следующие правила:
- правильное, рациональное питание, контроль за весом;
- исключение алкоголя и курения;
- перед занятиями спортом необходимо делать разминку, разогревать мышцы и суставы;
- использовать средства защиты для ног во время выполнения сложных элементов в тренировках;
- ношение удобной обуви на низком каблуке;
- в летнее время полезно ходить босиком по траве, гальке или песку;
- соблюдение техники безопасности на рабочем месте и дома;
- людям, имеющим плоскостопие, рекомендовано носить ортопедические стельки;
- при появлении болей в ступне следует обратиться к врачу.
Терапия подошвенного апоневроза – процесс долгий. В запущенной стадии он может продлиться до полугода. При обнаружении неприятных симптомов стоит обратиться к специалисту и пройти необходимые обследования.
Подошвенный апоневроз – это заболевание нижних конечностей, проявляющееся болевыми ощущениями в области пятки. Нога постоянно находится в движении, весь центр тяжести приходится на пяточную часть. В результате формируется бугристый нарост, вызывающий воспаление, мешает привычной жизни больного, принося дискомфорт.

Что такое и особенности заболевания
Плантарный апоневроз стопы — серьезный воспалительный процесс, связанный с дистрофическими изменениями подошвенной фасции. Фасция является соединением от бугра пятки до головки плюсневых костей. Два элемента обеспечивают поддержку продольного свода нижней конечности.
Пяточный апоневроз проявляется в виде следующих особенностей:
- Боль с нарастающим характером.
- При ходьбе вся нагрузка приходится на стопу, вследствие образуется пяточная шпора.
Воспаление подошвенного апоневроза нижней части стопы наблюдается при условии растяжения суставно-связочного аппарата. Возникает, когда человек неправильно ходит, выворачивая ступню вовнутрь.

Причины и симптомы воспаления
Выделяют ряд причин, по которым может воспаляться ступня:
- Обувь на высоком каблуке, шпильке или подъеме.
- Усиленные занятия спортивным бегом.
- Лишний вес.
- Возраст более 40 лет.
- Интенсивная спортивная активность.
- Профессиональная деятельность, связанная с длительным нахождением на ногах.
- Тонкая подошва на ботинках.
В группе риска по возникновению апоневрозита находятся женщины по причине длительной носки высоких каблуков и занятий аэробикой, танцами. Данная патология у мужчин диагностируется как профессиональное заболевание или от чрезмерных физических тренировок.
Главный симптом – болевые спазмы в пяточной области, доставляющие неудобство при передвижении. Ощущения нарастают в утренние часы, пока больной не расходился, при подъеме по лестнице, активном движении. При запущенном течении болезни формируется нарост на кости, деформирующий ткани стопы. В результате становится заметной хромота с ограничением подвижности конечности. Апоневротическое повреждение – причина, завершения спортсменами карьеры.
Особенности лигаментоза апоневроза
Лигаментоз подошвенного апоневроза является осложнением после развития шпоры на пятке. Явление появляется у профессиональных спортсменов после травмирования связок, прогрессирующего остеоартроза, изнашивания организма, застарелого лигаментита.
Болезнь относится в ряду ортопедических недугов хронического характера. Лигаментит проявляется разрастанием хрящевой волокнистой ткани с последующим откладыванием кальциевых соединений. Результатом данного процесса является окостенение тканей с поражением связок колена.

Имеет симптом, выражающийся в виде сильного болевого спазма в пораженном участке. Вспомогательный признак – появление отечности в мягких тканях суставно-связочного аппарата.
Тендиноз подошвенного апоневроза – процесс, при котором сухожилие деформируется в месте соединения с костью, наблюдается спазм. Тендиноз связок появляется по причине повышенной физической активности, приводящей к возникновению повреждений. Вследствие микроскопических травм снижается эластичность и упругость структуры сухожилия.
Тендинит вызван следующими обстоятельствами:
- Аутоиммунные заболевания.
- Недостаток или избыток кальция.
- Сильная травмированность.
- Возрастные изменения.
- Патологии опорно-двигательного аппарата.
- Аллергические реакции.
К особенностям тендинита относятся проявления: болевые спазмы, чувствительная пальпация, треск во время движения, отечность, покраснение, повышенная температура тела.
Методы лечения
Диагностика подошвенного апоневроза включает проведение рентгенологического исследования. На снимке видно увеличение апоневроза в размерах. По результатам анализа доктора назначает соответствующую лечебную терапию.
Курс лечения составляет примерно пару месяцев. Вылечить увеличенный апоневротического соединения на ранних этапах развития можно с помощью средств: физиотерапевтические сеансы, массаж. При запущенном течении заболевания используются внутримышечные инъекции.
К традиционным методам лечения относят прием лекарственных препаратов, физиотерапии, массажа и пр.
Для снятия болевого синдрома принимают противовоспалительный препарат нестероидного состава (Ибупрофен, Напроксен). Ибупрофен употребляют внутрь взрослому 3 таблетки трижды в сутки. С осторожностью принимать в период беременности, лактации. При заболеваниях кровеносной системы, желудочно-кишечного тракта, печени. Допустимая среднесуточная доза составляет 12 таблеток. Напроксен принимается в дозировке, указанной в инструкции. Максимальное количество в сутки – 1,75 гр. Перед использованием учитывать противопоказания: личную непереносимость, язвенную болезнь, гастриты, колиты, недостаточность печени и почек, беременность, лактация, возраст ребенка до одного года.
В качестве внутримышечных уколов используют препарат-кортикостероид — Преднизолон — противоаллергическое, противовоспалительное средство с быстро всасывающим эффектом. Дозировка зависит от течения опорно-двигательного заболевания и устанавливается доктором. Имеются предостережения в применении Преднизолона. Медикамент можно приобрести в аптеке.

Сеансы физиотерапии представлены в виде ультразвука, согревающих процедур, лазерной терапии. Шпоры на пятке лечатся с помощью ударно-волнового способа.
Массажная методика способствует улучшению кровообращения, поврежденные клетки регенерируются, апоневроз уменьшается.
Восстановить подвижность стопы, пальцев поможет остеопатия – мануальная терапия с основами биомеханики. Производится путем использования специальных техник разминания и растяжки на поврежденные области.
Обязательно на время прохождения комплексной терапии рекомендуется носить специальные ортопедические ботинки или стельки.
Можно убрать воспаление связок с помощью рецептов народной медицины.
Полезный народный метод – накладывание компресса на основе лечебных смесей. Поможет справиться с воспалением чесночная кашица. Для приготовления берут пару зубчиков чеснока, давят его через пресс. Полученную кашку прикладывают к пораженному участку, на верхнюю часть укладывают небольшой кусочек сала. Стопа обматывается полиэтиленовой пленкой и надевается теплый шерстяной носок. Компресс делают перед сном, утром снимают. Процедуру проводят до тех пор, пока нарост не рассосется.
Избавиться от болезненного нароста можно при помощи льняного семени и картофельных очисток. Компоненты берут в равных количествах, заливают 250 мл воды, доводят до густого состояния. Смесь остужают, наносят на подошвенную сторону, укутав в полиэтиленовую пленку на 30 минут. После остатки смывают, легкими массажными движениями растирают конечность.
Если данные способы устранения разрастания малоэффективны, прибегают к оперативному вмешательству.
Избавиться от синдрома щелкающего пальца можно проведя инъекцию с дипроспаном. Укол делается в то место, где не повредится сухожильная связка. Процедура быстрая и безопасная. При стенозирующем лигаментите проводится хирургическое рассечение кольцевидного соединения, удерживающего сгибатели пальцев.
Прогноз и профилактика появления
При правильном и своевременном лечении нижняя часть стопы перестает болеть, образовавшиеся наросты исчезают. Серьезным осложнением является хронический спазм, ревматоидные артриты суставов колена и бедра.
Для предотвращения возникновения апоневроза есть несколько рекомендаций:
- Следить, чтобы кожа на стопах не грубела.
- Регулярно массажировать ступни со втиранием специальных средств по уходу за ногами.
- Давать отдых ногам от неудобной обуви на высокой платформе или каблуке.
Как только появилась неудобство в пяточной части, следует в срочном порядке обратиться к врачу, во избежание осложнений.
Подошвенным апоневрозом часто называют патологию фасциит, которая представляет собой воспаление одноименной области. Воспалительный процесс развивается в результате гипертонуса икроножной мышцы, избыточного веса, занятий активными видами спорта. Больше других недугу подвержены люди, которые много времени проводят на ногах.
Среди проявлений патологии отмечают резкую боль в области пятки, которая уменьшается в течение дня, покраснение и отечность. Пациент начинает хромать из-за интенсивности болезненных ощущений. Если своевременно не начать лечение, может развиться шпора пятки. Для устранения заболевания назначают противовоспалительные средства, физиотерапию, массаж, а также устранение факторов, которые могли способствовать развитию болезни. Также применяются компрессы и лечебные ванночки для ног. Для профилактики подошвенного апоневроза необходимо грамотно распределять нагрузку на ноги, при сильной усталости делать ванночки, обеспечивать должный уход.
Что это за заболевание
Подошвенный апоневроз – это утолщение соединительных тканей подошвенной фасции, которая связывает пяточную кость и пальцы ноги, вследствие чего осуществляется поддержание продольного свода стопы. Под подошвенным апоневрозом понимают такое патологическое состояние человека, при котором происходит воспалительный процесс подошвенного апоневроза, а само заболевание в медицине именуется подошвенный фасциит.
Причины и факторы риска
Подошвенный апоневроз возникает из-за растяжения связок, которые играют роль в поддержании свода стопы. Растяжения могут образоваться в результате:
- использования некомфортной обуви, обуви на высоком каблуке,
- избыточной массы тела,
- высокого свода стопы,
- бега и ходьбы на дальние дистанции,
- гипертонуса икроножной мышцы,
- занятий некоторыми видами спорта (аэробика, танцы).
В зону риска входят люди среднего и пожилого возраста, преподаватели в школах и ВУЗах, парикмахеры, продавцы, вынужденные по долгу службы проводить большую часть времени на ногах. У мужчин тендиноз (воспаление) подошвенного апоневроза встречается крайне редко.
Симптомы и диагностика
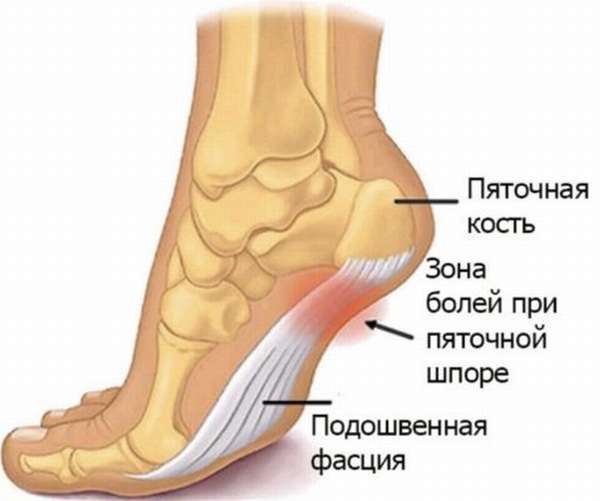
Знание признаков подошвенного апоневроза поможет своевременно обратиться к специалисту и начать лечение.
Первым симптомом патологии будет появление сильной и резкой боли в пятке, особенно в утреннее время. Больное место краснеет, немного отекает. При надавливании на стопу болевые ощущения усиливаются. В течение дня болевые ощущения могут спадать при условии полного покоя стопы, однако это не свидетельствует об устранении проблемы.
Ходьба становится невыносимой, у больного появляется хромота, после короткого отдыха боль утихает. В ряде случаев несвоевременная диагностика и позднее лечение приводят к более серьезным осложнениям подошвенного апоневроза – развитию пяточной шпоры, то есть образованию нароста на кости, состоящего из солей кальция.
Врач диагностирует воспаление подошвенного апоневроза, исходя из жалоб пациента, для полной ясности назначает рентген стопы, а также ультразвуковое исследование мягких тканей стопы. В отдельных случаях назначается компьютерная и магнито-резонансная томография, позволяющие определить скопление жидкости возле апоневроза. Окончательный диагноз оглашается после результатов всех проведенных исследований.
Лечение
Воспаление подошвенного апоневроза требует незамедлительного лечения. Исход лечения будет зависеть от степени осложнения болезни, сам процесс лечения может затянуться на несколько месяцев.
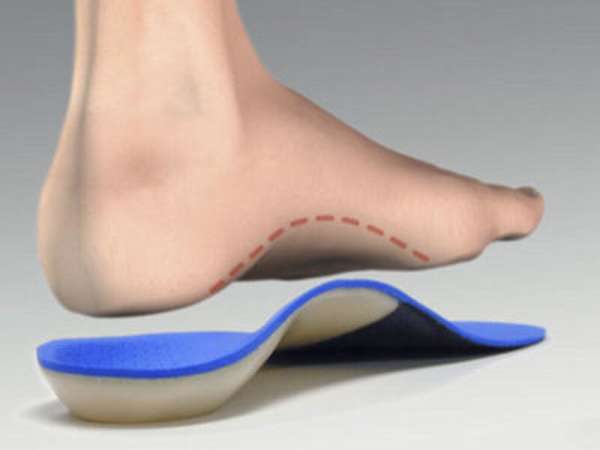
Только врач определяет, чем и как можно вылечить подошвенный апоневроз при традиционном лечении. Самолечение недопустимо. Консервативные методы лечения подразумевают:
- назначение противовоспалительных препаратов (кортикостероиды, нестероидные препараты),
- физиотерапию,
- массаж для улучшения кровообращения в стопе,
- ношение специальной ортопедической обуви,
- борьбу с лишним весом, если именно он влияет на развитие заболевания,
- иные методы уменьшения нагрузки на ногу (подбор комфортной обуви на плоской подошве и т.п.).
В запущенных случаях, когда традиционное лечение оказывается неэффективным, заболевание длится более полугода, пациент испытывает сложности при физической активности, требуется хирургическое вмешательство.

В ходе операции рассекается подошвенная фасция и отделяется от пяточной кости для снятия ее напряженности. При необходимости врач осуществляет удаление участка пораженных тканей, затем выравнивает костную поверхность для меньшего напряжения фасции. Операция проводится с применением местной анестезии.
Также среди методов лечения пяточной шпоры при плантарном фасциите пользуются популярностью народные средства, направленные, как правило, на обезболивающий и противовоспалительный эффект в области пятки.
Важно перед началом лечения народными средствами посоветоваться со своим лечащим врачом, чтобы использование разных методов дополняло друг друга, а не противоречило.

Рецепты средств народной медицины:
- Компресс на область пятки из измельченной черной редьки. Редьку натирают на терке, прикладывают на больное место, сверху обматывают целлофановым пакетом, затем надевают теплый носок. Компресс лучше всего оставить на ночь. Лечебный эффект достигается за счет большого количества содержащихся в редьке эфирных масел, которые увеличивают кровоснабжение в пяточной области. Для снятия острой боли достаточно будет 5 процедур.
- Компресс из тертого сырого картофеля. Картофель также натирается на терке, накладывается на область пятки, обматывается полиэтиленовой пленкой или пакетом, сверху надевается теплый носок. Сок сырого картофеля обладает выраженным противовоспалительным и противоотечным действием на кожу. Процедуру также делают на ночь, обычно достаточным является курс из 7 процедур.
- Компресс из капустных листьев и меда. Свежие капустные листья обмазываются медом, затем прикладываются к пяточной области. Стопу обматывают полиэтиленовой пленкой, сверху надевают теплый носок. Компресс делают на ночь, продолжительность курса – 8 компрессов.
- Ножные ванночки с применением морской или поваренной соли. В сильно горячей воде (чтобы терпела нога) разводят соль из расчета 3 чайные ложки на литр воды. Длительность одной процедуры – не более 20 минут, пока не остынет вода. Затем на ногу следует надеть носок.
- Ножные йодные ванночки. В 3 литрах горячей воды растворяют 4 столовые ложки йода, опускают ноги на 20 минут. После принятия ванночки ноги вытирают насухо и наносят йодную сетку, надевают теплые носки. Йод, проникая внутрь кожи, способен останавливать воспалительный процесс.
- Растирания травяными настойками. Для приготовления настойки используются листья подорожника, корни лопуха, чистотел, трава девясила, трава мокрицы. Травки используются по отдельности. Любая измельченная трава помещается в полулитровую емкость и заполняется примерно наполовину. Заливается сорокоградусной водкой и настаивается в течение недели. После этого полученное средство следует процедить и использовать для растирания.
Осложнения и профилактика
К сожалению, больной часто игнорирует болевые ощущения в области пятки, не обращается своевременно за медицинской помощью. В этом кроется существенная опасность, так как несвоевременное лечение воспаления приводит к ряду осложнений. Прежде всего, это сильный болевой синдром, переходящий в хроническое состояние. Появляется пяточная шпора. Воспаление может подниматься вверх по конечности, поражаются колени, бедра и даже спина.
Чтобы предотвратить развитие подобной патологии, важно принять меры профилактики. Профилактика заболевания будет заключаться в устранении постоянной нагрузки на ноги, при первой же возможности следует обеспечить нижним конечностям отдых. После тяжелых нагрузок или спортивной тренировки имеет смысл сделать теплые ванночки для ног, сделать небольшой массаж пятки, втереть в кожу специальный согревающий крем.
Здравствуйте, уже полгода мучаюсь с проблемой в названии и болями особенно с утра в ахилле. Стоит начать с того, что мой вес где-то год назад был 230кг, сейчас 190кг. Но я такой с детства, да и при весе 187кг, когда я проходил военкомат таких проблем не было. Обызвествление крепления ахиллова сухожилия я так понял.
Началось всё с того, что я пошел в спортзал и стал часто туда ходить. Сразу скажу, что в спортзале никак это место не нагружаю и болит исключительно от стоять на ногах либо ходить. Раньше эти боли давали о себе знать после похода в магазин и проходили за 2-3 дня полностью. Сейчас, так как я хожу в спортзал 2-3 раза в неделю, то ноги не успевают восстановится и продолжают болеть и боль накапливается. Конечно же я ходил к врачам, даже трем разным. Первые два сказали мазать мазями и желчью. Третий, слава богу, назначил рентген и последующую физиотерапию в виде облучения волнами. К сожалению забыл название. Физиотерапию я эту прошел, она не помогла, возможно улучшила на 10%, но не более. Мази соотвественно тоже просто обезболивают слегка.
Невозможность ежедневной продолжительной ходьбы достаточно сильно мешает моему похудению в целом, да и в жизни.
Причем самая большая боль происходит с утра, то есть я встаю и достаточно больно даже идти. Потом в течении часа она проходит до слегка ноющей. Во время самой ходьбы ничего не болит, болит на следующий день. Боль накапливается, если ходить каждый день. Проходит за 2-3 дня полностью.
Мой главный вопрос конечно, как это исправить. Я понимаю, что посыпятся вопросы в духе "худей", но это во-первых тяжело худеть без движения куда-либо в достаточно количестве, во-вторых слишком долгий процесс, да и не сказать, что это прям решение вопроса. Есть куча людей с весом 180+ у которых таких проблем нету. Да и у меня с таким весом их не было. Так что, я думаю что есть какие-то способы решения. Опять же, если решение в том, чтобы ходить-ходить-ходить и разрабатывать, я буду, мне не тяжело, просто я боюсь до конца испортить всё нагрузкой. Но врач сказал, что это не решение, возможно он не прав.
P.S. Уточняю, болит не пятка, а тянуть на себя мысок и болит сзади ноги.

![]()

Я ещё в протоколе указываю размеры шпор, чтобы примерно представлять себе масштаб песца. Хотя прямой зависимости степени клинических проявлений от размера нет. Больше интересует структура. Обычно острую боль даёт т.н. "Свежая" шпора (со слов наших хирургов, ещё ее называю растущая), короче, пока место обызвествления ещё не покрыто толстым шлемом соединительной ткани, прилежащая часть сухожилия не адаптировалась и пытается работать как раньше, от этого травмируется, воспаляется и даёт болевой синдром. Ни обувь, ни стельки, ни ортопед тут не помогут. Как многие тут рекомендовали - пить НПВС и ждать. Ну это все со слов наших хирургов, так то я рентгенолог.
Спасибо, но шпоры это же пятка снизу, нет? И обычно больно ходить. Мне не больно ходить, мне больно ногу на себя тянуть.
Шпора бывает подошвенная (обызвествление подошвенного апоневроза в месте прикрепления к пяточной кости) и задняя (обызвествление ахиллова сухожилия в месте прикрепления к пяточной кости). Первая больше реагирует на давление, хотя и в покое бывает резкая болезненность, вторая реагирует на движение, работу ахилла и в покое, также, может болеть себе.
Спасибо. Буду знать. В покое у меня ничего не болит. Болит в районе ахилла, когда тяну мысок на себя, либо если сесть "на корточки". С утра сразу после пробуждения может быть дискомфортно ходить. В течении часа всё нормально.
Но при нажатии чуть выше пятки существенная боль в определенной точке маленькой, а так же я пару раз ударялся этим местом и потом оно болит очень прилично дней 5, еле еле обувь одеваю. Не могу ногу просунуть и хромаю.
Тренер говорит, что само "привыкнет". Но не понятно стоит ли мне больше ходить, чтобы привыкло или не стоит. Не хочу сделать хуже.
Пока пропью курс НПВС. Есть ли смысл от магнитной физиотерапии? Я так понимаю они так же просто направлены на снятие воспаления.
Можно какие-то ваши контакты?
Смысл есть всегда. Раньше ещё рентгеном лечили прицельно, а теперь нельзя стало людей облучать. Люди постарше говорят - хорошо помогало. Удачи. А списаться можно и тут, в коментах
Хорошо, схожу. Я уже проходил физио радио-волновую я так понимаю. Но что-то эффекта не заметил. Сказали прийти позже на магнитную, которая якобы покруче.
Удачи вам. Однажды это проходит. Наши врачи снижать нагрузки не рекомендуют - типа легче не станет
Спасибо пока пропью НПВП посмотрим.
Сегодня так же лечат рентген-терапией. Да, эффект хороший. В вашем случае тоже можно попробовать рентген-терапию
Такие аппараты в онкологических диспансерах есть.
Пил 3 курса индометацина с перерывами, вроде прошло. Было больно идти после сна или долгого бездействия, потом расхаживались и становилось норм идти.
Болело с год, с каждым курсом индометацина (да это противовоспалительное) становилось чуть легче и в итоге через некоторое время прошло. Хз что это было, скорее всего возрастное, тоже физ нагрузки были. Но проходило месяцев 7, не быстро
И подскажите дозировку, которую пили вы в день.
Я по инструкции пил курс, 30 таблеток что ли по 2 в день, не помню, там написано в таблетках. Аллергий и побочек не заметил никаких. Перерыв где-то недели 2-3 делал, не загонялся особо. Пока год не лечил - весь год болели при чем всё сильнее и сильнее. Никакие мази не помогали вообще. Главное то что в спокойном состоянии лежа там или сидя вообще не болели, болели только при ходьбе итд.
Ну там 4 недели по 2-3 в день. Я так понимаю вы пили 1 коробку в течении месяца. Ну и месяц перерыв предположим. Я купил уже. Значит пропью коробку. Дальше по ситуации.
У вас так же болело районе Ахилла после бездействия? Правильно понимаю?
Какие перерывы между курсами? Как быстро всё возвращалось после курса? Спасибо за ответы. Думаю у вас привыкли ноги и у меня привыкнет, как мне тренер сказал.
Я добавил Всё о медицине сообщество.
Больно на себя тянуть. Пятка не болит. Болит Ахилл. Болит тянуть на себя мысок в районе ахилла.
200 к весу писдец просто полный.
Я вас не знаю и вы мне не друг. Ваше сообщение можно ограничить было последними двумя предложениями, хоть это и будет очевидным давно известным фактом. Но вы решили поумничать и пофантазировать о том, что я кого-то там обвиняю, что я считаю, что это гормоны, а так же уже сделать вывод, кто и насколько виноват.
Сходите к ортопеду. Возможно идёт неправильная нагрузка на стопу, он вам посоветует обувь и ортопедические стельки.
Узнаю про ортопеда. Но ни один врач к нему не посылал. Да и на рентгене нету же таких проблем.
Погуглите, каких только ортопедических болезней не бывает. Что нашёл навскидку про причины боли в Ахилесовом сухожилии:
Плоскостопие, косолапость относятся к недостаткам формирования стопы врожденного характера, вследствие которых пострадавший подвергается сложности при передвижении. Потому развивается не только воспаление, а просматривается устойчивая отечность ноги, ощущения болезненности при передвижении, стремительная усталость в ногах.
Если носить неверно выбранную обувь, это неблагоприятным образом отразится на состоянии стопы и способно спровоцировать развитие воспаления. Большая угроза исходит от хождения на шпильке. При ходьбе в такой обуви ахиллово сухожилие медленно становится короче, поскольку ему не требуется вытягиваться для передвижения на ровной подошве. Проблема может затянуться так, что когда девушка переходит на кроссовки, возникает дискомфорт в передвижении. Это и ведет к формированию воспаления.
Врожденного нету, ну и шпильки я тоже не ношу. Я конечно спрошу потом, у хирурга. Но думаю где-то бы такое всплыло. В конце концов зайду в ортопедический салон, там бесплатно делают. У меня у девушки приличное плоскостопие, я как бы многое об этом знаю.
Погуглила - куча информации. Читайте, изучайте - и к ортопеду для точного диагноза!
От него будет зависеть лечение.
Добрый день. На рентгене поставили такой же диагноз + пяточная шпора. В итоге к ортопеду не посылали (сходила сама и ничего он толком не сказал. спрашивала про стельки - сказал, что стельки не выход, по сути потерянные 2 часа времени) Хирург сказал мазать кетаролом и пить немесил + артрофоон. Все. Вам можно еще физиотерапию (она сразу не помогает, но позднее эффект все же есть), мне она просто противопоказана в виду онкологии. Так же были проблемы другого характера с ногами и послали к невропатологу, который выписал уколы сустагард, на фоне данных уколов прошли резкие боли в ахилле. Проконсультируйтесь с врачом по поводу этого.
Это ортопедическая проблема, а не хирургическая.
(Стельки в любом случае нужны, стопа будет фиксироваться, и наверняка у вас, как минимум, плоскостопие. Но стельки тоже разные, поэтому нужен точный диагноз).
Надо больше извести!
Прошу прощения, но причем тут потянутая связка? Я не потянул её.
И? Что вам сказали? Я пока начал пить НПВП.
Я немогу понять, как можно было себя запустить до 200 кг. Хорошо, что ваши ноги ещё ходят. У вас точно есть лимфостаз, это и стало причиной болей. Из-за отека страдают икроножные мышцы. Надеюсь у вас ещё не началась фибредема. Необходимо обратится к сосудистому хирургу (ангиохирург, флеболог или лимфолог). К сожалению запущенная болезнь практически не поддаётся лечению. Удачи вам, выздоравливайте.
Ну пенять на других с таким же весом вообще не вариант, у всех организмы разные. Сдать анализы общие хотя бы, искать хирурга/ортопеда, тренера, который составит упражнения так, чтоб не задействовать эту область.
Ну раньше, и? Сегодня человек здоров, а завтра бац и инфаркт или еще какая напасть. Уровень кальция сдавали?
Кажется эндокринолог скоро назначил уровень кальция. А так вроде не сдавал и ни один врач не рекомендовал.
Гепатит у кошек
Кто сталкивался с гепатитом у кошек?
Не знаете, можно ли держать больную кошку вместе со здоровой?
Ветеринар нам очень расплывчато ответил, вроде можно, но не стоит..
Заранее благодарю!
![]()
Вот и я заболела. Но это не повод лечить. (ответ на пост: "Чем-то заболела")
Вроде тоже все симптомы на лицо. Слабость дикая, сонливость, кашляю, без ингалятора дышать тяжело. Пока не прокашляюсь все свистит. Потом какое то время тишина, без хрипов. Кроме высокой температуры. Не было ее. Держится 37.2-37.5. Недели полторы назад очень сильно заболел левый бок. Как будто мне ребра поломали. Сидеть-лежать больно, чихнуть кашлянуть-невозможно. Аж взвоешь. Спать хочу жутко, а не лечь никак. 2-е суток без сна. Решилась вколоть диклофенак(межреберная невралгия?). Нифига. Кеторол-ноль реакции. Плюнула, замахнула 100гр водки, может хоть усну. Нет. Больно. Вздохнуть больно. Врачей вызывать неохота - у них и так работы по самое не хочу, и не факт что ковид, высокая температура должна быть вроде как.
Но тут муж психанул, надоело ему слушать мои подвывания, вызвал скорую. Если бы не эта боль, не разрешила бы. Приехали упакованные, ковидные. Осмотр в машине. Пишут анамнез. Уточняю, что у меня хроническая обструктивная болезнь легких(ХОБЛ), бронхоэктатическая болезнь(БЭБ). Хроник короче я, с двумя операциями на легком. Сижу, за бок держусь, а у самой от боли, аж в глазах темнеет, пошевелилась называется. Соображаю с большим трудом. На всякий случай говорю, не падала, не ушибалась, не били(понимаю, что от меня выхлоп после водки) муж в жизни на меня руки не поднимал. Жесткое дыхание, единичные хрипы. Везем! Привезли. в травму. Снимок в норме(целая я, кто бы сомневался!). Врач-травматолог спрашивает, зачем тебя сюда привезли?! А я знаю? Сама в шоке. "Гуляй Вася!". Выхожу в коридор. Полумрак ночной травматологии, никого нет, врачей скорой нет, охраны нет. Тут я понимаю, что у меня и телефона нет. Сижу жду. Выполз охранник. Иии. требует покинуть помещение. Ну в общем-то я его понимаю, все правильно. Но куда я, если, извиняюсь, ни вздохнуть, ни. Прошу охранника позвонить мужу, чтобы забрал. Тот вызывает старшего смены. Он меня тоже выгонять. Я говорю, куда я среди ночи?! Позвоните мужу, он меня заберет, я с радостью удалюсь отсюда! Угрожает: "полицию вызову!" Вызывай. Мне уже все пофигу, слезы наворачиваются и от боли, и от обиды, и от безысходности. Приезжает ППС. Объясняю: скорая привезла, непонятно почему сюда и уехала, телефона нет, охрана помочь отказывается, бок болит, сама не доберусь(до дома пешком мин 40-50), спасите-помогите. Увезли в отделение недалеко от дома, вызвали мужа. Из участка он меня и забрал.
Вот так вот. Уезжала на скорой, а вернулась домой из полиции. Ковид-не ковид?! Еще спрашивала врачей нужна ли моя КТ-шка осенняя? Не знаю, может они так запарились, но слышала, что хроников увозят сразу в больничку.
Температура держится, бок болит, правда меньше, кашель никуда не делся, скорую вызывать уже не рискую. Откроются специалисты, сама к терапевту, а главное к пульмонологу потопаю. С учетом того что последние 2 года стабильно весна-осень я в больнице с пневмонией, может это она, родимая(правда смущает, что мокрота не "грязная"). Или обострение хрони. Лишь бы не с ковидом. Полтора месяца дома сидела. Всего раз 6 в магазин ходила. И с собачками погулять. Да и муж тоже. 4 мес после инфаркта (оба в категории риска, так что строго изоляцию соблюдали). И такая вот история вышла.
Обидно, что за год это уже второй случай со мной при определении диагноза. Сначала терапевт с пеной у рта(у нее 25 лет стаж) доказывала что у меня ОРВИ. И только моя настойчивость и действительно опыт пульмонолога помогли - она сразу меня отправила в больницу с двусторонней пневмонией. И вот теперь. Не смотря на явные признаки заболевания легких и уверения в отсутствии травмы, меня отправили по лесом погулять.
Читайте также:


