Костные экзостозы ахилловых сухожилий
Боли в коленях очень редко вызваны остеохондромами – доброкачественными опухолями. Потому о том, что такое экзостоз кости знают только матери детей, которые столкнулись с этой проблемой.
Одной из форм патологии являются диспластические изменения в зонах роста трубчатых костей. Старые переломы, ушибы и травмы связок тоже провоцируют развитие остеохондром.
Что такое экзостоз
Экзостозом называется доброкачественная поверхностная костная или хрящевая опухоль, напоминающая шип. Патология встречается до подросткового периода на фоне травмы, при длительном сращении переломов, которые сопровождались повреждением надкостницы.
Единичные экзостозы чаще выявляются на следующих костях:
- низ бедренной;
- верх большеберцовой;
- плечевой.
Множественные наросты располагаются билатерально на метафизах трубчатых костей, на ребрах и ключицах.
Травма стимулирует рост экзостоза (неправильное сращение перелома в области кровоизлияния, если повреждается надкостница).
Размеры нароста составляют от 1-2 до 10 и выше сантиметров.
Растет экзостоз медленно, на протяжении скелетного роста и редко проявляет себя. При множественном поражении возникают различные деформации, вызванные нарушением костного образования:
![]()
варусное положение коленей;- искривление большеберцовой кости;
- перелом головки бедренной кости;
- искривление предплечья со стороны локтя.
Быстрый рост доброкачественной опухоли должен натолкнуть на мысль о злокачественной трансформации.
На экзостозы приходится 10-15% всех костных и 36% — доброкачественных новообразований. Возникают они из необычной хрящевой эпифизарной ткани, нарастающей в зоне эндохондральной оссификации. Их отличает стеблеподобная структура.
Возникновение экзостозов характерно для людей 10-30 лет. С одинаковой частотой опухоли появляются у мужчин и женщин.
Различают единичные и множественные наросты. Они напоминают шипы, грибы, цветную капусту. Другая этиология – дисплазии зоны роста.
Болезнь часто имеет наследственный характер. На фото видно, что нарост может напоминать небольшую шишку или находиться в толщине мягкой ткани.
Образование проявляет себя твердым, неподвижным, вблизи концов длинных костей.
Симптоматика поражения связана с раздражением вышележащих тканей, которые могут наполниться воспалительным экссудатом. Внешне область будет напоминать воспаленную бурсу.
Жидкость внутри капсулы иногда принимают за кисту.
Внимание! Опухоли в области колена чаще других становятся злокачественными. Риск появления саркомы составляет 1% при единичных экзостозах и 10% при множественных.
Причины и последствия экзостоза кости
Происхождение экзостоза имеет разную природу. Опухоли могут развиваться на фоне регенерации после травматизации, хронического воспаления надкостницы, слизистых и фиброзных оболочек. Причины и последствия костно-хрящевых наростов находятся на стадии изучения.
Спровоцировать рост способно любое нарушение целостности кости:
![]()
хронические суставные патологии;- хирургические вмешательства;
- врожденные дефекты и костные деформации.
Экзостозы развиваются как побочных эффект доброкачественных опухолей, хондроматоза.
Этиология развития одиночных остеохондром в настоящее время неизвестна. Множественный остеохондроматоз имеет генетическую основу в 70% случаев наследуется. Болезнь связана с патологиями генов с EXT 1 и EXT 2.
Возможные осложнения экзостозов включают:
- разрыв сухожилий мышцы над опухолью;
- бурситы;
- патологический перелом (большинство происходят в колене — дистальный отдел бедренной и проксимальный отдел большеберцовой кости);
- остеомиелиты;
- инфаркты мышцы при остром нарушении кровоснабжения.
Наблюдается потеря чувствительности, изменение цвета кожи.
Основные симптомы экзостоза
Остеохондромы чаще всего обнаруживаются в виде безболезненной шишки возле сустава — колена или плеча. Другие симптомы связаны с расположением опухоли:
- Если остеохондромы расположены под сухожилием, это может вызвать эффект блокировки сустава при сокращении мышцы.
- При расположении вблизи нервов и кровеносных сосудов может наблюдаться онемение, покалывания, периодически нарушается кровоток и цвет конечности из-за вторичного сдавления нерва и кровеносных сосудов.
Клинические проявления экзостозов существенно отличаются. Некоторые из них являются бессимптомными, другие вызывают боль, ограничивают подвижность конечностей. Иногда наросты превращаются в опухоли и подвергаются малигнизации.
Основные признаки экзостоза:
- безболезненный нарост возле сустава;
- ограниченный диапазон движения;
- потеря пульса в артериях нижней конечности.
При появлении экзостоза в позвонках проявляются неврологические симптомы компрессии нервных корешков, в зависимости от уровня поражения.
Диагностические проявления экзостозов разнообразны:
- на рентгенограмме видны плоские, грибоподобные поражения или напоминающие стебель;
- педункулированные костно-хрящевые наросты ориентированы в проксимальном направлении (вверх).
На снимке хорошо определяются опухоли в метафизах костей. Они выглядят как разрастания ткани с пестрым рисунком. Заболевание проявляется кальцинозом, а на хрящевых пластинках выявляются участки обызвествления. Наросты кальфицикатов увеличиваются с возрастом.
Микроскопическое исследование показывает, что наросты имеют природы хрящевой ткани, но менее организованной структурно. Наблюдаются элементы оссификации (окостенения) и кальцификации хряща.
Клетки отличаются маленькими круглыми или вытянутыми ядрами. Если нарост в подростковом возрасте достигает размера 1 см, то опухоль более 3 см указывает на хондросаркому.
Лечение экзостоза
Лечение остеохондромы обычно не показано, так как в большинстве случаев состояние протекает бессимптомно.
Обезболивающее используется только при наличии боли. Однако наблюдение и регулярный мониторинг очень важны.
Называется пяточной шпорой или ретрокальканеальным экзостозом, который означает образование костного нароста на пяточной кости. В месте кальцификации находится ахиллово сухожилие, которое переходит в икроножную мышцу.
Напряжение в голени является вторичным по отношению слабости сгибателей бедра – двуглавой мышцы. Пяточный экзостоз развивается у людей с нарушениями осанки и правильной биомеханики ходьбы:
![]()
ношение высокого каблука вызывает спазм ахиллова сухожилия;- слабость ягодичных мышц провоцирует перенапряжение икроножных мышц;
- отсутствие упора на пятку и отталкивания носком приводит к натяжению подошвенной фасции;
- слабость малоберцовой и передней большеберцовой мышцы, прямой мышцы бедра – взывает перегрузку икроножных мышц.
Перечисленные факторы в совокупности влияют на места крепления мышц, где и проявляются отложения – наросты.
Для лечения экзостоза пяточной кости, помимо стелек, стероидных инъекций, нужно восстановить биомеханику шага.
Попробовать прокатать теннисным мячиком подошву, укрепить ягодичные мышцы, восстановить мышцы по передней части тела: прямую живота и прямую бедра.
Хрящевой экзотоз или хрондодистрофия — заболевание, связанное с чрезмерной пролиферацией клеток. Наросты появляются у метафизов длинных костей.
Патология чаще обнаруживается у мужчин и является наследственной. Женщины чаще выступают носителями гена, но не имеют признаков болезни.
Симптомы костно-хрящевого экзостоза связаны с дефектами роста костной ткани и расположением опухолей:
- снижение высота скелета (карликовость или короткие конечности);
- деформации костей;
- низкий рост;
- ранний остеоартроз;
- нарушение подвижности суставов;
- сдавление периферических нервов.
Экзостозная болезнь подтверждается при носительстве гена EXT1 и EXT2 в 70-90% случаев. Анализ проводится только по достижении пациентом возраста 4 лет, когда симптомы и аномалии становятся очевидными.
При болезненных повреждениях выполняют хирургическое иссечение тканей, чтобы замедлить развитие дополнительных наростов и аномалий.
Чаще всего удаляют хрящевой нарост и перихондрий – соединительную ткань вокруг хряща. Крупные деформации устраняют путем срезания экзостоза.
Внимание! Заболевание может привести к скелетным аномалиям, поражению суставов, неподвижности конечностей. Пациенты постоянно находится в зоне риска рецидива.
Экзостоз коленного сустава развивается в дистальной части бедренной кости – зоне роста. При выявлении в раннем возрасте, до 10 лет – обычно находится возле диафиза (утолщения трубчатой кости), а в подростковом возрасте перемещается к середине.
В детском возрасте наросты выявляются случайно. Иногда их можно нащупать. В силу гибкости мышц и малого роста экзостоза, влияние на функцию сустава отсутствует.
Хирурги рекомендуют активную тактику – удаление опухолей на ранней стадии. В более позднем возрасте образование может нарушать функцию прямой мышцы бедра, травмировать ее сухожилие, если располагается на передней поверхности бедренной кости.
При расположении на задней поверхности – повышается риск защемления сосудов и нервов. Ограничивается сгибание коленного сустава.
Экзостозы большеберцовой кости в области колена чаще образуются после травмы или перелома или недостаточности перихондрального кольца – из-за нарушения кровоснабжения.
Рост экзостозов поясняет теория зон роста до скелетной зрелости ребенка.
Наросты на бедренной кости чаще локализуются в нижней зоне роста и называются экзостозной дисплазией.
Чаще всего их определяют по вторичным симптомам. Наросты на бедренной кости могут выглядеть по-разному:
![]()
широкое основание и заостренный конец;- узкое основание и шаровидный хрящевой конец;
- округлый костный нарост с хрящевой шапкой.
Наросты бедренной кости – это почти 50% всех экзостозов. В редких случаях они приведут к деформации бедра – обычно подобные осложнения связаны с множественными опухолями и генетической предрасположенностью.
Справка. Чаще всего единичные экзостозы связаны с ушибами, растяжениями, микротравмами в детстве, которые никто не считает существенными.
Любые краевые экзостозы бедренной кости, выявляемые на рентгенограмме у взрослых с болями в суставе, вызваны слабостью мышц и нестабильностью. Они не относятся к типичному разрастанию хрящевой ткани в молодом возрасте.
Подходы к лечению зависят от симптомов и различных факторов, таких как возраст, объем нароста, распространенность заболевания и общее состояние здоровья.
При экзостозах которые не влияют на функцию сустава проводят только регулярное наблюдение.
При наличии симптомов используют:
- обезболивание;
- операционное вмешательство.
Осложнения, которые могут возникнуть при хирургическом вмешательстве, становятся причиной отказа от операции.
Если остеохондрома появляется в непосредственной близости от зоны роста кости, то хирургия повлияет на костный рост в будущем. Выбор метода лечения зависит от компетентности врача.
Единичный костно-хрящевой экзостоз у детей обычно не требуют хирургического вмешательства и контролируются с помощью рентгена.
Операцию предлагают, если пациент достиг скелетной зрелости и остеохондрома при наблюдении завершила рост.
Другими предпосылками для вмешательства являются:
![]()
боли при физической активности;- давление на нерв или сосуд;
- крупная хрящевая шапка;
- зрелость кости.
Множественные костно-хрящевых экзостозы редко подлежат удалению, если не вызывают симптомов. При костных деформациях резекция опухоли сопровождается реконструктивными методиками.
Физиотерапия необходима в послеоперационный период. Повлиять на экзостозы с помощью массажа и других методов невозможно.
Целью лечения является восстановление функциональной подвижности. Потому важно восстановить правильную биомеханику, тонус и силу мышц.
Возможно ли лечение экзостоза народными средствами
Поскольку лечение экзостоза без операции невозможно, то и другие методы влияния, связанные с фитотерапией, компрессами и мазями – бесполезны.
С помощью обезболивающих средств можно лишь снять дискомфорт, связанный с бурситами – осложнением доброкачественной опухоли.
Заключение
Остеохондромы относятся к доброкачественным опухолям, не всегда создающим дискомфорт. Только при большом размере, развитии болей и нарушения трофики тканей удаление экзостоза на ноге является обязательным.
В детском возрасте перед хирургическим вмешательством нужно дождаться, пока опухоль покинет пределы зоны роста. Ткани редко перерождаются в злокачественные.

Мойсов Адонис Александрович
Хирург-ортопед, врач высшей категории
Москва, ул. Дмитрия Ульянова 6, корп. 1, метро "Академическая"
Москва, ул. Арцимовича, 9 корп. 1, метро "Коньково"
Москва, ул. Берзарина 17 корп. 2, метро "Октябрьское поле"
Образование:
В 2009 году окончил Ярославскую Государственную Медицинскую Академию по специальности "лечебное дело".
С 2009 по 2011 г. проходил клиническую ординатуру по травматологии и ортопедии на базе клинической больницы скорой медицинской помощи им. Н.В. Соловьева в г. Ярославле.
С 2011 по 2012 г. работал врачом травматологом-ортопедом в больнице скорой помощи №2 г. Ростова-на-Дону.
В настоящее время работает в клинике г. Москва.
Стажировки:
2012 год – обучающий курс по Хирургии стопы, Париж (Франция). Коррекция деформаций переднего отдела стопы, миниинвазивные операции при подошвенном фасциите (пяточной шпоре).
Ноябрь 2014г. - Повышение квалификации "Применение артроскопии в травматологии и ортопедии"
Научные и практические интересы: хирургия стопы и хирургия кисти .
Остеофит пяточной кости
Остеофит (костный нарост), который появляется на задней части пяточной кости немного выше места прикрепления ахиллова сухожилия, носит название деформация Хаглунда, по имени автора, впервые описавшего данное заболевание. Болезнь Хаглунда является достаточно распространенной причиной заднепяточной боли. Клинический диагноз синдрома чаще всего путают с бурситом ахиллова сухожилия и ревматоидным артритом, так как клиническая картина довольно схожа у этих патологий. Симптомы см. ниже.
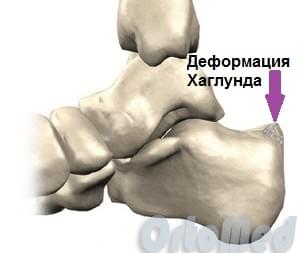
Анатомия пяточной области
Патогенез деформации Хаглунда
Во время постоянного трения ахиллова сухожилия начинается воспаление слизистой сумки. Это хроническое многомесячное воздействие передаётся заднепяточному бугру и медленно начинается образовываться патологический хрящ, изменённые, зачастую с острыми шипами. Это можно увидеть даже на рентгенограмме. Образование этого хряща происходит ввиду защитной реакции организма. Желании укрепить зону постоянного раздражения и улучшить скольжение сухожилия. Но, к сожалению, патологический хрящ на это не способен. Получается замкнутый круг.
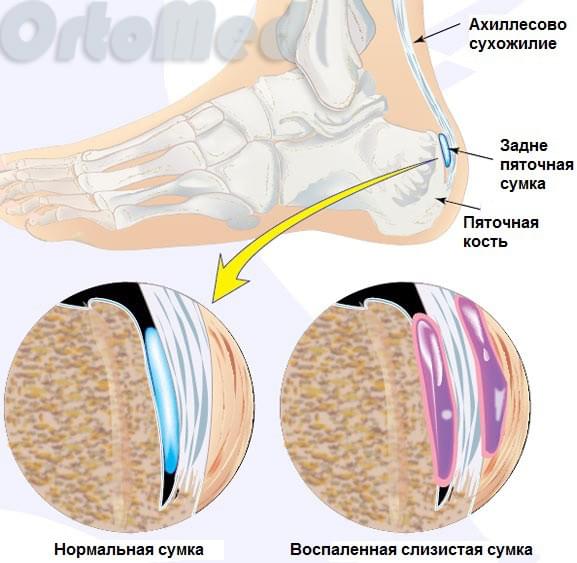
Давление на сумку и ахиллово сухожилие ещё больше увеличивается, что усиливает воспаление, боль и отек. Воспаление слизистой сумки и ахиллова сухожилия без костной деформации называется ахиллобурсит (заднепяточный бурсит). Как правило бурсит предшествует деформации Хаглунда.
Причины деформации Хаглунда
- Высокий свод стопы может способствовать деформации Хаглунда, так как у человека с высокими сводами, пяточной кости наклонена кзади и ахиллово сухожилие сильнее трется о нормальный пяточный бугор, вызывая его увеличение. В конце концов, за счет этого постоянного раздражения, сумка и сухожилие воспаляются.
- Ригидность (уменьшение эластичности) ахиллова сухожилия может также увеличивать риск деформации Хаглунда, так как оно сильнее трется о пяточный бугор. В противоположность этому, сухожилие, которое является более гибким, приводит к уменьшению давления на заднепяточную слизистую сумку.
- Плосковальгусная деформация стопы или варусное отклонение пяточной кости – меняет биомеханику движения стопы и увеличивает давление ахиллова сухожилия на пяточную кость, запуская этот патологический механизм.
Симптомы деформации Хаглунда
Сама деформация Хаглунда может протекать без болевой и воспалительной симптоматики. Отмечается лишь патологический экзостоз (шишка на пятке) на задней поверхности пятки. Деформация обычно не вызывает никаких проблем с функцией стопы. Но в большинстве случаев деформация сопровождается воспалением слизистой сумки и оболочки сухожилия, отеком. Тогда пациенты испытывают боль при ходьбе, а иногда и в покое.
Синдром может проявиться как на одной, так и на обеих стопах.
Признаки и симптомы деформации Хаглунда включают в себя:
- Заметная шишка на задней поверхности пятки;
- Боли в области, ахиллова сухожилия;
- Отек, мозоли на задней части пяточной области;
Именно боль заставляет пациента обратиться к врачу.
Диагностика деформации Хаглунда
Диагностика начинается с опроса пациента и детального физикального обследования. Обязательно нужно посмотреть на пятки сзади, чтобы убедиться, что нет варусной деформаций пятки (пятка направлена внутрь).
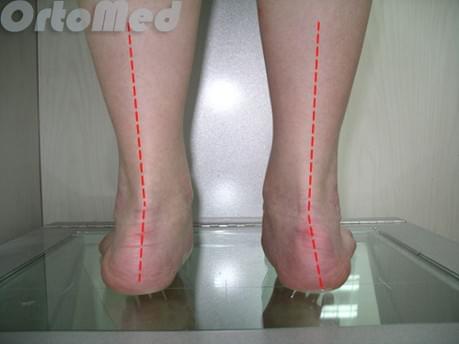
В случае варусного отклонения пяточной кости применяют определенную методику операции – корригирующую остеотомию. Стандартные методы операции не исключат возможность рецидива (повтора заболевания). Обычно диагноз очевиден без дополнительных методов диагностики. Но обязательно выполняются рентгенограммы, для исключения других причин боли в пятке.
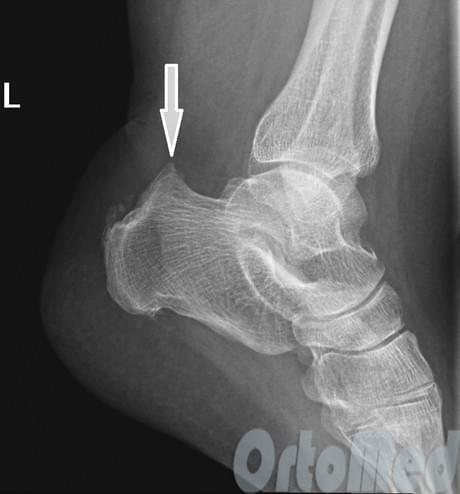
В спорных ситуациях прибегают к магнитно-резонансной томографии (МРТ), чтобы исключить похожее по симптомам заболевание ахиллотендинит. Например, после травм ахиллова сухожилия, появляется плотный рубец (в виде шишки) в месте повреждения и, как правило, он болезненный. Его можно спутать с деформацией Хаглунда, в случае, если пациент не помнит момент травмы.
Лечение деформации Хаглунда
Лечение деформации Хаглунда можно разделить на консервативное и хирургическое. В подавляющем большинстве случаев, лечение начинается с консервативных методик. Операция обычно выполняется, когда консервативное лечение безрезультатно и остается болевой синдром.
Консервативное лечение
Если болезнь Хаглунда сопровождается болевым синдромом, то первым делом необходимо снять воспаление с пораженной слизистой сумки и ахиллова сухожилия:
- В период обострения носить обувь с мягким задником либо без задника (сабо);
- Местное использование противовоспалительных обезболивающих мазей (например: долобене гель, вольтарен, траумель);
- Прием нестероидных противовоспалительных препаратов (например: кетонал, нурофен, найз);
- Физиотерапевтические методы: магнитотерапия, лазеротерапия, ударно-волновая терапия (УВТ)
- Ношение ортеза голеностопного сустава, ограничивающего движения.
Эти простые и широкодоступные методы позволят Вам вернуться к нормальной ходьбе как можно скорее.
Не рекомендуем выполнять инъекции гормональныХ противовоспалительных препаратов, в частности Дипроспана в зону воспаления, так как это многократно увеличивает риск разрыва сухожилия.
Хирургическое лечение
При неэффективности консервативных методов лечения деформации Хаглунда, выполняют оперативное лечение различными методиками, которые зависят от формы и степени деформации. Целью большинства операций является удаление костного экзостоза задней части пятки, чтобы устранить давление на слизистую сумку и ахиллово сухожилие. Воспаленные, отекшие ткани примут нормальный объем, когда давление будет устранено.
Если в клинической картине преобладает боль, отек, воспаление щаднепяточных структур, то в дополнение к резекции (спиливанию) экзостоза, удаляют слизистую сумку. Так как она будет сохранять боль даже после операции.
Удаление экзостоза (шпоры) пяточной кости. Эта операция может проводится под проводниковой или местной анестезией открытым традиционным способом через небольшой (4-5 см) разрез кнаружи от ахиллова сухожилия, либо миниинвазивно через 2 разреза по 5 мм с помощью видео эндоскопической техники.
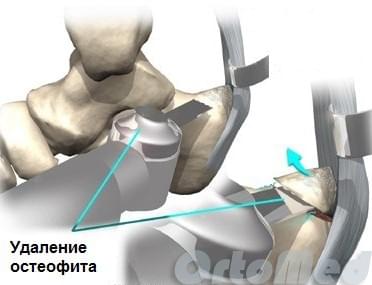
Во время операции ахиллово сухожилие инструментами отодвигается медиально (кнутри), чтобы исключить вероятность его повреждения. Далее экзостоз спиливается медицинской пилой. Острые края зачищают врезой с боковой заточкой. При необходимости иссекается слизистая сумка. Рана зашивается и накладывается стерильная повязка.
Как правило пациенты первую неделю передвигаются в ортезе, для уменьшения подвижности стопы а следовательно, отека, боли, гематомы.
Клиновидная остеотомия пяточной кости.
Данная методика оперативного лечения синдрома Хаглунда применяется, если у пациента высокий свод стопы и как следствие угол пяточной кости больше. Из это следует, что давление заднепяточного бугра на ахиллово сухожилие будет больше. Для этого хирург во время операции выпиливает клин в заднем отделе пяточной кости и фиксирует титановыми винтами, как показано на схеме. Тем самым происходит относительное уменьшение угла и бугор уже не оказывает сильного давления на сухожилие.
Корригирующая остеотомия пяточной кости.
Это третий вид операции - устранение варусного отклонения пяточной кости.
После операции
Как правило, первую неделю после операции при деформации Хугланда пациенты передвигаются самостоятельно, ограничивпя нагрузку на оперированную ногу, но иногда требуются костыли. В раннем послеоперационном периоде назначаются протиовоспалительные обезболивающие препараты, антибиотики. Проводятся перевязки до заживления раны. Физиотерапия может выполняться уже с первых суток после операции. Эти методы позволяют уменьшить отек и болевой синдром после операции. В основном назначают 10 сеансов магнитотерапии, лазеротерапии. Швы, как правило, снимают на 10 - 14 день. Иногда шов выпоняют внутрикожно рассасывающимися нитками. В таком случае ничего снимать не нужно. Полная реабилитация проходит за 4-6 недель при первом типе операции (удаление экзомтоза). При осталтных двух типаХ операции восстановление может занять 2-3 месяца. Пока срастается пяточная кость.
Профилактика деформации Хугланда
- Ношение обуви с мягким задником.
- Использование обуви с каблуком 2-4 см при высоком своде стопы.
- При плоскостопии или плосковальгусной деформации необходимо повседневное ношение индивидуальных ортопедических стелек.
Не занимайтесь самолечением!
Определиться с диагнозом и назначить правильное лечение может только врач. Если у Вас возникли вопросы, можете позвонить по телефону или задать вопрос по электронной почте.
Экзостоз — это ограниченный нарост и опухолевидное образование на кости, состоящий из настоящего костного вещества; он образует главную часть остеом. Чаще всего экзостоз развивается в подростковом возрасте, когда достаточно активно формируется скелет и растут кости.
Классификация
Экзостозы по своему строению, внешней форме, характеру развития, а также локализации на кости представляют большое разнообразие и сообразно с этим подразделяются различным образом.
По внешней форме различают:
• Остистые или гребенчатые экзостозы;
• Стебельчатые экзостозы, грибовидные или кругловатые, с узким основанием;
• Ограниченные опухоли с кругловатой, бугристой или гладкой поверхностью, основание которых переходит в подлежащую кость;
• Переходные формы к гиперостозам (особенно на черепе).
Вещество экзостоза, подобно веществу нормальной кости, бывает либо компактно или губчато, либо имеет одновременно и тот, и другой характер, причем корковый слой состоит из компактного, а центральный из губчатого вещества. Нередко ткань экзостоза оказывается сплошь очень плотной, склеротичной, похожей на слоновую кость, в других случаях она вся имеет губчатое строение, или же расширение полостей губчатого вещества ведет к образованию настоящей костномозговой полости, наполненной обычным костным мозгом. Встречаются, однако, также переходы одной формы в другую: первоначальный губчатый экзостоз может, вследствие последовательного уплотнения своего вещества, стать компактным, наподобие слоновой кости, и наоборот – из плотного экзостоза, вследствие расширения полостей, всасывания костного вещества, может получиться губчатый или медуллярный экзостоз.
Подобно тому, как нормальная кость растет путем отложения нового костного вещества, так и экзостоз всегда основан только на усилении этого нормального процесса. Как известно, при нормальном образовании костей скелета играет роль, во-первых, образование кости на месте преформированного хряща и, во-вторых, образование кости из надкостницы. В то время, как в большинстве костей скелета оба эти процесса между собой комбинируются, в покровных костях черепа происходит исключительно последний процесс. В соответствии с этим экзостоз может получаться или из преформированного хряща, или из надкостницы. К этому надо прибавить еще третий способ — окостенение межмышечной соединительной ткани, связок, сухожилий, фасций и последовательное слияние новообразованной кости с костями скелета.
Отсюда вытекают две главные формы экзостозов, которые надо отличать друг от друга, именно хрящевые экзостозы и экзостозы, происшедшие из соединительной ткани. Последние, в свою очередь, распадаются на собственно надкостничные и первоначально паростальные экзостозы.
Они развиваются исключительно из частей скелета, образующихся из хрящевого зачатка; соответственно этому они отсутствуют на покровных костях черепа, но наблюдаются на основании черепа. Кроме того они встречаются на позвоночнике, а также на ребрах, на плоских костях, на лопатке и на костях таза, преимущественно же на длинных костях конечностей. Особенно на последних можно ясно видеть отношение их к скелетному хрящу, так как они развиваются исключительно на концах эпифизов костей, и притом особенно в области промежуточного хряща. Правда, на вполне развитой кости такие экзостозы нередко встречаются в области диафиза на довольно значительном расстоянии от упомянутых мест, но это объясняется просто тем, что образование экзостозов происходит в сравнительно ранний период роста. Раз экзостоз образовался, он остается на том же месте кости, в то время как эпифиз при продолжающемся росте в длину все более и более от него удаляется. Лучше всего процесс этот можно наблюдать, если проследить рост костей в длину путем введения штифтов. В то время как расстояние этих штифтов в диафизе при продолжающемся росте в длину всегда остается одинаковым, расстояние это от конца эпифиза все более и более увеличивается.
По своей форме и величине хрящевые экзостозы могут представлять большое разнообразие, начиная от мелких кругловатых узелков и заканчивая обширными шиповатыми наростами. Между ними встречаются всевозможные промежуточные формы в виде то полушаровидных или снабженных ножкой, то бугристых, сложных, заостренных, крючкообразно искривленных, сталактитообразных наростов, длиной в несколько сантиметров. Нередко встречаются большие, бугристые опухоли, величиной с грецкий орех, куриное яйцо и больше, сидящие обычно узким основанием на кости.
Вещество хрящевых экзостозов то губчато, с компактным корковым слоем, то сплошь компактно, склеротично; у основания они большей частью переходят без резкой границы в ткань кости, из которой исходят; иногда и костномозговая полость последней продолжается непосредственно в экзостоз – обстоятельство, которое может случаях способствует развитию остеомиелита после удаления экзостозов.
Помимо локализации, эти экзостозы характеризуются, как хрящевые, наличием слоя гиалинового хряща на своем свободном конце. Толщина этого слоя может быть весьма различной; обычно она незначительна. При микроскопическом исследовании он имеет строение, аналогичное суставному хрящу, но состояние его различно в зависимости от того, продолжается ли еще рост экзостоза, или он уже закончен. Хрящевой слой в итоге может полностью исчезнуть.
Ввиду отсутствия хрящевого слоя, старые хрящевые экзостозы иногда очень трудно отличить от других образований, тем более что и первоначальная форма их может претерпевать сильные изменения.
Образование хрящевых экзостозов наблюдается преимущественно в юном возрасте, т. е. в периоде роста костей. В некоторых случаях они существовали уже при рождении; обычно более сильное развитие экзостозов происходит в период половой зрелости.
Склонность к образованию костной ткани наблюдается, однако, еще в другом периоде жизни, а именно в старческом возрасте. Как известно, деформирующий артрит, старческие изменения костей, характеризуются разрастанием суставного хряща, ведущим к образованию самых разнообразных наростов по краям суставных хрящей; эти хрящевые разращения также окостеневают и таким образом не отличаются от обычных хрящевых экзостозов, хотя и принято их разделять.
Хрящевые экзостозы встречаются на скелете одиночно или в незначительном числе. В этом случае замечательно симметричное их образование, например на верхних эпифизах обеих больших берцовых костей. Встречаются однако нередко случаи очень многочисленных экзостозов у одного и того же субъекта.
На черепных костях в этих случаях чаще не наблюдается экзостозов, но иногда встречаются также экзостозы на основании черепа, особенно на месте соединения клиновидной кости с затылочной. Встречающиеся здесь разрастания, оказываются, правда, не хрящевыми, а разрастаниями верхнего конца хорды, однако при этом одновременно наблюдаются маленькие хрящевые и костные разращения. Прочие кости скелета, наоборот, оказываются почти все усаженными большим или меньшим числом экзостозов, которые образуют опухоли кругловатой, шиповатой или бугристой формы и уже на вид могут обусловливать значительное обезображивание тела. Отдельные экзостозы, благодаря своей величине и вызываемым вследствие этого расстройствам, могут давать повод к оперативному вмешательству. Большей частью и эти экзостозы довольно симметрично распределены по скелету, главным образом на костях конечностей, где они, как это обычно бывает, расположены вблизи суставных концов. На позвонках они образуют многочисленные мелкие возвышения у основания остистых отростков и по краям тела позвонков; на ребрах они часто встречаются в большом количестве, обычно вблизи хрящей, выдаваясь как кнутри, так и наружу; на реберных хрящах тоже часто находятся небольшие хрящевые разращения. На лопатках экзостозы расположены вокруг суставной ямки или сидят на свободном их крае; точно так же они наблюдаются на ключице, грудине и тазовых костях. Кости запястья и плюсны, пястья и предплюсны, даже фаланги иногда покрыты многочисленными наростами.
Некоторые хрящевые экзостозы отличаются присутствием в них синовиальной полости, в которую они вдаются своим покрытым хрящом концом, как эпифиз в сустав.
Сходство с суставом оказывается еще больше, благодаря присутствию настоящих синовиальных ворсинок, исходящих из внутренней поверхности мешка. В целом ряде случаев встречаются даже многочисленные рисовые тела и более крупные свободные тела, представлявшие полную аналогию со свободными телами суставов. Такие синовиальные полости встречаются как в одиночных, так иногда и во множественных экзостозах, и они развиваются наподобие слизистых сумок на тех местах, где мягкие части отличаются особой смещаемостью над экзостозами, как, например, под мышцами бедра, в то время как остальные экзостозы окружены рыхлой клетчаткой. Полости могут сильно увеличиваться в объеме, так что находящийся на дне их экзостоз совершенно не виден и становится заметным только после удаления синовиальноподобной жидкости. Иногда наблюдаются также сообщение полостей с суставами, например с коленным суставом.
Причины развития хрящевых экзостозов
Хрящевые экзостозы, за немногими исключениями, должны быть объяснены разрастанием хрящевых частей скелета; но при этом разрастание не должно касаться непременно самого хрящевого эпифиза или промежуточного хряща, а оно может происходить и из остатков хряща, сохранившихся в кости.
Развитие экзостозов можно представить себе таким образом, что части хряща на периферии кости разрастаются в неправильном направлении, причем окостенение, в отличие от нормальных эпифизов и апофизов, происходит без образования центрального костного ядра, а в прямой связи с костью.
Здесь, прежде всего, надо различать экзостозы, происходящие из надкостницы, и экзостозы, развивающиеся из соединительной ткани независимо от надкостницы, т. е. периостальные и паростальные экзостозы. Последние стоят на переходной границе к гетеропластическим остеомам, в то время как первые составляют переход к гиперостозам.
Уже при нормальных условиях костные выступы, гребни и валики образуются на местах наиболее сильной мышечной тяги. Некоторые экзостозы представляют не что иное, как такие ненормально большие костные выступы. Граница между периостальной и паростальной продукцией кости при этом может быть совершенно стушевана. Резкое отграничение возможно только тогда, когда новообразование еще покрыто надкостницей, как, например, на черепных костях.
Нехрящевые экзостозы бывают одиночными или множественными. По своей форме они представляют большое разнообразие; в то время как одни экзостозы, чисто периостальные, например, на черепе, представляют простые кругловатые, плоские или полушаровидные утолщения или бугристые, состоящие из отдельных узлов разрастания, другие, особенно паростальные экзостозы, представляют или острые шипы, либо гребневидные, или, наконец, совершенно неправильно зазубренные выступы, которые, в общем, сохраняют еще форму первоначальных частей и часто непосредственно продолжаются в связки, апоневрозы, сухожилия и мышцы.
Вещество их компактно или губчато; наиболее плотные, напоминающие слоновую кость, экзостозы, развивающиеся преимущественно на черепных костях, образуются надкостницей.
Причины развития нехрящевых экзостозов
При образовании многих периостальных и паростальных костных разращений большую роль играют хронические воспалительные процессы. Избыточное образование кости, как известно, составляет обычное явление при хронических воспалительных заболеваниях костей. Обычно оно ведет к более или менее диффузному утолщению (периостоз, гиперостоз) кости в окружности воспалительного очага, например остеомиелитического абсцесса. С прекращением воспаления утолщение нередко подвергается рассасыванию, но оно может и оставаться и дать, следовательно, экзостоз или гиперостоз. Одним из наиболее ярких примеров этого рода служит щитовидный гиперостоз или экзостоз большой берцовой и малой берцовой кости при хронической язве голени и диффузный гиперостоз костей голени с многочисленными острыми шипами при слоновости.
Лучший пример этого рода дает избыточная костная мозоль при переломах, особенно сложных, причем сначала происходит образование первоначально мягкой, отчасти хрящевой, отчасти остеоидной ткани из надкостницы и окружающей соединительной ткани, благодаря окостенению которой получаются направленные во все стороны плотные костные выступы.
Большое значение для образования этих экзостозов имеют поэтому травматические причины, причем в результате их могут получиться как периостальные, так и паростальные экзостозы.
Симптомы и диагностика
Основные симптомы экзостоза включают:
• ощутимое утолщение кости;
• боль при нагрузке на больную конечность;
• боль в костях, особенно во время движения;
• боль из-за давления экзостоза на соседние нервы.
Подтверждением диагноза экзостоза является рентген, хотя небольшие изменения могут быть не видны на нем. В случае неизвестного роста кости, есть подозрение на злокачественное новообразование, поэтому лучшим тестом здесь является биопсия, которая определит, является ли собранная ткань злокачественным поражением.
Лечение
Если рост экзостоза не является результатом рака, он не вызывает боли и дискомфорта и не вызывает отека – его не нужно удалять. У детей, у которых процесс роста не закончился, экзостоз также не удаляется, потому что он иногда исчезает сам по себе.
Хирургическое вмешательство рекомендуется, если имеется дело с опухолью кости, которая быстро растет, вызывает боль и доставляет физические неудобства, а также может повредить кость, другие мягкие ткани или нервы. Операция проводится под общим или местным наркозом и направлена на разглаживание костной ткани. Пациент восстанавливается через две недели.
Исходы экзостозов
Экзостозы, раз образовавшись, представляют собой обычно довольно стойкие образования. Часто, однако, они с течением времени еще более значительно увеличиваются в размерах. В некоторых (немногих) случаях наблюдается самопроизвольное исчезновение экзостозов в юном возрасте. Иногда происходит (особенно при так называемых экзостозах, например лобных полостей) самопроизвольное их отделение с некрозом. В других случаях экзостозы отламываются, даже повторно, но затем снова сами собой прирастают.
Читайте также:







