Костно воздушный разрыв на аудиограмме
Для практики важно, что при отосклерозе в подавляющем большинстве случаев бывает один из двух видов аудиограмм: 1) типичный для поражения звукопроводимости и 2) смешанный вид — комбинированное поражение звукопроводимости и звуковосприятия. При первом виде имеется понижение восприятия всех тонов через воздух при сохранении их восприятия через кость почти в норме. При втором виде понижается также восприятие высоких звуков через кость. Эти оба вида являются обычно стадиями развития отосклероза, причем первый вид часто переходит во второй. Однако такой переход не является обязательным.
В течении отосклероза имеется большое многообразие в отношении как быстроты прогрессирования тугоухости, так и конечного исхода. Однако в отношении характера понижения слуха в начальной стадии нужно считать почти постоянным значительное понижение восприятия всех звуков через воздух и весьма резкое понижение на низкие звуки.
Следует иметь в виду, что иногда при отосклерозе обе аудиограммы (костная и воздушная) имеют круто нисходящий характер, приближающийся к типичным аудиограммам при кохлеарном неврите. Если имеется большой разрыв между воздушной и костной проводимостью хотя бы на низкие тоны, то диагноз отосклероза не вызывает сомнения. Если же этого нет, то дифференциальная диагностика с кохлеарным невритом по аудиограмме представляет значительные трудности. На помощь приходят анамнез, отоскопия, которые, как известно, имеют большое значение для диагностики. В частности, нужно иметь в виду следующие признаки отосклероза: сухость кожи наружного слухового прохода, уменьшение или отсутствие секреции серы, атрофия мягких тканей наружного слухового прохода.
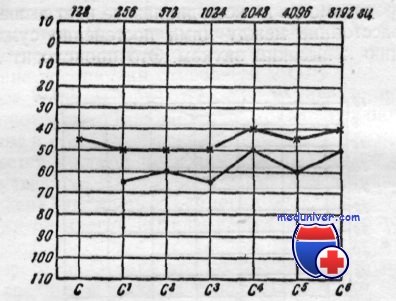
Аудиограмма при отосклерозе
Частым субъективным симптомом отосклероза является шум в ушах. Обычно он стойкий и нередко является очень тягостным для больного. По своему характеру шум чаще напоминает низкий шум волчка, однако встречаются высокие, свистящие звуки. Между степенью понижения слуха и выраженностью ушного шума связи нет.
Своеобразным симптомом отосклероза является паракузис Виллизия — лучший слух в шумной обстановке. Кауторн отмечает паракузис у 1560 (из 2000) больных; у 35 больных он наблюдался раньше, но затем исчез, отсутствовал у 307 больных. По Нагеру, паракузис встречается реже, примерно в 20%. У некоторых больных наблюдается дип-лакузис — раздвоение воспринимаемого звука.
При типичном для отосклероза резком понижении восприятия низких звуков больные плохо слышат или не слышат разговорную речь при низком голосе (бас, баритон), в то же время они хорошо различают речь при высоком голосе (тенор, сопрано). Больные слышат голос ребенка и не слышат низкого мужского голоса. Характерно плохое восприятие тикания часов через воздух, даже на близком расстоянии, и лучшее восприятие этого звука через кость.
Вестибулярные нарушения нередки при отосклерозе (20—25%) и усложняют его диагностику. Они проявляются в виде головокружения и иногда расстройств равновесия. Эти симптомы появляются вследствие раздражения вестибулярного рецептора при распространении отосклеротического процесса на полукружные каналы; головокружение может возникнуть и при распространении процесса на внутренний слуховой проход.
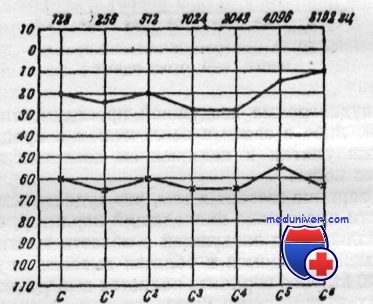
Аудиограмма при отосклерозе
Отосклероз поражает женщин гораздо чаще, чем мужчин: по данным Нагера, Бецольда — в 8 раз, по Кауторну же — только в 3 раза (из 2000 больных женщин было 67,5%, мужчин — 32,5%).
Отосклероз является заболеванием преимущественно лиц молодого возраста. Показательны, например, данные Кауторна, касающиеся возраста больных в начале заболевания: 0—Шлет — 37 человек, 11—20 лет — 545, 21—30 лет, — 806, 31—40 лет — 431, 41—50 лет — 58, 51—60 лет — 19, старше 60 лет — 3 человека. У 101 больного возраст не был указан. Таким образом, начало заболевания в возрасте до 30 лет отмечено у 70% больных.
Отосклероз у подавляющего большинства больных бывает двусторонним. Так, по данным Кауторна, односторонняя тугоухость была отмечена лишь у 71 больного (из 2000). Разница в слухе на оба уха более чем в 20 дб имелась у 165 больных, тугоухость в равной степени была выражена в обоих ушах у 1747 больных. Среди больных Нагера (1176 человек) одностороннее поражение было лишь у 10%.
При отосклерозе иногда встречаются и другие признаки — голубые склеры, ломкость костей, которые дают основание предположить системный характер заболевания. Весьма часто при отосклерозе имеются и некоторые характерологические черты, находящие отражение во внешнем облике больного, во внутренней сосредоточенности, в скорбном выражении лица, в известной привлекательности. Эти черты не могут быть полностью объяснены нарушением слуха, так как при глухоте другой этиологии они мало или совсем незаметны.
Течение отосклероза прогрессирующее. В большинстве случаев он развивается медленно и может остановиться в своем развитии в любое время и в любой стадии и на очень длительный срок, измеряемый годами. Иногда отмечаются более или менее длительные периоды улучшения. Ухудшение может развиваться постепенно или скачкообразно. В редких случаях заболевание может привести к почти полной глухоте в течение нескольких месяцев; наблюдаются также случаи очень быстрого течения с развитием глухоты в течение 2—3 лет.
При смешанной форме отосклероза повышены пороги как воздушного, так и костного проведения. Отмечается смешанная тугоухость. Кривая воздушного проведения снижается до 40-75 дБ, при этом снижена и кривая костного проведения (звуковосприятия) до уровня 21-40 дБ. Костно-воздушный интервал сокращен и находится в пределах 20-30 дБ (рис. 5.50 б). Восстановление слуховой функции оперативным путем в этом случае возможно лишь до уровня порогов костного проведения.
И наконец, кохлеарная форма отосклероза характеризуется более значительным поражением звуковоспринимающего аппарата. При этом отосклеротический процесс распространяется на внутреннее ухо. Пороги костного проведения на различных частотах превышают 40 дБ. Костно-воздушный разрыв здесь также может быть довольно большим - 15-20 дБ (рис. 5.50 в), однако хирургическое восстановление воздушного звукопроведения до костного, как правило, не может улучшить слух до полной социальной потребности. Вместе с тем улучшение слуха после операции и в этих условиях приносит больному определенное облегчение.
По нарастанию симптомов различают быструю или скоротечную форму отосклероза (около 11% больных), медленную(68%) и скачкообразную (21%). В течении болезни выделяют три периода: а) начальный; б) выраженного проявления всех основных симптомов и в) терминальный. Сроки наступления этих периодов не имеют четких границ. Начальный период характеризуется односторонней нерезко выраженной тугоухостью и субъективным шумом в ухе. Он может продолжаться до 2-3 лет, и хотя гистологические изменения со стороны другого уха уже имеются, клинически они никак не проявляются. Период основных симптомов характеризуется значительным ухудшением слуха, при этом все более четко проявляются признаки поражения второго уха. Терминальный период чаще наблюдается при скоротечной форме отосклероза и характеризуется глубоким

Рис. 5.50.Аудиограмма больного при отосклерозе:
а - тимпанальная форма; б - смешанная форма; в - кохлеарная форма
поражением звуковоспринимающего аппарата. Болезнь может на многие годы оставаться в начальном или выраженном периоде, а конечный, терминальный период в большинстве случаев вообще не наступает.
В начале заболевания больной нередко жалуется на снижение слуха на одно ухо, однако уже в этот период при объективном исследовании выявляется двусторонняя тугоухость. Тугоухость при отосклерозе развивается постепенно, прогрессирует в течение многих лет. Бывают периоды обострений, проявляющиеся резким ухудшением слуха и усилением шума в ушах. Иногда наблюдается неблагоприятная форма заболевания, характеризующаяся быстрым прогрессированием нейросенсорной тугоухости.
Довольно часто наблюдается патогномоничный для отосклероза симптом paracusis Willisii - парадоксальное улучшение слуха (возрастание разборчивости речи), в условиях вибрационно-шумовых воздействий, например при езде на трамвае, в метро. Наиболее вероятным объяснением этого феномена является то, что в шумной обстановке у лиц с нормальным слухом речь делается громче, при этом окружающий шум не мешает больному отосклерозом слышать громкий голос. Другое объяснение - улучшение условий звукопроведения при раскачивающем воздействии вибрации на систему слуховых косточек.
При отоскопии у многих больных отосклерозом можно наблюдать широкие слуховые проходы, не содержащие серы (симптом Тойнби), нередко отмечается атрофия кожи наружных слуховых проходов, она легко ранима. Иногда наблюдаются экзостозы наружных слуховых проходов. В большинстве случаев барабанная перепонка имеет нормальный вид, но в ряде случаев она атрофична, через нее просвечивает гиперемированная слизистая оболочка промонториума(симптом Шварце), что является косвенным признаком активного отосклеротического процесса. Может наблюдаться также сухость кожных покровов тела, ломкость ногтей, голубизна склер.
В период выраженных симптомов заболевания больной часто хуже слышащим ухом не воспринимает шепотную речь, иногда затруднено восприятие даже обычной по громкости разговорной речи. Камертон С64, как правило, больные не слышат и лишь в течение короткого времени (2-3 с) воспринимают по воздушному проведению камертон С128. У большинства больных в 4-5 раз укорочено время восприятия по воздуху тона С2048. Нарушение восприятия низких тонов является одним из ранних признаков отосклероза.
Опыт Ринне при отосклерозе обычно отрицателен у большинства больных, так же как и опыты Желе и Федериче. При опыте Вебера латерализация звука происходит в сторону с большей фиксацией стремени (хужеслышащее ухо), при одинаковой его фиксации - в сторону с лучшей функцией кохлеарного аппарата.
В дифференциальной диагностикеотосклероза и нейросенсорной тугоухости определенную роль играет исследование слуха с помощью ультразвука (по Сагаловичу Б.М. ). При отосклерозе ультразвук воспринимается при такой же интенсивности, как и в норме, или с небольшим увеличением ее, тогда как при нейросенсорной тугоухости восприятие ультразвука ухудшается в 2-3 раза по сравнению с нормой.
Исследование вестибулярной функции по данным калорической пробы свидетельствует о гипорефлексии у 64% больных, нормальной возбудимости вестибулярных рецепторов у 21% и гиперрефлексии - у 15%.
Известны три типа операций для улучшения слуха у больных отосклерозом:
• стапедотония или стапедэктомия со стапедопластикой. Хирургическое лечение отосклероза позволяет добиться значительного и стойкого улучшения слуха у 80-90% больных.
Стапедэктомия в настоящее время полностью вытеснила представленные выше методы хирургического лечения. Наиболее часто используют стапедопластику с частичной и полной стапедэктомией, стапедопластику поршневым методом. В основе этих методик лежит предложение Shy (1958) производить фенестрацию основания стремени или стапедэктомию и устанавливать синтетический протез между длинным отростком наковальни и окном преддверия. Предварительно окно преддверия прикрывается стенкой вены, которую берут чаще всего с тыла кисти больного. В последующем этот же автор применил протез из тефлона в виде столбика с крючком на одном конце. В основании стремени делают отверстие диаметром 1 мм, в это отверстие вводят гладкий конец тефлонового протеза, а загнутый надевают на длинный отросток наковальни.
При установке тефлонового (или полиэтиленового) протеза на стенку вены, закрывающую окно преддверия после удаления стремени, нередко возникал пролежень в месте давления протеза на вену, что ведет к глубокому поражению функции рецепторов. Учитывая это, В.Т. Пальчун (1969) предложил другой метод закрытия окна преддверия - после укрепления тефлонового протеза на длинном отростке наковальни и введения второго его конца в окно преддверия (стремя удалено) полоска вены укладывается в виде шарфа вокруг протеза, закрывая просвет между ним и краем окна (рис. 5.51). Для изготовления протеза используется аутохрящ, аутокость, применяются также керамические, тефлоновые протезы (рис. 5.52). В настоящее время наиболее популярны титановые протезы по KURZ, которые после выполнения стапедотонии вводят через перфорацию основания стремени (рис. 5.53). Применение новых технологий

Рис. 5.51.Схема поршневой стапедопластики

Рис. 5.52.Виды протезов для стапедопластики
укорачивает время операции и имеет хороший послеоперационный результат. Учитывая, что вмешательство на окне преддверия как в ближайшем, так и в отдаленном периоде таит серьезные опасности для функции внутреннего уха, хирургическое вмешательство обычно осуществляется на хуже слышащем ухе. Операцию на другом ухе предпочтительно проводить не ранее 6 мес при хорошем функциональном эффекте первой операции.
Консервативное лечение отосклероза проводится с целью снижения активности отосклеротического процесса и уменьшения шума в ушах. Для замедления роста отосклеротических очагов и тем

Рис. 5.53.Схема стапедопластики титановыми протезами
самым стабилизации или некоторого улучшения слуха предложено длительно принимать большие дозы натрия фторида в сочетании с витамином D3 и препаратами кальция. Экспериментально показано, что такое лечение противодействует деминерализации костной ткани в окружности отосклеротических очагов и ограничивает их разрастание. Натрия фторид в сочетании с сульфатом магния можно вводить в организм также путем эндаурального фонофореза.
Однако эффективность консервативных методов лечения пока не оправдывает теоретических надежд. Вместе с тем нельзя пройти мимо того факта, что хирургический метод не устраняет развития отосклероза в лабиринте. Поэтому совершенствование консервативных методов лечения имеет существенное значение.
СЛУХОПРОТЕЗИРОВАНИЕ И КОХЛЕАРНАЯ ИМПЛАНТАЦИЯ
Слухопротезирование - улучшение слуха с использованием слуховых аппаратов.
Показанием для слухопротезирования является двусторонняя тугоухость II-III степени или глухота на одно ухо и снижение слуха на другое, затрудняющее речевое общение. При повышении порогов восприятия речевых частот (500-4000 Гц) на 40 дБ и более (при этом разговорная речь воспринимается на расстоянии не более 1 м от ушной раковины) больному индивидуально подбирают слуховой аппарат, усиливающий внешние звуки. Слуховые аппараты - это электроакустические устройства, предназначенные для приема звуковых сигналов, их преобразования, усиления и передачи к уху человека. Аппарат обычно снабжен регулятором громкости и телефоном - костным или воздушным. Используются различные виды слуховых аппаратов: заушные в очковой оправе или без нее, карманные и внутриушные (рис. 5.54), миниатюрные выполнены в виде ушного вкладыша. Внутриушные аппараты обеспечивают акустическое усиление в 20-30 дБ, заушные - 40-75 дБ, карманные - 50-80 дБ.
Эффективность слухопротезирования зависит от технического совершенства слухового аппарата (наличие или отсутствие автоматической регулировки громкости и сжатия частотного спектра пропускания звуков, тип источника питания и время его непрерывной работы, габариты и масса, наличие устройства для подключения к телефонному аппарату и т.д.). Аппарат подбирается индивидуально, лучше в специальных слухопротезных пунктах врачом-сурдологом. После подбора слухового аппарата пациент проходит обучение у сурдопедагога, при этом он адаптируется к условиям восприятия окружающих звуков через слуховой аппарат. Наибольший положительный эффект слухопротезирования бывает у лиц с кондуктивной тугоухостью, меньший - при нейросенсорной тугоухости. При нейросенсорной тугоухости более 80 дБ, а также при наличии выраженного ФУНГа эффективность слухопротезирования резко снижается, так как у больного при этом оказывается значительно суженным динамический диапазон слухового поля. При данной форме тугоухости между порогом ощущений звука и порогом дискомфорта очень маленький разрыв. Усиление звука при этом ограничивается пределом переносимости, за которым дальнейшее усиление вызывает боль, неприятное ощущение, а с ним и ухудшение разборчивости.

Рис. 5.54.Образцы слуховых аппаратов
Социальная глухота - это потеря тонального слуха на уровне 80 дБ и более, когда человек воспринимает только крик у ушной раковины и становится невозможным общение с окружающими. Если слуховой аппарат неэффективен, а общение затруднено или невозможно, человека обучают чтению с губ и контакту с людьми с помощью мимики, жестов. Одной из отличительных черт тугоухости является тесная связь ее с возникновением речевых расстройств, поскольку слух и речь представляют собой единый процесс в речевом общении людей. Если у ребенка врожденная глухота или она развилась в период, когда он еще не начал говорить, то он является глухонемым. Состояние слуха у детей следует выявлять как можно раньше, до трехлетнего возраста, тогда реабилитация слуха и речи происходит более успешно. Для выявления тугоухости и глухоты в раннем детском возрасте используют прежде всего объективные методы - импедансную аудиометрию, регистрацию слуховых вызванных потенциалов, отоакустическую эмиссию.
В последние десятилетия разработан и внедряется в практику новый метод слуховой реабилитации больных с тяжелой степенью тугоухости и глухотой перифери ческого типа - кохлеарная
имплантация. Это хирургический метод протезирования улитки с целью восстановления утраченной функции восприятия и переработки звуковой информации периферическим отделом слухового анализатора. Звуковой сигнал перерабатывается в электрические импульсы с последующей стимуляцией слухового нерва через электроды, введенные в барабанную лестницу улитки (рис. 5.55). Показанием к кохлеарной имплантации является глухота, обусловленная поражением волосковых клеток спирального органа. При поражении спирального ганглия и улиткового корешка преддверноулиткового нерва кохлеарная имплантация малоперспективна.
Кохлеарный имплантат состоит из наружной и имплантируемой частей. Наружная - это микрофон, речевой процессор и передатчик. Микрофон воспринимает и передает звуковые сигналы в речевой

Рис. 5.55.Схема кохлеарной имплантации:
а - схема восприятия и переработки звуковой информации периферическим отделом слухового анализатора; б - схема расположения электродов в улитке
процессор. Здесь осуществляется переработка речевого сигнала в электрические импульсы, которые по проводу передаются на передатчик за ухом пациента. Передатчик по радиоканалу передает информацию на приемник. Имплантируемая часть включает в себя приемник и пучок электродов - до 22. Приемник имплантируется под кожу в углубление, сделанное в височной кости, а пучок электродов вводится в барабанную лестницу на глубину до 30 мм через отверстие в улитке возле его окна. Имплантируемая часть не имеет никаких внешних разъемов, ее питание и передача информации происходит по радиоканалу. Переработка звукового сигнала в электрические импульсы производится с использованием различных методов кодирования, при этом решается задача максимального приближения картины электрической стимуляции к частотной, амплитудной и временной структурам речи. После протезирования некоторые пациенты быстро начинают воспринимать живую речь, однако большинство нуждаются в длительных занятиях с сурдопедагогом.

Для диагностики слуховых нарушений используются как субъективные, так и объективные методы исследования. Аудиометрия слуха – процедура, с помощью которой определяют способность слухового анализатора воспринимать разночастотные звуковые волны. Данный тип обследования проводится в целях выявления степени и типа тугоухости.
Результаты аудиометрии отображаются в графике – аудиограмме. На нем можно увидеть кривые, демонстрирующие минимальную интенсивность звуковых колебаний с конкретной частотой, которые способно улавливать ухо пациента. Расшифровка результатов выполняется врачом-сурдологом. Он определяет тип нарушений, причину тугоухости, выявляет отдел, где возникли отклонения.
Цель тестирования
Тональная аудиометрия выполняется в целях выявления порога слышимости и уровня нарушений слухового анализатора. Точность диагностики определяется способом тестирования. Заболевания могут выявляться в наружном или центральном отделе уха. Тогда врач ставит диагноз проводниковая или кондуктивная тугоухость. Нарушения во внутреннем отделе уха указывают на нейросенсорную тугоухость. Иногда патология протекает в смешанной форме. В этом случае поражены оба отдела слухового анализатора.
При проведении обследования могут обнаруживаться патологии головного мозга или слухового нерва. Это указывает на развитие ретрокохлеарной тугоухости. Зачастую она возникает из-за сложных черепно-мозговых травм, перенесенной менингококковой инфекции, энцефалите.
Как расшифровываются результаты аудиометрии
Результаты расшифровывает исключительно сурдолог. Он определяет, на каких частотах человек не слышит звуки аудиометрии, выявляет степень, тип тугоухости. От грамотной постановки диагноза зависит назначение методики для коррекции нарушений.
В бланке присутствует две оси: абсцисс и ординат. На первой оси откладывают частоты в Гц, на второй – насыщенность звуковых колебаний в Дб. Аудиограмма состоит из двух графиков – для обоих органов слуха (красный AD (левое ухо) и синий AS (правое ухо)).
Также на бланке отмечают точки пороговой слышимости на конкретных частотах. Для левого уха точки обозначают крестиками, для правого – в виде кружков. Помимо этого, выполняется воздушная и костная аудиометрия для определения уровня проводимости. В бланк вносятся две кривые. Непрерывная линия обозначает показатели воздушной проводимости, линия пунктиром – костной. После проведения воздушной и костной аудиометрии кривая, отображающая костную проводимость, наносится над линией воздушной проводимости.
Врач, расшифровывающий бланк, смотрит на то, как расположены линии. Если они восходящие, у пациента кондуктивная тугоухость, если нисходящие – нейросенсорная.
Костная аудиометрия также помогает определить тип тугоухости. Его выявляют по размеру воздушно-костного интервала. После того, как костная аудиометрия выполнена, в бланк вносятся кривые воздушной и костной проводимости. Тип патологии устанавливается по величине промежутка между ними.
Другие результаты интерпретируются следующим образом:
- Точки линий находятся в промежутке 0-25 дБ. Это норма слуха. У человека отсутствуют патологии.
- Точки линии, нанесенной пунктиром, расположены в пределах нормы, но точки сплошной кривой – ниже. У пациента кондуктивная тугоухость.
- Точки кривых почти совпадают, но располагаются ниже положенного уровня. У пациента нейросенсорная тугоухость.
Если патологий нет, размер интервала варьируется в пределах 10-15 дБ.
Когда для выявления пороговой слышимости выполняется тональная аудиометрия, на частотах в диапазоне 125-250 Гц появляется вибрация. Некоторые пациенты воспринимают ее, как звуки. Поэтому опытные сурдологи критично относятся к показаниям воздушно-костного интервала на низкой частоте.
Если вы хотите подобрать слуховой аппарат – перейдите в каталог
Пишем о проблемах слуха и их лечении
04 августа 2015 , Надежда Поминова

Сегодня мы разбираемся, как расшифровать аудиограмму. В этом нам помогает Светлана Леонидовна Коваленко — врач высшей квалификационной категории, главный детский сурдолог-оториноларинголог Краснодара, кандидат медицинских наук.
Статья получилось большой и подробной — чтобы понять, как расшифровать аудиограмму, надо сначала познакомиться с основными терминами аудиометрии и разобрать примеры. Если у вас нет времени долго читать и разбираться в деталях, в карточке ниже — краткое изложение статьи.
Аудиограмма — график слуховых ощущений пациента. Она помогает диагностировать нарушения слуха. На аудиограмме две оси: горизонтальная — частота (количество звуковых колебаний в секунду, выражается в герцах) и вертикальная — интенсивность звука (относительная величина, выражается в децибелах). На аудиограмме отмечается костная проводимость (звук, который в виде вибраций доходит до внутреннего уха через кости черепа) и воздушная проводимость (звук, который достигает внутреннего уха обычным путём — через наружное и среднее ухо).
При аудиометрии пациенту подают сигнал разной частоты и интенсивности и отмечают точками величину минимального звука, который слышат пациент. Каждая точка показывает минимальную интенсивность звука, при которой пациент слышит на конкретной частоте. Соединив точки, получаем график, а точнее, два — один для костного звукопроведения, другой — для воздушного.
Норма слуха — когда графики лежат в диапазоне от 0 до 25 дБ. Разница между графиком костного и воздушного звукопроведения называется костно-воздушным интервалом. Если график костного звукопроведения в норме, а график воздушного лежит ниже нормы (присутстувет костно-воздушный интервал), это показатель кондуктивной тугоухости. Если график костного звукопроведения повторяет график воздушного, и оба лежат ниже нормального диапазона, это говорит о сенсоневральной тугоухости. Если чётко определяется костно-воздушный интервал, и при этом оба графика показывают нарушения, значит, тугоухость смешанная.
Чтобы понять, как расшифровать аудиограмму, сначала остановимся на некоторых терминах и самой методике аудиометрии.
У звука две основные физические характеристики: интенсивность и частота.
Интенсивность звука определяется силой звукового давления, которое у человека весьма вариабельно. Поэтому для удобства принято пользоваться относительными величинами, такими как децибелы (дБ) — это десятичная шкала логарифмов.
Частоту тона оценивают количеством звуковых колебаний в секунду и выражают в герцах (Гц). Условно диапазон звуковых частот делят на низкие — ниже 500Гц, средние (речевые) 500−4000Гц и высокие — 4000Гц и выше.
Аудиометрия — это измерение остроты слуха. Эта методика субъективна и требует обратной связи с пациентом. Исследующий (тот, кто проводит исследование) при помощи аудиометра подаёт сигнал, а исследуемый (слух которого исследуют) даёт знать, слышит он этот звук или нет. Чаще всего для этого он нажимает на кнопку, реже — поднимает руку или кивает, а дети складывают игрушки в корзину.
Существуют различные виды аудиометрии: тональная пороговая, надпороговая и речевая. На практике наиболее часто применяется тональная пороговая аудиометрия, которая определяет минимальный порог слуха (самый тихий звук, который слышит человек, измеряемый в децибелах (дБ)) на различных частотах (как правило, в диапазоне 125Гц — 8000 Гц, реже до 12 500 и даже до 20 000 Гц). Эти данные отмечаются на специальном бланке.
Аудиограмма — график слуховых ощущений пациента. Эти ощущения могут зависеть как от самого человека, его общего состояния, артериального и внутричерепного давления, настроения , так и от внешних факторов — атмосферных явлений, шума в помещении, отвлекающих моментов
Для каждого уха раздельно измеряют воздушную проводимость (через наушники) и костную проводимость (через костный вибратор, который располагают позади уха).
Воздушная проводимость — это непосредственно слух пациента, а костная проводимость — слух человека, исключая звукопроводящую систему (наружное и среднее ухо), её ещё называют запасом улитки (внутреннего уха).
Костная проводимость обусловлена тем, что кости черепа улавливают звуковые вибрации, которые поступают ко внутреннему уху. Таким образом, если имеется препятствие в наружном и среднем ухе (любые патологические состояния), то звуковая волна достигает улитки благодаря костной проводимости.
На бланке аудиограммы чаще всего правое и левое ухо изображены раздельно и подписаны (чаще всего правое ухо слева, а левое ухо справа), как на рисунках 2 и 3. Иногда оба уха отмечаются на одном бланке, их различают либо цветом (правое ухо всегда красным, а левое — синим), либо символами (правое кругом или квадратом (0---0---0), а левое — крестом (х---х---х)). Воздушную проводимость всегда отмечают сплошной линией, а костную — прерывистой.
По вертикали отмечают уровень слуха (интенсивность стимула) в децибелах (дБ) с шагом в 5 или 10 дБ, сверху вниз, начиная от −5 или −10, а заканчивая 100 дБ, реже 110 дБ, 120 дБ. По горизонтали отмечаются частоты, слева направо, начиная от 125 Гц, далее 250 Гц, 500Гц, 1000Гц (1кГц), 2000Гц (2кГц), 4000Гц (4кГц), 6000Гц (6кГц), 8000Гц (8кГц) , могут быть некоторые вариации. На каждой частоте отмечается уровень слуха в децибелах, потом точки соединяют, получается график. Чем выше график, тем лучше слух.

При обследовании больного в первую очередь необходимо определить топику (уровень) поражения и степень слуховых нарушений. Правильно выполненная аудиометрия даёт ответ на оба этих вопроса.
Патология слуха может быть на уровне проведения звуковой волны (за этот механизм отвечает наружное и среднее ухо), такую тугоухость называют проводниковой или кондуктивной; на уровне внутреннего уха (рецепторный аппарат улитки), данная тугоухость является сенсоневральной (нейросенсорной), иногда бывает сочетанное поражение, такую тугоухость называют смешанной. Крайне редко встречаются нарушения на уровне слуховых проводящих путей и коры головного мозга, тогда говорят о ретрокохлеарной тугоухости.
Аудиограммы (графики) могут быть восходящими (чаще всего при кондуктивной тугоухости), нисходящими (чаще при сенсоневральной тугоухости), горизонтальными (плоскими), а также иной конфигурации. Пространство между графиком костной проводимости и графиком воздушной — это костно-воздушный интервал. По нему определяют, с каким видом тугоухости мы имеем дело: нейросенсорной, кондуктивной или смешанной.
Если график аудиограммы лежит в диапазоне от 0 до 25 дБ по всем исследуемым частотам, то считается, что у человека нормальный слух. Если график аудиограммы спускается ниже, то это патология. Тяжесть патологии определяется степенью тугоухости. Существуют различные расчёты степени тугоухости. Однако наиболее широкое распространение получила международная классификация тугоухости, по которой рассчитывается среднеарифметическая потеря слуха на 4 основных частотах (наиболее важных для восприятия речи): 500 Гц, 1000 Гц, 2000 Гц и 4000 Гц.
1 степень тугоухости — нарушение в пределах 26−40 дБ,
2 степень — нарушение в диапазоне 41−55 дБ,
3 степень — нарушение 56−70 дБ,
4 степень — 71−90 дБ и свыше 91 дБ — зона глухоты.
1 степень определяется как лёгкая, 2 — среднетяжёлая, 3 и 4 — тяжёлая, а глухота — крайне тяжёлая.
Если костное звукопроведение в норме (0−25дБ), а воздушное проведение нарушено, это показатель кондуктивной тугоухости . В случаях, когда нарушено и костное, и воздушное звукопроведение, но есть костно-воздушный интервал, у пациента смешанный тип тугоухости (нарушения и в среднем и во внутреннем ухе). Если костное звукопроведение повторяет воздушное, то это сенсоневральная тугоухость . Однако при определении костной звукопроводимости необходимо помнить, что низкие частоты (125Гц, 250Гц) дают эффект вибрации и исследуемый может принимать это ощущение за слуховое. Поэтому нужно критически относиться к костно-воздушному интервалу на данных частотах, особенно при тяжёлых степенях тугоухости (3−4 степени и глухоте).
Кондуктивная тугоухость редко бывает тяжелой степени, чаще 1−2 степень тугоухости. Исключения составляют хронические воспалительные заболевания среднего уха, после хирургических вмешательствах на среднем ухе , врожденные аномалии развития наружного и среднего уха (микроотии, атрезии наружных слуховых проходов ), а также при отосклерозе.

Рисунок 1 — пример нормальной аудиограммы: воздушная и костная проводимость в пределах 25 дБ во всём диапазоне исследуемых частот с обеих сторон.
На рисунках 2 и 3 представлены типичные примеры кондуктивной тугоухости: костное звукопроведение в пределах нормы (0−25дБ), а воздушное нарушено, имеется костно-воздушный интервал.

Рис. 2. Аудиограмма пациента с двусторонней кондуктивной тугоухостью.
Чтобы рассчитать степень тугоухости, складываем 4 величины — интенсивность звука на 500, 1000, 2000 и 4000 Гц и делим на 4, чтобы получить среднее арифметическое. Получаем справа: на 500Гц — 40дБ, 1000Гц — 40 дБ, 2000Гц — 40 дБ, 4000Гц — 45дБ, в сумме — 165 дБ. Делим на 4, равно 41,25 дБ. Согласно международной классификации, это 2 степень тугоухости. Определяем тугоухость слева: 500Гц — 40дБ, 1000Гц —— 40 дБ, 2000Гц — 40 дБ, 4000Гц — 30дБ = 150, разделив на 4, получаем 37,5 дБ, что соответствует 1 степени тугоухости. По данной аудиограмме можно сделать следующее заключение: двусторонняя кондуктивная тугоухость справа 2 степени, слева 1 степени.
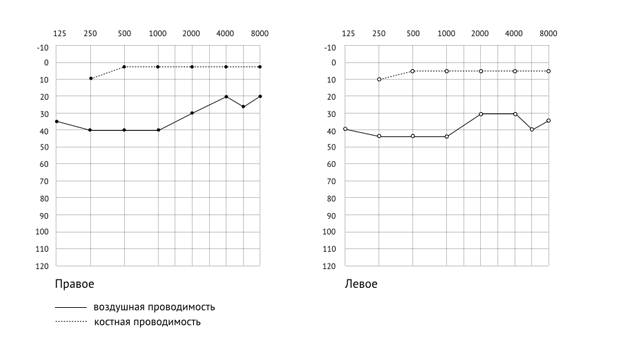
Рис. 3. Аудиограмма пациента с двусторонней кондуктивной тугоухостью.
Аналогичную операцию выполняем для рисунка 3. Степень тугоухости справа: 40+40+30+20=130; 130:4=32,5, 1 степень тугоухости. Слева соответственно: 45+45+40+20=150; 150:4=37,5, что также является 1 степенью. Таким образом, можно сделать следующее заключение: двусторонняя кондуктивная тугоухость 1 степени.
Примерами сенсоневральной тугоухости являются рисунки 4 и 5. На них видно, что костная проводимость повторяет воздушную. При этом на рисунке 4 слух на правом ухе в норме (в пределах 25 дБ), а слева имеется сенсоневральная тугоухость, с преимущественным поражением высоких частот.
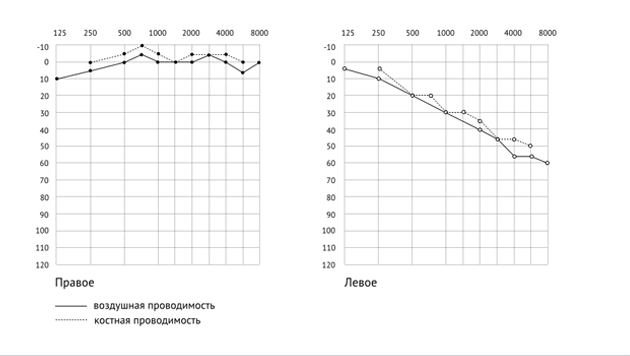
Рис. 4. Аудиограмма пациента с сенсоневральной тугоухостью слева, правое ухо в норме.
Степень тугоухости рассчитываем для левого уха: 20+30+40+55=145; 145:4=36,25, что соответствует 1 степени тугоухости. Заключение: левосторонняя сенсоневральная тугоухость 1 степени.
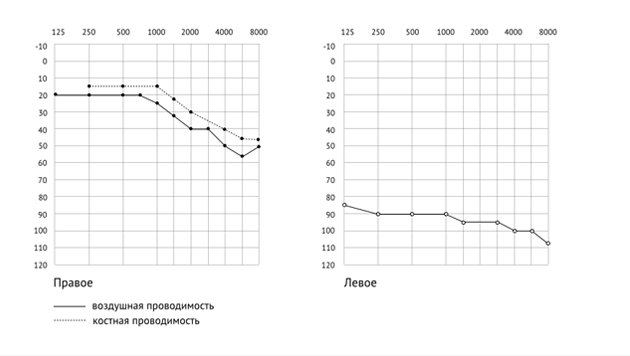
Рис. 5. Аудиограмма пациента с двусторонней сенсоневральной тугоухостью.
Для данной аудиограммы показательным является отсутствие костного проведения слева. Это объясняется ограниченностью приборов (максимальная интенсивность костного вибратора 45−70 дБ). Рассчитываем степень тугоухости: справа: 20+25+40+50=135; 135:4=33,75, что соответствует 1 степени тугоухости; слева — 90+90+95+100=375; 375:4=93,75, что соответствует глухоте. Заключение: двусторонняя сенсоневральная тугоухость справа 1 степени, слева глухота.
Аудиограмма при смешанной тугоухости отображена на рисунке 6.
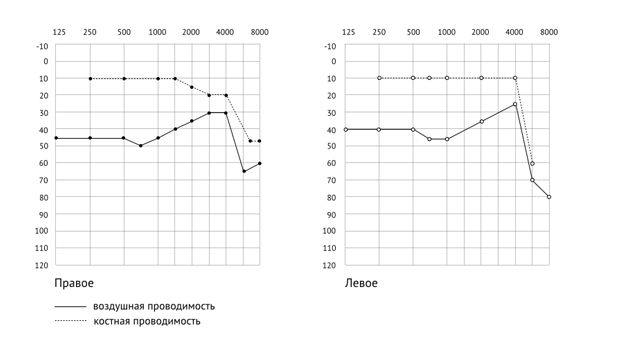
Рисунок 6. Имеются нарушения как воздушного, так и костного звукопроведения. Чётко определяется костно-воздушный интервал.
Степень тугоухости рассчитываем согласно международной классификации, которая составляет для правого уха среднеарифметическое значение 31,25дБ, а для левого — 36,25дБ, что соответствует 1 степени тугоухости. Заключение: двусторонняя тугоухость 1 степени по смешанному типу.
В заключении следует отметить, что аудиометрия не является единственным методом исследования слуха. Как правило, для установления окончательного диагноза необходимо комплексное аудиологическое исследование, которое помимо аудиометрии включает акустическую импедансометрию, отоакустическую эмиссию, слуховые вызванные потенциалы, исследование слуха при помощи шёпотной и разговорной речи. Также в ряде случаев аудиологическое обследование необходимо дополнять другими методами исследования, а также привлечением специалистов смежных специальностей.
После диагностики слуховых нарушений необходимо решать вопросы лечения, профилактики и реабилитации больных с тугоухостью.
Наиболее перспективно лечение при кондуктивной тугоухости. Выбор направления лечения: медикаментозного, физиотерапевтического или хирургического определяется лечащим врачом. В случае сенсоневральной тугоухости улучшение или восстановление слуха возможно только при острой её форме (при продолжительности тугоухости не более 1 месяца).
В случаях стойкой необратимой потери слуха врач определяет методы реабилитации: слухопротезирование или кохлеарную имплантацию. Такие пациенты должны не реже 2 раз в год наблюдаться у сурдолога, а с целью профилактики дальнейшего прогрессирования тугоухости получать курсы медикаментозного лечения.
Читайте также:


