Косолапость у детей новорожденных у кого было


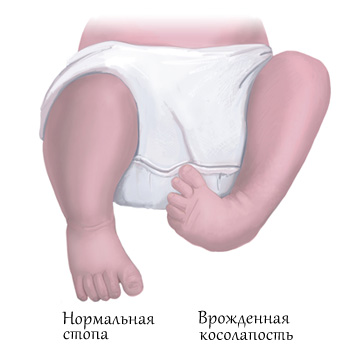
Врожденная косолапость – врожденная аномалия развития конечности, сопровождающаяся изменениями на уровне голеностопного, Шопарова и Лисфранкова суставов, приводящая к выраженным функциональным нарушениям нижней конечности и всего опорно-двигательного аппарата.
Деформация занимает одно из первых мест среди врожденных пороков развития опорно-двигательного аппарата и составляет до 40% деформации нижних конечностей. Частота данного заболевания колеблется в пределах 1 – 2 случаев на 1000 новорожденных.
Врожденную косолапость можно увидеть по УЗИ уже на 3 месяце беременности. Ортопедом в зависимости от тяжести деформации определяется план лечения.
1) типичная косолапость
Типичная врожденная косолапость характеризуется всеми компонентами, которые составляют данную деформацию: эквинус (стопа изогнута в подошвенном направлении, пятка смещена кверху), варус (пятка вывернута кнутри), аддукция (передний отдел стопы приведен), супинация (внутренний край стопы развернут кверху).
Приведение переднего отдела
Супинация
Эквинус
2) атипичная косолапость
Атипичная косолапость – форма врожденной косолапости, отличающейся от типичной формы наличием ярко выраженных признаков: глубокая поперечная складка на подошве; стопы короткие и пухлые; все кости плюсны заметно согнуты подошвенно, вызывая ригидный кавус. При атипичной косолапости изменяется протокол лечения.
Глубокая поперечная складка на подошве при атипичной косолапости
Несмотря на большое количество исследований в области изучения этиопатогенезе врожденной косолапости, ее причины в большинстве случаев все еще остаются неизвестными. Существует несколько теорий возникновения врожденной косолапости:
1) механическая - приверженцы данной теории считают, что происхождение деформации стопы обусловлено повышенным давлением на нее стенок матки (при ее узости, маловодии, наличии опухолей), тазовое предлежание плода;
2) нервно-мышечная - поборники этой теории полагают, что косолапость у новорожденных объясняется патологиями в развитии плода (тератогенное воздействие - курение (даже пассивное), принятие наркотиков, употребление алкоголя; частые стрессы, электромагнитные излучения, инфекционные заболевания во время беременности, употребление лекарственных веществ);
3) генетическая - сторонники данной теории утверждают, что косолапость у младенцев обусловлена наследственностью (если в семье есть родственники с косолапостью, то велик шанс рождения ребенка с данной патологией).
На сегодняшний день, при отсутствии очевидной связи деформации стопы с первичной патологией нервной системы (главным образом - врожденными пороками развития позвоночника и спинного мозга) или системными заболеваниями опорно-двигательного аппарата (такими как артрогрипоз) принято употреблять термин "идиопатическая врожденная косолапость".
Приобретенная косолапость – косолапость, возникшая вследствие заболеваний нервной системы; либо неправильного сращивания переломов костей, формирующих голеностопный сустав; нарушений роста костей стопы и голени; ожогов; острых специфических и неспецифических воспалительных процессов; опухолей. Приобретенная косолапость встречается реже врожденной. В зависимости от тяжести случая, возраста и побочных заболеваний применяются различные протоколы лечения.
Как самостоятельное заболевание врождённая косолапость относится к часто встречающимся деформациям. Как правило, она выявляется при рождении, прогрессируя в дальнейшем. Врожденная контрактура суставов стопы проявляется эквинусом – подошвенным сгибанием в голеностопном суставе, супинацией – опущением наружного края стопы и аддукцией – приведением её переднего отдела. Если косолапость резко выражена, то стопа повернута внутрь, наружный край обращен книзу и кзади, внутренний вогнутый край обращён кверху. Тыльная поверхность стопы при этом обращена вперед и вниз, подошвенная обращена назад и вверх. При визуальном осмотре можно выделить ряд компонентов косолапости.
В некоторых случаях супинация стопы бывает настолько существенной, что пятка касается внутренней поверхности голени. Также при врожденной косолапости кроме этих симптомов часто наблюдается следующее:
поперечный перегиб подошвы (инфлексия), сопровождающийся образованием поперечной борозды, идущей по внутреннему краю среднего отдела стопы (борозды Адамса);
скручивание костей голени кнаружи (торсия);
варусная деформация пальцев стопы.
Лечение косолапости следует начинать в первые три недели жизни (по рекомендации доктора) для того, чтобы воспользоваться эластичностью тканей, которые формируют связки и сухожилия в ногу. Целью лечения является устранение или значительное уменьшение выраженности всех элементов деформации для получения функциональной, мобильной, безболезненной, сильной, опорной стопы, имеющей нормальную форму и дающее возможность ношения нормальной обуви. Опорная стопа обозначает, что ребенок стоит на поверхности всей подошвой, а не пальцах или на наружной стороне стопы. Гибкая стопа обозначает, что стопа безболезненно и свободно движется в суставах.
Существует ряд хирургических и консервативных методов лечения косолапости у детей.
Золотым стандартом лечения косолапости в мире на данный момент является метод Понсети.
Лечение косолапости у детей по данному методу является малотравматичным и в минимальные сроки позволяет исправить все элементы деформации до нормы.
Первичный прием врача-специалиста - 1000р
Повторный прием того же врача-специалиста - 600р
Депутатская, 48 — 2, 4 офис; 1 этаж
Режим работы: 08:00–20:00
+7 (383) 287‒03‒40 круглосуточный
+7 (383) 239‒39‒72
+7‒913‒006‒03‒40
+7‒983‒310‒39‒72
Врач высшей категории - 1000р
Кандидат медицинских наук, главный специалист - 1400р
Доктор медицинских наук - 1600р
Повторная консультация по этому же вопросу или динамическое наблюдение - на 100 руб. дешевле.
(383) 336−07−20
ул. Вяземская, 4/1
пн-пт 09:00-16:00
консультация ортопеда-травматолога: 1000 рублей
консультация ортопеда-невролога: 1000 рублей
Все повторные консультации (в течение года): 500 рублей
Красный проспект, 35
пр.Димитрова, 7
Урицкого, 2
Коммунистическая, 17
единая справочная служба
круглосуточно
+7 (383) 363-30-03
Прием (осмотр, консультация) детского ортопеда - 2 000 руб.
Долго думала, в какое сообщество написать — ведь проблема, с которой столкнулись мы и наш сын, совсем не такая тяжелая и хорошо поддается лечению. И тем не менее она является пороком развития, причем достаточно частым, поэтому пишу сюда.
Во время беременности все узи были шикарные, включая последнее, которое я делала платно и в 40 недель — про ножки никто ничего не говорил. Но сразу после рождения нашего сына Коли 24.10.2015 мы (муж был со мной на родах) увидели, что правая ножка у него совсем кривая, загнута внутрь и вывернута стопой назад.
Сначала нам сказали, что это привычное положение ножки в утробе, что он их так сложил и лежал и что это легко можно исправить массажем. Мы пригласили остеопата, которая занимается новорожденными детьми. Та была не очень в теме, сказала, что, скорее всего придется носить лангету, разворачивающую ногу наружу, но что нога выводится очень хорошо и лечение не будет долгим. Она позвонила какому-то знакомому, тоже остеопату, и тот посоветовал обратиться в Филатовскую больницу к Андрею Олеговичу Домарёву.
Следующие несколько дней мы изучали все, что только можно в интернете о проблеме, выяснили, что это называется врожденная косолапость и что лечится она только гипсованием. Когда Коле было 9 дней, мы попали на прием к Андрею Олеговичу. Тот подтвердил диагноз, сказал, что это не привычное положение ноги, а болезнь, обусловленная пороками развития плода, и что ножку выводят в правильное положение в несколько этапов с помощью гипсования. Затем нужна операция — ахиллотомия, после нее еще один гипс. Потом нужно будет несколько лет носить специальную ортопедическую обувь — брейсы. Все это вместе называется метод лечения косолапости по Понсети. Сейчас попробую объяснить, зачем.
Вот наши ножки за день до наложения первого гипса.
Как (надеюсь) видно на фотографии, ножка искривлена сразу в трех отношениях:
1. повернута пальцами не вперед, а внутрь;
2. стопа смотрит на вниз, а назад;
3. стопа скрючена, так что на ней образуется складка (здесь этого не видно).
Сзади над пяткой у каждого человека находится ахиллесово сухожилие. У всех людей с врожденной косолапостью оно короче, чем у других людей, поэтому и возникают все эти искривления. Сухожилие короткое, тянет на себя пятку, искривляя мягкие ткани. У маленьких детей костных деформаций еще нет, но, если не начать лечение вовремя (чем раньше, тем лучше), то и кости будут неправильно расти.
Если просто выправлять ногу, то сухожилие само собой не удлинится, поэтому вероятность рецидива (того, что оно при росте организма снова потянет к себе пятку) очень велика. Поэтому после гипсования делается маленькая операция — ахиллотомия, рассечение ахиллесова сухожилия. Она совсем короткая и переносится легко.
Мы начали лечение, когда Коле был ровно месяц. Ему наложили четыре гипса, которые меняли раз в неделю. После четвертого гипса, 22 декабря, сделали ахиллотомию, наложили на 3 недели последний гипс, и 12 января — позавчера — его сняли.
Гипс накладывается почти на всю ногу, чтобы у ребенка не было возможности из него выскочить.
Конечно, гипс мешал и Коля стал больше плакать, особенно первое время. Еще один сложный момент — гипс нельзя мочить. Поэтому нам пришлось полностью перейти на памперсы и практически не снимать их. Купать полноценно тоже нельзя. Мы делали так, как посоветовала медсестра из Филатовской больницы: сначала заматывали ногу в пищевую пленку, потом завязывали в пакет. Один человек обмывал Колю, другой держал ногу в пакете, чтобы она не окунулась в воду. Только после купания нужно не забыть снять пакет и пленку — мы один раз забыли и он спал так всю ночь… Обошлось без раздражений кожи.
Позавчера последний гипс нам сняли и надели брейсы. Это — ботиночки, которые прикрепляются к распорке, жестко фиксирующей угол и расстояние между ними. Если пройти гипсование и потом аккуратно носить брейсы, то вероятность рецидива — несколько процентов (в самых тяжелых формах косолапости). Если пройти гипсование и брейсы не носить, то вероятность рецидива — 80%. Так что носить их или не носить — выбирать недолго, хотя может показаться, что это очень мучительно для ребенка и тормозит его физическое развитие.
На самом деле мучительно только первые дни и не очень-то тормозит развитие. Прошло двое суток в брейсах — первую ночь Коля спал очень плохо, просыпался каждые пять минут, вздрагивал и начинал кричать, успокоить было очень трудно. Во вторую ночь спал плохо первые два часа, а потом вырубился почти до утра. И сегодня днем тоже спит крепко. Во время бодрствования много времени проводит на ручках, плачет, когда двигает ногами, но в целом привыкает. Осложняет дело то, что больная ножка была 7 недель в гипсе, поэтому кожа на ней очень нежная, любые ощущения неприятны. Следы от брейсов на ней больше, когда снимаем их, и на пятке синячок. Думаю, это должно пройти, когда ножка адаптируется к внешней среде — ведь со здоровой, левой ножкой все в порядке.
Брейсы носят по следующей схеме. Первые 3 месяца их снимают только на час в сутки, у нас получается полчаса утром после пробуждения и полчаса вечером во время купания. Через 3 месяца добавляют еще 2 часа без брейсов, потом постепенно продолжают добавлять, и к году брейсы надевают только на время сна. На сон их надевают до 4-5 лет, а потом навсегда с ними прощаются.
Переворачиваться, ползать, сидеть и даже вставать ребенок учится в брейсах, хоть ему и труднее, чем другим детям. Я находила на ютубе видео с ползающими в брейсах детьми. А потом все больше и больше времени можно будет учиться ползать и ходить без брейсов, и к моменту самостоятельной ходьбы они уже не надеваются во время бодрствования.
Есть разные методы лечения врожденной косолапости. У нас сейчас все больше начинают лечить по Понсети, но раньше лечили традиционным в Советском Союзе способом — чередованием гипсования и массажа с физиотерапией, все это длится много месяцев… Метод гораздо менее эффективный. Я лично видела в Филатовской двух детей, которым он вроде бы помог, но через несколько месяцев после начала ходьбы стопы снова развернулись внутрь… И тогда уже их направили в Филатовскую.
Кстати, насчет массажа — нас предупредили, что массаж очень способствует рецидивам, поэтому, проходя курс массажа, нужно предупредить массажиста, чтобы ноги ниже колена он вообще не трогал.
Еще один момент. Правая стопа у Коли примерно на полсантиметра короче, чем левая. Причина — не в гипсованиях, как мы сначала подумали, а в самой болезни. Бывает и так, что косолапость есть на обеих ножках, но разной степени тяжести — тогда тоже одна стопа короче другой. Кстати, от армии мальчики с врожденной косолапостью освобождены навсегда… Как будет с физкультурой в школе — не знаю пока, но очень хочется, чтобы Коля занимался спортом.
Мы очень благодарны замечательному Доктору — А.О. Домарёву, который помог уже сотням маленьких деток, и его помощнице Светлане. К нему можно попасть на прием платно, а можно получить направление в своей поликлинике, если хирург подтвердит диагноз. К нему идут также с врожденным вывихом бедра. Все лечение мы прошли и продолжаем проходить абсолютно бесплатно — только брейсы нужно покупать, и то, если нет денег, это можно сделать через благотворительный фонд, Андрей Олегович поможет это сделать.
Врождённая косолапость (эквиноварусная деформация стопы) считается одним из часто встречаемых пороков внутриутробного развития. Согласно статистике, косолапость наблюдается у 1–3 детей на 1000 новорожденных. При этом мальчики страдают данной патологией примерно в два раза чаще, чем девочки. К тому же случаев двустороннего поражения на порядок больше, чем одностороннего.
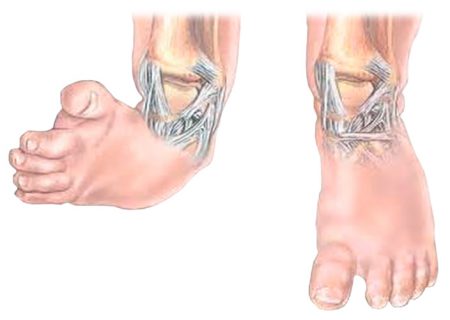
В 10% случаев косолапость у детей сочетается с вывихом бедра, кривошеей и сколиозом.
Причины развития косолапости у новорожденных
Возникновение эквиноварусной деформации стопы связывают либо с генетической аномалией и нарушением первичной закладки плода, либо с воздействием внешнего фактора на плод или с тем и другим одновременно. Наиболее распространенные причины появления врождённой косолапости:
- Сращение водной оболочки (амниона) с нижней конечностью эмбриона.
- Нарушение нормального формирования и развития нижних конечностей в первом триместре беременности.
- Механическое давление амниона или пуповины на стопу плода.
- При маловодии давление матки на наружную часть дистального отдела нижней конечности плода.
- Возможно механическое воздействие опухоли матки на стопу при нормальном количестве околоплодных вод.
- Патология спинномозговых нервов.
- Токсоплазмоз во время беременности.
Классификация косолапости
Существует несколько классификаций врождённой косолапости у детей. Однако с учётом последних данных принято выделять четыре формы эквиноварусной деформации стопы исходя из особенностей причины и патогенеза заболевания. Кроме того, отдельно акцентируют внимание на степенях тяжести.
Общепринятой является классификация на основе этиопатогенеза. В зависимости от причин и механизма развития порока различают следующие формы врождённой косолапости у детей:
- Типичная. Точная причина возникновения неизвестна. Характеризуется дисплазией и стойким нарушением расположения всех анатомических структур стопы. Эта патология возникает в период закладки органов и систем. Наблюдается задержка формирования и деформация костей стоп с нарушением формы и локализации их суставных поверхностей. При типичной врождённой косолапости даже у новорождённых детей невозможно осуществить полную одномоментную ортопедическую коррекцию суставов стопы.
- Позиционная. Рассматривается как эмбриональное нарушение развития нижней конечности, при котором наблюдается укорочение мышечно-связочных структур в заднемедиальной области голени и стопы без первоначального поражения костно-суставного аппарата.
- Вторичная. Развивается вследствие врождённых патологических изменений в нервно-мышечной системе. Клиническая симптоматика напрямую зависит от первичного заболевания.
- Артрогрипотическая. Возникает при тяжёлой патологии суставов артрогрипозе.

Симптомы заболевания напрямую зависят от тяжести и обширностии процесса. Выделяют следующие степени:
- Лёгкая форма характеризуется отсутствием ограничения движений в голеностопе и исправляется без приложения значительных усилий.
- При средней тяжести наблюдаются определённые ограничения движений. Вместе с тем при коррекции положения ступни чувствуется пружинистая податливость, но и также некоторое препятствие.
- Для тяжёлой формы характерны выраженные деформации костно-суставного аппарата стопы, которые в большинстве случаев не поддаются коррекции или исправлению при мануальном воздействии.
Клиническая картина косолапости
Независимо от причины и механизма развития эквиноварусной деформации стопы, будут присутствовать общие клинические признаки нарушения функции. Отчётливо определяется характерное положение дистальных отделов нижней конечности:
- подошвенное сгибание стопы в голеностопе;
- поворот вовнутрь подошвенной части ступни с провисанием наружного края;
- приведение переднего отдела ступни.
Ко всему прочему при ходьбе выявляется ограничение движения в голеностопе, атрофия группы мышц голени (больше всего страдает икроножная мышца) и своеобразная переваливающаяся походка.
Односторонне поражение при эквиноварусной деформации стопы может привести к укорочению соответствующей конечности на 1–2 см.
Рентгенодиагностика различных форм косолапости
На сегодняшний день самым информативным инструментальным методом обследования детей с врождённой косолапостью является рентгенодиагностика, позволяющая определиться с правильной тактикой при выборе лечения. Для объективной оценки костно-суставного аппарата применяют методику рентгенографии с установкой стоп в предельных функциональных положениях.
Информативность рентгенодиагностики существенно возрастает при сравнении результатов обследования в динамике.
Лечение различных форм косолапости у детей
Многие родители всерьез обеспокоены тем, как избавиться от косолапости у ребёнка раз и навсегда. Сразу следует отметить, что это дело не одного дня, недели или даже месяца. Лечение эквиноварусной деформации стопы требует немало усилий, терпения, времени и средств.
Начинать лечить врождённую косолапость у детей необходимо как можно раньше — уже с первых недель жизни. Учитывая выраженность деформации и нарушение функции, комплекс консервативных методов включает:
- редрессирующую гимнастику (принудительное постепенное исправление деформации стопы с последующей фиксацией эластичным бинтом);
- применение гипсовой повязки;
- ортопедическую обувь;
- ЛФК с выполнением специальных корригирующих упражнений;
- массаж.
При средней и тяжёлой формах заболевания с возраста 3 недель переходят на этапное использование гипсовых повязок, смену которых осуществляют 1 раз в 3 недели. Одновременно проводят принудительную коррекцию (исправление) деформаций стопы. В положении гиперкоррекции стопа должна находиться не менее 3–4 месяцев.
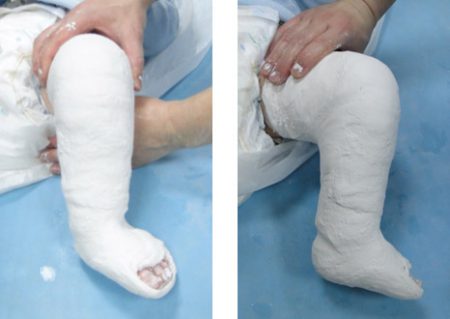
Как утверждает известный детский врач Комаровский, в настоящее время метод Понсети считается оптимальным видом консервативного лечения врождённой косолапости у детей. Если начать лечить до 9 месячного возраста, то шансы исправить большинство деформаций довольно высоки.
Лечение косолапости по методу Понсети оказывается эффективным в 80–90% случаев. Сама техника исправления врождённой косолапости состоит из 3 последовательных этапов:
- Коррекция деформаций стопы гипсовыми повязками. В общей сложности курс состоит из 5–6 гипсований.
- Ахиллотомия. Подкожное рассечение самого крупного сухожилия у человека — ахиллова для его удлинения.
- Ношение специальной обуви – брейсов с целью удержания коррекции и предотвращению рецидивов.
Закрепляют лечение занятиями ЛФК, регулярными физическими упражнениями, массажем и физиотерапией.

При всех видах приобретенной и врожденной косолапости у детей в качестве составной части лечения и профилактики заболевания применяется ортопедическая обувь. Для повышения эффективности рекомендуется использовать ортопедическую обувь вместе с другими видами консервативного лечения (ЛФК, лечебная гимнастика, корригирующие упражнения, массаж, ванны, фиксация стопы с помощью эластичного бинта и т. д.).
По мнению врача Комаровского, родителям следует помнить, что без чётких показаний и назначений врача-ортопеда приобретение и ношение специальной обуви не рекомендуется.
Использование антиварусной обуви позволяет малышу сохранять правильное положение стопы при ходьбе. При этом нагрузка на ножку распределяется предельно равномерно. Отличительная особенность такой обуви – это отсутствие супинатора. Кроме того, в обязательном порядке в детской ортопедической обуви для плотной фиксации ножки должны присутствовать шнурки, регулируемые застёжки или липучки.
Врач-ортопед обязан обучить родителей выполнению в домашних условиях специальной гимнастики, корригирующих упражнений, массажу и правильной фиксации стопы эластичным бинтом.
Ничто так не укрепляет мышечно-связочный и костно-суставной аппарат голени и стопы при косолапости, как лечебная гимнастика и комплекс специальных корригирующих упражнений. В обязанности врача-ортопеда входит подробно объяснить и показать родителям все упражнения для ребёнка, которые необходимо выполнять вне лечебного учреждения или реабилитационного центра.

Массаж при косолапости у детей является обязательным компонентом комплексного лечения детей, как ЛФК, гимнастика и корригирующие упражнения.
По возможности минимальными навыками массажа должны овладеть родители, чтобы сделать курс лечения непрерывным и повысить его эффективность.
При тяжёлых формах врождённой косолапости или отсутствии ожидаемого эффекта от консервативного лечения переходят к оперативному вмешательству. Основная задача хирургического лечения – максимально устранить имеющиеся деформации стопы.
В реабилитационный период после операции рекомендуют назначать ЛФК с силовыми упражнениями, массаж и физиотерапевтические процедуры (электрофорез, лазеротерапия, магнитотерапия).
Лечение косолапости у взрослых людей
Сегодня весьма актуальным остаётся вопрос, как исправить косолапость уже в более взрослом возрасте. Вопреки расхожему мнению, справиться с приобретенной или не до конца вылеченной в детстве косолапостью вполне возможно и без хирургической операции.
Прежде всего, для этого необходимо обратиться к опытному врачу-ортопеду, который сможет оценить степень костно-суставных деформаций и расписать оптимальную схему лечения, включающую мануальную терапию, физические упражнения, массаж и ношение ортопедической обуви.
Неправильный прикус наблюдается у большинства людей - порой человек даже об этом не знает, так как внешне его зубы выглядят нормально.
Да и причины неправильного прикуса могут быть очень различны и не всегда это генетика.
Так что, по факту, носить брекеты следует каждому второму (а то и первому), но вот косолапики рождаются далеко не у каждого второго
Я тоже носила брекеты
Ответ на сообщение ЭлКа от 18 июл 2011, 12:52
хм. Тема называется Причины врожденной косолапости. Гипотезы и научные факты. Несмотря на то, что я формулировала "гипотезу" максимально осторожно, в интерпретации некоторых товарищей все свелось к "кривые зубы у родителей равно кривые ноги у детей".
На самом деле, я не настаиваю на своей версии, для меня это не так уж принципиально. Но, вот если честно, не очень люблю безапелляционные выпады. У меня нет медицинского образования, рискну предположить, что у вас тоже. Ортодонтия это раздел ортопедии, а это какая-никакая уже связь. Естественно, как справедливо заметила zzzabava, людей с неправильным прикусом много. Но и причин неправильного прикуса тоже много, и среди них в том числе есть генетические. Так что вот так голословно на Вашем месте я бы свое "фи" не высказывала.
Ответ на сообщение danti3 от 19 июл 2011, 15:45
и что вы хотите сказать этими ссылками?
из Википедии (не Бог весть какой источник, конечно, но все же):
Ортопе́дия (от греч. ορθος — прямой, правильный и παιδεία — воспитание, обучение) — раздел клинической медицины, раздел хирургии, изучающий профилактику, диагностику и лечение деформаций и нарушений функций костно-мышечной системы, которые являются результатом врождённых дефектов, пороков развития, последствий травм или заболеваний.
Ортопедия традиционно связана с разделом клинической медицины, изучающим повреждения опорно-двигательного аппарата (костей, суставов, мышц, связок, сухожилий), — с травматологией. Имманентно в состав ортопедии и травматологии входит протезирование — комплексная медико-техническая дисциплина, которая занимается изготовлением и применением протезов и ортезов (корсетов, бандажей, аппаратов, специальной обуви и стелек) для восстановления утраченных форм и функций опорно-двигательной системы.
В составе травматологии и ортопедии существуют многие другие узкие специализации, например: биомеханика опорно-двигательного аппарата, хирургия позвоночника, артроскопическая хирургия, эндопротезирование суставов, костная патология… В России травматология и ортопедия составляет самостоятельную клиническую дисциплину, она обозначена шифром медицинской специальности 14.00.22.
Теперь про стоматологию.
Ортопедия и ортодонтия в стоматологии(первая попавшаяся ссылка, тк нет смысла выискивать информацию, она однообразна):
Особым разделом стоматологии является ортопедия. Ортопедическая стоматология занимается диагностикой и лечением нарушений структуры и функции зубочелюстной системы с помощью протезирования или регулирующих аппаратов.
В последние годы ортопедическая стоматология дала толчок к развитию двух вполне самостоятельных дисциплин, которые прежде составляли лишь небольшие ее подразделы. Это имплантология и ортодонтия.
Имплантология занимается особым разделом протезирования, который заключается в установке (вживлении) металлических, пластмассовых или керамических конструкций в структуру челюсти для дальнейшего восстановления зубного ряда.
Ортодонтия занимается выравниванием зубных рядов (выравниванием деформаций или аномалий зубочелюстной области) и исправлением прикуса. С этой целью используется специальное оборудование и аппараты.Сегодня такими вопросами, как исправление прикуса, занимаются врачи-ортодонты.
. Врач-ортопед обязан в совершенстве знать биомеханику зубочелюстной системы, а значит, владеть определенными разделами знаний по физике, химии, биологии (анатомии и физиологии) зубочелюстной системы, знать законы артикуляции (речь, пение, смех и т.д.), владеть навыками по социальной адаптации пациентов и т.д. Все это позволяет оказывать помощь максимально эффективно, чтобы еще на этапе планирования лечения можно было четко представлять себе конечный результат, как в плане внешнего вида, так и функционирования.
Вы почитайте, чем занимается стоматолог-ортопед, а чем - обычный ортопед
И давайте уже не будем спорить, что это тесно связано с косолапостью. И вспоминать те далекие времена, когда один-единственный сельский врач - семейный - лечил всё и всех.
Я в свое время тоже выдумала и выискивала какие-то анекдотические причины косолапости. С взрослением ребенка и возвращением из домашнего рабства на работу это проходит, на собственном опыте знаю. Становится некогда заниматься ерундой.
При первых шагах малыша родители и окружающие замечают, что он неправильно ставит ножки, мыски которых смотрят друг на друга. Такая патология не сразу выявляется при рождении, поэтому при первых подозрениях на недуг необходимо как можно быстрее поставить диагноз и начать лечение. Чем раньше начнутся терапевтические действия, тем скорее поправится неуклюжая походка. Мы дадим рекомендации, как исправить косолапие у ребенка возрастом от 1 года до 7 лет.

Немного о заболевании
У маленького пациента ножки не могут стоять по правилам, так как у его стоп и суставов произошла деформация. При этом искривленное расположение ног доставляет болевые ощущения во время ходьбы или стояния на месте. Далее нарушается двигательная функция. И в конечном итоге происходит искривление позвоночника, неправильное функционирование внутренних органов. Помимо проблем со здоровьем у малыша может кардинально поменяться характер, потому что в подростковом возрасте он начинает задумываться об эстетической стороне. Медицинские работники предупреждают родителей, что необходимо как можно раньше начать лечение, то есть сразу же после постановки диагноза.
Классификация патологии
Косолапая походка у детей может возникнуть вследствие родовой травмы или неправильного созревания скелета во время внутриутробного периода.
По характеру проявления патологию подразделяют на типичную и атипичную, на одно или двухстороннюю (когда диагностируют заболевание одной или двух стоп).
Кроме того существует четыре степени тяжести:
- Легкая, при которой не деформированы кости и голеностоп подвижен.
- Средняя, где искажены связки, суставы и мышечные ткани.
- При тяжелой фазе происходит деформация обеих стоп.
- Очень тяжелая степень грозит малышу инвалидностью, и без хирургического вмешательства здесь не обойтись.

Причины и признаки косолапия у детей
Недуг очень распространен во всем мире и врачи выявляют его у одного малыша из 1000 детей. Ортопеды, к сожалению, не сразу выявляют патологию в грудном возрасте. Лишь после 2 лет можно точно сказать диагноз и узнать причину появления заболевания.
Как правило, это происходит из-за внешних факторов:
- Если были случаи с переломами, после которых произошло неправильное срастание костей.
- Другие травмы, связанные с ушибами, ожогами, разрывом связок и мышечных тканей.
- Последствие после перенесенных опасных для жизни заболеваний (полиомиелит, рахит, дисплазия тазобедренных суставов, вальгусная патология).
- Сколиоз (искривление позвоночного столба).
- Увеличение тонуса мышц поясницы
- В ножках развивается опухоль.
- Родители не правильно подбирали обувь (чрезмерно узкая).
Врожденная патология бывает из-за:
- генетического сбоя, когда ближайшие родственники страдают таким же недугом;
- нарушения режима во время беременности (табакокурение, прием запрещенных лекарств, алкоголь и работа на вредном производстве);
- многоплодной беременности;
- стеснения стоп будущего ребенка пуповиной или стенками матки;
- сильного токсикоза, авитаминоза, маловодия или маточного гипертонуса;
- неправильного положения малыша перед родами.

Симптомы косолапых ног
Во время беременности будущие мамы несколько раз делают плановое обследование на УЗИ. На 16 недели квалифицированный врач может увидеть первые признаки развития недуга.
После родов у малыша уже можно поставить диагноз при визуальном осмотре:
- Сильная припухлость ступни, отличающаяся от нормальных размеров.
- Одна нога может быть короче другой.
- Пальчики смотрят внутрь (согнуты).
- Высокий свод.
- Пяточка и мысок находятся не на одинаковом уровне.
- Голень и сустав плохо двигаются.
- Сильная деформация стопы, конечности отведены в сторону.
Симптомы косолапости у ребенка 1 года и 2 лет будут такими:
- При ходьбе сильно изменяется походка: малыш ходит вразвалочку, при этом загребает ногами к себе.
- Коленочки смотрят не прямо, а направлены друг к другу.
- Каблуки обуви сильно стаптываются.
- Если малыш пройдется по песку босиком, то можно заметить неправильный след.
- В расслабленном состоянии голеностоп сильно искривлен.
- На внутренней стороне большого пальца образуются мозоли, натоптыши, шишки
- На топе появляется поперечная складка.
- Малыш часто жалуется на боль во время передвижения на дальние расстояния.
- Из-за того, что маленький постоянно подворачивает пальчики, ступни визуально кажутся короткими.
Что делать, если ребенок при ходьбе сильно косолапит
Ортопеды после постановки диагноза сразу же начинают терапевтические действия по исправлению патологии. Лечение зависит от возраста малыша, характера заболевания и степени тяжести. Привести ножки в правильное состояние помогут следующие методы.
Для новорожденных используют сначала комплекс, состоящий из массажа и упражнений. Далее накладываются повязки из бинта. После проводимых процедур при легкой степени данная методика приносит положительные результаты.
Если патология выявлена в более позднем возрасте, то применяют специальный гипсовый сапог. Его используют следующим образом: он носиться в течение двух месяцев с перерывами. После семи дней ношения, сапожок снимается, и врач назначает массаж. Далее его одевают еще на одну неделю.
Родители часто задают вопрос ортопеду, что делать, если ребенок косолапит уже в 1 год? На данном этапе самым продуктивным методом является терапия по Понсети:
Она необходима в совокупности с другими методами для исправления голеностопа. Так как во время процедур нормализуется кровообращение пораженных участков ног.
Ортопед обязательно назначает: электрофорез, магнитотерапию и аппликации на основе парафина.
Если выявлено косолапие у ребенка при рождении или в 2-3 года, то один раз в шесть месяцев делают укол ботекса. Он помогает расслабить мышцу, при этом стопа принимает правильное положение.
При диагностировании патологии из-за нервного заболевания врачи назначают лекарства, где содержатся прозерин и стрихнин, улучшающие нервно-импульсную проводимость.

Все вышеперечисленные способы дадут положительный эффект при условии ношения специальных ботинок, туфель, сапог и сандалий. Их необходимо покупать в зависимости от сезона и по мере подрастания ножек.
Покупать данную обувь надо по рекомендациям врача, так как самостоятельный подбор не приведет к хорошим результатам.
При выборе ориентируйтесь по таким характеристикам:
- Задник должен быть жестким с обеих сторон и доходить до середины голени.
- Система липучек обязана плотно фиксировать ножку.
- Супинатор поддерживает внутреннюю часть стопы и помогает правильному ею развитию.
- Стелька-пронатор.
Если в вашем населенном пункте нет таких торговых точек, то обратитесь в интернет-магазин. На сайте вы найдете фото с описанием и ценой. Консультанты помогут вам сделать правильный выбор, расскажут какую модель в вашем случае лучше приобрести, условия доставки и способ оплаты.

К хирургическому методу прибегают, если все вышеперечисленные способы лечения не дали положительного результата, и ребенок в 5-6 лет все еще косолапит при ходьбе.
После операции, во время которой делают надрез ахиллового сухожилия или полностью его заменяют, частично или полностью устраняется деформация голеностопа.
Как можно исправить патологию дома
Лечение легкой формы заболевания можно проводить в домашних условиях при условии постоянного наблюдения у ортопеда. Врач назначает комплексные процедуры.
Новорожденному на первых порах лечебные манипуляции делает специалист в присутствии мамы. Затем их можно повторять дома, учитывая некоторые моменты:
- Работать с каждой стопой необходимо не менее 7 минут с периодичностью подходов в 10 раз.
- При этом надо тщательно корректировать поведение малыша, чтобы во время процедуры он не выворачивал ножки внутрь.
- Мышцы разогреваются с помощью массажных движений.
- Сгибают и разгибают ноги в коленях.

Мы рассказали, как исправить (лечить) косолапие у ребенка до 2 лет, потому что вылечить после 5-6 уже намного сложнее.
Для этого потребуются следующие упражнения:
- Делать круговые движения ступнями.
- Ходить на пяточках и корточках.
- Поднимать ноги на 90 градусов.
- Рисовать палкой или карандашом, зажатыми между большим и вторым пальцами.
- Поднимать полотенце с пола.
- Растягивать позвоночник при помощи турника.
- В более старшем возрасте очень эффективно заниматься скейтбордом, кататься на лошади.
Процедуру должен делать специалист, который знает анатомические особенности скелета, ведь виды массирования подразумевают расслабление мышц или, наоборот, придание им тонуса.
При этом медицинский работник использует такие движения руками (если косолапит новорожденный ребенок или в год), как: поглаживание, постукивание, легкое надавливание, пощипывание.
Во избежание осложнения в дальнейшей необходимо как можно раньше приступить к лечению. Ведь недогляд и бездействие родителей могут привести к серьезным заболеваниям:
- искривление позвоночника;
- нарушение сна
- атрофия голеностопных мышц;
- неправильное развитие тазобедренных и коленных суставов;
- нарушение деятельности внутренних органов из-за их смещения;
- отставание в умственном и физическом развитии.
Если выявлены проблемы с одной ножкой, то родителям стоит серьезно задуматься, ведь при некорректном лечении такая патология развивается быстро и переходит на вторую стопу в течение одного года. Поэтому ортопед назначает полное обследование тазобедренных суставов при помощи УЗИ и головного мозга (при подозрениях на невротическое заболевание).
Грудничкам категорически противопоказано находиться в прыгунках и ходунках. Детям более старшего возраста назначают массаж и упражнения. Одно из самых действенных занятий является хождение походкой Чарли Чаплина. Можно на асфальте или на полу в квартире нарисовать стилизованную елку. Сделайте так, чтобы малыш наступал именно на веточки, при этом поворачивая мыски ног наружу.
Мы предоставляем вам наглядное пособие, по которому вы сможете узнать, что такое косолапие у ребенка 1-2 года, почему он косолапит при ходьбе, что делать, и какое назначается лечение детей.
Читайте также:


