Кому делали операцию на вертлужной впадине
Вертлужная впадина, капсула, связочный аппарат, головка бедренной кости составляют тазобедренный сустав. Помимо различных болезней, при которых происходит дегенеративно-дистрофическое поражение тканей, сустав может пострадать и при переломе. Риск возникновения перелома возрастает, если имеются следующие факторы:
- нарушения обменных процессов в тканях костей;
- опухоли;
- инфекции.
При несвоевременном и неграмотном лечении сросшийся даже с незначительным смещением отломков перелом в конечном итоге способен привести к инвалидизации человека, поскольку тазобедренный сустав несет большую нагрузку и отвечает за ее равномерное перераспределение на ноги. В некоторых случаях перелом срастается плохо и медленно, у пожилых людей сращение уже может и не произойти. В таком случае подвижность существенно ограничивается, часто приводит в летальному исходу из-за того, что человек оказывается прикованным к постели. Ситуацию может исправить только замена сустава на искусственный.
Вертлужная впадина: виды переломов и способы лечения
Порядка 20% случаев механического нарушения целостности тазовых костей касаются вертлужной впадины. Травмирование может произойти прямо (например, при боковом столкновении в автоаварии) и косвенно (например, при падении). В анатомическом строении вертлужной впадины выделяют переднюю, а также заднюю колонны. Первую образуют передняя часть подвздошной кости в совокупности с лонной, вторую – задняя часть подвздошной кости и седалищная кость. Задняя колонна более прочная, однако при авариях ломается чаще именно она.
Переломы могут быть:
- Простые. К ним относятся переломы заднего и переднего края, задней колонны, поперечные переломы.
- Сложные. При данном типе происходит одновременный перелом задней стенки и колонны, перелом задней стенки вкупе в поперечным, перелом передней колонны совместно с поперечным переломом задней или повреждение одновременно обеих колонн. Сложные переломы обычно многооскольчатые.
Точно определить тип перелома можно только при помощи обзорной рентгенографии области таза. Часто при поступлении пациента с переломами рентгеновский снимок делается не слишком высокого качества, не всегда можно рассмотреть мелкие детали. Поэтому для наиболее четкой картины рекомендуется КТ (поперечная или трехмерная).
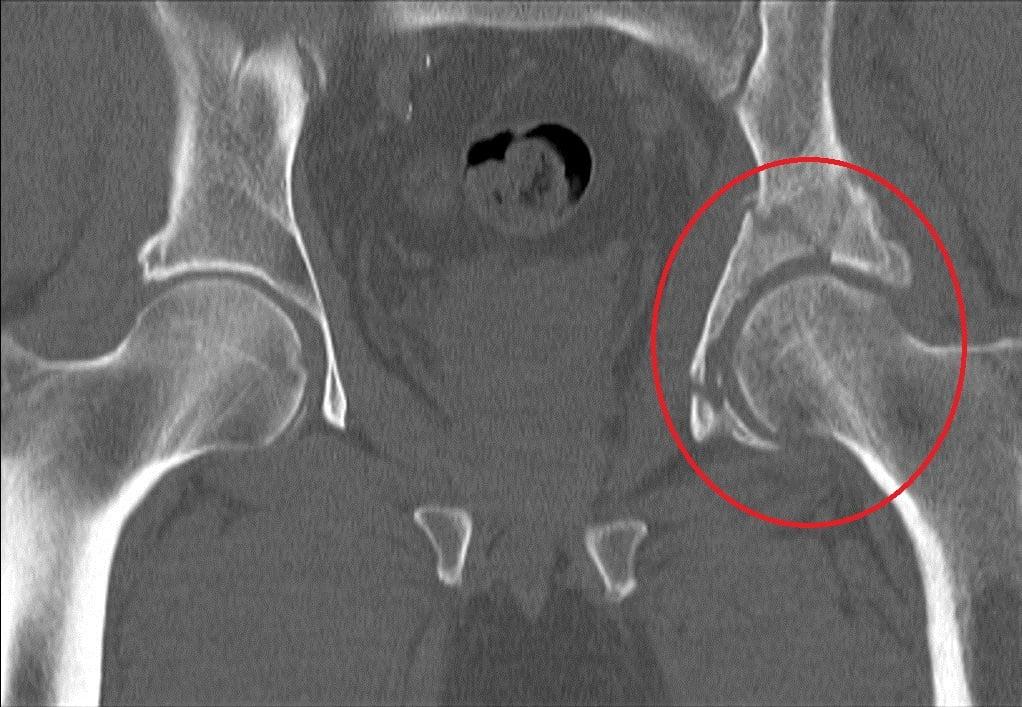
После точной диагностики при помощи КТ выявляется степень смещения тазовых костей. Если смещение минимально, то применяется тракция (вытяжение) и заживление в течение реабилитационного периода. Если же смещение существенное, а также присутствует вывих, то после вправления используется скелетное вытяжение. После вытяжения делается анализ состояния сустава: при удачном совпадении осколков производится тракция и реабилитация, при оставшемся смещении решается вопрос об оперативном вмешательстве. Если перелом в данный момент времени неоперабельный, то через 4-6 месяцев проводится эндопротезирование. В случае возможности проведения операции применяются следующие методы: артротомия, репозиция, стабильная фиксация.
Неоперабельным считается многооскольчатый перелом. При этом может возникнуть некроз головки, а также деформирующий артроз сустава. Остеосинтез не рекомендован, оптимальным вариантом является замена сустава. Свободные костные частицы необходимо удалить, поскольку они вызывают боль и деформируют суставные ткани.

Консервативное лечение возможно в следующих случаях
- если смещения не произошло;
- сломано не более 25% заднего края вертлужной впадины;
- низкий поперечный перелом;
- низкий перелом передней колонны;
- перелом двух колонн при сохранности объединяющего их свода впадины.
Если по истечении заданного периода времени сращения не происходит, то перелом считается несрастающимся. В таких случаях выходом является полная или частичная замена сустава на имплантат. При необходимости применяется дополнительный костный материал.

- Отделение анестезиологии и реанимации
- Метастазы рака
- Химиотерапия
- Хоспис для онкологических больных
- Иммунотерапия в центре платной онкологии Медицина 24/7
- КТ-исследования
- МРТ-исследования
В случае онкологического заболевания в одном из парных органов, его удаление часто позволяет сохранить пациенту жизнь без ущерба для ее качества. Так, например, рак почки эффективно лечится ее удалением, при этом функциональная нагрузка перераспределяется на здоровую почку. Однако в случае с парными конечностями все не так однозначно — ампутация ноги ведет к значительной инвалидизации, депрессии и снижению качества жизни пациента. Для решения данных проблем около 60 лет назад начали применять онкологическое эндопротезирование — замена пораженных опухолью костей и суставов на искусственные конструкции. Клинический случай из моего фоторепортажа наглядно иллюстрирует тактику лечения пациента с учетом перечисленных приоритетов.

Описание клинического случая
В 2007 году у мужчины была удалена почка по поводу онкологического заболевания. Однако через 10 лет были обнаружены метастазы в легких и левой бедренной кости. С помощью иммунотерапии удалось уменьшить очаги в легких, однако опухоль бедренной кости привела к ее патологическому перелому. На снимке видно густое сосудистое сплетение опухоли, которая прорасла в кость и стала причиной патологического перелома шейки бедра:
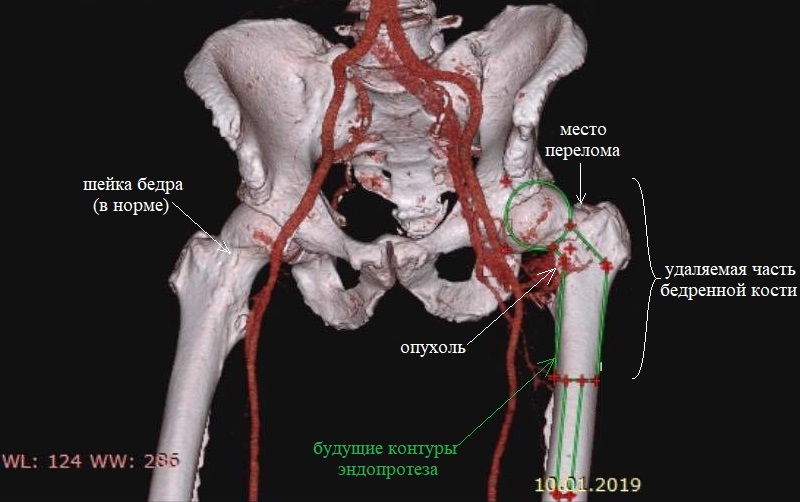
Сложность операции обуславливалась тем, что удаление метастазов рака почки сопряжено с крупными кровопотерями. Такая опухоль активно выделяет сосудистый фактор роста и очень обильно кровоснабжается. Интраоперационную кровопотерю корректируют переливанием эритроцитарной массы, а эта процедура, в свою очередь, может осложнять клубочковую фильтрацию почек. Поэтому у возрастного пациента с одной почкой выполнять операцию подобного объема очень опасно — высок риск потерять единственную почку. Именно поэтому ему отказали в ведущих медицинских центрах Украины, РФ и Германии. Однако решительно настроенный мужчина все-таки нашел эксперта в лечении пациентов с такой сложной патологией — члена Восточно-европейской группы по изучению Сарком (EESG) — Петра Сергеева, хирурга-онколога клиники Медицина 24/7.
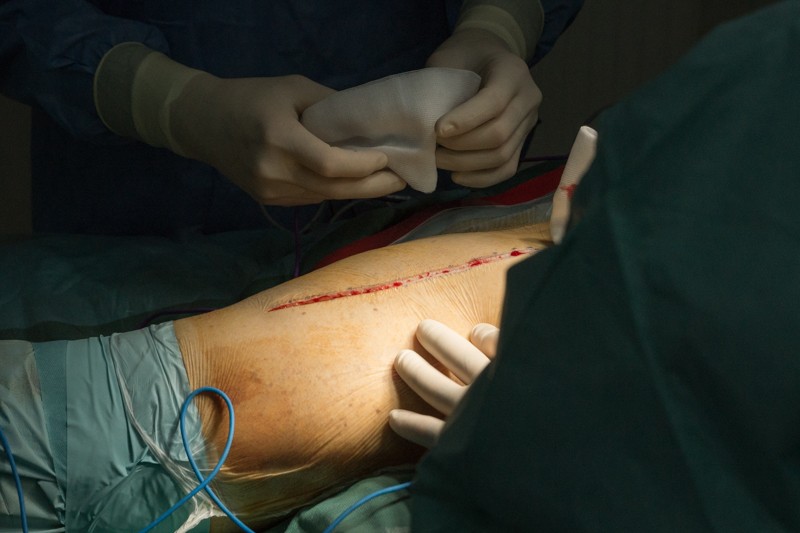
Этап организации доступа
Пациент уложен на правый бок, операционный доступ организуется с внешней стороны левого бедра. Длинна разреза — от проекции тазобедренного сустава до середины бедра. Вид сзади:
После рассечения кожи и жировой клетчатки хирург разрезает мышцы таким образом, чтобы минимизировать травматичность. От этого будет зависеть скорость последующей реабилитации.
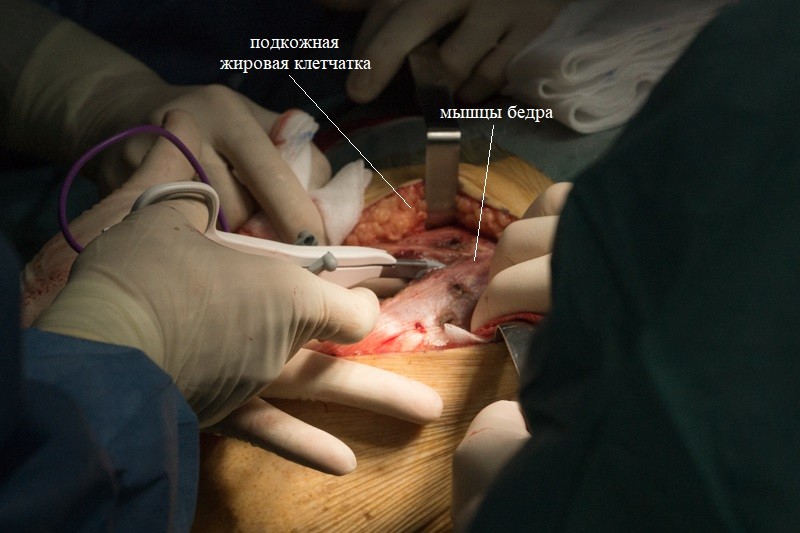
Мышцы обильно кровоснабжаются, поэтому часто приходится работать электрокоагулятором:
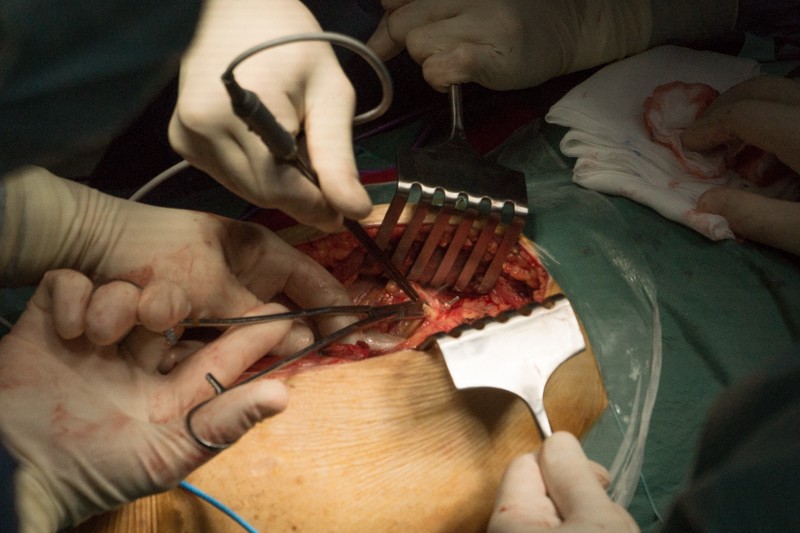
К удаляемой части бедренной кости крепится несколько крупных мышц, а также сосуды и нервы. Их отделение занимает значительное время операции. На снимке показан момент отсечения связок ягодичных мышц, вид спереди:
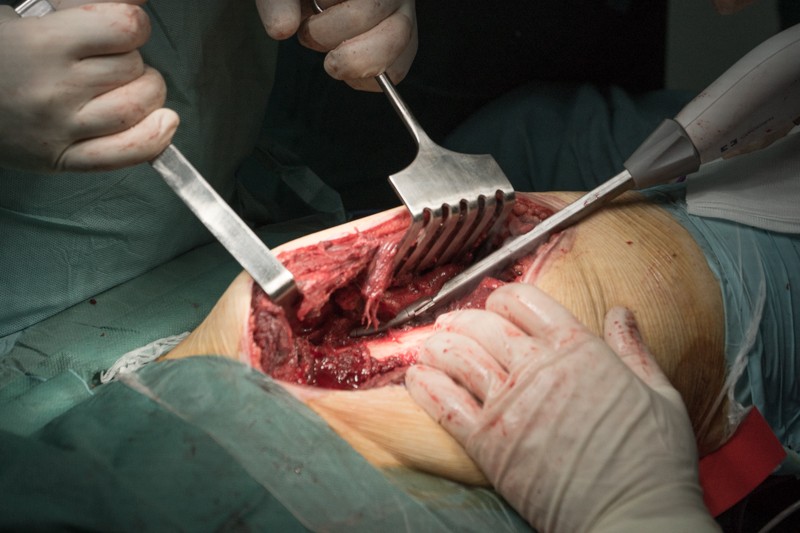
Скелетипрована надкостница, бедренная кость готова к резекции.
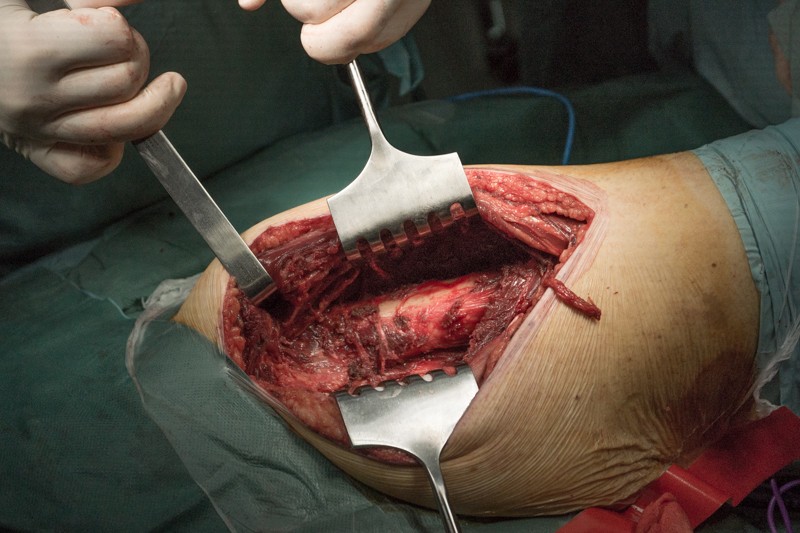
Этап резекции части бедренной кости с опухолью
Хирургическая электрическая пила-дрель для обработки костей:
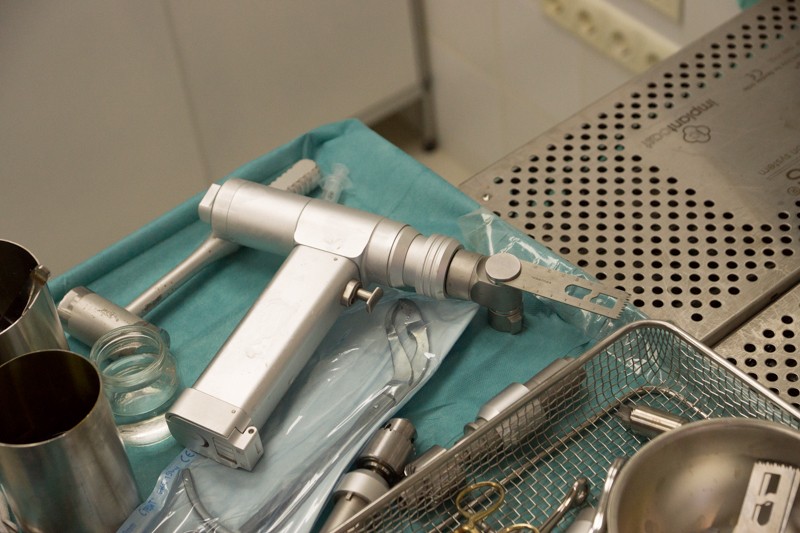
Процесс занимает меньше минуты.
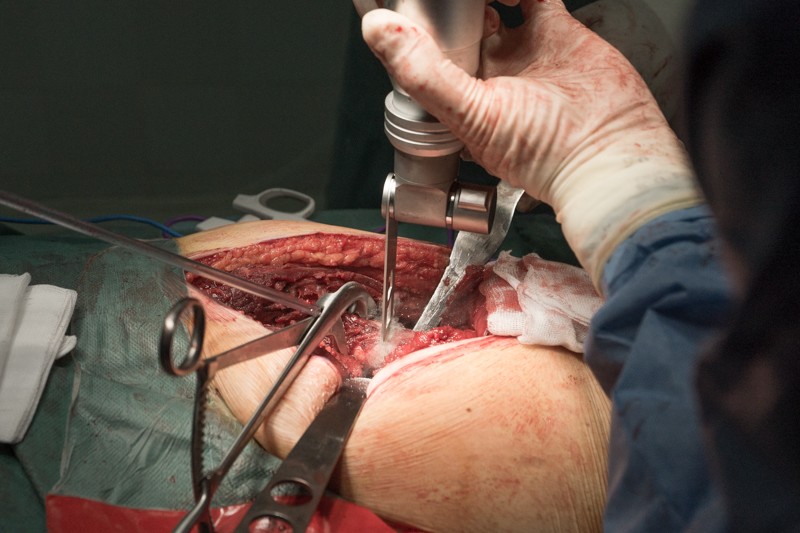
В месте распила хирург берет образцы костного мозга и направляет в лабораторию, чтобы убедиться, что оставшаяся часть бедренной кости не содержит опухолевых клеток.
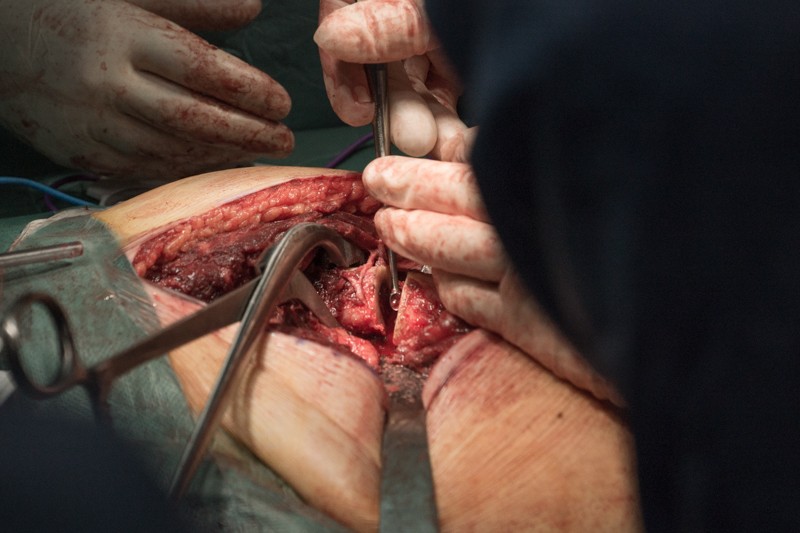
Резецированные связки и фрагмент бедренной кости удаляется вместе с опухолью без вскрытия оболочки кости. На фотографии показаны суставные поверхности тазобедренного сустава:
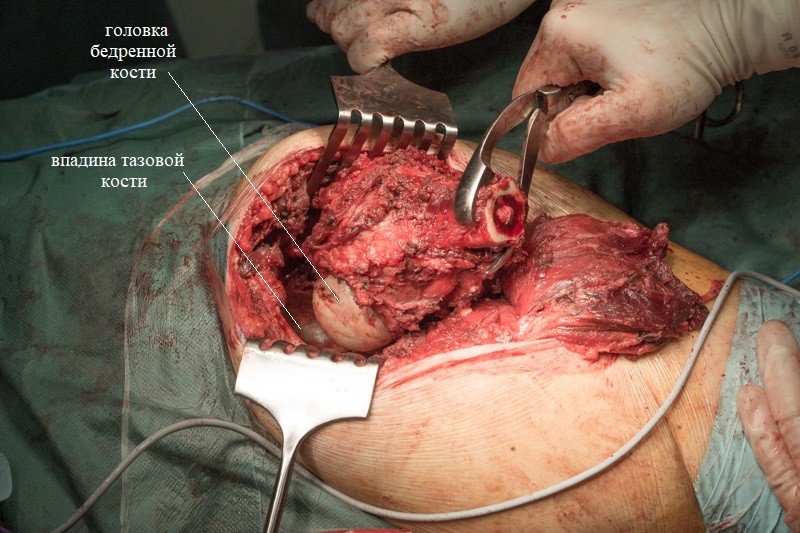
Хирург объясняет, что удаление большого объема мягких тканей вокруг опухоли снижает риск рецидива злокачественного заболевания.
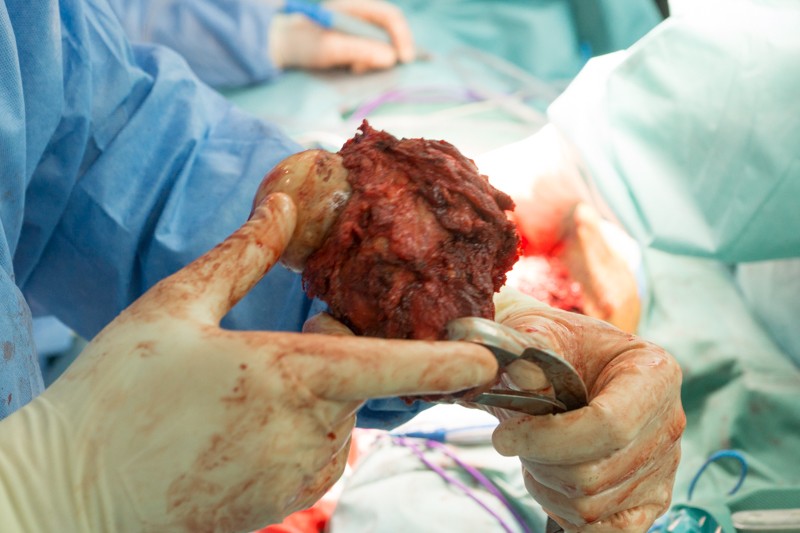
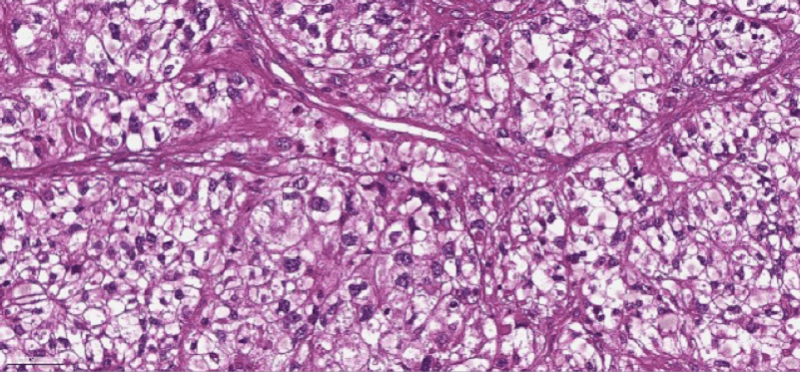
Этап эндопротезирования
Первые эндопротезы изготавливались заранее под индивидуальный заказ, что не позволяло хирургам пересмотреть планируемый размер резекции кости в ходе операции. Кроме того, необходимо было ждать изготовления изделия не менее 2-х месяцев, что не всегда приемлемо в онкологии. Современные модульные эндопротезы позволяют хирургу прямо во время операции собрать конструкцию с индивидуальными размерами, учитывающими конституцию пациента и особенности клинического случая. Металлические компоненты эндопротеза состоят из сплавов титана, алюминия и никеля, что обеспечивает высокую прочность, низкий вес конструкции, а также инертность в отношении биологических тканей.
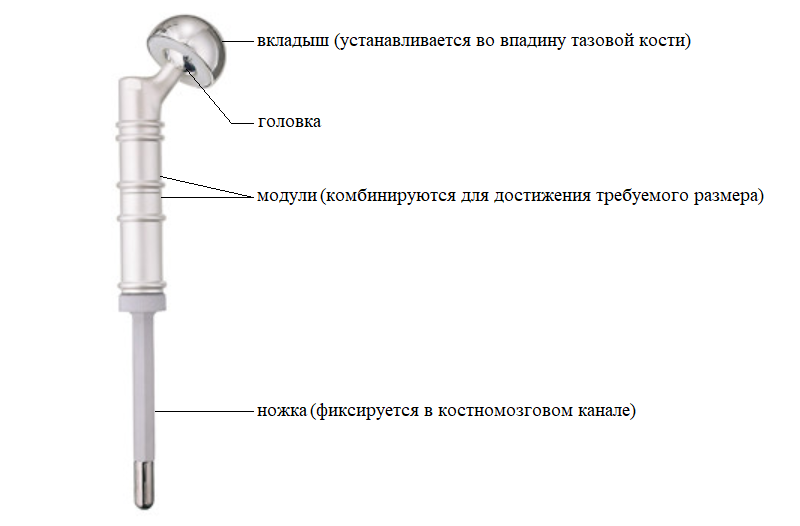
Перед установкой эндопротеза костномозговой канал высверливается для удаления костного мозга.
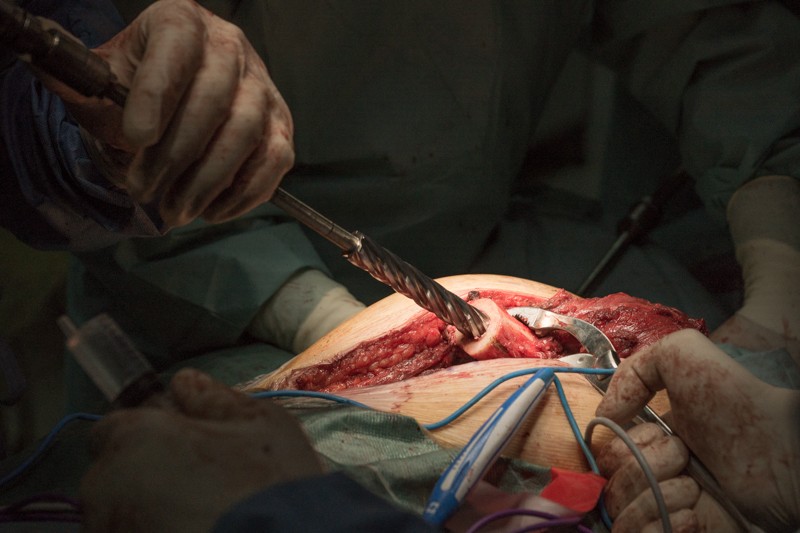
Затем путем многократной обработки костномозговому каналу придается форма шестиугольника — как и у ножки эндопротеза. Такая форма увеличивает площадь контакта ножки эндопротеза с твердыми тканями и обеспечивает более надежную фиксацию.
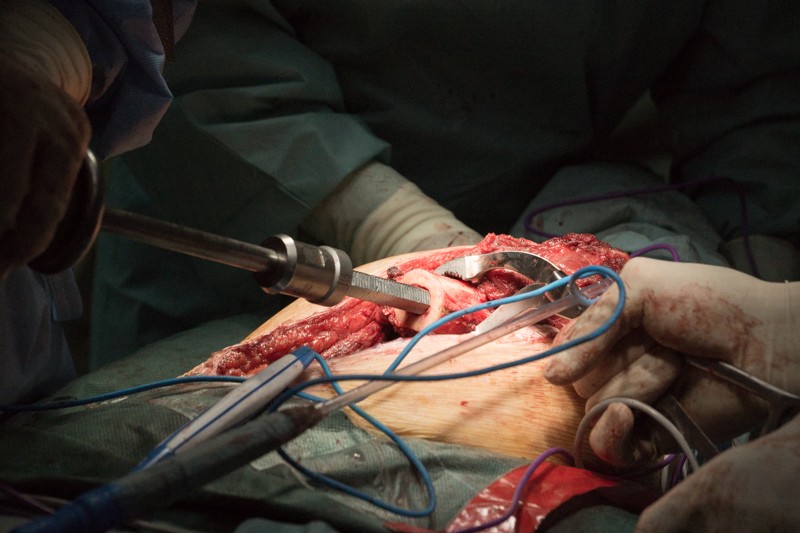
Специальной насадкой на торце кости формируется фаска для плотного прилегания эндопротеза и равномерного распределения нагрузки:
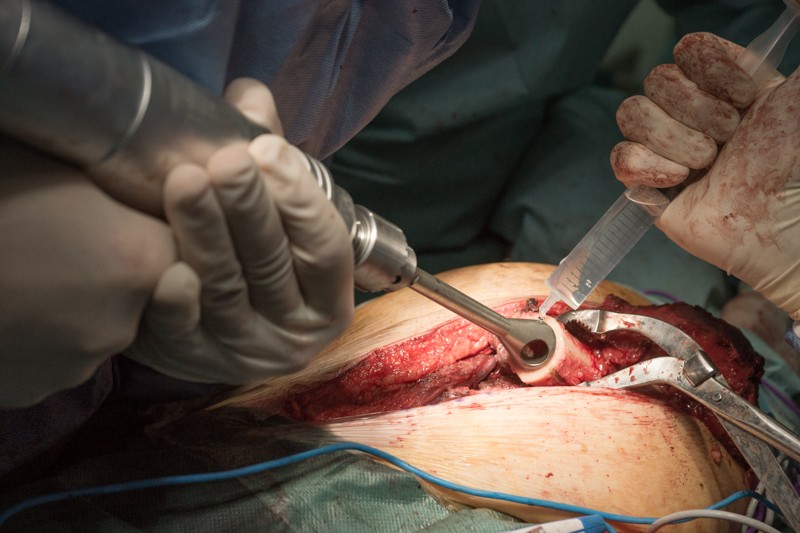
Перед установкой эндопротеза проводится примерка с использованием набора временных компонентов разных размеров:

Временные элементы конструкции установлены для проведения примерки:
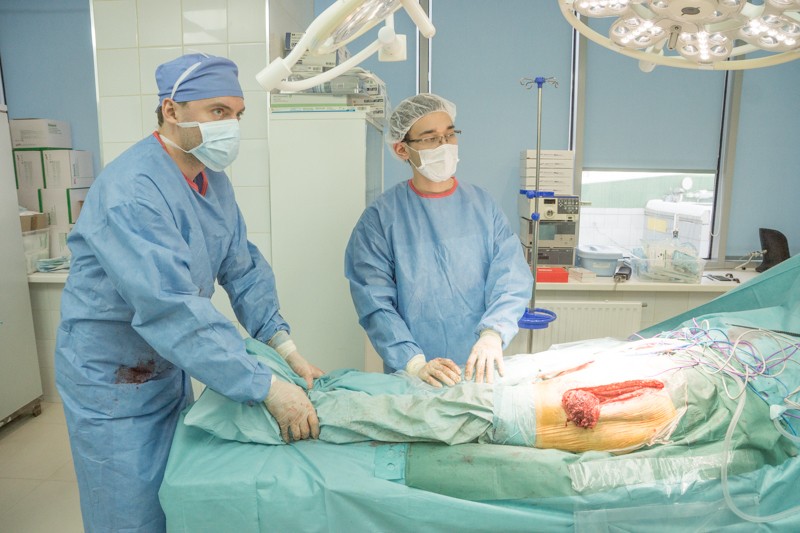
Пациента укладывают на спину, хирург оценивает симметрию и длину ног:
После примерки устанавливаются компоненты эндопротеза с нужными размерами. С учетом удовлетворительного состояния кости хирург принял решение об установке ножки эндопротеза с бесцементной фиксацией. Сначала в костномозговой канал устанавливается ножка эндопротеза. Она имеет матовое напыление гидроксиапатита, чтобы окружающие ткани лучше вросли и зафиксировали эндопротез:
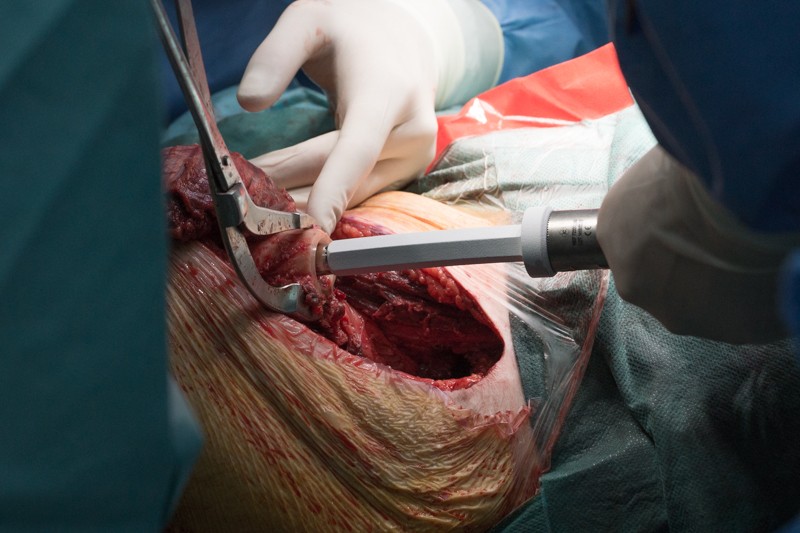
Ножка устанавливается при помощи молотка:
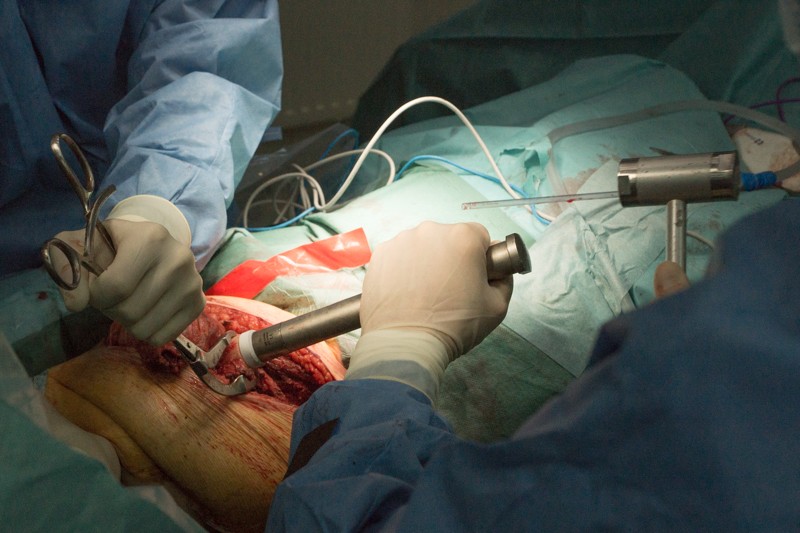
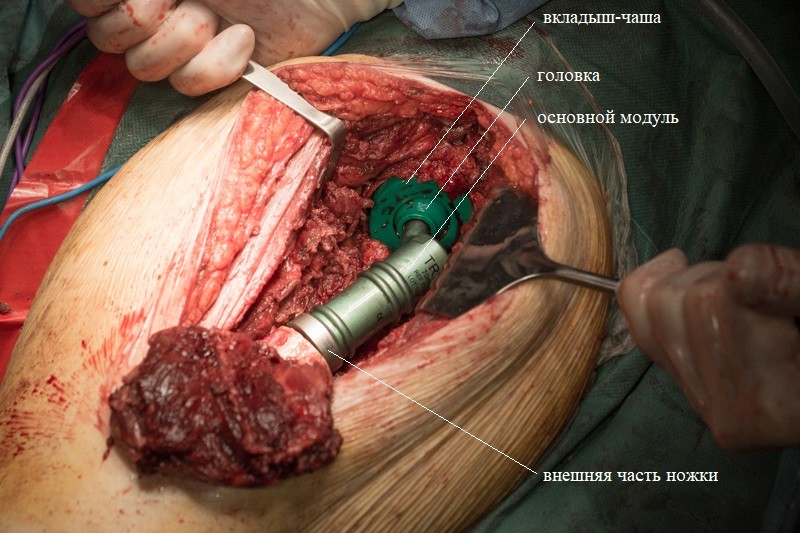
Внешняя часть ножки эндопротеза с креплением:
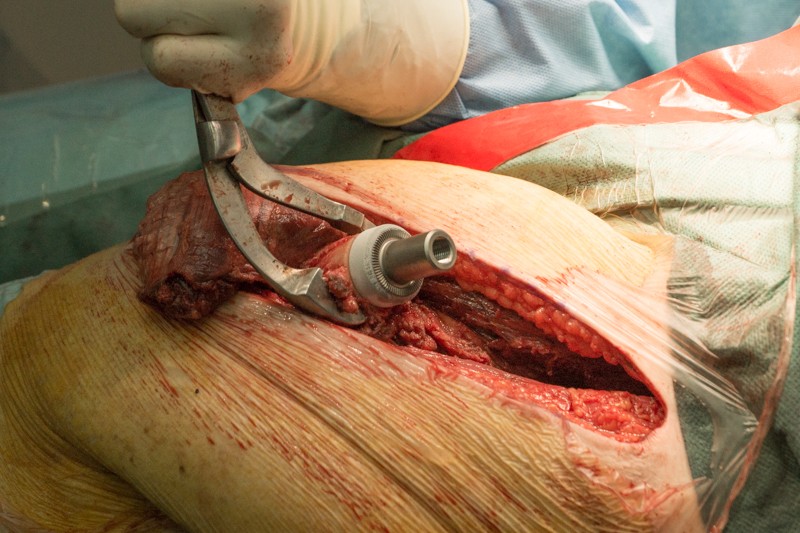
К ножке фиксируется основной модуль:
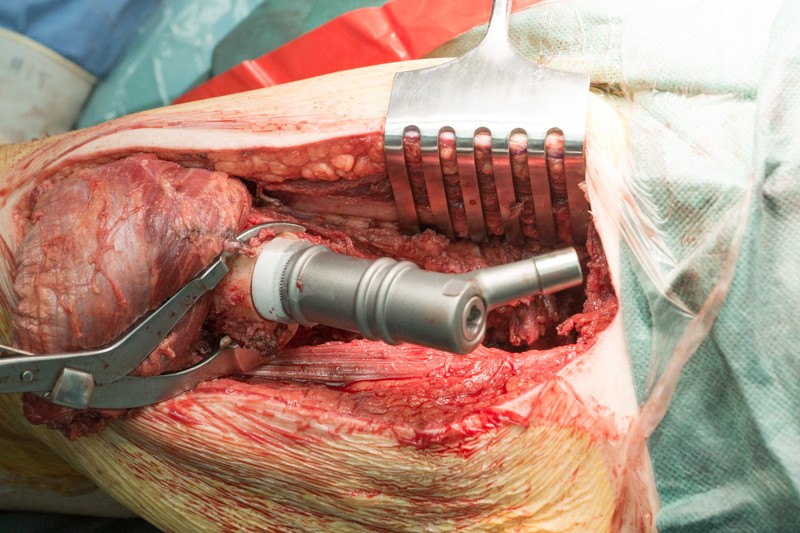
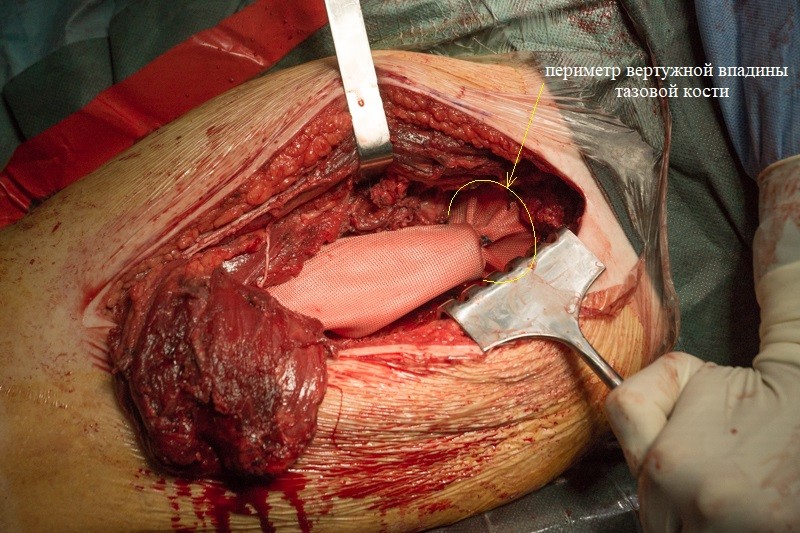
К периметру вертлужной впадины тазовой кости пришивается синтетическая муфта-чулок, которая будет служить основой для формирования новой суставной сумки вокруг эндопротеза.
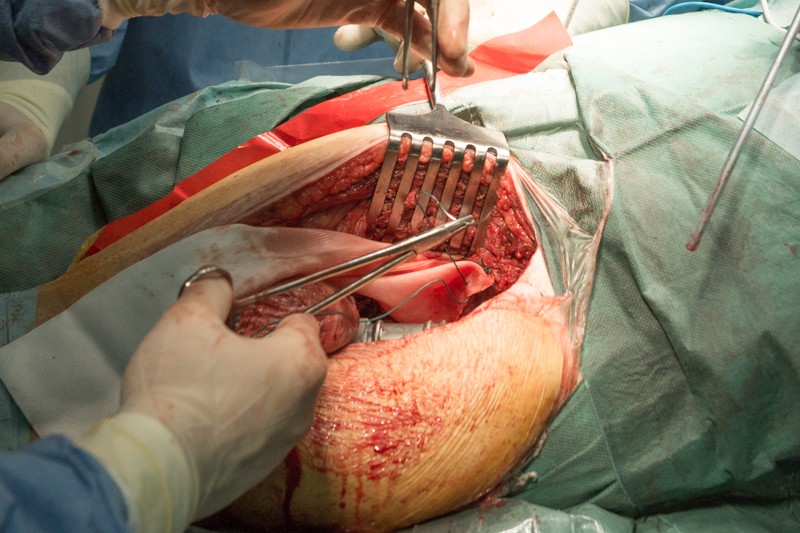
Затем на место удаленной головки бедренной кости в вертлужную впадину тазовой кости устанавливается вкладыш с головкой эндопротеза. Золотистый цвет головке придает напыление нитрида титана — гипоаллергенный и износостойкий материал:
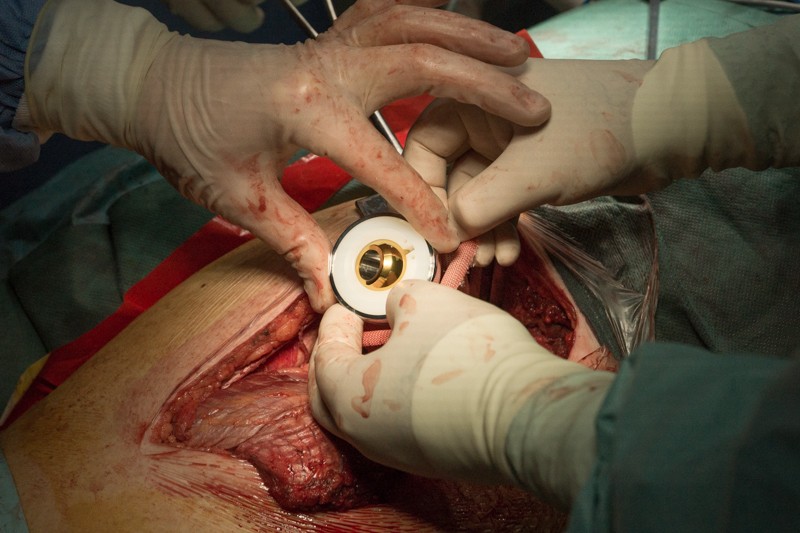
Весь эндопротез укрыт муфтой:
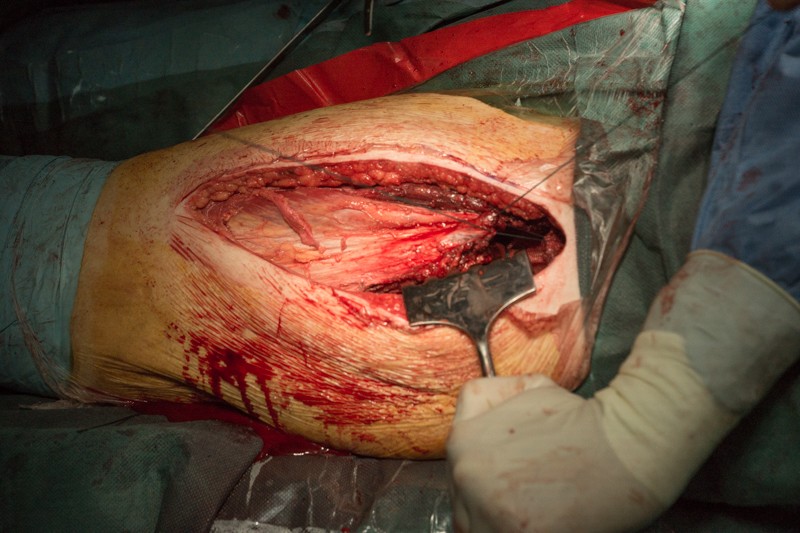
Ранее отсеченные от удаленного фрагмента бедренной кости мышцы подшиваются к муфте. В процессе реабилитации соединительные ткани прорастут в волокна муфты, тем самым образовав прочный связочный аппарат, с помощью которого мышцы смогут вновь управлять конечностью.
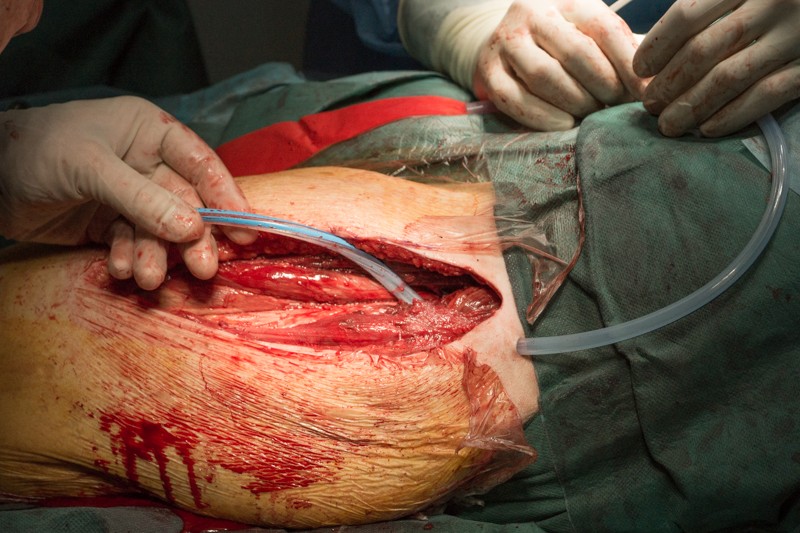
Устанавливается дренаж для отведения экссудата лимфы и крови, а также для промывания операционной раны антисептиками с целью профилактики инфекционных осложнений.
Края кожи ушиваются с помощью хирургического степлера за 30 секунд:
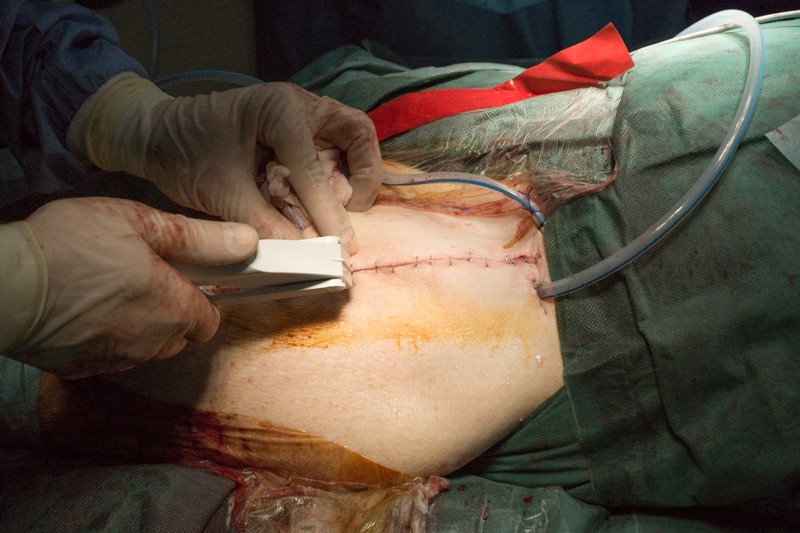
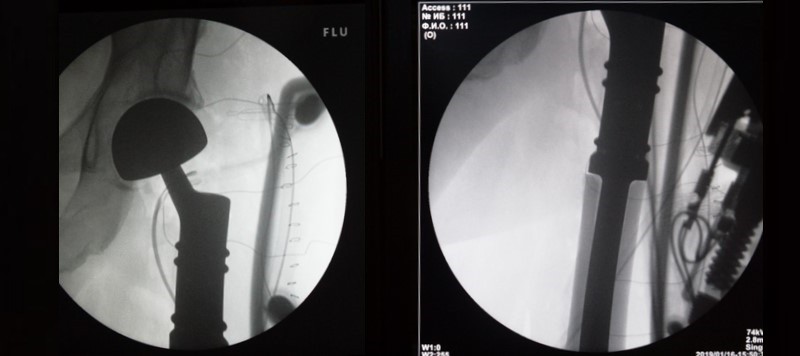
После операции выполняется контрольный снимок эндопротеза в 2-х проекциях:
А пациенту давайте все вместе пожелаем сил и терпения, которые понадобятся ему для длительной реабилитации!
Через неделю после операции:
Читайте также:






