Компрессионная травма мягких тканей лечение
1. Понятие компрессионной травмы.
1. Клиническая картина.
1. Доврачебная медицинская помощь.
Компрессионная травма – патологическое состояние, развивающееся после длительного сдавления большой массы мягких тканей.
Понятие "синдром длительного сдавления", "синдром длительного раздавливания", "краш-синдром", "миоренальный синдром", "травматический токсикоз", "синдром позиционного сдавления"- это варианты травмы мягких тканей, в результате компрессии (compressio - лат.- сдавление, и раздавливание и размозжение).
"Сдавление" - это закрытый вариант травмы.
"Раздавливание" - это открытая травма.
Компрессионная травма встречается у пострадавших при землетрясениях, селях, оползнях, смерчах при обвалах и завалах в шахтах, разрушений зданий и других катастрофах природного и антропогенного генеза.
Как правило, компрессионная травма наступает при компрессии, длительность которой превышает 2 часа (иногда меньше), и массе травмированных тканей, превышающей массу конечности.
Наблюдается также синдром позиционной компрессии, возникающий в результате длительного неподвижного положения тела пострадавшего, находящегося в бессознательном состоянии (кома, отравление) или в состоянии глубокого патологического сна.
Развитие синдрома, аналогичного синдрому сдавления, наблюдается после снятия жгута, наложенного на длительный срок.
Прогностическаямедицинскаясортировка.
Сортировку необходимо начинать уже в компрессионном периоде травмы.
Если пострадавшие извлечены до 2 часов, то ишемический токсикоз не развивается.
Пострадавшие делятся на 2 группы: легкие и тяжелые формы.
Первая- это группа пострадавших, которым не угрожает ишемический токсикоз при ос-вобождении от компрессии.
Это пострадавшие с длительностью ишемии менее 2 часов и с малой массой сдавленных тканей. Они должны быть освобождены из завала в первую очередь.
Вторая - это группа пострадавших, которой угрожает ишемический токсикоз. У них длительность сдавления превышает 2 часа, а масса сдавленных тканей значительна.
После 2 часов компрессии начинать с освобождения от сдавления безпредварительного наложения жгута, нужно тем, у кого масса сдавленных тканей мала (легкая травма).
У пострадавших с тяжелой компрессионной травмой после 2 часов до извлечения должен быть наложен жгут во избежание ишемического токсикоза.
В неблагоприятной обстановке следует проводить ампутацию "под прессом" не снимая наложенного жгута.
Сдавление следует лечить в отделениях хирургии с целью купировать или предупредить токсикоз.
Раздавливание лечат хирурги первичной хирургической обработкой размозженных ран. Это положено в основу эвакуации пострадавших в лечебно-профилактические учрежде-ния.
ПОМНИ! Максимально безопасные срокивключенияишемизированной ткани конечности в кровоток – 2 часа при температуре 18-22 ○ С.
Этиологическим фактором СДС является механическая травма.
Патогенез:
- Плазмопотеря за счет отека тканей.
- Растут гемоконцентрация, нарушения микроциркуляции, свертывающей системы крови, что ведет к развитию полиорганной недостаточности;
- Травматическая токсемия, обусловленная всасыванием продуктов распада из поврежденных тканей (мышц);
- При миолизе в кровь поступают токсические и кислые продукты метаболизма, что ведет к гемодинамическим расстройствам и метаболическому ацидозу.
Пусковым фактором патологических сдвигов в организме пострадавшего является боль. ОЦК в зависимости от продолжительного сдавления может снижаться на 27-52% от исходного уровня.
Так, при отеке одной верхней конечности депонируется до 2-3 л, а нижней - до 3-5 л жидкости, в основном плазмы.
Плазмопотерю называют белым кровотечением, которое переносится организмом тяжелее, чем кровопотеря.
Большое значение в развитии СДС имеет токсемия.
Сдавливаются кровеносные сосуды, нервы и мышцы. Снижается количество кислорода в крови, не выводится углекислота и другие продукты молекулярного распада, которые накапливаются в сдавленной части тела. Как только сдавление тканей прекращается, токсические продукты поступают в кровеносное русло и вызывают тяжелейшую интоксикацию.
Ведущими факторами токсемии являются: калий, гистамин, миоглобин, производные аденозитрифосфата, продукты аутолитического распада белков, адениловая кислота и аденозин, креатин, фосфор.
При разрушении мыщц в кровь поступает значительное количество альдолазы (в 20-30 раз превышающее норму). По уровню альдолазы можно судить о тяжести и масштабах повреждения мышц.
Миоглобин при ацидозе превращается в солянокислый гематин, который закупоривает почечные канальцы.
Развивается острая почечная недостаточности.
В зависимости от обширности и длительности сдавливания различают 4 формы тяжести:
1-я (крайне тяжелая): при раздавливании 2-х конечностей с длительностью 8 и более часов. После извлечения быстро развивается шок, не поддающийся терапии. Смерть в первые 1-2 суток на фоне сердечно-сосудистой недостаточности.
2-я (тяжелая): после сдавления 1-2 конечностей с длительностью 6-8 часов. Сопровождается выраженным шоком и резким нарушением функции почек с олигоурией до 3-х недель. Летальность 50-70 %.
3-я (средней тяжести): при сдавлении одной конечности с длительностью 4-6 часов. Течение шока и ОПН протекает легче, олигоурия до 2-х недель. Летальность до 30 %.
4-я (легкая): при сдавлении дистальных сегментов конечности, длительностью до 4-х часов. Шок выражен слабо. Олигоурия кратковременна. Все пострадавшие выздоравливают.
В течении компрессионной травмы выделяют 3 периода:
1-й период: до 48 часов после освобождения от сдавления.
Это период локальных изменений и эндогенной интоксикации.
Преобладают явления травматического шока: выраженный болевой синдром, психоэмоциональный стресс, нестабильность гемодинамики, гемоконцентрация, креатининемия; в моче - протеинурия и цилиндрурия.
2-й период: период острой почечной недостаточности. Длится от 3-4 до 8-12 дней. Нарастает отек конечностей, освобожденных от сдавления, на поврежденной коже обнаруживаются пузыри, кровоизлияния. Гемоконцентрация сменяется гемодилюцией, нарастает анемия, резко снижается диурез вплоть до анурии. Гиперкалиемия и гиперкреатининемия достигают наиболее высоких цифр. Летальность в этом периоде достигает до 35 %, несмотря на интенсивную терапию.
3-й период (восстановительный): начинается с 3-4 недели заболевания. Нормализуется функция почек, содержание белка и электролитов крови. На первый план выходят инфекционные осложнения. Высок риск сепсиса.
Информация только для специалистов в сфере медицины, фармации и здравоохранения!

Одним из тяжелых последствий техногенных катастроф, обвалов в шахтах, дорожных аварий, взрывов зданий и др. является сдавление мягких тканей. При обвалах зданий во время землетрясения, а также в условиях применения современных видов оружия синдром сдавления встречается намного чаще.
Терминология. Симптомокомплекс сдавления мягких тканей имеет более 40 названий в литературе.
По степени нарастания и ухудшения клинической картины с практической точки зрения целесообразно выделить такие виды сдавления, как местный ишемический гипертензионный синдром, компартмент – синдром, рабдомиолиз, позиционное сдавление, сдавление грудной клетки – симптомокомплекс Пертеса или травматическую асфиксию (симптомокомплекс верхней полой вены), компрессионую травму конечностей (легкой, средней, тяжелой степени) в сочетании и без сочетания с одновременным позиционным сдавлением других частей тела. Рассмотрим каждый их них подробнее.
Местный ишемический гипертензионный синдром (МИГС)
При получении незначительных травм нижней конечности (прямом или непрямом ушибе, при спрыгивании или схождении со ступенек и др.) могут возникнуть скрытые подфасциальные кровотечения голени, обусловленные повреждением измененной стенки сосуда (аневризмы, атеросклеротической бляшки, телеангиоэктазии, опухоли, васкулита) при полной сохранности фасциальных футляров и собственной фасции. Клинически плавное незаметное подфасциальное кровотечение проявляется незначительной болью, припухлостью. При осмотре голени отмечается увеличение ее окружности на 1-2 см. Четкая пульсация магистральных сосудов сохраняется, повреждений костей на рентгенограммах не отмечается. Иннервация не нарушена Температурная реакция поврежденной конечности обычная.
В результате образуется обширная гематома, оказывающая компрессионное воздействие на окружающие мышцы, обусловленное нарушением системы микроциркуляции (системы артериола - капилляр - венула). Стойкие нарушения системы микроциркуляции приводят к развитию гипоксии, ишемии, молочнокислого диатеза, а также вызывают некроз отдельных мышечных волокон. В патологический процесс постепенно вовлекаются все большие объемы мышечных волокон, происходят массовый некроз клеточных структур и аутолиз. Поступающие в сосудистое русло продукты распада вызывают отравление и полиорганное повреждение клеточных структур, особенно почек. Водно-электролитный обмен нарушается, развивается гиперкалиемия, гиперфосфатемия, гипераммониемия. В кислой среде миоглобин дополнительно блокирует микроциркуляцию и систему нефронов (восходящую петлю Генле и канальцы почек). В результате развивается острая почечная недостаточность на фоне полиорганной недостаточности (гибели кардиоцитов, нефроцитов, гепатоцитов).
Сноска 1. Даже минимальная травма нижних конечностей может привести к развитию местного ишемического гипертензионного синдрома, патологоанатомическая картина которого совпадает с патологоанатомической картиной сдавления мягких тканей, хотя анамнестические данные и клиническая картина при этих состояниях разные.
Сдавление циркулярной гипсовой повязкой
К практически аналогичной патологии, лишь незначительно отличающейся от вышеописанной, может привести сдавление циркулярной повязкой при свежих переломах. Оно сопровождается частичной или стойкой утратой функции конечности и сопровождается развитием многообразных неврологических нарушений по типу невропатий (парезов, параличей) с образованием контрактуры Фолькмана. Случаи развития контрактуры Фолькмана после наложения на длительные сроки циркулярной повязки при свежих переломах луча в типичном месте без смещения отломков или с допустимыми смещениями, даже без предварительной репозиции встречаются до сих пор.
Компартмент-синдром, или синдром фасциальных футляров
При нарушениях кровоснабжения органов, тканей, заключенных в замкнутых пространствах в связи с повышением внутриполостного давления, может развиваться компартмент-синдром (КС), описанный в иностранной и отечественной литературе. КС обычно развивается в любой анатомической области, где имеются замкнутые пространства с постоянным объемом (плече, предплечье, кисти, голени, брюшной полости). Основными причинами развития КС являются сохранение (уменьшение) прежнего объема полости и увеличение объема ее содержимого. КС возникает при совместном компрессионном давлении, осуществляемом извне циркулярной гипсовой повязкой, которое суммируется с внутрифасциальным давлением. Внутрифасциальное давление обусловлено переломом голени, массивным, медленным кровотечением до 1 литра и постепенно нарастающим травматическим отеком.
Сноска 3. При свежих переломах верхних, нижних конечностей нельзя применять циркулярные и частично рассеченные гипсовые повязки даже в стационарах с высокоподготовленными квалифицированными кадрами.
Рабдомиолиз
Еще одной формой мышечных некрозов, развивающейся без переломов, обусловленной нарушением кровотока, вызванного непосредственно прямой травмой, сильным локальным ушибом мышечного массива или возникающей в результате длительного позиционного сдавления, является рабдомиолиз, протекающий с гиперкалиемией, миоглобинурией, с развитием ОПН и ДВС-синдрома. Рабдомиолиз – основное звено в патогенезе МИГС, КС и позиционного сдавления.
Позиционное сдавление
Пропитывание кровью мягких тканей грудной клетки, поясницы, подвздошных областей, верхних конечностей на фоне плотного выраженного отека без признаков флюктуации, а также интенсивное окрашивание кожных покровов в темно-фиолетовый цвет мы наблюдали при позиционном сдавлении верхней конечности. Подобная картина часто встречается у хронических алкоголиков, асоциальных типов. Клинический пример: в ГКБ №36 доставлен больной А., 55 лет, анамнестических данных нет, известно, что три дня пил алкогольные суррогаты, случайно обнаружен в подвале дома, лежащим на каменном полу. Левая верхняя конечность была подвернута и находилась под туловищем, длительность сдавления верхней конечности неизвестна. Больной в сознании, поведение в момент осмотра агрессивное, связанное с алкогольной энцефалопатией, отеком головного мозга, интоксикацией. При осмотре наблюдаются следы многочисленных корочек, ссадин; обширный кровоподтек фиолетового цвета всей левой половины туловища и левой верхней конечности; выявлен сильно выраженный отек левой руки с левосторонним плекситом. Пульсация магистральных сосудов сохранена, рука теплая.
Определяется поражение лучевого, локтевого, срединного нервов. Проводимое лечение оказалось безуспешным. В дальнейшем развилась ОПН; смерть наступила от позиционного сдавления мягких тканей. Патологоанатомы, проработавшие более 30 лет, впервые встретились с подобной патологией, на вскрытии их поразила величина кровоизлияний (гипокоагуляционная фаза ДВС-синдрома). Подобные травмы следует дифференцировать с обширными ушибами, гематомами мягких тканей, с инсультами.
Симптомокомплекс Пертеса (симптомокомплекс верхней полой вены, травматическая асфиксия)
При внезапном сдавлении грудной клетки и рефлекторном спазме гортани и закрытии голосовой щели возникает симптомокомплекс Пертеса. В его основе лежит чрезмерное повышение давления в верхней полой вене с выходом крови в окружающие мягкие ткани диапедическим путем. Кровоизлияния захватывают всю верхнюю часть туловища, шею, лицо, слизистые ротовой полости, глаз. Мелкие, сливные, петехиальные, сплошные кровоизлияния различных оттенков и цвета: от красноватого до темно- фиолетового цвета занимают чаще всего всю верхнюю часть туловища. Происходят нарушения в системе макро- и микроциркуляции, утрата определенного объема циркулирующей крови, нарастает вязкость крови, ухудшаются реологические свойства крови, ее текучесть. Развивается гиперкоагуляционный синдром, этиопатогенетическое лечение которого должно включать прежде всего полиионные солевые препараты, забирающие воду из клеток и из интерстициального сектора, внутривенное введение глюкозоновокаиновой смеси в количестве 500,0, введение низкомолекулярных декстранов, свежезамороженной плазмы (СЗП), сосудистых средств, антикоагулянтов прямого, а затем антикоагулянтов непрямого действия.
У большинства пострадавших с симптомокомплексом верхней полой вены имеются раздавленные раны, для которых характерно тотальное пропитывание кровью всех мягкотканных структур, подвергнутых агрессии травмирующего агента (движущихся механизмов своевременно не остановленного эскалатора, сдавления мягких тканей, падения с высоты, ударов падающих предметов сверху по нижележащим потерпевшим), что затрудняет первичную хирургическую обработку ран.
Компрессионная травма
Различают компрессионные травмы легкой, средней, тяжелой и крайне тяжелой степени. При сдавлении небольших участков тела в течение 4-6 часов возникает компрессионная травма легкой степени; при сдавлении голени или верхней конечности более 6 час - средней степени; при сдавлении одной конечности или двух верхних конечностей более 6 час - тяжелой степени; при сдавлении нижних конечностей более 6 часов - крайне тяжелой степени.
В патогенезе сдавления мягких тканей конечностей выделяют девять главных компонентов развития, составляющих базовую основу этой сложнейшей патологии: тотальную, длительную компрессию и ишемию конечностей; чрезмерную массированную, невыносимую боль; трудно переносимую, критическую плазмопотерю (за 1-2 часа возникает острейший дефицит ОЦП); синдром рециркуляции; массированную токсемию (грубейшие нарушения водно-электролитного обмена, всасывание продуктов аутолиза, нарушения белкового, углеводного, жирового обменов); острейшую полиорганную недостаточность (первичную, вторичную) с превалированием ОПН; грубейшие нарушения циркуляторной системы кровообращения (макро-, микроциркуляции); гипоксию тканей, энергетический кризис на клеточном уровне; молочно-кислый диатез.
Проведение инфузионно-трансфузионной терапии при сдавлении несколько отличается от программы инфузионно-трансфузионного обеспечения травматического шока. Утрата ОЦЭ на 60% и ОЦП на 30% - это предельно допустимые величины, за которыми неминуемо следует смерть.
Сноска 4. При сдавлении мягких тканей конечностей дефицит плазмопотери сразу составляет 25 - 30%, резко нарушается КОД и осмолярность.
Для дезагрегации форменных элементов крови применяют курантил и трентал, в качестве энергетического источника – глюкозу. Всем больным, длительность сдавления у которых превышает 4 часа, наблюдается выраженная интоксикация и явные местные изменения конечностей показан плазмоферез. Для уменьшения гипоксии тканей и разблокировки системы микроциркуляции применяется гипербарооксигенация (1-2 сеанса в сутки). Эту терапию назначают всем больным со сдавлением мягких тканей, без признаков ОПН. После проведения ампутаций, фасциотомий у больных без признаков ОПН увеличивают объем инфузионных средств до 3000-4000 мл/сут, а также количество сеансов гипербарооксигенации (до 2-3). Количество переливаемой плазмы и белков (альбумина) находится в пределах 1,5 литров. При развитии ОПН необходимо ограничить употребление жидкости. При снижении диуреза до 600 мл/сут необходимо провести сеанс гемодиализа. Развитие гиперкалиемии более 8 ммоль/л, анурия, отек легких и головного мозга являются экстренными показаниями к гемодиализу (Андреев Ю. и др., 1989). При развитии уремии и ДВС экстренно проводят плазмоферез с обязательным введением свежезамороженной плазмы до 1-1,5 л. На основании измерений КОД и осмолярности корректируют количество инфузионных средств.
Первая медицинская помощь. Для оказания первой медицинской помощи необходимо знать и соблюдать основные принципы лечения сдавления мягких тканей: освободить из завала, иммобилизовать с применением противошокового костюма. Противопоказаны наложение жгута, местное применение холода, бинтование конечности, введение наркотиков (морфия, промедола). Наложение жгута при отсутствии активного кровотечения, а также применение местного холода являются дополнительными повреждающими факторами. Бинтование конечности с целью уменьшения травматического отека и уменьшения плазмопотери не оправдано, т.к. плазмопотеря идет в ткани. Транспортная иммобилизация, асептическая повязка на раны накладываются по общепринятым правилам. Необходимо освободить и очистить верхние дыхательные пути и ввести воздуховод. Транспортировку проводят только в лежачем положении.
Сноска 5. При пожарах необходимо правильно производить сортировку и госпитализацию. Среди больных с термической травмой нужно выделить больных со сдавлением мягких тканей, получивших отравления продуктами горения. Пузыри на коже следует дифференцировать, в связи с тем, что они могут быть как последствиями термического ожога, так и проявлением нарушения микроциркуляции конечности, присущего синдрому длительного раздавливания.
При оказании первой врачебной помощи необходимо: ввести воздуховод; иммобилизовать поврежденную конечность; ввести 2% р-р димедрола и других антигистаминных препаратов (супрастина, пипольфена, тавегила, талеума, перитола); анальгетики (аспирин, бутадион, амидопирин, кетонал (кетопрофен)); устранить гиповолемию; перелить реополиглюкин 800,0 + глюкозоновокаиновую смесь 500,0 + 4% раствор соды 100,0 - 200,0 + эуфиллин 2,4% - 10,0 в одну центральную или в две периферические вены; ввести ПСС и противостолбнячый анатоксин. Наркотики (морфий, пантапон, промедол) вводить нельзя!
При оказании квалифицированной хирургической помощи необходимо: провести интенсивную инфузионно-трансфузионную терапию с целью восстановления объема жидкости; проверить правильность наложения противошокового костюма, иммобилизации; ввести щелочные растворы (2-3 дня - гидрокарбонат натрия по 2-4 г через каждые 4 часа); ввести 0,25% раствор новокаина 250 мл/сут для снятия спазма сосудов почек; постоянно контролировать диурез, ЦВД, КОД, осмолярность; ввести внутривенно 10% раствор глюконата кальция до 50-60 мл как антидот калия. Хирургическое пособие включает в себя выполнение разрезов с обязательной фасциотомией, постоянным активным дренированием раны, обязательным наложением редких швов на кожу; проведение пролонгированных внутрикостных антикоагуляционных блокад.
При оказании специализированной медицинской помощи накладывают КДА, производят ампутации до развития анурии, вскрывают флегмоны, затеки, некроэктомии, проводят лечебные противовоспалительные пролонгированные блокады по В.А. Полякову, перитонеальный диализ или гемодиализ для ликвидации ОПН.
Выбор метода остеосинтеза при сдавлении мягких тканей
Заключение. Для лечения массивных повреждений мягких тканей, множественных и сочетанных повреждений, осложненных травматическим шоком и кровопотерей, применяется много различных препаратов. Еще больше их требуется при создании программ инфузионно-трансфузионного обеспечения для лечения тяжелого травматического шока, осложненного острой массивной кровопотерей, лечения сдавлениия мягких тканей. Залогом успешного лечения данной патологии является четкая организация лечебной помощи и слаженная совместная работа врачей разных специальностей.
Ушиб шейного отдела позвоночника (МКБ 10 S10) считается довольно опасной травмой, которая может грозить серьезными последствиями для организма. Он может блокировать нормальную работу мышц и подвижность конечностей, а также нарушить кровообращение.
К таким травмам нужно относиться очень серьезно, так как даже самый незначительный ушиб может привести к серьезным повреждениям спинного мозга. Подобные повреждения встречаются довольно часто. В большинстве случаев эти травмы отмечаются у мужчин 35-45 лет.
Особенности нарушения
Ушиб шейного отдела позвоночника (по МКБ 10 S10) – травма позвоночного столба, при которой наблюдается повреждение нервных окончаний, мышц, а также некроз тканей с сохранением целостности позвонков и спинного мозга. Повреждение может быть у пациентов любого возраста. Травмы шеи могут быть осложненными и неосложненными. Самые тяжелые случаи повреждения шейного отдела сопровождаются:
- защемлением нервных окончаний и травмированием спинного мозга;
- образованием гематомы на поврежденной области;
- нарушением циркуляции спинномозговой жидкости, спровоцированной передавливанием спинного мозга.
Травмы, при которых наблюдается деформация позвоночного столба и ушиб лимфоузла имеют неоднозначный прогноз. Смертность при подобных повреждениях составляет более 35 %. Прогноз жизни для выживших пациентов зависит от того, насколько правильно и быстро была оказана медицинская помощь.
Ушибы. Виды
Ушиб шейного отдела позвоночника (код по МКБ 10 S10) относится к опасной травме. Подразделяется на такие виды как:
- компрессионный;
- без повреждения спинного мозга;
- с повреждением.
При компрессионной травме позвоночника происходит сжатие позвонков, которое приводит к передавливанию спинного мозга. Есть множество причин возникновения подобной травмы, но зачастую ушиб спровоцирован:
- автомобильной аварией;
- остеопорозом;
- падением;
- неудачным приземлением на ноги.
Компрессионная травма характеризуется резкой и сильной болью, слабостью, онемением, передавливанием нервных окончаний. Последствия могут быть очень серьезными, что приводит к развитию остеохондроза, кифосколиоза.
Ушиб позвоночника без повреждения спинного мозга сопровождается такой симптоматикой как:
- отечностью мягких тканей;
- болью;
- наличием гематомы и синяков.
Прогноз достаточно благоприятный и зачастую признаки травмы проходят через 2-3 недели. Иногда последствием может быть посттравматический остеохондроз.
Ушиб шейного отдела позвоночника может повлечь за собой различные повреждения спинного мозга, а именно:
- передавливание;
- сотрясение;
- разрыв;
- кровоизлияние.
Симптоматика может быть различной, все зависит от степени тяжести травмы. Период реабилитации может продолжаться до 6 месяцев, но остаточные явления сохраняются всю жизнь.
Степень тяжести
Травматологи ушиб шейного отдела позвоночника подразделяют по степени тяжести травмы:
- Легкая характеризуется тем, что повреждения в основном затрагивают рядом расположенные мягкие ткани. Неврологические изменения отсутствуют. Восстановление работоспособности занимает примерно 45 дней.
- Средняя степень диагностируется при ушибе позвонков с сотрясением спинного мозга. Подобное состояние сопровождается неврологическими изменениями, которые негативно сказываются на подвижности пораженной области. Период реабилитации занимает примерно 4 месяца.
- Тяжелая степень поражения позвоночника сочетается с ушибом спинного мозга. Спровоцированные травмой подкожные кровоизлияния становятся причиной некроза. При этом наблюдается нарушение нормальной микроциркуляции цереброспинальной жидкости, а также сильное передавливание нервных окончаний. При этом ярко выражена неврологическая симптоматика. Реабилитация занимает 6 месяцев, а затем возможно возникновение патологических отклонений.
Причины травмы
Основной причиной появления ушиба шейного отдела позвоночника считается любое механическое воздействие, а именно:
- механический удар;
- удар головой о дно при нырянии;
- бытовые и спортивные травмы;
- травмы в результате автомобильной аварии;
- драка.

На серьезность полученной травмы во многом влияют возраст и вес пострадавшего, состояние его здоровья, а также сила и интенсивность механического воздействия.
Основные симптомы
Основными признаками ушиба шейного отдела позвоночника считаются такие:
- сужение зрачков;
- отечность мягких тканей в пораженной области;
- образование гематомы;
- головокружение и потеря сознания;
- деформация позвоночника.
При сильных повреждениях, сопровождаемых разрывами спинного мозга и его компрессией, у пациента наблюдается потеря чувствительности конечностей, полная остановка дыхания, нарушение дыхания. Если не оказать срочную помощь, то пациент может просто погибнуть.
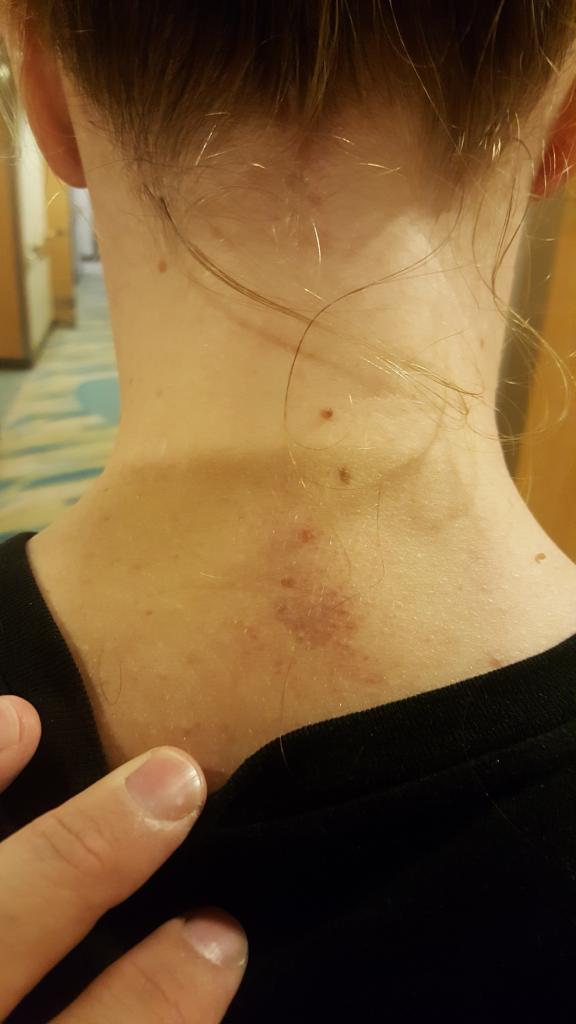
Если появляется сильная боль и хруст в пораженной области, то это со временем может привести к очень серьезным последствиям. Это может быть ограничение движений вплоть до инвалидности.
Первая помощь
Если у человека ушиб шейного отдела позвоночника, то обязательно нужно оказать ему первую помощь. Для этого требуется уложить пострадавшего на ровную жесткую поверхность. По возможности зафиксировать шею шиной или с помощью ортопедического воротника. Это нужно для того, чтобы предотвратить разрыв артерии, риск которого при травмировании шейного отдела значительно возрастает.
Очень важно сразу же вызвать скорую помощь, а также уведомить о том, как именно человек получил травму и в каком состоянии находится. Осторожно осмотреть пострадавшего. Если у него появилась гематома, то к ней нужно приложить холодное.

Если состояние человека критичное, то важно провести реанимационные мероприятия, включая непрямой массаж сердца и искусственную вентиляцию легких.
Если есть возможность самостоятельно доставить пострадавшего в больницу, то во время транспортировки нужно обеспечить неподвижность пораженной области. Для этого рекомендуется применять воротник Шанца. Нарушение этого требования может спровоцировать серьезные осложнения.
Проведение диагностики
Ушиб шейного отдела позвоночника можно диагностировать только после проведения целого ряда исследований. К ним нужно отнести:
- общий осмотр;
- неврологические тесты;
- рентген;
- томографию.
Изначально доктор проводит осмотр и опрос пострадавшего, пальпируя поврежденную область. Исследования помогают установить причину травмы, обнаружить хронические болезни, которые нужно учитывать при выборе стратегии терапии.

Неврологический осмотр помогает отследить нарушение чувствительности конечностей, их подвижности, а также ухудшение рефлексов. Рентген применяется для диагностики состояния позвонков. Он помогает выявить трещины, переломы и вывихи. МРТ позволяет определить повреждение оболочек спинного мозга, сосудов, а также состояние межпозвоночных дисков.
Особенности терапии
Лечение ушиба шейного отдела позвоночника проводится в отделении нейрохирургии или травматологии. Проводится противошоковая терапия с постоянным контролем давления, а также требуется поддержание функций поврежденных внутренних органов. Облегчить болезненные проявления помогут противовоспалительные средства и анальгетики. Кроме того, назначаются антикоагулянты и ангиопротекторы.
В зависимости от имеющейся симптоматики назначаются многие другие препараты и процедуры. В основном больным показаны курсы массажа, физиотерапия, лечебная физкультура и ношение корсета. По назначению доктора, еще некоторое время место ушиба смазывают согревающими и обезболивающими мазями. По окончании острого периода проводят реабилитационные мероприятия. Проведение операции назначается в исключительных случаях.
Медикаментозная терапия

Физиотерапия
Добившись стабилизации состояния пациента, ему назначаются физиотерапевтические процедуры, в частности, такие как массаж и лечебная гимнастика. Обязательно нужны общеукрепляющие упражнения, которые выполняются лежа в кровати. Они помогают укрепить мышцы и нормализовать кровообращение.
Массаж проводится с умеренной интенсивностью, без активных движений и сильного надавливания. Для устранения симптомов и последствий ушиба шейного отдела позвоночника доктор назначает физиотерапевтические методики, в частности, такие как магнитотерапия, лечение лазером, волновое воздействие.
Проведение операции
Если гематома в месте ушиба длительное время не рассасывается, то ее опорожняют оперативным путем, а именно, методом пункции. Радикальные меры применяются только в самых исключительных случаях, если патологический процесс связан с повреждением спинного мозга.
Операция проводится в самые короткие сроки после получения травмы. Промедление может привести к необратимым изменениям или даже смерти пациента.
Почему важна своевременная терапия?
Последствия ушиба шейного отдела позвоночника могут быть очень серьезными, если своевременно не провести лечение. В отдаленной перспективе они могут стать причиной очень серьезных неврологических осложнений. Самыми распространенными считаются такие как:
- паралич конечностей;
- потеря чувствительности кожного покрова;
- парезы;
- искривление позвоночника.
Иногда последствия серьезных травм и ушибов шейного отдела могут быть очень опасными, вплоть до комы.
Читайте также:


