Колликвационный некроз мышц это
Характеризуется расплавлением мертвой ткани. Он развивается в тканях, относительно бедных белками и богатых жидкостью, где имеются благоприятные условия для гидролитических процессов. Лизис клеток происходит в результате действия собственных ферментов (аутолиз). Типичным примером влажного колликвационного некроза является очаг серого размягчения (ишемический инфаркт) головного мозга.
Исход некроза.
Благоприятные исходы некроза:
Ø полная репаративная регенерация (реституция);
Ø организация, на месте некроза в таких случаях образуется рубец (рубец на месте инфаркта), неполная репаративная регенерация (субституция) - рубцевание;
Ø инкапсуляция, образование вокруг участка некроза соединительнотканной капсулы;
Ø петрификация (обызвествление - кальцификация), в очаге могут выпадать соли кальция;
Ø оссификация, образование участка костной ткани;
Ø секвестрация (секвестр) - это формирование участка мертвой ткани, который не подвергается аутолизу организации. Секвестры обычно возникают в костях при воспалении костного мозга - остеомиелите. Вокруг такого секвестра образуется секвестральная капсула и полость, заполненная гноем;
Неблагоприятные исходы некроза:
Ø гнойное (септическое) расплавление очага омертвения;
В. Казеозный (творожистый) некроз развивается и при туберкулезе, сифилисе, лепре, а также при лимфогрануломатозе. Его еще называют специфическим, поскольку чаще всего встречается при специфических инфекционных гранулемах. Во внутренних органах выявляется сухой, крошащийся ограниченный участок ткани беловато-желтого цвета. В сифилитических гранулемах очень часто такие участки не крошащиеся, а пастообразные, напоминают аравийский клей. Это смешанный (то есть экстра- и интрацеллюлярный) тип некроза, при котором одновременно гибнет и паренхима, и строма (и клетки, и волокна).
Г. Восковидный, или ценкеровский некроз (некроз мышц, чаще передней брюшной стенки и бедра, при тяжелых инфекциях - брюшном и сыпном тифах, холере);
Д. Фибриноидный некроз – тип некроза соединительной ткани. Наблюдается при аллергических и аутоиммунных болезнях (например, ревматизме, ревматоидном артрите и системной красной волчанке). Повреждаются коллагеновые волокна и гладкая мускулатура средней оболочки кровеносных сосудов. Фибриноидный некроз артериол наблюдается при злокачественной гипертензии.
Гангрена (от греч. gangraina – пожар): это некроз тканей, сообщающихся с внешней средой и изменяющихся под ее воздействием. Различают сухую, влажную, газовую гангрены и пролежни.
Сухая гангрена – это некроз тканей, соприкасающихся с внешней средой, протекающий без участия микроорганизмов. Сухая гангрена наиболее часто возникает на конечностях в результате ишемического коагуляционного некроза тканей. Некротизированные ткани кажутся черными, сухими, они четко отграничены от смежной жизнеспособной ткани.
Сухая гангрена развивается в тканях, где мало жидкости, либо у худых людей на конечностях. Демаркационная линия выражена четко (граница ампутации). Исход благоприятный. Чаще возникает при отморожениях и ожогах.
Примерами может служить сухая гангрена:
Ø конечности при атеросклерозе и тромбозе ее артерий (атеросклеротическая гангрена), облитерирующем эндартериите;
Ø при отморожении или ожоге;
Ø пальцев при болезни Рейно или вибрационной болезни;
Ø кожи при сыпном тифе и др. инфекциях.
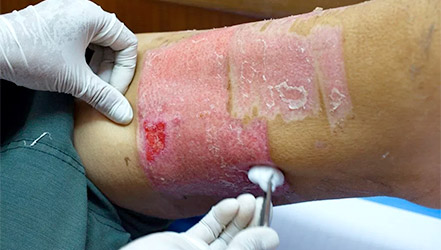
Влажная гангрена: развивается в результате наслоения на некротические изменения ткани тяжелой бактериальной инфекции. Под действием ферментов микроорганизмов возникает вторичная колликвация. Влажная гангрена развивается обычно в тканях, богатых влагой.

Рисунок 3.(а, б). Гангрена стопы: а - сухая гангрена; б - влажная гангрена.
Газовая гангрена- вызывается анаэробными микроорганизмами- кластридиями (чаще они находятся в почве). Демаркационной линии нет. Летальный исход в 90-95% случаев.

Рис. 6. Гангрена. Влажная гангрена кожи бедра (а) и стопы (б); сухая гангрена стопы (в), предплечья и кисти (г).
Трофическая язва- поверхностный дефект покровных тканей с возможным поражением глубже расположенных тканей, не имеющий тенденций к заживлению. Трофические язвы обычно образуются при хронических расстройствах кровообращения и иннервации. По этиологии выделяют атеросклеротические, венозные и нейротрофические язвы. Учитывая, что при трофической язве, как и при ране, существует дефект покровных тканей, важно определить их отличия друг от друга. Для раны характерны небольшой срок существования и изменения в соответствии с фазами раневого процесса. Обычно процесс заживления завершается за 6-8 недель. Если этого не происходит, то репаративные процессы резко замедляются, и начиная со второго месяца существования любой дефект покровных тканей принято называть трофической язвой. Трофическая язва всегда находится в центре трофических расстройств, покрыта вялыми грануляциями, на поверхности которых находится фибрин, некротические ткани и патогенная микрофлора.
Таблица 2. Различия трофической язвы и раны.
| Трофическая язва | Рана |
| Срок - не более 2 месяцев | Срок - менее 2 месяцев |
| Отсутствие тенденции к заживлению | Заживление согласно фазам раневого процесса |
| Возникает в центре трофических расстройств | Окружающие ткани имеют обычный вид |
| Грануляции вялые, серо-коричневого цвета | Грануляции ярко-красные, сочные |
| Покрыта налётом фибрина и некротическими тканями | Некротические ткани обычно отсутствуют |
| На поверхности - банальная микрофлора | Наличие микрофлоры не характерно |
Пролежень (decubitus): как разновидность гангрены выделяют пролежни - омертвение тканей (кожа, мягкие ткани), подвергающихся длительному давлению. Пролежни чаще появляются в области крестца, остистых отростков позвонков, большого вертела бедренной кости (у лежачих больных). По своему генезу это трофоневротический некроз, так как сдавливаются сосуды и нервы, что усугубляет нарушения трофики тканей у тяжелобольных, страдающих сердечно-сосудистыми, онкологическими, инфекционными или нервными болезнями.
Патогенез пролежней характеризуется стадийностью развития. Выделяют четыре стадии патогенеза.
I стадия пролежней.
Визуально определяется венозной эритемой в месте прилегания кожи к посторонней поверхности. Венозная эритема – результат затрудненного оттока крови от локального участка.
II стадия пролежней
Визуально определяется истончением эпидермиса – верхнего слоя кожного покрова, с последующим шелушением, образованием пузырьков. Патогенез развивается следующим образом: венозный застой провоцирует нарушение питание тканей, иннервацию участка тела, избыток жидкости в коже, вызывает набухание (мацерацию) и разрыв клеток эпидермиса. Поверхностные повреждения кожи в виде истончения и шелушения эпидермиса, нарушения целостности, мацерация (увлажнение) – наиболее важный признак второй стадии пролежня.
III стадия пролежней
Визуально определяется как рана с нагноением (обсеменение микрофлорой) или без нагноения. Вовлечение в патогенез глубоких слоев тканей кожи, подкожной клетчатки, мышц с гнойным типом воспаления и начинающиеся процессы некроза (отмирание тканей) – наиболее важный признак третьей стадии пролежня.
IV стадия пролежней
Визуально определяется как локальная полость или дефект, образованный в результате распада (некроза), по краям полость выполнена стенками дефекта, на которых продолжается гнойное воспаление. Некротизированная полость и её расширение за счет воспаления стенок – наиболее важный признак четвертой стадии пролежня. На разных участках тела, могут быть разные стадии пролежней.
Апоптоз как запрограммированная клеточная смерть. Механизмы развития и морфологические проявления. Значение апоптоза в физиологических и патологических процессах
Апоптоз- программированная клеточная гибель, энергетически зависимый, генетически контролируемый процесс, который запускается специфическими сигналами и избавляет организм от ослабленных, ненужных или повреждённых клеток.
Ежедневно, примерно около 5% клеток организма подвергаются апоптозу, а их место занимают новые клетки. В процессе апоптоза клетка исчезает бесследно в течение 15-120 минут.
Механизм:
Апоптоз проявляется гибелью единичных, беспорядочно расположенных клеток, что сопровождается формированием округлых, окруженных мембраной телец (“апоптотические тельца”), которые тут же фагоцитируются окружающими клетками.
Физиологическое значение апоптоза: 1) удаляются нежелательные и дефектные клетки организма.
2). Он играет большую роль в морфогенезе и является механизмом постоянного контроля размеров органов.
При патологии:
При снижении апоптоза происходит накопление клеток, пример – опухолевый рост. При увеличении апоптоза наблюдается прогрессивное уменьшение количества клеток в ткани, пример – атрофия.
Апоптоз – это механизм гибели клеток, который имеет ряд биохимических и морфологических отличий от некроза.
Сжатие клетки
Клетка уменьшается в размерах; цитоплазма уплотняется; органеллы, которые выглядят относительно нормальными, располагаются более компактно.
Конденсация хроматинаЭто наиболее характерное проявление апоптоза.
Формирование в цитоплазме полостей и апоптотических телец
В апоптотической клетке первоначально формируются глубокие впячивания поверхности с образованием полостей, что приводит к фрагментации клетки и формированию окруженных мембраной апоптотических телец, состоящих из цитоплазмы и плотно расположенных органелл, с или без фрагментов ядра.
Фагоцитоз апоптотических клеток или телец
Фагоцитоз апоптотических клеток или телец осуществляется окружающими здоровыми клетками, или паренхиматозными, или макрофагами..
Таблица 3. Различия апоптоза и некроза.
| Апоптоз | Некроз |
| Самоубийство | Убийство |
| Асинхронная гибель отдельных клеток | Синхронная гибель групп клеток |
| Процесс активный, требует энергии | Процесс пассивный, может быть мгновенным |
| Мембраны сохранены (в начальных стадиях) | Мембраны нарушены (сразу) |
| Лейкоцитарной инфильтрации нет | Есть |
| Демаркационной зоны нет | Есть |
Апоптоз принимает участие в следующих физиологических и патологических процессах:
1) Запрограммированном разрушении клеток во время эмбриогенеза (включая имплантацию, органогенез).
2) Гормон-зависимой инволюции органов у взрослых, например, отторжение эндометрия во время менструального цикла, атрезии фолликулов в яичниках в менопаузе и регрессия молочной железы после прекращения лактации.
3) Удалении некоторых клеток при пролиферации клеточной популяции.
4) Гибели отдельных клеток в опухолях, в основном при ее регрессии, но также и в активно растущей опухоли.
5) Гибели клеток иммунной системы, как В-, так и Т-лимфоцитов, после истощения запасов цитокинов, а также гибели аутореактивных Т-клеток при развитии в тимусе.
6) Патологической атрофии гормон-зависимых органов, например, атрофии предстательной железы после кастрации и истощении лимфоцитов в тимусе при терапии глюкокортикоидами.
7) Патологической атрофии паренхиматозных органов после обтурации выводных протоков, что наблюдается в поджелудочной и слюнных железах, почках.
8) Гибели клеток, вызванных действием цитотоксических Т-клеток, например, при отторжении трансплантата и болезни “трансплантат против хозяина”.
9) Повреждении клеток при некоторых вирусных заболеваниях, например, при вирусном гепатите.
10) Гибели клеток при действии различных повреждающих факторов, которые способны вызвать некроз, но действующих в небольших дозах, например, при действии высокой температуры, ионизирующего излучения, противоопухолевых препаратов.
I. Ответить на вопросы
2. Назовите основные признаки некроза.
3. Перечислите виды гангрены с указание признаков.
5. Перечислите возможные варианты исхода некроза.


Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.
I
Некроз (necrōsis, греч. nekrōsis омертвение)
омертвение клеток и тканей в живом организме, сопровождающееся необратимым прекращением их функций. Н. не только патологический процесс, но и необходимый компонент нормальной жизнедеятельности клеток и тканей в процессе физиологической регенерации. Н. характеризуется определенными изменениями клетки и межклеточного вещества. В результате активации гидролитических ферментов лизосом клеточное ядро сморщивается, хроматин в нем концентрируется (кариопикноз), затем ядро распадается на глыбки (кариорексис) и растворяется (кариолизис). В цитоплазме клетки наступает денатурация и коагуляция белков, которая сменяется распадом цитоплазмы (плазморексис), а затем ее расплавлением (плазмолизис). Н. может захватывать часть клетки (фокальный Н.), или всю клетку (цитолиз).
В межклеточном веществе при Н. происходит деполимеризация гликозаминогликанов, оно пропитывается белками плазмы крови, набухает и подвергается лизису. Волокнистые структуры также набухают и пропитываются плазменными белками. В коллагеновых волокнах развивается фибриноидный Н., они распадаются и растворяются. Набухшие эластические волокна распадаются и расплавляются (эластолиз). Ретикулярные волокна распадаются позже других волокнистых структур, а остатки клеток и межклеточного вещества подвергаются фагоцитозу.
Одни некротизированные ткани становятся дряблыми и расплавляются (маляция), другие уплотняются и высыхают (мумификация). При гнилостном расплавлении таких тканей появляется неприятный запах, изменяется и их цвет. Участки Н. внутренних органов становятся бело-желтыми или пропитываются кровью, приобретая темно-красный цвет. Омертвевшие ткани органов, связанных с внешней средой, в результате взаимодействия пропитывающих их пигментов крови с воздухом приобретают грязно-бурый, черный или серо-зеленый цвет.
Среди сложных механизмов Н. ведущее значение имеет характер вызывающих Н. факторов и длительность их действия на ткани, структурно-функциональные особенности органов, подвергшихся Н., уровень метаболизма в них, а также реактивность организма. От сочетания этих факторов зависит скорость развития Н. Различают прямой Н., обусловленный непосредственным действием патогенного фактора на клетки и ткани, и непрямой Н., возникающий опосредованно через сосудистую. нервную и эндокринную системы.
Причинами Н. могут быть экзогенные и эндогенные воздействия. Среди экзогенных причин — механическая травма, высокая или низкая температура, действие различных химических веществ, микроорганизмов, ионизирующего излучения и др. Эндогенными причинами Н. могут быть нарушения сосудистого, трофического, метаболического и аллергического характера. В зависимости от причины и условий развития Н., а также от структурно-функциональных особенностей органа, в котором он развивается, выделяют несколько клинико-морфологических форм Н.: коагуляционный (сухой), колликвационный (влажный), гангрену, секвестр, инфаркт.
В основе коагуляцконного Н. лежат процессы денатурации белка с образованием труднорастворимых соединений. При этом ткани обезвоживаются и уплотняются. Эта форма Н. возникает в тканях, богатых белками и бедных жидкостью, например в почках, селезенке, мышцах. Коагуляционным является творожистый (казеозный) Н. при туберкулезе (рис. 1), лепре, фибриноидный Н. при аллергических заболеваниях и др.
Колликвационный Н. развивается в тканях, богатых жидкостью, например в головном мозге. Расплавление омертвевших масс в очаге сухого Н. называется вторичной колликвацией.
Гангрена — некроз тканей, соприкасающихся с внешней средой и приобретающих при этом серо-бурый или черный цвет.
Секвестр — участок некротизированной, обычно костной, ткани, не подвергшейся аутолизу. Вокруг секвестра развивается гнойное воспаление.
Инфаркт — один из видов Н., который развивается в результате внезапного нарушения кровообращения в части органа (рис. 2).
При благоприятном исходе Н. происходит организация некротизированных масс либо участок Н. обрастает соединительной тканью и инкапсулируется. При сухом Н. в омертвевшие массы могут откладываться соли кальция (петрификация). Иногда на месте очага Н. образуется кость (оссификация). Вокруг очагов колликвационного Н. формируется капсула, мертвые массы рассасываются и возникает киста. Некротизированные части органов могут отторгаться (мутиляция).
Исход Н. определяется функциональным значением отмирающей части органа. В одних случаях Н. тканей не оставляет существенных последствий, в других приводит к тяжелым осложнениям.
Библиогр.: Давыдовский И.В. Общая патология человека, с. 156, М., 1969; Общая патология человека, под ред. А.И. Струкова и др., с. 116, М., 1982.
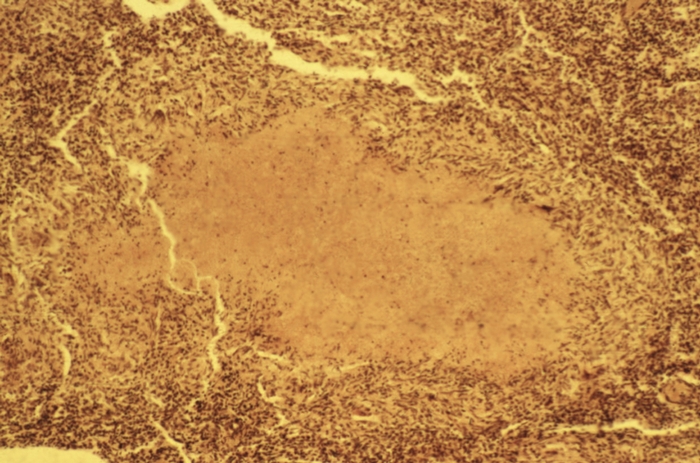
Рис. 1. Микропрепарат туберкулезной гранулемы с казеозным некрозом в центре. Окраска гематоксилином и эозином; ×250.

Рис. 2. Микропрепарат сердца при инфаркте миокарда: по периферии очага коагуляционного некроза видна демаркационная линия. Окраска гематоксилином и эозином; ×250.
II
Некроз (necrosis; греч. nekrosis омертвение, смерть)
необратимое прекращение жизнедеятельности тканей определенной части живого организма.
Некроз аллергический (n. allergica) — Н. сенсибилизированных тканей при воздействии специфического аллергена, например феномен Артюса.
Некроз влажный (n. humida; син. Н. колликвационный) — Н., сопровождающийся размягчением (лизисом) пораженных тканей: наблюдается в тканях, богатых жидкостью.
Некроз восковидный (n. ceroidea; син.: дистрофия восковидная, дистрофия стекловидная, ценкеровская дистрофия, ценкеровский некроз) — сухой Н. мышц, при котором очаги имеют серо-желтый цвет с сальным блеском, т.е. обладают сходством с воском; наблюдается при некоторых инфекционных болезнях (брюшной и сыпной тиф), травмах, судорожных состояниях.
Некроз геморрагический (n. haemorrhagica) — Н., сопровождающийся пропитыванием пораженных тканей кровью.
Некроз жировой (n. adiposa; син. адипонскроз) — Н. жировой клетчатки; возникает под воздействием липолитических ферментов.
Некроз ишемический (n. ischaemica: спи. Н. циркуляторный) — Н., обусловленный недостаточностью местного кровообращения.
Некроз казеозный (n. caseosa) — см. Некроз творожистый.
Некроз коагуляционный — см. Некроз сухой.
Некроз колликвационный (n. colliquativa: лат. colliquesco разжижаться) — см. Некроз влажный.
Некроз коры почек билатеральный (n. corticis renurn bilateralis) — см. Некроз почек кортикальный.
Некроз коры почек симметричный (n. corticis renum symmetrica) — см. Некроз почек кортикальный.
Некроз кости асептический (osteonecrosis aseptica; син.: остеонекроз аваскулярный, остеонекроз асептический) — ишемический Н. участка кости: развивается чаще в эпифизах трубчатых костей.
Некроз лучевой (n. radialis: син. радионекроз) — Н., вызванный воздействием ионизирующего излучения.
Некроз лучевой острый (n. radialis acuta) — Н. л., возникающий через несколько недель после облучения.
Некроз лучевой поздний — Н. л., возникающий через много лет после облучения.
Некроз лучевой ранний — Н. л., возникающий спустя несколько месяцев после облучения.
Некроз марантический (n. marantica; греч. marantikos увядающий, немощный) — Н. тканей, подвергающихся давлению; у истощенных больных приводит к развитию пролежней.
Некроз нейрогенный (n. neurogena) — см. Некроз нейротический.
Некроз нейротический (n. neurotica: син. Н. нейрогенный) — Н., обусловленный нарушением нервной трофики; наблюдается при некоторых заболеваниях нервной системы.
Некроз непрямой (n. indirecta) — Н., не связанный с непосредственным действием повреждающего фактора на ткань.
Некроз поджелудочной железы острый (n. pancreatis acuta) — см. Панкреатит геморрагический.
Некроз почек кортикальный (n. renum corticalis; син.: Н. коры почек билатеральный, Н. коры почек симметричный) — двусторонний Н. коркового слоя почек при сохранности интермедиарной зоны и пирамид; проявляется острой почечной недостаточностью; наблюдается, например, при тяжелом шоке.
Некроз почки медуллярный (n. renis medullaris; син. папиллит некротический) — Н. почечной пирамидки; развивается как одно из осложнений гнойного пиелонефрита.
Некроз прямой (n. directa) — Н., обусловленный непосредственным действием повреждающего фактора на ткань.
Некроз средней оболочки аорты идиопатический — см. Аортит гигантоклеточный.
Некроз сухой (n. sicca; син.: коагуляция, Н. коагуляционный) — Н., характеризующийся дегидратацией ткани с денатурацией и коагуляцией тканевых белков.
Некроз творожистый (n. caseosa; син.: казеоз, Н. казеозный) — сухой Н. с образованием продуктов денатурации белков, длительно не подвергающихся гидролизу и внешне напоминающих творог.
Некроз травматический вторичный (n. traumatica secundaria) — Н, поврежденных тканей, обусловленный развитием в них воспалительных, сосудистых и других вторичных изменений.
Некроз травматический первичный (n. traumatica primaria) — Н. поврежденных тканей, обусловленный непосредственным воздействием повреждающего агента.
Некроз фибриноидный (n. fibrinoidea) — Н., сопровождающийся пропитыванием пораженных тканей фибрином.
Некроз ценкеровский — см. Некроз восковидный.
Некроз циркуляторный — см. Некроз ишемический.
Представляет собой патологический процесс, при котором происходит омертвение тканей в живом организме [3] . Причиной этого необратимого процесса, как правило, является экзогенное или эндогенное повреждение тканей или клеток.
Эта болезнь опасна для человека, может привести к тяжелым последствиям и требует серьезного медикаментозного лечения. При игнорировании или несвоевременной терапии может представлять опасность для жизни человека.
В зависимости от изменений в тканях выделяют две формы некроза:
- 1 сухой или коагуляционный – появляется в результате обезвоживания тканей из-за нарушения кровообращения;
- 2 влажный или колликвационный – поражение мышц и тканей с явными признаками отечности, развивается очень быстро;
Виды:
- инфаркт – отмирание части внутреннего органа;
- секвестр – поражение костной ткани;
- гангрена – некроз мышц, слизистых или кожных покровов;
- пролежни – язвы, которые появляются у обездвиженных людей.
Стадии:
- 1 паранекроз быстро поддается терапии. Первая стадия не должна вызывать особого беспокойства, главное, вовремя диагностировать болезнь и обратиться к доктору;
- 2 некробиоз – вторая стадия, при которой в тканях и органах происходят необратимые процессы. Нарушается обмен веществ и прекращается формирование новых клеток;
- 3 на третьей стадии начинается гибель клеток;
- 4 аутолиз - на четвертой стадии погибшие клетки выделяют токсичные ферменты, которые провоцируют разложение тканей.
- травматический некроз может спровоцировать поражение током, ожоги, обморожения, радиоактивное излучение и травмирование тканей в результате удара;
- токсический некроз может быть бактериального происхождения, он появляется при дифтерии, сифилисе, проказе. Этот тип некроза могут вызвать химические соединения: воздействие медикаментов, кислот, щелочей и токсинов на кожные покровы;
- трофоневротический некроз формируется в результате сбоя работы ЦНС, ярким примером такого типа некроза являются пролежни, которые могут возникнуть при систематическом передавливании кожи гипсом или тугими повязками;
- аллергический некроз провоцируют полипептидные белковые инъекции;
- сосудистый некроз возникает в результате закупорки сосудов. В результате чего ткани неполноценно снабжаются тканью и отмирают. Этот тип некроза наиболее распространен;
- коагуляционный некроз часто возникает людей с нарушенным режимом питания. Также его могут спровоцировать химические и физические воздействия на кожные покровы;
- колликвационный некроз может стать следствием сбоя кровообращения на определенном участке;
- гангрена может повреждать любые ткани и внутренние органы, ее как правило, провоцируют травмы;
- некроз суставов могут вызвать травмы, вредные привычки и прием некоторых медицинских препаратов;
- секвестр формируется на фоне остеомиелита. Этот тип некроза практически не поддается терапии.
Первыми звоночками некроза можно считать онемение и потерю чувствительности. Кожные покровы бледнеют в результате ухудшения циркуляции крови, а затем постепенно приобретают синюшный цвет, а затем становятся темно-зелеными или черными.
При некрозе ног появляется усталость после непродолжительной ходьбы, судороги, затем образуются плохо заживающие язвы, которые впоследствии некротируются.
Если же некроз поразил внутренние органы, то ухудшается общее самочувствие и нарушается работа той системы, орган которой поражен.
Травматический некроз проявляется бледностью кожи, уплотнением на месте поражения, затем в области пораженного участка появляется эскудат.
При токсическом некрозе пациентов беспокоит слабость, лихорадка, потеря вес, кашель.
Некроз суставов сопровождают резкие боли, которые приводят к инвалидности.
При трофоневротическом некрозе появляются пролежни, при этом цвет кожных покровов становится светло-желтым, больной при этом не испытывает болевых ощущений. Спустя некоторое время на пораженном участке образуются маленькие пузырьки, наполненные жидкостью.
Аллергический некроз сопровождается сильным зудом, отечностью, повышением температуры.
При неблагоприятном исходе некроза возможно гнойное расплавление тканей, которое сопровождает кровотечение, впоследствии развивается сепсис. Сосудистый некроз в виде инфаркта и инсульта часто заканчивается летальным исходом.
Некротические поражения жизненно важных внутренних органов также могут привести к смерти пациента.
При некрозе нижних конечностей возможна ампутация.
При некорректной терапии некроза суставов пациенту грозит инвалидность.
Некроз клеток и тканей чаще всего развивается на фоне пролежней и язвенных поражений кожных покровов. Поэтому нужно вовремя лечить и избегать травм и ссадин, употреблять достаточное количество витаминов, следить за тем, чтобы не было опрелостей, спать на постельном белье из натуральных материалов.
Если речь идет о неподвижном пациенте, то следует как можно чаще менять ему постельное белье, делать ему легкий массаж, попытаться разнообразить движения больного, деликатно очищать кожу и обрабатывать ее специальными противопролежневыми препаратами.
В профилактических целях необходимо вовремя лечить хронические болезни, свести к минимуму возможность травматизма.
Чем раньше больной некрозом обратится к врачу, тем более успешным будет терапия. Желательно лечиться в условиях стационара. Врач назначает медикаменты, которые восстанавливают циркуляцию крови на пораженных участках, также назначают антибиотики, кожу постоянно обрабатывают дезинтоксикационными средствами.
В некоторых случаях прибегают к хирургическому вмешательству, иссекая отмершие ткани. По жизненным показаниям проводят ампутацию.
Полезные продукты при некрозе
Важным элементом комплексной терапии является правильно составленный рацион, который обеспечит больного всеми необходимыми витаминами, микроэлементами и питательными веществами и должен включать:
- 1 злаки;
- 2 отварное мясо птицы, так как в нем минимальное содержание холестерина;
- 3 качественные молочные продукты;
- 4 зелень;
- 5 достаточное количество белков;
- 6 чернику и клюкву – мощные антиоксиданты;
- 7 рыбу – источник жирных кислот и фосфора;
- 8 спаржу и чечевицу, которые богаты калием и клетчаткой;
- 9 семена тыквы, кунжута, льна, как источник полезного холестерина.
В терапии некроза успешно используют средства народной медицины:
- на пораженные участки кожных покровов прикладывать мазь из смальца, гашеной извести и измельченной коры дуба, взятых в равных пропорциях;
- перед нанесением мази или компресса в целях дезинфекции народные целители рекомендуют промыть рану водой с коричневым хозяйственным мылом;
- при сухой гангрене эффективны примочки с простоквашей;
- хорошие результаты дает порошок из листьев можжевельника, нанесенный на рану;
- регулярно прикладывая к язвам кашицу из щавеля можно приостановить гангрену [2] ;
- принимать вовнутрь щавелевый сок;
- прикладывать к пораженным участкам кожных покровов охлажденное распаренное пшено;
- заживлению ран способствуют компрессы из гвоздичного масла;
- при инсульте полезно пить настой прополиса и мумие смешанное с соком алое;
- ежедневно выпивать по 1 стакану свежеотжатого морковного сока;
- пережевать свежий ржаной хлеб, смешать полученную кашицу с солью и прикладывать к язвам;
- принимать теплые ванночки из отвара плодов каштана;
- пить в течение дня как чай отвар из молодых побегов хвои;
- слегка отбить капустный лист, намазать его медом и прикладывать к пораженным участкам [1] ;
- в борьбе с панкреонекрозом хорошие результаты дает употребление трижды в день настоя черники.
При некрозе кожных покровов необходимо исключить из рациона алкоголь, газировку, жирные продукты, а также продукты питания, которые способствуют сгущению крови: картошку, бананы.
При инсультах и инфарктах помимо вышеперечисленных продуктов следует свести к минимуму потребление соли, так как она провоцирует гипертонию. Также следует отказаться от продуктов, которые повышают уровень холестерина в крови: кофе, крепкие бульоны, макаронные изделия, шоколад.
При панкреонекрозе диета должна быть направлена на снижение нагрузки на ЖКТ за счет употребления мягких и диетических продуктов, поэтому следует исключить мясо, рыбу, все виды капусты и жирные молочные продукты.
Запрещено использование любых материалов без нашего предварительного письменного согласия.
Администрация не несет ответственности за попытку применения любого рецепта, совета или диеты, а также не гарантирует, что указанная информация поможет и не навредит лично Вам. Будьте благоразумны и всегда консультируйтесь с соответствующим врачом!
Читайте также:


