Клиника по лечению реактивного артрита
Рассказывает Евгений Жиляев,
профессор, д.м.н., врач высшей категории.

Реактивный артрит – заболевание, которое на данный момент мало изучено. Его особенность заключается в том, что он не только запускается, но и поддерживается инфекциями. Большую роль в развитии болезни играет также наследственная предрасположенность.
Необходимо различать реактивный и инфекционный артриты. Возбудители реактивных артритов практически не способны вызывать септическую инфекцию, трансформация реактивного артрита в сепсис практически исключена. В то время как инфекционный артрит перетекает в сепсис достаточно часто и представляет собой серьезную угрозу жизни пациента.
В связи с тем, что реактивный артрит сложно дифференцировать с другими артритами, в некоторых случаях на начальном этапе предлагается пробный курс антибактериальной терапии. Если артрит действительно поддерживается инфекцией, возможно достижение долгосрочной ремиссии на многие месяцы и даже на годы. Список инфекций, которые могут вызывать реактивный артрит, довольно велик и с каждым годом увеличивается.
Симптомы
Симптоматика заболевания с точки зрения пациента не отличается от других артритов.
Основные проявления реактивного артрита:
поражение суставов, позвоночника;
боль и припухлость в суставах;
поражение энтезов (мест соединения сухожилия с костью);
дактилиты (воспалительные процессы в пальцах кисти или стопы).
Лечение реактивного артрита
В теории предполагается, что реактивный артрит развивается под воздействием инфекций, вызывающих такие состояния как уретрит, простатит, воспаление женских половых органов, энтериты и колиты. Однако, когда пациент болеет уже довольно долго и у него длительный период времени присутствуют проблемы с кишечником, хронический простатит или другие сопутствующие заболевания, трудно определить, есть ли связь между этими заболеваниями и артритом.
Значительная часть микробов, которые могут являться причиной реактивного артрита, очень распространена. В частности генитальные хламидии (наиболее известный возбудитель реактивного артрита), эта инфекция присутствует у 35-50% населения, но далеко не все носители болеют артритом, поэтому выявление признаков хламидийной инфекции не доказывает, что она является причиной артрита.
Показательным является положительный ответ на антибактериальную терапию. Если после приема препарата наблюдается улучшение состояния пациента, есть основания считать, что в данном случае артрит поддерживается инфекцией. Для лечения реактивного артрита используются два класса антибиотиков: тетрациклины и фторхинолоны. В отдельных случаях могут использоваться макролиды.
Иногда поставить правильный диагноз можно только по ответу пациента на лечение. Эффект от приема антибиотиков проявляется не сразу, как правило между началом приема антибиотиков и первыми результатами проходит не меньше месяца. Для достижения стойкого эффекта лечения рекомендуется повторный курс антибактериальной терапии, поэтому во время проведения первого курса, как правило, назначается дополнительное лечение, направленное на уменьшение симптомов и облегчение состояния пациента (противовоспалительные препараты, локальные инъекции).
В Европейском медицинском центе (г. Москва) созданы все условия для диагностики и лечения реактивного артрита. Важно точно установить форму заболевания – это ключевой фактор для успешного лечения. В противном случае болезнь может перетечь в хронический артрит, который требует непрерывного лечения в клинике даже в стадии ремиссии.
Ревматологи ЕМС успешно лечат артрит (в том числе реактивный артрит у детей) и добиваются многомесячных и даже многолетних безмедикаментозных ремиссий.
Реактивный артрит – воспалительный процесс в суставах, который развивается на фоне инфекций в других органах. Своевременное и правильное лечение помогает справиться с симптомами, улучшить состояние сустава и предотвратить серьезные осложнения.
Комплексное лечение реактивного артрита в Юсуповской больнице включает применение обезболивающих и противовоспалительных средств, антибиотиков, местных процедур, физиотерапии. При необходимости проводится плазмаферез.
При подозрении на реактивный артрит в Юсуповской больнице есть возможность провести все необходимые лабораторные тесты, включая клинический и иммунологические анализы крови, HLA-типирование, протеинограмму. Обязательно нужно искать первопричину воспалительного процесса, поэтому мы проводим анализы на кишечные и мочеполовые инфекции. Состояние сустава оценивают с помощью рентгенографии на современных аппаратах, которые минимизируют лучевую нагрузку на организм пациента.
Наши специалисты


Цены на услуги *
Реактивный артрит
Реактивный артрит – иммуновоспалительное поражение суставов на фоне инфекционного процесса. Диагностику заболевания в Юсуповской больнице проводят с помощью современных инструментальных и лабораторных методов исследования. Ревматологи назначают пациентам лекарственные средства, зарегистрированные в РФ. Эти препараты обладают высокой эффективностью и минимально выраженным побочным действием.
Любое инфекционное заболевание может осложниться ревматоидным артритом. На фоне инфекционных заболеваний возможно 2 варианта поражения суставов: реактивный артрит и инфекционный артрит. При инфекционном артрите инфекционные агенты, проникая внутрь сустава, вызывают инфекционное воспаление синовиальной оболочки.
При ревматоидном артрите инфекция внутрь сустава не проникает. На синовиальной оболочке оседают циркулирующие иммунные комплексы. В ней вырабатывается избыточное количество провоспалительных цитокинов, происходит сенсибилизация (повышение чувствительности организма к воздействию раздражителей), пролиферация (разрастание тканей сустава путём деления клеток) и активация цитотоксических Т-лимфоцитов, которые повреждают синовиальную оболочку. В результате этих патологических процессов развивается острый или подострый экссудативный иммунный синовит (воспаление синовиальной оболочки сустава).
Причины и механизм развития ревматоидного артрита
Причиной развития ревматоидного артрита является комбинация двух этиологических факторов – генетического и инфекционного. Ревматоидный артрит является генетически детерминированным заболеванием, Он развивается при наличии наследственной предрасположенности.
Наиболее частыми причинами ревматоидного артрита являются:
- Латентные урогенитальные инфекции (хламидийная, микоплазменная, уреаплазменная);
- Острые кишечные инфекции;
- Псевдотуберкулёз.
Ведущими возбудителями урогенитальных реактивных артритов являются хламидия трахоматис, микоплазма и уреаплазма. Среди кишечных патогенов, способных вызвать ревматоидный артрит, выделяют иерсинии, сальмонеллы, шигеллы Флекснера, кампилобактер. Достаточно часто инфекционный агент определить не удаётся.
Аутоиммунный процесс может развиться при следующих инфекциях:
- Носоглоточных – тонзиллитах, фарингитах, синуситах;
- Стоматологических – пульпитах, периодонтитах, гранулёмах, кистах корней зубов;
- Вирусных – ОРВИ, детских инфекциях, вирусных гепатитах.
Ревматоидный артрит развивается в 3 стадии: инициации, острого и хронического ревматоидного артрита. В фазу инициации пациент подвергается воздействию провоцирующих бактерий, что клинически проявляется в виде первичной инфекции (энтероколита или уретрита) с характерной клинической симптоматикой. Для фазы острого реактивного артрита характерно развитие периферического синовиита. В случае хронического ревматоидного артрита возрастает риск развития рецидивирующих форм заболевания.
Ревматоидный артрит является заболеванием подростков и лиц молодого возраста. В большинстве случаев заболевают люди в возрасте от 15 до 40 лет. Для ревматоидного артрита характерна хронологическая связь с инфекцией: артрит развивается в период или спустя небольшое время после выздоровления от инфекционного заболевания.

Симптомы ревматоидного артрита
Ревматоидный артрит проявляется воспалением периферических суставов (асимметричным моноолигоартритом) и околосуставных мягкотканных структур (энтезопатией). Иногда поражаются крестцово-подвздошные сочленения (сакроилеит) и суставы позвоночника (спондилоартрит).
При ревматоидном артрите патологический процесс мигрирует по разным суставам. На фоне латентных мочеполовых инфекций и после острых кишечных инфекций чаще поражаются суставы нижних конечностей, а после носоглоточных и вирусных инфекций и на фоне стоматологических инфекций преимущественно воспаляются суставы верхних конечностей. Иногда ревматологи наблюдают поражение височно-нижнечелюстных суставов, рёберно-грудинных, грудино-ключичных и ключично-акромиальных сочленений.
В поражённых суставах преобладают экссудативные изменения:
- Боль;
- Воспалительный отёк;
- Покраснение и местное повышение температуры;
- Нарушение функции сустава.
Поражение периферических суставов сопровождается энтезитами – воспалением мягких тканей около сустава. Могут воспаляться околосуставные синовиальные сумки, поражаться сухожильно-связочный аппарат сустава. Наиболее характерными проявлениями энтезопатий является талалгия (боль в пятке), подпяточный бурсит, подошвенный фасциит, ахиллодиния (боли в ахилловом сухожилии).
Возможны внесуставные проявления ревматоидного артрита:
- Поражение глаз (конъюнктивит, склерит, эписклерит, увеит, ирит, иридоциклит);
- Патология кожи (псориазоподобные высыпания);
- Заболевания кишечника (эрозивно-язвенный проктосигмоидит).
При ревматоидном артрите, спровоцированном носоглоточной инфекцией, может поражаться сердце.
Диагностика ревматоидного артрита
Ревматологи Юсуповской больницы при подозрении на ревматоидный артрит проводят комплексное обследование пациента. Оно включает следующие лабораторные исследования:
- Клинический анализ крови;
- Протеинограмму (общий белок и белковые фракции);
- Титр циркулирующих иммунных комплексов;
- Иммунологические маркеры ревматоидного артрита;
- Иммунологические маркеры системной красной волчанки;
- HLA-типирование;
- Лабораторную диагностику кишечных и мочеполовых инфекций.
В Юсуповской больнице рентгенографию поражённых суставов, крестцово-подвздошных сочленений и позвоночника выполняют с помощью аппаратов ведущих мировых производителей, которые обладают высокой разрешающей способностью и несут минимальную лучевую нагрузку. По показаниям проводят компьютерную томографию.
Лечение реактивного артрита
Ревматологи Юсуповской больницы проводят комплексное лечение ревматоидного артрита:
- Антибактериальную, противовоспалительную, иммуносупрессивную терапию;
- Плазмаферез;
- Местное лечение синовитов, бурситов, артритов, лигаментитов, тендинитов;
- Физиотерапевтическое лечение.
В качестве антибактериальных препаратов применяют антибиотики, активные в отношении возбудителей ревматоидного артрита: макролиды, тетрациклины и фторхинолоны. Курс терапии 28-30 дней со сменой антибиотиков разных групп. Противовоспалительная терапия проводится нестероидными противовоспалительными препаратами. При их неэффективности или при высокой клинической, лабораторной и иммунологической активности ревматоидного артрита назначают глюкокортикостероиды.
При тяжёлом течении реактивного артрита с высокой клинической и лабораторной активностью проводят пульс-терапию метилпреднизолоном. Глюкокортикоиды вводят внутрь сустава и параартикулярно. Плазмаферез удаляет из организма провоспалительные цитокины, иммунные комплексы, аутоантитела, улучшает микроциркуляцию и повышает эффективность противовоспалительной терапии. В Юсуповской больнице проводят курс лечения, который состоит из 3-5 сеансов плазмафереза с промежутками между процедурами 1-2 дня.
Базисную иммуносупрессивную терапию сульфасалазином или цитостатиками проводят, а при затяжном, рецидивирующем или хроническом течении ревматоидного артрита и при системных внесуставных проявлениях заболевания.
Местное лечение синовитов и артритов включает компрессы с димексидом и гели или мази с нестероидными противовоспалительными средствами. Физиотерапевтические процедуры назначают в период выздоровления. В остром периоде заболевания они противопоказаны. На поражённые суставы воздействуют ультразвуком или применяют фонофорез с противовоспалительными мазями. В Юсуповской больнице при реактивном артрите применяют электромагнитную терапию и лазеротерапию поражённых суставов.
Для того чтобы пройти обследование и при подтверждении диагноза комплексную терапию реактивного артрита, при появлении первых симптомов заболевания записывайтесь на приём к ревматологу Юсуповской больницы.
ПОКАЗАНИЯ К ЛЕЧЕНИЮ
- отек и болезненность крупных суставов
- у мужчин может быть воспалена простата и уретра, мочевой пузырь
- женщин может беспокоить дискомфорт во влагалище и матке
- конъюнктивит, то есть воспаление слизистой глаза
- стоматиты (язвочки в ротовой полости)
- кожные высыпания.
Кто больше всего подвержен риску заболевания
Реакцией на какие раздражители становится эта болезнь? На сегодня выделяют несколько причин ее возникновения. Наибольшее значение имеют различные вирусные и бактериальные инфекции, особенно те, которые поражают мочеполовую систему. Предрасполагают к развитию артрита особенности генетики, ослабленный иммунитет.
До сих пор неизвестно, почему именно суставы реагируют воспалительным процессом на инфекционный процесс и что конкретно запускает этот механизм. Однако в любом случае реактивный артрит требует неотложного лечения.
Всеведущая статистика утверждает, что чаще всего от этого заболевания страдают представители возрастной категории от 30 до 40 лет. Имеется определенная разница и в этиологии. Если у мужчин артрит чаще появляется вследствие беспорядочных половых контактов, как реакция на инфекции мочеполовой системы (уреаплазмы, хламидий, гонококков, микоплазм), у женщин – как следствие кишечных инфекций, вызванных такими возбудителями как:
- шигелла;
- кишечная палочка;
- сальмонелла;
- клостридия.
Вопрос генетической предрасположенности к реактивному артриту связывают с наличием в организме гена, обозначенного как HLA-B27. Есть данные, что именно эта часть нашего ДНК в 50 раз увеличивает риск получения этого недуга в связи с наличием в организме названных инфекций.
Реактивный артрит: симптомы
- заболевание дает о себе знать отекшими и болезненными крупными суставами – локтевым, коленным, запястным, голеностопным, а также другими сочленениями позвоночника, кистей и стоп;
- поскольку симптомы реактивного артрита свидетельствуют и о наличии других инфекций, то у мужчин может быть воспалена простата и уретра, мочевой пузырь. Женщин будет беспокоить дискомфорт во влагалище и матке;
- конъюнктивит, то есть воспаление слизистой глаза, стоматиты (язвочки в ротовой полости), высыпания, похожие на те, что возникают при псориазе – совместно с болью в суставах относятся к факторам, которые должны заставить человека посетить ревматолога;
- реактивный артрит у женщин, симптомы которого связаны с состоянием репродуктивных органов, требуют консультации и лечения у гинеколога.
Специфика заболевания такова, что оно имеет значительную схожесть с целым рядом других недугов. Поэтому задача ревматолога – настолько мастерски опросить и осмотреть пациента, назначить необходимые анализы, чтобы исключить возможность ошибки в диагнозе.
Лечение заболевания

В зависимости от того, какую причину появления у человека этой болезни выявят тесты, лечение будет значительно отличаться.
Прежде всего, необходимо избавить пациента от основного заболевания, которое и подтолкнуло развитие артрита. Например, если первопричиной были венерические инфекции, без антибиотиков не обойтись.
Сам реактивный артрит, симптомы которого описаны выше, требует лечения нестероидными препаратами и хондропротекторами. Первые снимают боль и воспаление, вторые способствуют восстановлению хрящевой ткани. При значительных проявлениях болезни могут быть назначены кортикостероиды. Это серьезные препараты, принимать их следует исключительно по свету специалиста. Никакого самолечения!
Эффективно воздействуют физиотерапевтические процедуры, лечебные ванны и занятия лечебной физкультурой. Комплексы упражнений в наших клиниках разрабатывается индивидуально, исходя из конкретных показателей каждого пациента.
Преимуществами клиник "Здравствуй!", помимо врачей высочайшего уровня квалификации, стоит отметить и те факты, что мы:
- осваиваем новые методики лечения;
- сотрудничаем с медицинскими кафедрами Российского университета дружбы народов, организацией, не нуждающейся в представлении;
- имеем современное высокоточное оборудование для диагностики и лечения различных заболеваний опорно-двигательной системы.
Беспокоят суставы? Значит, визит к нам необходим!
Реактивный артрит — воспаление суставов на фоне половой или кишечной инфекции. Чаще всего оно встречается у мужчин 20-40 лет, реже — у женщин такого же возраста, еще реже — у людей старшего возраста и подростков.
Историческая справка
В 1969 году финские ревматологи доказали связь артрита с колитом, вызванным бактериями рода иерсиний . От острых инфекционных артритов он отличался тем, что микробы не обнаруживались в синовиальной оболочке. Финны предложили выделить его в отдельную нозологическую форму и дали ему название — реактивный артрит.
Наука не стоит на месте и через десяток лет был изобретен новый микробиологический метод исследования — иммуноцитохимический . С его помощью обнаружили, что при реактивном артрите в клетках синовиальной оболочки содержатся частицы бактерий. В 90-х годах прошлого века в лабораториях стал использоваться анализ ПЦР . Он позволяет выявить ДНК микробов в синовиальной жидкости.
Причины возникновения
Ученым пока не известно, почему у одних людей суставы реагируют на инфекцию, а у других — нет. Предполагают, что реактивный артрит возникает у носителей HLA-B27 антигена.
Этот антиген является рецептором для бактерий. Он связывается с ними и способствует их транспортировке в разные ткани организма, включая синовиальную оболочку. Чаще это возбудители кишечных инфекций:
- шигеллы;
- иерсинии;
- сальмонеллы;
- бластоцисты;
- кампилобактер;
- клостридии.
В два раза реже — возбудители половых инфекций (хламидиоза, гонореи и др.).
Энтероколитический реактивный артрит чаще всего развивается после дизентерии, урогенитальный — на фоне хламидиоза.
Присутствие патогенных микроорганизмов или их частей является мощным раздражителем для иммунной системы. Причем иммунные клетки атакуют не только чужеродные агенты, но и клетки своих же суставов и других органов, которые контактировали с возбудителем инфекции. Из-за этого в них развивается аутоиммунное воспаление.
Клиника реактивного артрита

Чаще всего болезнь поражает суставы ног — большого пальца, голеностопные, коленные, пяточные сухожилия. Если воспаление касается рук, то страдают лучезапястные, локтевые суставы.
В целом для реактивного артрита характерны:
- поражение немногих суставов (от одного до трех);
- асимметричность;
- ночные боли;
- вовлечение в процесс сухожилий и связок;
- сопутствующий уретрит или конъюнктивит;
- сосискообразный вид пальцев;
- поражение подошвенной поверхности стоп и ногтей.
Как и при всех артритах, суставы опухают, кожа над ними краснеет, становится горячей.
Конъюнктивит клинически проявляется покраснением склер , ощущением песка в глазах, уретрит — частым болезненным мочеиспусканием.
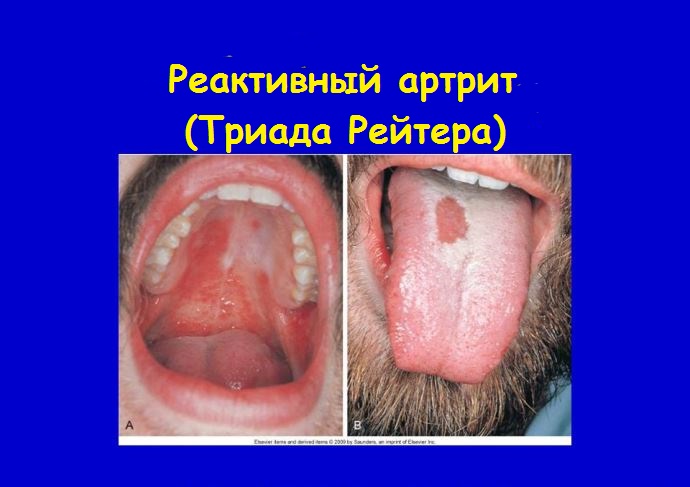
Существует особая форма реактивного артрита, при которой воспаление суставов сочетается с конъюнктивитом и уретритом одновременно. Она называется синдромом (триадой) Рейтера .

И при обычном реактивном артрите, и при синдроме Рейтера изменяются подошвенные поверхности стоп. Сначала они покрываются красными пятнами. В центре пятен образуются зоны повышенного ороговения — гиперкератоза, проще говоря, затвердения кожи. Постепенно они распространяются на всю подошву. Утолщенная кожа отслаивается.
Ногти на ногах тоже реагируют на воспаление. Они утолщаются, желтеют и разрушаются. Поражение подошв и ногтей не вызывает болевых ощущений, поэтому человек не придает им значения.
В редких случаях наблюдаются другие системные проявления:
- увеличение лимфузлов (особенно паховых);
- баланит (воспаление кожи головки пениса);
- ирит (воспаление радужки глаза);
- образование язв на слизистой рта;
- гломерулонефрит;
- поражение сердца (миокардит, недостаточность аортального клапана, перикардит);
- полиневрит;
- плеврит.
Как протекает реактивный артрит?
Болезнь возникает остро через 2 недели-месяц после перенесенной инфекции. Симптомы сохраняются, в среднем, от 3 до 6 месяцев, редко — до года и дольше. Затем, в большинстве случаев, наступает стойкая ремиссия или полное выздоровление.
У 15-20% больных процесс хронизируется . Так бывает при урогенитальном реактивном артрите, особенно часто — при синдроме Рейтера . Причиной частых рецидивов могут быть невылеченная хламидийная инфекция и повторное заражение.
Рецидивы, как правило, протекают более тяжело — воспаляется все большее число суставов, поражаются глаза, слизистые оболочки, кожа, мочеиспускательный канал.
При длительном течении реактивный артрит может трансформироваться в ревматоидный, лечение которого требует гораздо больших усилий.
Принципы диагностики
Отличить реактивный артрит от другой патологии суставов непросто. Обычно врач предполагает его наличие, если пациент молод, воспаление суставов несимметрично, сопровождается ночными болями. Когда артрит сочетается с поражением глаз, стоп, мочеполовых органов, кишечника, постановка диагноза не вызывает затруднений.
Нередко клиническая картина болезни бывает стертой, нетипичной или слишком похожей на другие заболевания (так, сосискообразная деформация пальцев характерна и для псориатического артрита). Тогда на помощь приходят дополнительные методы исследования.
Всех пациентов с подозрением на реактивный артрит обязательно направляют на анализы крови. В них чаще всего находят:
- повышение СОЭ;
- повышенный уровень СРБ, серомукоида, сиаловых кислот;
- лейкоцитоз;
- нормохромную анемию;
- антиген HLA -B27.
Антинуклеарный и ревматоидный фактор в крови отсутствуют, что косвенно подтверждает диагноз.
В общем анализе мочи при урогенитальном реактивном артрите обнаруживают большое количество лейкоцитов, небольшое — эритроцитов ( микрогематурия ), белок. Посев мочи позволяет выявить возбудителя инфекции. Для диагностики хламидиоза также делают соскобы из уретры и канала шейки матки.
Для выявления кишечной инфекции применяют серологические методы — определение в крови антител к иерсиниям , сальмонеллам, кампилобактеру . Сальмонеллы и шигеллы можно обнаружить при бактериологическом анализе фекалий.
Существует правило: каждый больной реактивным артритом должен быть обследован на гонорею и ВИЧ-инфекцию.
Если возникает необходимость дифференцировать реактивный артрит от септического, исследуют синовиальную жидкость. Она имеет признаки воспаления: плохое образование муцинового сгустка, низкую вязкость, повышенное содержание лейкоцитов (5-10 тысяч на мкл, при септическом — 20-100 тысяч), среди которых преобладают сегментоядерные нейтрофилы.
Чтобы исключить другие ревматические болезни, делают рентгенографию крестцово -подвздошных сочленений. На снимке при длительном течении артрита можно увидеть сакроилеит справа или слева. Асимметричность поражения говорит в пользу инфекционной природы заболевания.
Лечение
Современные лабораторные методы позволяют не только выявить возбудителя болезни, но и определить, какие антибиотики могут с ним справиться. При воспалении, вызванном хламидиями, обычно назначаются азитромицин , кларитромицин , доксициклин , фторхинолоны . Курс лечения длится от 10 до 30 дней, иногда — до 3 месяцев.
Необходимость лечения антибиотиками реактивного артрита, возникшего после кишечной инфекции, не доказана.
Чтобы подавить воспаление в суставах и избавить пациента от боли, применяются НПВС , при высокой активности процесса — глюкокортикоидные гормоны.
Казалось бы, лечение не должно представлять трудностей: назначили антибиотик — победили болезнь. Но на деле все оказывается сложнее. Даже если бактерий уже нет в организме, остаются нарушения деятельности иммунной системы. Поэтому при длительно текущем обострении больным назначают иммуномодуляторы (метотрексат, азатиоприн, сульфасалазин). В последнее время они используются все реже, так как их эффективность при серонегативных спондилоартритах вызывает большие сомнения.
Реактивные артриты протекают относительно доброкачественно, не приводя к тяжелым нарушениям функций суставов. Поэтому необходимости в оперативном лечении, как правило, не возникает.
Меры профилактики
Болезнь несложно предотвратить, если соблюдать простые правила:
- часто мыть руки;
- правильно хранить и готовить пищу;
- пить только очищенную воду;
- избегать случайных половых контактов.
Если один половой партнер заболел, второй должен быть обследован на наличие половой инфекции и пролечен.
Реактивный артрит — заболевание, которое наглядно показывает, насколько сильно в организме всё взаимосвязано. В суставе развивается воспаление, а при обследовании оказывается, что инфекции в нём нет — болезнетворные микроорганизмы обосновались в другом органе, например, в кишечнике или мочеполовой системе. Они сумели вызвать артрит, находясь на расстоянии. Каким образом? Обо всём — по порядку.
Реактивный артрит в цифрах и фактах:
- Чаще всего воспаление развивается в коленных, голеностопных суставах и суставах стопы
- Симптомы реактивного артрита зачастую сохраняются недолго, могут пройти сами, без лечения. Но иногда заболевание протекает серьезно, может стать хроническим
- У большинства больных симптомы держатся не больше 12-ти месяцев
- Чаще всего болеют мужчины в возрасте 20–50 лет
- Реактивный артрит часто называют синдромом Рейтера, на самом деле это лишь одна из его разновидностей
- Еще болезнь часто путают с инфекционным артритом. Инфекционный артрит отличается от реактивного тем, что в суставе при нем присутствует инфекция

Почему возникает реактивный артрит?
Чаще всего виновниками становятся бактерии, вызвавшие инфекцию кишечника и мочеполовой системы. Инфекционный процесс провоцирует воспалительную реакцию в суставе, хотя сами микроорганизмы в него не проникают. Причем, симптомы основной болезни могут быть настолько слабыми, что больной человек их даже не замечает — на первый план выходят нарушения со стороны сустава.
Почему же возникает воспаление в суставе? Основная причина — искажение, извращение работы защитных механизмов организма.
Наиболее распространенные возбудители: хламидии, сальмонеллы, шигеллы, иерсинии, кампилобактеры. По отношению к самому суставу реактивный артрит инфекционным заболеванием не является. Им нельзя заразиться. Но можно заразиться основной инфекцией.
Симптомы заболевания
Проявления характерны для артрита: боль и ограничение движений в суставе, припухлость. Чаще всего они возникают в коленном, голеностопном суставе, суставах стопы, иногда — в пятках и в пояснице.
Одновременно могут присутствовать следующие симптомы:
- Поражение мочеполовой системы: боли в низу живота, затрудненное мочеиспускание, рези, частые походы в туалет
- Воспаление конъюнктивы глаз: покраснение, выделения, жжение, зуд, чувство, как будто в глаза насыпали песок
- Сочетание поражения суставов, мочеполовой системы и глаз характерно для особой формы реактивного артрита — синдрома Рейтера
Современные методы диагностики
Не все врачи могут быстро и точно диагностировать реактивный артрит. Лучше всего это получается у ревматологов, которые специализируются на заболеваниях суставов. Диагноз может быть установлен уже после сбора анамнеза и осмотра. Дополнительно доктор назначит анализы крови, пункцию сустава и исследование суставной жидкости, рентгенографию.
Лечение реактивного артрита
Бактериальную инфекцию, которая спровоцировала реактивный артрит, лечат антибиотиками. Параллельно борются с воспалительным процессом в суставе:
- При остром процессе с воспалением и болями помогают справиться нестероидные противовоспалительные средства (НПВС: диклофенак, индометацин, напроксен). Иногда назначают инъекции глюкокортикоидов в сустав.
- При длительном, хроническом течении заболевания обычно применяют сульфасалазин, метотрексат.
Работу пораженного сустава восстанавливают при помощи лечебной физкультуры, физиопроцедур.
Читайте также:







