Классификация нервно мышечных заболеваний по бадаляну
Как известно, к нервно-мышечным заболеваниям относятся первичные поражения мышц, вторичные или неврогенные атрофии, миастения, миотонии и периодический паралич. Наиболее полная, исчерпывающая классификация нервно-мышечных заболеваний была создана в 1967 г. научно-исследовательской группой под руководством J. Н. Walton.
В нее включены все заболевания нервной системы, при которых имеются те или иные нарушения функции мышц:
- заболевания периферического мотонейрона;
- заболевания двигательных нервных корешков;
- заболевания периферических нервов;
- нарушения нервно-мышечной проводимости;
- заболевания мышц;
- некоторые заболевания супраспинальной тонической регуляции, которые могут имитировать нервно-мышечные заболевания.
Таким образом, в основу классификации положен принцип локализации преимущественного дефекта. На ряду с четкими нозологическими формами в классификации нашли место не только соответствующие нервно-мышечные синдромы при тех или иных заболеваниях, но даже симптомы (амиотрофия при поперечном миелите, поражения мышц при газовой гангрене, мышечная слабость при контралатеральных церебральных поражениях).
И. Гаусманова-Петрусевич (1971) разделяет нервно-мышечные заболевания на следующие группы:
- группа миопатий;
- повреждения нервно-мышечного соединения;
- неврогенные амиотрофии.
В группу I автор включает:
- миопатии, характерные в клиническом и генетическом отношении, как прогрессирующие мышечные дистрофии;
- миопатии, характерные в клиническом и генетическом отношении, как миотонические синдромы;
- непрогрессирующие формы миопатий с характерными структурными признаками;
- миопатии, характерные биохимически;
- миопатии, обусловленные гормональными нарушениями;
- воспалительные реакции мышц;
- миопатии, сопутствующие новообразованиям;
- миопатии токсические и медикаментозные.
В группу II включены миастения и миастенические синдромы.
Группу III составляют:
- детская и юношеская спинальная атрофия;
- боковой амиотрофический склероз;
- невральная амиотрофия — болезнь Шарко — Мари — Тута;
- семейная гипертрофическая невропатия Дежерина — Сотта;
- невропатии с характерным нарушением метаболизма.
Нам представляется целесообразным разделить все нервно-мышечные заболевания на две основные группы:
- наследственные,
- ненаследственные, или фенокопии.
Группу I составляют:
- прогрессирующие мышечные дистрофии;
- непрогрессирующие миопатии;
- миотонии;
- периодический паралич;
- неврогенные амиотрофии: невральные и спинальные.
Особое место занимает миастения. В литературе имеются высказывания о возможной наследственной природе или наследственном предрасположении к миастении, хотя наследственный генез заболевания полностью не доказан.
Группа II включает симтоматические формы нервно-мышечных заболеваний, развивающихся на фоне какого-либо основного страдания (системное воспалительное заболевание, эндокринная патология и т. д.).
В литературе приводятся специальные классификации для прогрессирующих мышечных дистрофий. С. Н. Давиденков (1954) предложил следующую классификацию прогрессирующих мышечных атрофий.
Миопатии: юношеская форма, бульбарно-паралитическая; дистальная; раннедетская форма с псевдогипертрофиями; раннедетская форма без псевдогипертрофий.
P. Becker в 1972 г. предложил новую классификацию мышечных дистрофий, разделяющую все миодистрофии по типу наследования. Эта классификация выглядит следующим образом.
- Мышечные дистрофии, сцепленные с полом:
- детский, или злокачественный, тип (Дюшенна);
- доброкачественный, или ювенильный, тип (Беккера — Кинера);
- Х-хромосомная мышечная дистрофия с ранними контрактурами (Эмери — Дрейфуса);
- поздний тип (Хэка — Лаудана);
- летальный тип (Хенсона — Мюллера — Демайера).
- Аутосомно-доминантные дистрофии — плечелопаточно-лицевая форма (Эрба — Ландузи — Дежерина) и др.
- Аутосомно-рецессивные мышечные дистрофии:
- детский тип (псевдодюшенновская);
- ювенильный тип;
- плечепоясной тип;
- взрослый тип.
Широкое распространение получила классификация J. Walton, D. Gardner-Medwin (1974). По этой классификации все миодистрофии разделяются также в основном по характеру наследования мутантного гена.
A. Х-Сцепленная мышечная дистрофия:
- тяжелая (Дюшенна);
- благоприятная (Беккера).
Б. Аутосомно-рецессивная мышечная дистрофия:
- конечностно-поясная, или ювенильная (Эрба);
- детская мышечная дистрофия (псевдодюшенновская);
- врожденные мышечные дистрофии.
B. Лицелопаточно-плечевая (Ландузи — Дежерина).
Г. Дистальная мышечная дистрофия.
Д. Окулярная мышечная дистрофия.
Е. Окулофарингеальная мышечная дистрофия.
Последние несколько форм относятся к аутосомно-доминантным типам наследования с высокой или неполной пенетрантностью?
Л. О. Бадалян (1974) подразделяет прогрессирующие мышечные дистрофии на три основные формы: первичные, вторичные и смешанные.
- Первичные прогрессирующие мышечные дистрофии:
- юношеская (аутосомно-рецессивная) — форма Эрба;
- псевдогипертрофическая (Х-хромосомная) — форма Дюшенна;
- плечелопаточно-лицевая (доминантная) — форма Ландузи — Дежерина;
- редкие и атипичные (офтальмоплегическая, бульбарная, дистальная, миосклеротическая).
- Вторичные прогрессирующие мышечные дистрофии (амиотрофии):
- спинальная амиотрофия Верднига — Гоффманна (аутосомно-рецессивная);
- невральная атрофия Шарко — Мари (доминантная и рецессивная);
- спинальная амиотрофия Арана — Дюшенна;
- редкие и атипичные формы (псевдогипертрофический неврит Дежерина — Сотта, спинальная амиотрофия Кугельберга — Веландер, синдром Русси — Леви).
- Смешанные формы:
- лопаточно-перонеальная форма Давиденкова.
- Миопатические синдромы — фенокопии прогрессирующих мышечных дистрофий:
- при эндокринных заболеваниях;
- при коллагенозах;
- при заболеваниях нервной системы;
- при паразитарных заболеваниях;
- при применении лекарственных препаратов (стероиды, акрихиновые, антибиотики, наркотики);
- при новообразованиях легкого, щитовидной железы, желудка и других органов;
- при некоторых редких заболеваниях (артрогрипоз, болезнь Марфана и т. д.).
Помимо клинических форм, автор предлагает выделять стадии процесса, а именно:
- стадия — с умеренно выраженными двигательными нарушениями (больные могут ходить, выполнять легкую работу, слабость выявляется при нагрузке);
- стадия — с выраженными двигательными затруднениями при ходьбе, подъеме по лестнице, при выполнении физической работы;
- стадия — паралитическая: грубые контрактуры, деформации, самостоятельное передвижение невозможно.
Выделение стадий, по нашему мнению, очень важно для оценки функционального состояния больного и правильного выбора лечения.
Следует заметить, что отнесение нервно-мышечного заболевания к той или иной форме, т. е. уточненная диагностика, довольно часто представляет значительные трудности. Особенно это наблюдается в начальных стадиях процесса, а также в далеко зашедшей фазе с генерализацией мышечных атрофий и развитием грубых вторичных контрактур и ретракций.
Без ЭМГ-исследования невозможно поставить достоверный диагноз при дистальной форме миодистрофии, спинальной псевдомиопатической форме Кугельберга — Веландер и ряде других. В некоторых случаях диагностика возможна только после изучения структуры мышцы с использованием современных гистохимических и электронно-микроскопических методов анализа.
Нервно-мышечными заболеваниями (НМЗ) является группа патологий, которые передаются на генетическом уровне от родителей детям. Нарушаются мышечные функции, снижается двигательная активность. Появляются характерные клинические симптомы.
Патологические процессы развиваются на фоне нарушений функций нервно-мышечных соединений, при поражении мышц и спинномозговых нейронов, нервов. Правильно подобранная терапия не поможет полностью вылечить человека, но позволит улучшить качество его жизни.
Этиология и неврология
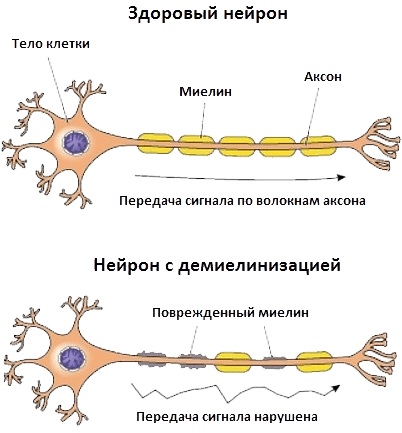
Нервно-мышечные заболевания нарушают нормальную синаптическую передачу импульсов с нервных окончаний к мышечным волокнам. В основе каждого типа патологических изменений лежат аутоиммунные процессы.
Большая группа заболеваний характеризуется не только поражением мышечной ткани, но и периферических нервов, передних рогов спинного мозга. Среди часто диагностируемых патологий выделяют миопатию, миотонию, миастению.
Классификация
Нервно-мышечные заболевания различают по следующим видам:
Описание
Нервно-мышечные заболевания передаются по наследству, чаще появляются у людей, в семье которых были родственники с таким диагнозом.
Приобретенные патологические процессы развиваются в результате гормональных или метаболических нарушений в организме человека. Наблюдается сбой в функционировании иммунной системы. Она вырабатывает клетки, которые атакуют свой организм. Аутоиммунные заболевания приводят к появлению слабости в мышцах.
Нервно-мышечные патологии, сопровождающиеся дистрофическими процессами, поражают следующие области тела человека:
- мышцы;
- нервно-мышечные окончания;
- двигательные нейроны;
- периферические нервы.
При миопатии у человека высоки шансы стать инвалидом в результате утраты подвижности. Все виды нервно-мышечных заболеваний без своевременной терапии влекут за собой последствия. Это может быть не только инвалидность, но и смерть человека.
Стадии и степени
Нервно-мышечные заболевания протекают по стадиям. Определить этап развития патологических процессов поможет врач невролог при помощи медицинской диагностики.
| Название | Описание |
| I стадия | Двигательные нарушения слабо выраженные. |
| II стадия | У больного присутствуют ярко выраженные клинические признаки и наблюдаются серьезные двигательные изменения. |
| III стадия | Пациент не может самостоятельно передвигаться. |
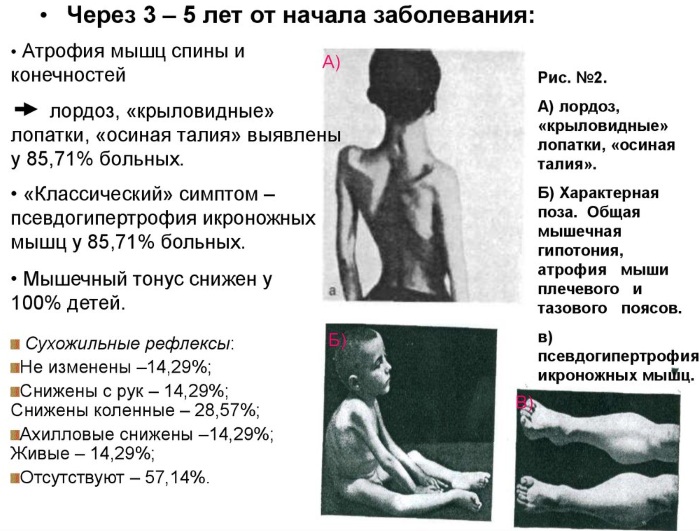
Нервно-мышечные заболевания миопатия Дюшенна на 2 этапе
Клиническая картина зависит от скорости развития патологических процессов и степени тяжести заболевания. Установить точный диагноз поможет врач невролог.
Симптомы
Основной признак нервно-мышечных заболеваний – это слабость мускулатуры. Клиническая картина зависит от области поражения (плечевой пояс, бедра, таз, нижние конечности).
В большинстве случаев у пациентов диагностируют следующие симптомы:
- снижается мышечный объем;
- наблюдаются болезненные спазмы;
- непроизвольно сокращаются мышцы;
- пораженные ткани немеют;
- снижаются сухожильные рефлексы;
- больной ощущает покалывание;
- двоится в глазах (диплопия);
- нарушаются глотательные и дыхательные рефлексы.
При нервно-мышечных заболеваниях опускаются веки, мышечная слабость проявляется симметрично и постепенно прогрессирует. В большинстве случаев при развивающейся мышечной дистрофии слабость возникает в области тазового и плечевого пояса. То же самое касается проксимальных отделов конечностей.
Иногда невральная амиотрофия сопровождается парестезией, нарушением глубокой или поверхностной чувствительности. Клинические признаки нервно-мышечных заболеваний проявляются постепенно. По мере прогрессирования патологических процессов человек теряет способности самостоятельно обслуживать себя. То же самое касается передвижения.
Причины появления
Нервно-мышечные заболевания в большинстве случаев возникают по причине аутоиммунных патологий.
Провоцирующим фактором также являются следующие обстоятельства:
- наследственный фактор;
- поражение периферических нервов и мотонейронов спинного мозга;
- сбои в функционировании нервно-мышечных соединений;
- отравление организма различными веществами;
- врожденный сбой метаболизма;
- патологические изменения в мышцах.
Нервно-мышечные заболевания также развиваются на фоне нарушений работы двигательного нейрона в области ствола головного мозга.
Определить причину и поставить точный диагноз поможет врач невролог. Учитывая состояние пациента, степень развития патологических процессов и индивидуальные особенности человеческого организма, специалист подберет эффективное лечение.
Диагностика
Медицинское обследование позволит врачу установить точный диагноз. Тестирование специалист назначает пациенту, учитывая его жалобы и симптоматику.
Для диагностики нервно-мышечных заболеваний назначаются следующие методы обследования:
Описание

Исследованием состояния сердечной мышцы занимается кардиолог. Специалист назначает не только кардиограмму, но и ультразвуковое исследование (УЗИ) сердца.
Когда необходимо обратиться к врачу
К врачу необходимо обратиться сразу, при появлении первых признаков нарушений в работе мышц. Но если в семье есть родственники с нервно-мышечными заболеваниями, необходимо пройти полное медицинское обследование и понять, насколько высока вероятность появления патологических процессов по наследственной линии.
Диагностикой и лечением занимается врач невролог. Специалист проведет осмотр и подберет максимально информативные методы исследования.
Профилактика
Нервно-мышечные заболевания в большинстве случаев развиваются по причине наследственного фактора. Предупредить патологические изменения невозможно. Женщине во время планирования беременности рекомендуется проходить медицинские обследования, особенно если в семье есть родственники с таким диагнозом.
Диагностические мероприятия также назначаются в период вынашивания малыша на ранних сроках. При высокой вероятности развития нервно-мышечных заболеваний специальная медицинская комиссия советует будущей матери прервать беременность.
Методы лечения
Терапия нервно-мышечных заболеваний осуществляется комплексными методами. Пациентам назначают медицинские препараты, лечебную физкультуру. При отсутствии серьезных противопоказаний, можно использовать рецепты знахарей и целителей. Основная цель терапии – это поддержать мышечные силы и замедлить атрофирующие процессы.
Медикаменты подбирает врач невролог, учитывая результаты медицинской диагностики, степень развития патологических процессов и индивидуальные особенности организма человека.
Самостоятельно не рекомендуется принимать лекарства, поскольку многие препараты вызывают побочные эффекты.
При нервно-мышечных заболеваниях врач назначает следующие медикаменты:
Применение
Лекарства позволяют устранить дефицит энергии и белка, положительно влияют на вещественные обмены в мышечных тканях. Дополнительно назначаются витаминные комплексы.
Нервно-мышечные заболевания можно лечить рецептами знахарей и целителей, но в качестве вспомогательной терапии. Народные средства улучшают качество жизни пациента и общее его состояние. Используемые средства следует обсуждать с лечащим врачом неврологом.
| Название | Рецепт | Применение |
| Овес | Зерна хорошо промыть и залить водой (500 мл). Полученную массу ставят на огонь, доводят до кипения и греют 30 мин. Дальше оставляют на 2 часа, процеживают и принимают по схеме. | Готовое средство рекомендуется принимать внутрь перед едой 4 раза в сутки. Курс терапии продолжается 3 месяца. Затем необходимо сделать перерыв на 30 дней и продолжить терапию. |
| Репчатый лук | Продукт очистить и смешать 200 г с сахаром (200 г), добавить воды (0,5 л). Полученную массу поставить на медленный огонь и греть 1,5 часа. Остудить и добавить 2 ст.л. натурального меда. | Готовое средство рекомендуется принимать по 2 ч.л. 3 раза в сутки. |
| Чеснок | Очистить и измельчить 3 головки чеснока. Добавить 4 лимона, предварительно измельченные. Все компоненты залить медом (1 л) и льняным маслом (200 г). | Полученное средство следует принимать по 1 ч.л. 3 раза в день. |
При нервно-мышечных заболеваниях полезно проводить контрастные ванны для нижних конечностей. После водных процедур ноги рекомендуется укутывать теплым одеялом.
Комплексная терапия нервно-мышечных заболеваний позволяет замедлить их развитие, продлевает период ремиссии и улучшает качество жизни пациента.
Вместе с традиционным и народным лечением больным назначаются следующие методы терапии:

| Название | Описание |
| Физиотерапевтические процедуры | Лечение улучшает проводимость нервных импульсов в мышечных тканях, способствует их питанию. Усиливается кровообращение и вещественный обмен. |
| Массаж | Точечное воздействие помогает повысить тонус мышц. Для достижения лечебного эффекта необходимо провести несколько сеансов на протяжении года. |
| Лечебная физкультура | Гимнастика проводится в специализированном комплексе под наблюдением специалиста. |
Сохранить самостоятельное передвижение пациента позволяют специальные ортопедические приспособления. Лечебная физкультура в виде активных и пассивных движений улучшает состояние больного.
Упражнения следует выполнять регулярно, соблюдая умеренные нагрузки. При нервно-мышечных заболеваниях также рекомендуется плавать. В воде легче выполнять физические упражнения без нагрузки на позвоночник.
Возможные осложнения
Негативные последствия патологических процессов появляются в результате поражения различных внутренних органов и систем организма человека:
Описание
Прогрессирующие патологические процессы также могут спровоцировать искривление позвоночника (кифоз, сколиоз). Больным необходимо носить специальные корсеты. В тяжелых ситуациях или на запущенных стадиях развития нервно-мышечных заболеваний пациенту показано оперативное вмешательство. Решение принимает врач невролог, учитывая состояние человека и индивидуальные особенности его организма.
При нервно-мышечных заболеваниях нарушается двигательная функция, слабеют мышцы. Симптомы постепенно усиливаются на фоне прогрессирующих дистрофических процессов.
Пациенту необходимо пройти полное обследование для постановки диагноза и специально подобранное лечение. Лекарства, средства народной медицины, физиотерапевтические процедуры помогут лишь облегчить жизнь пациенту, но полностью избавить от генетической патологии не смогут.
Оформление статьи: Владимир Великий
Видео о нервно-мышечных заболеваниях
Телесеминар о нервно-мышечных заболеваниях:
к нервно-мышечным заболеваниям относятся первичные поражения мышц, вторичные или неврогенные атрофии, миастения, миотонии и периодический паралич.
Классификации: 1.Классификация Вольмана(классиф.по принципу локализации дефекта), 2.И. Гаусманова-Петрусевича (I.группа миопатий; II.повреждения нервно-мышечного соединения; III.неврогенные амиотрофии. В группу I автор включает:
•миопатии, характерные в клиническом и генетическом отношении, как прогрессирующие мышечные дистрофии;
•миопатии, характерные в клиническом и генетическом отношении, как миотонические синдромы;
•непрогрессирующие формы миопатий с характерными структурными признаками;
•миопатии, характерные биохимически;
•миопатии, обусловленные гормональными нарушениями;
•воспалительные реакции мышц;
•миопатии, сопутствующие новообразованиям;
•миопатии токсические и медикаментозные.
В группу II включены миастения и миастенические синдромы.
Группу III составляют:
•детская и юношеская спинальная атрофия;
•боковой амиотрофический склероз;
•невральная амиотрофия — болезнь Шарко — Мари — Тута;
•семейная гипертрофическая невропатия Дежерина — Сотта;
•невропатии с характерным нарушением метаболизма.),3. I.наследственные, II.ненаследственные, или фенокопии. Группу I составляют: •прогрессирующие мышечные дистрофии;
•непрогрессирующие миопатии; •миотонии; •периодический паралич; •неврогенные амиотрофии: невральные и спинальные. Группа II включает симтоматические формы нервно-мышечных заболеваний, развивающихся на фоне какого-либо основного страдания (системное воспалительное заболевание, эндокринная патология и т. д.).
Прогрессирующие мышечные дистрофии (Дюшена, Бекера)
Мышечная дистрофия Д ю ш е н н а- рец- Х-сцепленный, болеют мальчики. дебют до 3лет
Клиника. Быстро прогрессирует. Утиная походка,гиперлордоз,слабость в мышцах, невозм-ть бегать, псевдогипертрофии мышц(особ.икроножных), позднее начало ходьбы, частые падения., ожирение по типу Иценко-Кушинга, гипергидроз. М.б.контрактуры, пораж сердца.Умственная отсталость
Диагностика. Повыш активности мыш.ферментов в крови(КФК) и уроня аминокислот, первич-мыш изм ЭМГ.
Течение.потеря способности ходить к 10 годам, живут до 20 лет.
Мышечная дистрофия Б е к к е р а – рец Х-сцепленный,аллельная форма Дюшенна, дебют в 20-30лет.
Клиника. Идентично с миодистр.Дюшенна, однако более доброкачественное, с длит.компенс.ф-ций, сохр.интеллекта, отсутств.изм серд.мышцы и эндокринных нарушений.
Диагностика. КФК повыш. на ЭМГ-первично-мыш изм.
121. Спинальные амиотрофии (Верднига-Гоффмана, Кугельберга-Веландер) – группа прогрессир.нервно-мыш заболеваний, обусловл первичным поражением мотонейронов спинного мозга и/или их аналогов-двигательных ядер ЧМН. Если пораж.тело нейр- спинальная амиотрофия, аксон-невральная.
В е р д н и г а-Гоффмана-аут.-рец, дегенерация в мотонейронах спин мозга,
Диагностика. КФК- норма, ЭМГ- признаки денервации или биоэлектрическое молчание мотонейронов.
К у г е л ь б е р г а -Веландер- аут-рец,дебют чаще в 8-10лет, слабость, изм походки- утиная, плоскостопие, вспомагание при вставании с пола, тремор рук, фасцикулярные подергивания, отставание в псих и физ развитии.,псевдогипертрофия мышц, гипермобильность в суставах. Прогрессир.медленнее Гофмана, реже вовлек.ядра ЧМН
Диагностика. КФК, СПИ-норма,ЭМГ- признаки денервации.
Наследственные невропатии. Невральная амиотрофия Шарко-Мари.
Невральная амиотрофия Шарко- Мари: аут-дом, аут-рец и сцеплено с Х-хром.
Дебют в школьном и позднее возр.
Дегенерация в передних и задних корешках, переф нервах, мотонейронах, зад канатиках.
Клиника. Атрофии мышц дист конеч, чаще ног,больной ходит,высоко поднимая ноги, ротация стоп кнаружи, угасание сухож рефлексов (ахиллова), сниж мыш силы, чув-ти(по типу носков,перчаток,чулок, парестезии, спонтанные боли, деформация стоп, нистагм, анизокория, нарушение зрачкового рефлекса.
Диагностика. На ЭМГдегенер.изменения со стороны периф.нервов/в мотонейр сп.м, дистальная локализация по типу носков, перчаток.
Лечение. Глутаминовая к-та,АТФ, глюкозу,вит Е. Церебролизин,улучш кровотока (компламин, никотиновая к-та), лечебная физ-ра
123. Миотонии. Врожденная миотония Томсена. Миотоничсская дистрофия Куршмана-Баттена-Штейнерта.
Миотония- заб-ия при кот мышца после сокращения неспособна к быстрому расслаблению.
Вследствие нар функции пресинаптич и постсинаптич мембраны. На ЭМГ-длительная задержка расслабления мышцы.
М и о т о н и я Т о м с е н а- аут- дом, проявл.на 1-ом году, Новорожденные:атлетическое телосложение,трудность расслабления м.гортани при глотании.Миотонич реакция усил на холоде и при кормлении. Более старший возраст: спазмы при попытке осуществить быстрое движение=> разв оцепенение, больной вынужден остановиться. Спотыкающаяся походка, невозможность разжать сжатую в кулак кисть. Гипертрофия мышц, при постукивании по мышце образуется ямка/валик. Прогрессирует медленно. Псих.не страдает.
Лечение. Диета мало К, много Са, Лек.Тер: стероидные гормоны,АКТГ,Са, хинин, массаж, дозированные физ.упражнения
Аутосомно-рецессивная форма: более позднее начало, генерализованность поражения, прогредиентность течения, разв ч/з 6-8 лет слабости и атрофии верхн конечност.
Миотонич. д и с т р о ф и я К у р ш м а н н а- аут-дом, миотонич реакции вначале затем+атрофии, сначала не лице, потом на туловище и конечностях, сниж зрения из=за катаракты,расс-ва вегетати и эндокрин сис-мы (инфантилизм, себорея, ранняя менопауза), гипофункция всех желез, кроме гипофиза. Часты психич и эмоц нарушения – чувство страха, придирчивость, раздражительность, прогрессирующая деменция
Дата добавления: 2018-06-27 ; просмотров: 589 ;
15.1. Классификация нервно-мышечных заболеваний
Нервно-мышечные заболевания (НМЗ) - это наиболее многочисленная группа наследственных заболеваний, в основе которых лежит генетически детерминированное поражение передних рогов спинного мозга, периферических нервов и скелетных мышц.
К нервно-мышечным заболеваниям относятся:
1) прогрессирующие мышечные дистрофии (первичные миопатии);
2) спинальные и невральные амиотрофии (вторичные миопатии);
3) врожденные непрогрессирующие миопатии;
4) нервно-мышечные заболевания с миотоническим синдромом;
5) пароксизмальные миоплегии;
15.2. Прогрессирующие мышечные дистрофии (первичные миопатии)
Прогрессирующие мышечные дистрофии (ПМД), или первичные миопатии, характеризуются дегенеративными изменениями в мышечной ткани.
Патоморфологические изменения при ПМД характеризуются истончением мышц, заменой их жировой и соединительной тканью. В саркоплазме выявляются очаги фокального некроза, ядра мышечных волокон располагаются цепочками, мышечные волокна теряют поперечную исчерченность.
Вопросы патогенеза остаются до настоящего времени неразрешенными. В основе миопатии лежит дефект мембраны мышечных клеток. Большие надежды возлагаются на молекулярную генетику.
Различные формы миопатии отличаются типом наследования, сроками начала процесса, характером и быстротой его течения и топографией мышечных атрофии.
Миопатии клинически характеризуются слабостью и атрофией мышц. Существуют различные формы ПМД.
15.2.1. Миодистрофия Дюшенна (псевдогипертрофическая форма пмд)
Встречается наиболее часто из всех ПМД (30:100 000). Данная форма характеризуется ранним началом (2-5 лет) и злокачественным течением, болеют преимущественно мальчики. Миопатия Дюшенна наследуется по рецессивному типу, сцепленному с Х-хромосомой. Патологический ген локализуется в коротком плече хромосомы (X, или 21-й хромосомы).
Довольно высока мутация гена, чем объясняется значительная частота спорадических случаев. Мутация (чаще всего делеция) гена приводит к отсутствию дистрофина в мембране мышечных клеток, что приводит к структурным изменениям сарколеммы. Это способствует выходу кальция и ведет к гибели миофибрилл.
В результате этого происходит наклон таза в сторону неопорной ноги (феномен Тренделенбурга) и компенсаторный наклон туловища в противоположную сторону (феномен Дюшенна). При ходьбе сторона наклона все время меняется. Это можно проверить в позе Тренделенбурга, попросив больного поднять одну ногу, согнув ее под прямым углом в коленном и тазобедренном суставе: таз на стороне поднятой ноги опускается (а не поднимается как в норме) из-за слабости средней ягодичной мышцы опорной ноги.
При миопатии Дюшенна часто отмечается выраженный лордоз, крыловидные лопатки, типичные мышечные контрактуры, рано выпадают коленные рефлексы. Нередко удается обнаружить изменения в костной системе (деформацию стоп, грудной клетки, позвоночника, диффузный остеопороз). Может отмечаться снижение интеллекта и различные эндокринные расстройства (адипозогенитальный синдром, синдром Иценко-Кушинга). К 14-15 годам больные обычно уже полностью обездвижены, в терминальной стадии слабость может распространиться на мышцы лица, глотки, диафрагмы. Погибают они чаще всего на 3-м десятилетии жизни от кардиомиопатии или присоединения интеркуррентных инфекций.
Отличительной особенностью миопатии Дюшенна является резкое повышение специфического мышечного фермента - креатинфосфокиназы (КФК) в десятки и сотни раз, а также повышение миоглобина в 6-8 раз.
Для медико-генетического консультирования важно установление гетерозиготного носительства. У 70% гетерозигот определяются субклинические и клинические признаки мышечной патологии: уплотнение и увеличение икроножных мышц, быстрая утомляемость мышц при физической нагрузке, изменение мышечных биоптатов и биопотенциалов по данным ЭМГ.
Читайте также:


