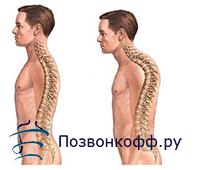
Кифоз это не приговор

Болезнь Шейермана-Мау возникает приблизительно у 1% населения планеты. Это 70 000 000 человек. Выявленная на ранней стадии, она поддается лечению без операций и особых потерь для общего состояния здоровья пациента.
Второе название болезни – юношеский (ювенильный) дорзальный кифоз. Проявляется эта болезнь в подростковом возрасте. Чем старше человек, тем труднее проходит лечение. При достижении больными определенного возраста и серьезной деформации позвоночника врачам остаются лишь хирургические способы лечения.
Что это за болезнь?

Название заболеванию дал датский врач Шейерман, в 1921 году впервые диагностировавший его и всю жизни занимавшийся поиском способов лечения.
При болезни Шейермана-Мау угол наклона углубляется. Вся система равновесия нарушается. Человек начинает терять подвижность. Боль – не единственная проблема.
Искривления позвоночника провоцируют неправильное развитие и патологи внутренних органов. Позвонки начинают деформироваться позвонки, вся двигательно-опорная система человека медленно разрушается.
Причины появления болезни

Однозначных ответов по этому поводу ортопеды пока дать не в состоянии. Существует несколько теорий о происхождении болезни Шейермана-Мау, полученных в процессе клинических исследований и лечения пациентов. Но, это пока лишь теории, требующие тщательной проработки.
Болезнь Шейермана-Мау — не приговор, но серьезная опасность. Среди наиболее вероятных причин врачи называют:
-
Наследственная предрасположенность. Если у одного из родителей диагностирован кифоз, у детей риск появления этой болезни намного выше.
Травмы позвоночника, полученные в период полового созревания.
Неправильный рост или слабость мышечного корсета, поддерживающего позвоночник.
Слишком сильный рост костной ткани.
Симптомы заболевания

Самый явный симптом, которым проявляется болезнь позвоночника Шейермана-Мау, – сильное искривление осанки. Но, ее можно узнать и по другим признакам:
-
При серьезном развитии этой болезни, когда позвоночник деформирован сильно, появляется боль между лопатками. На ранней стадии болезни она возникает после физических нагрузок.
Больной чувствует постоянный дискомфорт, усталость и тяжесть в области спины.
Серьезно снижается подвижность в грудном отделе.
Теряетcя упругость и гибкость позвоночника. Человек становится неповоротливым и теряет ловкость движений.
Болезнь Шейермана-Мау в трети диагностированных случаев сопровождается сколиозом.
Лечение болезни Шейермана-Мау
Методы лечения зависят от стадии развития дорзального кифоза. Чем сильнее запущена болезнь, тем агрессивнее лечение. Выбирая комплекс способов лечения, ортопеду нужно учитывать и возраст пациента.
Если у детей и подростков процесс выздоровления и возврата позвоночника проходит относительно быстро, то с возрастом проблемы усугубляются. После 40 лет некоторые изменения уже необратимы, и все медицинские процедуры направлены на то, чтобы болезнь не прогрессировала.

Как правило, этот метод лечения назначают на ранних стадиях развития болезни. Специальный комплекс упражнений помогает укрепить мышечный корсет вокруг позвоночника и предотвратить появление клиновидной деформации.
Детям и подросткам не следует ходить на уроки физкультуры. Занимаются они в специализированных группах у специалистов по ортопедическому профилю.
Сначала комплекс выполняется каждый день. Позже врач может разрешить уменьшить количество занятий. В большинстве случаев занятия занимают около 40 минут. Для тех, у кого диагностирована болезнь Шейермана-Мау, лечебная гимнастика часто дополняется занятиями в бассейне, ходьбой и велосипедным спортом.
Болезнь Шейермана-Мау у взрослых и детей на поздних стадиях, когда успел образовать горб и другие серьезные нарушения осанки, вылечить только лечебной гимнастикой невозможно.
Массаж и физиотерапия у специалистов, порекомендованных ортопедом, тоже помогут в комплексном решении проблемы.
Назначаются процедуры по вытяжению позвоночника.
Детям и подросткам на некоторое время могут прописать ношение выравнивающего корсета.
При угле деформации 75 градусов ортопед рекомендует две операции:
Удаляются деформированные позвонки.
На их место устанавливается поддерживающая конструкция.
Профилактика

Заболевание начинается в детстве. Родители обязаны следить за осанкой ребенка. Привычка сутулиться устраняется легко, если к этому отнестись системно и превратить в игру. Место сидения возле компьютера, рабочий стол должны быть организованы правильно.
Огромную роль для формирования позвоночника играет матрас, на котором спит человек. Для ребенка, у которого наметились проблемы с осанкой, необходим специальный ортопедический матрас.
Даже тех деток, у которых не заметны явные искривления позвоночника, в двенадцатилетнем возрасте необходимо отвести на обследование к ортопеду. Если заболевания определяется на ранней стадии, все можно решить лечебной гимнастикой, приемом витаминов и другими безболезненным методами.
В этом видео профессионалы подробно расскажут о болезни Шейермана-Мау
Заключение
Подросткам, у которых диагностирована болезнь Шейермана-Мау, придется отказаться от видов спорта, дающих нагрузку на позвоночник. Крайне важно укрепление мышечного корсета, поддерживающего позвоночник. Очень полезно для людей, страдающих от болезней спины или расположенных к их появлению, плавание.
При малейших признаках симптомов болезни Шейермана-Мау и негативных изменениях в осанке ребенка очень важно обратиться к ортопеду. Ни в коем случае нельзя лечиться самостоятельно.
Даже безобидный кальций на определенной стадии развития этой болезни может усугубить ситуацию. Все назначения должны выполняться ортопедом, который руководствуется целым комплексом обследований.
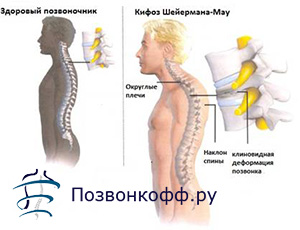
Болезнь Шейермана-Мау – это прогрессирующая кифотическая деформация грудного отдела позвоночника, возникающая в период активного роста и обусловленная формированием клиновидной формы тел 3 и более позвонков. Это заболевание называется также дорзальным юношеским кифозом.
Почему возникает кифоз

Хотя болезнь Шейермана-Мау была описана впервые в 1921г., до сих пор не выяснена точная причина ее развития. Есть достаточно много теорий, описывающих возможный механизм появления юношеского кифоза, но ни одна из них не признана ведущей. Скорее всего, в каждом случае имеется сочетание разных предрасполагающих факторов.
Причиной развития характерной деформации может быть:
Симптомы
Юношеский кифоз прогрессирует медленно. Появление первых симптомов связано по времени с подростковым периодом, когда происходит активный рост опорно-двигательной системы, то есть примерно с 9–10 лет. Явные изменения могут быть замечены родителями к 14–16-летнему возрасту ребенка.

Основной внешний признак болезни Шейермана-Мау – это появление чрезмерного изгиба позвоночника назад в грудном отделе. Плечи отводятся вперед, лопатки несколько расходятся, а спина становится угловатой или дугообразно выгнутой. Формируется позвоночный горб с вершиной ниже угла физиологического кифоза. Его отличие от нарушения осанки заключаются в том, что подросток с этой болезнью не может произвольно выпрямить позвоночник. Ведь при этом меняется форма позвонков, что приводит к стойкой кифотической деформации. Даже при наклоне вперед и в положении лежа патологический изгиб сохраняется.
Но еще до появления явного кифоза подросток может отмечать чувство усталости в межлопаточной области после физических нагрузок, при длительном сидении. Также могут появляться боли в спине умеренной интенсивности без иррадиации (распространения на другие участки тела). Этот период можно называть латентным или стадией ортопедических нарушений. Врачебный осмотр выявляет признаки кифоза, но пациент и его родители обычно сами еще не замечают имеющиеся изменения.

По мере прогрессирования деформации появляются неврологические осложнения. Причем чаще всего поначалу симптоматика связана с компенсаторными изменениями на поясничном уровне, а не с грудным отделом. Появляются боли в пояснице (люмбалгия), возможен рецидивирующий корешковый синдром на этом уровне. При выраженном кифозе появляются боли в грудной клетке и мышцах живота, развивается миофасциальный синдром.
Если позвоночный канал узкий или если была дополнительная травма позвоночника, возможно подострое развитие компрессии спинного мозга. При этом возникают симптомы его поперечного поражения, все двигательные и чувствительные изменения обнаруживаются чуть ниже места компрессии.
Это нередко сопровождается не только картиной ущемления корешков спинно-мозговых невов, но и хронической прогрессирующей миелопатией (дистрофией ткани спинного мозга). Кроме того, нарушение хода крупных сосудов из-за деформации грудной клетки приводит к их раннему и выраженному атеросклеротическому поражению.
Стадии болезни
Стадии юношеского кифоза связаны с физиологическими возрастными изменениями позвоночника. Патологический процесс начинается в период, когда в грудных позвонках краевые участки еще состоят из хряща. Прогрессирование болезни связано с активным ростом, сопровождающимся оссификацией (окостенением) позвонков.

В 10–11 лет у ребенка постепенно появляются зоны окостенения в апофизах позвонков, то есть около дисков. Они сливаются и формируют треугольную область по краям позвонков, отделенную от основной части тела позвонка хрящевой прослойкой с зоной роста. В возрасте 17–18 лет происходит слияние этих областей, позвонок принимает свою окончательную форму.
С учетом естественных процессов оссификации в болезни Шейермана-Мау выделяют несколько стадий:
- латентная или предшествующая (до появления апофизов), начинающаяся в 8–10 лет;
- ранняя или флоридная (до окончания роста и формирования позвонков), длящаяся с 11 до 17–18 лет;
- поздняя или резидуальная, при которой уже окостеневшие позвонки продолжают меняться, в них идет процесс дегенерации.
Как выявить и подтвердить юношеский кифоз
Диагностическими критериями болезни Шейермана-Мау являются характерные внешние симптомы, появление их в подростковом возрасте и рентгенологически подтвержденные изменения грудного отдела позвоночника.
Лишь при появлении неврологической патологии для уточнения характера и степени поражения спинного мозга дополнительно проводится МРТ , при необходимости дополняющаяся ЭМГ.

При рентгенографии позвоночника важна боковая проекция. Для подтверждения диагноза юношеского кифоза должны быть выявлены следующие признаки:
Кроме того, необходимо исключить другие причины кифоза, особенно инфекционное и опухолевое поражение позвонков.
Лечение
При болезни Шейермана-Мау в основном проводят консервативное лечение. Используют ортопедические приспособления, укладки и разгрузки, лечебную физкультуру, массаж и мануальную терапию, прием медикаментов и физиотерапию.

Ограничиваются осевые нагрузки на позвоночник. Поэтому к минимуму сводится время сидения за столом. Уроки рекомендовано делать лежа на животе со специальной подкладкой под грудь, помогающей разгрузить пораженный отдел. При быстром прогрессировании процесса, компрессионном синдроме может быть рекомендовано использование индивидуальных гипсовых кроваток, ортезов и реклинаторов. Используется также метод вытяжения, позволяющий снять нагрузку с позвонков и дисков между ними. Недопустимы силовые упражнения с подъемом тяжестей.

Для улучшения кровоснабжения и купирования болевого и мышечно-тонического синдрома назначают массаж и мануальную терапию в сочетании с пассивной коррекцией и лечебными укладками. Физиотерапия повышает обменные процессы в пораженной области, позволяет справиться с некоторыми симптомами при болезни Шейермана-Мау. Используют диатермию, ультразвук, импульсную магнитотерапию, электрофорез с новокаином, прозерином, препаратами кальция, фосфора и магния. Также проводят грязелечение.
Возможно назначение хондропротекторов, миорелаксантов центрального действия, нестероидных противовоспалительных препаратов, витаминов Д и группы В.
К оперативному лечению прибегают при выраженном кифозе с углом более 60º, компрессии спинного мозга, стойком болевом синдроме. При этом возможно установление поддерживающих конструкций (мост) с частичной коррекцией искривления позвоночника, удаление грубо измененных позвонков и дисков.
Экспертиза при болезни Шейермана-Мау

У молодых людей с дорзальным юношеским кифозом проводится военная экспертиза для оценки пригодности к службе в армии.
Согласно действующему Постановлению правительства РФ от 04.07.2013, лица с кифозом 3 степени не пригодны к службе в армии.
Также ограниченно годны к службе юноши с 2 степенью кифоза (с углом 41–50º), деформацией 3 и более позвонков и функциональными нарушениями.
Проводится медико-социальная экспертиза, по решению которой определяется группа инвалидности, разрабатывается индивидуальная программа реабилитации и могут быть выписаны дорогостоящие ортопедические приспособления.
Болезнь Шейермана-Мау развивается постепенно, имеет тенденцию к прогрессированию с формированием выраженного грудного кифоза . Но своевременно начатое комплексное интенсивное длительное лечение у ортопеда в сочетании с ЛФК позволяет приостановить течение процесса и предотвратить неврологические осложнения.
- Поясничный кифоз
- Грудной кифоз
- Кифоз крестцовой части позвоночника
- Шейный кифоз
- Симптоматика заболевания
Поясничный кифоз
Кифоз – разновидность искривлений позвоночника, он может быть вызван различными причинами. Например, кифоз поясничного отдела позвоночника зачастую имеет ятрогенную природу. Иными словами, такой кифоз может возникнуть из-за неудачного хирургического вмешательства. Это заболевание поражает 1–2 поясничные позвонки.
В качестве примера может выступать ламинэктомия, проводимая для того, чтобы уменьшить давление на спинной мозг. При данной операции удаляются пластинки костей, что оказывает влияние на плотность позвоночных сегментов: расстояние между ними увеличивается. Такая операция может привести наклонению позвоночника вперёд.
Устойчивым кифозом поясничного отдела позвоночника называется такое искривление, при котором полностью отсутствует естественный прогиб позвоночного столба и поясница округлена. Такая разновидность считается особенно вредной, так как на дугоотростчатые суставы в заднем комплексе позвоночника полностью отсутствует нагрузка. Неослабевающее сжатие и плохое поглощение толчков вызывает в позвоночных сегментах тугоподвижность. В результате в нижних дисках наблюдается ухудшение обмена жидкостей, спина становится менее упругой, а изгиб позвоночника исчезает. При таком заболевании не стоит бегать, поскольку позвоночник не может поглотить толчки.
Грудной кифоз
Физиологический кифоз грудного отдела позвоночника является естественным изгибом в данной части позвоночника. Говоря иначе, выпуклость в грудном отделе и есть естественный кифоз. Если эта выпуклость чересчур выражена, значит, имеет место патологический гиперкифоз. Естественный кифоз формируется примерно до 7 лет, при этом угол наклона позвоночного столба может составлять от 15 до 30 градусов.
Грудной кифоз усилен, когда позвоночник наклоняется больше, чем на 45 градусов и у человека появляется неестественная сутулость (горб). Помимо неэстетичного внешнего проявления патологический усиленный кифоз пагубно влияет на состояние всего позвоночника. Он может вызывать боли в спине, а также повреждение спинного мозга и нервных корешков, которые сопровождаются такими неврологическими симптомами, как паралич конечностей, дисфункция различных органов таза, парез и прочими.
Этот патологический процесс захватывает позвонки в грудном отделе (с 4 по 10). При усиленном грудном кифозе у пациента уменьшается объём грудной клетки, плечи приобретают наклон вперёд и вниз, позвонки со временем деформируются, а межпозвоночные хрящи разрушаются. С развитием заболевания может повредиться не только костная, но и мышечная система. Причиной возникновения грудного кифоза может быть оперативное вмешательство (как и у поясничного), остеохондроз, наследственные факторы, а также травмы различного характера. При тяжёлой форме кифоза возможно нарушение деятельности сердца и лёгких.
Ещё одним типом патологической осанки с нарушением в грудном отделе является плоско-вогнутая спина, когда сглажен грудной кифоз, а поясничный лордоз увеличен. Такая патология характеризуется плоской грудной клеткой и углом наклона таза, превышающим 60 градусов, а также выпирающим вперёд животом. При таком отклонении повышается риск возникновения сколиозов, поскольку такой тип осанки считается функционально слабым. Чаще всего сглаженный кифоз в грудном отделе можно встретить у ослабленных физически детей, которые в течение долгого времени должны были соблюдать постельный режим. Это отклонение характеризуется узкой грудной клеткой и слабыми мышцами живота.
Кифоз крестцовой части позвоночника
Крестцовый кифоз начинает формироваться в детстве, примерно в возрасте 9–12 месяцев, когда ребёнок начинает стоять. Этот кифоз относится к естественным позвоночным изгибам. Благодаря этому кифозу позвоночник может выдерживать значительные нагрузки, не теряя гибкости и подвижности.
Шейный кифоз
Нормальная анатомия шеи характеризуется лордозом, однако, когда он выпрямлен, наблюдается сглаженный кифоз. Это заболевание характеризуется болью в шее, постоянными головокружениями. Причиной может быть какая-либо травма, в том числе и со смещением позвонков шеи.
При данном виде кифоза необходимо укреплять шейные мышцы, чтобы сформировался прочный мышечный корсет, и позвонки не разрушались. Для укрепления рекомендуются регулярные упражнения, направленные на поддержание подвижности позвонков и снятие мышечного напряжения.
Симптоматика заболевания
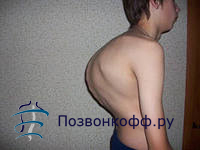
При диагнозе кифоз симптомы, как правило, следующие:
Во-первых, у больного наблюдается значительное (больше, чем 45 градусов) искривление спины, горбатость.
Во-вторых, пациент испытывает ощущение скованности в области позвоночника.
В-третьих, больного кифозом начинают мучить боли в спине и шее, а также спазмы в месте кифотического искривления.
В-четвёртых, может появиться онемение и слабость в ногах и руках. Ноги становятся более слабыми и менее чувствительными.
В-пятых, при кифозе защемляются нервы и спинной мозг.
В-шестых, эта болезнь в тяжёлых случаях характеризуется нарушением сердечной деятельности и дыхания, а порой и пищеварительная система начинает давать сбои.
В особо запущенных случаях у больного может начаться половая дисфункция, а также недержание кала и мочи.

Ни в коем случае не занимайтесь самолечением. Проконсультируйтесь со своим лечащим врачом!
Усиленный кифоз в любом отделе позвоночника #8211; не приговор!
Кифоз – разновидность искривлений позвоночника, он может быть вызван различными причинами. Например, кифоз поясничного отдела позвоночника зачастую имеет ятрогенную природу. Иными словами, такой кифоз может возникнуть из-за неудачного хирургического вмешательства. Это заболевание поражает 1–2 поясничные позвонки.
В качестве примера может выступать ламинэктомия, проводимая для того, чтобы уменьшить давление на спинной мозг. При данной операции удаляются пластинки костей, что оказывает влияние на плотность позвоночных сегментов: расстояние между ними увеличивается. Такая операция может привести наклонению позвоночника вперёд.
Устойчивым кифозом поясничного отдела позвоночника называется такое искривление, при котором полностью отсутствует естественный прогиб позвоночного столба и поясница округлена. Такая разновидность считается особенно вредной, так как на дугоотростчатые суставы в заднем комплексе позвоночника полностью отсутствует нагрузка. Неослабевающее сжатие и плохое поглощение толчков вызывает в позвоночных сегментах тугоподвижность. В результате в нижних дисках наблюдается ухудшение обмена жидкостей, спина становится менее упругой, а изгиб позвоночника исчезает. При таком заболевании не стоит бегать, поскольку позвоночник не может поглотить толчки.

Физиологический кифоз грудного отдела позвоночника является естественным изгибом в данной части позвоночника. Говоря иначе, выпуклость в грудном отделе и есть естественный кифоз. Если эта выпуклость чересчур выражена, значит, имеет место патологический гиперкифоз. Естественный кифоз формируется примерно до 7 лет, при этом угол наклона позвоночного столба может составлять от 15 до 30 градусов.
Грудной кифоз усилен, когда позвоночник наклоняется больше, чем на 45 градусов и у человека появляется неестественная сутулость (горб). Помимо неэстетичного внешнего проявления патологический усиленный кифоз пагубно влияет на состояние всего позвоночника. Он может вызывать боли в спине, а также повреждение спинного мозга и нервных корешков, которые сопровождаются такими неврологическими симптомами, как паралич конечностей, дисфункция различных органов таза, парез и прочими.
Этот патологический процесс захватывает позвонки в грудном отделе (с 4 по 10). При усиленном грудном кифозе у пациента уменьшается объём грудной клетки, плечи приобретают наклон вперёд и вниз, позвонки со временем деформируются, а межпозвоночные хрящи разрушаются. С развитием заболевания может повредиться не только костная, но и мышечная система. Причиной возникновения грудного кифоза может быть оперативное вмешательство (как и у поясничного), остеохондроз, наследственные факторы, а также травмы различного характера. При тяжёлой форме кифоза возможно нарушение деятельности сердца и лёгких.
Ещё одним типом патологической осанки с нарушением в грудном отделе является плоско-вогнутая спина, когда сглажен грудной кифоз, а поясничный лордоз увеличен. Такая патология характеризуется плоской грудной клеткой и углом наклона таза, превышающим 60 градусов, а также выпирающим вперёд животом. При таком отклонении повышается риск возникновения сколиозов, поскольку такой тип осанки считается функционально слабым. Чаще всего сглаженный кифоз в грудном отделе можно встретить у ослабленных физически детей, которые в течение долгого времени должны были соблюдать постельный режим. Это отклонение характеризуется узкой грудной клеткой и слабыми мышцами живота.
Крестцовый кифоз начинает формироваться в детстве, примерно в возрасте 9–12 месяцев, когда ребёнок начинает стоять. Этот кифоз относится к естественным позвоночным изгибам. Благодаря этому кифозу позвоночник может выдерживать значительные нагрузки, не теряя гибкости и подвижности.

Нормальная анатомия шеи характеризуется лордозом, однако, когда он выпрямлен, наблюдается сглаженный кифоз. Это заболевание характеризуется болью в шее, постоянными головокружениями. Причиной может быть какая-либо травма, в том числе и со смещением позвонков шеи.
При данном виде кифоза необходимо укреплять шейные мышцы, чтобы сформировался прочный мышечный корсет, и позвонки не разрушались. Для укрепления рекомендуются регулярные упражнения, направленные на поддержание подвижности позвонков и снятие мышечного напряжения.

При диагнозе кифоз симптомы, как правило, следующие:
Во-первых, у больного наблюдается значительное (больше, чем 45 градусов) искривление спины, горбатость.
Во-вторых, пациент испытывает ощущение скованности в области позвоночника.
В-третьих, больного кифозом начинают мучить боли в спине и шее, а также спазмы в месте кифотического искривления.
В-четвёртых, может появиться онемение и слабость в ногах и руках. Ноги становятся более слабыми и менее чувствительными.
В-пятых, при кифозе защемляются нервы и спинной мозг.
В-шестых, эта болезнь в тяжёлых случаях характеризуется нарушением сердечной деятельности и дыхания, а порой и пищеварительная система начинает давать сбои.
В особо запущенных случаях у больного может начаться половая дисфункция, а также недержание кала и мочи.

Ни в коем случае не занимайтесь самолечением. Проконсультируйтесь со своим лечащим врачом!
Кифоз грудного отдела позвоночника (грудной кифоз)
Кифоз грудного отдела позвоночника характерен изгибом позвоночного столба назад.
Небольшой или физиодогический кифоз грудного отдела позвоночника, является нормальным состоянием организма и присутствует практически у каждого человека.
При увеличении этого изгиба, наблюдается уменьшение объема грудной полости и передавливание межпозвонковых дисков.
Существуют следующие разновидности грудного кифоза:
- врожденный – часто становится основной причиной паралича ног;
- осаночный (постуральный) – последствия неправильной осанки;
- посттравматический – последствия тяжелой травмы;
- дегенеративный – деформация позвоночных тел, ослабление связок;
- болезнь Шейермана-Мау – изменения в форме позвонков, расположенных в центральной часто позвоночного столба;
- вторичный кифоз – результат системной патологии соединительных тканей.
К основным причинам развития кифоза относится:
- неправильная осанка;
- паралич спинной мускулатуры;
- остеохондроз;
- наследственность;
- операции и травмы позвоночника.
Плечи больного наклоняются вперед и книзу, а грудная клетка уменьшается в размерах.
При этом возникают следующие признаки:
- верхняя половина тела наклоняется вперед;
- мышцы живота расслабляются;
- диафрагма опускается.
Длительное течение болезни приводит к деформации позвонков, которые приобретают клинообразную форму.
Межпозвонковые хрящи подвергаются разрушению.
При кифозе позвоночника страдает вся костно-мышечная система, поскольку искривлению и разрушению поддается не только скелет, но и мышцы спины и живота.
Анатомическая трансформация грудной клетки обусловлена:
- ограничением дыхательной функции (снижение объема легких);
- нарушениями в работе межреберных мышц;
- снижением подвижности ребер.
Для определения заболевания достаточно самостоятельно пройти два простеньких теста:
- прислонитесь к стене спиной, коснитесь затылком стены, стараясь не запрокидывать голову (кифоз грудного отдела сделает эту задачу трудновыполнимой);
- наклонитесь вперед и посмотрите на свое отражение в зеркале (в этом положении кифоз будет хорошо виден).
Кифоз позвоночного столба требует проведения комплексного лечения, зависящего от тяжести и запущенности заболевания.
В комплекс лечения входит:
- медикаментозная терапия;
- мануальная терапия;
- лечебная физкультура.
Иногда даются рекомендации к ношению корсета, препятствующего дальнейшему развитию кифоза и поддерживающего позвоночный столб.
Медикаментозная терапия применяется только на начальных стадиях заболевания, причем, врач должен учитывать индивидуальные особенности каждого пациента.
К приему показаны следующие противовоспалительные препараты:
Существуют препараты (гели и мази) для наружного применения:
По мере снятия болезненных ощущений, целесообразно применять средства, раздражающие окончания нервов:
Все эти препараты находятся в свободной продаже, и Вы может их использовать в домашних условиях, проконсультировавшись со своим лечащим врачом.
В условиях стационара, Вам могут прописать эффективные НПВС (нестероидные противовоспалительные средства) такие, как:
Мануальная терапия (лечебный массаж) применяется при средней степени патологического кифоза.
Лечебные процедуры назначаются через один день.
От пациентов иногда поступают жалобы на возникающие после сеансов болезненные ощущения.
Однако, это является хорошим признаком того, что связки и мышцы начинают принимать правильное положение, то есть, лечение оказывает положительный эффект.
После полного окончания сеансов мануальной терапии, многие пациенты замечают у себя новую красивую осанку и исчезновение болей в области позвоночника.
Тем не менее, следует знать, что мануальная терапия – метод достаточно опасный и проводить его может или опытный врач-ортопед или врач-вертебролог.
Важной частью лечения является лечебная физкультура, куда включены следующие упражнения:
- лечь на живот, руки подвести к плечам. Опереться на предплечия и на вдохе запрокинуть назад голову. Грудную клетку приподнять, по возможности, выше над полом. Вернуться в исходное положение (и.п.);
- лягте на живот, возьмите гимнастическую палку и положите ее на лопатки. Захватите гимнастическую палку сгибами локтей, запрокиньте назад голову и прогните позвоночник. Вернуться в и.п.;
- встаньте на четвереньки, опираясь на колени и на кисти рук. Голову поднять, вниз прогнуть грудную клетку, локти развести в стороны. Находясь в этом положении, постараться проползти не менее 50 метров (шагов);
- встаньте, ноги на ширине плеч. За спиной слегка придавите к лопаткам гимнастическую палку. На выдохе, приседаем. На вдохе – возвращаемся в и.п.;
- встаньте, ноги на ширине плеч. Гимнастическую палку прижмите к лопаткам. На вдохе поднимаем палку, выпрямляя руки. Запрокидываем назад голову. На выдохе – возвращаемся в и,п..
При ежедневном выполнении этих упражнений к Вам вернется здоровье позвоночника и красивая осанка.
Причем, следует заметить, что кифоз позвоночника грудного отдела усилен, при сгибании туловища вперед.
В то же время, кифоз позвоночника грудного отдела сглажен при разгибании туловища из положения лежа на животе.
Эту информацию полезно использовать при составлении индивидуального комплекса лечебной физкультуры.
Кифоз позвоночника

Если грудной кифоз усилен, т.е. угол изгиба позвоночника в грудном отделе превышает нормальное значение, то речь идет о патологическом кифозе. Это является серьезным заболеванием, лечением которого следует заняться как можно раньше.
Кифоз грудного отдела позвоночника может развиться вследствие врожденных нарушений строения позвоночника. Такой патологический кифоз, как правило, обнаруживается уже во втором полугодии жизни ребенка, когда он начинает стоять и ходить.
Другими причинами кифоза являются:
- травмы позвоночника;
- нарушения осанки;
- заболевания (рахит, ревматоидный артрит. туберкулез позвоночника и др.);
- возрастные изменения.
Кроме этого, заболеванию сопутствуют боли в грудном отделе позвоночника, нарушение дыхания, мышечные спазмы.
Подтвердить диагноз можно с помощью рентгенографии. компьютерной томографии или магнитно-резонансной томографии. Эти методы также дают возможность установить степень заболевания.
Различают три степени заболевания:
- Легкая (1 степень) – возникает при незначительном увеличении изгиба позвоночника (до 30 градусов). Эта форма кифоза при своевременно начатом лечении достаточно легко и быстро поддается корректировке, но, сожалению, она часто остается незамеченной.
- Умеренная (2 степень) – искривление составляет не более 60 градусов. Клиническая картина при этой форме уже явно выражена, но длительный курс лечения способен изменить ситуацию.
- Тяжелая (3 степень) – изгиб грудного отдела составляет более 60 градусов. Эта форма характеризуется наличием горба и осложнена дегенеративными изменениями со стороны позвоночника, изменением внутренних органов. Кифоз 3 степени сопровождается сильными болями и может привести к полной инвалидности.
Лечение кифоза грудного отдела позвоночника проводится в зависимости от степени заболевания и с учетом причин, его вызвавших. В детском и юношеском возрасте кифоз легче всего поддается лечению, которое обычно включает:
Кроме этого, рекомендуется сон на жесткой поверхности, регулярная физическая активность, запрет на ношение тяжестей.
В зрелом возрасте и при тяжелой степени заболевания консервативные методы лечения направлены на уменьшение болевого синдрома и улучшение подвижности позвоночника, формирование правильной осанки для противодействия эффектам кифоза. К сожалению, выровнять позвоночный столб после периода скелетной зрелости (после 16 лет) не удастся.
В таком случае помочь может лишь хирургическое лечение. Однако проведение операции, которое способно уменьшить деформацию, сопряжено с рядом рисков, поэтому назначается лишь в крайних случаях.
Читайте также:


