Кальцинированная артериальная связка на рентгене

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по МКБ-10
- Причины
- Факторы риска
- Симптомы
- Формы
- Осложнения и последствия
- Диагностика
- Дифференциальная диагностика
- Лечение
- Профилактика
- Прогноз
Что значит кальциноз? Это образование скоплений нерастворимых кальциевых солей там, где их наличие не предусмотрено ни с анатомической точки зрения, ни с физиологической, то есть вне костей.
Среди всех биогенных макроэлементов человеческого организма доля кальция – в форме кристаллов гидроксилапатита костной ткани – самая значительная, хотя кровь, клеточные мембраны и внеклеточная жидкость тоже содержат кальций.
И если уровень данного химического элемента значительно повышен, то развивается кальциноз – нарушение минерального обмена (код Е83 по МКБ-10).

[1], [2], [3], [4], [5], [6], [7], [8]
Код по МКБ-10
Причины кальциноза
Метаболизм кальция – многоступенчатый биохимический процесс, и на сегодняшний день ключевые причины кальциноза, как одной из разновидностей нарушения минерального обмена, определены и систематизированы. Но, с учетом тесной взаимосвязи всех протекающих в организме обменных процессов, в клинической эндокринологии принято одновременно рассматривать и патогенез отложения кальцинатов (или кальцификатов).
Первостепенной причиной известковой дистрофии признана перенасыщенность крови кальцием – гиперкальциемия, этиологию которой связывают с повышенным остеолизом (разрушением костной ткани) и высвобождением кальция из костного матрикса.
Из-за гиперкальциемии, а также гипертиреоза или патологий паращитовидных желез сокращается выработка щитовидной железой кальцитонина, который регулирует содержание кальция, угнетая его выведение из костей. Предполагается, что именно наличие скрытых проблем со щитовидной железой у женщин в период постменопаузы – в совокупности со снижением уровня эстрогенов, удерживающих кальций в костях – появляются внекостные кальциевые отложения, то есть развивается кальциноз при остеопорозе.
Есть и другие патологические состояния, которые заставляют кальциевые соли концентрироваться в неположенных местах. Так, у пациентов с первичным гиперпаратиреозом, гиперплазией паращитовидных желез или их гормонально активной опухолью синтез паратиреоидного гормона (паратгормона или ПТГ) возрастает, в результате чего подавляется действие кальцитонина, а уровень кальция в плазме крови, как и деминерализация костей, повышается.
Механизм повышенного остеолиза с выходом фосфата и карбоната кальция из костных депо при наличии раковых опухолей любой локализации объясняют так называемым паранеопластическим синдромом: рост злокачественных неоплазий сопровождается гиперкальциемией, так как мутировавшие клетки способны продуцировать полипептид, по действию подобный паратгормону.
Общеизвестно, что патогенез образования кальциевых солей может быть обусловлен избытком витамина D, с которым в эндокринологии связывают увеличение синтеза 1,25-дигидрокси-витамина D3 – кальцитриола, активно участвующего процессе метаболизма кальция и фосфора. Причастны к развитию известковой дистрофии гипервитаминоз витамина А, приводящий к остеопорозу, а также дефицит поступающего с пищей витамина K1 и эндогенного витамина K2.
При отсутствии эндокринных патологий содержание в плазме крови общего кальция не выходит за пределы физиологической нормы, и тогда причины кальциноза иные, обусловленные местными факторами. В их числе осаждение фосфата кальция на мембранах органоидов поврежденных, атрофированных, ишемизированных или погибших клеток, а также повышение уровня рН жидкости межклеточного пространства из-за активизации щелочных гидролитических ферментов.
Далеко не последнее место в этиологии нарушения кальциевого обмена отводится сдвигу водородного показателя кислотности крови (pH) в щелочную сторону при частичной дисфункции физико-химической буферной системы крови (бикарбонатной и фосфатной), поддерживающей кислотно-щелочное равновесие. Одной из причин его нарушения, приводящего к алкалозу, признан синдром Бернетта, который развивается у тех, кто употребляет много содержащих кальций продуктов, принимая от изжоги или гастрита пищевую соду или нейтрализующие кислоту желудочного сока антациды, адсорбирующиеся в ЖКТ.
Считается, что любое из названных выше эндокринных нарушений усугубляет чрезмерное поступление кальция с пищевыми продуктами. Однако, как утверждают исследователи Harvard University, до сих пор нет веских подтверждений того, что кальций пищи повышает вероятность кальцификации тканей, поскольку не вызывает стойкого повышения уровня Са в крови.

[9], [10], [11], [12], [13], [14], [15], [16]
Туберкулез ВГЛУ у детей: КТ диагностика

Использование КТ при туберкулезе органов дыхания отвечает современнойпрактике совершенствования рентгенодиагностики болезней органов дыхания.
Применение КТ в клинике туберкулеза у детей показывает, что использованиеплоскостной рентгенографии в диагностике туберкулеза ВГЛУ приводит кзначительным диагностическим ошибкам. Гипердиагностику туберкулеза ВГЛУотмечают у 66-70% больных, преимущественно при обследовании детей с”малыми” вариантами, диагностируемыми по косвеннымрентгенологическим признакам.
Ошибки предварительных клинических диагнозовявляются результатом субъективной оценки рентгенологической картиныструктур корней легких, динамической нерезкости сосудов, вилочковой железы.
Ложная диагностика аденопатий включает неверную трактовку нормальных и аномальных сосудистых структуркорней легких, нетуберкулезную патологию в виде опухолей и кистсредостения, опухолей плевры.
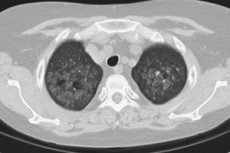
Примером гипердиагностики у инфицированных микобактериями туберкулезадетей с “малой” формой туберкулеза ВГЛУ может служить единичныйкальцинат в области аортального окна, расцениваемый при плоскостнойрентгенографии как кальцинированный лимфатический узел артериального(боталлова) протока. При КТ кальцинат представлен обызвествлениемартериальной связки – образованием полосковидной или неправильной формы,расположенным между нисходящей аортой и легочной артерией ( рис 15-3 ).
При КТ появилась возможность диагностировать туберкулезный процесс насамой ранней стадии – в виде легочных проявлений без поражениялимфатических узлов. Неполный первичный комплекс проявляется мелкимиединичными, чаще субплевральными очагами, иногда сопровождающимися плевритом ( рис. 15-4 ).
При диагностике внутригрудной аденопатии вклад КТ в анализ пораженныхлимфатических узлов заключается в выявлении лимфатических узлов всех групп,их точной локализации и величины.
КТ позволяет характеризоватьлимфатические узлы на основе их плотности, идентифицировать их какгомогенные, некротические, обызвествленные, определять морфологиюлимфатических узлов, включая вторичные последствия для прилегающихмедиастинальных органов и тканей.
При КТ визуализируют ВГЛУ малой плотностиминимальным размером 3 мм, а кальцинированные – 1 мм.
При КТ используют анатомическую классификацию ВГЛУ , включающую 13 групп: загрудинную, паравазальную, паратрахеальную,ретрокавальную, парааортальную, аортального окна, бифуркационную,парапищеводную, трахеобронхиальную, перибронхиальную, пульмональную,паракостальную, нижнюю диафрагмальную. При туберкулезе ВГЛУ чаще поражаютсяпаравазальная, ретрокавальная и трахеобронхиальная группы лимфатическихузлов.
По данным КТ, при туберкулезе ВГЛУ измененные лимфатические узлы можноопределить в одной группе или в нескольких, вплоть до 13 групп узлов.Величина отдельных узлов составляет от 1 до 18 мм, конгломератовлимфатических узлов – до 40 мм. У большинства детей величина пораженныхлимфатических узлов составляет от 4 до 10 мм ( рис. 15-5 ).
При КТ дифференциацию между нормальными узлами и аденопатиями мягкотканнойплотности проводят по множественности лимфатических узлов в одной группе,поражению нескольких групп, аномалиям структуры узлов и перинодулярнойткани.
Объективная оценка аденопатий при КТ позволяет характеризовать вариантытуберкулеза ВГЛУ по величине узлов:
– выраженная аденопатия – величина узлов более 10 мм или множественныеконгломераты мелких (менее 10 мм) лимфатических узлов; узлы свежиеинфильтративные, казеифицированные ( рис 15-6 , а);
– мало выраженная аденопатия – величина узлов от 5 до 10 мм; узлы свежиеинфильтративные или с уплотненным казеозом либо кальцинированные частичноили полностью ( рис. 15-6 , б).
Узлы при величине менее 5 мм, т.е. в пределах нормальных величин,конгломераты и множественность групп узлов оценивают какмикрополиаденопатию. При КТ наряду с мягкотканными однородными узламивизуализируются мягкотканные узлы с точечными уплотнениями, с очагамикальцинации и полностью кальцинированные ( рис. 15-6 , в).
Выраженная малая аденопатия и микрополиаденопатия представляют собойактивный туберкулезный процесс. Микрополиаденопатия в виде мелких,множественных мягкотканных, однородных лимфатических узлов в одной или внескольких группах не исключает неспецифический процесс.
При неэффективнойхимиопрофилактике возможен переход микрополиаденопатии в туберкулез ВГЛУ . Внутригрудную микрополиаденопатию у инфицированного микобактериямитуберкулеза ребенка рассматривают как объективное отражениескрытопротекающей туберкулезной инфекции ( рис. 15-7 ).
Выявление при КТ микрополиаденопатии способствует ранней диагностикетуберкулеза у детей и проведению адекватной химиотерапии.
ТУБЕРКУЛЕЗ: КТ, ИНТЕРПРЕТАЦИЯ РЕЗУЛЬТАТОВ
Обызвествление связок: механизм развития, классификация, причины и лечение

Кальций является одним из важнейших веществ в организме. Он делает кости крепкими, но его избыток может навредить организму. В норме кальций находится в растворенном виде. Однако при определенных условиях он начинает откладываться в мягких тканях, в том числе и в связках. Тогда развивается обызвествление связок или кальциноз. В таком случае требуется немедленно обратиться к врачу.
Патология доставляет дискомфорт пациенту, так как большинство симптомов схожи с проявлением артрита. Из-за этого в месте поврежденных связок появляется болевой синдром и другие нарушения.
Основная причина развития заболевания не выявлена до сих пор. Однако замечено, что такая патология происходит при недостаточном кровоснабжении определенной области, травмах и изнашивании сухожильных волокон.
Обызвествление связок, полученное травмами, широко известны в травматологической практике. В основном развивается после ушиба или растяжения. Это можно увидеть на рентгенологическом снимке в виде парасуставных теней. Часто обызвествление связок появляется через 3-4 дня, а иногда и позднее.
Кальциноз – это достаточно сложный патологический процесс. Он развивается из-за воздействия определенных факторов, которые регулируют обменные процессы. В одних случаях обызвествление происходит из-за уже имеющегося заболевания. В другом случае патология развивается из-за повреждающих факторов.
Имеется три вида заболевания:
- Дистрофическая кальцификация – появляется из-за травмирования тканей.
- Метастатическая кальцификация – процесс диагностируется во внутренних органах.
- Метаболический кальциноз – развивается при невозможности задерживать кальций в жидкости и тканях.
По сей день причины метаболического кальциноза до конца не изучены. Врачам не ясно, почему даже малая концентрация кальция не может задерживаться в жидкостях и тканях организма.
Однако есть предположения, что провоцирующими факторами являются:
- Травмы.
- Лучевая терапия.
- Операции.
- Внематочная или замершая беременность.
- Хронические патологии.
- Травматические.
- Дегенеративные.
- Воспалительные.
По рентгенологической картине:
- Массивные регионарные образования.
- Отдельные очаги.
- Пертификаты в виде камней.
Кроме того, обызвествление может быть:
- Физиологическое.
- Патологическое.
Во многих случаях патология имеет схожие симптомы с заболеваниями опорно-двигательного аппарата. Имеются следующие симптомы:
- Болевой синдром.
- Гиперемия кожи и повышение температуры.
- Нарушение чувствительности.
- Ограничение подвижности.
Нередко заболевание долгое время протекает без симптомов. Это значительно затрудняет диагностику. В месте, где произошло обызвествление, образовываются пузырьки. При прогрессировании заболевания в этом месте могут образоваться свищи.
Чаще патология диагностируется у мужского пола. Для нее нет возрастных ограничений. Может появиться как у пожилых людей, так и у молодых и даже у детей.
Сначала некоторые пациенты путают патологию с другими заболеваниями суставов. Некоторые не обращают внимания на боль и другие симптомы. При прогрессировании заболевания симптомы усугубляются.
При наличии соответствующих симптомов пациенту необходимо обратиться к врачу. Сначала проводится осмотр пациента и изучение истории болезни. Проводится осмотр и пальпация пораженной области. Отмечается болезненность и нарушение подвижности.
Чтобы установить точный диагноз, необходимо опираться на результаты исследований. Главным методом является рентгенологическое исследование. Оно позволяет выявить наличие отложений кальция. Далее проводится МРТ, если рентген оказался недостаточно информативным методом.
Главной целью лечения является восстановление баланса магния и кальция в крови. Для усвоения кальция необходим магний. Если его поступает недостаточное количеств в организм, то и кальция будет недостаточно. Улучшается усвоение кальция, выведение его излишков. Необходимо правильно питаться, так как с пищей поступает большое количество данных компонентов.
Если заболевание протекает без симптомов, то специфического лечения не требуется. Часто в таком случае пациенты могут не догадываться о заболевании. Если пораженная область беспокоит пациента, то назначаются физиопроцедуры и применение нестероидных противовоспалительных препаратов.
НПВС устраняют болевой синдром и снимают воспаление. При их неэффективности иногда применяются кортикостероиды, которые вводятся внутрь сустава. Препараты и дозировка подбирается индивидуально каждому пациенту.
Продолжительность консервативного лечения составляет не более 2 месяцев. При успешно проведенном лечении трудоспособность пациентов восстанавливается. Если эффект от консервативной терапии отсутствует, то проводится артроскопия.
У беременных может возникнуть не только обызвествление связок, но и других органов. Обычно это происходит на 36 неделе беременности. Это нормальное явление, так как в конце беременности происходит масса обменных процессов.
Если патология наблюдается на сроках до 36 недели, то это говорит о раннем созревании плаценты. Это может быть вызвано различными причинами: инфекционными заболеваниями, переизбытком кальция в организме и другими. Однако это не сопровождается какими-либо изменениями.
Чтобы беременность протекала без осложнений, то необходимо следить за количеством потребляемого кальция. Обызвествление связок при беременности не несет угрозы, если не беспокоит будущую маму.
Такое заболевание достаточно редко угрожает жизни человека. Однако не нужно игнорировать симптомы заболевания. При наличии факторов риска нужно следить за своим здоровьем.
Это поможет не допустить развития заболевания. Также необходимо периодически сдавать биохимический анализ крови, который покажет наличие кальция в крови.
Не стоит употреблять большое количество продуктов, содержащих кальций.
Иногда заболевание развивается из-за наличия более опасных заболеваний. Тогда стоит обследоваться, чтобы вовремя начать лечения патологий.
Таким образом, причины заболевания не выяснены, но диагностируется оно достаточно часто. Необходимо тщательно следить за своим здоровьем, чтобы избежать подобных патологий. Кальций может откладываться не только в связках, но и других органах. Если это произойдет, то последствия могут быть плачевными, так как патология затрагивает жизненно важные органы и системы.
Кт в диагностике туберкулеза органов дыхания у детей

КТ в диагностике туберкулеза органов дыхания у детей
Лазарева Я.В., Шехтер А.И.
Москва, НИИ Фтизиопульмонологии ММА им. И.М. Сеченова
При диагностике первичного туберкулеза органов дыхания у детей с ориентацией на плоскостную рентгенографию неминуем большой процент гипер- и гиподиагностики этого заболевания.
Обследованы с помощью КТ 246 детей в возрасте от 3 до 12 лет: 125 детей с диагнозом туберкулеза ВГЛУ и 121 ребенок, инфицированный МБТ с риском заболевания туберкулезом.
В группе детей, направленных на КТ-исследование по поводу ТВГЛУ, диагноз подтвержден у 30 (24%). У 95 (76,2%) детей туберкулез ВГЛУ при КТ не подтвержден. Среди них, основную группу – 70 человек — составили дети, наблюдающиеся с так называемой малой формой туберкулеза ВГЛУ, диагностируемой при плоскостной рентгенографии по косвенным признакам.
Из 70 детей с клиническим диагнозом малой формы туберкулеза ВГЛУ аденопатии при КТ-исследовании на выявлено у 66 (85,6%).
Предварительные клинические диагнозы малой формы внутригрудной аденопатии у 16 детей явились результатом субъективизма оценки структур корней легких, динамической нерезкости сосудов корней, дислокации крупных сосудов средостения и ошибочной трактовки рентгенологической картины тимуса.
У 50 (40%) детей диагноз малой формы ТВГЛУ был основан на выявлении у инфицированных МБТ детей единичного кальцината в области аортального окна, ошибочно расцененного при плоскостной рентгенографии как кальцинированный лимфатический узел артериального (баталлова) протока.
На КТ кальцинат был представлен обызвествленной артериальной связкой и был единственным внутригрудным кальцинированным уплотнением. КАС на КТГ имеет вид однородного плосковидного образования размерами 1-2 на 4-6 мм, расположенного в аортальной части связки соответственно ее направлению.
Форма КАС прямая, или криволинейная, или реже в виде точечного кальцинированного очага.
У 23 (18,4%) детей, ранее наблюдающихся с диагнозом туберкулеза ВГЛУ и безуспешно в течение 2-20 мес. получающих противотуберкулезную химиотерапию, при КТ установлена нетуберкулезная патология средостения: доброкачественные и злокачественные опухоли, кисты, сосудистая патология, опухоли перикарда.
В группе МБТ детей (121 ребенок) с повышенным риском заболевания туберкулезом с рентгенологической картиной нормальной грудной клетки при КТ исследовании туберкулез ВГЛУ выявлен у 31%.
Внутригрудные аденопатии были множественные, у детей, давно инфицированных МБТ, с гиперергической туберкулиновой реакцией в лимфатических узлах обнаруживали очаги казеоза и кальцинации, уплотненную перинодулярную клетчатку.
На КТ дифференциацию между нормальными узлами и аденопатиями мягкотканой плотности проводили по величине, аномалиям структуры, множественности в одной группе и поражению нескольких групп, по реакции перинодулярной клетчатки.
На основании сопоставлений лимфатических узлов на КТ и в резектах нормальными по величине считали узлы не более 5 мм, при минимальном размере выявляемого на КТ мягкотканого узла 2-3 мм.
Аномальные лимфоузлы с кальцинированным или уплотненным казеозом визуализировались на КТ при минимальном диаметре 1-2 мм.
У детей с туберкулезом ВГЛУ находили поражение узлов от 1 до 12 анатомических групп. Аденопатии были множественными – с поражением 2-9 групп, чаще 3-5 групп узлов. При множественном поражении лимфатические узлы имели разную плотность – от высокой до мягкотканой, что по денситометрическим показателям составило от +14 до +1120 ед. Н.
У 15 (21%) детей, инфицированных МБТ с риском заболевания туберкулезом, при КТ обнаружили увеличение количества нормальных по величине, менее 5 мм, лимфатических узлов в группе и числа визуализируемых групп лимфоузлов. Отдельные узлы имели мелкие зоны пониженной плотности или точечные уплотнения плотностью казеоза.
По аномалиям структуры, множественности в одной группе и поражению нескольких групп мы расценивали их аденопатиями. Групповая принадлежность пораженных узлов была анологична таковой при туберкулезе ВГЛУ.
Подобные изменения мы называем внутригрудной микрополиаденопатией, характеризующей скрыто протекающую латентную первичную туберкулезную инфекцию. Микрополиаденопатию выявляли у детей с виражом туберкулиновой реакции, гиперергической реакцией или нарастающей чувствительностью на туберкулин, у давно инфицированных МБТ.
Внутригрудные микрополиаденопатии по нашим наблюдениям, являются потенциально опасными в эндогенном распространении туберкулезной инфекции и возможным прогрессирующим течением и осложнениями.
Таким образом, КТ в клинике детского туберкулеза является единственно рациональным и объективным методом в выявлении ВГЛУ, оценке их микроструктуры и вторичных изменений в окружающей ткани, положительно решает актуальную задачу ранней диагностики туберкулеза органов дыхания у детей.
КТ в диагностике туберкулеза органов дыхания у детей
Лазарева Я.В., Шехтер А.И.
Москва, НИИ Фтизиопульмонологии ММА им. И.М. Сеченова
При диагностике первичного туберкулеза органов дыхания у детей с ориентацией на плоскостную рентгенографию неминуем большой процент гипер- и гиподиагностики этого заболевания.
Обследованы с помощью КТ 246 детей в возрасте от 3 до 12 лет: 125 детей с диагнозом туберкулеза ВГЛУ и 121 ребенок, инфицированный МБТ с риском заболевания туберкулезом.
В группе детей, направленных на КТ-исследование по поводу ТВГЛУ, диагноз подтвержден у 30 (24%). У 95 (76,2%) детей туберкулез ВГЛУ при КТ не подтвержден. Среди них, основную группу – 70 человек — составили дети, наблюдающиеся с так называемой малой формой туберкулеза ВГЛУ, диагностируемой при плоскостной рентгенографии по косвенным признакам. Из 70 детей с клиническим диагнозом малой формы туберкулеза ВГЛУ аденопатии при КТ-исследовании на выявлено у 66 (85,6%). Предварительные клинические диагнозы малой формы внутригрудной аденопатии у 16 детей явились результатом субъективизма оценки структур корней легких, динамической нерезкости сосудов корней, дислокации крупных сосудов средостения и ошибочной трактовки рентгенологической картины тимуса.
У 50 (40%) детей диагноз малой формы ТВГЛУ был основан на выявлении у инфицированных МБТ детей единичного кальцината в области аортального окна, ошибочно расцененного при плоскостной рентгенографии как кальцинированный лимфатический узел артериального (баталлова) протока. На КТ кальцинат был представлен обызвествленной артериальной связкой и был единственным внутригрудным кальцинированным уплотнением. КАС на КТГ имеет вид однородного плосковидного образования размерами 1-2 на 4-6 мм, расположенного в аортальной части связки соответственно ее направлению. Форма КАС прямая, или криволинейная, или реже в виде точечного кальцинированного очага.
У 23 (18,4%) детей, ранее наблюдающихся с диагнозом туберкулеза ВГЛУ и безуспешно в течение 2-20 мес. получающих противотуберкулезную химиотерапию, при КТ установлена нетуберкулезная патология средостения: доброкачественные и злокачественные опухоли, кисты, сосудистая патология, опухоли перикарда.
В группе МБТ детей (121 ребенок) с повышенным риском заболевания туберкулезом с рентгенологической картиной нормальной грудной клетки при КТ исследовании туберкулез ВГЛУ выявлен у 31%. Внутригрудные аденопатии были множественные, у детей, давно инфицированных МБТ, с гиперергической туберкулиновой реакцией в лимфатических узлах обнаруживали очаги казеоза и кальцинации, уплотненную перинодулярную клетчатку.
На КТ дифференциацию между нормальными узлами и аденопатиями мягкотканой плотности проводили по величине, аномалиям структуры, множественности в одной группе и поражению нескольких групп, по реакции перинодулярной клетчатки. На основании сопоставлений лимфатических узлов на КТ и в резектах нормальными по величине считали узлы не более 5 мм, при минимальном размере выявляемого на КТ мягкотканого узла 2-3 мм. Аномальные лимфоузлы с кальцинированным или уплотненным казеозом визуализировались на КТ при минимальном диаметре 1-2 мм.
У детей с туберкулезом ВГЛУ находили поражение узлов от 1 до 12 анатомических групп. Аденопатии были множественными – с поражением 2-9 групп, чаще 3-5 групп узлов. При множественном поражении лимфатические узлы имели разную плотность – от высокой до мягкотканой, что по денситометрическим показателям составило от +14 до +1120 ед. Н.
У 15 (21%) детей, инфицированных МБТ с риском заболевания туберкулезом, при КТ обнаружили увеличение количества нормальных по величине, менее 5 мм, лимфатических узлов в группе и числа визуализируемых групп лимфоузлов. Отдельные узлы имели мелкие зоны пониженной плотности или точечные уплотнения плотностью казеоза. По аномалиям структуры, множественности в одной группе и поражению нескольких групп мы расценивали их аденопатиями. Групповая принадлежность пораженных узлов была анологична таковой при туберкулезе ВГЛУ. Подобные изменения мы называем внутригрудной микрополиаденопатией, характеризующей скрыто протекающую латентную первичную туберкулезную инфекцию. Микрополиаденопатию выявляли у детей с виражом туберкулиновой реакции, гиперергической реакцией или нарастающей чувствительностью на туберкулин, у давно инфицированных МБТ. Внутригрудные микрополиаденопатии по нашим наблюдениям, являются потенциально опасными в эндогенном распространении туберкулезной инфекции и возможным прогрессирующим течением и осложнениями.
Таким образом, КТ в клинике детского туберкулеза является единственно рациональным и объективным методом в выявлении ВГЛУ, оценке их микроструктуры и вторичных изменений в окружающей ткани, положительно решает актуальную задачу ранней диагностики туберкулеза органов дыхания у детей.
Использование КТ при туберкулезе органов дыхания отвечает современной практике совершенствования рентгенодиагностики болезней органов дыхания.
Применение КТ в клинике туберкулеза у детей показывает, что использование плоскостной рентгенографии в диагностике туберкулеза ВГЛУ приводит к значительным диагностическим ошибкам. Гипердиагностику туберкулеза ВГЛУ отмечают у 66-70% больных, преимущественно при обследовании детей с "малыми" вариантами, диагностируемыми по косвенным рентгенологическим признакам. Ошибки предварительных клинических диагнозов являются результатом субъективной оценки рентгенологической картины структур корней легких, динамической нерезкости сосудов, вилочковой железы. Ложная диагностика аденопатий включает неверную трактовку нормальных и аномальных сосудистых структур корней легких, нетуберкулезную патологию в виде опухолей и кист средостения, опухолей плевры.
Примером гипердиагностики у инфицированных микобактериями туберкулеза детей с "малой" формой туберкулеза ВГЛУ может служить единичный кальцинат в области аортального окна, расцениваемый при плоскостной рентгенографии как кальцинированный лимфатический узел артериального (боталлова) протока. При КТ кальцинат представлен обызвествлением артериальной связки - образованием полосковидной или неправильной формы, расположенным между нисходящей аортой и легочной артерией ( рис 15-3 ).
При КТ появилась возможность диагностировать туберкулезный процесс на самой ранней стадии - в виде легочных проявлений без поражения лимфатических узлов. Неполный первичный комплекс проявляется мелкими единичными, чаще субплевральными очагами, иногда сопровождающимися плевритом ( рис. 15-4 ).
При диагностике внутригрудной аденопатии вклад КТ в анализ пораженных лимфатических узлов заключается в выявлении лимфатических узлов всех групп, их точной локализации и величины. КТ позволяет характеризовать лимфатические узлы на основе их плотности, идентифицировать их как гомогенные, некротические, обызвествленные, определять морфологию лимфатических узлов, включая вторичные последствия для прилегающих медиастинальных органов и тканей. При КТ визуализируют ВГЛУ малой плотности минимальным размером 3 мм, а кальцинированные - 1 мм.
При КТ используют анатомическую классификацию ВГЛУ , включающую 13 групп: загрудинную, паравазальную, паратрахеальную, ретрокавальную, парааортальную, аортального окна, бифуркационную, парапищеводную, трахеобронхиальную, перибронхиальную, пульмональную, паракостальную, нижнюю диафрагмальную. При туберкулезе ВГЛУ чаще поражаются паравазальная, ретрокавальная и трахеобронхиальная группы лимфатических узлов.
По данным КТ, при туберкулезе ВГЛУ измененные лимфатические узлы можно определить в одной группе или в нескольких, вплоть до 13 групп узлов. Величина отдельных узлов составляет от 1 до 18 мм, конгломератов лимфатических узлов - до 40 мм. У большинства детей величина пораженных лимфатических узлов составляет от 4 до 10 мм ( рис. 15-5 ).
При КТ дифференциацию между нормальными узлами и аденопатиями мягкотканной плотности проводят по множественности лимфатических узлов в одной группе, поражению нескольких групп, аномалиям структуры узлов и перинодулярной ткани.
Объективная оценка аденопатий при КТ позволяет характеризовать варианты туберкулеза ВГЛУ по величине узлов:
- выраженная аденопатия - величина узлов более 10 мм или множественные конгломераты мелких (менее 10 мм) лимфатических узлов; узлы свежие инфильтративные, казеифицированные ( рис 15-6 , а);
- мало выраженная аденопатия - величина узлов от 5 до 10 мм; узлы свежие инфильтративные или с уплотненным казеозом либо кальцинированные частично или полностью ( рис. 15-6 , б).
Узлы при величине менее 5 мм, т.е. в пределах нормальных величин, конгломераты и множественность групп узлов оценивают как микрополиаденопатию. При КТ наряду с мягкотканными однородными узлами визуализируются мягкотканные узлы с точечными уплотнениями, с очагами кальцинации и полностью кальцинированные ( рис. 15-6 , в).
Выраженная малая аденопатия и микрополиаденопатия представляют собой активный туберкулезный процесс. Микрополиаденопатия в виде мелких, множественных мягкотканных, однородных лимфатических узлов в одной или в нескольких группах не исключает неспецифический процесс. При неэффективной химиопрофилактике возможен переход микрополиаденопатии в туберкулез ВГЛУ . Внутригрудную микрополиаденопатию у инфицированного микобактериями туберкулеза ребенка рассматривают как объективное отражение скрытопротекающей туберкулезной инфекции ( рис. 15-7 ). Выявление при КТ микрополиаденопатии способствует ранней диагностике туберкулеза у детей и проведению адекватной химиотерапии.
Читайте также:


