Какой пояс при грыжи шморля
Патологические изменения позвоночника, такие как грыжа Шморля, таят немалую опасность для пациентов. Недуг способен вызвать появление горба и навсегда сделать человека инвалидом. Выявить заболевание в зачаточной стадии удается редко, но правильно организованное лечение поможет преодолеть негативные осложнения и поддержать спину.

Причины возникновения дефектов
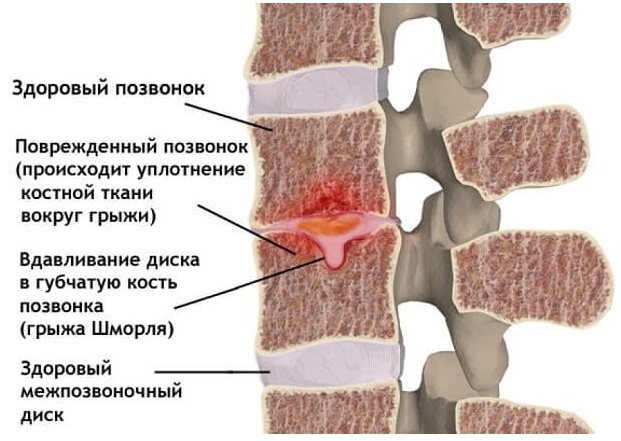
Грыжа шморля получила название от медика, впервые выявившего грыжеобразные смещения межпозвоночных дисков в губчатое вещество тел позвонков. Приобретенное заболевание чаще встречается у подростка, врожденный недуг диагностируется и у детей до года. Наличие дегенеративных процессов приводит к искривлению позвоночного столба, нарушению осанки и горбатости. При позвоночной грыже возникает разрыв пластины, поддерживающей хрящевые узлы, вызывая выпадение ядра межпозвонкового диска. Причиной появления патологии служат механические повреждения, нагрузки и предрасположенность организма, в частности:
- последствия ушибов и переломов;
- чрезмерные нагрузки и возрастание давления в спине;
- сбои в метаболизме и акселерация роста ребенка, приводящая к недоразвитию скелета;
- врожденные патологии в поясничном отделе и позвоночнике.
Виды патологий
Грыжа Шморля может возникнуть в любом отделе позвоночника, в зависимости от того, где сосредоточен эпицентр избыточной нагрузки. По типу узлы делятся на единичные и множественные, исходя из места диагностируются задние грыжи, центральные, передние и боковые. Локализация недуга чаще всего находится в крестце, часто встречается дегенерация грудного отдела позвоночника. Большой риск представляют интракорпоральные грыжи, при которых в губчатое вещество позвоночного столба входит пульпозное ядро, вызывая узуративные процессы.
Наиболее ярко выраженную симптоматику и потенциальную опасность представляет грыжа грудного отдела, а также протрузии в пояснице. Сидячий образ жизни приводит к дегенерации межпозвонкового диска th12—l1 в грудопоясничном отделе. Как следствие, развивается неправильная осанка и появляются сбои в пищеварительной системе. Протрузия диска L4—L5 характерна наличием острых болей и влечет дискомфорт в движении. Пациенту становится трудно выполнять наклоны и поворачивать корпус. Обе разновидности недуга лечит массаж.
Симптомы и проявления
Чем опасна болезнь?
Даже множественные грыжи Шморля при своевременном обнаружении и лечении не несут опасности. При игнорировании симптомов, болезнь провоцирует дальнейшие осложнения, финалом которых становится компрессионный перелом позвоночника. У подростков невылеченные узлы Шморля служат причиной формирования неправильной осанки. Сколиоз негативно сказывается на работе органов дыхательной и пищеварительной системы.
Глубокая и запущенная болезнь переходит в спондилоартроз, вызывая узуративные процессы, которые провоцируют гнойное воспаление и разрушение позвоночной ткани. Дегенерация дисков и пластин приводит к появлению остеофитов. Прогрессирующая узурация способна причинить вред позвоночным хрящам, в результате чего может быть затронута центральная нервная система.
Диагностика
Дефекты шморля в телах позвонков определяются исключительно аппаратными клиническими методами. Изменения видны на рентгене. Межпозвонковая грыжа в ранней стадии диагностируется магнитно-резонансным методом или с помощью компьютерной томографии. Выявить дегенеративные процессы грудного отдела и интравертебральные грыжи по забору крови невозможно. Первичное подозрение на наличие недуга может дать врач-вертебролог. Его заключение обязательно подлежит уточнению аппаратными исследованиями спины.
Узелки Шморля излечимы без оперативного вмешательства в домашних условиях.
Лечение и профилактика
Вылечить грыжу Шморля можно при условии своевременной диагностики и назначения терапии. Эффективные методы — аппаратное лечение, гимнастика и ношение специальных бандажей. Медикаментозный курс направлен на улучшение кровоснабжения и укрепление скелета. Благотворное действие оказывает массаж, эффект от курса увеличивается при сочетании его с грязелечением. В домашних условиях мелкие грыжи Шморля лечатся скипидарными ваннами.
Лечебная физкультура способна не только остановить разрушительные процессы в позвоночнике, но и убрать грыжевые образования. Избавиться от них можно ежедневным выполнением комплекса упражнений, включающих растяжку, укрепление мышц спины и асаны на развитие сопротивления. Лечение грыжи Шморля йогой требует контроля опытного инструктора, который покажет как правильно нужно делать гимнастические упражнения, стойки и растяжки, иначе возможно получить травму замыкательных пластинок.
Чтобы грыжа Шморля не прогрессировала, и для поддержания уже достигнутого лечебного эффекта, советуют пользоваться внешними держателями осанки, такими как корсет и бандаж. Приспособление эффективно для исправления осанки и поможет лечить сколиоз. Спина в корсете выглядит ровной, с позвоночника частично снимается нагрузка, он вытягивается и лечится естественным путем.
Грыжа Шморля опасна у маленьких детей, потому что может привести к необратимому искривлению позвоночного столба и неправильному развитию скелета. Для ликвидации негативных осложнений применяется тракция позвоночника. Метод рекомендован для исправления межпозвоночной грыжи тн 8 — тн 9. Процедура должна выполняться только в клинике опытным врачом. В домашних условиях делать вытяжение запрещено и травмоопасно.
Грыжа Шморля – это заболевание, при котором межпозвоночный диск выпячивается не в горизонтальной плоскости, а в вертикальной, и продавливает тело позвонка. Его костная структура разрушается и вдавливается вертикально – вверх или вниз, хрящевая ткань диска заполняет образовавшуюся полость.
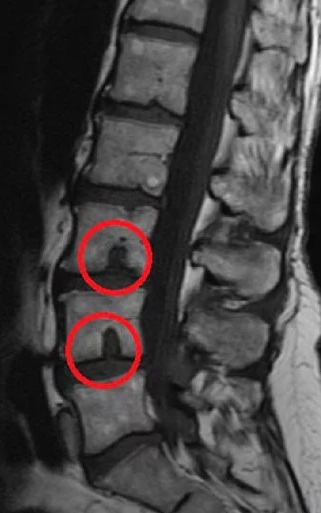
Патология часто является наследственной, развивается преимущественно у детей подросткового возраста и пожилых людей при дегенеративных процессах в структурах позвоночного столба.
Что такое грыжа Шморля
В основном это безболезненный процесс, так как диск уходит внутрь позвонка и не выпячивается за его пределы, поэтому нервные окончания, артерии и спинной мозг не затрагиваются. Болезненные симптомы появляются при развитии и увеличении хрящевого выпячивания, в результате чего межпозвонковый диск почти полностью проваливается в тело вышележащего или нижележащего позвонка, уменьшается пространство между позвонками, возникает сдавливание нервных корешков и иногда — кровеносных сосудов позвоночного столба.
Грыжу Шморля также называют узелком Шморля или вертикальной грыжей. Ее описание сделал ученый Христиан Шморль в 1927 году. Именно его именем назвали эту патологию.
По данным последних исследований заболевание встречается примерно в 75% у людей пожилого возраста. Быстропрогрессирующие выпячивания повышают вероятность компрессионного перелома позвоночника примерно на 10%.
Места возникновения грыжи Шморля
Грыжи Шморля образуются в разных отделах позвоночника. От места нахождения выпячивания зависят симптомы и самочувствие больного.
Вертикальные выпячивания межпозвонкового диска в поясничной зоне появляются чаще, чем в других, так как на этот отдел позвоночника приходится самая большая нагрузка. В большинстве случаев диагностируются у пожилых пациентов.
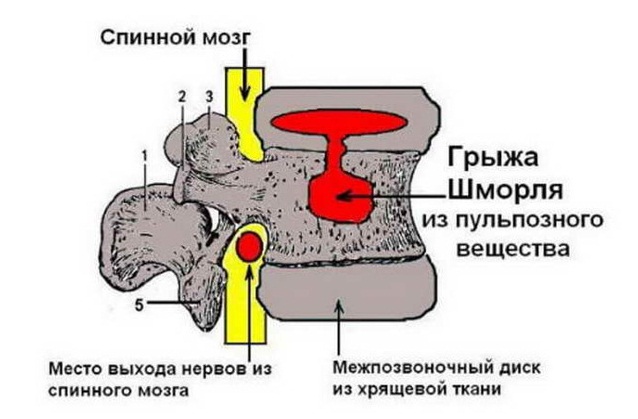
При прогрессировании патологии возникают боли в спине в области поясницы. Такая локализация грыжи опасна тяжелым осложнением – компрессионным переломом позвоночника при провоцирующих факторах.
Это основное место, где возникают грыжи Шморля. Чаще патология развивается в подростковом возрасте и дает осложнения. У ребенка формируется сколиоз и другие дегенеративные заболевания позвоночного столба.
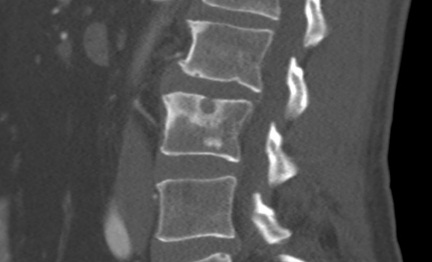
Поражение грудного отдела.
На начальных стадиях при маленьких размерах не дает болезненных проявлений. При прогрессировании происходит истончение ткани позвонков, хрящ разрастается, начинает касаться структур позвоночного столба, повышается риск развития неврологических нарушений.
Узелки Шморля в шейном отделе позвоночника опасны сдавлением позвоночной артерии, которая идет к головному мозгу и питает его. Это происходит при значительном разрушении структуры позвонков и разрастании межпозвонковых хрящей. У больного возникают головокружения, головные боли, нарушается кровоснабжение головного мозга, что опасно развитием инсульта.
По количеству очагов вертикальные грыжевые выпячивания бывают единичными и множественными. При множественной патологии хрящ входит в костную ткань тела позвонка одновременно в нескольких местах, диск становится ромбовидным, выпячивания появляются с двух его сторон.
Множественные узелки диагностируют примерно в 70% случаев. Они вызывают хронический болевой синдром, который усиливается, если больной вынужден постоянно находиться в одном положении – стоя или сидя.
Причины возникновения
Основное условие развития грыжи Шморля – наследственная предрасположенность. Факторы, которые провоцируют ее появление и дальнейшее прогрессирование:
- быстрый рост в подростковом возрасте – костные структуры развиваются неравномерно, скелет формируется медленнее, чем мягкие ткани, в губчатом теле позвонков появляются пустоты;
- пожилой возраст – начинаются дегенеративные процессы, сопровождающиеся снижением эластичности тканей и прочности костей (остеопороз);
- травма позвоночника, в результате которой деформируется межпозвонковый диск;
- дефицит кальция в организме;
- излишняя физическая активность, занятия профессиональными видами спорта, регулярное поднятие тяжестей.
Симптомы заболевания
Грыжа Шморля формируется постепенно и до определенного момента не касается прилегающих артерий и нервных корешков. Поэтому в течение продолжительного времени грыжа Шморля не вызывает каких-либо симптомов.
Постепенно может появляться болезненность в спине в следующих случаях:
- продолжительная физическая активность;
- подъем тяжелых вещей;
- длительное статичное пребывание в стоячем или сидячем положении;
- удар в спину или грудь.
При прогрессировании выпячивания и увеличении его размеров возникают такие симптомы:
- болезненность, покалывание в мышцах спины;
- ограничение подвижности в грудной зоне позвоночника;
- невозможность долго сидеть без поддержки спины;
- онемение конечностей;
- головокружения, головные боли.
Диагностика
Для подтверждения диагноза и подбора терапии при грыже Шморля пациенту назначают:
- рентгенографию;
- магниторезонансную томографию;
- компьютерную томографию.
Методы лечения грыжи Шморля
При выявлении мелких грыжевых выпячиваний, которые не вызывают боли и дискомфорта, терапия не нужна. Пациенту дают рекомендации относительно ведения здорового образа жизни, полноценного питания, умеренной физической нагрузки. Периодически необходимо проходить обследования для контроля за прогрессированием грыжи.
Если узелки разрастаются и дают болевой синдром, показано комплексное лечение, которое включает:
- прием лекарственных препаратов;
- физиотерапию;
- лечебную физкультуру.
При появлении осложнений, запущенных стадиях узелков Шморля, их сочетании с горизонтальными грыжами может проводиться операция.
Особенность медикаментозного лечения при вертикальных грыжах в том, что нет препаратов, которые могли бы полностью вылечить или устранить выпячивания. Цель терапии – снять болевой синдром, восстановить поврежденные ткани. После курса приема препаратов боль может снова появиться при воздействии провоцирующих факторов.
Что назначают больному:
- Мази и гели для местного применения с обезболивающим и противовоспалительным действием – Диклофенак, Вольтарен.
- Хондропротекторы – способствуют регенерации поврежденных тканей. Это препараты Хондроитин, Терафлекс.
- Миорелаксанты – снимают мышечный спазм, который является причиной болевого синдрома. Назначают Мидокалм, Баклофен.
- Витаминные комплексы – назначают для насыщения тканей необходимыми веществами и укрепления прочности костей.
- Препараты с кальцием и витамином D.
Физиотерапевтические методики при вертикальных грыжевых выпячиваниях направлены на улучшение кровоснабжения и лимфотока в позвоночных структурах, купирование воспаления и устранение застойных процессов. Назначают следующие методы физиотерапии:
- Электрофорез. Это введение лекарственных препаратов местно в очаг поражения с помощью создаваемого аппаратом электрического поля.
- Фонофорез. Предполагает введение активных лекарственных веществ в пораженные ткани путем ультразвука.
- Магнитотерапия. Это воздействие на ткани грыжевого выпячивания магнитным полем.
- Электростимуляция. Методика направлена на стимуляцию кровотока и обменных процессов слабыми разрядами электрического тока.
Физиотерапевтические методики, как и лекарственная терапия, не могут полностью избавить от грыжи. Но их применение в комплексе с другими способами лечения улучшает состояние больного до стойкой ремиссии.
Вытяжение позвоночника, или тракция, проводится на специальных тренажерах. Метод позволяет увеличить расстояние между позвонками за счет растяжения мышечных волокон и связок, в процессе укрепляются мышцы спины.
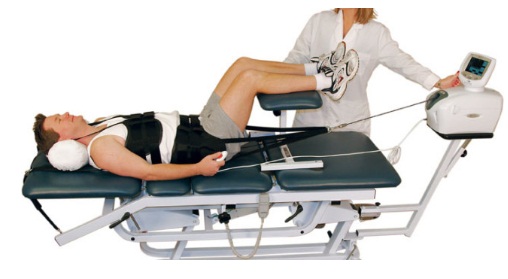
Процедура проводится под строгим контролем со стороны врача, который определяет нагрузку. Нарушение техники или избыточная нагрузка могут вызывать осложнения.
Хорошие результаты дает одна из современных авторских методик – сочетанное применение подводного вытяжения с подводной светотерапией позвоночника. Предполагает одновременное воздействие инфракрасного света и вытяжение с помощью бандажей в воде.
Один из методов рефлексотерапии – акупунктура. Это введение тонких металлических стерильных игл в биологические точки. Длительность сеанса около 30 – 40 минут.
Иглоукалывание снижает давление диска на позвонки, снимает боль, спазмы сосудов, приостанавливает дегенеративные процессы в костных тканях. Однако доказанной эффективностью, по принципам доказательной медицины, иглорефлексотерапия не обладает.
Цель лечебного массажа при узелках Шморля – облегчить самочувствие и устранить боль, ощущение усталости в спине. Процедуры восстанавливают обмен веществ в структурах позвоночного столба, улучшают общий кровоток и движение лимфы.
Специальной диеты при продавливании позвонков хрящевой тканью не требуется. Есть общие рекомендации:
- Контроль веса. Избыточная масса тела дает дополнительную нагрузку на позвоночник, а недостаток веса ослабляет мышечный корсет.
- Сбалансированное питание. В ежедневном рационе должны содержаться фрукты и овощи для насыщения организма необходимыми питательными веществами.
Необходимо употреблять в пищу продукты, содержащие:
- Кальций – молочные и кисломолочные продукты.
- Магний – шпинат, фасоль, семечки.
- Фосфор – рыба, морепродукты.
- Марганец – водоросли, яйца, куриное филе.
Больному следует отказаться от алкогольных напитков и никотина, это улучшит кровоснабжение и питание тканей.
Лечебная физкультура – обязательный компонент комплексной терапии при грыже Шморля. Комплекс упражнений составляет физиотерапевт с учетом локализации грыжевого выпячивания, его размеров и наличия симптомов.
- укрепить мышечный корсет;
- снять спазмы и напряжение с позвоночника.
Важное условие – упражнения должны выполняться регулярно. При возникновении боли или дискомфорта их следует прекратить.
При проведении мануальной терапии, и особенно с элементами растягивания, как и при тракционной терапии, в позвоночнике создается отрицательное давление. Это влияет на грыжу, заставляя хрящевую ткань возвращаться в исходное положение.
При правильной технике выполнения улучшается кровоснабжение всех структур позвоночника, снимается болевой синдром.
Если при узелках Шморля возникают частые болевые приступы, пациентам назначают ношение ортопедического корсета. Он фиксирует спину, что снимает нагрузку на позвоночник, устраняет боль, минимизирует риски развития неврологических симптомов.
Ортопедический корсет показан тем, кто в силу своей деятельности вынужден продолжительно находиться в одной позе – сидя или стоя.
Необходимости в хирургическом вмешательстве при грыже Шморля зачастую нет. Операцию назначают при сильном разрушении позвонков, больших размерах выпячивания, сочетании с горизонтальной грыжей, что вызывает компрессию спинного мозга.
Применяют следующие методики:
- Лазерная вапоризация. Под воздействием лазерного излучения из межпозвоночного диска выпаривают избыточную жидкость. Пульпозное ядро в середине диска становится меньше, снижается давление на пораженный позвонок.
- Радикальное хирургическое лечение показано при очень крупных размерах грыжи. В ходе операции полностью удаляют диск, заменяя его имплантом.
- Самый частый вид вмешательства на позвонках после ликвидации грыжи – это чрескожная пункционная вертебропластика. Да, грыжи нет, и она не увеличивается, но в позвонке осталась полость, которая ухудшает его прочность. Большая полость чревата переломом позвонка. Поэтому ее заполняют специальным костным цементом, превращая ее в единый монолит.
Возможные осложнения
Грыжа Шморля маленьких размеров не дает симптомов и не опасна для здоровья и жизни. Но при прогрессировании и отсутствии лечения дает осложнения:
- полное вдавливание диска и его дисфункция;
- развитие горизонтальной межпозвоночной грыжи;
- истончение позвонков;
- артроз, спондилоартроз;
- стеноз канала спинного мозга;
- компрессионный перелом позвоночника (при локализации грыжи Шморля в поясничном отделе позвоночника);
Чтобы избежать развития осложнений, лечение грыжи Шморля лучше проходить в клиниках Чехии. Применяемые там методики и комплексный подход значительно улучшат физическое самочувствие, повысят работоспособность и качество жизни.
Прогноз
Бессимптомное течение заболевания не оказывает негативного влияния на деятельность и самочувствие человека. При болевом синдроме необходимо комплексное лечение, сочетающее медикаментозную терапию и физиопроцедуры. Это стабилизирует состояние, приведет к ремиссии.
При отсутствии терапии выпячивание прогрессирует, приобретает большие размеры, начинает сдавливать важные структуры спинномозгового канала. Это опасно развитием осложнений вплоть до полного паралича, то есть обездвиживания больного.
Меры профилактики
Любая физическая активность, которая связана с нагрузкой на спину и выполняется регулярно или слишком активно, может вызвать развитие вертикальной грыжи позвоночника.
Чтобы предупредить формирование грыжевого выпячивания или предотвратить осложнения при уже диагностированных узелках Шморля, следует придерживаться профилактических мер. Необходимо исключить чрезмерную физическую активность на позвоночный столб, особенно в период его роста (в подростковом возрасте), контролировать массу тела, чтобы на позвоночник не ложилась дополнительная нагрузка, не поднимать тяжести. Важно соблюдать умеренность при занятиях силовыми видами спорта.
Пояс от грыжи позвоночника предназначается для согревания больного участка, а также для ограничения резких движений, смягчения ударов и уменьшения напряженности в поврежденной области во время наклонов и поворотов.

Эффективность ношения пояса при межпозвонковой грыже
При выявлении протрузии или межпозвоночной грыжи необходимо максимально снизить нагрузку на позвоночник, что поможет уменьшить компрессию диска и риск разрыва фиброзного кольца. Двигательную активность необходимо свести к минимуму.
Пояс снижает нагрузку на позвоночник за счет того, что его жесткое основание берет часть этой нагрузки на себя, а специальная конструкция ограничивает двигательную активность.
Эффект от ношения такого корсета:
- остановка развития деформационных процессов в позвоночнике;
- снижение и устранение болевых ощущений в спине;
- улучшение осанки;
- предупреждение перенапряжения и спазма мышц;
- нормализация кровообращения и питания тканей.
Ортопедический пояс повышает эффективность терапии при межпозвоночной грыже, способствует скорейшему выздоровлению пациента. Его также можно носить в целях профилактики, если есть предрасположенность к развитию заболевания.
Показания к ношению и противопоказания
Пояс для лечения грыжи межпозвоночных дисков можно использовать в любом возрасте и при любой степени патологии. Он оказывает лечебное воздействие и облегчает состояние.

Показания к ношению пояса:
- болевой синдром в области позвоночника;
- повышенные нагрузки на позвоночник (издержки работы или занятий спортом);
- беременность;
- травмы;
- малоподвижный образ жизни;
- остеохондроз;
- радикулит;
- сколиоз;
- спондилоартроз;
- восстановление после операции.
Чтобы правильно подобрать изделие, нужно вначале узнать точный диагноз.

Противопоказания:
- открытые раны в области расположения пояса;
- кожные высыпания;
- дерматиты.
Недопустимо изготавливать такое изделие самостоятельно или покупать любую модель в магазине. Такие пояса делают по индивидуальному заказу, предварительно сняв замеры.
Нельзя носить изделие длительный период времени.
Следует принять во внимание, что корсет для терапии грудного отдела позвоночника также имеет ряд противопоказаний:
- незатянувшиеся раны и швы;
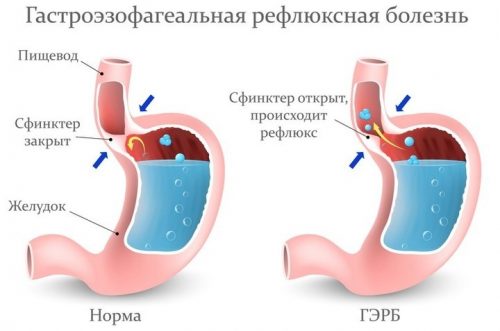
- рефлюкс пищевода или других отделов желудочно-кишечного тракта;
- болезни кожи (раздражение, сыпь, аллергия);
- заболевания, провоцирующие отеки (почечные и печеночные патологии, сердечная недостаточность).
Внесение каких-либо изменений требует согласования с лечащим врачом (сокращение периода ношения или его прекращение, возникновение сопутствующих патологий, дискомфорта и пр.).
Какие бывают ортопедические приспособления для спины
Существует много разновидностей корсетов. Все они делятся на 2 группы:
- по степени жесткости;
- по предназначению: для шейного, грудного и поясничного отделов.
Отдельно стоят пояса для согревания, потому что они не предназначены для фиксации позвоночника.
Главные задачи ортопедических поясов:
- разгрузить травмированный отдел позвоночника и распределить нагрузки на другие зоны;
- обеспечить фиксацию позвоночного столба в правильном положении;
- поправка травмированных сегментов;
- предотвращение усиленной нагрузки на мышцы.
В зависимости от степени жесткости корсеты делятся на:
- мягкие;
- полужесткие;
- жесткие.

Жесткие подразделяются на 3 степени:
- I — слабая фиксация (4 ребра);
- II — средняя фиксация (6 ребер);
- III — сильная (обхват идет по всей спине).
Во время ношения такого пояса можно спокойно заниматься спортом и выполнять физические нагрузки, т. к. он не даст возможности делать резкие повороты и глубокие наклоны.

Чем больше вертикальных косточек или ребер у ортопедического пояса, тем лучше будет поддержка
Турмалиновый магнитный пояс имеет много достоинств. По отзывам врачей и пациентов, он обладает следующими качествами:
- положительно влияет на суставы;
- оказывает успокаивающее воздействие при стрессе и перенапряжении;
- нормализует сон;
- повышает иммунитет и резистентность к вирусам и инфекциям;
- устраняет боль в области поясницы при межпозвоночной грыже;
- снижает чувствительность к переменам погоды у метеозависимых людей.
Отдельные производители выпускают турмалиновые пояса, оснащенные магнитными вставками. Это связано с тем, что камни в сочетании с магнитами усиливают свое лечебное воздействие.

Противопоказаны пояса из турмалина в период беременности и грудного вскармливания, при наличии открытых ран на теле и использовании кардиостимуляторов.
Такое изделие не предполагает фиксации позвоночника, соответственно, не уменьшает напряжение поясничного отдела. Оно предназначено для согревания спины. На внутренней стороне такого корсета находится натуральная собачья шерсть, что помогает согреть поясничный отдел и устранить болевые ощущения и дискомфорт.
Наиболее популярными марками являются:

Шерсть собаки отличается своим строением от шерсти других животных, поэтому такой пояс оказывает лечебное воздействие при заболеваниях спины. К достоинствам такого изделия можно отнести:
- массажный эффект и нормализацию кровообращения;
- сохранение тепла длительный период времени;
- нейтрализацию вредоносных электрических зарядов;
- снятие отеков;
- устранение воспалительного процесса.
Теперь все большую популярность набирают пояса из волчьей, верблюжьей и овечьей шерсти. Они обладают мощным согревающим эффектом, не провоцируют аллергических реакций, хорошо пропускают воздух. Все это способствует глубокому прогреванию пораженных мест в области позвоночной грыжи.
Рекомендации по выбору оптимального варианта
Корсеты выступают наиболее подходящим вариантом для терапии межпозвоночной грыжи. Специально разработанная ортопедическая модель помогает поддерживать позвоночник в правильном анатомическом положении, устраняет болевой синдром и дискомфорт вследствие согревающего и массажирующего эффекта. Это способствует быстрому восстановлению организма.
Рекомендации по подбору корсета:
- Перед тем как купить такое изделие, необходимо обязательно проконсультироваться со специалистом, чтобы правильно выбрать тип и размер пояса. Во избежание осложнений и непредвиденных ситуаций следует подбирать его по индивидуальным параметрам. Если в ассортименте магазина не нашлось подходящего товара, то его можно сделать под заказ.
- Перед покупкой необходимо осуществить примерку изделия, т. к. размер должен подходить по всем параметрам. Корсет не должен сдавливать позвоночник, в противном случае могут появиться отеки. Но и свободно сидеть он не должен, иначе не принесет пользы. Нужно в точности знать размер окружности под грудью.
- Необходимо узнать, из какого материала изготовлен пояс. Ткань должна быть дышащей и гипоаллергенной, а изнаночная сторона — мягкой и натуральной. Лучший вариант — хлопковая ткань. Лямки должны быть удобными в сочетании с ребрами жесткости. Если модель подобрана правильно, то она не будет сдавливать поясницу и вызывать дискомфортные ощущения.

Состояние спины улучшается не раньше чем через месяц ношения корсета, но чаще всего его нужно носить дольше, чтобы почувствовать позитивные изменения.
Советы по использованию и уходу
Эффект от использования бандажа будет зависеть не только от правильного выбора изделия, но и от соблюдения правил его эксплуатации. Превышение срока ношения или других предписаний могут повлечь за собой негативные последствия для здоровья.
Периодичность и срок ношения устанавливает ортопед. Они напрямую зависят от степени патологии или травмы. Средний диапазон ношения составляет 2–8 часов в сутки. Чаще всего на ночь поддерживающий корсет для поясницы снимают.

Ортопедический пояс должен быть удобным в ношении
Кроме врачебных рекомендаций следует придерживаться таких стандартных правил:
- В период ношения корсета следует избегать резких изменений температуры и сквозняков. Пояс стимулирует кровообращение и согревает ткани, в связи с чем изменения температуры воздуха могут вызвать простуду.
- Изделия, предназначенные для профилактики, необходимо носить непосредственно во время занятий спортом или другими физическими активностями.
- Вначале корсет носят минимальное количество времени. В первый день длительность ношения не должна превышать 15–20 минут. С каждым днем она постепенно увеличивается и достигает нужного периода за 2–3 недели.
- При прогрессирующем улучшении следует обратиться за консультацией к специалисту. Есть вероятность, что теперь корсет придется носить реже.
- Изделие не должно создавать дискомфортных ощущений (сдавливать или спадать).
- Надевать его лучше на хлопчатобумажную футболку или гольф. Не рекомендуется носить его на голое тело, чтобы избежать возникновения мозолей.
Для того чтобы корсет выполнял свои функции и не деформировался, за ним нужен правильный уход:
- Стирать его можно только руками в теплой воде, разведенной с мылом.
- Не следует применять агрессивные химические соединения и абразивные вещества для его чистки.
- Не рекомендуется стирать его часто (допустимое количество стирок — 1–2 за полгода зимой и осенью и 1 за 2–3 месяца в теплое время года).
- Сушить пояс рекомендуется в разложенном виде на горизонтальной поверхности.
- Нельзя оставлять его в непосредственной близости от отопительных и нагревательных приборов, чтобы не допустить деформирования пластиковых элементов.
При соблюдении всех предписаний ортопеда люди с больной спиной смогут облегчить свое состояние или полностью вылечиться при помощи таких изделий.
Ряд улучшений, возникающих после носки корсета:
- устранение боли и дискомфортных ощущений;
- укрепление спинных мышц;
- быстрое восстановление после травм и операций;
- исправление осанки;
- улучшение кровообращения;
- нормализация работы внутренних органов;
- укрепление иммунитета;
- устранение усталости и ощущения тяжести;
- предотвращение развития патологий и осложнений.
Исправление существующих патологий и скорейшее выздоровление может возникнуть только при выполнении рекомендаций врача по подбору и использованию ортопедического изделия. Возникновение побочных реакций на ношение корсета исключено при соблюдении правильного режима эксплуатации, дополнительных физических нагрузках и медикаментозной терапии.
Отзывы
Святослав, 41 год, Владивосток
Я носил такой пояс при грыже поясничного отдела в течение 1,5 месяцев, после чего появился ощутимый результат: боли ушли, мышцы стали более расслабленными, осанка выровнялась. Теперь использую изделие только для профилактики, но без него хуже, т. к. пояс оказывает существенную поддержку позвоночнику и спинным мышцам.
Аркадий, 50 лет, Екатеринбург
Корсет помог вылечить грыжу грудного отдела позвоночника. Носил долго — 6 месяцев. Но результатом доволен. Рекомендую всем, у кого есть проблемы с позвоночником, воспользоваться этим изделием, потому что оно помогает быстрее восстановить здоровье.
Мария, 38 лет, Краснодар
После травмы пришлось длительное время носить корсет, позвоночные диски никак не хотели становиться на место. Это большое облегчение, когда твой позвоночник поддерживает такая конструкция. Теперь я полностью восстановилась, боль в спине прошла, а позвоночник принял правильное положение. Долго не получалось подобрать подходящий размер, пришлось делать под заказ. Но изготовленный таким образом корсет сел хорошо, дискомфорта не было. Всем рекомендую.
Наталья, 25 лет, Волгоград
Читайте также:


