Как вылечить панникулит вебера крисчена
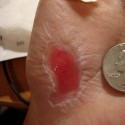
Панникулит – это воспалительный процесс, выраженный в поражении подкожной жировой клетчатки. Он приводит к замене жировой ткани на соединительную ткань, провоцирует образование узлов, инфильтратов и бляшек. По словам специалистов, нередко при панникулите отмечается поражение жировых клеток внутренних органов.
ВАЖНО: Панникулит может встречаться у пациентов в любом возрасте, в том числе у детей. Согласно статистическим данным, женщины и мужчины имеют одинаковую подверженность данному дерматологическому заболеванию.
Около половины всех случаев заболевания приходится на панникулит в спонтанной форме, которому подвержены женщины 20-60 лет. Прочие случаи болезни относятся к вторичной форме панникулиту, возникающей по причине холода, определенных лекарственных средств и заболеваний. В основе данного недуга лежит нарушение жирового окисления, но медицинским специалистам до сих пор неизвестен механизм возникновения панникулита.
Классификация панникулита
Первичная, или спонтанная, форма панникулита носит название панникулит Вебера-Крисчена. Она отличается случайным возникновением без влияния каких-либо факторов. Вторичная форма панникулита появляется по множеству разных причин, породивших его классификацию:
- Иммунологический панникулит. Появляется на фоне системных васкулитов. Может проявляться у детей в качестве варианта протекания узловатой эритемы
- Люпус-панникулит, или волчаночная форма. Возникает при наличии острой формы системной красной волчанки. Симптомы панникулита при этом сочетаются с симптомами, которые характерны для дисоидной волчанки
- Ферментативный панникулит. Связан с влиянием панкреатических ферментов, уровень которых повышается при таких недугах, как панкреатит
- Пролиферативно-клеточный панникулит. Является следствием таких болезней, как гистиоцитоз, лимфомия, лейкемия и другие
Панникулит на ладони
- Холодовой панникулит. Это локальный панникулит, появляющийся в качестве реакции на воздействие холода. Зачастую проявляется в виде розоватых плотных узлов, проходящих самостоятельно через пару недель
- Стероидный панникулит. Возникает у детей через 7 дней после приема кортикостероидных препаратов. Проходит самостоятельно
- Искусственный панникулит. Возникает после введения определенных медикаментов
- Кристаллический панникулит. Развивается в случае подагры или почечной недостаточности по причине отложения уратов и кальцификатов в подкожной клетчатке, а также появления кристаллов после введения пентазоцина и менеридина
- Наследственный панникулит. Он связан с дефицитом α1-антитрипсина – особого вещества, которое подавляет активность прочих вредных веществ
В зависимости от формы поражения кожи специалисты различают такие формы недуга:
- Бляшечный панникулит
- Узловой панникулит
- Инфильтративный панникулит
Панникулит на ногах
Статистика заболевания
Панникулит не следует относить к широко распространенным болезням, но случаи данного недуга имеют место. К примеру, в 2009 году в Англии было зарегистрировано около 80 тысяч случаев развития панникулита, приведших к госпитализации пациента.
Панникулит может встречаться у пациентов в любом возрасте, в том числе у детей. Согласно статистическим данным, женщины и мужчины имеют одинаковую подверженность данному дерматологическому заболеванию.
За последние полтора десятка лет в Англии показатели заболеваемости данным недугом возросли в 3 раза. До сих пор причина этого не выяснена, но она может быть связана с определенными штаммами бактерий, вызывающих панникулит, либо большей распространенностью факторов риска развития недуга. По словам специалистов, увеличение случаев развития панникулита может быть вызвано совокупностью обеих причин.
Выявленные факторы риска развития заболевания включают такие пункты:
- Ослабленный иммунитет. Он может быть вызван сахарным диабетом, ВИЧ-инекцией и прочими недугами. Ослабление иммунной системы может являться побочным эффектом определенного метода, например, химиотерапии
- Лимфодема. Это нарушение, при котором отмечается отечность мягких тканей. Может проявляться спонтанно либо после вмешательства по удалению некоторых видов новообразований
- Внутривенное употребление наркотических средств
Симптомы панникулита
Основное проявление спонтанного панникулита – узловатые образования, которые располагаются на разной глубине в подкожно-жировой клетчатке. Чаще всего они возникают на конечностях, немного реже – на лице, груди и животе. После того, как эти узлы разрушаются, остаются небольшие очаги атрофии жировой ткани, выглядящие как круглые участки западения кожи.
Для узлового панникулита характерно появление единично расположенных узлов диаметром до 5 сантиметров. Обычно кожа над узлами меняет цвет вплоть до ярко-розового.
В случае бляшечногопанникулита возникают скопления узлов, которые срастаются в большие участки поражения (конгломераты). Цвет кожи над ними варьируется от розового до бордово-синюшного. Иногда эти конгломераты распространяются практически на всю клетчатку бедра, плеча или голени, сдавливая нервные и сосудистые пучки. Это сдавливания вызывает отечность и болезненность, а затем приводит к лимфостазу – нарушению оттока лимфы из конечности.
При инфильтративном панникулите наблюдается расплавление узлов и конгломератов. Бляшки и узлы обычно имеют характерный бордовый или ярко-красный оттенок, а в их области появляется типичная для абсцесса флюктуация. Если узлы вскрыть, то из них будет выходить не гной, а маслянистая желтоватая масса, а на месте вскрытия образуется изъязвление, которое долгое время не заживает.
Реже всего встречается смешанный вариант панникулита, и обычно он является переходной формой между разными видами панникулита.
Иногда, в случае спонтанного панникулита, изменения жировой клетчатки не сопровождаются ухудшением состояние больного. Однако чаще всего наблюдается слабость, головная боль, повышение температуры, тошнота, боли в мышцах и прочие симптомы, похожие на проявления инфекций (гриппа, ОРВИ, кори и т.п.).
В зависимости от течения панникулит делится на три вида:
- Острый панникулит - для него характерно общее ухудшение состояния пациента, нарушение функций печени и почек. Даже несмотря на лечение состояние пациента сильно ухудшается, болезнь прерывается короткими ремиссиями, но через год, как правило, наступает летальный исход
- Подострый панникулит – он протекает мягче, чем острый. Для него характерна лихорадка, ухудшение общего состояния. Лечение в этом случае весьма эффективно
- Рецидивирующий, или хронический панникулит – наиболее благоприятная форма заболевания. Рецидивы панникулита протекают не слишком тяжело и прерываются весьма продолжительными ремиссиями
Лечение панникулита
Панникулит лечат в зависимости от его течения и формы. Против узлового хронического панникулита помогают противовоспалительные средства и антиоксиданты, а единичные образования обкалывают глюкокортикоидами. Также не малый эффект оказывают физиопроцедуры.
ВАЖНО: Первичная, или спонтанная, форма панникулита носит название панникулит Вебера-Крисчена. Она отличается случайным возникновением без влияния каких-либо факторов.
Для лечения бляшечной и инфильтративной форм, а также при подостром панникулите, применяются цитостатики – препараты, препятствующие делению клеток и распространению опухолей - и глюкокортикостероиды – заменители гормонов надпочечников, являющиеся противовоспалительным средством.
Фоновые формы панникулита лечатся в первую очередь избавлением от фонового заболевания.
Аннотация научной статьи по клинической медицине, автор научной работы — Егорова О.Н., Белов Б.С., Глухова С.И., Раденска-Лоповок С.Г., Карпова Ю.А.
Похожие темы научных работ по клинической медицине , автор научной работы — Егорова О.Н., Белов Б.С., Глухова С.И., Раденска-Лоповок С.Г., Карпова Ю.А.
Weber-Christian disease (idiopathic panniculitis): Clinical aspects
Weber-Christian disease (WCD), or idiopathic panniculitis , refers to rare diseases from a group of systemic connective tissue diseases. To verify the diagnosis of WCD is a difficult task, for there are no precise diagnostic tests for this disease. Objective: to study the clinical features and additional investigation data of WCD as one of the variants of lobular panniculitis (LP). Subjects and methods. Nineteen patients (2 men and 17 women) aged 32 to 71 years with WCD were examined. The average disease duration was 65.1+11.3 months. Results. The medical history data of 12 patients could identify three suspected factors of disease development: surgical intervention (n = 6); supercooling (n=4), and acute respiratory viral infection (n=2). In 10 (53%) patients aged 47-71 years, the Quetelet index was as high as 31.8+7.2 cm/kg, which allowed grade 2 obesity to be diagnosed. According to its clinical manifestations, there were 3 WCD forms : nodular (n=10), plaque (n=6), and infiltrative (n=3). The saucer symptom was present in 74%, including in all cases of the chronic course (p=0.02). The number of affected areas significantly differed in the nodular and plaque forms (p=0.01). ROC analysis showed that the optimal values of sensitivity (80%) and specificity (83%) on visual analog scale (VAS) in patients with these forms corresponded to a separation point of 60 mm, with the prognostic value of a positive result being 0.89 (CI 0.71-1.1; p=0.011). The infiltrative form showed a typical clinical picture (VAS, 83.1+12.5 mm) in 3 patients, one of them was found to have mesenteric panniculitis. The level of C-reactive protein was shown to be correlated with the form of the disease; the former being maximal in infiltrative WCD. The pathomorphological examination of skin and subcutaneous fat biopsy specimens from the nodule of all the patients detected diffuse leukolymphocytic infiltration, single multinucleated cells, necrotic foci, and lipocyte proliferation. Conclusion. WCD is a clinical variant of LP, which requires an extended diagnostic search.
Идиопатический панникулит Вебера-Крисчена: клинические аспекты
Егорова О.Н., Белов Б.С., Глухова С.И., Раденска-Лоповок С.Г., Карпова Ю.А.
115522, Москва, Каширское шоссе, 34А
Идиопатический панникулит Вебера-Крисчена (ИПВК) относится к редким заболеваниям из группы системных болезней соединительной ткани. Верификация диагноза ИПВК является трудной задачей, так как до настоящего времени нет четких диагностических тестов для определения этого заболевания.
Цель исследования — изучение особенностей клинической картины и данных дополнительных исследований ИПВК как одного из вариантов лобулярного панникулита (ЛПн).
Пациенты и методы. Обследовано 19 больных (2 мужчины и 17 женщин) в возрасте от 32 до 71 года с ИПВК. Средняя длительность заболевания составляла 65,1+11,3 мес.
Выводы. ИПВК представляет собой клинический вариант ЛПн, требующий проведения развернутого диагностического поиска.
Ключевые слова: идиопатический панникулит Вебера-Крисчена; формы; течение. Контакты: Ольга Николаевна Егорова; onegorova@yandex.ru
Для ссылки: Егорова ОН, Белов БС, Глухова СИ, Раденска-Лоповок СГ, Карпова ЮА. Идиопатический панникулит Вебера-Крис-чена: клинические аспекты. Современная ревматология; 2016;10(1):15—20.
Weber-Christian disease (idiopathicpanniculitis): Clinical aspects Egorova O.N., Belov B.S., Glukhova S.I., Radenska-Lopovok S.G., Karpova Yu.A.
V.A. Nasonova Research Institute of Rheumatology, Moscow, Russia 34A, Kashirskoe Shosse, Moscow 115522
Weber-Christian disease (WCD), or idiopathic panniculitis, refers to rare diseases from a group of systemic connective tissue diseases. To verify the diagnosis of WCD is a difficult task, for there are no precise diagnostic tests for this disease.
Objective: to study the clinical features and additional investigation data of WCD as one of the variants of lobular panniculitis (LP). Subjects and methods. Nineteen patients (2 men and 17 women) aged 32 to 71 years with WCD were examined. The average disease duration was 65.1+11.3 months.
Results. The medical history data of 12 patients could identify three suspected factors of disease development: surgical intervention (n = 6); supercooling (n=4), and acute respiratory viral infection (n=2). In 10 (53%) patients aged 47—71 years, the Quetelet index was as high as 31.8+7.2 cm/kg, which allowed grade 2 obesity to be diagnosed. According to its clinical manifestations, there were 3 WCD forms: nodular (n=10), plaque (n=6), and infiltrative (n=3). The saucer symptom was present in 74%, including in all cases of the chronic course (p=0.02). The number of affected areas significantly differed in the nodular and plaque forms (p=0.01). ROC analysis showed that the optimal values of sensitivity (80%) and specificity (83%) on visual analog scale (VAS) in patients with these forms corresponded to a separation point of 60 mm, with the prognostic value of a positive result being 0.89 (CI 0.71—1.1; p=0.011). The infiltrative form showed a typical clinical picture (VAS, 83.1+12.5 mm) in 3 patients, one of them was found to have mesenteric panniculitis. The level of C-reactive protein was shown to be correlated with the form of the disease; the former being maximal in infiltrative WCD. The pathomorphological examination of skin and subcutaneous fat biopsy specimens from the nodule of all the patients detected diffuse leukolymphocytic infiltration, single multinucleated cells, necrotic foci, and lipocyte proliferation.
Conclusion. WCD is a clinical variant of LP, which requires an extended diagnostic search.
Keywords: Weber-Christian disease; idiopathic panniculitis; forms; course. Contact: Olga Nikolaevna Egorova; onegorova@yandex.ru
Идиопатический панникулит Вебера—Крисчена (ИПВК, син.: болезнь Вебера—Крисчена, спонтанный панникулит, идиопатический лобулярный панникулит — ЛПн — и др.) — редкое и малоизученное заболевание, которое характеризуется рецидивирующими некротическими изменениями подкожной жировой клетчатки (ПЖК), а также поражением внутренних органов. Согласно МКБ-10, ИПВК относится к системным поражениям соединительной ткани (М 35.6).
Несмотря на длительный период изучения, в настоящее время нет единой концепции этиологии и патогенеза этой болезни. Предполагают иммунопатологическую природу заболевания, провоцирующими факторами которого могут быть травма, нарушения жирового обмена и эндокринной системы, поражение печени и поджелудочной железы, влияние препаратов брома, йода [1—4].
Верификация диагноза ИПВК является трудной задачей, так как пока не разработаны четкие диагностические тесты для определения этого заболевания.
Отсутствует и общепринятая классификация ИПВК. Предложено выделять три его клинические формы: узловатую, бляшечную и инфильтративную [5].
Часто ИПВК сопровождается лихорадкой (до 41 С°), слабостью, тошнотой, рвотой, снижением аппетита, поли-артралгиями, артритом, миалгиями, поражением орбит и вовлечением в воспалительный процесс брыжейки [1, 3—5].
Диагноз устанавливают на основании характерной клинической симптоматики и подтверждают при патоморфо-логическом исследовании биоптата кожи и ПЖК из области узла, при котором выявляют ЛПн [1, 3, 5—16].
В имеющихся публикациях описаны клинические случаи ИПВК, что не позволяет полностью оценить клинико-лабо-раторные особенности отдельных его форм [10, 12, 14—16].
Целью настоящего исследования явилось сопоставление особенностей клинической картины и данных лабора-торно-инструментальных исследований ИПВК как одного из вариантов ЛПн.
В исследование не включали больных с туберкулезной инфекцией, гематологическими и онкологическими заболеваниями, беременностью и лактацией.
Обследование проводили по разработанному нами диагностическому алгоритму [17], который включал:
1. Сбор анамнеза с акцентом на период года, когда возникло заболевание, сведения о наличии хронических заболеваний, аллергический статус и др.
2. а — клиническое обследование по органам и системам
б — характеристику поражения кожи, с этой целью оценивали количество, размер пораженных участков, распространенность и окраску уплотнений, а также интенсивность пальпаторной боли, которую определяли по визуальной аналоговой шкале (ВАШ) при надавливании на центр узла до побеления ногтевой фаланги исследователя;
в — определение индекса массы тела с помощью индекса Кетле (ИК). Рост, см
ИК 18,5—24,9 см/кг свидетельствует об оптимальной массе тела, 25—30 см/кг — об избыточной массе тела, 30—35 см/кг — об
Характеристика больных ИПВК (n=19)
Пол (мужчины/женщины) 2/17
Возраст, годы 40,2±7,6
Длительность заболевания, мес 65,1+11,3
узловатая 10 (53)
инфильтративная 3 (16)
верхние конечности 15 (79)
нижние конечности 13 (68)
смешанная 16 (84,2)
узловатая форма 5- -10(67)
бляшечная форма 3- 5 (83)
инфильтративная форма 3- -7 (100)
ВАШ боли в области уплотнения, мм:
узловатая форма 45,2+26,7
бляшечная форма 69,4+20,3
инфильтративная форма 83,1+12,5
узловатая форма 19,7+18,3
бляшечная форма 29,1+21,3
инфильтративная форма 33,2+24,7
узловатая форма 5,0+13,1
бляшечная форма 14,8+6,0
инфильтративная форма 72,3+25,4
Примечание. Средние значения представлены как М+S, остальные показатели — как n (%).
СОВРЕМЕННАЯ РЕВМАТОЛОГИЯ № 1 ' 1 6 ОРИГИНАЛЬНЫЕ ИССЛЕДОВАНИЯ
ожирении I степени, 33—40 см/кг — об ожирении II степени и >40 см/кг — об ожирении III степени.
3. Лабораторно-инструментальное исследование, которое включало определение сывороточной концентрации ai-антитрипсина, амилазы, липазы, трипсина, ферритина, креатинфосфокиназы, СРБ, АНФ-Нер2, йвДНК, ANCA, Scl-70, ревматоидного фактора, а также компьютерную томографию (КТ) органов грудной клетки.
4. Биоптаты кожи и ПЖК брали из очагов наибольшего поражения с последующим патоморфологическим исследованием.
Статистическую обработку результатов проводили с использованием пакета статистического анализа данных Statistica 10 для Windows (StatSoft Inc., USA). Различия считали статистически значимыми при уровне ошибки p Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Распространенность узлов, их окраска в зависимости от продолжительности и формы заболевания значимых разли-
СОВPEМЕННАЯ РЕВМАТОЛОГИЯ № 1 ' 1 6 ОРИГИНАЛЬНЫЕ ИССЛЕДОВАНИЯ
Рис. 4. Количество узлов и уровень СРБ в зависимости от формы ИПВК
чий не имели. Некоторое различие отмечено в локализации узлов. При длительном течении заболевания узлы чаще локализовались на бедрах (79%) и туловище (71%) по сравнению с пациентами, у которых длительность заболевания составила 9,3+1,8 мес (20% соответственно) и узлы локализовались на верхних конечностях и голенях (р=0,02).
Имелось достоверное (р=0,01) различие в количестве пораженных участков: при узловатой форме (67% случаев) число пораженных участков кожи варьировало от 5 до 10 (Ме 8,5), тогда как при бляшечной форме у 83% больных наблюдалось Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Нами впервые при ИПВК проведена оценка по ВАШ боли, которая выявила повышение этого показателя от узловатой к инфильтративной форме (см. таблицу). Кроме того, в нашем исследовании, по данным ЯОС-анализа, показатель ВАШ боли, равный 60 мм, имел высокую чувствительность (80%). При этом ППР составлял 0,89 (р=0,011), что указывает на высокую клиническую информативность этого показателя.
Многие авторы отмечают у больных ИПВК лихорадочную реакцию, полиартралгии, миалгии и вовлечение в патологический процесс других органов [1, 3—5, 7, 11, 14—16]. Аналогичные результаты получены и в нашем исследовании, причем в 100% случаев лихорадка 38,6+0,6 °С зафиксирована при инфильтративной форме.
Общность клинической и лабораторной симптоматики панникулита и отсутствие специфических для ИПВК тестов часто служат причиной как гипо-, так и гипердиагностики заболевания в клинической практике, что требует морфологического подтверждения диагноза [1, 2, 5, 10, 14, 17]. В представленном исследовании у всех больных диагноз подтвержден гистологическим исследованием биопсийного материала кожи и ПЖК из узла.
Таким образом, нами представлены основные формы ИПВК, наблюдающиеся в современной ревматологической практике. Необходимы дальнейшие исследования в данном направлении, которые позволят детально охарактеризовать клинико-лабораторные особенности заболевания, разработать диагностические схемы и подходы к его дифференциальной терапии.
1. ИПВК — один из вариантов ЛПн, что подтверждено гистоморфологическим исследованием кожи и ПЖК, выполненным из очагов наибольшего поражения.
2. Предполагаемыми факторами, способствующими развитию ИПВК, являются женский пол, средний возраст, переохлаждение и хирургическое вмешательство.
3. Диагностическими признаками ИПВК являются:
— наличие болезненных подкожных узлов на туловище и конечностях;
— показатель по ВАШ боли от 40 до 100 мм при надавливании на центр узла;
— обратная зависимость между числом узлов и активностью заболевания;
— повышение температуры тела;
— тенденция к рецидивам заболевания;
— повышение уровня СРБ.
4. Успешная диагностика ИПВК зависит от тщательно собранного анамнеза, адекватной оценки клинических и лабораторно-инструментальных показателей.
1. Diaz Cascajo C, Borghi S, Weyers W. Panniculitis: definition of terms and diagnostic strategy. Am J Dermatopathol. 2000 Dec;22(6):530-49.
2. Requena L, Yus ES. Panniculitis. Part I. Mostly septal panniculitis. J Am Acad Dermatol. 2001 Aug;45(2):163-83.
3. Requena L, Sanchez Yus E. Panniculitis. Part II. Mostly lobular panniculitis. J Am Acad Dermatol. 2001 Sep;45(3):325-61.
4. Ter Poorten MC,Thiers BH.Panniculitis. Dermatol. Clin.,2002;20(3):421-33.
5. Вербенко ЕВ. Клиника, дифференциальная диагностика и лечение спонтанно-
го панникулита. Методические рекомендации. Москва; 1975. С. 18-36. [Verbenko EV. Klinika, differentsial'naya diagnostika i leche-nie spontannogo pannikulita. Metodicheskie rekomendatsii [Clinic, differential diagnosis and treatment of spontaneous panniculitis. Guidelines]. Moscow; 1975.]
6. Wang Y, Zhao J, Ji LL, et al. WeberChristian disease present with lung nodules dramatically improved with corticosteroid therapy: one case report and literature review. Int J Rheum Dis. 2015 Jul 29. doi: 10.1111/1756-185X.12620. [Epub ahead of print].
7. Cizmeci O, Kuvat SV, Ceran F. Fat-removal orbital decompressing for severe bilateral proptosis due to Weber-Christian disease. J Craniofac Surg. 2015 May;26(3):984-5. doi: 10.1097/SCS.0000000000001513.
8. Miranda-Bautista J, Fernandez-Simon A, Perez-Sanchez I, Menchen L. WeberChristian disease with ileocolonic involvement successfully treated with infliximab. World J Gastroenterol. 2015 May 7;21(17):5417-20. doi: 10.3748/wjg.v21.i17.5417.
9. Moulonguet I, Braun-Arduz P, Plantier F, et al. Lipoatrophic panniculitis in adults: treatment with hydroxychloroquine Ann Dermatol Venereol. 2011 0ct;138(10):681-5.
doi: 10.1016/j.annder.2011.05.017. Epub 2011 Jun 25.
10. Taverna JA, Radfar A, Pentland A, et al. Case reports: nodular vasculitis responsive to mycophenolate mofetil. J Drugs Dermatol. 2006 Nov-Dec;5(10):992-3.
11. Kirch W, Dü hrsen U, Ohnhaus EE. Therapy of Weber-Christian disease. Dtsch Med Wochenschr. 1985 Nov 15;110(46): 1780-2.
12. Kirch W, Duhrsen U, Hoensch H, et al. Cyclophosphamide-induced remission in Weber-Christian panniculitis. Rheumatol Int. 1985;5(5):239-40.
13. Hotta T, Wakamatsu Y, Matsumura N, et al. Azathioprine-induced remission in WeberChristian disease. South Med J. 1981 Feb;74(2):234-7.
14. Pongratz G, Ehrenstein B, Hartung W, et al. A patient with Pfeifer-Weber-Christian disease-successful therapy with cyclosporin A: case report. BMC Musculoskelet Disord. 2010 Jan 27;11:18. doi: 10.1186/1471-2474-11-18.
15. Казакевич ЕВ, Попов ВВ,
Липский ВЛ, Шлаганова АА. Случай синдрома Пфейфера-Вебера-Крисчена. Клиническая Медицина. 1999;(10):54-5. [Kazakevich EV, Popov VV, Lipskii VL, Shlaganova AA. The case of Pfeifer-WeberChristian disease. Kinicheskaya Meditsina. 1999;(10):54-5. (In Russ.)].
16. Мешков ВВ, Васютин ЮА, Вакулин ГВ. Наблюдение панникулита Пфейфера-Вебера-Крисчена, симулировавшего сепсис. КлМчна жрурпя. 2011;(5): 67-8. [Meshkov VV, Vasyutin YuA, Vakulin GV. Observation of panniculitis of Pfeifer-WeberChristian, simulating sepsis. Klinichna khirurgiya. 2011;(5):67-8. (In Russ.)].
17. Егорова ОН, Белов БС, Раденска-Ло-повок СГ и др. К проблеме дифференциальной диагностики панникулитов. Врач. 2014;(11):14-9. [Egorova ON, Belov BS, Radenska-Lopovok SG, et al. The problem of differential diagnosis of panniculitis. Vrach. 2014;(11):14-9. (In Russ.)].
Исследование не имело спонсорской поддержки. Авторы несут полную ответственность за предоставление окончательной версии рукописи в печать. Все авторы принимали участие в разработке концепции статьи и написании рукописи. Окончательная версия рукописи была одобрена всеми авторами.
Описание
Панникулит Вебера-Крисчена, также называется болезнь Вебера-Крисчена либо спонтанный панникулит – это заболевание относится к числу узловатых дерматозов, при развитии которого первичным элементом будет такое кожное новообразование как узел.

При наличии спонтанного панникулита, есть вероятность развития узлов непосредственно в подкожной жировой клетчатке на разной глубине. Локализация таких узлов может располагаться практически на любом участке кожи.
Такие узлы отличаются множественным характером, довольно редко встречаются единичные узлы. Ученые смогли точно определить, что в основе патологических изменений, протекающих в организме при развитии данного кожного заболевания, лежат определенные нарушения, проявляющиеся в окислительных процессах жировой ткани.
Такие отклонения происходят в результате того, что в тканях скапливается слишком большое количество продуктов окисления, являющихся очень токсичными, и это в результате приводит к определенным нарушениям в обменных процессах, протекающих непосредственно внутри жировых клеток, что может привести к их последующей гибели.
Панникулит Вебера-Крисчена относится к числу системных заболеваний, которые могут поражать не только жировую ткань кожи, но также и определенные внутренние органы.
На сегодняшний день определяется ровно три клинические разновидности данного заболевания, к числу которых относится:
- инфильтративный;
- бляшечный;
- узловатый.
Также развитие заболевания может происходить в хронической, подострой, а также острой форме.
Спонтанная либо первичная форма данного заболевания может развиваться случайно, без воздействия каких-либо дополнительных факторов. А развитие вторичного панникулита может произойти в результате воздействия разнообразных факторов и причин:
- иммунологическийпанникулит развивается на фоне наличия системных васкулитов. Может возникать у маленьких детей, являясь следствием течения узловатой эритемы;
- ферментативныйпанникулит напрямую связан с воздействием панкреатических ферментов. При наличии такого заболевания, как панкреатит, происходит значительное повышение их уровня;
- люпус-панникулит либо волчаночныйпанникулит может развиваться при наличии острой системной красной волчанки, при этом симптомы самого панникулита могут сочетаться с признаками, характерными дисоидной волчанке;
- искусственныйпанникулит может развиваться в результате продолжительного использования каких-либо медикаментозных препаратов;
- стероидный панникулит может развиться у маленьких детей примерно через неделю после завершения лечения кортикостероидами. Данный вид панникулита не требует никакого лечения, так как вскоре исчезает самостоятельно;
- холодовойпанникулит может возникнуть в качестве реакции организма на сильный холод. Чаще всего его проявление происходит в виде достаточно плотных узелков розоватого цвета, которые могут пройти через несколько недель;
- пролиферативно-клеточныйпанникулит возникает в виде последствия таких заболеваний, как лимфомия, лейкемия, гистиоцистоз и другие;
- наследственнийпанникулит напрямую связан с дефицитом α1-антитрипсина (вещество, которое подавляет активность других вредных веществ);
- кристаллическийпаникулит может развиваться в результате сильной почечной недостаточности, а также при подагре, может происходить возникновение кристаллов после того, как вводились пентазоцин и менеридин (специальные лекарственные препараты).
Симптомы
Главныеи основные проявления такого заболевания, как спонтанный пнникулит – это появление узловатых образований, которые могут располагаться на различной глубине подкожно-жировой клетчатки.
Наиболее часто подобные узловатые образования проявляются на конечностях, при этом значительно реже в области груди, живота либо лица. Как только произойдет полное разрушение узелков, на их месте останутся сравнительно небольшие очаги атрофии жировой ткани, которые выглядят как круглые участки западения кожного покрова.
При узловатом панникулите начинают появляться единичные узелковые образования, диаметр которых может достигать пяти сантиметров. Наиболее часто, в области над узелковыми образованиями, кожа приобретает ярко-розовый оттенок.

При наличии бляшечного панникулита начинают образовываться скопления узелков, способных к срастанию, в результате чего образовываются крупные участки поражения. Над ними оттенок кожи может колебаться от розового и вплоть до бордово-синюшного оттенка.

При развитии инфильтративного панникулита, происходит расплавление узлов, при этом узлы и бляшки имеют характерный бордовый либо ярко-красный цвет. В том случае, если проведется вскрытие узлов, из них будет выделяться не гнойное содержимое, а маслянистая масса желтоватого оттенка. Затем на месте вскрытия появится изъязвление, которое на протяжении долгого времени еще не будет заживать.
Значительно реже встречается смешанный тип панникулита, который является переходной формой между различными видами панникулита.
При спонтанном панникулите, в редких случаях, наблюдается изменение, происходящее в жировой клетчатке, которое не будет сопровождаться общим ухудшением самочувствия больного. Но в то же время, у пациента может образоваться довольно сильная головная боль, общая слабость, чувство тошноты, повышается температура тела, появляется неприятное ощущение боли в мышцах, а также еще ряд симптомов, которые могут проявляться при кори, ОРВИ, гриппе.
Диагностика
Диагностировать такое заболевание, как спонтанный панникулит Вебера-Крисчена будет довольно тяжело, так как врач должен будет провести дифференцирование данного заболевания от других форм панникулитов, к числу которых относится холодовой, реактивный, постстероидный, а также другие виды.
Вызвать определенные затруднения во время диагностики может и наличие сходной симптоматики заболевания, и конечно, наличие общей локализации, происходящей в подкожно жировой клетчатке. В результате этого, довольно часто инфильтративную разновидность болезни, могут ошибочно диагностировать как флегмону либо абсцесс (это опасное гнойное воспаление, протекающее в подкожной клетчатке).

В том случае, если есть сомнение в правильности диагноза, врач должен назначить проведение гистологического исследования, при котором проводится тщательное изучение физиологического состояния внутриклеточных структур.
Специалисты считают, что наиболее тяжело диагностировать именно реактивный и спонтанный панникулит. Чаще всего развитие реактивного панникулита проходит с образованием разнообразных дерматоз, следовательно, при диагностировании, в обязательном порядке, врач должен учитывать наличие основного заболевание. В этом случае, получение сходных результатов гистологического исследования будет иметь только второстепенное значение.
Профилактика
В связи с тем, что на сегодняшний день, ученые так и не смогли точно определить причины, провоцирующие развитие такого заболевания, как болезнь Вебера-Крисчена, не существует проверенных методов его профилактики.
Специалисты считают, что от этого заболевания, чаще всего страдают именно молодые женщины, которые имеют проблему лишнего веса. В этом случае рекомендуется привести свой вес в норму, и при появлении первых неприятных симптомов заболевания либо обнаружения на теле очагов инфекции, срочно обратиться за помощью к опытным специалистам, которые назначат проведение лечебных мероприятий.
В качестве профилактических мероприятий, врачи рекомендуют, как можно чаще применять отвары, а также настои, приготовленные из противовоспалительных растительных средств.
Лечение
Не дает желаемого результата лечение данного неприятного кожного заболевания с помощью оперативного вмешательства. Это возможно потому, что происходит появление подобных новообразований на других частях тела, также наблюдается довольно длительное и болезненное заживление оставшихся рубцов.

Добиться желаемого лечебного результата можно будет только в том случае, если врач будет проводить комплексное лечение данного кожного заболевания. При этом довольно широко применяются не только антибиотики, но также и иммунодепрессанты, ненаркотические анальгетики, оказывающие широкий спектр действий, и конечно, витаминные комплексы, назначающиеся к приему в довольно больших дозировках.
На образовавшиеся узлы, на протяжении нескольких недель, необходимо накладывать специальные повязки с линиментом дибунола пяти процентов либо ихтиолом. В наиболее тяжелых случаях течения заболевания, врач может назначить внутриочаговое введение специальных кортикостероидных гормонов.

Если лечение не дает желаемого результата, при этом только ухудшается течение заболевания, может быть назначено переливание крови. Если происходит обратное течение данного заболевания, непосредственно на местах рассасывания узлов, могут остаться участки с западение кожи либо атрофией.
Может произойтии осложнение течение заболевания, что может в результате привести к летальному исходу. Главной причиной смерти больного является воспаление почек (гломерулонефрит), цирроз печени, а также другие опасные заболевания, которые могут стать результатом произошедших серьезных нарушений в биохимическом балансе организма больного. Само заболевание крайне редко становится причиной смерти больного.
Читайте также:


