Как узнать есть ли трещина в кости пальца
Трещина в руке или ноге не редкость. Люди часто получают травмы конечностей, однако, в отличие от перелома, при трещине ткани повреждаются неокончательно, и выздоровление происходит гораздо быстрее.

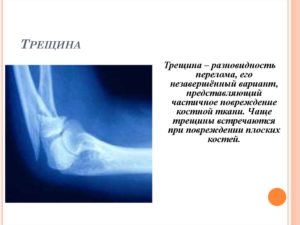
Существует несколько разновидностей костных трещин. В зависимости от их количества, выделяют множественные и одиночные. Множественными считаются трещины, когда присутствует более 3 линий разлома.
Исходя из глубины повреждения, трещину классифицируют как поверхностную или сквозную. В первом случае затрагивается только верхний слой кости (надкостница). Если поражена вся поверхность, то трещина в кости считается сквозной. Для заживления последней требуется больше времени, но прогноз заживления благоприятный.
По их расположению по отношению к оси повреждения выделяют продольные, косые, поперечные и спиральные. Врач оценивает направление и сложность травмы костной ткани с помощью визуального осмотра и рентгеновского снимка.
Причины
Причина возникновения трещины одна — воздействие на нее силы, превосходящей степень ее прочности. Произойти это может при разных обстоятельствах, таких как падение, сильный удар, дорожно-транспортное происшествие, несчастный случай на производстве и др. Трещина в кости считается разновидностью перелома, поэтому причины их возникновения схожи.
Значение имеет общее состояние здоровья пострадавшего. Если у пациента снижена плотность костной ткани в силу остеопороза, присутствуют лишний вес, заболевания щитовидной железы, снижено количество кальция в организме, то риск получить повреждение повышается.
Признаки и симптомы
Еще одним симптомом повреждения является опухание и покраснение ушибленного места, причем эти признаки могут появиться сразу после удара, а могут и на вторые сутки после травмирования. Развивается гематома, прикосновение к которой вызывает резкую боль. В дальнейшем она увеличивается в размере и в случае отсутствия врачебного вмешательства может перерасти в гангрену.
Симптомы трещины схожи с признаками скрытого перелома или ушиба. Поэтому при получении травмы необходимо незамедлительно обратиться к врачу для постановки диагноза и назначения лечения.
Первая помощь

Если произошла травма, пострадавшего необходимо в максимально короткий срок доставить в медицинское учреждение. Перед этим поврежденную часть тела нужно обездвижить, чтобы она сохраняла состояние покоя. Для этой цели подойдут имеющиеся подручные материалы для изготовления шины. Если есть возможность, на ушибленный участок накладывают ледяной компресс.
В случае травмирования костей стопы на поврежденную ногу нельзя опираться. Стопу фиксируют. Пациент не может самостоятельно понять, что трещина, а не перелом. Это возможно только после проведения рентгенодиагностики в медицинском учреждении.
Как определить трещину в кости
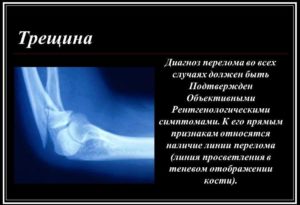
После того как пациент доставлен в больницу, врач проводит первичный визуальный осмотр и пальпацию поврежденного места. Чтобы определить, образовалась трещина или перелом, проводят рентгеновское исследование. На снимке видна сама трещина кости, ее размеры и иные повреждения, образовавшиеся из-за травмы.
Если после проведения рентгена у врача остаются сомнения по поводу глубины повреждения, то пациента направляют на магнитно-резонансную томографию.
После постановки точного диагноза врач назначает лечение и дает рекомендации по поводу того, что можно и что делать при трещине нельзя.
Лечение
Лечение повреждения кости зависит от тяжести состояния, степени сложности травмы, наличия или отсутствия образовавшихся осколков, от специфики части тела, подвергшейся удару.
После получения трещины в кости на ноге и проведения первичных мер по обездвижению конечности пациент направляется к врачу-травматологу. Врач проводит диагностику и накладывает на ногу гипсовые лонгеты, чтобы зафиксировать пострадавшую кость. Срок лечения и реабилитации определяется в каждом отдельном случае с учетом тяжести травмы и состояния здоровья пациента, а также его возраста.
После наложения гипса пациенту рекомендован абсолютный покой, постельный режим, исключаются любые физические нагрузки, при нахождении в лежачем положении нельзя класть здоровую ногу на больную.
Трещина в кости на руке выражена теми же симптомами, что и травма других конечностей. Пациент ощущает острую боль, усиливающуюся при касании. Образуется отек и гематома.
Поврежденную руку фиксируют с помощью шины, прикладывают лед, делают рентген.
Затем накладываются эластичные бинты или гипс. Пациенту рекомендован покой и пребывание в постели. Могут быть назначены нестероидные противовоспалительные препараты.

Повреждение пальцев рук и ног возникает по причине ударов средней тяжести и ушибов. В данном случае кость не повреждена полностью, но ее целостность нарушена. Самостоятельно отличить трещину в пальце от ушиба невозможно, так как симптомы схожи. Появляется боль, отек, нарушаются двигательные функции пальца.
Часто на ноге или руке травмируется мизинец, так как в этом пальце наиболее хрупкая и маленькая кость. Однако мизинец лечится столько же, сколько и любая другая травмированная часть тела. Общий срок реабилитации составляет 2-3 месяца.
Повреждение кости пальца может быть вызвано внутренними причинами, к которым относится критическое снижение иммунитета, сахарный диабет, гормональные сбои, избыточный вес.

Все кости человека делятся на подвижные и неподвижные. Голеностопный сустав совмещает в себе оба этих вида сочленений, которые отвечают за сохранение стабильности в ступне. Чаще всего травмам подвержены малоподвижные сочленения. Это происходит в силу повышенной физической нагрузки на нижние конечности.
Трещина голени часто наблюдается у людей, активно занимающихся спортом, балетом или цирковыми трюками. Также травме подвержены женщины, носящие обувь на высоком каблуке.
В некоторых случаях для полной фиксации прибегают к оперативному вмешательству. Операция будет произведена, если были повреждены сухожилия, нервы и сосуды.
Реабилитация
После проведения лечения начинается процесс реабилитации. Его длительность зависит от сложности повреждения, места возникновения, возраста и состояния здоровья пациента и соблюдения им рекомендаций по питанию. В обязательном порядке назначаются физиопроцедуры. К ним относится электрофорез, УВЧ, кварц. Физиотерапию начинают на второй-третий день после получения травмы.
Для восстановления подвижности конечности пациента направляют на курс лечебной физкультуры. Посещать ее можно уже после снятия гипса.
Чтобы срастание кости происходило быстрее, важно придерживаться правильного питания. Диета должна содержать большое количество продуктов, улучшающих формирование хрящевой ткани. К ним относится холодец, желе, жирная рыба. Также нужно употреблять продукты, богатые кальцием. Это орехи, яйца, молочные продукты. Дополнительно назначаются витаминные и минеральные комплексы.
Возможные осложнения
Трещина в костной ткани является своего рода неполным переломом. И если пациенту вовремя не была оказана медицинская помощь или неверно установлен диагноз, то высок риск перехода травмы в перелом. Если был поврежден палец и срастание произошло неверно, то не исключена в дальнейшем потеря двигательных функций. Но если быстро была оказана врачебная помощь, то прогноз выздоровления благоприятный и осложнений не возникает.
Трещина в кости определяется как частичное нарушение целостности кости с повреждением внешних и внутренних структур. Такая травма легче поддается лечению и восстановлению, чем полный перелом. Трудности вызывает сам диагностический процесс, ведь симптоматика при подобных повреждениях бывает размытой, нечеткой. Подробнее об этом и многом другом, касающемся трещины кости, далее в статье.
p, blockquote 1,0,0,0,0 -->

p, blockquote 2,0,0,0,0 -->
Причины
Возможные причины неполных переломов кости схожи с полноценными травмами. Однако, есть некоторые отличия. Например, трещина в кости может стать результатом изменений в питании, повышении массы тела, появлении хронических заболеваний. В этом случае чуть повышенная активность человека может стать причиной трещины.
p, blockquote 3,0,0,0,0 -->
Самые распространенные первоисточники травмы:
p, blockquote 4,0,0,0,0 -->
- Механическое воздействие на конечность, интенсивности которого не хватило для полного повреждения.
- Ношение обуви, которая повышает риск травмирования. Это касается не только высоких каблуков, но и обуви, не соответствующей размеру, с неудобной фиксацией стопы и многого другого.
- Высокая подвижность в суставах может стать причиной внутрисуставной трещины. В целях избегания проблемы рекомендуется осторожно совершать движения.
Косвенные факторы, способные увеличить риск возникновения повреждений:
p, blockquote 5,0,0,0,0 -->
- Гормональный дисбаланс, нарушения работы щитовидной железы (гипотиреоз).
- Низкая концентрация кальция в организме.
Признаки и симптомы
Симптомы трещины кости можно спутать с проявлениями полного повреждения, но выявленные симптоматические признаки дадут причин обратиться к врачу за квалифицированной помощью. Итак, трещина кости и ее симптомы, которые станут заметны почти сразу после травмирования:
p, blockquote 6,0,0,0,0 -->
- Интенсивные болезненные ощущения в поврежденной конечности, которые усиливаются при пальпации, движении. В состоянии покоя боль постепенно стихает, но остается чувство инородного тела, покалывания, ноющей боли или онемение.
- Развитие отека при подобных повреждениях может проявиться быстрее, чем болезненность. Поврежденная область заливается жидкостью и увеличивается моментально.
- Гематомы проявляются в большинстве случаев травм. В момент ее получения, повреждаются мелкие и крупные сосуды. Чем больше их повреждено, тем больше будет синяк.
- Еще одним признаком трещины кости является нарушение нервной иннервации конечности, то есть возможна утрата сознательного контроля над ее движениями. То есть, при желании пошевелить рукой или ногой, действие не удается.
Если распознали один или более симптомов, необходимо срочно обратиться в травмпункт.
p, blockquote 7,0,0,0,0 -->

p, blockquote 8,0,1,0,0 -->
Первая помощь
После определения признаков трещины кости, необходимо предпринять меры по уменьшению страданий больного и устранению возможных негативных последствий до оказания квалифицированной помощи:
p, blockquote 9,0,0,0,0 -->
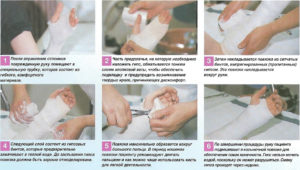
Прежде всего, необходимо обездвижить конечность. Для этого можно наложить временную фиксирующую повязку (косынка для руки) или шину (плотная свернутая ткань, палка или другое).
p, blockquote 10,0,0,0,0 -->
Можно дать обезболивающий препарат, если боль интенсивная. Для этого подойдут любые имеющиеся под рукой препараты, которые не дают аллергической реакции у пострадавшего.
p, blockquote 11,0,0,0,0 -->
Чтобы устранить отечность, которая мешает первичной врачебной диагностике, к месту поражения стоит приложить холод (пакет со льдом, замороженное мясо или овощи, что угодно из морозилки). Стоит знать, что наложение холода происходит исключительно через тканевый барьер. Прямое воздействие льда может вызвать обморожение мягких тканей.
p, blockquote 12,0,0,0,0 -->
Внимание! Обязательна медицинская помощь. Только грамотная диагностика и правильно подобранное лечение способны исключить возможность проявления последствий травмы.
Особенности травмы у детей
p, blockquote 14,0,0,0,0 -->
Как определить трещину в кости у ребенка до обращения за медицинской помощью? Не всегда малыш может сам описать испытываемые болезненные ощущения, поэтому родителям необходимо обратить внимание на следующие признаки:
p, blockquote 15,0,0,0,0 -->
- Боль возникает при нагрузке на травмированную конечность.
- Синяк в сочетании с болезненностью говорит о травме.
- Поврежденный участок отекает.
- При сохранении неподвижности, ребенка беспокоит нога или руки, он тревожно себя ведет.
Лечение
Тактика лечения назначается врачом в зависимости от нескольких признаков:
p, blockquote 16,1,0,0,0 -->
- Тяжесть травмы;
- Область повреждения.
- Субъективные ощущения пострадавшего.

p, blockquote 17,0,0,0,0 -->
Чтобы понять специфику повреждения, специалист проводят полную диагностику:
p, blockquote 18,0,0,0,0 -->
- Рентгенография (при необходимости дополнительные методы визуализации – КТ (компьютерная томография), МРТ (магнитно – резонансная томография). Делают снимки в нескольких проекциях.
- Общие анализы крови и мочи. Проводятся для оценки общего состояния пострадавшего и оценке приблизительного времени на лечение и реабилитацию.
Лечение осуществляется по сопутствующим симптомам (боль, повышенная температуры и т.д.). Для этого применяют соответствующие медицинские препараты. Важным пунктом является иммобилизация ноги. Для этого накладывают гипс, который необходимо носить в течение 3 и более недель (зависит от скорости регенерации). Для оценки восстановления проводят рентгенографические снимки в динамике терапии. Обязательно соблюдение специальной диеты – употребление в пищу продуктов, богатых кальцием, витамином Д и полиненасыщенными жирными кислотами. Кальций укрепляет костную ткань, витамин Д увеличивает процент усваиваемого кальция, а жирные кислоты комплексно влияют на обмен веществ, ускоряя его и стимулируя регенерацию.
p, blockquote 19,0,0,0,0 -->

p, blockquote 20,0,0,0,0 -->
Диагностические мероприятия абсолютно схожи с повреждениями ноги. Врач проводит осмотр, пальпирует поврежденную область, чтобы исключить движение осколков в мягких тканях. В случае повреждения плечевой кости используется фиксация с помощью гипса. Когда наложили гипсовую повязку, пациент питается по составленной диете и употребляет пищевые витаминные добавки в соответствии с рекомендациями специалиста.
p, blockquote 21,0,0,0,0 -->
Для травм лучевой и локтевой кости применяются специальные ортезы. Ношение такой фиксирующей повязки позволяет создать максимально удобные условия для выздоровления и реабилитации. Если травма несущественная, используют эластичный бинт для фиксации. На лечение врачи отводят приблизительно 4-6 недель. Полное восстановление функции руки и мышечной функциональности занимает не менее 4 месяцев.
p, blockquote 22,0,0,0,0 -->
Алгоритм врачебных действий при повреждении костей пальцев схож с предыдущими травмами. Однако есть несколько отличительных особенностей. Например, трещина кости пальца нередко сопровождается открытыми травмами мягких тканей. Этот сопутствующий факт добавляет дополнительную стратегию лечения – использования антисептических препаратов для устранения инфицирования раны. Если повреждено большое количество сосудов и открылось сильное кровотечение, стоит наложить жгут.
p, blockquote 23,0,0,0,0 -->
Внимание! Нельзя накладывать жгут на длительное время. Время фиксации не должно длиться более 1,5 – 2 часов. После истечения этого срока ткани начинают отмирать.

p, blockquote 25,0,0,0,0 -->
Повреждения кости голеностопа нередко сопровождаются сложным течением и серьезными последствиями. Отек и кровоизлияние в область травмы провоцируют изменения в функциональности ноги. Поэтому врачи путем пункции извлекают лишнюю жидкость и кровь из проблемной области. В случае несоблюдения этого пункта, суставы находятся в благоприятной среде для размножения патогенной флоры. Происходит заражение и последующие изменения в структуре сустава, даже после терапии.
p, blockquote 26,0,0,0,0 -->
Такие травмы очень болезненны, поэтому специалисты назначают анестезирующие препараты. В рекомендации включают внутримышечные инъекции, так как при данном способе введения действия начинается быстрее и страдания пациента переносятся легче. Когда треснула кость голеностопа, необходимо как можно скорее обратиться за помощью доктора. Если травма серьезная и были нанесены сопутствующие повреждения, может понадобиться хирургическое лечение:
p, blockquote 27,0,0,0,0 -->
- Если повредились связи, проводится их ремоделирование. То есть, дополняют полноценную анатомическую форму. Это называют тендопластикой.
- Хирургические фиксируют правильное анатомическое положение стопы при помощи болта или металлических спиц.
Длительность лечения варьируется от 1 до 2 месяцев.
p, blockquote 28,0,0,0,0 -->
Реабилитация
Лечение не является последней ступенью в полному восстановлению. За время иммобилизации мышечные структуры утратили способность полноценно функционировать. Для этого используется масса способов:
p, blockquote 29,0,0,0,0 -->
Массаж способствует улучшению кровообращения поврежденном участке, является профилактическим средством против мышечной атрофии. Его назначает врач уже спустя 7-10 дней после наложения гипса. Техники выполнения массажа – поглаживание, потом легкие вибрации, пощипывания, постукивания и в конце снова поглаживания. Важным моментом является то, что массажируются участки выше и ниже травмы. Сам проблемный участок нельзя трогать.
p, blockquote 30,0,0,0,0 -->
Физиотерапия. Основными задачами физиотерапии являются: ускорение кровообращение, стимулирование заживления, восстановление мышечной функциональности и снижение неприятных ощущений. Переменные микротоки стимулируют мышечную активность, ускоряют проводимость нервных импульсов по проходящим нервным окончаниям. Магнитотерапия стимулирует обмен веществ, ускоряет заживление и уменьшает болезненные ощущения. УВЧ – терапия устраняет отечность, имеет действие обезболивающего. Ультразвук применим при повреждениях суставов. Он стимулирует выработку суставной жидкости и налаживанию функциональности.
p, blockquote 31,0,0,0,0 -->
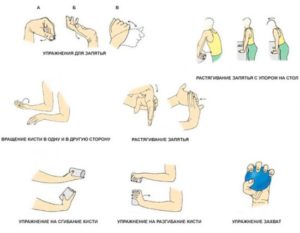
ЛФК (лечебная физкультура) начинается после восстановления целостности костной ткани. Упражнения и частоту повторения выбирает лечащий доктор. Обычно начинается с легких движений с половиной или даже четвертью амплитуды. Например, для ноги это шевеление стопой вверх – вниз, в стороны и по кругу. После движения дополняются, усложняются и в итоге приходит время полностью восстановить функциональностью. Для ноги это попытки встать, для руки это восстановление мелкой моторики (например, рисование по контуру).
p, blockquote 32,0,0,0,0 -->
Возможные осложнения
При неправильном лечении вероятно образование следующих последствий:
- Неправильное сращение, которое становится причиной деформации анатомической формы конечности. Сильные деформации влекут инвалидность.
- Нарушение подвижности конечностей.
- Дистрофические изменения суставов, артрозы.
- Смещение отломков кости.
Различного рода травмы, механические воздействия на конечность достаточно часто приводят к тому, что у пострадавшего обнаруживается повреждение костей. Перелом в данном случае является наиболее тяжелой формой. Переломы бывают вызваны сильными ударами, резкими падениями.

Если же речь идет об ушибе или ударе средней тяжести, то может появиться трещина. Это пограничное состояние между полным нарушением целостности кости, ее дроблением на несколько частей и сохранением костной ткани в норме. При травмах ног чаще всего страдают именно пальцы.
Трещина в пальце ноги имеет симптомы, которые схожи как с признаками классического перелома, так и с проявлениями ушиба. По этой причине без привлечения медиков крайне сложно однозначно диагностировать тип полученной травмы. Пострадавшие неизменно ощущают боль, наблюдают отек, иногда покраснение либо посинение пальца, замечают нарушение его двигательных функций. При этом все перечисленные проявления не являются столь явными, как при полном переломе.
Причины

Появление трещины в кости пальца на ноге выступает результатом влияния внешних или же внутренних факторов.
Внешние факторы связаны с действием сторонних сил. Трещина в данном случае выступает итогом сильного удара ногой о твердый плотный предмет или падения на область пальцев. Также к внешним причинам относится сильное давление тяжести на пальцы ног либо всю стопу.
На практике признаки трещин на костях пальцев стопы возникают в разнообразных контекстах, ситуациях. Это занятия спортом, бытовая активность, физический труд на производстве, мелкие ДТП, драки.
Кости могут трескаться также вследствие наличия у человека внутренних заболеваний. Это болезни костной ткани, критическое снижение иммунитета, сахарный диабет. Спровоцировать травму может также избыточный вес, гормональные сбои, болезни щитовидной железы, менопауза.
Лечение
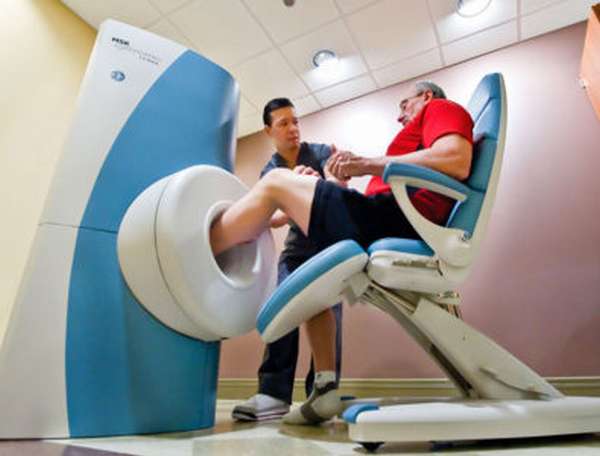
Поскольку описываемая травма не всегда легко идентифицируется, за точным диагнозом рекомендуется обращаться к врачу. Помимо традиционного опроса пациента, а также внешнего осмотра медик предпишет проведение рентгенографии. Наиболее размытая клиническая картина с запутанной симптоматикой иногда требует дополнительно компьютерной либо магнитно-резонансной томографии.
Трещина в пальце ноги допускает лечение в домашних условиях. При этом общий врачебный контроль над процессом остается необходимым условием.
Сразу после получения травмы главной задачей является снятие болевого синдрома. Для этого подойдет использование холода, а также прием болеутоляющих лекарственных препаратов. Холод прикладывается локально. Это означает, что если кости трескаются на большом пальце ноги, то нет необходимости охлаждать всю стопу.
Второй важный момент сводится к наложению на место повреждения рассасывающих, а также противовоспалительных кремов и мазей. Они помогут избежать большого отека, сильных синяков, боли. Повреждение мягких тканей трещины провоцируют редко, однако если это произошло, то рану следует сразу продезинфицировать, остановив при необходимости кровотечение.

Достаточно эффективными, особенно при условии постоянного консультирования с медиками, являются домашние средства – компрессы, примочки. Лучшие варианты для компресса представляют собой бодяга в виде порошка, подорожник, обычный спирт либо водка. В качестве примочки подойдет капустный лист, живокость, мумие. Компресс рекомендуется оставлять на ночь, а вот примочку держат от десяти минут до получаса.
Обращаться к народным средствам можно непосредственно после травмы, по завершении мер первой помощи. Длительность лечения – до достижения результата. При отсутствии прогресса на протяжении недели следует поговорить об этом с врачом.
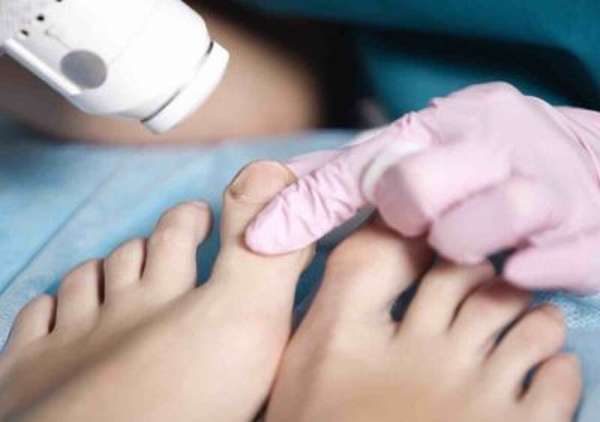
Для быстрого срастания трещин в кости большого пальца ноги, мизинца или любого другого врачи предлагают обратиться к традиционным физиопроцедурам. Это лекарственный либо обезболивающий электрофорез, УВЧ, кварц. Иногда используются приемы лечебной физкультуры – для возвращения пальцу нормальной подвижности.
Физиотерапия хороша после устранения основного болевого синдрома, то есть на второй-третий день после травмы. Отличным дополнением при лечении послужит коррекция питания в сторону натуральности, прием препаратов кальция и поливитаминных комплексов.
Профилактика

Чтобы такая травма, как трещина кости на пальце нижней конечности, не произошла, стоит соблюдать некоторые простые правила.
- соблюдать аккуратность при любых формах физической активности,
- ориентироваться на правила здорового образа жизни,
- укреплять костную ткань (употреблять в пищу продукты с кальцием, не пренебрегать витаминами, использовать ванночки с соленой водой либо купаться в море),
- избегать ожирения, а также адинамии.
По статистике, в среднем, около половины трещин в пальцах нижней конечности остаются незамеченными и срастаются естественным образом. Это несет опасность, поскольку делает кость хрупкой и даже может привести к утрате двигательных функций пальца. Последнее возможно, если трещина сопровождалась повреждением сосудов, а также травмированием нервных окончаний.

По статистике, перелом пальца ноги занимает больше 5-7% от остальных травм нижних конечностей. Многие считают эту травму легкой и неопасной, однако при несвоевременной помощи, перелом может привести к инвалидности.
Строение стопы
Стопа человека состоит из 26 костей и включает в себя три отдела:
- Фаланги пальцев (14 костей).
- Каждый палец состоит из трех фаланг, только большой палец имеет 2 широкие трубчатые кости.
- Все косточки пальцев соединяются с остальной стопой суставами ближних фаланг.
- На мизинце верхние две фаланги часто могут срастаться, но это никак не влияет на движение.
- Предплюсна (7 костей, формирующие пятку и соединение с голенью).

В отдел входят следующие кости:
- кубовидная;
- клиновидная;
- ладьевидная;
- таранная (высокая кость);
- пяточная (крупная кость).
Пяточная кость принимает на себя всю нагрузку, удерживает равновесие, распределяет вес. Кость крепится при помощи множества связок и сухожилий и имеет 6 суставов. Таранная кость соединяет голень и стопу, имеет 5 сочленений суставов, без мышц. Эта кость позволяет человеку поворачивать ногу до 90 градусов, поднимать ее и опускать.
Ладьевидная кость находится рядом с таранной и формирует подъем стопы вверх. Сустав формируют 3 клиновидные и кубовидные кости, соединенные сухожилиями с ладьевидной.
Плюсна кость состоит из 5 трубчатых костей, которые составляют среднюю часть стопы и формируют ее свод. Первая кость плюсны утолщенная, вторая кость длиннее всех остальных. Весь отдел отвечает за движение пальцев.
Косточки плюсны имеют форму пирамиды, их передние части округленные. Округлые головки костей соединены суставами с фалангами, а у основания — с костями предплюсны.

Ближние части костей соединены с фрагментами заднего отдела стопы.
Причиной развития вальгусной деформации стопы является нарушение функционирования первой плюсны. Возникает вальгус при солевых отложениях на головке первой фаланги.
Слаженную работу всего голеностопа обеспечивают не только сухожилия, связки и суставы, но и мышцы, нервные окончания, сосуды.
Мышцы отвечают за разгибание и сгибание пальцев, кроме большого, и находятся в тылу плюсны. На подошве стопы имеются и другие мышцы, отвечающие за приведение и отведение пальцев, сгибание стопы.
Связочный аппарат
Вся система суставов обеспечивает необходимую функциональность стопы.
- Предплюсно-плюсневые — Мелкие плоские суставы с ограниченной подвижностью. Они образуют основание стопы, при помощи связок в предплюсне.
- Межфаланговые — Обеспечивают неподвижность фаланговых костей.
- Подтаранный — Малоподвижен, находится в заднем отделе стопы, обеспечивая свод таранной и пяточной костей.
- Плюснефаланговый — Шаровидный сустав, позволяющий сгибать и разгибать пальцы.
- Таранно-пяточно-ладьевидный — Соединяет три кости с осью вращения. Стопу можно вращать наружу и вовнутрь.
- Голеностопный — Крупный сустав, соединяющий три кости. Образует блок между голенью и таранной костью. Сустав прикреплен к хрящу, сбоку образует связки.
- Все вращательные и сгибательные движения ноги происходят за счет голеностопа. Вся нагрузка во время ходьбы, бега ложиться на голеностопный сустав.

Стопа выполняет 3 функции:
- Опорная — способность препятствовать давлению опорной поверхности.
При нарушении функции человек испытывает сильную боль при беге или прыжках. При ходьбе стопа выполняет толчковую функцию — ускорение передвижения. - Амортизационная — сглаживает толчки при ходьбе, беге. Она оберегает суставы от повреждений. Если свод стопы низкий, то функция снижена, развиваются болезни костей, суставов, иногда внутренних органов.
- Балансировочная — обеспечивает полный охват поверхности опоры и сохранения положения тела человека при движении.
Причины перелома пальца
Травме, в основном, подвергаются большой палец или мизинец.
Причины травматизации:
- падение или прыжок с высоты;
- сильный удар о твердый предмет (мебель, камень);
- травма на производстве;
- попадание под колеса велосипеда или машины;
- туберкулез, остеопороз;
- во время спортивных занятий.
Другие причины — хождение в неудобной, тесной обуви, спотыкание.
Признаки перелома пальца

Симптомы отличаются в зависимости от тяжести травмы и ее локализации. При переломе первой фаланги пострадавший чувствует сильную боль в пальце, а при трещине фаланги мизинца боль не ощущается. Человек может даже и не знать о трещине, кость зарастает сама без фиксации и гипса.
Общая симптоматика при переломах пальцев ног:
- Воспаление: припухлость и покраснение мягких тканей, повышение температуры в месте перелома;
- Резкая и сильная боль в пальце во время попытки движения или при прикосновении;
- Неправильное положение костей пальца;
- Невозможность опоры на ногу, ограниченность движения пальца или неподвижность;
- Гематома в области поврежденной кости, кровоизлияние, синюшный цвет кожи;
- Неестественная подвижность пальца;
- Положительный симптом Якобсона: усиление болевого синдрома при пальпации головки кости плюсны;
- Укорачивание пальца при осколочном переломе;
- Выраженное пульсирование или подергивание больного места;
- Открытая рана с костными обломками при открытом переломе.
Если с момента травматизации прошло немного времени, при физическом осмотре поврежденной стопы наблюдается хруст костных фрагментов. Происходит это из-за трения краев сломленных косточек. Переломы пальца сочетаются с вывихами фаланговых суставов, растяжением или повреждением связочного аппарата.
Как отличить перелом о ушиба
Определить: перелом пальца это или ушиб, можно по нескольким параметрам:
- движение;
- форма фаланги;
- кровоизлияние;
- особенности болевого синдрома;
- окраска кожи в месте ушиба, отечность.
При ушибе пальца клиническая картина следующая:
Боль в пальце сильная, нередко отдает в близлежащие отделы стопы. При пальпации боль усиливается и не проходит даже спустя час-два.
Неестественное положение пальца, деформация пальцевых фаланг.
Пострадавший ощущает сильную пульсацию и вздутие пальца.
Пациент не может пошевелить пальцем, при попытке опереться на ногу испытывает сильную боль. Для облегчения симптомов, пострадавший фиксирует палец в одном положении.
В месте перелома появляется отек и гематома, кожа приобретает синюшный оттенок, под ногтем видны кровоизлияния. Отек не спадает несколько недель.
К кому нужно обратиться за помощью

При подозрении на перелом пальца необходимо обратиться к травматологу, хирургу-ортопеду или терапевту по месту проживания. Терапевт после осмотра направляет к узким специалистам, если диагноз подтвердился.
Классификация переломов пальца
В классификации представлено большое количество видов переломов, но важное значение для клинической картины имеют только несколько.
В зависимости от причин разлома выделяют:
- Травматические (вследствие травмы).
- Патологические (в результате снижения прочности костей).
В зависимости от места разлома кости на фаланге выделяют:
- основной;
- средний;
- ногтевой;
- сочетанный.
По количеству обломков кости выделяют следующие виды переломов:
- Однооскольчатые и двухоскольчатые (после сильного удара о тупой предмет).
- Многоосколочные (результат сильного удара о тупой предмет с бугристой поверхностью).
- Безосколочные (в результате чрезмерной нагрузки на фалангу при падении).
По линии излома фаланги имеется отдельная классификация:
- поперечные;
- продольные;
- косые;
- винтообразные;
- S — образные и T — образные.
По характеру повреждения кожи обломками:
- открытые;
- закрытые.
Они в свою очередь делятся на переломы со смещением и без смещения. Открытые переломы всегда идут со смещением, это подтверждается ранами на коже, которые не могут возникать без наличия костных обломков.
Переломы со смещением делятся на следующие подвиды: 
Угловое смещение — Чаще наблюдаются у детей раннего возраста из-за мягкой растущей надкостницы. Кость повреждается только с одной стороны, вторая часть остается сохранной за счет удержания надкостницей. Осколки фаланги смещены в противоположную от перелома сторону.
Продольное расхождение обломков — Такая патология встречается редко, этому способствуют проблемы со связочным аппаратом у человека.
Продольное захождение обломков — Захождение обломков фаланги встречается часто. Близлежащие мышцы и связки стягивают осколки и сдвигают так, что сломанный палец становится короче.
Вклинивание обломков — Такие повреждения составляют треть всех переломов пальца стопы. Обусловлено это тем, что сила давления при травме совпадает с естественной осью пальца, а соседние суставы принимают всю нагрузку на себя.
При этом суставы соседних фаланг сильно травмируются, образуют трещины, а хрящ деформируется. Такое повреждение часто путают с закрытым переломом, без какого-либо смещения.
Неотложная помощь
Помощь заключается в том, чтобы купировать сильную боль и обработать рану, при необходимости — обеспечить неподвижность ноги.
Порядок оказания помощи пострадавшему:
Лечить перелом самостоятельно — не рекомендуется!
Диагностика

Деформацию фаланги легко обнаружить при наружном осмотре стопы. Остальные виды трещин и переломов обнаружить без помощи технических средств невозможно. Пациент должен появиться у травматолога или хирурга, который определит точный вид травмы и ее срок давности.
Для уточнения вида перелома пальца, пострадавшему потребуется сделать рентгеноскопию стопы в двух проекциях. После получения достоверных результатов обследования, врач определит вид перелома и назначит лечение.
Лечение
После получения данных обследования и наружного осмотра назначают лечение. Метод и схема лечения подбираются в индивидуальном порядке, в зависимости от вида перелома, его локализации.
Например, если была обнаружена трещина, которая может пройти самостоятельно, без какого-либо лечения. Или на ноге были проведены операции, не связанные с переломом. 
Главный недостаток гипса — потеря формы при намокании, переохлаждение в зимний период. Все эти факторы замедляют рост костной мозоли.
Длительность ношения гипса зависит от степени тяжести перелома, его вида и наличия осложнений. При закрытом неосложненном переломе гипс накладывается на 2-3 недели. Полное сращение костей происходит спустя месяц после получения повреждения.
Если перелом пальца был с многочисленными осколками, со смещением, то гипсовая иммобилизация длится месяц, а полное срастание и восстановление наступает спустя 2 месяца.
При открытых переломах требуется открытая репозиция костей, поэтому загипсованным человек будет около 8 недель, а окончательное восстановление произойдет спустя два с половиной месяца.
Выздоровление замедляется, если возникли осложнения. Например, остеомиелит. Для пациента потребуется провести операцию, восстановление после которой займет еще 30 дней. Это только при условии, что остеомиелит был устранен полностью.
В течение всего срока лечения, пациенту необходимо ходить на костылях или использовать трость-палку.
По результатам рентгеноскопии, оценки состояния костей стопы, врач решает — можно ли опираться на сломанную конечность или нет.
Оперативные методы

Операция необходима в следующих случаях:
- открытый перелом;
- многооскольчатый перелом;
- закрытый со смещением;
- остеомиелит;
- неправильное срастание фрагментов.
Применяются следующие терапевтические методы:
Скелетное вытяжение — Выполняют, если нет возможности сделать закрытую репозицию. Под местным наркозом, через кожу и обломки костей проводят капроновые нити, которые натягивают обломки в правильном положении. Концы нитей образуют кольцо, которое держится на крючке гипса. В таком состоянии пациент пребывает 3 недели, после этого нити извлекают и накладывают гипс повторно, еще на три недели.
Открытая репозиция — Это полноценная операция, во время которой кости и обломки соединяются посредством винтов и шурупов, пластин, спиц, проволоки. После операции больной ходит в гипсе еще 4 недели.
Закрытая одномоментная репозиция — Применяется при переломах пальца без смещения ногтевой фаланги. Это вправление костей в естественное положение, до травмы. Проводится под анестезией, так как процедура болезненная. Удачно вправить кости нередко получается только с третьего раза. Для репозиции применяют тракционные аппараты. После операции проверяют положение и подвижность костей, если все в порядке, стопу иммобилизуют лонгетой до полного восстановления.

Полимерная повязка применяется при переломах большого, среднего, пальца или мизинца. Она фиксирует палец в неподвижном состоянии и не мешает в повседневной жизни. Особенно пластырная повязка незаменима для перелома мизинца, когда нет смысла крепить гипс на всю стопу.
Повязка не ограничивает человека в передвижении и защищает фалангу от внешних воздействий.
Медикаментозная терапия
В лечении переломов используют три типа лекарств:
- противовоспалительные;
- обезболивающие;
- хондропротекторные.
Их принимают внутрь и местно, на болезненную область.
Действие препаратов обеспечивает:
- стимуляцию процессов восстановления поврежденных тканей;
- улучшение солевого обмена в костях (кальциево-фосфорного);
- восполнение дефицита кальция;
- устранение воспаления.
Пациенту назначают: Хондроитин, Терафлекс, Кальцемин, Витамин Д3, Глюконат кальция, Найз, Нурофен, Дексалгин.
Для местного воздействия на воспаленный участок: Траумель-гель, Найз-гель, Вольтарен.
Гель наносят три раза в день.
Лечение в зависимости от вида перелома
- ноготь очищают от кровяных сгустков;
- фиксируют обломки;
- присоединяют сломанный палец к соседней фаланге;
- удаляют ноготь (если обширное кровоизлияние).
Если сломано несколько пальцев сразу, то накладывают гипсовую пластину и лангету.
Обеспечивается иммобилизация сустава спицами, наложение гипса на 4-8 недель.
Требуется наложение пластырной повязки на 2-3 недели.
- обеззараживание раны;
- вакцинация против столбняка;
- репозиция костных обломков;
- наложение гипса.
Проводят репозицию всех костных обломков и гипсуют стопу.
Восстановление

Период реабилитации длится до двух месяцев. Весь срок пациенту необходимо соблюдать ограничения при нагрузках и передвижениях, избегать длительных прогулок, занятий спортом.
Рекомендации в период восстановления:
- исключить из рациона продукты, вымывающие кальций из организма (кофе, газированные и алкогольные напитки);
- употреблять продукты, насыщенные кальцием (рыба, творог, яйца, овощи);
Посещать физиотерапевтический кабинет:
- УВЧ-лампы — для ускорения регенеративных процессов, обмена веществ — до 15 сеансов;
- Содовые и солевые ванны — для устранения костной мозоли после гипса — до 15 процедур;
- Аппликации озокеритом или горячей солью — для улучшения кровообращения;
- Лечебная гимнастика на все пальцы, кроме сломанного — для профилактики контрактуры — до 20 занятий;
- Механическая терапия (после гипса) — для восстановления моторики фаланг — по 30 минут в день, 25 занятий.
Осложнения
Неблагоприятные исходы даже легких переломов возникают при несвоевременной помощи, при игнорировании травмы пациентом (когда человек не знал о переломе, или просто пустил все на самотек).
Последствия длительного несращения или неправильного срастания:
- Образование гематомы;
- Деформация пальца с нарушением его подвижности;
- Появление костной мозоли;
- Деформация суставов, их неподвижность, анкилоз — неправильное сращение обломков костей в один фрагмент;
- Остеомиелит, сепсис — после недостаточного обеззараживания раны;
- Ложные суставы, подвижность обломков фаланги.
Гангрена — опасное последствие, при котором отмирают ткани в связи с отсутствием кровообращения, результате неправильного срастания.
Все эти факторы оттягивают сроки реабилитации человека, единственный выход — разрушение неправильно сросшихся фрагментов и новая их репозиция. При остеомиелите, сепсисе и гангрене — терапия выстраивается индивидуально, в зависимости от состояния человека.
Прогнозы
При вовремя начатом лечении, прогнозы на выздоровление и реабилитацию — благоприятные.
Если пациент занимался самолечением и не обращался к врачу, обычный перелом пальца может привести к инвалидности.
Читайте также:


