Как предупредить остеопороз у женщин после 50 лет
С наступлением зрелости у женщин увеличивается риск появления различных заболеваний. В перечень входит остеопороз – состояние, при котором плотность костной ткани снижается и она истончается настолько, что даже слабый удар может привести к перелому. Предотвратить развитие остеопороза проще, чем его лечить и устранять последствия.
- Причины возникновения
- Симптомы
- Формы остеопороза
- Диагностика
- Денситометрия, как основной метод диагностики
- Основные направления профилактики
- Профилактика остеопороза при климаксе
- Препараты
- Как правильно питаться при остеопорозе
- Вещества, способствующие усвоению кальция
Причины возникновения
К факторам, повышающим вероятность развития остеопороза, относятся:
Развитие остеопороза может начаться у молодых женщин, которым по медицинским показаниям была проведена операция по удалению яичников или назначены препараты, снижающие выработку эстрогена. Из-за искусственной менопаузы кальций плохо усваивается в кишечнике, что ведёт к снижению плотности костной ткани.
Симптомы
Заболевание часто протекает бессимптомно, и чтобы его выявить, требуется специальное обследование. Когда происходит значительное снижение массы костной ткани, то у пациентки появляются жалобы на дискомфорт в области позвоночника.

Параллельно с этим снижается двигательная активность, и могут появиться болевые ощущения, возникающие после длительного пребывания в однообразной позе. Прогрессирование заболевания приводит к тому, что женщина становится ниже ростом, и может легко стать жертвой переломов.
Основная проблема в том, что кости срастаются очень медленно, а в некоторых случаях (перелом шейки бедра) есть риск остаться прикованной к постели навсегда. Самыми уязвимыми элементами скелета являются:
- рёбра;
- крестец;
- тазовые кости;
- плечевые кости;
- позвоночник;
- шейка бедра;
- лучевая кость (запястная);
- ключицы.
Формы остеопороза
В медицине принято классифицировать данную патологию на несколько типов. Наибольшее распространение получил первичный остеопороз. Эта форма чаще всего возникает в период менопаузы, и страдают ей пожилые люди. В свою очередь, данная разновидность классифицируется на 4 подвида:
Постменопаузальный. Причина – наступление климакса, когда синтез эстрогенов снижается, что провоцирует хрупкость костей. Во время активной фазы концентрация фосфора и кальция в крови уменьшается, а моче – увеличивается. Патология диагностируется только после того, как пациентка получает перелом.
Сенильный. Процесс, протекающий в организме женщин 70-75 лет и сопровождающийся значительной потерей объёма костной ткани. Ускоренная резорбция костей начинается гораздо раньше, но достигает максимума именно к 70 годам.
Идиопатический. Причины появления остеопороза у молодых женщин до конца не выяснены. Это явление принято связывать с беременностью и родами. Пациентка жалуется на ноющие боли в конечностях и спине. Своего апогея болезнь достигает к старости.
Ювенильный. Это – проблема, характерная для новорождённых детей мужского пола. Причина кроется в нарушении кальциевого обмена у матери. При правильной терапии данная форма детского остеопороза исчезает к 7-9 годам.
Что касается вторичного остеопороза, то эта патология развивается на фоне длительного приёма определённых лекарственных средств или наличия какого-либо заболевания. К появлению вторичного остеопороза может привести нерациональное питание, лучевая болезнь и длительное пребывание в лежачем положении.
Диагностика
Показаниями для проведения специального обследования являются:
- Достижение женщиной возраста 45 лет.
- Вступление в период менопаузы.
- Большое количество беременностей, включая те, что не заканчивались родами.
- Несколько переломов костей, произошедших за трёх-, пятилетний период.
- Приём кортикостероидов, противосудорожных препаратов и транквилизаторов.
- Малоподвижный образ жизни.
- Резкий набор или снижение веса.
- Заболевания эндокринной системы.
Можно сдать анализы на остеопороз, только не всегда результаты лабораторных исследований помогают установить точный диагноз. Для того чтобы дать оценку состояния костной ткани, пациентке рекомендуется пройти рентгеновскую денситометрию.
Данный метод позволяет получить изображения, благодаря которым врач может определить плотность костной ткани. Но наибольшей информативностью обладает компьютерная УЗИ-денситометрия, которая подразумевает применение более совершенного оборудования. К тому же, ультразвук не оказывает негативного влияния на организм человека, и у этого способа диагностики отсутствуют противопоказания.
Основные направления профилактики
Здоровье женщины, достигшей 50-летнего возраста, во многом зависит от того, какой образ жизни она вела в детстве и молодости. Скелет формируется до 25 лет, и этот процесс идёт параллельно с нарастанием плотности костей. Женщины, имеющие наследственную предрасположенность к остеопорозу, должны знать, что занятия физкультурой, плавание, пешие прогулки и любая умеренная физическая активность способствует укреплению костей.
Также, стоит обратить внимание на качество питания. Ежедневный рацион должен состоять из продуктов, богатых витамином D, кальцием и фосфором. Для устранения факторов риска необходимо вести здоровый образ жизни!
Женщинам, перешагнувшим сорокалетний рубеж, в обязательном порядке необходимо посещать гинеколога и терапевта – как минимум 1 раз в год. А лучше наносить визит к этим специалистам раз в полугодие. Это правило актуально и в том случае, если менструации уже прекратились совсем или увеличился период между датами месячных.
Гормональный фон у женщин, вступивших в менопаузу, меняется в любом случае, даже при условии, что климактерические симптомы слабо выражены. После 50 лет рекомендуется раз в год делать рентгеновскую, а лучше ультразвуковую денситометрию. Сканированию подлежат практически все части тела, где есть кости. Особое внимание уделяется: позвоночнику, лучевой кости и шейке бедра.
С наступлением климакса женщине придётся пересмотреть свой образ жизни, что подразумевает не только исключение из рациона нежелательных продуктов и напитков.
Например, употребление четырёх и более чашек кофе в сутки приводит к усиленному выведению кальция. Но если пить его с молоком, то это позволит частично нивелировать вред от кофеина. Если привычку пить кофе искоренить невозможно, то ему можно найти достойную альтернативу в виде ячменного напитка или цикория. Профилактика остеопороза также подразумевает:
Препараты

Витаминно-минеральные комплексы, бисфосфонаты должен подбирать лечащий врач. Бисфосфонаты (дифосфонаты) – это вещества, полученные искусственным путём и состоящие из двух фосфонатов. Препараты на их основе помогают остановить разрушение костной ткани. При попадании в организм они связываются с кальцием и задерживают его в костной ткани. Для профилактики и лечения остеопороза пациентке могут быть прописаны:
Как правильно питаться при остеопорозе

Если рацион богат продуктами, содержащими достаточное количество кальция, витамина D и фосфора, то необходимости в приёме специальных препаратов нет. Самыми полезными продуктами являются:
- сыр Пармезан (абсолютный рекордсмен по содержанию кальция – 1300 мг/100 г);
- твёрдые и домашние сыры;
- кунжут;
- говяжья, свиная и куриная печень;
- миндаль, лещина и другие орехи;
- молочные и кисломолочные продукты;
- любая зелень за исключением шпината;
- жирная рыба;
- пророщенные зёрна пшеницы;
- белокочанная и савойская капуста;
- апельсиновый сок, обогащённый кальцием;
- крабы;
- ржаной хлеб;
- шоколад.
При остеопорозе необходимо соблюдать строгую диету, в состав которой должны быть включены продукты с максимальным содержанием кальция. Чтобы повысить его усвояемость, нужно следить за тем, чтобы в один приём пищи, богатой кальцием, не входили продукты, мешающие его усвоению или вовсе – вымывающие соли кальция из организма.
Прежде всего, это – кофе, отруби, шпинат, кислые овощи, фрукты и ягоды, соль, ревень, щавель. Параллельно с этим рекомендуется снизить употребление животного белка (он провоцирует брожение в органах ЖКТ и снижает всасываемость полезных веществ), сахара и красного мяса.
- Витамин D . Содержится в печени животных и рыб, морепродуктах, жирной рыбе, яичном желтке.
- Витамин К . Входит в состав практически всех зелёных и листовых овощей.
- Медь . Этим минералом богаты косточковые плоды – вишня, черёмуха, черешня.
- Магний . Основные источники – картофель, бананы, горький шоколад, болгарский перец, арахис, бобовые, гречка.
- Бор . Содержится во всех видах орехов и бобовых.
Хлорированная вода оказывает негативное влияние на минеральный обмен. Поэтому для приготовления пищи и питья рекомендуется использовать очищенную воду.
Всемирный день профилактики остеопороза

Лечение остеопороза у женщин после 50 лет имеет ряд специфических особенностей. Это и особая диета, и комплекс специальных упражнений и, конечно, медикаментозная терапия. Но если эффективность лечебно-профилактических мероприятий не подлежит сомнению, то назначение отдельных препаратов зачастую является довольно спорным решением. Подробнее об этой актуальной теме и новейших средствах для борьбы с костными заболеваниями расскажем в нашей статье.
Лечение остеопороза у женщин после 50 лет. Особенности питания
Лечение остеопороза у женщин после 50 лет – это целый комплекс оздоровительных мероприятий, продолжительность и сложность которых зависит от степени тяжести выявленного недуга. Перед назначением терапевтического курса врач обязательно порекомендует пройти денситометрию – анализ, определяющий плотность костной ткани. На основе полученных данных и будет выстраиваться последующее лечение.
В первую очередь, пациенты обязаны соблюдать строгую диету. Ежедневный рацион больных остеопорозом должен состоять из продуктов, богатых кальцием , фосфором и витамином D, необходимых для восполнения минеральной структуры костей. Поскольку усвоение вышеперечисленных веществ в пожилом возрасте осуществляется гораздо хуже, врачи рекомендуют существенно скорректировать свой рацион. Например, вместо цельного молока использовать более биодоступные источники кальция – кисломолочную продукцию или сыры.
В целом, питание при остеопорозе должно быть сбалансированным, обогащенным различными витаминами и минералами. К слову, обеспечить себя достаточной порцией витамина D помогут непродолжительные (не более 15 минут в день), но регулярные солнечные ванны. Неплохим подспорьем в деле повышения плотности костей могут стать и витаминно-минеральные комплексы.
Очень часто при остеопорозе назначают также препараты с кальцием и витамином Д. Однако, как показывает практика, ощутимой пользы такая терапия не приносит, скорее наоборот. Нужно понимать, что уменьшение минеральной плотности костей – это не причина, а следствие уже прогрессирующего заболевания. При нарушении процессов остеогенеза никакие дозы кальция, даже вкупе с витамином D, проблемы не решат. Лечение остеопороза у женщин после 50 лет должно базироваться на восстановлении механизмов приема и удержания минеральных веществ в костной ткани.
Лечебная гимнастика при остеопорозе
Лечебная гимнастика при остеопорозе – неотъемлемая часть терапевтического курса. Известно, что деструктивные процессы в костной ткани могут возникать как по причине малоподвижного образа жизни, так и чрезмерных физических нагрузок. Поэтому очень важно найти ту самую золотую середину, при которой развитие скелетной системы будет происходить гармонично. Посмотрим, какие ощутимые преимущества дает лечебная гимнастика при остеопорозе.
- Во-первых, улучшается кровоснабжение всех групп мышц, в том числе поперечнополосатых, непосредственно связанных со скелетом. Это обеспечивает дополнительное поступление питательных веществ в костную ткань.
- Нормализуются процессы усвоения и обмена веществ. В частности, происходит более интенсивное всасывание кальция и других важных для поддержания здоровья скелетной системы нутриентов.
- Улучшается гормональный фон. Известно, что при физических нагрузках в организме активизируются процессы выработки тестостерона. А этот гормон играет ключевую роль в процессах остеогенеза.
Чтобы лечебная гимнастика при остеопорозе приносила реальную пользу, а не вред здоровью, следует запомнить несколько простых, но очень важных правил.
- Строго противопоказаны такие занятия людям с тяжелыми остеопоротическими поражениями костей или после недавно перенесенных переломов. В любом случае, консультация с лечащим врачом лишней не будет.
- Лечебная гимнастика при остеопорозе является чем-то сродни занятиям йогой. Во избежание серьезных травм все движения здесь производятся в плавном ритме, с малой амплитудой и незначительным статическим напряжением. Каждую тренировку должна предварять легкая разминка.
- Не допускается использование отягощений, (даже легких гантелей), поскольку это увеличивает риск возникновения переломов.
Лечение остеопороза у женщин после 50 лет. Медикаментозная терапия бисфосфонатами
Лечение остеопроза у женщин после 50 лет, особенно при запущенных формах этого заболевания – процесс очень сложный, поэтому гарантий на выздоровление не сможет дать ни один медицинский специалист. В лучшем случае, при должном соблюдении всех врачебных рекомендаций, можно замедлить или остановить процесс разрушения костей. Но как справиться с последствиями остеопороза? Можно ли восстановить былую прочность скелетной системы? Ответы на эти важные вопросы ученые ищут уже не одно десятилетие.
Помимо вышеупомянутых кальцийсодержащих средств, остеопороз пытаются лечить и с помощью бисфософонатов. Их основное назначение – остановить распространение костных деструкций, посредством угнетения роста остеокластов. Нужно сказать, что со своей главной задачей такие препараты справляются весьма успешно. Снижение числа клеток-утилизаторов приводит к торможению или даже остановке разрушительных процессов в костной ткани. Немалый оптимизм внушают и результаты рентгеновских исследований – на снимках пораженная кость зачастую выглядит совершенно здоровой.
Однако при этом начисто игнорируется тот факт, что плотность и прочность кости – понятия отнюдь не тождественные. Печальным подтверждением тому являются многочисленные случаи переломов после терапии бисфосфонатами. Борьба с остеокластами не просто бессмысленна, но и чрезвычайно опасна для здоровья. Вопреки распространенному мнению, вовсе не они являются главной причиной развития остеопороза.
Эти клетки всего лишь выполняют свою физиологическую роль – утилизировать старую костную ткань, чтобы на ее месте могли зародиться новые остеобласты. Геноцид остеокластов приводит к тому, что убирать останки умерших остеоцитов и обветшавшие участки межклеточного вещества остается некому. В результате кость хотя и выглядит нормальной, но на деле представляет собой один сплошной могильник. Едва ли такой эффект можно расценивать, как победу над остеопорозом.
Гормонозаместительная терапия для лечения постменопаузального остеопороза. Есть ли от нее польза?
Гормонозаместительная терапия – еще один распространенный метод лечения костных заболеваний. Считается, что это единственный по-настоящему действенный способ для борьбы с постменопаузальным остеопорозом . С подобным утверждением можно согласиться, но лишь отчасти.
Научно доказано, что возникновение остеопороза у женщин после 50 лет является прямым следствием гормонального сбоя, возникающего в период климакса. Долгое время деструктивные процессы в костной ткани связывали с дефицитом эстрогенов, однако в действительности все обстоит совершенно иначе.
Безусловно, потеря женских гормонов крайне негативно отражается на состоянии здоровья слабого пола, но к развитию остеопороза это имеет опосредованное отношение. На самом деле, разрушение костей возникает вследствие резкого снижения уровня тестостерона, которое отмечается также во время менопаузы. Вопреки общепринятому мнению, мужской гормон одинаково важен для представителей обоих полов. Именно он отвечает за процессы клеточного обновления и образование здоровых тканей (в том числе, костной).
В женском организме тестостерона очень мало, но работает он с максимальной отдачей. И тут важную роль играют эстрогены, многократно усиливающие действие андрогена за счет особых рецепторов. Поэтому в процессах костеобразования одинаково важны обе группы гормонов.
В этой связи гормонозаместительная терапия с использованием эстрогеносодержащих препаратов представляется малоэффективной. А если учесть тот факт, что в основе данных средств лежат искусственно синтезированные гормоны, то подобное лечение грозит еще и массой побочных эффектов , вплоть до образования раковых опухолей.
Остеомед Форте – новое слово в терапии костных заболеваний
Российскими учеными В. И. Струковым и В.Н. Трифоновым разработано новейшее средство для решения проблемы снижения плотности костей – Остеомед Форте. Уникальность данного открытия состоит в использовании природного компонента – трутневого гомогената – для стимуляции процессов выработки тестостерона.
Нужно сказать, что отечественные ученые были далеко не первыми, кто работал в этом направлении. Американские исследователи первыми пришли к выводу, что стимулировать костный анаболизм можно только путем восстановления нормального уровня андрогенов. Однако использование для этих целей препаратов на основе синтетического или бычьего тестостерона оказалось сопряжено с немалым риском для здоровья. Обилие побочных эффектов стало главным камнем преткновения на пути дальнейших исследований.
Гормоны трутней имеют особую структуру, которая делает их идеальным донорским материалом для восполнения в человеческом организме недостающих андрогенов и эстрогенов. Примечательно, что энтомологические прогормоны действуют не по принципу замещения, а выполняют функцию стимуляторов эндокринной системы. Таким образом, удается восстановить гормональный статус естественным образом и избежать побочных действий.
Сегодня можно смело говорить, что лечение остеопороза у женщин после 50 лет вышло на качественно иной уровень. Результаты клинических исследований показывают, что прием препарата Остеомед Форте способствует уменьшению, а в отдельных случаях – закрытию полостных образований в костях. Кроме того, он отлично зарекомендовал себя в деле профилактики и быстрого заживления даже самых сложных переломов.

Из-за чего же кости становятся хрупкими?
Помимо этого, существует множество факторов риска остеопороза — те, на которые повлиять нельзя (например, раса, пол и возраст), и те, на которые мы можем повлиять, изменив образ жизни. Например, отказаться от курения, чрезмерного употребления кофе и спиртных напитков и включить в свой рацион больше молочных продуктов, овощей и фруктов.

Факторы риска остеопении и остеопороза.
Факторы, поддающиеся коррекции:
- Курение.
- Малоподвижный образ жизни, отсутствие регулярной физической нагрузки.
- Избыточное потребление алкоголя и кофе.
- Неправильное питание (малое количество фруктов, овощей и молочных продуктов в рационе).
- Дефицит витамина Д (витамин Д усиливает всасывание кальция в кишечнике).
Неустранимые факторы риска:
- Возраст (с увеличением возраста происходит снижение плотности кости, самое быстрое разрушение кости наблюдается в первые годы после наступления менопаузы).
- Европеоидная или монголоидная раса.
- Остеопороз в роду.
- Предшествующие переломы.
- Ранняя менопауза (у лиц моложе 45 лет или после операции).
- Аменорея (отсутствие месячных) до наступления менопаузы (нервная анорексия, нервная булимия, чрезмерная физическая активность).
- Отсутствие родов.
- Хрупкое телосложение.
Заболевания, повышающие риск остеопороза:
Эндокринные:
- Тиротоксикоз.
- Гиперпаратиреоз.
- Синдром и болезнь Иценко-Кушинга.
- Сахарный диабет 1 типа.
- Первичная надпочечниковая недостаточность.
Желудочно — кишечные:
- Тяжелые заболевания печени (например, цирроз печени).
- Операции на желудке.
- Нарушение всасывания (например, целиакия -заболевание характеризуется непереносимостью белка злаковых – глютена).
Метаболические:
- Гемофилия.
- Амилоидоз.
- Парентеральное питание (введение питательных веществ в обход желудочно-кишечного тракта).
- Гемолитическая анемия.
- Гемохроматоз.
- Хронические заболевания почек.
Злокачественные новообразования:
- Миеломная болезнь.
- Опухоли, секретирующие ПТГ — подобный пептид.
- Лимфомы, лейкозы.
Лекарства, повышающие риск остеопороза: Глюкокортикоиды (например, преднизолон, гидрокортизон), левотироксин, противосудорожные средства, препараты лития, гепарин, цитостатики, аналоги гонадолиберина, препараты, содержащие алюминий.
Переломы при остеопорозе
Переломы при остеопорозе — низкотравматические и патологические. Такие переломы происходят при совсем незначительных травмах, при которых нормальная кость не ломается Например, человек споткнулся о порог и упал, неудачно чихнул, резко повернул корпус тела, поднял тяжелый предмет, и в итоге — перелом.
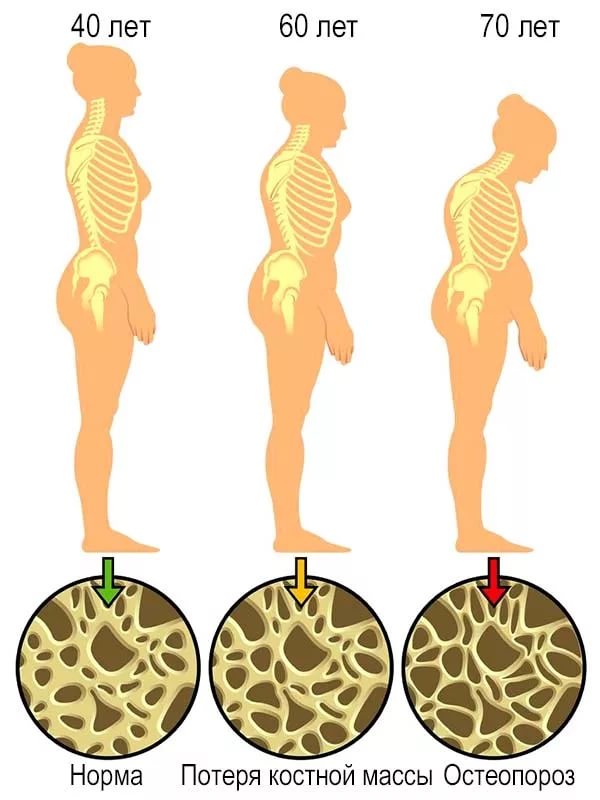
Костная ткань — динамичная структура, в которой на протяжении всей жизни человека происходят процессы образования и разрушения костной ткани. У взрослых ежегодно обновляется около 10% костной ткани. С увеличением возраста скорость разрушения костной ткани начинает преобладать над скоростью ее восстановления.
Кости взрослого человека состоят из компактного вещества, она составляет около 80% и образует плотный наружный слой кости. Остальные 20% всей костной массы представлены губчатым веществом, по структуре напоминающим пчелиные соты — это внутренний слой кости.
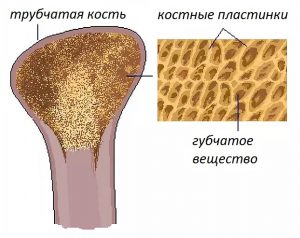
Из представленной картинки может показаться, что губчатого вещества в кости больше. Однако, это не так. Все дело в том, что за счет сетчатой структуры губчатое вещество имеет большую площадь поверхности, чем компактное.
Как процессы восстановления кости, так и скорость потери костной массы при ускоренном костном обмене в губчатом веществе происходят быстрее, чем в компактном. Это приводит к большей хрупкости тех костей, которые в основном представлены губчатым веществом (позвонки, шейка бедра, лучевая кость).
Перелом шейки бедра.
Самый тяжелый перелом, связанный с остеопорозом. Наиболее частая причина перелома — падение, но бывают и спонтанные переломы. Время лечения этого заболевания в условиях стационара дольше, чем других распространенных заболеваний — до 20-30 дней. Такие больные вынуждены соблюдать постельный режим продолжительное время, что замедляет выздоровление. У 50% больных развиваются поздние осложнения. Неутешительна статистика по смертности — 15-30 % больных умирает в течение года. Наличие двух и более предшествующих переломов ухудшает этот показатель.
Перелом позвонков.
Переломы предплечья.
Самые болезненные переломы, требующие длительного ношения гипсовой повязки в течение 4-6 недель. Частая жалоба пациентов уже после снятия гипса — боль, припухлость в месте перелома и нарушение функции руки. Самая частая причина перелома — падение на вытянутые руки.
Последствия переломов, возникающих на фоне остеопороза:
Физические: боль, утомляемость, деформация костей, нетрудоспособность, нарушение функции органов, длительное ограничение активности.
Психологические: депрессия, тревожность (страх падения), снижение самооценки, ухудшение общего состояния.
Экономические: затраты на лечение в стационаре, амбулаторное лечение.
Социальные: изоляция, утрата самостоятельности, утрата привычной социальной роли.
Диагностика и симптомы остеопороза
Остеопорозу предшествует остеопения — умеренное снижение плотности костей, при котором риск переломов умеренный. Но он есть! И выше, чем у лиц, не имеющих проблем с костной системой. В любом случае, остеопороз лучше предупредить, чем его лечить. Каковы же симптомы остеопороза и остеопении? Какие анализы и исследования могут быть назначены врачом?
Жалобы и симптомы при остеопорозе:

Лабораторные исследования:
- Общий анализ крови — снижение уровня гемоглобина
- Кальций крови — повышен (+альбумин крови).
- Щелочная фосфатаза — повышена.
- Кальций мочи — повышен/снижен.
- ТТГ — повышен.
- Тестостерон (для мужчин) — снижен.
- Маркеры (показатели скорости) костного разрушения — пиридинолин, деоксипиридинолин, бета-CrossLaps, С-и N-концевой телопептид крови — повышены.
Инструментальные исследования:
- Рентгеновская денситометрия костей (эталонный метод диагностики).
- Рентгенография (малоинформативен, выявляет только тяжелый остеопороз).
- Сцинтиграфия костей (дополнительный метод, выявляет недавние переломы, помогает исключить другие причины болей в спине).
- Биопсия кости (при нетипичных случаях остеопороза).
- МРТ (диагностика переломов, отека костного мозга).
Специальная подготовка перед исследованием не проводится. Денситометрия — неинвазивный метод исследования и не приносит дискомфорт. Доза облучения очень низкая.
Однако, если выявлено небольшое снижение плотности костей, на основании одной денситометрии невозможно оценить прогноз дальнейшего разрушения костей и риск переломов.
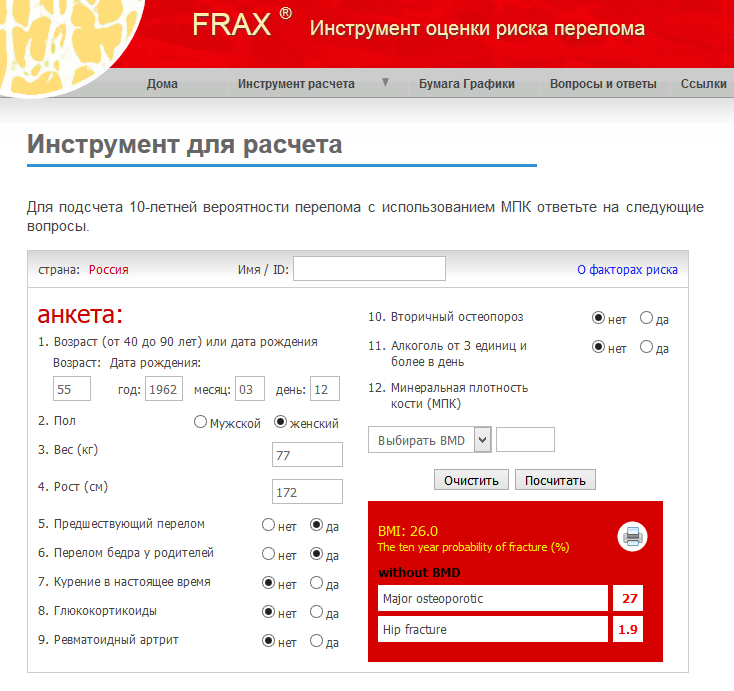
На основании полученных данных по FRAX, наличия факторов риска остеопороза, денситометрии, симптомов остеопороза и других исследований, решается вопрос о профилактике и возможном лечении в индивидуальном порядке.
- Всем женщинам 65 лет и старше, кто не получает лечение по поводу остеопороза, рекомендовано обследование костной системы в обязательном порядке! Женщинам моложе 65 лет и мужчинам— при наличии нескольких факторов риска и симптомов остеопороза.
- Если вовремя начать профилактику и лечение остеопороза, можно не только остановить дальнейшее разрушение костей, но и восстановить их, снизив при этом риск переломов более, чем на 50%!
Профилактика остеопороза
Хорошая новость — профилактика остеопороза не требует особых финансовых затрат и доступна каждому. Только нужно иметь в виду, что меры профилактики должны выполняться комплексно, и только тогда можно добиться хорошего результата. Обратим внимание на то, что профилактика должна проводиться не только в случаях, когда есть остеопения, или же костная система еще в хорошем состоянии. Если остеопороз уже есть, все рекомендации по профилактике так же должны выполняться. Лечение остеопороза заключается в профилактике + медикаментозном лечении. Но об этом чуть позже.
Доказано, что ежедневные физические упражнения и потребление кальция и витамина Д замедляют, а избыточная увлеченность алкоголем (из расчета более 30 мл чистого спирта в сутки), курение и низкая масса тела ускоряют процессы разрушения костей.
Итак, для профилактики остеопороза необходимо:
Разберем подробнее данные рекомендации.
Для женщин до менопаузы и мужчин, моложе 65 лет — 1000 мг/сут.
Для женщин после менопаузы и мужчин старше 65 лет — 1500 мг/сут.
Как оценить, сколько кальция в день мы потребляем с продуктами питания? Расчет можно провести следующим образом. В течение дня записывать все употребленные молочные и кисломолочные продукты, указывая их количество, и на основании нижеприведенной таблицы, для каждого дня недели рассчитать суточное потребление кальция.
Кефир 3.2% жирности
Йогурт 0.5% жирности
Сметана 20% жирности
Например, вы выпили стакан молока, стакан кефира, съели 200 г творога и 2 кусочка российского сыра (около 40 грамм). В сумме получаем: 121*2.5+120*2.5+120*2+35= 877 мг. К этой сумме необходимо прибавить цифру 350 — кальций, полученный из других продуктов питания. В итоге имеем 1227 мг. Для молодых женщин и мужчин такое количество кальция в день достаточно, а женщинам в менопаузе и мужчинам старше 65 лет необходимо увеличить количество кальциевых продуктов в рационе, или, если это невозможно (по причине вкусовых пристрастий, иных диетических рекомендаций и др.), дополнительно принимать кальций в таблетках. В большинстве случаев достаточно принимать одну — две таблетки в день. Однако, существуют противопоказания для терапии таблетированным кальцием (например, повышение кальция крови, гиперпаратиреоз). Поэтому прием препаратов кальция нужно согласовать с эндокринологом (ревматологом).
Содержание витамина D, МЕ/100 г
В сутки потребление витамина Д должно составлять 400-800 МЕ.
В настоящее время учеными доказано, что в период с октября по май в нашей полосе даже в солнечную погоду витамин Д в коже не вырабатывается из-за низкого стояния солнца над горизонтом. И поэтому все люди, вне зависимости от пола и возраста, в осенне — зимне-весенний период испытывают постоянный недостаток витамина Д. Таким образом, профилактический прием витамина Д показан всем.
Лучший способ обеспечить свой организм достаточным количеством этого витамина — потребление витамина Д в водном растворе (холекальциферол, эргокальциферол). Таблетированный витамин Д назначается при тяжелом остеопорозе, остеопорозе средней тяжести и других заболеваниях костной системы. Но, в любом случае, дозировка и режим дозирования витамина Д для каждого человека индивидуальны, и это должен подобрать врач-эндокринолог (ревматолог).
Профилактика остеопороза. Предотвращение падений
Когда вы на улице.
Когда вы дома.
- Все ковры или коврики должны иметь нескользкое основание, или прикреплены к полу.
- Дома лучше ходить в нескользящих тапочках.
- Поддерживайте порядок, лишние вещи на полу, загнутые углы ковра/линолеума могут спровоцировать падение.
- За свободные провода, шнуры можно зацепиться, их необходимо убрать.
- Положите резиновый коврик на кухне рядом с плитой и раковиной.
- Освещение в помещение должно быть хорошим.
- Прорезиненный коврик в душевой также необходим.
- Резиновые подстилки на присосках в ванной помогут предотвратить падение.
- Полы в душевой должны быть сухими.
Все препараты, вызывающие сонливость, головокружение, слабость, могут спровоцировать падение. Обсудите с врачом замену их на более безопасные аналоги.
Если есть проблемы со зрением, используйте очки/линзы.
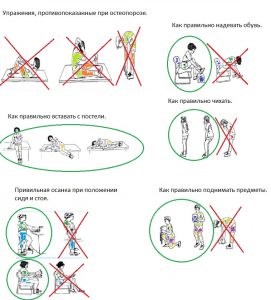
Физическая активность как профилактика остеопороза

Силовые нагрузки для профилактики остеопороза — это гимнастика. Отметим важные моменты.
- Самое важное — регулярность.Ежедневные занятия по 5 минут принесут вам больше пользы, чем полчаса один раз в неделю.
- Нельзя тренироваться, превозмогая боль. А вот мышечная усталость естественна. Если чувствуете боль, уменьшите физическое усилие, или амплитуду движения.
- Каждое упражнение выполнять от 2-3 раз с интервалами в 15 секунд, постепенно увеличивая количество подходов по возможности.
- Результаты становятся ощутимы со временем, а не сразу.
- Дышите равномерно, не задерживая дыхание.
- При выполнении упражнений стоя, для устойчивости можно держаться за спинку стула или опираться на стену.
- Упражнения нужно выполнять в удобной, не мешковатой одежде, в нескользящей устойчивой обуви.
Примеры упражнений при остеопорозе:
Повседневная активность. Что нужно знать
Лечение остеопороза
Цель лечения остеопороза — это прекращение разрушения кости и ее восстановление. Лечение включает в себя профилактические меры, описанные ранее, и медикаментозную терапию.
Чтобы понимать, для чего нужны те или иные лекарства, нужно разобраться, как они действуют. Напомним, что при остеопорозе процессы разрушения кости преобладают над ее восстановлением.
Анаболические средства — строят новую кость, восстанавливая ее. При приеме таких препаратов процессы разрушения кости не замедляются, но значительно преобладают процессы восстановления костной ткани. Применение обеих групп препаратов в итоге ведут к снижению разрушения кости и восстановлению ее структуры и прочности.
- Какой бы препарат не назначил врач, медикаментозное лечение остеопороза длительное, не менее 5-6 лет.
Это крайне важно, так как при нерегулярном приеме препаратов или кратких курсах терапии, эффект лечения сводится к нулю.
Эффект лечения остеопороза вселяет оптимизм! По данным множества исследований больших групп пациентов, через три года лечения препаратами антирезорбтивной группы частота переломов позвонков снизилась на 47%, а шейки бедра — на 51%. При лечении препаратами анаболической группы по данным контроля через 18 месяцев, риск переломов позвонков снизился на 65%, а других костей — на 53%. Неплохой результат, не правда ли?
Препараты для лечения остеопороза:
Антирезорбтивные
- Бисфосфонаты
- Эстрогены
- СМЭР
- Кальцитонин
- Производные паратиреоидного гормона
- Стронция ранелат
- Деносумаб
Препараты кальция и вит Д.
- Кальция карбонат
- Кальция цитрат
- Эргокальциферол
- Колекальциферол
- Альфакальцидол
Приведенные выше препараты имеют разные режимы дозирования — от ежедневного употребления 1 таблетки в день до 1 внутривенной капельной инъекции в год, что очень удобно занятым людям или людям с нарушением памяти.
Скажем про контроль нашего лечения и оценке эффективности. Не чаще одного раза в год на фоне медикаментозного лечения остеопороза необходимо проводить рентгеновскую денситометрию. Эффективным считается такое лечение, при котором идет прибавка костной массы (плотности), или не происходит дальнейшее снижение. В первые 18-24 месяца лечения обычно наблюдается прирост костной массы, а далее — стабилизация. При этом нужно понимать, что терапия по-прежнему эффективна, так как сохраняется защитный эффект лекарства в отношении переломов. Если же на фоне лечения произошел свежий перелом, с лечащим врачом необходимо обсудить возможную коррекцию лечения.
Позаботьтесь о себе. Никогда не поздно задуматься о состоянии костей. Остеопороз может привести к тяжелым последствиям, которые будет сложно изменить. Может поменяться ваша социальная роль, сильно пострадать самочувствие и жизненный настрой. Если вы вовремя начнете профилактику и лечение остеопороза, приостановится дальнейшее разрушение костей, они восстановятся, при этом риск переломов снизится более, чем на 50%!
И не забывайте, успех лечения остеопороза — в регулярности и длительности лечения и профилактики. Соблюдая меры профилактики и строго выполняя рекомендации врача по лечению, вы восстановите кости, предупредите возможные переломы, уменьшится хроническая боль в спине. Физические упражнения укрепят кости, суставы, мышцы, сердечно-сосудистую систему, и вы станете более активными.
Читайте также:


