Как перепутать ревматоидный артрит
Если вовремя не обратиться к врачу, может понадобиться операция.
Что такое ревматоидный артрит
Ревматоидный артрит — это хроническое воспалительное заболевание, при котором иммунная система по ошибке атакует здоровые клетки организма.
Страдают в основном только суставы — кисти, запястья, колени. Но иногда ревматоидный артрит влияет Rheumatoid arthritis ещё и на лёгкие, сердце, глаза, кожу или кровеносные сосуды.
Как понять, что у вас ревматоидный артрит
Вот какие признаки Rheumatoid Arthritis (RA) вы можете заметить:
- ноющая боль в суставах, их скованность, чувствительность, болезненность и припухлость;
- потеря аппетита и снижение веса;
- слабость в теле;
- лихорадка;
- на поздних стадиях возможны деформация и искривление суставов.
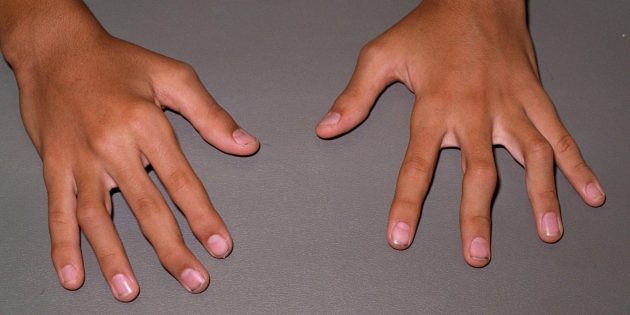
Повреждённые суставы / medistok.ru
Симптомы часто симметричны RA Symptoms: How Do You Diagnose Rheumatoid Arthritis? : если болит левое колено, то обычно вместе с ним и правое.
Заболевание протекает периодами. Когда оно усугубляется, это называется вспышкой. А когда приходит облегчение — ремиссией. Частота вспышек зависит от того, насколько агрессивно иммунная система атакует клетки тела, от количества повреждённых суставов и от наличия лечения.
Когда обращаться к врачу
Записываться на приём к ревматологу нужно быстро, как только заметили опасные признаки. Не затягивайте поход к доктору и не надейтесь, что всё само как-нибудь пройдёт.
Если не лечить ревматоидный артрит, он может сильно повредить ваши суставы. Обычно это происходит Rheumatoid Arthritis (RA) Diagnosis в первые два года болезни. Поэтому так важно вовремя её обнаружить.
Почему появляется ревматоидный артрит
Врачи не знают точно, что его вызывает. Зато они выделили Rheumatoid Arthritis (RA) Causes and Risk Factors факторы, которые увеличивают риск развития болезни:
- Возраст. Ревматоидный артрит может появиться в любой жизненный период, но чаще всего из-за него страдают люди 40–60 лет.
- Пол. Мужчины болеют гораздо реже, чем женщины. Больше всего рискуют те, кто никогда не рожали или сделали это недавно.
- Генетика. Если в вашей семье у кого-то уже был артрит, вы в зоне риска.
- Окружающая среда. Некоторые вещества, с которыми мы контактируем, могут увеличить риск развития болезни. Например, асбест или диоксид кремния.
- Полнота. Особенно если вам меньше 55 лет.
- Курение. Давно известно, что оно способствует Rheumatoid arthritis and smoking: putting the pieces together развитию аутоиммунных заболеваний.
Как лечить ревматоидный артрит
Избавиться Rheumatoid Arthritis Treatment от него навсегда не получится. Но есть несколько методов лечения, которые помогут облегчить симптомы, добиться ремиссии, предотвратить повреждение суставов и органов.

При обследовании пациентов с суставной патологией сначала я назначаю комплексную проверку здоровья, которая обязательно включает в себя анализы на ревматоидный артрит. Затем определяю лечение.
Человеку вводят его же плазму. Делается What you need to know about PRP это так: доктор берёт немного крови больного, помещает её в центрифугу, которая вращается с высокой скоростью. Благодаря этому тромбоциты отделяются от других компонентов крови и инъекцию из этих элементов можно впрыскивать.
Аутоплазма восстанавливает хрящевые ткани, постепенно снимает боль.
Похожа на предыдущий метод. У заболевшего также берут Orthokine Treatment in Israel кровь, обрабатывают её, получают белок IL-1RA и делают инъекцию 1–2 раза в неделю. Общее количество уколов назначает врач.
Цитокиновая терапия останавливает воспаление, восстанавливает подвижность суставов и снимает боль.
По словам Алексея Басова, именно инъекции аутоплазмы (PRP) и цитокиновая терапия (Orthokine) сегодня чаще всего используются для лечения ревматоидного артрита.
- Нестероидные противовоспалительные препараты. Они облегчают боль и уменьшают воспаление.
- Гормональные средства. Замедляют развитие болезни и снижают активность иммунной системы, чтобы та не атаковала здоровые клетки. Врачи не рекомендуют долго принимать гормональные лекарства из-за возможных побочных эффектов. Например, повышение кровяного давления, дефицит кальция, отёк ног, увеличение веса.
- Болезнь-модифицирующие антиревматические препараты. Защищают ткани от повреждений, постепенно уменьшают ежедневную боль.
- Модификаторы биологических реакций или биологические агенты. Они действуют на ту часть иммунной системы, что вызывает воспаление тканей. Эти препараты значительно уменьшают риск повреждений и инфекций.
Хотя вам может показаться, что физическая активность принесёт ещё больше боли, это не так. Некоторые упражнения, наоборот, помогают. Например, ходьба или йога. Их назначают, чтобы быстрее восстановить функции суставов. Физкультуру используют в комплексе с другими методами лечения. Без них она вряд ли чем-то поможет.
Доктор составит план тренировок, которые можно выполнять в вашем случае.
Большинству больных операция не нужна. Она может понадобиться тем, у кого суставы деформировались и потеряли подвижность и нужно восстанавливать их.
Можно ли предотвратить ревматоидный артрит
Стопроцентного способа нет. Некоторые факторы риска не зависят от вас, а значит, исключить их не получится. Но снизить How to Prevent Arthritis риск возникновения болезни всё же можно.
- Не курите. Сигареты не только повышают риск развития болезни, но ещё и могут затруднить физическую активность, которая очень важна для лечения ревматоидного артрита.
- Следите за своим весом. Полнота создаёт Factors that Increase Risk of Getting Arthritis дополнительную нагрузку на суставы, особенно на бёдра и колени. Со временем это может привести к ревматоидному артриту.
- Ограничьте вредное воздействие окружающей среды. Если работаете с асбестом или кремнезёмом, всегда надевайте защитное снаряжение. В основном это касается работников сферы строительства и промышленности.
Ревматоидный артрит — воспалительно-дегенеративное заболевание, которое поражает преимущественно мелкие суставы пальцев. Причины патологии до конца не установлены. Врачи предполагают, что ревматоидный артрит развивается на фоне генетической предрасположенности, сильного психоэмоционального стресса. Также исследователи установили, что запустить воспалительный процесс могут некоторые инфекционные агенты, например, вирусы краснухи, герпеса, Эпштейна-Барра, цитомегаловирус и другие.
Ревматоидный артрит сопровождается болью в поражённых суставах. Почему возникают болевые ощущения, с какими заболеваниями можно перепутать симптом ревматоидного артрита, и как лечить боль, расскажем дальше.
- Причины болей
- О чём говорят боли при ревматоидном артрите
- С чем можно перепутать боль при ревматоидном артрите
- Что делать при боли
- Когда нужно обращаться к врачу, и какому?
- Как лечить боли при ревматоидном артрите
- Источники
Причины болей
При артрите в суставе протекает хронический воспалительный процесс. При воспалении в полости сустава иммунная система вырабатывает особые вещества, которые должны подавлять патологический процесс. Из-за аутоиммунного сбоя эти вещества срабатывают неправильно, и в суставе разрастается паннус — агрессивно растущая патологическая ткань, которая разрушает хрящи и приводит к остеопорозу костей.
Таким образом, боль при ревматоидном артрите провоцируют:
- непосредственно сам воспалительный процесс;
- разрастание паннуса;
- постепенное разрушение хрящей и размягчение костной ткани.
О чём говорят боли при ревматоидном артрите
Болевые ощущения в пальцах рук или ног говорят о прогрессировании заболевания. Как правило, ревматоидный артрит протекает хронически: в течении заболевания чередуются периоды обострения и ремиссии. Когда боль в суставах усиливается, врачи говорят об очередном остром периоде заболевания.
С чем можно перепутать боль при ревматоидном артрите
Болевые ощущения в суставах характерны не только для ревматоидного артрита. Они сопровождают все остальные виды заболевания, например, инфекционный, подагрический, травматический.
Кроме того, боль в суставах характерна и для других заболеваний:
- Подагры. При болезни в суставах скапливается мочевая кислота, которая постепенно кристаллизуется, провоцирует сильнейшие боли, формирование шишек и потерю подвижности поражённых участков.
- Остеоартроза. При болезни происходят дистрофические изменения хрящевой ткани, которые сопровождаются болезненными ощущениями и ограничением подвижности.
- Стенозирующего лигаментита или синдрома запястного канала. Патология поражает поперечную запястную связку, провоцирует импульсную боль, которая локализуется в основании ладони и иррадиирует к кончикам пальцев.
- Перенесённых травм. Часто боль в кисти или стопе возникает после недавних или давно перенесённых, но не залеченных травм — вывихов, растяжений, переломов. При травмировании сустава возникают такие же симптомы, как при артрите — локальный отёк, покраснение кожи, ограничение подвижности.
Что делать при боли
Если у вас впервые возникла боль в суставах кистей или стоп, примите обезболивающее, например, ибупрофен или анальгин. Если боль не проходит или регулярно повторяется, не занимайтесь самолечением: возможно, это признак серьезного заболевания, которое требует вмешательства врача.
Когда нужно обращаться к врачу, и какому?
При повторяющихся приступах боли обязательно обратитесь к врачу. Сначала запишитесь на прием к терапевту, который проведет первичную консультацию, и при подозрении на артрит привлечет к дальнейшей диагностике и лечению ревматолога.

Ортопед • Стромально-васкулярная фракция
Стаж 12 лет

Ортопед • Стромально-васкулярная фракция
Стаж 24 года
Физиотерапевт
Стаж 34 года

Ортопед • Стромально-васкулярная фракция
Стаж 7 лет

Ортопед • Стромально-васкулярная фракция
Стаж 6 лет

Ортопед
Стаж 12 лет

Невролог • Мануальный терапевт
Стаж 10 лет

Невролог
Стаж 12 лет
Невролог
Стаж 21 год
Невролог • Иглорефлексотерапевт
Стаж 14 лет
Массажист
Стаж 7 лет
Массажист • Мануальный терапевт
Стаж 7 лет

Ортопед
Стаж 25 лет

Невролог • УЗД • Мануальный терапевт
Стаж 19 лет
Невролог
Стаж 13 лет
Массажист
Стаж 32 года
Массажист
Стаж 4 года

Невролог
Стаж 39 лет
Ортопед
Стаж 5 лет

Невролог • Мануальный терапевт
Стаж 10 лет
Невролог
Стаж 18 лет

Невролог
Стаж 8 лет

Мануальный терапевт • Реабилитолог
Стаж 8 лет

Массажист
Стаж 8 лет

Невролог
Стаж 6 лет

Массажист • Реабилитолог
Стаж 30 лет

Ортопед • Невролог
Стаж 24 года

Физиотерапевт
Стаж 32 года

Невролог
Стаж 32 года

Мануальный терапевт • Массажист
Стаж 6 лет
Ортопед
Стаж 25 лет
Невролог
Стаж 34 года
Невролог
Стаж 29 лет

Мануальный терапевт
Стаж 15 лет

Ортопед
Стаж 3 года
Как лечить боли при ревматоидном артрите
Поскольку боль — симптом ревматоидного артрита, купировать её без лечения основного заболевания нецелесообразно. Ревматолог подберет комплексную терапию, которая позволит добиться стойкой ремиссии, уменьшить или полностью снять болевые ощущения, предотвратить деформацию суставов.
Медикаментозная терапия — основа борьбы с ревматоидным артритом. Она включает применение следующих препаратов:
Нестероидных противовоспалительных. Лекарства этой группы, например, нимесулид, мелоксикам целекоксиб оказывают симптоматическое действие. Они помогают устранить боль, воспаление и припухлость.
Глюкокортикоидов. Гормональные препараты, например, дипроспан, назначают при сильном воспалении, когда нестероидные противовоспалительные не помогают. Также лекарства этой группы рекомендованы при системных проявлениях ревматоидного артрита.
Базисных антиревматических препаратов. Сульфасалазин, лефлуномид, метотрексат и другие препараты назначают, чтобы изменить течение заболевания и обеспечить длительную стойкую ремиссию.
Операцию проводят при крайней необходимости, когда консервативное лечение не приносит результатов, пациент полностью теряет подвижность поражённых суставов или страдает от невыносимой боли. В ходе хирургического вмешательства врач удаляет поражённый сустав и ставит на его место протез. Искусственный сустав служит 10-15 лет, после чего требует замены.
- Медикаментозное лечение ревматоидного артрита дополняют физиотерапевтическим. В острой стадии назначают:
- ультрафиолетовое облучение в течение 10-15 процедур;
- электрофорез глюкокортикоидов, например, дексаметазона или преднизолона, для быстрого купирования боли.
В подострой стадии заболевания проводят:
- импульсную низко интенсивную терапию;
- низкочастотную магнитотерапию;
- светолечение, например, с помощью лампы Биоптрон.
Ревматоидный артрит – тяжелое, с трудом поддающееся лечению заболевание. Причины развития его установлены не полностью, тем не менее, при проведении правильно назначенного комплексного лечения качество жизни пациента может быть вполне удовлетворительным. Но это при условии неукоснительного выполнения больным всех рекомендаций лечащего врача.
Что такое ревматоидный артрит
Ревматоидный артрит (РА) – хроническое системное прогрессирующее заболевание, проявляющееся в виде воспаления в основном мелких суставов. Связано оно не с инфекцией, а с поломкой иммунной системы. Поражается соединительная ткань, поэтому данное заболевание называется системным. Патологический процесс часто распространяется и внутренние органы (сердце, сосуды, почки) – это внесуставные проявления болезни.
Всего в мире ревматоидным артритом болеет около 1% населения. Заболеть можно в любом возрасте, но чаще это случается в 35 – 55 лет у женщин и немного позже (в 40 – 60 лет) у мужчин. Ревматоидный артрит у женщины диагностируют в три раза чаще, чем мужчины.
Причины
Точные причины начала данного заболевания не установлены. Но известны основные причинные факторы:
- Наследственная предрасположенность – встречаются случаи семейных заболеваний.
- Влияние внутренних (эндогенных) факторов – у большинства больных женщин и мужчин отмечается низкий уровень мужских половых гормонов; научно подтверждено, что после использования оральных контрацептивов (ОК) риск развития болезни снижается.
- Влияние факторов внешней среды (экзогенных). Возбудители инфекции запускают аутоиммунную реакцию – аллергию на собственные ткани организма. Это связано с тем, что некоторые инфекционные возбудители имеют в составе своих клеток белки, схожие с белками тканей человека. При попадании этих возбудителей в организм иммунная система вырабатывает антитела (IgG), которые по неизвестной науке причине становятся антигенами (чужеродными для организма веществами). На них вырабатываются новые антитела IgM, IgA, IgG (ревматоидные факторы), уничтожающие их. Нарастание количества антител сопровождается усилением воспаления. Некоторые возбудители выделяют вещества, способствующие разрастанию суставной синовиальной оболочки и ферменты, повреждающие ткани.
В результате целого комплекса причин клетки синовиальной оболочки начинают выделять воспалительные цитокины – белковые молекулы, инициирующие и поддерживающие воспаление. Развивается длительно протекающий воспалительный процесс, происходит разрушение хрящевой и костной суставной ткани, деформация конечности. Хрящевая ткань заменяется соединительной, появляются костные разрастания, нарушается функция сустава. Очень часто причиной развивающегося аутоиммунного поражения суставов является герпетическая инфекция – вирусы простого герпеса 1, 2 типа, цитомегаловирус, вирус Эпштейна – Барр (вызывает мононуклеоз) и другие возбудители, например, микоплазмы.
Предрасполагающие (запускающие, триггерные) факторы:
- травмы, заболевания суставов;
- переохлаждения, постоянное пребывание в сыром помещении или в сыром климате;
- нервные перенапряжения, стрессы;
- имеет значение наличие хронических очагов инфекции – тонзиллиты, кариозные зубы, любые инфекционно-воспалительные процессы;
- прием некоторых лекарств с мутагенными свойствами.
Симптомы
Заболевание протекает волнообразно, в виде периодов обострений (рецидивов) и ремиссий.
Начало в большинстве случаев подострое и имеет связь с перенесенной инфекцией, переохлаждением, травмой или нервным перенапряжением, беременностью, родами.
Одновременно появляются незначительно выраженные боли в пораженных суставах, сначала преходящие, а затем постоянные. Еще один из первых симптомов, на который стоит обратить внимание, - легкая припухлость в суставной области. Она может проходить в течение дня, но затем становится постоянной.
В большинстве случаев при ревматоидном артрите поражается сначала небольшое количество суставов стоп и кистей. На ранней стадии могут также поражаться коленные суставы. Поражения симметричны. При подостром течении первые признаки нарушений появляются через несколько недель, при медленном, хроническом – через несколько месяцев.
Острое начало, высокая активность патологического процесса и системные проявления характерны для ювенильного ревматоидного артрита у детей и подростков. Он может начинаться с высокой температуры, изначального поражения сразу нескольких суставов и признаков поражения внутренних органов.
Ревматоидный артрит сопровождается признаками общей интоксикации. Это слабость, недомогание, небольшое повышение температуры тела, головные боли. Нарушается аппетит, больной теряет массу тела.
Суставной синдром. Поражаются сначала мелкие суставы кисти (число их увеличивается), а затем и крупные суставы (плечевые, коленные). Они опухают, становятся очень болезненными, постепенно теряют свою функцию, обездвиживаются. Длительное обездвиживание приводит к выраженной атрофии (уменьшению в объеме) мышц. Ревматоидный артрит характеризуется также тем, что поражения разных суставов могут быть неодинаковыми: в одних могут преобладать признаки воспаления (отек), в других – пролиферации (разрастания соединительной ткани с деформацией и нарушением функции).
Появляются подкожные ревматоидные узелки – небольшие, умеренно плотные, безболезненные образования, располагающиеся на поверхности тела, чаще всего на коже локтей.
Поражается периферическая нервная система. Из-за поражения нервов больные ощущают онемение, жжение, зябкость в конечностях.
При ревматоидном васкулите происходит поражение различных мелких и частично средних кровеносных сосудов. Часто это проявляется в виде точечных очагов некроза в области ногтей или безболезненных язв в области голени. Иногда васкулит может проявляться в виде микроинфарктов.
При частых обострениях и прогрессировании ревматоидного артрита происходит поражение внутренних органов - сердца (эндокардит), почек (нефрит), легких (узелковое поражение легочной ткани) и т.д.
К врачу следует обращаться при появлении следующих симптомов:
- Болей в суставах, легкой скованности движений по утрам, если:
- кто-то из близких родственников болеет ревматоидным артритом;
- вы недавно перенесли какое-то инфекционно-воспалительное заболевание (ОРВИ, ангину), затяжной стресс или просто переохладились;
- вы проживаете в холодной сырой местности.
- Небольшого повышения температуры, недомогания, снижения аппетита, потери массы тела, сопровождающихся легкой утренней скованностью движений.
Локализации процесса
При ревматоидном артрите вначале обычно поражаются мелкие суставы кистей, пальцев рук и стоп. Внешний вид верхних х конечностей:
Хруст в суставах - когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
Внешний вид нижних конечностей:
- пальцы стоп приобретают молоточковидную форму;
- подвывихи мелких суставов приводят к развитию плоскостопия;
- для ревматоидной стопы характерно также вальгусное (кнаружи) отклонение стопы, связанное с поражением голеностопа;
- при поражении коленных суставов появляется сгибательная контрактура (неподвижность).
Тазобедренные суставы поражаются редко.
Стадии ревматоидного артрита
Ревматоидный артрит протекает в три стадии:
- Начальная, воспаления– поражение синовиальных сумок сопровождается болями, отеком околосуставных тканей.
- Прогрессирующая, пролиферации – быстрое деление клеток синовиальной оболочки, приводящее к ее уплотнению.
- Завершающая, деформации – при длительном течении воспаленные клетки начинают выделять фермент, разрушающий хрящевую и костную ткань, что приводит к изменению суставной формы и тяжелому нарушению их функции.
По длительности течения выделяют следующие стадии ревматоидного артрита:
- очень ранняя – до полугода;
- ранняя – от полугода до года;
- развернутая – до 2-х лет;
- поздняя – после 2-х лет.
- Околосуставной остеопороз – разрежение, истончение костной ткани;
- Сужение суставной щели и единичные эрозии на хрящевой суставной поверхности;
- Множественные глубокие эрозии суставных хрящей и костей;
- Присоединяется анкилоз - неподвижность сустава из-за сращения суставных поверхностей.
Стадии ревматоидного артрита
Существует несколько типов классификаций ревматоидного артрита по разным критериям.
По клинико-анатомическим признакам выделяют следующие формы ревматоидного артрита:
- суставная форма;
- суставно-висцеральная (системная) – поражаются не только суставы, но и внутренние органы;
- ювенильная форма – развивается у детей до 16 лет, характеризуется острым началом, лихорадкой и выраженными внесуставными проявлениями.
- медленнопрогрессирующий РА – самая частая форма, может продолжаться годами;
- быстропрогрессирующий РА – характеризуется злокачественным течением;
- без признаков прогрессирования – встречается редко.
По иммунологическим признакам:
- Наличие или отсутствие содержания в крови ревматоидного фактора (РФ) – антител к собственному иммуноглобулину G:
- серопозитивные – РФ обнаружен;
- серонегативные – РФ не обнаружен.
- Наличие или отсутствие в крови антител к циклическому цитрулинсодержащему пептиду – анти-ЦЦП или АЦЦП (цитрулин – продукт обмена, в норме полностью выводящийся из организма; при РА выделяются ферменты, встраивающие цитрулин в белки и превращающие его в чужеродный белок – антиген; на этот антиген иммунная система вырабатывает антитела):
- серопозитивные – АЦЦП обнаружен;
- серонегативные – АЦЦП не обнаружен.
Выделяют следующие критерии сохранности функций опорно-двигательного аппарата:
- Выполнение движений в полном объеме.
- Снижение двигательной активности. Появляются трудности, не позволяющие выполнять движения в полном объеме, особенно в профессиональной сфере.
- Нарушение подвижности, возможно только самообслуживание.
- Невозможны любые виды двигательной активности, в том числе самообслуживание.
Что будет, если не лечить
Если ревматоидный артрит не начать лечить своевременно, в дальнейшем он начнет быстро прогрессировать, что увеличивает риск развития возможных осложнений:
- деформации и утрата суставных функций, приводящие к инвалидности;
- изменению нервно-мышечной системы с нейропатиями и уменьшением объема мышц;
- поражению сердечно-сосудистой системы в виде васкулитов, эндокардитов, микроинфарктов;
- нарушениям со стороны почек с постепенным формированием хронической почечной недостаточности;
- поражениям органов зрения, в том числе язвенного характера;
- поражению плевры и легких - развитию плеврита и интерстициальной пневмонии;
- развитию анемии и системных тромбозов мелких кровеносных сосудов.
Диагностика
Диагноз ревматоидного артрита подтверждается данными дополнительного обследования. Диагностика ревматоидного артрита включает:
- Лабораторные исследования:
- общий анализ крови – выявляет воспалительный процесс (ускоряется СОЭ, изменяется число лейкоцитов);
- биохимия – позволяет уточнить причины воспаления и нарушения обменных процессов;
- иммунологические исследования – наличие или отсутствие специфических антител.
- Инструментальные исследования:
- рентгендиагностика – выявляет патологию суставов;
- компьютерная и магнитно-резонансная томография (КТ, МРТ) – позволяют провести оценку ранних суставных изменений;
- УЗИ – выявляет увеличение объема суставной жидкости и наличие участков некроза.
Как лечат ревматоидный артрит
Лечение ревматоидного артрита начинается с устранения воспаления и боли. Затем присоединяется комплексное лечение:
- диета;
- медикаментозная терапия (базисное лечение);
- средства народной медицины;
- физиотерапевтические процедуры;
- лечебная гимнастика и массаж;
- новые методики;
- хирургические методы лечения.
Питание при ревматоидном артрите должно быть регулярным и полноценным. В суточном рационе должны присутствовать продукты, богатые кальцием (творог, сыр, кефир), овощи, фрукты, овощные супы, нежирное мясо и рыба.
Из рациона должны быть исключены: концентрированные бульоны, овощи, богатые эфирными маслами (свежий лук, чеснок, редис), жирные, копченые, консервированные продукты, сладости, сдоба, сладкие газированные напитки. Должен быть полностью исключен прием алкоголя.
Это индивидуально подобранная терапия, включающая в себя применение нестероидных противовоспалительных препаратов (НПВП), глюкокортикоидных средств (ГКС), базисных препаратов и биологических агентов.
Чтобы облегчить состояние больного, лечение начинают с назначения НПВП. Современные лекарственные препараты этого ряда (нимесулид, целекоксиб, мелоксикам) снимают воспаление и боль в суставах, не вызывая выраженных побочных явлений, характерных для ранних НПВП (диклофенака и др.).
Если воспаление и боль носят выраженный характер и НПВП не помогают, назначают глюкокортикоидные гормоны (ГКС - преднизалон, дексаметазон, триамсинолон). Они быстро снимают отек, боль, устраняют повышенное содержание синовиальной жидкости, но имеют много побочных эффектов, поэтому их стараются назначать короткими курсами. Препараты этой группы назначают также для того, чтобы подавить разрастание синовиальной оболочки сустава. Иногда ГКС вводят в суставную полость. При сильных болях и воспалении ГКС назначают в виде пульс-терапии: внутривенно большими дозами на протяжении не более трех дней.
При тяжелом течении ревматоидного артрита назначают плазмаферез – очищение крови от антител. С этой же целью назначают сорбенты, например, Энтеросгель, очищающий организм от токсинов.
Препараты базисной терапии подавляют аутоиммунный воспалительный процесс и пролиферацию (размножение) клеток соединительной ткани, оказывающих разрушающее действие на суставы. Базисные средства действуют медленно, поэтому их назначают длительными курсами и подбирают индивидуально. Эффективные, проверенные временем базисные препараты метотрексат, сульфасалазин и лефлуномид (Арава). Последний препарат относится к новому поколению и имеет меньше побочных эффектов.
В последнее время для лечения ревматоидного артрита стали применять биологические агенты – антитела, цитокины и другие активные вещества, играющие значительную роль в иммунных реакциях. Одним из таких препаратов является ритуксимаб (Мабтера, Реддитукс). Активным действующим веществом препарата являются антитела мыши и человека, которые подавляют иммунные реакции. Назначение этого препарата позволяет реже назначать курсы комплексной медикаментозной терапии.
Народные средства при ревматоидном артрите применяют в основном наружно. Вот некоторые из них:
- кору вяза высушить, растереть в порошок, развести водой, разложить на салфетке над пораженной поверхностью в виде компресса на всю ночь; хорошо лечатся воспаление и боль;
- спиртовые растирания с экстрактами растений (корня лопуха, хмеля, цветков одуванчика, чабреца); в стеклянную банку помещают измельченные растения, заливают водкой, настаивают в темном месте 10 дней и используют как растирание.
Физиотерапевтические процедуры помогают быстрее избавить больного от воспаления и боли. С этой целью назначают:
- электрофорез с диклофенаком;
- фонофорез с дексаметазоном;
- аппликации с димексидом.
Хондропротекторы что это как выбрать, насколько они эффективны
Читайте также:


