Как отличить розацеа от красной волчанки
Здравствуйте уважаемые читатели моего блога!
Сегодня я хочу вам рассказать о красной волчанке (синоним: эритематоз), а точнее о ее кожной форме – дискоидной красной волчанке.
Прежде чем мы о ней поговорим сначала коротко про волчанку вообще.
Системная красная волчанка – тяжелое заболевание, поражающее соединительную ткань и сосуды. Проявления ее включают лихорадку (у 90% больных), поражение кожи (у 85%), поражения суставов, почек, сердца и легких. Этим заболеванием занимаются врачи ревматологи.
При системной красной волчанке встречаются высыпания, характерные для дискоидной (кожной) красной волчанке.
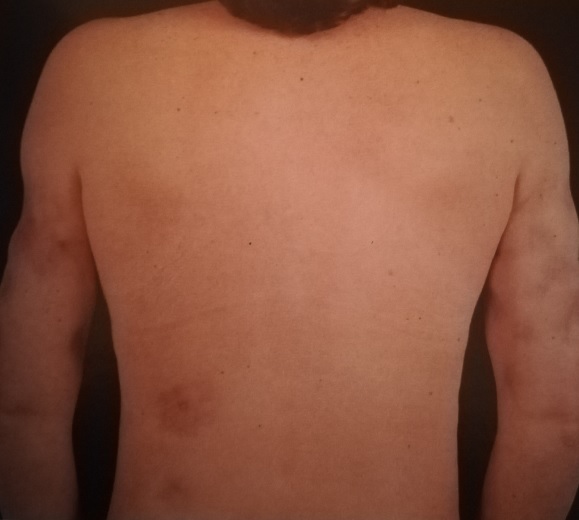
Однако сама дискоидная красная волчанка отнюдь не всегда переходит в системную.
Учитывая, что и системная, и кожная красная волчанка проявляется на коже, то очень часто первично пациенты с этими формами впервые обращаются именно к дерматологу.
Кожные проявления волчанки часто подразделяют на три вида.
Первый, это подострая кожная красная волчанка. Я не буду подробно на этой форме останавливаться, только хочу сказать, что она часто напоминает псориаз, поэтому ее легко с ним спутать.
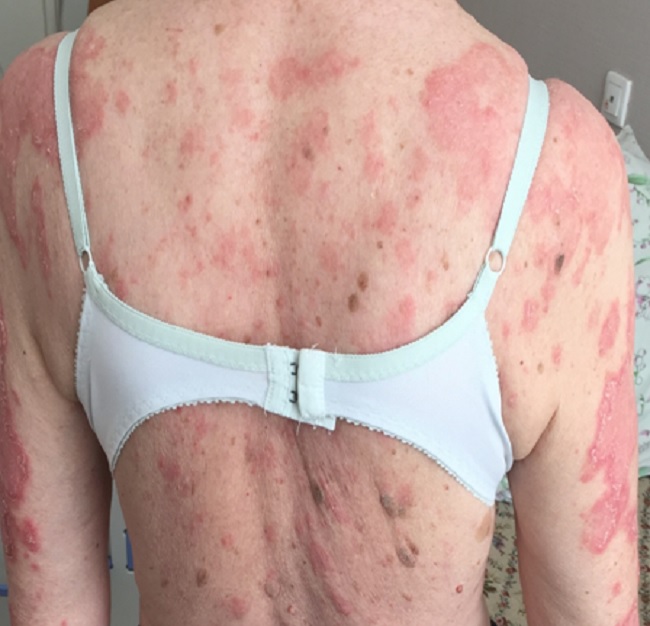
Следующие два вида относят к хронической форме заболевания.
Это глубокая красная волчанка (Капоши-Ирганта), которая встречается редко и проявляется плотными подкожными болезненными узлами на лице, волосистой части головы, молочных железах, плечах, бедрах и ягодицах.
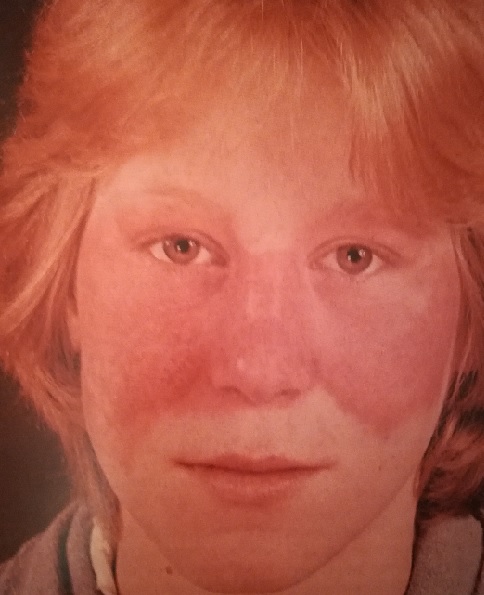
И наконец, дискоидная красная волчанка, о которой я хочу сегодня рассказать.
Чем она интересна с точки зрения кожных болезней? А тем, что ее в начальной стадии очень трудно отличить от обычного раздражения на лице, розацеа (статью о розацеа смотри здесь) и других заболеваний кожи.
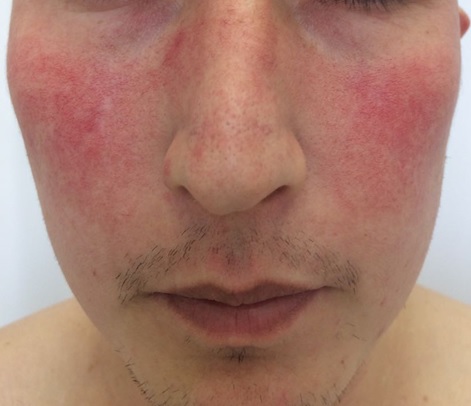
Дискоидная красная волчанка
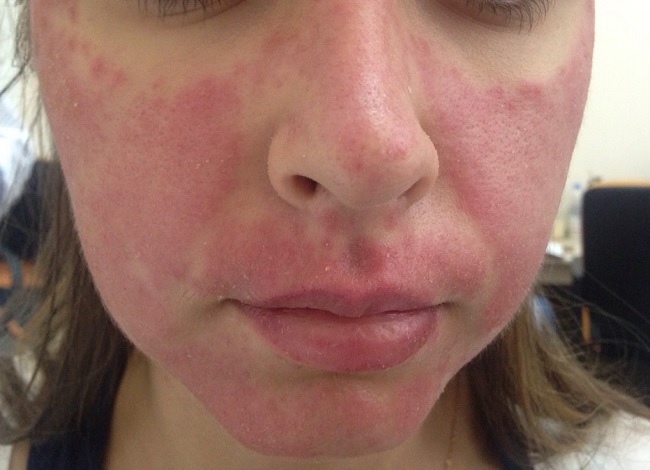
Даже в начале заболевания, если мы проведем биопсию – возьмем кусочек кожи на анализ (гистологию), это может ничего не дать, просто будет картина воспаления.
И так, дискоидная красная волчанка – наиболее распространенная форма из всей красной волчанки – 88% всех форм.
Заболевание может встречаться в любом возрасте, но довольно часто начинается в интервале между 20 и 40 годами, чаще болеют женщины (4:1). Наиболее часто встречается в странах с влажным и холодным климатом и является редкостью в тропиках.
Красная волчанка это аутоиммунное заболевание с генетической предрасположенностью, возникающее, как и без видимой на то причины, так же ее появление может быть спровоцировано вирусами, длительной инсоляцией или переохлаждением, стрессом, бактериями, некоторыми лекарствами и другими факторами.
Величина очагов красной волчанки различна (диаметр 0,5 – 5 см и более).
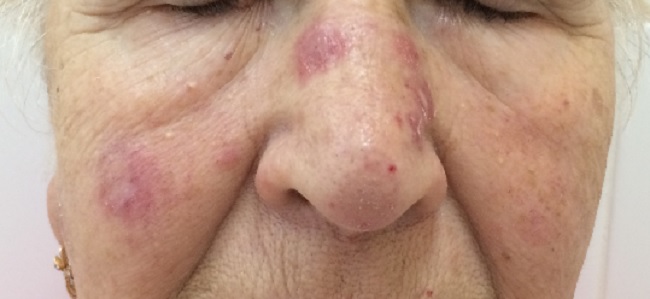
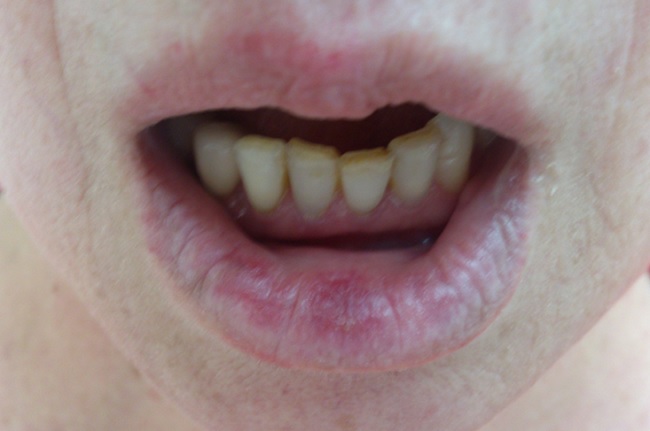
Количество очагов варьирует от одного до многих. Дискоидная красная волчанка отличается типичной локализацией: кожа скуловой области, носа и щек, ушных раковин, шеи, иногда груди.
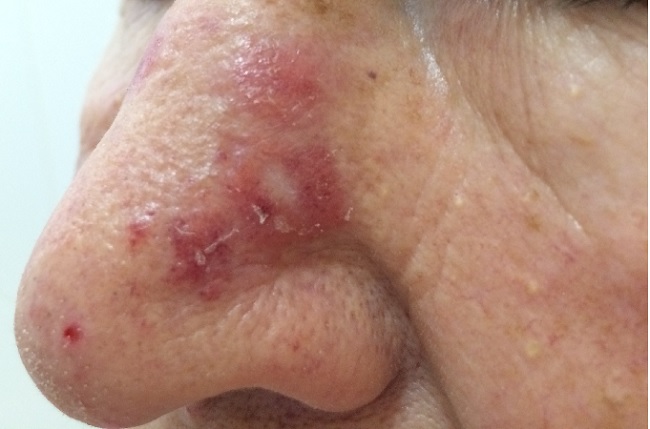
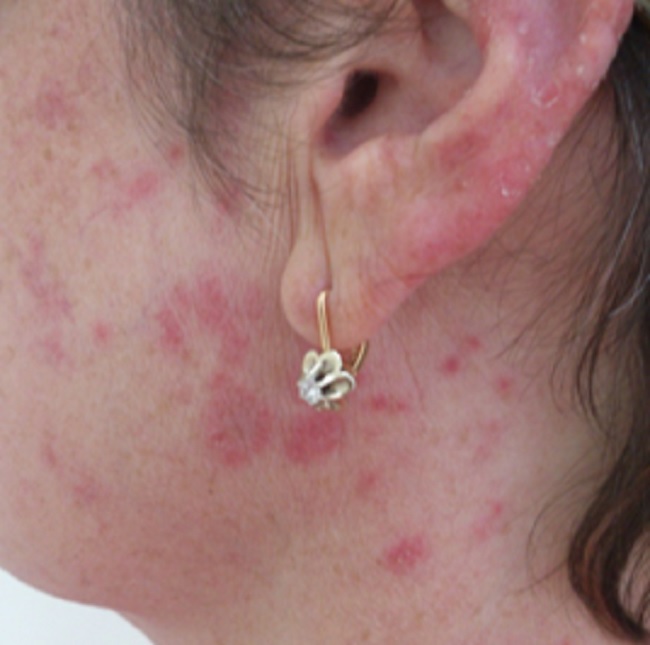
Могут поражаться волосистая часть головы,

При дискоидной красной волчанки выделяют три стадии: эритематозную, фолликулярного гиперкетатоза и стадию атрофии.
Эритематозная стадия красной волчанки начинается с появления (обычно на лице) розовато-красного отечного пятна или нескольких пятен.

Пятна постепенно увеличиваются в размерах, уплотняются и покрываются мелкими сероватыми чешуйками, крепко сидящими в устьях волосяных фолликулов. Это уже стадия фолликулярного гиперкератоза.
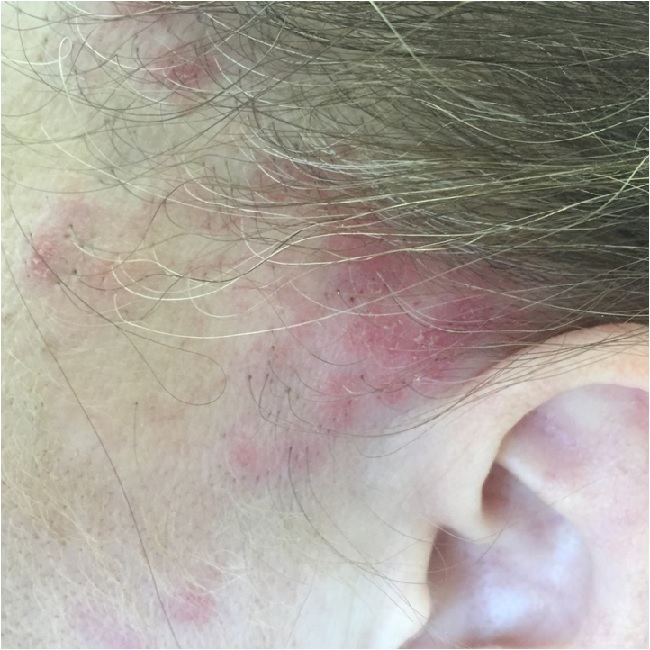
Площадь очагов увеличивается, появляются новые очаги такого же вида. По периферии очага усиливаются инфильтрация, ороговение, краснота, отечность.
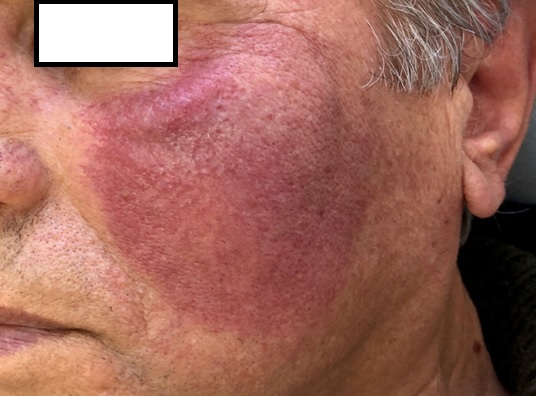
При переходе в атрофическую стадию в центре бляшки формируется рубцовая атрофия, кожа истончается, легко собирается в складки. Иногда в очагах атрофии появляются телеангиэктазии (сосудистые звездочки).
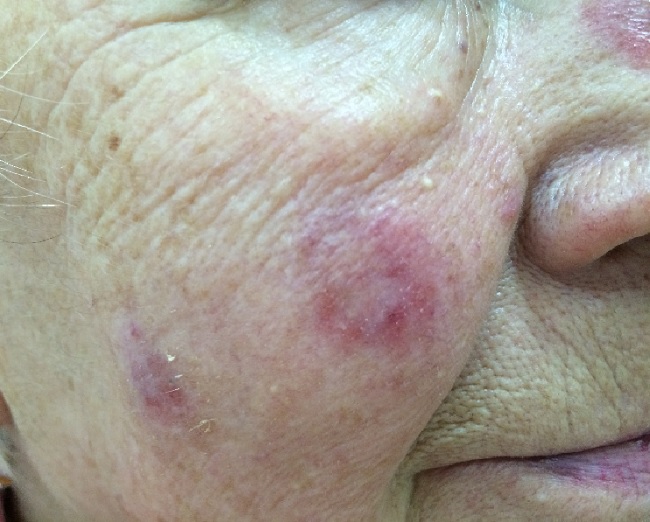
Субъективные ощущения, как правило, отсутствуют. Крайне редко больных беспокоит незначительный зуд или жжение.
При дискоидной форме красной волчанки трансформация в системную происходит редко – у 1-7% больных.
Для кожной формы красной волчанки характерно длительное непрерывное течение с периодическими ухудшениями в весенне-летний период в связи с избыточной инсоляцией.
Диагноз красной волчанки
Диагноз красной волчанки основывается на клинической картине, данных гистологического и иммуногистохимического исследования.
Как я уже сказал ранее, на эритематозной стадии красную волчанку очень трудно отличить от розацеа, себорейной экземе. Даже гистологическое исследование может ничего не дать.
Пациенты нуждаются в тщательном динамическом наблюдении и мониторинге лабораторных данных, т.к. при длительном течении иногда формируется висцеральная и/или лабораторная картина, свидетельствующая о трансформации кожной формы в системную.
Анализ крови при красной волчанке
Раз в год рекомендуется исследование крови на: печеночные показатели, С-реактивного белка, антинуклеарные антитела (обнаруживаются в 20% случаев), SS - A ( anti - Ro ) и SS - B ( anti - La ) антитела (в 3% случаев), антифосфолипидные антитела, антитела к ДНК и антинуклеарный фактор, антитела к гладкомышечной ткани (менее 5%) обычно указывают на системную красную волчанку. Так же при дискоидной красной волчанке возможны: цитопения (дефицит одного или нескольких различных видов клеток крови), повышение СОЭ, положительный ревматоидный фактор, протеинурия (наличие в моче белка).
Важно! Поставить диагноз красной волчанки и отличить его от других заболеваний может только врач, а не сам пациент по интернету! И только врач должен осуществлять контроль за динамикой, причем очно!
Лечение красной волчанки
Лечение дискоидной красной волчанки подбирается индивидуально и заключается в использовании системных антималярийных и глюкокортикостероидных препаратов и их средств для наружного применения. Есть еще так называемые резервные средства: дапсон, ретиноиды, метотрексат. В комплексную терапию добавляют антиоксиданты, ангиопротекторы и корректоры микроциркуляции.
Вы так же можете задать мне личный вопрос на почту моего блога, в разделе индивидуальные консультации.
С уважением Константин Ломоносов.
Если вы еще не зарегистрировались, вы можете выполнить регистрацию через вашу почту или войти через соц.сети

- Эпидемиология розацеа
- Причины развития розацеа
- Патогенез розацеа
- Классификация розацеа
- Особые формы розацеа
- Симптомы розацеа
- Диагностика заболевания
- Дифференциальная диагностика розацеа
- Как лечить розацеа в домашних условиях?
Покраснение кожи при заболевании связано с гиперреактивностью капилляров, которые моментально расширяются при малейшем повышении температуры. В результате постепенно возникают телеангиэктазии – стойкое расширение мелких сосудов (артериол, венул или капилляров), которое внешне проявляется в виде сосудистых звездочек или сеточек.
Эпидемиология розацеа
- Встречается часто, наиболее предрасположены к розацеа люди со светлой кожей.
- Возраст пациентов – преимущественно более 30 лет, пик заболеваемости приходится между 40 и 50 годами.
- Женщины болеют чаще. Но при развитии патологии у мужчин высока вероятность возникновения ринофимы, поскольку они более предрасположены к гиперплазии крайней степени.
Причины развития розацеа
Этиология заболевания точно не известна. Но установлены некоторые факторы, способствующие развитию патологии. Эндогенные причины:
- Клещ Demodex folliculorum. Длительное время считался главной причиной заболевания. Но последние исследования доказали, что пациенты выздоравливали при проведении терапии, в схему которой не входили акарицидные препараты. Однако при заболевании возникают благоприятные условия для размножения и развития клеща. Поэтому косвенно он может влиять на ухудшение клинической картины розацеа, в частности - усиливать субъективные ощущения.
- Бактерия Helicobacter pylori. Влияет на развитие заболевания примерно у 67% пациентов. Считают, что приливы на коже связаны с активацией под влиянием бактерии вазоактивных пептидов, а также с накоплением токсических веществ с сосудорасширяющими свойствами.
- Эндокринные сбои (эндокринопатии) у женщин во время менструации, беременности или климакса. Хоть и не являются одной из основных причин заболевания, могут провоцировать частые рецидивы розацеа.
- Сосудисто-невротические реакции (вегето-сосудистая дистония и астено-невротический синдром). В этих случаях сыпь при розацеа локализуется над неактивными мышцами лица. Специалисты выдвинули версию, что это связано с отеком кожных покровов из-за плохого дренирования в результате отсутствия мышечной активности на таких участках. В то же время капилляры переполнены кровью, что внешне проявляется в виде гиперемии.
- Дерматологические заболевания инфекционной природы.
- Снижение иммунного статуса.
- Влияние отдельных компонентов свертывающей или кинин-калликреиновой систем (групп белков, участвующих в воспалительных реакциях, контролирующих артериальное давление, коагуляцию и отвечающих за появление боли).

Экзогенные (внешние) причины:
- алиментарные (алкоголь, пероральные контрацептивы, горячие напитки и еда, пряности);
- физические (пребывание на солнце, воздействие на кожу тепла или холода, частое проведение повторных процедур химического пилинга);
- длительное наружное применение сильнодействующих глюкокортикоидов.
Патогенез розацеа
Как и этиология, патогенез заболевания до конца не изучен. Считается, что основной механизм развития патологии – неспецифическое воспаление, вокруг которого постепенно происходит расширение капилляров, находящихся рядом с фолликулами. Со временем они приобретают гиперреактивность, а их стойкое расширение ведет к появлению телеангиэктазий. В дальнейшем, по мере прогрессирования заболевания, развивается диффузная гипертрофия соединительной ткани и сальных желез.
Классификация розацеа
На сегодняшний день существует несколько классификаций заболевания в зависимости от стадий развития, элементов сыпи и клинических проявлений. Клинико-морфологическая классификация Е.И. Рыжиковой разделяет болезнь на 4 стадии:
- эритематозную;
- папулезную;
- пустулезную;
- инфильтративно-продуктивную – ринофиму.
Классификация по J. Wilkin:
- прерозацеа – периодическое появление приливов;
- сосудистая розацеа – развитие эритемы и телеангиэктазий;
- воспалительная розацеа (характеризуется высыпаниями в виде папул и пустул);
- поздняя розацеа – крайняя степень выраженности – развитие ринофимы.
В результате долгих исследований G. Plewig, T. Jansen, A. Kligman была предложена новая классификация. При этом учитывались все стадии развития заболевания, а также его атипичные формы.
- I стадия – эритематозно-телеангиэктатическая – характеризуется длительной, умеренно выраженной эритемой и появлением единичных телеангиэктазий;
- II стадия – папуло-пустулезная – эритема стойко сохраняется, растет количество телеангиэктазий, появляются папулы и пустулы;
- III стадия – пустулезно-узловатая – к существующим многочисленным элементам сыпи присоединяются отечные узлы, происходит гиперплазия сальных желез, возникают утолщенные бляшки, склонные к слиянию.
Особые формы розацеа
Симптомы розацеа
- Начальная стадия заболевания. Возникает преходящая эритема центральной зоны лица. Постепенно она приобретает стойкий характер. Появляются застойные явления в виде умеренной инфильтрации и единичных капиллярных телеангиэктазий. Субъективно в месте локализации процесса пациент ощущает зуд, жжение и покалывание кожи. Со временем количество телеангиэктазий растет, а эритема, прогрессируя, становится синюшной и расползается на все лицо, захватывая даже участки шеи.

У некоторых пациентов при розацеа (в 20 – 50% случаев) появляются признаки поражения глаз. Больные жалуются на чувство жжения, зуд и болезненность. Наблюдаются слезотечение и светобоязнь. При этом специалисты диагностируют конъюнктивиты, блефариты, ириты, иридоциклиты, кератиты или халазион.
Диагностика заболевания
Помимо клинической картины и жалоб пациента, врач должен выявить причину развития патологии. С этой целью он может назначить лабораторное обследование, включающее целый ряд анализов:
- развернутый клинический анализ крови;
- биохимический анализ крови, который показывает общий билирубин и его фракции, триглицериды, трансаминазу, холестерин, щелочную фосфотазу, креатинин и глюкозу;
- мазки с пораженных участков кожи для выделения, идентификации патогенной микрофлоры и определения ее чувствительности к антибиотикам;
- соскоб с кожи на наличие Demodex folliculorum;
- взятие мазка для бактериологического посева на определение микрофлоры кишечника.
Дифференциальная диагностика розацеа
При четкой клинической картине опытному специалисту поставить диагноз не составит труда. И все же заболевание следует дифференцировать с некоторыми патологиями, такими как:
- Периоральный (розацеаподобный) дерматит – заболевание кожи, для которого характерны высыпания в области носогубного треугольника. В отличие от розацеа, при этой патологии отсутствуют телеангиэктазии и глубокое поражение кожи.
- Вульгарное акне, при котором присутствуют комедоны, а само заболевание встречается в несколько иной возрастной группе – у людей до 30 лет.
- Саркоидоз (в том числе ознобленная волчанка Бенье-Теннессона) – системное заболевание. Но его проявления на лице встречаются довольно редко.
- Себорейный дерматит – очень схожее с розацеа по клинической картине заболевание. Однако при нем элементы сыпи покрыты чешуйками, чего нет при розацеа.
- Системная красная волчанка – диффузное поражение соединительной ткани. Отличается от розацеа локализацией (она не затрагивает область носогубного треугольника). К тому же при ней отсутствуют такие элементы сыпи как папулы и пустулы
Кроме того, проводят дифференциальную диагностику розацеа с красной зернистостью носа (хроническим нарушением работы потовых желез), туберкулезной волчанкой (разновидностью туберкулеза кожи), синдромом Хабера (наследственным заболеванием с розацеаподобной сыпью).

Как лечить розацеа в домашних условиях?
Терапия заболевания – комплексная, но выбор препаратов и схемы лечения зависит не только от стадии заболевания и степени выраженности косметических дефектов, но также от причин и клинической формы патологии. Особую роль играет индивидуальная переносимость лекарственных средств пациентами. К тому же монотерапия любым препаратом из схемы не приводит к полному выздоровлению, а оказывает лишь временный эффект. Терапия заболевания проводится в двух направлениях:
- уменьшение воспалительного процесса;
- устранение причин, вызвавших заболевание, или провоцирующих факторов, которые привели к рецидиву.
Любая схема лечения должна включать следующие группы препаратов.
Методы деструкции телеангиэктазий и других элементов сыпи при розацеа:
- электрофорез с Хлорохином или Эпинефрином;
- криотерапия (криомассаж);
- электрокоагуляция;
- лазеротерапия (лечение лазером).
Хирургические методы лечения, которые применяются для коррекции изменений на коже при ринофиме:
- электрохирургия (проводится иссечение гипертрофированных участков и восстановление первоначальной формы носа);
- лазеротерапия (эксцизия – иссечение лазером с длинными инфракрасными волнами);
- дермабразия – разновидность механического пилинга, которая основана на послойной шлифовке кожи.
Чтобы вылечить пациента, необходимо уделить внимание его режиму питания. Диета при розацеа не строгая, но из рациона следует исключить животные жиры, копчености, алкоголь, острые или пряные блюда. Коррекции подлежит не только питание, но и образ жизни. Пациент не должен долго пребывать в душных помещениях, где температура воздуха очень высока. А также полностью избегать инсоляции, используя солнцезащитные средства и одежду (например, широкополые шляпы). Только при таких условиях розацеа излечима, и пациент может вернуться к нормальному образу жизни.
- Главная
- Статьи
- Это интересно

Внезапный румянец — это не так уж безобидно, как может показаться на первый взгляд.
Подробнее о нем вы узнаете из данной статьи.
Замечали ли вы, как щеки становятся пурпурными, когда заходишь с мороза в теплое помещение?
Или как они неестественным образом краснеют после чашки горячего чая или бокала вина?
Сначала румянец держится недолго, однако постепенно становится все более длительным, кожа начинает остро реагировать на любые раздражители, на щеках и крыльях носа появляется заметная капиллярная сетка.
Если вам знакомы эти проявления, вполне вероятно, что у вас кожное заболевание — розацеа.
Основными признаками розацеа являются:
1. Стойкое покраснение лица. Чаще всего покраснение захватывает центр лица (лоб, нос, подбородок и щеки). Краснота может распространяться на грудь и спину.
2. Высыпания на лице. В начале на фоне покраснения кожи образуются небольшие розоватые бугорки (папулы), которые со временем превращаются в гнойнички (пустулы, прыщи, угри).
3. Уплотнение кожи лица в области покраснения. Чаще развивается на поздней стадии болезни.
4. Расширение сосудов и проявление красной сосудистой сетки (телеэнгиэктазии).
5. Ринофима. Стойкое покраснение и уплотнение кожи на носу. Чаще встречается у мужчин.
6. Поражение глаз. Встречается примерно у половины заболевших. Проявляется покраснением, сухостью, резью, ощущением песка или инородного тела в глазах, слезотечением. Возможны ощущения зуда, жжения, стягивания кожи.
Несмотря на схожие клинические проявления, розацеа отличается от других кожных заболеваний. Например, при розовых угрях нет черных точек, которые образуются при угрях обыкновенных.
При розацеа очаги покраснения имеют менее четкие контуры и меньшую интенсивную яркость, чем при волчанке, а от себорейного дерматита розацеа отличает отсутствие на коже желтоватых корочек.
Как спасти кожу от покраснений и раздражения?
Швейцарский препарат QUASIX (Квазикс) — эффективное средство для лечения розацеа, демодекоза и себорейного дерматита. Высокая эффективность препаратов Квазикс обеспечена синергическим действием четырех активных ингредиентов, а именно: Экстракт квассии (Квассии горькой), глицерина, никотинамида и сорбитола.
Экстаркт квасии обладает сильными антипаразитарным и антибактериальным свойствами, что используется особенно при наличии перманентного покраснения, сопровождаемого сыпью. Кроме того, он обладает противовоспалительным и антиоксидантным свойствами.
Никотинамид (витамина В3) является сильным ингибитором воспаления, помогает поддерживать барьерные функции кожи в хорошем состоянии. Глицерин является благоприятным для кожи увлажняющим веществом, обеспечивающим поступление воды в кожу.
А сорбитол помогает поддерживать оптимальную гидратацию кожи. Кроме того, благодаря содержанию диоксида титана и оксида цинка крем-протектор Квазикс с SPF-30 создает двойную защиту кожи от ультрафиолетовых лучей. Препараты QUASIX (Квазикс) используются при появлении красных пятен на коже носа и щек, а также верхней области груди.
Помните, что точный диагноз может поставить только квалифицированный дерматолог. Самодиагностика недопустима! Важно обратиться к специалисту своевременно.
Чем сильнее запущено заболевание, тем труднее восстановить здоровье кожи. На поздних стадиях розацеа вызывает стойкие и выраженные косметические дефекты: телеангиэктазии (сеточки треснувших сосудов) и инфильтраты (утолщение кожи), которые могут быть необратимыми.
В то же время, на ранних стадиях заболевание успешно лечится.
Будьте здоровы!
Материал подготовлен экспертами Интернет-магазина красоты и здоровья Deoshop.ru. При копировании материалов с сайта, гиперссылка обязательна
Красная волчанка
Терлецкий О. В.
Красная волчанка
Красная волчанка (lupus erythematodes) (рис. 141–143). Под этим обобщающим термином объединяется ряд воспалительных заболеваний соединительной ткани и сосудов с аутоиммунным патогенезом: дискоидная, диссеминированная и системная красная волчанка. Первые две клинические формы характеризуются в большинстве случаев лишь кожными изменениями. Для системной красной волчанки характерны не столько изменения кожи, сколько нарушение общего состояния и поражение внутренних органов.
Дискоидная и диссеминированная красная волчанка. Это хроническое кожное заболевание, характеризующееся тремя основными признаками: эритемой, гиперкератозом и атрофией. Поражается преимущественно кожа лица, реже - кожа волосистой части головы, верхней части груди, спины и пальцев рук. Процесс начинается с появления одного или нескольких розовых или ярко-красных пятен.
При дискоидной форме пятна постепенно увеличиваются в размерах и превращаются в более или менее инфильтрированные бляшки. На их поверхности, начиная с центра, развивается гипер-кератоз, вначале фолликулярный, в форме небольших шипиков, в дальнейшем разлитой. Постепенно почти вся поверхность бляшки покрывается плотными, с трудом удаляемыми чешуйками, лишь по периферии остается свободная от роговых наслоений красная, нередко слегка возвышающаяся в виде валика, кайма. При снятии чешуек на их нижней поверхности нередко обнаруживаются шипики. Соскабливание чешуек вызывает болезненность. Типична локализация этой формы красной волчанки на коже носа и щек, где она часто приобретает очертания бабочки (рис. 141, 141.1). Постепенно увеличиваясь и сливаясь, очаги красной волчанки могут распространиться на всю кожу лица.
 |
| Рис. 141. Дискоидная форма красной волчанки. |
 |
| Рис. 141.1. Дискоидная форма красной волчанки. |
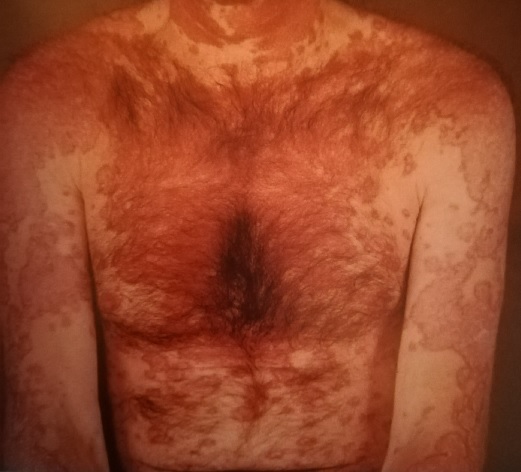
При диссеминированной форме первоначально возникшие пятна не имеют тенденции ни к значительному периферическому росту, ни к инфильтрации. Достигнув величины 2,0 см, максимум 2,5 см, они останавливаются в своем росте. На их поверхности также возникает гиперкератоз в виде белых с трудом удаляемых чешуек, соскабливание которых болезненно. Количество очагов различно; они беспорядочно рассеяны на коже лица, изредка появляются в ушных, раковинах, на коже верхней части груди и спины (рис. 142, 142.1).
 |
| Рис. 142. Диссеменированная форма красной волчанки. |
| Рис. 142.1. Диссеменированная форма красной волчанки. |
По прошествии более или менее длительного времени начинается разрешение очагов. Оно начинается в их центре, постепенно распространяется к периферии и заканчивается образованием рубцовой атрофии. При диссеминированной форме атрофия обычно поверхностна, порой едва заметна, при дискоидной представляется или в форме значительного истончения кожи, которая собирается в складки наподобие папиросной бумаги и имеет белый цвет, или в форме более грубых несколько вдавленных в кожу, слегка пигментированных рубцов, обезображивающих больного. В случае поражения волосистой части головы очаги обычно значительной величины и вначале имеют вид слегка инфильтрированных пятен красного цвета. Постепенно на их поверхности развивается гиперкератоз или сплошной, покрывающий поверхность пятна наслоением сероватого цвета чешуек, или фолликулярный, в виде роговых пробок, залегающих в устьях волосяных фолликулов. После разрешения остаются рубцовая атрофия и стойкое облысение (рис. 143).
 |
| Рис. 143. Декальвирующая форма дискоидной красной волчанки. |
При локализации красной волчанки на красной кайме губ образуются слегка инфильтрированные, резко ограниченные участки, окрашенные в фиолетово-красный цвет и покрытые небольшим количеством с трудом удаляемых чешуек; в местах перехода очагов поражения на слизистую оболочку отмечается серовато-белая каемка. В дальнейшем, начиная с центральной части, развивается атрофия. На слизистой оболочке щек и губ заболевание характеризуется появлением ограниченных розово-красных пятен, центральная часть которых постепенно становится серовато-белой. Иногда в их центральной части образуется эрозия или поверхностное изъязвление. После исчезновения их остается белый атрофический рубец.
Течение красной волчанки отличается большой длительностью и склонностью к обострениям и рецидивам, которые часто возникают на местах ранее бывших поражений, на фоне рубцовой атрофии, или в их окружности. Общее состояние больных не нарушено; в отдельных случаях возможен переход диссеминированной красной волчанки в системную.
Глубокая красная волчанка (люпус-панникулит) клинически проявляется расположенными глубоко в подкожной клетчатке плотными узлами, подвижными, четко контурированными и не спаянными с окружающими тканями. Кожа над узлами имеет вишневую окраску, нередко обнаруживаются участки гиперкератоза и атрофии, а также высыпания, соответствующие дискоидной красной волчанке. В отдельных случаях узлы могут изъязвляться, при заживлении образуя втянутые рубцы. Процесс локализуется в области лица, плеч, бедер и ягодиц. Заболевание может сопровождаться общими симптомами. Описаны случаи перехода глубокой красной волчанки в системную.
Системная красная волчанка (СКВ)
Системная красная волчанка в одних случаях начинается остро, с быстрым развитием тяжелых поражений различных внутренних органов, при этом кожа в процесс может и не вовлекаться. В других случаях заболевание протекает подостро или хронически с постепенным развитием клинических проявлений. Тем не менее, и при благоприятном течении заболевание в любой момент может принять злокачественный характер. Системная красная волчанка чаще наблюдается у молодых женщин в возрасте 20–40 лет.
Диагностика красной волчанки основывается на клинических проявлениях болезни (триада симптомов – эритема, гиперкератоз, атрофия), гематологических и иммунологических показателях и преследует цель не только подтвердить предварительный клинический диагноз, но и выяснить вид, характер и тяжесть иммунопатологических реакций для определения формы красной волчанки, прогноза и выбора тактики лечения. С этой целью используется ряд лабораторных тестов.
Другим лабораторным тестом, подтверждающим системную красную волчанку, является обнаружение непрямым иммунофлюоресцентным методом в сыворотке крови антинуклеарного фактора (АНФ), представляющего собой цитотоксические антиядерные антитела. По типу свечения этих антител, сцепленных с ядром клетки, можно отдифференцировать системную красную волчанку от других диффузных болезней соединительной ткани, а также определить и тяжесть аутоиммунного процесса, так как различные виды свечений свидетельствуют о наличии различных аутоантител (к двухнитчаной нативной ДНК, к одной из спиралей ДНК, к РНК).
Дополнительными иммунологическими данными, косвенно подтверждающими системную красную волчану, являются: увеличеное количество сывороточных IgG, IgM; повышенное содержание в крови В-лимфоцитов и циркулирующих иммунных комплексов; сниженное количество общего комплемента и его С3, С4 фракций, а также Т-супрессоров с одновременным дефицитом их функциональной активности.О кожном же характере процесса косвенно указывают: увеличенное количество Т-лимфоцитов и Т-эффекторов, естественных киллеров; повышение индекса Тх/Тс; повышенная лимфокинвыделительная активность Т-клеток в функциональных пробах с растительными митогенами, а также с антигенами ДНК.В очагах поражения кожи, при различных формах красной волчанки, в прямой иммунофлюоресцентной реакции обнаруживается линейно расположенное отложение иммуноглобулинов в области дермо-эпидермального сочленения, преимущественно класса G и реже - M (положительный lupus bend test).
Дифференциальный диагноз кожных форм (дискоидной и диссеминированной) красной волчанки проводится с фотодерматозами, себорейным дерматитом, розовыми угрями, псориазом. Глубокую красную волчанку дифференцируют с узловатой и индуративной эритемами, а также с панникулитами другой этиологии.
Дифференциальный диагноз системной красной волчанки проводят с дерматомиозитом и многоформной экссудативной эритемой.
Лечение. Общая терапия красной волчанки проводится в зависимости от ее формы. При кожных формах основу лечения составляют аминохинолиновые производные, обладающие как мягким иммуносупрессивным эффектом (преимущественно в отношении Т-клеток), так и мембранстабилизирующим действием. Назначается делагил или плаквенил 10-дневными курсами по 1 таблетке (0,25 г) 2–3 раза в день с 5-дневными интервалами (всего 2–3 курса).
Применяется также непрерывное лечение, при котором сначала проводится обычный 10-дневный курс лечения, по окончании которого на 1–1,5 месяца назначается прием 1 таблетки препарата в сутки.
В упорно протекающих случаях используется комбинированный прием аминохинолиновых препаратов с глюкокортикостероидами (3–4 таблетки преднизолона в сутки).
В начальном периоде заболевания и во время обострений рекомендуются инъекции препаратов кальция, а также прием никотиновой кислоты или ее производных (ксантинола никотинат).
Хороший эффект оказывают иммунокорригирующие препараты (тималин, тактивин, декарис, нуклеинат натрия). В весенне-летнем периоде, для профилактики обострений рекомендуются курсы аминохинолиновых средств.
При системной красной волчанке основу лечения составляют ударные дозы глюкокортикостероидов (60–80 мг преднизолона в сутки), которые по достижении терапевтического эффекта постепенно снижают до поддерживающей дозы (5–10 мг).
Назначают также производные хлорхинолина, а при поражении суставов – противовоспалительные средства (салицилат натрия, реопирин, бутадион, индометацин).
Наружная терапия заключается в назначении глюкокортикостероидных кремов и мазей. Для защиты от действия солнечных лучей рекомендуется использовать фотозащитные кремы.
 |
 |
 |
2. Терлецкий О. В. Псориаз и другие кожные заболевания. Терапия, диета, рецепты блюд. –СПб.: ДЕАН, 2010. – 384 с.
3. Самцов А.В., Барбинов В.В., Терлецкий О.В. Сифилис. Медицинский атлас. –СПб., ДЕАН, 2007. –192 с.
Читайте также:


