Как называется заболевание мышц глаза
Большой раздел Заболевания глаз
Человеческая система зрения – поистине уникальное явление, реализуемое посредством совокупного взаимодействия многочисленных элементов глаз.
Пожалуй, одни из важнейших функций ложатся на мышечный аппарат зрительных органов. Патологии данной составляющей глаз встречаются не столь часто, однако в офтальмологической практике имеют место быть.
Конечно, проблемы с остротой зрения или конъюнктивиты встречаются в разы чаще, но актуальность рассмотрения заболеваний мышечного аппарата глаз от этого не падает.
Зная о желании читателей нашего ресурса рассмотреть патологии мышц глазной системы более подробно, командой сайта было принято решение посвятить данной тематике отдельную рубрику. Именно в ней и вводной статье к разделу, представленной ниже, каждый желающий сможет найти интересующую его информацию о болезнях мышечного аппарата глаз.
Пару слов о патологиях глазных мышц
Мышечная структура глаз – это поперечнополосатые мышечные волокна, которые обеспечивают необходимое движение органов внутри глазницы для реализации обширного виденья окружающей среды.
В системе зрительных мышц выделяют:
- верхние косые;
- верхние прямые;
- нижние косые;
- нижние прямые;
- латеральные;
- и медиальные волокна.
Пожалуй, уже судя по их названию, каждый читатель сумел понять их расположение относительно глазного органа и основные функции.
Отметим, что управление мышечным аппаратом глаз осуществляют три черепных нерва:
- блоковой;
- глазодвигательный;
- отводящий.
Как правило, именно неправильная работа нервных окончаний провоцирует развитие проблем мышечного аппарата зрительной системы.
Непосредственно патологические дефекты самих мышц случаются нечасто.
В любом случае, неправильная работа мышц глаза способна спровоцировать ряд неприятных проявлений, а именно:
- частичную или полную блокировку движения зрительных органов в конкретных направлениях;
- нарушение фокусировки зрения;
- снижение его остроты и объективности.
В итоге, патологии мышц провоцируют развитие зрительных дисфункций, которые могут не просто снизить качество жизни больного, но и сделать из него инвалида.
Для общей информации отметим, что среди наиболее встречающихся патологий глазных мышц выделяют миастению (слабость волокон), паралич (неправильность работы двигательных нервов), спазм (нарушенная сократительная способность мышцы) и разного рода врожденные аномалии (отсутствие или поражение конкретных волокон).
Принципы лечения недугов
Заболевания мышечного аппарата глаз, как правило, лечению поддаются, однако для его организации требуется проведение качественной диагностики.
Последняя обязательно включает в себя:
- Анализ проявляемой симптоматики у больного. При патологиях мышечных структур зрительной системы наблюдаются диплопия, нистагм и боли глаз, отдающие в голову.
- Детальный осмотр пораженных глаз и проверка их физиологических функций (подача света на зрачок, слежение за предметом и т.п.).
- Проведение инструментальных диагностик. В случае с поражением мышечных волокон чаще всего прибегают страбометрии (определяет косоглазие), УЗИ, КТ глаз (выявляют дефекты тканей) и электронейромиографии (используется для проверки нервных волокон).
По итогу проведенных обследований пациенту назначается оптимальный курс терапии конкретно для особенностей его клинического случая. Болезни мышечного аппарата глаз в равном числе случаев поддаются как медикаментозной, так и оперативной терапии.
В определении методики лечения немаловажную роль играет клиническая картина проявления патологии и степень ее развития. Естественно, чем сильней и опасней будет недуг – тем больше шансов, что для его терапии будут использоваться хирургические методики лечения.
Как видите, патологии мышечного аппарата глаз – явление не столь страшное, нежели могло показаться на первый взгляд.
К счастью, частота подобных заболеваний в современной офтальмологии не высока, однако пока встречаются даже единичные случаи поражений, вопрос их рассмотрения будет актуален.
На страницах данного раздела сайта каждый читатель сможет найти абсолютно всю информацию о течении болезней мышц глаз и их особенностях. Представленные в рубрике статьи создаются исключительно профессиональными копирайтерами, которые работают совместно с практикующими офтальмологами.
В итоге, представителям своих сфер деятельности удается создать материал, помогающий ответить на множество вопросов относительно патологии мышечного аппарата зрительных органов. К примеру, такова их незначительная часть:
- Какова сущность данных патологий?
- Насколько они опасны?
- Почему могут развиться?
- Стоит ли их бояться и как правильно лечить?
- Допустимо ли самолечение?
Естественно, представленная информация не станет заменой профессиональному офтальмологу, однако предоставить базовый набор знаний по патологиям мышц глаза сможет вполне абсолютно каждому желающему.
Уверяем, представленный материал носит исключительно достоверный характер и поможет в разрешении многих тематических вопросов. Надеемся, статьи из данного раздела сайта найдут своих читателей и будут максимально полезны каждому из них.
Глазная миастения относится к аутоиммунным заболеваниям человека и характеризуется патологической мышечной утомляемостью. При увеличении нагрузки на органы зрения симптоматические проявления усугубляются, а при снижении — уменьшаются. Эта разновидность болезни приводит к ослабеванию мышц век и органов зрения, из-за чего у пациента наблюдается двоение, косоглазие, плохая фокусировка взгляда, опущение верхнего века.
При тяжелых формах симптоматические проявления нарастают, в зону поражения попадают лицевые, опорно-двигательные мышцы, что приводит к бульбарным нарушениям, слабости, отклонениям в мимике. Больной сталкивается с дефектами речи, проблемами с глотанием и передвижением. Мышечные структуры могут вовлекаться в одностороннем порядке либо в произвольном, когда в процесс изменения попадают все структуры.
Согласно статистическим данным, миастения встречается у 20 человек из 100 тысяч. Чаще патология обнаруживается у женщин, чем у мужчин.
Миастения может быть приобретенным либо генетически обусловленным дефектом в иммунной системе человека. Для нее характерным является уничтожение одних клеток другими. В этом случае природная защита организма срабатывает неправильно, реагируя на свои же клетки, как на чужеродные, воспринимая их как угрозу.
По МКБ 10 патология имеет шифр G70 и относится к Myasthenia gravis и другим нарушениям нервно-мышечных волокон.
Диагностируется такой вид аномалии при обращении в медицинский центр, где пациент проходит комплексное аппаратное и лабораторное обследование. К инструментальной проверке стоит отнести: электромиографию, электронейрографию, компьютерную томографию. Лабораторная диагностика включает в себя: анализ крови общий и биохимический, пробу на прозерин.
Лечение будет зависеть от разновидности болезни и степени выраженности симптоматики. Обычно применяют немедикаментозную терапию, назначают и лекарственные препараты, физиотерапевтические процедуры.
Наиболее часто фиксируется приобретенная разновидность недуга, она намного легче поддается терапии.

Причины
Миастения глазная форма врожденного типа появляется из-за генных мутаций, приводящих к сбоям в нормальном функционировании нервно-мышечных синапсов, выполняющих роль специфического переходника, благодаря которому нерв взаимодействует с мышечными структурами.
Специалисты выделяют ряд определенных факторов, способствующих появлению болезни:
- Опухолевидные новообразования, имеющие доброкачественную или злокачественную природу.
- Доброкачественная гиперплазия — проявляется разрастанием железистой ткани и стромы, что приводит к увеличению органа и изменению его функционирования.
- Наличие дерматомиозита — диффузной воспалительной патологии соединительной ткани. Она приводит к поражению мышечных волокон, вызывая нарушения в двигательных функциях.
- Присутствие склеродермии — системного заболевания соединительной ткани, которому присуще изменение в микроциркуляции, воспалительные процессы и фиброз.
В медицинской практике встречается достаточно много случаев, когда миастеническая слабость мышц проявляется при онкологических аномалиях, локализованных в следующих органах:
- предстательной железе;
- яичках;
- легких;
- печени.
К дополнительным причинам возникновения приобретенной миастении относят:
- чрезмерные физические нагрузки;
- эмоциональные расстройства;
- депрессии.
Если описывать патологию более схематично, то можно сказать следующее: отросток нейрона покрыт мембраной, которая пропускает через себя определенные вещества. Именно они играют роль специфических медиаторов, передающих импульс от нервной клетки к мышечным рецепторам. При нарушении их работы связь медиатора с нервно-мышечной передачей сильно затрудняется. И как следствие — разрушение антителами вспомогательных рецепторов.

Врач-невролог, доктор медицинских наук
Миастения относится к числу аутоиммунных заболеваний. Нарушения затрагивают различные группы мышц. Врачи отмечают ежегодный прирост новых случаев заболеваемости. По данным статистики, 5-7 человек из 100 тысяч населения страдают от данной болезни. У женщин миастения диагностируется в 2-3 раза чаще по сравнению с мужчинами. Дебют болезни приходится на возраст 20-30 лет. Точные причины возникновения аутоиммунного расстройства до сих пор не выявлены.
Глазная форма миастении встречается не так часто, в отличие от других видов заболевания. Болезнь имеет схожие симптомы с другими патологиями, что затрудняет диагностику. Для выявления миастении в Юсуповской больнице проводятся КТ и МРТ. Новейшие медицинские установки быстро определят локализацию патологического очага в головном мозге. Анализ крови на антитела к ацетилхолиновым рецепторам проводится в условиях современной лаборатории. На основании данных диагностики назначается соответствующее лечение. Терапевтический план прорабатывается для каждого пациента в индивидуальном порядке. Назначаемые препараты отвечают европейским стандартам качества и безопасности.
Первые признаки
Миастения имеет хроническую форму течения, периоды обострения чередуются с периодами ремиссии. При увеличении физической активности состояние пациента ухудшается, а при снижении и непродолжительном отдыхе признаки становятся практически незаметными. Так у человека может резко ухудшаться зрение, после длительной ходьбы он не в состоянии подняться на лестничный пролет или зайти в транспорт. Самый легкий тип отклонения — глазной, он приносит низкий уровень дискомфорта, а при правильно подобранной терапии позволяет вести привычный образ жизни.
Миастения глазная форма встречается намного чаще, чем все остальные разновидности болезни. Первичным сигналом к действию выступают следующие симптомы:
- постоянное чувство усталости;
- быстрая утомляемость;
- сбои в функционировании зрения.
Впоследствии патологические изменения нарастают:
- появляется усталость в нижних конечностях, становится сложно преодолевать препятствия в виде лестничных пролетов, крутых гор, затем присоединяется усталость в руках;
- появляются бульбарные нарушения: гнусавость в голосе, трудности в произношении, глотании. Человек может внезапно поперхнуться;
- прогрессирующий птоз, который может наблюдаться попеременно то с одной, то с другой стороны;
- усиливается слабость жевательных мышц, это становится хорошо заметно при пережевывании пищи, больному приходится поддерживать челюсть одной рукой;
- появляется отвисание челюсти, заикание;
- отмечаются проблемы с мимикой лица;
- наблюдаются дыхательные отклонения.
В 50% случаев заболевание вначале захватывает мышечные структуры органов зрения, после чего оно прогрессирует и переключается на другие системы.
Лечение напрямую зависит от симптоматики, степени запущенности недуга, учитываются сопутствующие отклонения, возраст.
Симптомы
Основные клинические признаки миастении:
- диплопия (ощущается раздвоение);
- проблемы с двигательно-вращательными функциями глаз;
- одностороннее опущение нижнего века;
- двустороннее опущение нижнего века;
- снижение четкости зрения.
Большинство проявлений в дневное время отсутствуют либо исчезают после полноценного отдыха или сна. Очень хорошо помогает такой способ: закрыть глаза на 5-10 минут, дать им прийти в норму. После этого становятся заметны значительные улучшения четкости зрения. При возвращении к нагрузкам в виде чтения, сидения за компьютером, планшетом или телефоном патологические проявления усиливаются.
Самая безопасная форма заболевания отмечается тогда, когда миастения локализована — она не затрагивает и не поражает ближайшие мышечные структуры и является замкнутой.
Если патология начинает разрастаться, то у человека появляется:
- затруднение в процессе глотания;
- невнятное произношение звуков;
- проблема с дыханием;
- учащенное сердцебиение;
- патология в желудочно-кишечном тракте.
Наличие одного из признаков — это причина незамедлительно обратиться за врачебной консультацией с назначением терапии.
Ученые предлагают большое количество классификаций данного вида патологии, для удобства уместней всего использовать упрощенную версию.
Глазная форма заболевания имеет несколько разновидностей. По этиологическому критерию выделяют:
- генетически детерминированную (врожденную) патологию, которая передается по наследственной линии и связана с генными мутациями;
- приобретенную форму, при которой патология развивается в позднем возрасте под воздействием неблагоприятных факторов.
По степени тяжести бывает:
- легкая;
- средняя;
- тяжелая.
По характеру течения:
- миастеническая;
- стационарная;
- прогрессирующая;
- злокачественная.
Кроме этого, существует миастения:
- Генерализованная (с нарушением или без нарушения дыхания);
- Локальная, к ней относят следующие разновидности:
- глоточно-лицевая;
- глазная;
- скелетно-мышечная.
Среди людей старше 20 лет симптомы болезни чаще обнаруживаются у женщин, чем у мужчин, а после 40 лет соотношение заболевших 1:1.
Диагностика
Глазная форма миастении диагностируется после осмотра у соответствующего специалиста, который:
- изучит историю болезни;
- проведет первоначальный осмотр;
- выслушает жалобы пациента;
- выпишет направления на исследования и необходимые консультации.
Обследование больного будет включать:
- функциональную пробу на выявление патологической мышечной утомляемости;
- электромиографическое исследование, где регистрируется электрическая активность мышц. Процедура позволяет установить степень и характер нарушения;
- электронейрографию — метод измерения скорости прохождения нервного импульса по волокнам периферических нервов;
- прозериновую пробу с повторной реакцией на нее;
- компьютерную томографию, которая проводится для выявления сопутствующих изменений во внутренних органах;
- анализ крови на антитела к ацетилхолину и титину.
При подозрении на миастению у всех пациентов проверяется уровень аутоантител к мышечному ацетилхолиновому рецептору. Результаты анализа являются основанием для постановки диагноза.
Если возникают сложности в определении диагноза и дифференцировании патологии, то назначают проведение игольчатой электромиографии со сдачей биохимического анализа крови.
- наличие выраженных колебаний клинической симптоматики в течение дня;
- усугубление симптомов при физической нагрузке на верхние или нижние конечности, на лицевые мышцы;
- избирательное вовлечение мышц в процесс сгибания и разгибания шеи, рук или ног;
- реакция сухожильных рефлексов.
Для полной проверки врач может попросить пациента совершить следующие действия: быстро открыть и закрыть рот, поднимать голову в положении лежа на спине, простоять в одной позе некоторое время, выполнить приседания, осуществить жевательные действия, чтобы проверить функционирование мышечных тканей в области рта.
Лечение
В случае с глазным типом заболевания неврологи назначают немедикаментозное лечение либо комплексную терапию.
- Пациентам с опущением века или двоением рекомендуется использование солнцезащитных очков, специальной клейкой ленты, которая помогает поддерживать верхнее веко открытым. Может применяться повязка на один глаз, она накладывается поочередно, чтобы не снижать зрение.
- Хорошо улучшают передачу нервно-мышечного импульса лекарственные средства, в том числе глюкокортикоидные гормоны, кортикостероиды.
- Физиотерапевтическое лечение патологии направлено на восстановление и улучшение передачи импульсов в нервно-мышечные волокна, на нормализацию работы вегетативной нервной системы.
К физиотерапевтическим процедурам стоит отнести:
- Электромиостимуляцию, при которой используют соответствующие импульсные токи, воздействующие на нервно-мышечный аппарат. Принято применять электроды с видимыми мышечными сокращениями или с невидимыми. Основная цель процедуры — улучшить проходимость импульса, добиться стимуляции в сокращении и вибрации мышц. Процедура позволяет частично заменить отсутствие естественной стимуляции и улучшить состояние больного;
- электростатический массаж, который выполняется профессиональным массажистом в специализированных диэлектрических перчатках. Пациента подключают к прибору, который отвечает за генерацию импульсного поля;
- диадинамофорез с прозерином — является комплексным воздействием на организм диадинамическими токами с параллельным введением лекарственных средств, что значительно увеличивает терапевтический эффект.
Глазная форма патологии не предполагает оперативного вмешательства. Хорошо помогает снизить признаки заболевания комплексный подход.
- антибиотики;
- препараты с магнием;
- мочегонные средства;
- медикаменты с высоким содержанием фтора;
- нейролептики;
- гормональные препараты.
В обязательном порядке рекомендуется хорошо и правильно питаться, не перенапрягаться. Лечение и прогноз будут напрямую зависеть от возраста пациента, характера течения заболевания и от наличия сопутствующих осложнений.
Прогноз
Эта разновидность болезни имеет самый благоприятный прогноз, если были приняты и выполнены все врачебные рекомендации. Другие разновидности патологии способствуют возникновению инвалидности, когда человек теряет:
- изначальные профессиональные навыки;
- способность к нормальному общению;
- возможность нормально питаться;
- способность ухаживать за собой;
- двигательную активность.
Очень важно при появлении первых симптоматических отклонений от нормы обратиться в медицинские центры, больницы, пройти качественную консультацию.
Профилактика
Миастения достаточно серьезное заболевание, которое доставляет человеку ощутимый дискомфорт и нарушает зрение. Хорошим способом ее профилактики будет выполнение всех врачебных рекомендаций.
- Правильно питаться, исключить из рациона вредные продукты, снизить потребление фтора, магния. Увеличить потребление калия, который содержится в достаточном количестве в сухофруктах, изюме, черносливе, картофеле, томатах, моркови, бананах.
- Придерживаться курса лечения, проходить физиотерапевтические процедуры, периодически посещать врача, чтобы следить за динамикой изменений и вовремя корректировать лечение.
- Избегать стрессов, по возможности их стоит вовсе исключить. Пить чаи, принимать расслабляющие ванны.
- Заниматься спортом для усиления иммунитета: бег, плавание, гимнастика.
- Исключить чрезмерные нагрузки на органы зрения, читать стоит днем, при возникновении чувства усталости дать отдохнуть глазам. Не стоит злоупотреблять сидением за электронной техникой.
- Вовремя лечить вирусные недуги, употреблять витаминные комплексы.
Глазная миастения относится к хроническим заболеваниям, терапия которых должна проходить непрерывными курсами, но качество жизни человека от этого не снижается. Очень важно своевременно диагностировать недуг и принять соответствующие действия по устранению его прогрессирования. Полного излечения от такого вида болезни не наступит, но возможность сгладить основные признаки достаточно высока.
- Подписаться на AdMe
- Поделиться в Facebook
- Рассказать ВКонтакте
Ребята, мы вкладываем душу в AdMe.ru. Cпасибо за то,
что открываете эту красоту. Спасибо за вдохновение и мурашки.
Присоединяйтесь к нам в Facebook и ВКонтакте
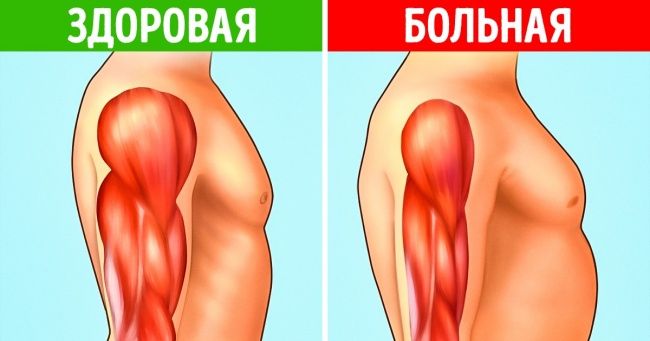
Мышечная дистрофия обычно вызывается генетическими мутациями и приводит к прогрессирующему разрушению и потере мышечных клеток в организме. Она включает более 150 заболеваний, проявляющихся различным образом, но почти все они начинаются с едва заметных симптомов. Эти симптомы постепенно усугубляются, если вовремя не обратить на них внимание.
Потеря мышечных клеток обычно вызывает ощущение слабости в мышцах. Так что если вам тяжело вставать со стула, расчесывать волосы, поднимать предметы или вы постоянно что-то роняете, то, возможно, вы страдаете от мышечной дистрофии.
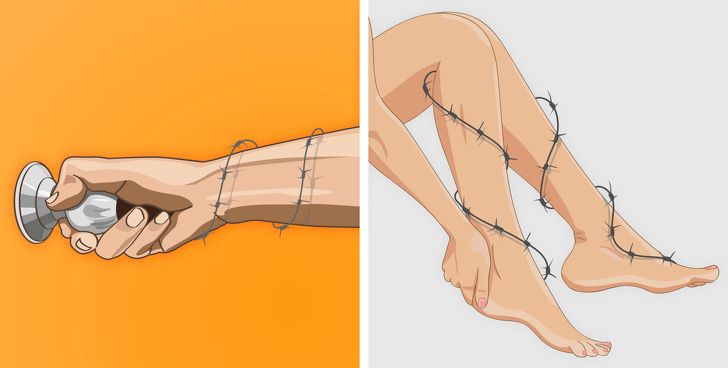
Вы также можете ощутить, что мышцы стянуты и утратили гибкость, а частая мышечная боль свидетельствует о том, что с ними явно что-то не в порядке. В то же время такие симптомы, как длительные спазмы, стянутость и напряжение в мышцах рук и ног, могут быть признаками миотонии — серьезного заболевания, требующего медицинского вмешательства.
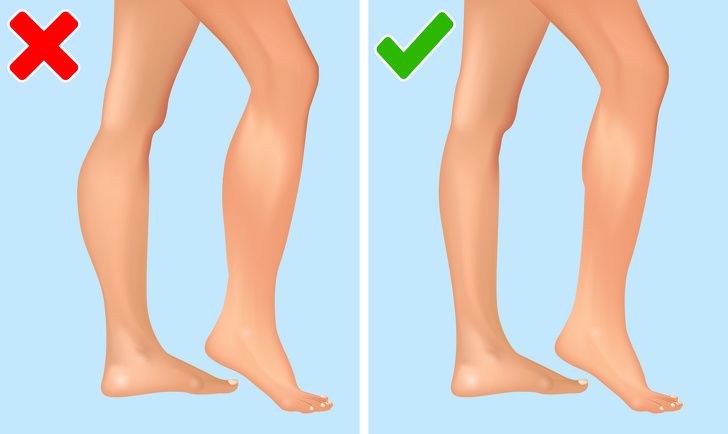
Увеличенные мышцы икр могут быть одним из признаков мышечной дистрофии Дюшенна. Эта болезнь обычно возникает у мальчиков в раннем возрасте и развивается очень быстро.
Если вас поразила болезнь Дюшенна, мышцы ваших икр страдают в первую очередь, так как на них идет большая нагрузка, связанная со стабилизацией всего тела. При этом мышцы постепенно заменяются жиром и рубцовой тканью.
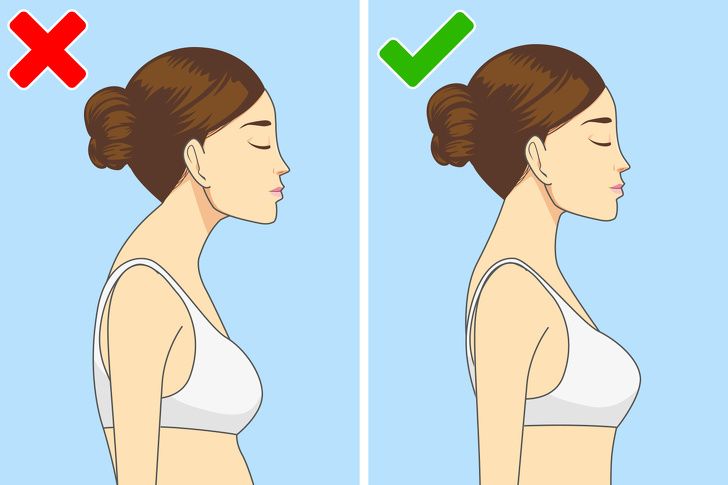
Если у вас недостаточно сильные мышцы, чтобы держать спину ровно, у вас может быть плохая осанка, которая со временем приведет к сколиозу. При этом заболевании ваша спина искривляется в правую или левую сторону, что приводит к смещению внутренних органов.
Сколиоз обычно проявляется в подростковом возрасте и чаще диагностируется у женщин, чем у мужчин. У этой болезни есть множество негативных последствий для здоровья, включая головные боли и постоянную боль в ногах.

В тяжелых случаях сколиоза прогрессирующая мышечная слабость может влиять на мышцы груди, связанные с процессом дыхания. Хотя вы можете не испытывать трудностей с дыханием как таковым, но вы можете страдать от проблем, указывающих на плохую работу респираторной системы, среди которых головные боли, невозможность сконцентрироваться и ночные кошмары.
Слабые мышцы груди затрудняют кашель, увеличивая риск серьезных инфекций дыхательных путей. Если обычную простуду не лечить как следует, она может быстро перерасти в пневмонию.

Проблемы с едой, включающие потерю способности жевать и проглатывать еду, кашель, першение или глухой голос после еды, могут быть признаками болезни Кеннеди. Это заболевание может проявиться в любом возрасте, но в большинстве случаев развивается в среднем взрослом возрасте.
Наряду с трудностями с едой, вы можете столкнуться с другими симптомами типа изменения речи, гнусавости и даже полной атрофии мышц лица, челюсти и языка. Все они требуют немедленного медицинского лечения.

Некоторые формы мышечной дистрофии могут вызывать прогрессирующие изменения в работе сердца. Эти изменения называются кардиомиопатией и на ранней стадии могут проходить бессимптомно, хотя некоторые старадают от одышки, усталости и отека ног.
Однако из-за этой болезни мышцы сердца не могут качественно работать. Поэтому со временем могут появиться симптомы типа нерегулярного сердцебиения, обмороков и головокружения.

В дополнение к истощению мышечной ткани, люди с миотонической дистрофией часто страдают от различных глазных болезней. К этим проблемам относятся слабость глазных мышц, слезящиеся глаза, низкое глазное давление и катаракта.
Катаракта — самый типичный признак мышечной дистрофии. Для нее характерно затуманивание хрусталика глаза, что обычно становится причиной размытого зрения, тусклых цветов, проблем с восприятием яркого света и ночным зрением.

Некоторые мужчины, страдающие от миотонической дистрофии, также сталкиваются с гормональными изменениями. Эти гормональные нарушения обычно провоцируют раннее облысение передней части головы, обычно происходящее в возрасте между 20 и 30 годами.
Эндокринное нарушение также может привести к импотенции и атрофии яичек. Как правило, эта болезнь вызывает бесплодие.

Хотя лечения как такового не существует, вы все же можете попробовать выполнять простые действия, чтобы поддерживать мышцы сильными и здоровыми.
- Упражняйтесь регулярно. Так как мышцы постепенно слабеют, один из лучших способов замедлить этот процесс - обеспечить ежедневную физическую нагрузку. Регулярные тренировки с низкой интенсивностью и растяжки помогут вам стимулировать тело и естественным путем нарастить мышечную массу.
- Ешьте больше продуктов, богатых витаминами Е и D. Если вы страдаете от слабости в мышцах, потребляйте больше лосося, сардин, креветок, сыра, яиц, миндаля, авокадо, брокколи и оливкового масла.
- Используйте куркуму во время готовки. Эта старинная индийская приправа содержит мощное вещество, куркумин, которое весьма полезно для предотвращения и лечения мышечного истощения.
- Пейте зеленый чай вместо других напитков. Согласно некоторым исследованиям, около 7 чашек зеленого чая в день могут замедлить износ мышечной ткани, борясь с оксидативным стрессом в мышцах.
- Добавляйте пищевую соду в ванну. Благодаря своей щелочной природе это вещество защищает ваши мышцы и снимает боль и воспаление в них.
Если вы заметили один из этих симптомов, первым же делом обратитесь к врачу.
Знаете другие способы лечения мышечной дистрофии? Поделитесь своими знаниями по этой теме в комментариях ниже. Будьте здоровы!

Причиной этому служит множество факторов. Например, стремительное развитие компьютерных технологий и ухудшение экологической обстановки с каждым годом. Далее рассмотрим наиболее часто встречающиеся заболевания, а также выделим характерные для них симптомы.
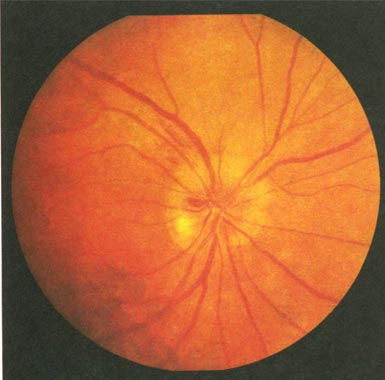
Ишемическая нейропатия
Неврит – инфекционное заболевание. Характерен воспалительный процесс в зрительном нерве. Признаки: потеря чувствительности в области вокруг глаза, боль, ослабление работы мышц, связанных со зрительным нервом.
Атрофия нерва – болезнь, для которой характерна дисфункция проведения возбуждения. Нарушается цветовосприятие, угол обзора. Зрение падает, и человек может полностью ослепнуть.
Атрофия нерва
Блефарит – воспаление, возникающее по краям век. Симптомы: отек ткани, сопровождающийся жжением и покраснением. Больному кажется, что в глаз попала соринка. Присутствует зуд, характерные выделения. Яркий свет тяжёл для восприятия, слезоточивость, боль. Может появиться сухость глаз и шелушение краёв век. После сна на ресницах образуются гнойные струпья.
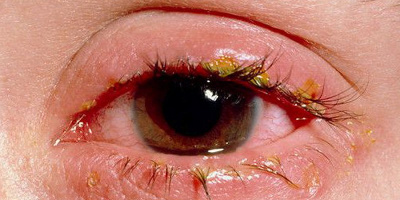
Блефарит
Криптофтальм – нераспространенная болезнь, при которой происходит сращивание краешков век. Это становится причиной сужения глазной щели или даже её исчезновения.
Лагофтальм – патология, характеризующаяся нарушением смыкания верхнего и нижнего века. В результате некоторые участки остаются открытыми постоянно, включая время сна.
Заворот века – место роста ресниц повернуто в сторону глазницы. Это создает сильный дискомфорт за счёт натирания и раздражения глазного яблока. На роговице могут образоваться небольшие язвы.
Заворот века
Колобома века – нарушение в строении век. Обычно протекает наряду с другими морфологическими дефектами. Например, волчья пасть или заячья губа.
Отёк века – локализованное накопление избытка жидкости в тканях вокруг века. Симптомы: местное покраснение кожного покрова, дискомфорт. Болезненность глаз усиливается в момент прикосновения.
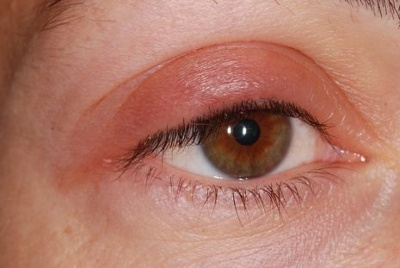
Отёк века
Блефароспазм – выглядит как судорожное сокращение лицевых мышц, как будто человек быстро жмурится. Не контролируется волей больного.
Птоз – опущение верхнего века вниз. Патология классифицируется на несколько подвидов. В отдельных случаях, веко опускается настолько, что целиком перекрывает глазное яблоко.

Птоз
Ячмень – инфекционное заболевание воспалительного характера, которое протекает с выделениями гноя. Признаки: отёчность краёв век, краснота и шелушение. Нажатие сопровождается сильной болью. Частым является дискомфорт (ощущение инородного объекта в глазу), слезотечение. Острая форма характеризуется признаками интоксикации – упадок сил, повышенная температура, головная боль.
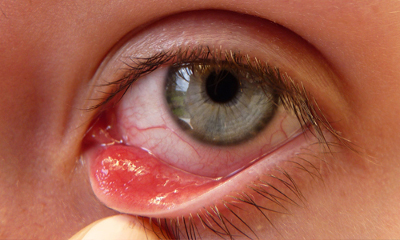
Ячмень
Трихиаз – неправильный рост ресниц. Опасность состоит в том, что болезнетворные микроорганизмы могут легко попасть в глаза. Это провоцирует воспаление, конъюнктивит и другие проблемы.
Дакриоцистит – инфекция слезного канала, вызывает его воспаление. Есть несколько разновидностей патологии: острый, хронический, приобретенный, врождённый. Симптоматика: болезненные ощущения, слёзный мешок красный и отекший, нагноение каналов и постоянное слезоточивость.
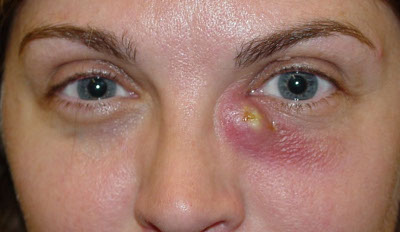
Дакриоцистит
Дакриоденит – поражение слёзных желез. Возникает из-за хронических патологий, либо в связи с попаданием в организм инфекции. Если произошло нарушение в работе кровеносной системы, то заболевание может принять хроническую форму. Симптомы: верхнее веко становится красным, отёчным. Яблоко глаза в некоторых случаях выпячивается. Если не лечить дакриоденит, воспаление распространяется, образуются гнойники, поднимается высокая температура, появляется общее недомогание.
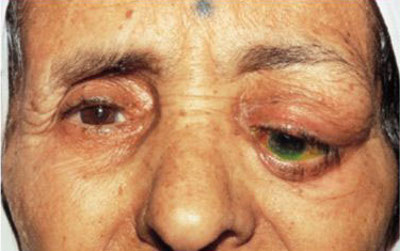
Дакриоаденит
Рак слезной железы – развивается в результате аномальной жизнедеятельности клеток железы. Опухоли могут быть как доброкачественными, так и злокачественными. Ко второй группе можно отнести, например, саркому. Признаки: боль в глазах и голове. Связана с увеличением образования, которое давит на нервную ткань. В некоторых случаях давление настолько сильное, что вызывает делокализацию глазного яблока, затрудняет их движение. К дополнительным симптомам относят отёки, упадок зрения.
Ксерофтальмия – глазная болезнь, в процессе которой слёзы вырабатываются меньше нормы. На это есть несколько причин: хронические воспалительные процессы, различные травмы, опухоль, длительный приём курса препаратов. В группу риска попадают люди пожилого возраста.
Конъюнктивит – воспаление, возникающее в слизистой конъюнктивы. Он бывает аллергическим, инфекционным и грибковым. Все эти разновидности являются заразными. Заражение происходит как через физический контакт, так и с помощью обиходных предметов.
Опухоли конъюнктивы – появляющиеся в угле на внутренней стороне слизистой (птеригиум) и образующиеся в области соединения с роговицей (пингвекул).
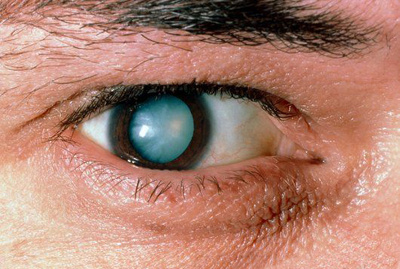
Катаракта
Аномалии хрусталика – развивающаяся с рождения катаракта, бифаф, сферофакия, вывих хрусталика, колобома.
Ретинит (пигментная дистрофия сетчатки) – заболевание, проявляющееся возникновением воспаления на различных участках сетчатки глаза. В качестве причин выступают травмирование органов зрения, длительное воздействие солнечного света. Симптомы: сужается нормальное поле зрение, уменьшается обзор, изображение двоится, недостаточная видимость в сумерках, пред глазами появляются характерные цветные пятна.
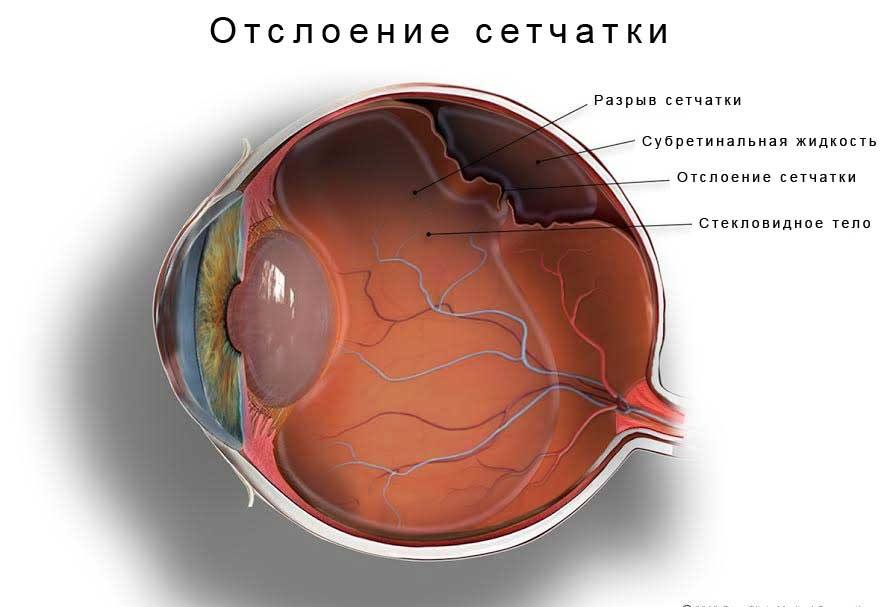
Отслаивание сетчатки
Ангиопатия сетчатки – разрушение структуры сосудистой оболочки в глазах. К такому заболеванию приводит физическое травмирование, высокий показатель внутриглазного давления, нарушение в функционировании центральной нервной системы, болезни кровеносной системы (артериальная гипертония), отравление, патологические дефекты в морфологии кровеносных сосудов. Симптомы: заметный спад зрения, помутнение в глазах, инородные мелькания, искажение изображения. В самых тяжёлых случаях – потеря зрения.
Дистрофия сетчатки – крайне опасное заболевание, может иметь самые разнообразные причины возникновения. Происходит отмирание тканей сетчатой оболочки глаза или же её уменьшение. Это может произойти, если не будет вовремя оказана квалифицированная помощь специалистов.
Кератит – воспалительный процесс, поражающий роговицу глаза. Как результат, замутнение роговицы и возникновение инфильтратов. Причиной может быть инфекция: вирусная, бактериальная. Травмы тоже могут спровоцировать развитие заболевания. Симптомы: слезотечение, покраснение слизистой оболочки глаза, нетипичная чувствительность к яркому свету, роговица теряет свои нормальный свойства – блеск, гладкость. Если пренебрегать лечением, то инфекция распространяется на другие участки зрительной системы.

Кератит
Бельмо – образование на роговой оболочки глаза рубцовой ткани, её стойкое помутнение. Причиной выступают продолжительные воспалительные процессы в организме или травмы.
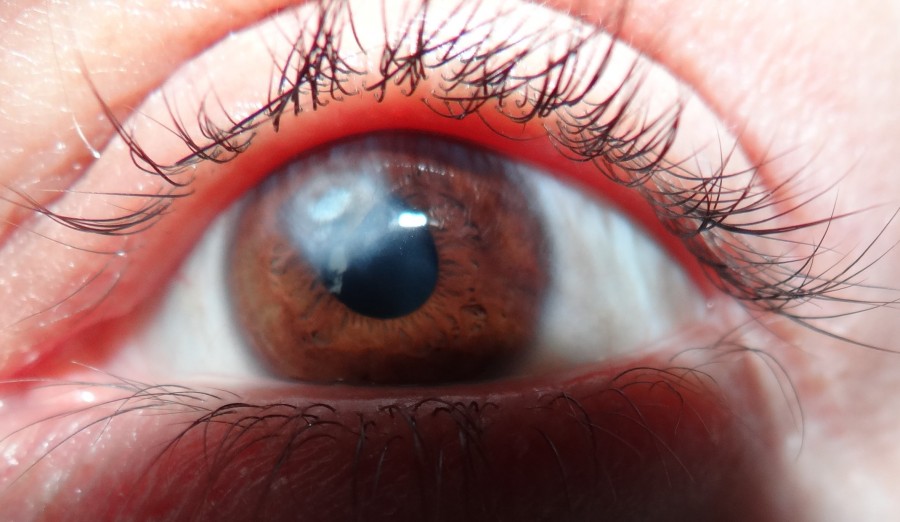
Бельмо
Роговичный астигматизм (кератоконус) – дегенерация роговицы, возникающая вследствие повышения давления внутри глаза. Это ведёт к изменению формы роговой оболочки глаза. Симптоматика: световая кайма вокруг лампочек, моментальное снижения зрения в одном из глаз, миопия.
Близорукость (миопия) – нарушение рефракции глаза, при котором человек плохо видит дальние предметы. При близорукости изображение фиксируется перед сетчатой оболочкой. Признаки: собственно плохое различие отдаленных предметов, дискомфорт быстрая утомляемость глаз, давящие боль в области висков или лба.
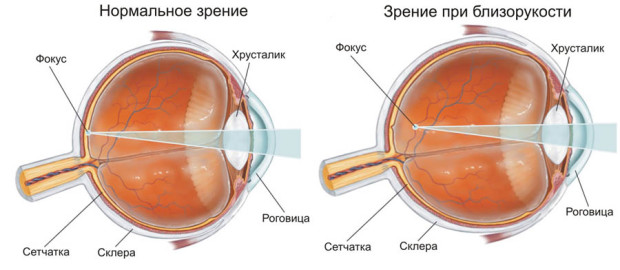
Близорукость
Дальнозоркость (гиперметропия) – рефракционное нарушение при котором изображение считывается позади сетчатки, является противоположностью миопии. При этом больной плохо видит как ближние, так и дальние предметы. Симптомы: очень часто определяется туманность перед глазами, иногда у больного проявляется косоглазие.
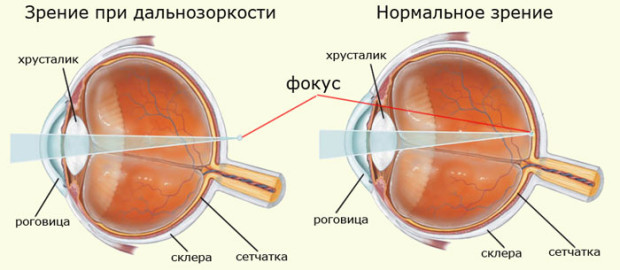
Дальнозоркость
Астигматизм – болезнь характеризуется невозможностью фокусировки световых лучей на сетчатке. Обычно появляется у людей с физиологическими нарушениями органов зрения: роговая оболочка, хрусталик. Симптомы: размытое и нечёткое изображение, человек быстро утомляется, часто жалуется на головную боль, чтобы что-то разглядеть приходится напрягать глазные мышцы.
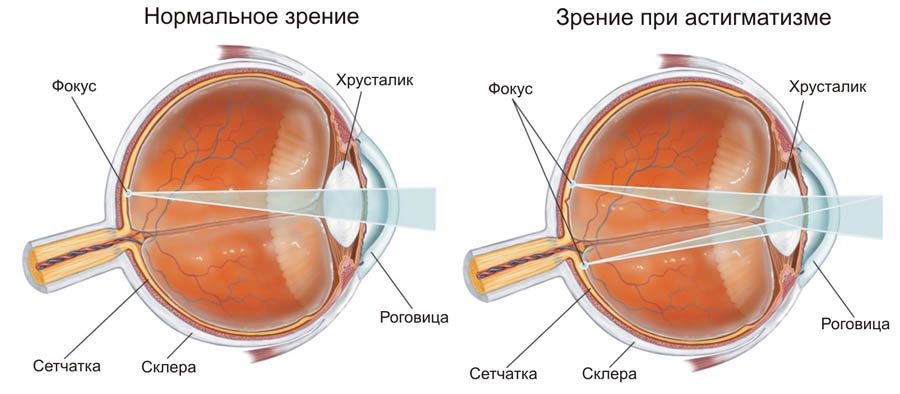
Астигматизм
Нистагм – не поддающиеся контролю колебательные движения глазных яблок.
Анизокория – разность размера зрачков. В основном, появляется при всевозможных травмах глаза. Влечёт за собой острую чувствительность к свету, снижение зрения. Иногда эта патология указывает на нарушение в функционировании одного из отделов мозга – мозжечка.

Анизокория
Эписклерит – воспаление, формирующееся в эписклеральной ткани. Сначала появляется покраснение около роговицы, затем этот участок опухает. Признаки: ощущение дискомфорта, глаза режет от яркого света. Бывают выделения из соединительной оболочки. В большинстве случаев эписклерит проходит сам по себе.
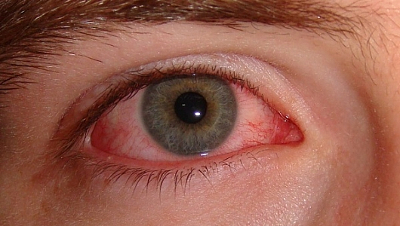
Эписклерит
Аниридия – полное отсутствие радужки глаза.
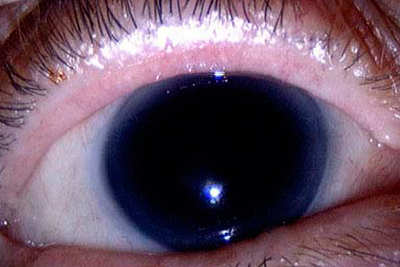
Аниридия
Поликория – дефект глаза, когда у человека есть несколько зрачков.
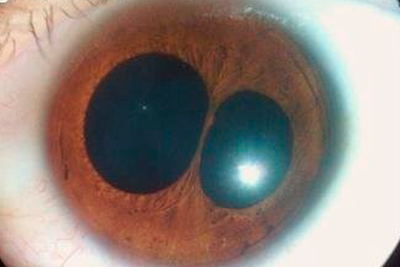
Поликория
Офтальмоплегия – болезнь, когда нервы глаза, отвечающие за его движение, перестают правильно функционировать. Это становится причиной параличей и неспособностью вращения глазными яблоками. Симптомы: глаза обращены к носу, не изменяют это положение.
Экзофтальм – патологический выход глазного яблока за пределы глазной орбиты, возникает из-за отёка её ткани. Помимо основного симптомы выделяют покраснение век и боль во время прикосновения к воспаленному участку.
Диплопия – расстройство зрительной системы, состоящее в постоянном двоении видимых предметов.
Читайте также:


